Találatok: 25
987
975
![]()
FEJEZET
Haj- és szőrnövési rendellenességek
A haj és a szőrzet a bőr irharétegében, közvetlenül a hám (epidermis) alatt ered. Szőrnövési rendellenességként a fokozott szőmövekedést, a kopaszságot, és a benőtt szakállszőröket foglaljuk össze.
A rendszerint kevésbé szőrös területeken férfiaknál és nőknél egyaránt előfordulhat fokozott szőmöveke- dés (hirzutizmus). Gyakran családi vonás, különösen mediterrán eredetű családokban. Nők és gyermekek esetében a fokozott szőmövekedés esetleg az agyalapi mirigy vagy a mellékvesék olyan rendellenességéből ered, ami a férfias (virilizáló) hatású szteroid hormonok túltermelését okozza. Túlzott szőmövekedés gyakori a menstruáció elmaradása után, és azoknál, akik anabolikus szteroidokat vagy kortikoszteroidokat szednek. Ez az állapot más gyógyszerek (pl. vérnyomáscsökkentő minoxidil) szedése mellett is kialakulhat. A porfiria cutanea tardábanA szenvedők is fokozottan szőrösek.
Az orvos először a fokozott szőmövés okát állapítja meg. Gyakran szükségtelenek a laboratóriumi vizsgálatok, de ha hormonális betegségre gyanakodnak, vérvizsgálatokat rendelhetnek el.
Ideiglenes megoldásként a szőrzet leborotválható. Más egyszerű átmeneti megoldás a szőr kitépése, gyantázása, és szőrtelenítő szerek alkalmazása. Amennyiben a szőrzet finom szálú, a szőkítés leplezheti az állapotot.
A végleges szőrtelenítéshez a szőrtüszőket kell elpusztítani. Az egyetlen tartós és biztos kezelésmód az elektrolízis (elektromos módszenei történő epilálás).
A kopaszság (alopécia) férfiaknál sokkal gyakoribb, mint nőknél. Genetikai tényezők, öregedés, a bőr helyi betegségei, és az egész testet érintő szisztémás betegségek okozhatják. Bizonyos gyógyszerek, melyeket daganatok kezelésére használnak, néha szintén hajhulláshoz vezetnek.
A férfi típusú kopaszság a férfiak hajhullásának leggyakoribb formája. Nők és gyermekek esetében rit
ka, mivel férfihormonok (androgének) jelenlététől függ, és ezek szintje csak a serdülőkor után magas. Családon belül gyakori a halmozódás. A hajhullás oldalt kezdődik, homloktájon, vagy a fejtető hátsó részén. Bármely életkorban kezdődhet, akár már a tízes évek közepén. Egyeseken kisfokú a hajhullás, és kopasz folt keletkezik hátul, vagy csak visszahúzódik a hajhatár, mások, főként ha fiatalon kezdődött a haj hullása, teljesen kopasszá válhatnak.
A női típusú kopaszság ritkább, mint a férfi típusú. Ez rendszerint csak megritkítja a hajat homloktájon, oldalt, vagy a hajhatáron. Ritkán fokozódik teljes kopaszsággá.
Toxikus kopaszság (toxikus alopécia) magas lázzal járó súlyos betegségeket követhet. Néhány gyógyszer – különösen tallium, A-vitamin és retinoidok – nagy adagban alkalmazva kopaszságot okozhat. Számos daganat elleni gyógyszer kopaszságot okoz. A pajzsmirigy vagy agyalapi mirigy csökkent működésének következményeként, sőt terhesség hatására is hajhullás keletkezhet. A hajhullás három vagy négy hónapig tart a betegség vagy egyéb állapot után, rendszerint átmeneti, és a haj újra kinő.
Az alopécia areata (foltos hajhullás) olyan állapot, melyben a haj (szőrzet) körülírt területeken hirtelen hullik ki, rendszerint a fejbőrön vagy szakálltájon. Ritkán az egész testszőrzet kihullik, ezt az állapotot alopécia universalisnak hívják. A haj rendszerint néhány hónapon belül kinő, kivéve azokat, akiknél a betegség igen kiterjedt. Náluk valószínűtlen az újranö- vés.
A hajtépés (trichotillomania) leggyakoribb gyermekeknél, de a szokás egész életen át fennmaradhat. Sokáig nem ismerik fel a szokást, az orvosok és a szülők arra gondolnak, hogy valamilyen betegség, pl. alopécia areata okozza a hajhullást. A bőrbiopszia (bőrminta vétele és szövettani vizsgálata) elvégzése néha segíti az orvost a diagnózis felállításában.
A heges alopécia hajhullás a heges területeken. A bőr égés, súlyos sérülés vagy röntgenbesugárzás miatt hegesedhet. Kevésbé kézenfekvő oka lehet a hegese- désnek a lupusz eritematódész, lichen ruber planus,
▲ lásd a 688. oldalt
976
Bőrbetegségek
makacs bakteriális vagy gombás fertőzés, szarkoidózis és tuberkulózis. A bőrrák is hegessé teheti a bőrt.
A kopaszság típusának meghatározása egyszerű megtekintéssel néha nehéz, ezért az orvosnak bőrbiop- sziára lehet szüksége, hogy a diagnózist megállapíthassa. A biopszia azt is megállapítja, hogy a hajtüszők épek-e; ha nem azok, segítségével a lehetséges okok meghatározhatók.
A kopaszság legtöbb fajtája nem gyógyítható. A férfi vagy női típusú kopaszságban szenvedő beteg kezelésére hajátültetés jöhet szóba. Ennek során hajtüszőket távolítanak el a test egyik részéről és átültetik azokat. Némely gyógyszer, mint pl. a minoxidil elősegítheti a betegek kis százalékánál a haj visszanövését. A bőr alá fecskendezett kortikoszteroidok alopécia areatában segíthetnek, de az eredmények nem tartósak.
E betegség kezelésének másik módja enyhe allergiás reakció vagy bőrizgalom kiváltása a hajnövekedés serkentésére. A heges kopaszság különösen nehezen kezelhető. Ha lehetséges, a hegesedés okát kell kezelni, amennyiben egy bőrterület már teljesen elhegesedett, a haj kinövése nem valószínű.
Ha a szőr úgy göndörödik, hogy hegye a bőrbe hatol, gyulladást okozhat (pseudofolliculitis barbae). Ez leggyakrabban a szakáll göndör szőreivel történik, különösen fekete bőrű férfiaknál. Legalkalmasabb kezelése, ha megnövesztjük a szakállt. Ha a szőrszálak hosszabbak, nem göndörödnek vissza és nem irritálják a bőrt. Ha valaki nem kíván szakállt növeszteni, thio- glycolat vagy tretinoin tartalmú szőrtelenítőt használhat, de ez gyakran izgatja a bőrt.
Baktériumok okozta bőrfertőzések
A bőr rendkívül hatásos akadályt képez a baktériumok okozta fertőzésekkel szemben. Bár a bőrön sok baktérium él, rendszerint nem képesek fertőzést okozni. A baktériumok okozta bőrfertőzések pattanásként egyetlen ponton is megjelenhetnek, de órák alatt nagy területet érintve szét is terjedhetnek. A bőrfertőzések a súlyosságot tekintve az apró pattanástól az életet fenyegető, Staphylococcus okozta „leforrázott bőr szindrómáig” terjednek.
Sokféle baktérium fertőzheti a bőrt, a leggyakoribb a Staphylococcus és a Streptococcus. A kevésbé gyakori baktériumok okozta fertőzések kórházakban vagy elfekvő otthonokban alakulnak ki, esetleg kertészkedés közben, illetve medencében, tóban, tengerben való fürdés során keletkeznek.
Egyesek különösen hajlamosak bőrfertőzésekre, például a cukorbetegek, mivel rossz a bőrük vérellátása (különösen a kézen és lábon), valamint az AIDS- esek, mivel gyenge az immunrendszerük. A napégéstől, viszketéstől, vagy más izgató hatástól károsodott
bőr ugyancsak könnyebben fertőződik. Tulajdonképpen a bőr bármilyen sérülése fertőzésre hajlamosít.
A bőr épségben és tisztán tartásával a fertőzés többnyire megelőzhető. Sérülés vagy horzsolás esetén a sebkömyék vízzel és szappannal való lemosása segít megelőzni a fertőzést. Bár a legtöbb antibiotikum krém és kenőcs kevéssé hatásos a bőr fertőzéseinek megelőzésére vagy kezelésére, néhány újabb krém, pl. a mupirocin eredményesebb lehet. A meleg borogatás javítja a fertőzött terület vérellátását, és segít megszüntetni a kis területre korlátozott fertőzést.
Mihelyt a fertőzés terjed, belsőleg kell – szájon át vagy injekcióban – antibiotikumot adni.
Az ótvar (impetigo) bőrfertőzés, melyet Staphylococcus vagy Streptococcus okoz, kis gennyes hólyagok (pusz- tulák) képződéséhez vezetve.
Baktériumok okozta bőrfertőzések
977
Az ótvar többnyire gyermekek betegsége, a testen bárhol megjelenhet, de leggyakrabban az arcon, a karokon és a lábakon látható. A hólyagok nagysága borsónyitói nagy gyűrű alakúig változhat. Az ótvar sérülés, vagy a bőrfelszin károsodását okozó betegségek nyomán jelenhet meg, vagy gombás fertőzést, napégést, rovarcsípést követhet. Ép bőrön is jelentkezhet, különösen gyermekek lábán.
Az ótvar korai kezelésbevétele megelőzheti a bőr mélyebb rétegeinek fertőződését (ecthyma). Az antibiotikumot (penicillint vagy cefalosporint) szájon át szokás adni. A Streptococcus okozta ótvar ritkán vesekárosodáshoz vezethet.
darázsfészek
A szőrtüszőgyulladás (folliculitis) a szőrtüszők Staphylococcus okozta gyulladása.
A szőrtüszőkben csekély mennyiségű genny képződik, és irritáltak, pirosak lesznek. A fertőzés károsítja a szőrszálat, amely könnyen kihúzhatóvá válik. A szőrtüszőgyulladás tartós problémává válhat ott, ahol a tüszők legmélyebben ülnek a bőrben, mint például a szakáll területén. A merev szálak meggörbülnek és befü- ródnak a bőrbe, fertőzés nélkül is gyulladást okozhatnak.
A kelések (fúrunkulusok) nagy, érzékeny, duzzadt, kiemelkedő bőrelváltozások, melyeket Staphylococcus- jértőzés okoz a szőrtüszők körül.
Leggyakrabban a nyakon, mellkason, arcon, faron alakulnak ki, de különösen fájdalmasak az orron, fülön vagy az ujjakon létrejövök. Közepükben rendszerint genny található. Gyakran fehér, enyhén véres váladék szivárog a kelésből. Egyeseknél kiújuló és kínzó kelések (furunculosis) jelentkeznek, és néha kelésjárvány tör ki olyan fiataloknál, akik zsúfolt lakónegyedekben, rossz higiénés viszonyok közt élnek.
A darázsfészek (carbunculus) kelések csoportja, amely a bőr elhalásával és hegesedéssel jár.
Lassabban fejlődik és gyógyul, mint az egyes kelések, továbbá lázat és kimerültséget okozhat, mivel súlyosabb fertőzés. Leggyakrabban férfiak hátán és nyakán jelentkezik. Idősek, cukorbetegek, súlyos betegségben szenvedők fokozottan hajlamosak rá.
A bőr tisztán tartása, lehetőleg fertőtlenítőt tartalmazó folyékony szappannal a legjobb módszer e fertőzések megelőzésére, és terjedésük megakadályozására. Nedves meleg (párakötés) segiti a beolvadást, és az egyes kelések spontán kiürülését. Ha a kelés az orr közelében van, az orvos rendszerint szájon át szedhető antibiotikumot rendel, mivel félő, hogy a fertőzés gyorsan az agy felé terjed. Ha kelések jelentkeznek, az orvos a gennyből mintát vesz laboratóriumi vizsgálatra, és szájon át szedhető antibiotikumot ír fel. Kiújuló kelések esetén néha hónapokig vagy évekig kell antibiotikumot szedni.
Az orbánc (erysipelas) Streptococcus okozta bőrfertőzés.
A fertőzés leggyakrabban az arcon, karon, lábon jelenik meg, néha ott kezdődik, ahol a bőr sérült. Fényes, vörös, enyhén duzzadt, érzékeny bőrpír alakul ki, gyakran kis hólyagokkal. A fertőzött terület körül a nyirokcsomók duzzadtak és fájdalmasak lehetnek, és különösen súlyos fertőzésnél láz és hidegrázás léphet fel.
Az enyhe fertőzést 2 hétig szájon át szedett penicillin vagy eritromicin meggyógyítja. Ha a fertőzés súlyos, az orvos injekcióban szokott antibiotikumot adni.
A cellulitisz (phlegmone) a bőrben, vagy néha a bőr mély rétegeiben tovaterjedő fertőzés.
Gyakran Streptococcus-fertőzés következménye, vagy ha seb okozza, Staphylococcus-fertőzésé. Azonban sokféle más baktérium is okozhatja, főleg emberi vagy állati harapás, illetve vízi sérülések után.
Leggyakoribb az alsó végtagon. Gyakran apró bőrsérüléssel kezdődik, vagy a lábujjak közti gombás fertőzéssel. A cellulitisz a bőr duzzanatát, meleg, fájdalmas kivörösödését okozza. Egyes területeken véraláfu- tásnak látszik, apró hólyagok is kialakulhatnak. A fertőzés tüneteihez tartozik a láz, hidegrázás, fejfájás, sőt, súlyosabb szövődményként eszméletzavar, vérnyomásesés és szapora szívműködés jelentkezhet.
Az orvos számára a kórkép felismerése könnyű, nehezebb azonban a kórokozó baktériumok azonosítása.
978
Bőrbetegségek
Rendszerint vérmintát (néha bőrmintát is) vesznek és küldenek a laboratóriumba, ahol a baktériumokat kitenyésztik és azonosítják.
A kezelés azonnali megkezdésével megelőzhetjük a fertőzés gyors terjedését, a vérbe és belső szervekbe kerülését. A cellulitiszt gyakran penicillinnel vagy penicillinszármazékkal, pl. dikloxacillinnel kezelik. Az enyhe esetekben szájon át adható antibiotikumot szednek; idősek részére, és gyorsan terjedő cellulitisz, magas láz, vagy súlyos fertőzésre utaló egyéb jel esetén a szájon át alkalmazott antibiotikum adagolást injekcióval vezetjük be. Ha az alsó végtagon van a fertőzés, a láb megemelésével és hidegvizes borogatással a fájdalom és a duzzanat csökkenthető.
Ismétlődő cellulitisz esetén a hajlamosító tényező (pl. a lábujjközök gombás fertőzése) is kezelést igényel.
A körömágygyulladás (paronychia) a kéz és láb körmeinek szélei körül kialakuló fertőzés.
A fertőzés gyakran a körömágy bőrének berepedéséből, túlzott körömápolásból, tartós imitációból ered. Mivel a köröm alatt kevés hely van a duzzadásra, a fertőzés nagyon fájdalmas lehet. A többi bőrfertőzéstől eltérően körömágygyulladást számos különféle baktérium okozhat, beleértve a PseudomonasA és ProteusA, valamint a gombákat, például CandidaA is.
Meleg borogatások és párakötések enyhítik a fájdalmat, és segítik a genny kiürülését. A meleg borogatások a vérkeringést is javítják, ami segíti a fertőzés leküzdését. Néha az orvos megnyitja a fertőzött területet, szikével kis bemetszést ejtve a tályogon. A könnyen kiüríthető fertőzéseket nem szükséges antibiotikummal kezelni. Ha a fertőzés terjedni látszik, az orvos szájon át adható antibiotikumot rendel.
Ha a körömágygyulladást gomba okozza, az orvos kiüríti a fertőzést, és gombaellenes krémet rendel, amely ketokonazolt, ciklopiroxot vagy mikonazolt tar
▲ lásd a 875. oldalt
talmaz, és meleg borogatást alkalmaz. Súlyos esetben az orvos szájon át adható gombaellenes szert rendel.
„leforrázott bőr” szindróma
A staphylococcus okozta „leforrázott bőr” szindróma (staphylogen Lyell-szindróma) kiterjedt bőrfertőzés, melynek nyomán a bőr leválik, mintha megégett volna.
A staphylococcusok bizonyos típusai mérgező anyagot termelnek, melyek hatására a bőr felső rétege leválik a bőr többi részétől. A Staphylococcus fertőzések néha toxikus sokk tünetegyüttest váltanak ki, amely életveszélyes állapot. A
A Staphylococcus okozta „leforrázott bőr” szindróma csaknem mindig csecsemőket, fiatal gyermekeket, és sérült immunrendszerű embereket támad meg. A kórházi személyzet Staphylococcusokat hordozhat a kezén, és a baktériumokat csecsemőről csecsemőre viheti át, néha járványt okozva a kórházi gyermekosztályon.
Rendszerint körülírt, pörkös fertőzéssel kezdődik, mely ótvarhoz hasonló. A fertőzés a fartájékon, vagy a köldökcsonk körül jelenik meg az első életnapokban. Az 1-6 éves gyermekeknél esetleg az orr vagy a fül körüli pörkös területen kezdődik. Egy napon belül vörös foltok jelennek meg a pörkkel fedett terület körül. E területek fájdalmasak lehetnek. További nagy felületen piros lesz a bőr, és könnyen felszakadó hólyagok keletkeznek.
A bőr felső rétege érintésre vagy enyhe dörzsölésre, gyakran nagy lemezekben elkezd leválni. További 1-2 napon belül az egész bőrfelület érintetté válik, a gyermek súlyos beteg lesz lázzal, hidegrázással, elesettség- gel. A védő bőrfelület elvesztésével az idegen baktériumok és fertőző kórokozók könnyűszerrel behatolhatnak a szervezetbe. Ezen túlmenően kritikus mennyiségű folyadékot veszíthet a beteg a sebváladékkal és párolgással.
A bőrbiopszia (bőrminta vétele és szövettani vizsgálata) vagy baktériumtenyésztés alapján a Staphylococcus okozta „leforrázott bőr” szindróma elkülöníthető más hasonló betegségektől, például a toxikus epi- dermális nekrolízistől, amelyet rendszerint gyógyszerek okoznak.
Gombás eredetű börfertőzések
979
Az orvos gyakran intravénás penicillin-származékkal történő antibiotikum kezelést ír elő, például kloxacillint, dikloxacillint vagy cefalexint. A betegség korai felismerése esetén a fenti gyógyszerek szájon át is adhatók. A kezelés legalább 10 napig tart. Korái kezeléssel a gyógyulás 5-7 nap alatt bekövetkezik.
A bőrt gyengéden kell ápolni, hogy a további leválását megelőzzük: úgy kell kezelni, mintha megégett volna. Az orvos védőkötést alkalmaz. A súlyos állapotban lévő gyermekeket kórházi égési osztályon kell kezelni.
Az erythrasma a bőr felső rétegeinek a Corynebacte- rium minutissimum nevű baktérium által okozott fertőzése.
Többnyire felnőtteket és cukorbetegeket érint; leggyakrabban a trópusokon fordul elő. A gombás betegségekhez hasonlóan gyakran jelenik meg olyan helyeken, ahol összefekvő bőrfelületek vannak, például az emlők alatt és a hónaljban, a lábujjak között, férfiaknál a nemiszervek körül, ahol a herezacskó és a combok érintkeznek. A fertőzés szabálytalan alakú, rózsaszinű foltokat okozhat, melyek később apró, barnás pikkelyekkel fedett területekké alakulnak. Egyeseknél a fertőzés a felsőtestre, és a végbélnyílás környékére is ráterjed.
Az orvos könnyen felismeri, mert a Corynebacte- rium ultraibolya fény hatására korallszínben fluoreszkál. Szájon át szedett antibiotikum, például eritromicin vagy tetraciklin megszünteti a fertőzést. Antibakteriális szappanok is használhatnak. Az erythrasma 6-12 hónap múlva kiújulhat, ilyenkor újabb kezelés szükséges.
A bőrt fertőző gombák (dermatophyták) a bőrnek csak az elhalt legfelső rétegében (stratum comeum) élnek, és nem hatolnak mélyebbre. Egyes gombás fertőzések nem okoznak tüneteket, vagy csak csekély irritá- ciót, hámlást, bőrpírt. Más gombás fertőzések viszont viszketést, duzzanatot, hólyagot és erős hámlást okoznak.
A gombák rendszerint a nedves testtájakon találhatók, ahol a bőrfelületek összefekszenek: a lábujjak között, a lágyéktájon, az emlők alatt. Kövér egyének azért kapják meg gyakrabban ezeket a fertőzéseket, mert igen nagy bőrredőik vannak.
Különös módon a test egy részén lévő gombás fertőzések kiütést okozhatnak a test más, nem fertőzött részein is. A láb gombás fertőzése például a kéz ujja- in viszkető, göbös kiütést okozhat. E kiütések (der- matophytidek) a gomba kiváltotta allergiás reakció tünetei.
Az orvos akkor gondol gombára, ha piros, irritált kiütést lát valamely gyakran érintett területen. A diagnózist megerősítheti, ha az orvos kevés bőrt lekapar, és
mikroszkóp alatt megvizsgálja, vagy táptalajba helyezi, melyen kitenyészik a gomba, és meghatározható.
Különböző gombák által okozott börfertőzések, amelyeket a testen való elhelyezkedés szerint osztályoznak.
Az atlétaláb gyakori fertőzés, mely rendszerint meleg időben jelentkezik. Okozói a Trichophyton vagy Epidermophyton nevű gombák, melyek a lábujjak közti meleg, nedves területeken tenyésznek. A gomba enyhe hámlást okoz tünetek nélkül, vagy súlyosabbat, viszkető fájdalmas kiütéssel a lábujjak között, vagy a lábfej oldalán. Folyadékkal telt hólyagok is jelentkezhetnek. Mivel a gomba a bőr berepedését okozhatja, az atlétalábhoz bakteriális fertőzés társulhat, különösen időseknél, illetve ha a lábak vérkeringése elégtelen.
A lágyéki bőrgombásodást számos gomba és élesztőgomba okozhatja. Férfiaknál gyakoribb, mint nőknél, gyakran meleg időben fejlődik ki. Piros, gyűrű alakú, néha hólyagokkal járó elváltozásokat okoz a Iá-
980
Bőrbetegségek
gyéktájon, és a combok belső oldalán. Viszket, sőt fájdalmas lehet. Gyakran kiújul, mivel a gombák korlátlan ideig életben maradnak a bőrön. A fogékony személyek fertőzése a megfelelő kezelés ellenére gyakran visszatér.
A hajas fejbőr gombás fertőzését Trichophyton vagy Microsporum okozza. A fejbőr gombás megbetegedése nagyon fertőző, különösen gyermekek között. Piros, hámló kiütést okoz, amely valamelyest viszkethet, de foltos hajhullást is okozhat, kiütés nélkül.
A köröm gombás fertőzését Trichophyton okozza. A gomba a köröm újonnan képződő részébe hatol be, a körömlemez megvastagszik, fénytelen és deformált lesz. A fertőzés a lábkörmökön sokkal gyakoribb, mint a kéz körmein. A fertőzött lábköröm leválhat az ujjról, morzsalékonnyá válik.
A test felszínes gombás fertőzését szintén Trichophyton okozza. Általában rózsaszín vagy piros kerek foltokat okoz, a közepükön ép területekkel. A test bármely részén előfordulhat.
A szakáll felszínes gombás fertőzése ritka. A szakáll megbetegedéseit többnyire baktériumok okozzák, és nem gombák.
A legtöbb gombás bőrfertőzés – a hajas fejbőr és a körmök kivételével – enyhe, és gombaellenes kenőcsökkel rendszerint meggyógyítható. Sok hatásos gombaellenes krém kapható recept nélkül. A gombaellenes hintőporok általában kevésbé alkalmasak a gombás fertőzések kezelésére. A gombaellenes gyógyszerek hatóanyagai: mikonazol, klotrimazol, ekonazol és ketokonazol.
A krémeket általában naponta kétszer alkalmazzák, és a kiütés eltűnése után 7-10 napig folytatják a kezelést. Ha ugyanis túl korán hagyják abba, a fertőzést nem szüntetik meg teljesen, és a kiütés kiújul.
Több nap telhet el, míg a gombaellenes krém kifejti hatását. Ezalatt gyakran kortikoszteroid-tartalmú krémekkel csökkentik a viszketést és a fájdalmat. A híg hidrokortizon (az Egyesült Államokban) szabadon kapható, hatékonyabb kortikoszteroidok csak vényre.
Súlyosabb, vagy makacs fertőzés esetén az orvos néhány hónapos kezelést rendelhet griseofulvinnal,
A lásd a 910. oldalt
néha gombaellenes krémekkel kombinálva. A griseo- fulvin – melyet szájon át szednek – igen hatásos, de mellékhatásai lehetnek: fejfájás, gyomorpanaszok, fényérzékenység, kiütés, duzzanat, a fehérvérsejtszám csökkenése. A griseofulvin-kezelés befejezését követően a fertőzés kiújulhat. Az orvos ketokonazolt is rendelhet gombás bőrfertőzések ellen. A griseoful- vinhoz hasonlóan a szájon át szedett ketokonazolnak is súlyos mellékhatásai lehetnek, a májkárosodást is beleértve.
A fertőzött területek tisztán és szárazon tartása akadályozza a gombák növekedését, és elősegíti a bőr gyógyulását. A fertőzött területeket gyakran kell mosni szappannal és vízzel, majd hintőporozm. Az orvosok többnyire a keményítőtartalmú hintőporok mellőzését javasolják, mivel ezek a gombák növekedését serkentik.
Ha a gombával fertőzött bőr nedvedzik. bakteriális fertőzés alakulhat ki. Ezt antibiotikumokkal kell kezelni. Egyes orvosok a bőrön alkalmazható antibiotikumokat imák fel, mások szájon át szedhetőket adnak. Hígított Burow-oldat vagy Whitfield-kenőcs (mindkettő recept nélkül kapható) is segíthet a nedvedzés megszüntetésében.
A kandidiázis (sarjadzógombák okozta fertőzés, moni- liasis) a Candida nem sarjadzógomba okozta fertőzés.
A Candida többnyire a bőrt és a nyálkahártyákat, főleg a száj és a hüvely nyálkahártyáját fertőzi meg. Néha a mélyebben fekvő szövetekbe és a vérbe jut, életveszélyes, általános kandidiázist okozva. A Ez a csökkent védekezőképességü emberek leggyakoribb, súlyos fertőzése, például AlDS-eseké, vagy azoké, akik kemoterápiában részesülnek.
A Candida az emésztőrendszer és a hüvely normális és ártalmatlan lakója. Ha a környezeti tényezők különösen kedvezőek (például meleg, párás időben), vagy ha károsodott az immunvédekezés, a sarjadzógomba megbetegítheti a bőrt. Mint a Dermatophyton gombák, a Candida is jól fejlődik meleg és nedves környezetben. Néha antibiotikumokkal kezelt betegek kapnak Candida-fertőzést, mivel az antibiotikum elpusztítja a bőrön normálisan található baktériumokat, s így lehetővé válik a Candida korlátlan növekedése. A kortikoszteroidok és immunszuppresszív szerek alkalmazása szervátültetések után szintén csökkentheti a szer
Gombás eredetű börfertőzések
981
vezet védekezését sarjadzógomba-fertőzéssel szemben. Terhesek, kövérek, cukorbetegek is hajlamosak a Candída-fertőzésre.
A tünetek a megbetegedés helyétől függően változnak.
A bőrredők fertőzése (intertrigo) vagy a köldök fertőzése piros kiütést okoz, gyakran foltos területekkel, melyekből csekély fehéres folyadék szivárog. A bőrelváltozás szélén apró, gennyes hólyagok jelennek meg, és a kiütés viszket vagy ég. A végbélnyílás körül a Candida-kiütés felázott lehet, fehér vagy vörös, és viszket.
A hüvely Candída-fertőzése (vulvovaginitis) gyakori terheseknél, cukorbetegeknél, vagy antibiotikummal kezeiteknél. Tünetei fehér vagy sárga folyás a hüvelyből, valamint égő érzés, viszketés és pír a hüvely falain és a hüvelybemenet környékén.
A hímvessző Cand/da-fertőzése gyakori cukorbetegeknél, vagy olyanoknál, akiknek női szexuális partnere hüvelyi Candída-fertőzésben szenved. A fertőzés piros, hámló, néha fájdalmas kiütést okoz a hímvessző alsó felszínén. Mindamellett a hüvely és a hímvessző fertőzése tünetmentes is lehet.
A szájpenész Candida-fertőzés a szájban. A sárgásfehér foltok, melyek a szájpenészre jellemzőek, a nyelvhez és a pofanyálkahártyához tapadnak, gyakran fájdalmasak. A foltok ujjal vagy kanállal könnyen lekaparhatok. A szájpenész egyébként egészséges gyermeknél nem szokatlan, de felnőtteknél csökkent védekezőképesség jele, amit esetleg cukorbetegség vagy AIDS okoz. A baktériumokat elpusztító antibiotikumok használata növeli a szájpenész kialakulásának veszélyét.
A szájzug berepedése (perleche) a szájzug Candída-fertőzése, mely apró berepedéseket okoz. Rosszul illeszkedő műfogsortól is eredhet, mely a száj- zugokat nedvesen tartja, úgyhogy a sarjadzógomba itt is elszaporodhat.
Candida-okozta körömágygyulladás. A körömágyat megfertőző Candida fájdalmas duzzanatot és gennyedést okoz. A fertőzött körömlemez fehérré vagy sárgává változik, és elválhat az ujjtól.
Az orvos a Candzda-fertőzést rendszerint a jellemző kiütésről, és az általa okozott fehér, túrószerű bevonat
ról ismeri fel. A diagnózishoz az orvos kaparékot vehet a bőrről, vagy lepedőket nyelvlapoccal. Az anyagot mikroszkóppal vizsgálják, vagy táptalajra oltják, hogy a fertőzés okát megállapíthassák.
A Candida okozta bőrfertőzések általában köny- nyen kezelhetők gyógyszeres kenőcsökkel vagy ecsetelőkkel. Az orvos gyakran Nystatin kenőcsöt javasol a bőr, hüvely, hímvessző fertőzéseire; a krémet naponta kétszer alkalmazzuk 7—10 napon át. A hüvely és a végbélnyílás Candida-fertőzéseinek kezelésére kúp formában is kaphatók gyógyszerek. A szájpenész gyógyszerei folyadékok, amelyekkel szájat öblítünk, majd kiköpjük, vagy cukorka formájában szopogatjuk, s az lassan oldódik a szájban. Bőrfertőzésekre néha kortikosztercid kenőcsöt (pl. hid- rokortizont) használnak, gombaellenes krémmel együtt, mivel gyorsan csökkentik a viszketést és a fájdalmat (bár önmagukban nem gyógyítják a fertőzést).
A bőr szárazon tartása segíti a fertőzés gyógyulását, és megelőzi a kiújulást. Tiszta talkum- vagy nystatin- hintőporral a felszín szárazon tartható.
A pityriasis versicolor (pitiriázis verzikolor) gombás fertőzés, mely fehér vagy világosbarna foltokat okoz a bőrön.
A fertőzés nagyon elterjedt, különösen fiatal felnőttek körében. Ritkán okoz fájdalmat vagy viszketés, de a bőr egyes területei nem bámulnák le, és ezáltal foltokat okoz. Sötét bőrűeken halvány, a fehér bőrűeken sötét foltok jelennek meg. A foltok gyakran láthatók a mellkason vagy háton, és enyhén hámla- nak. Idővel a kis területek nagy foltokká egyesülhetnek.
Az orvosok jellegzetes megjelenése alapján ismerik fel a pityriasis versicolort. Ultraibolya fényt is használhatnak, hogy pontosabban kimutathassák a fertőzött területet, vagy fertőzött területről nyert kaparékot vizsgálnak mikroszkóppal. A korpásodás elleni samponok, például az 1 százalékos szelénium szulfid használatával a pityriasis versicolor rendszerint meggyógyítható. Ezeket a samponokat tömé
982
Bőrbetegségek
nyen, szigorúan csak az elváltozás területét bekenve éjszakára alkalmazzuk, majd reggel lemossuk. A kezelést rendszerint 3-4 alkalommal folytatjuk. Akinél bőrirritációt okoz, csökkenteni kell a bőrön töltött időt 20-60 percre, vagy más gyógyszert kell használni.
A fertőzés megszűnése után több hónapig nem nyeri vissza a bőr a normális festenyzettségét. Az elváltozás az eredményes kezelés után is gyakran kiújul, mivel a kórokozó gomba normál körülmények között is a bőrön él. Ha a betegség visszatér, a kezelést meg kell ismételni.
A legtöbb bőrparazita apró rovar vagy féreg, mely a bőrbe fúrja magát, és ott él. Egyes paraziták csak az életciklusuk egy részében élnek ott, mások állandó lakók, petéket raknak, és szaporodnak benne.
A rühösség (scabies) atkafertőzés, mely apró, vörös kiütéssel, és igen erős viszketéssel jár.
Okozója a Sarcoptes scabiei nevű atka. A fertőzés közvetlen érintkezéssel emberről emberre terjed, gyakran az egész családban. Az alig látható atkák gyakran együttalvás során szóródnak szét. A ruházat, az ágynemű, és más közös tárgy ritkán terjeszti, az atkák élettartama rövid, és a szokásos mosás elpusztítja őket.
A nőstény atka alagutat fúr a bőr legfelső rétegében, és petéket rak a járatba. A fiatal atkák (lárvák) azután néhány napon belül kikelnek. A fertőzés heves viszketést okoz, feltehetően az atka kiváltotta allergiás reakció miatt.
A rühösség legjellemzőbb tünete az erős viszketés, amely éjszaka a legkínzóbb. Az atka járatai hullámos vonalként jelennek meg, körülbelül 10 mm hosszúak, néha apró göbbel a végükön. A járatok a leggyakoribbak az ujjak között, a csukló, a könyök, a hónalj táján, az emlőbimbókon, a férfi nemi szerveken, az övvonalban, és a farpofák alsó részén; a viszketés is itt a legerősebb. Az arc ritkán fertőzött, kivéve a kisgyermekeket, akiken vizes hólyagocskák formájában jelenhet meg a betegség. A járatok később már nem lát
hatók jól, mivel gyulladás vagy vakarásnyomok fedhetik el.
A viszketés és járatok együttese alapján állítja fel a rühösség diagnózisát az orvos. Kaparékot is vehet a járatokból, és mikroszkóp alatt ellenőrizheti az atkák jelenlétét.
A rühösség permetrintartalmú krémmel vagy lin- dan-oldattal gyógyítható. Mindkettő hatásos, de a lin- dan néha izgatja a bőrt, és mérgezőbb, nem alkalmas fiatal gyermekek kezelésére. Egyes rühatkák ellenállhatnak a permetrinkezelésnek.
Néha kortikoszteroidokat tartalmazó kenőcsöt alkalmaznak néhány napon át a permetrinnel vagy lindannal végzett kezelés után, hogy csökkentsék a viszketést, míg az összes atka el nem pusztul.
A családtagokat, és a közvetlen bőrkontaktusban élőket (beleértve a szexuális kapcsolatot is) egyidejűleg kell kezelni. Az ágynemű és a ruházat alapos tisztítása vagy fertőtlenítése igen fontos.
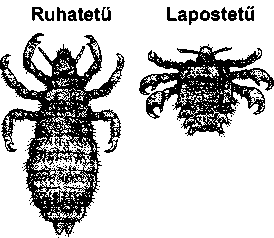
A tetvesség (pediculosis) erős viszketést okoz, és a bőr bármely részén előfordulhat.
A tetvek szabad szemmel alig látható szárnyatlan rovarok, melyek emberről emberre terjednek testi érintkezés, továbbá közösen használt ruhadarabok, vagy egyéb tárgyak útján. A hajban élősködő tetű nagyon hasonlít a testen találhatóhoz, de teljesen más faj. A szeméremtájékon megjelenő tetű teste szélesebb, rövi-
Parazitás bőrfertőzések
983
debb, mint a másik két fajé. Kerekebb körvonalai tarisznyarákhoz teszik hasonlóvá, ahonnan a népszerű (angol) neve ered. A fejtetű és a lapostetű közvetlenül a testen él, a ruhatetű gyakran található a testtel érintkező ruházatban.
A fejtetű személyes érintkezés, közösen használt fésű, kefe, kalap útján terjed. A fertőzés néha ráterjed a szemöldökre, szempillára és szakádra is. Általános problémát jelentenek – valamennyi társadalmi rétegben – az iskolás gyermekeknek. Ez a tetűfajta színes bőrűekben ritkább.
A ruhatetű nehezebben vihető át, mint a fejtetű. Rendszerint gondozatlan személyeket, és zárt negyedekben, zsúfolt intézményekben lakókat fertőz. Ezek a tetűk kiütéses tífuszt, volhiniai lázat, és visszatérő lázat terjeszthetnek.
A lapostetű a szeméremtájékon okoz fertőzést, jellemzően szexuális úton terjed.
A tetvesség súlyos viszketést okoz. Az erős vaka- ródzás miatt a bőr sérül, s ez bakteriális fertőzéshez vezethet.
A hajzat fertőzésétől a tarkótáji nyirokcsomók néha duzzadtak lehetnek. Gyermekeknél sokszor alig észrevehető a fejtetvesség, néha csak bizonytalan fejviszketést panaszolnak. A ruhatetű okozta viszketés erősebb a vállakon, fartájékon és a hason. A lapostetű a hímvesz- szőn, szeméremtesten és a végbélnyílás körül okoz viszketést.
A nőstény tetű gyöngyházfényű, szürkésfehér petéket (serkét) rak, melyek apró gömböcskék alakjában erősen tapadnak a hajszálon. Kifejlett ruhatetűk és petéik nemcsak a testszőrzeten, hanem a ruha varrásában is találhatók a bőr közelében. A lapostetű a nemi szervekkel vagy végbélnyílással érintkező alsóneműn szétszórtan apró, sötét ürüléket hagy. A lapostetveket nehéz megtalálni, és apró kékes foltként jelenhetnek meg a bőrön. Más tetvektől eltérően serkéjük a szőrszálak tövén, a bőrhöz közel található.
A gyógyszerek közül a permetrin a legbiztosabb, leghatásosabb és legkedveltebb. A lindan krém, oldat vagy sampon formájában szintén gyógyítja a tetvességet, de gyermekek kezelésére nem alkalmas, mert ritkán idegrendszeri szövődményt okozhat. Néha pyreth-
A tetvek külső megjelenése
Az ábrán a három eltérő tetű-típus megjelenése látható. A tetvek mérete legfeljebb 3 milliméter.

rint is használnak. Mindezek izgathatják a bőrt; a kezelés az újonnan kikelő tetvek elpusztítására 10 nap múlva megismétlendő.
A szemhéjak és szempillák kezelése nehéz, a parazitákat rendszerint csipesszel távolíthatjuk el. Tiszta vazelin megöli vagy legyengíti a szempillákon lévő tetve- ket. Ha a fertőzés forrásait (fésű, kalap, ruházat és ágynemű) nem fertőtlenítik porszívózással, mosással, gőzvasalással vagy száraz tisztítással, a serkék életben maradhatnak, és újra fertőznek.
A lárvajáratok okozta bőrkiütés (cutan larva migrans) horgasfejű galandféreg fertőzés, amely meleg, nyirkos talaj közvetítésével kerül a bőrbe.
A fertőzés a kutyák és macskák hordozta horgasfejű galandféregtől ered. Az élősködő petéi a talajra kutya- és macskaürülékből kerülnek. Ha valaki mezítláb jár a talajon, vagy a homokon napfürdőzik, a horogféreg a bőrébe kerül.
A behatolás helyétől függően (leggyakrabban a lábfej, lábszár, farpofa, hát) a féreg kanyargós járatot ás, fonalszerű bőrpírt hagyva hátra. A fertőzés erősen viszket.
Folyékony tiabendazol-készítmény a bőrelváltozást teljesen megszünteti.
984
![]()
FEJEZET
A bőrt számos vírus betegítheti meg, de a legtöbb panaszt csupán három csoport okozza. Közülük kettő szokványos ártalmat okoz: szemölcsöket és ajakherpeszt. A szemölcsöket a papilloma vírus okozza, az ajakherpeszt a herpesz szimplex vírus.A A bőrt megtámadó vírusok harmadik csoportja a poxvírus csoport. A legismertebb poxvírus a himlővírus, melynek csak történelmi érdekessége van – világszerte kiirtották védőoltás segítségével. A bárányhimlő azonban gyakori gyermekbetegség maradta Poxvírus okozza a mollus- cum contagiosumot is.
A szemölcsök (verruca) kis növedékek a bőrön, melyeket a 60 féle humán papilloma vírus valamelyike okoz.
X szemölcsök bármely korban keletkezhetnek, de gyermekkorban gyakoribbak, és időseknél a legkevésbé gyakoriak. Noha a bőrön könnyen szóródnak az egyik testtájról a másikra, különböző személyek között alacsony a fertőzőképességük. A nemi szervek szemölcsei ezzel szemben fertőzőek.
A szemölcsök túlnyomórészt ártalmatlanok. A leggyakoribb formái nem rákosodnak el soha. Csak ritka alakjai, amelyek a méhnyakat és a hímvesszőt fertőzik, válnak nagyon ritkán rákossá.
A szemölcs végleges nagysága és alakja az okozó vírusfajtától, és a testen való elhelyezkedésétől függ. Egyesek fájdalmatlanok, mások az idegeket nyomva fájhatnak. Egyes szemölcsök csoportosan nőnek (mozaikszemölcs), mások elkülönülten, magányosan. A szemölcsök gyakran kezelés nélkül is eltűnnek, mások viszont évekig fennállnak; egyesek eltűnnek és aztán kiújulnak.
▲ lásd a 916. oldalt
■ lásd az 1270. oldalt
★ lásd a 948. oldalt
Amikor az orvos a bőrön lévő növedéket vizsgálja, megpróbálja eldönteni, hogy az szemölcs-e, vagy más növedék. Egyes növedékek szemölcsnek néznek ki, de valójában anyajegyek, bőrkeményedések, hegek, sőt esetleg bőrrákok. A szemölcsöket elhelyezkedésük és alakjuk szerint osztályozzák.
Közönséges szemölcs (verruca vulgáris) csaknem mindenkinek a bőrén előfordul. Ezeknek a kemény nö- vedékeknek a felszíne egyenetlen, kerekek vagy szabálytalanok, szürkések, sárgák vagy barnák, átmérőjük rendszerint 10 milliméternél kisebb. Általában olyan testtájon jelennek meg, melyek gyakran sérülnek, például az ujjakon, a körmök körül, térden, arcon és fejbőrön. Szétszóródhatnak ugyan, de a közönséges szemölcs sohasem rákosodik el.
A talpi szemölcsök a járás nyomása hatására ellapulnak, és megvastagodott bőrrel vannak körülvéve. Nagyon érzékenyek lehetnek. A tyúkszemtől és bőrke- ményedéstől eltérően a talpi szemölcs számos kicsiny pontból erősen vérzik, ha az orvos a felszínét levágja szikével.
A fonálszerű szemölcsök hosszú, keskeny, apró növedékek, melyek a szemhéjról, arcról, nyakról vagy az ajkakról lógnak le.
A lapos szemölcsök gyermekeknél és fiatal felnőtteknél gyakoriak, gyakran csoportosan jelennek meg, mint puha sárgásbarna foltok az arcon.
A vírus, mely nedvedző szemölcsöket okoz a nemi szerveken (hegyes függöly, condyloma acuminatum) szexuális úton fertőz.* *
A kezelés a szemölcs helyétől, típusától, kiterjedésétől és fennállásának idejétől függ.
A legtöbb közönséges szemölcs 2 éven belül kezelés nélkül is eltűnik. A szalicilt és tejsavat tartalmazó ecsetelő vagy tapasz felpuhítja a fertőzött bőrt, amely lehámlik, és így gyorsítja a szemölcs eltűnését.-Az orvos folyékony nitrogénnel el is fagyaszthatja a szemölcsöt, de 2-3 hét múlva szükséges lehet a fagyasztás
Napfény és bőrkárosodás
985
megismétlése, hogy a szemölcs teljesen eltűnjék. A szemölcs elektromos berendezéssel vagy lézerrel is leégethető, de mindkét módszer hegesedést okozhat. Bármelyik kezelést alkalmazzák is, a szemölcsök kb. egyharmada visszanő. Az orvos vegyileg, pl. triklór- ecetsavval vagy cantharidinnel is elroncsolhatja a szemölcsöt, olykor azonban a régi szemölcs szélénél jelentkezhetnek az újak.
A talpi szemölcsöket általában töményebb szalicil- sav-oldattal, vagy tapasszal puhítják fel. Ez a kémiai módszer kiegészíti a szemölcs lekaparását, fagyasztását, vagy más savak alkalmazását. Az orvos más módszerekkel, pl. a szemölcsbe adott injekcióval is próbálkozhat, a talpi szemölcsök azonban nehezen gyógyíthatók.
A lapos szemölcsöket gyakran kezelik olyan hámlasztószerekkel, mint pl. az A-vitaminsav vagy szalicilsav, ezek a hámlással a szemölcsöt is leválasztják.
A molluscum contagiosum (molluszkum kontagiózum) a bőr poxvirus-fertőzése, amely bőrszínű, sima felszi- nű, viaszos göböket okoz.
A szemölcsök általában 10 milliméternél kisebb át- mérőjűek, közepükön köldökszerű behúzódás van. Olykor a szemölcs 3 centiméter átmérőjűre is megnőhet. A molluscum contagiosumot okozó vírus fertőző, a bőr érintésével, gyakran szexuális úton is átvihető.
A vírus bármely testtáj bőrét megfertőzheti, leggyakoribb a lágyékhajlatban és a szeméremtesten (a hímvesszőn és a hüvelyben azonban ritka). A göbök nem viszketnek, nem fájdalmasak, és olykor csak véletlenül fedezik fel őket a betegvizsgálat során. Az orvos számára könnyen felismerhető a kásaszerű fehér masszával teli jellegzetes köldökszerű behúzódás alapján.
A molluscumok fagyasztással, vagy középső részük tűvel történő eltávolításával kezelhetők.
A bőr védi a test többi részét a napsugárzástól – a sejteket károsító ibolyántúli (ultraibolya = UV) sugárzás forrásától. A bőrt rövid idő alatt érő túlzott sugármennyiség napégést okoz. A napfény hosszan tartó hatására a hámréteg megvastagszik, és a bőrfestéket termelő sejtek (melanociták) fokozzák a bőr színét meghatározó bőrfesték (melanin) termelését. A melanin, a bőr természetes fényvédő anyaga elnyeli az ultraibolya sugarak energiáját, és megakadályozza a mélyebb rétegekbe hatolását.
A napfénnyel szembeni érzékenység a rassztól, megelőző napfényhatástól és bőrszíntől függően változó, de bizonyos mértékben mindenki bőre károsodhat. Mivel a sötét bőrű emberek bőrében több a melanin, bőrük ellenállóbb a napfény káros hatásaival (napégés, a bőr korai öregedése és a bőrrák) szemben. Az albínók (teljes festékhiány) bőrében nincs melanin, ezért egyáltalán nem bámulnák le, és már enyhe napfényhatásra is súlyosan leégnek. Ha nem védekeznek a napsugarak ellen, az albínók bőrén már fiatalon bőrrák alakulhat
ki. A vitiligós (foltos festékhiány) betegek fehér foltjainak bőre nem termel melanint, ezért ezeken a területeken súlyos napégés alakulhat ki.
A napégést a bőrt érő túlzott ultraibolya-B sugármennyiség okozza. A leégett beteg bőrének festéktartalmától, és a napsugárzás erősségétől függően a napozást követő 1-24 óra múlva a bőr kipirul, megduzzad és fájdalmassá válik. Később hólyagok keletkezhetnek, és a bőr lehámlik. Egyes napégett betegeken láz, hidegrázás, gyengeség jelentkezhet, az egészen súlyos esetekben sokk – alacsony vérnyomás, ájulás, igen súlyos gyengeség – alakulhat ki.
A napégés megelőzésének legjobb – és legnyilvánvalóbb – módszere az erős, közvetlen napsugárzás kerülése. A ruházat és a szokványos ablaküveg csaknem
986
Bőrbetegségek
A láthatatlan napfény veszélyei
A nap különböző hullámhosszú sugarakat sugároz, a sárga fénynek pl. nagyobb a hullámhossza, mint a kék fénynek. Az ultraibolya (UV) fény hullámhossza kisebb, mint a látható fényé, ez a sugárzás az élő szövetet károsíthatja. A földi légkör ózonrétege szerencsére kiszűri a legkárosabb UV-sugarakat, bizonyos mennyiségű UV-sugárzás – főleg UVA és UVB – azonban a földfelszínre jut, és bőrkárosodást okozhat.
Az UV-fény mennyisége és jellege az évszaktól, időjárástól és a földrajzi helytől függően változhat. Mivel a mérsékelt égöv alatt a sugarak útja a légkörön át a különböző napszakokban ferde, a napozás a legkevésbé veszélyes 10 óra előtt és délután 3 óra után. A bőrkárosodás veszélye a tengerszint feletti nagyobb magasságokban nő, mert vékonyabb a védő levegőréteg.
Még egy gondolat: A földfelszínt elérő UV-sugárzás mennyisége különösen az északi szélességgel növekszik. Ennek az oka az ózon és a freongáz (chlorofluorocarbonok, a hűtőszekrényekben és sprayk hajtógázaként használt anyagok) közötti kémiai reakció, amely tönkreteszi a védő ózonréteget, a vékony rétegen lyukakat okozva.

minden káros sugárzástól megvéd. A víz nem szűri jól ki az ultraibolya-B sugarakat: az UVA és UVB sugarak a tiszta vízben egy láb (kb. 30 cm) mélyre hatolnak –
ezt a búvárszemüveggel úszók és a vízben gázolva horgászok tapasztalhatják. A felhőzet és a pára sem hatásos UV-szűrő: felhős vagy párás napon is le lehet égni. A hó, víztükör és a homok visszaveri a napsugarakat, ezáltal fokozva a bőrt érő UV-sugárzás mennyiségét.
Az erős, közvetlen napfényhatás megelőzésére fényvédőt kell alkalmazni, vagyis olyan kenőcsöt vagy krémet, amely az UVA és UVB sugarakat kiszűrő vegyi anyagot tartalmaz, s ezáltal védi a bőrt. Sok fényvédő készítmény vízálló, vagy bizonyos ideig az. A fényvédők egyik hatásos fajtája para-aminobenzoe- savat (PABA) tartalmaz. Mivel a bőrhöz kb. 30-45 perc alatt kötődik erősen, a fényvédő alkalmazása után közvetlenül történő úszás vagy izzadás lemossa a készítményt. Egyes embereken a PABA-tartalmú fényvédők irritálják a bőrt, és allergiás reakciót is okozhatnak.
A fényvédők másik típusa benzofenon nevű anyagot tartalmaz. Sok fényvédőben ezt PABA-val kombinálják, e kombinált készítmények az UV-sugarak szélesebb tartománya ellen nyújtanak védelmet. Más készítmények fizikai gátat alkotó anyagokat (mint pl. cink- oxid , vagy titániumdioxid) tartalmaznak, ezek a sűrű, fehér kenőcsök elzárják a bőrt a napsugárzástól; kicsi, érzékeny területeken – mint pl. az orr és az ajkak – használhatók. Azok, akiket zavar e kenőcsök színe, kozmetikumokkal keverve a bőrszínüknek megfelelőre színezhetik.
Az Egyesült Államokban a fényvédőket fényvédő faktorszámuk (FF, angolul SPF) alapján osztályozzák: minél magasabb a FF szám, annál erősebb a védelem. A 15-ös vagy magasabb fényvédő faktorszámú fényvédők a legtöbb UV-sugarat elnyelik, de az átlátszó fényvédő készítmények egyike sem szűri ki az összes UV- sugarat. A legtöbb fényvédő csak az UVB-t szűri ki, azonban az UVA is okozhat bőrkárosodást. Egyes újabb fényvédők bizonyos mértékig az UVA sugarak ellen is hatnak.
Az első bőrpír vagy fájdalmas feszülő érzés azt jelzi, hogy azonnal abba kell hagynunk a napozást. A hidegvizes borogatás és – a bőrt esetleg irritáló, vagy allergiás reakciót okozó helyi érzéstelenítők és illatanyagok nélküli – lotiók és krémek megnyugtatják a gyulladt, forró bőrterületeket. A kortikoszteroid tabletták órákon belül enyhíthetik a gyulladást és fájdalmat.
A napégett bőr néhány nap alatt magától is gyógyulni kezd, de a teljes gyógyulás hetekig tarthat. A napégett lábszárakon, különösen azok sípcsont feletti részén igen kellemetlen érzéssel járnak és lassan gyógyulnak. Azok
Napfény és bőrkárosodás
987
a bőrterületek, amelyeket ritkán ér a nap, súlyosan leéghetnek, mert csak kevés bőrfestéket tartalmaznak. Ilyen bőrterületek a fürdőruhával fedett testrészek, a lábhát, és a karóra helye.
A napégett bőr gyenge védelmet nyújt a fertőzések ellen, és ha fertőződik, a gyógyulás lassú. A fertőzés súlyosságát az orvosnak kell megítélnie, és ha szükséges, antibiotikumot rendel.
A napégett bőr lehámlását követően a friss hám vékony, és kezdetben nagyon érzékeny a napfénnyel szemben. Ezek a bőrterületek heteken át igen érzékenyek maradhatnak.
hatásai
Az éveken át tartó napfénybehatás öregíti a bőrt, de feltehetően 18 éves kor előtt legkárosabb a bőrt érő sugárzás. Bár a világos bőrű emberek a legérzékenyebbek, túl nagy sugáradag esetén bárkinek a bőrén kialakulhatnak kóros elváltozások.
A bőr mélyebb rétegeinek károsodása ráncosodást, és a bőr sárgás elszíneződését okozza. A napfény vékonyítja a bőrt, és rákelőző állapotok (actinicus keratosis, solaris keratosis) kialakulását okozhatja. Ezek a növedékek pikkelyesen hámló, nem gyógyuló elváltozások, néha sötétebbek, szürkések, kemény tapintatúak is lehetnek. Ha valaki sokat tartózkodik a napon, fokozott a bőrrák (spinalioma, basalioma és bizonyos mértékig a melanoma) kialakulásának veszélye.
A kezelés lényege a további napozás kerülése: a már kialakult károsodásokat azonban nem lehet meg nem történtté tenni. A hidratáló krémek és a smink elkendőzheti a ráncokat. A kémiai hámlasztószereket, az alfa-hidroxisavakat és a tretinoint a tartós károsodások egy részének, az egészen finom ráncoknak és a pigment-rendellenességeknek az eltüntetésére használják. Bár e kezelések jótékony hatása meggyőző, kevés az arra vonatkozó bizonyíték, hogy a mély ráncok tartósan kisimíthatóak lennének, vagy a bőrkárosodás visz- szafordítható lenne.
A rákelőző állapotokból bőrrák fejlődhet ki. Az actinicus és solaris keratosisok általában folyékony nitrogénnel végzett fagyasztással távolíthatók el, ha túl sok van a betegen, akkor fluorouracil (daganatellenes szer) tartalmú ecsetelőt vagy kenőcsöt használnak e célra. A kezelés során a bőr állapota sokszor romlani látszik, mert a gyógyszer bőrpírt, hámlást, és a keratosis, valamint az azt környező bőr égő fájdalmát okozza.
Egészséges-e a barnaság?
Egy szóval: nem. Bár a barnaságot gyakran a jó egészség és az aktív, sportos élet jelképének tekintik, az öncélú lebarnulás valójában kockázattal jár. Bármilyen UVA vagy UVB sugármennyiség befolyásolhatja vagy károsíthatja a bőrt. A természetes napsugárzás, vagy a szoláriumok mesterséges napfénye hosszú távon egyaránt a bőr károsodását okozhatja. Egészen egyszerűen fogalmazva: nincs „biztonságos” barnaság.
bőrreakciók
Bár a napégés és a nap okozta károsodás jelentkezése bizonyos időt igényel, egyeseken már néhány perces napozás után szokatlan reakciók jelentkezhetnek. E reakciók bőrpírt, hámlást, csalánkiütéseket, hólyagokat, és megvastagodott, hámló foltokat okozhatnak. A fokozott fényérzékenységnek számos oka lehet.
Leggyakrabban bizonyos gyógyszerek – egyes antibiotikumok, vizelethajtók és gombaellenes szerek – szedése okozza. Fényérzékenyítő hatása lehet egyes szappanoknak, parfümöknek, arcvizeknek (különösen a bergamott-tartalmúaknak, és a mentolos vagy cit- romillatúaknak), a korpásodás és ekcéma kezelésére használt kátránytartalmú szereknek, valamint egyes növények (pl. réti perje és petrezselyem) nedvének. Bizonyos betegségek, pl. a szisztémás lupusz eritema- tozus és a porflria is fokozott fényérzékenységgel járnak.
Egyes napfény okozta bőrreakciók (polimorf fénykiütés) sem belső szervi betegséggel, sem gyógyszerszedéssel nincsenek összefüggésben. E betegeken a rövid ideig való napon tartózkodás után is csalánkiütés vagy erythema exsudativum multiforme jelentkezhet a fénynek kitett bőrterületeken. A fény okozta bőrreakciók a mérsékelt éghajlaton élőkön tavasszal vagy nyáron a leggyakoribbak, az első erős napsugárzáskor. E reakciók ritkábbak azokon, akik egész éven át napsütéses tájon élnek.
Nagyon erős fényérzékenység esetén a naptól védő ruházat viselése, a napfény lehetséges kerülése, és
988
Bőrbetegségek
fényvédők használata szükséges. Az orvosnak a fényérzékenység pontos okát valamennyi szóba jövő betegség kizárása, a szedett gyógyszerek, és a bőrön alkalmazott anyagok (gyógyszerek vagy kozmetikumok) áttekintése segíthet megtalálni. A kiváltó ok tisztázása azonban némelykor nehéz, sőt olykor lehetetlen.
Hidroxikloroquin tartós szedése megelőzheti a fényérzékenységi reakciót, a szájon át adott kortikoszte- roidok a gyógyulást gyorsíthatják. A fényérzékenység egyes típusainak kezelésére pszoralének (a bőrt fényérzékennyé tevő gyógyszerek) adhatók, UVA fénykezeléssel kombinálva. A szisztémás lupusz eritematozuszban szenvedők azonban nem bírják ezt a kezelést.
A bőr festéktartalmának zavarai
A bőrszínt a bőr által termelt bőrfesték mennyisége, és a bőr legfelső rétegeinek a színe határozza meg. Festéktartalom nélkül a bőr sápadt fehér lenne, a rózsaszín különböző árnyalataival, amely az átfolyó vértől függ. A bőr fő festékanyaga a sötétbarna melanin, amelyet a bőr legfelső rétege, a hám sejtjei között elhelyezkedő festéktermelő sejtek (a melanociták) termelnek.
A hipopigmentáció a bőr kórosan csökkent festéktartalma, amely rendszerint kis területre korlátozódik. Ezt többnyire a bőr megelőző gyulladása okozza, ritkán öröklött betegség része lehet.
Ha a bőrt napsugárzás éri, a melanin termelése fokozódik, ez lebarnulást eredményez. A bőr fokozott melanintartalmát (hiperpigmentáció) hormonális változások (pl. az Addison-kórban, terhességben, vagy fogamzásgátló tabletták szedésekor kialakulók) okozhatják. A bőrszín sötétebbé válhat egyes betegségekben (pl. hemosiderosis, hemochromatosis), vagy számos, szájon át, injekcióban, vagy a bőrön alkalmazott gyógyszer hatására.
Teljes festékhiány (albinizmus)
Az albinizmus ritka, öröklött kórkép, amelyben nem képződik melanin.
A teljes festékhiányban szenvedők (albínók) haja fehér, bőre sápadt, szeme rózsaszín. Gyakran van látászavaruk és akaratlan szemmozgásuk (nystagmus).
A lásd a 981. oldalt
Mivel a melanin védi a bőrt a napsugaraktól, az albínók hajlamosak a leégésre, és emiatt a bőrrákra is. E veszélyeket a minimálisra csökkenthetik, ha nem tartózkodnak a napon, napszemüveget hordanak, és a fedetlen börterületekre 15-ösnél magasabb faktorszámú fényvédőt használnak.
A vitiligóban a melanociták elpusztulása sima felszinü, fehér foltokat okoz a bőrön.
A betegek egy részén egy vagy két éles határú folt jelentkezik, másokon a vitiligó foltjai nagy testfelületet borítanak. Az elváltozás a sötét bőrűeken a legfeltűnőbb. A festéket nem tartalmazó bőr a teljes festékhiányhoz hasonlóan rendkívül hajlamos a leégésre. A beteg bőrterületeken a haj (szőr) is fehér, mivel a szőrtüszők melanocitái is elpusztultak.
A vitiligó szokatlan sérülést követően, például fejsérülés után is kialakulhat, gyakran társul más betegségei, pl. Addison-kórral, cukorbetegséggel, vészes vérszegénységgel és pajzsmirigybetegségekkel. A kórkép pszichológiailag súlyos károsodást okozhat a festékhiány révén jelentősen megváltozott külső miatt.
A pityriasis versicolor a bőr gombás fertőzése, amely a vitiligóra hasonlíthat, bár néha hiperpigmentá- ciót okoz. ▲
A vitiligónak nincs megfelelő kezelése. A kis foltokat különféle, napokig tartó hatású, a ruházatot nem szennyező szerekkel lehet sminkelni. A pszoralének
Jóindulatú növedékek a bőrön
989
(fényérzékenyítő gyógyszerek) és UVA sugárzás kombinációja (PUVA-kezelés) néha hatásos, a kezelést azonban hosszan, meghatározatlan ideig kell folytatni. A napégést fényvédőkkel, és a nap ellen védő fedéssel lehet kivédeni.
festékhiány
A bőr egyes bőrbetegségek (hólyagok, fekélyek, égések és fertőzések) gyógyulását követően elveszítheti festéktartalmát. A bőr ilyenkor nem olyan elefántcsontfehér, mint vitiligó esetén, és a pigmentáció végül visszatérhet. E hibát kozmetikumok segítenek elleplezni.
A májfolt az arcon (rendszerint a homlokon, orcákon, halántékon és az állkapcsokon) megjelenő, nagyjából szimmetrikus, sokszor éles határú sötétbarna foltokból áll.
A májfolt legtöbbször a terhesség alatt jelenik meg (terhességi maszk), vagy fogamzásgátlót szedő nőkön alakul ki. A sötét folt a szülés után, vagy a fogamzásgátló szedésének abbahagyását követően halványodhat.
Májfolt esetén az elváltozás rosszabbodása megelőzhető, ha az illető a sötét foltokra fényvédőt ken, és elkerüli a napozást. A receptre kapható kenőcsök hosz- szú ideig tartó rendszeres használatával a sötét foltok elhalványíthatok.
207. FEJEZET
A bőrön a különböző sejttípusokból álló növedékek már a születéskor jelen lehetnek, vagy később fejlődnek ki. Ha növekedésük magától leáll, és sejtjeik nem szóródnak a test más részeibe, a bőr növedékeit (tumorok) jóindulatúaknak (benignusnak) nevezzük. Ha növekedésük nem áll le, és sejtjeik az ép szövetekbe hatolnak, vagy a test távoli részeibe szóródnak (áttétet – metasztázist – adnak), e daganatok rosszindulatúak (malignusak).
Az anyajegyek (naevusok) apró, általában sötét színű növedékek, amelyek a bőr festéktermelő sejtjeiből (melanociták) származnak.
Az anyajegyek különböző nagyságúak, laposak vagy kiemelkedők, sima felszínűek vagy szemölcssze- rűek lehetnek, szőrök is nőhetnek rajtuk. Bár többségük sötétbarna vagy fekete, bőrszínűek vagy sárgásak is lehetnek. Csaknem mindenkinek van legalább 10 anyajegye, amelyek általában a gyermekkorban vagy serdülőkorban jelennek meg. Mint valamennyi sejt, a festéktermelő sejtek is reagálnak a hormonszintek változásaira, ezért az anyajegyek a terhesség alatt növe
kedhetnek, vagy sötétebbé válhatnak, sőt újak is megjelenhetnek.
Az anyajegyeket elhelyezkedésüktől és küllemüktől függően szégyellik, vagy éppen a szépség jelének tartják. A csúnya, vagy a ruházat irritációjának kitett anyajegyeket az orvos helyi érzéstelenítésben kimetszheti.
A legtöbb anyajegy ártalmatlan, ezeket nem szükséges eltávolítani. Egyes anyajegyek azonban nagyon hasonlíthatnak a rosszindulatú festékes bőrdaganatra (malignus melanoma), és nehéz lehet az elkülönítésük. A nem rosszindulatú anyajegyekből is indulhat ki malignus melanoma. Tény, hogy a malignus melano- mák csaknem fele anyajegyekből indul ki, ezért a gyanús küllemű anyajegyeket el kell távolítani, és szövettani vizsgálatot kell végezni. Az anyajegy megváltozása – mint a növekedés (különösen, ha szabálytalan a szegélye), a sötétebbé válás, a gyulladás, a foltos színváltozás, a vérzés, a kifekélyesedés, viszketés és a fájdalom – a malignus melanoma veszélyére figyelmeztetőjelek. Ha az anyajegy rosszindulatúnak bizonyult, ismételt sebészi beavatkozás szükséges a környező bőrterület eltávolítására.
990
Bőrbetegségek
anyajegyek
Az atípusos anyajegyek (dysplasticus naevusok) lapos vagy kiemelkedő sötét növedékek a bőrön, nagyobbak, mint a közönséges anyajegyek (12 mm-nél nagyobb átmé- rőjüek), és nem feltétlenül kerekek. Színük a sárgásbarnától a sötétbarnáig terjedhet, rendszerint rózsaszín alapon.
Egyes embereken 100-nál is több atípusos anyajegy lehet, és még 40 éves kor után is jelenhetnek meg újak. Az atípusos anyajegyek a testen bárhol megjelenhetnek, bár gyakoribbak a ruhával fedett területeken, mint pl. a far, mell és fejbőr; a közönséges anyajegyekétől jelentősen eltérő az elhelyezkedésük.
Az atípusos anyajegyek kialakulására való hajlam öröklődik, bár egyes embereken családi előfordulás nélkül is megjelenhetnek. Annak a személynek, akin atípusos anyajegyek vannak, és két vagy több közeli családtagjának voltak atípusos anyajegyei és melanomája (dysplasticus naevus szindróma), nagy az esélye malignus melanoma kialakulására. Az nem ismert, hogy az olyan személyeknél, akiknek atípusos anyajegyei vannak, de a családban nem volt melanoma, mekkora a melanoma kialakulásának veszélye.
Az atípusos anyajegyekkel rendelkező betegeken – főleg azokon, akiknél a családban előfordult melanoma – keresni kell minden, a malignus melanomára utaló változást. Bőrüket évente meg kell vizsgálnia a háziorvosnak vagy a bőrgyógyásznak. A bőrgyógyásznak az apró változásokra is figyelnie kell, mint pl. a szín vagy a méret változásaira, ehhez gyakran az egész testről színes fotókat kell készítenie. Az atípusos anyajegyek bármilyen változása azt jelenti, hogy az anyajegyet el kell távolítani.
Egyes szakértők úgy gondolják, hogy a napfény gyorsítja az atípusos anyajegyek elváltozásainak kifejlődését. Azoknak, akiken atípusos anyajegyek vannak, kerülniük kell a napot. Ha a napon tartózkodnak, állandóan legalább 15-ös erősségű, vagy erősebb fényvédőt kell alkalmazniuk. Ezek a fényvédők a rákot okozó UV-sugarak ellen védenek. A
A fibromák apró, puha, bőrszínű, vagy kissé sötétebb, nyeles börképletek, amelyek elsősorban a nyakon, a hónaljban vagy a lágyékhajlatban fordulnak elő.
▲ lásd a 985. oldalt
Rendszerint nem okoznak panaszt, kozmetikailag azonban zavaróak lehetnek, továbbá a ruha vagy a környező bőr dörzsölheti és irritálhatja őket. Az orvos könnyen eltávolíthatja a fibromákat: vagy folyékony nitrogénnel fagyasztja le, vagy szikével, illetve ollóval távolítja el.
A lipomák a bőr alatt növekvő, zsírszövetből álló, kerek vagy ovális kiemelkedést okozó csomók.
Egyes betegeken csak egy lipoma van, míg másokon több is kialakul. Nőkön gyakoribb, mint férfiakon és bár a lipomák a testen bárhol kifejlődhetnek, a leggyakrabban az alkaron, törzsön és a tarkón találhatók. A lipomák ritkán okoznak panaszt, bár fájdalmasak lehetnek.
Az orvos könnyen felismeri a iipomát, a kórisme felállításához egyéb vizsgálatokra nincs szükség. Ezek jóindulatú daganatok, és ritkán fajulnak el. Ha egy lipomán bármilyen változás észlelhető, az orvos biop- sziát végez (egy darabját eltávolítja, és szövettani vizsgálatát kéri). Kezelés rendszerint nem szükséges, de a zavaró lipomákat sebészi úton vagy zsírleszívással el lehet távolítani.
Az angiomák rendellenes sűrűséggel elhelyezkedő vér- és nyirokerekböl állnak, általában a bőrben és a bőr alatt találhatók, és vörös, vagy biborszinű elszíneződést okoznak.
Az angiomák gyakran a megszületéskor, vagy közvetlenül azután jelennek meg, és anyajegynek nevezhetik őket. (Másfajta, a születéskor jelenlévő növedé- keket is anyajegynek neveznek.) Az újszülöttek csaknem egyharmadában észlelhetők angiomák, amelyek egyénenként változó megjelenésűek. és általában csak kozmetikai problémát jelentenek. A legtöbbjük magától eltűnik. Az angiomák fajtái a tűzfolt, az eper-anya- jegy, a barlangos érdaganat, a pók-anvajegy és a nyi- rokérdaganat.
Tűzfolt
A tűzfolt (naevus flammeus) a születéskor jelenlévő lapos, rózsaszín, vörös vagy lilás elváltozás.
A tűzfolt rendszerint tartósan fennáll, de az arcon lévő apró elváltozások néhány hónapon belül elhalványodhatnak. A legtöbb tűzfolt ártalmatlan, de lelkileg megterhelő elváltozás. Néha a Sturge AVebcr-szindró- ma – szellemi visszamaradáshoz vezető ritka genetikai
Jóindulatú növedékek a bőrön
991
kórkép – részeként jelennek meg. A kicsiny tűzfoltok kozmetikai krémmel fedhetők. Ha az elszíneződés zavaró, lézerrel eltávolítható.
Eper-anyajegy
Az eper-anyajegyek (capillaris haemangiomák) kiemelkedő, élénkvörös, 1-10 cm átmérőjű területek.
kz eper-anyajegyek rendszerint röviddel a születés után alakulnak ki, és az élet első hónapjaiban lassan növekednek. Több, mint háromnegyedük 7 éves korra teljesen eltűnik, de egyesek nyomán ráncos, barnás terület marad vissza. Az eper-anyajegyek kezelést nem igényelnek, hacsak a szemek vagy más létfontosságú szervek körüli elváltozás nem fenyeget működészavarral. A prednizon nevű kortikoszteroid gyógyszert szájon át lehet adni az éranyajegyek megkisebbítésére; ez akkor a leghatásosabb, ha az anyajegy növekedésének kezdetén kezdik adagolni. Az eper-anyajegyeket ritkán távolítják el sebészileg, mert gyakori a kiterjedt hege- sedés.
Cavernosus haemangioma (barlangos
érdaganat)
A születéstől jelenlévő kiemelkedő, élénkvörös vagy lilás, kórosan felszaporodott erek okozta bőrelváltozás.
A cavernosus haemangiomák néha kifekélyesedhet- nek és vérezhetnek, ezután részben visszafejlődhetnek. Kezelés nélkül csak ritkán fejlődnek teljesen vissza. Gyermekeken szájon át szedett prednizon hatására visszafejlődhetnek. A kicsi cavernosus haemangiomák elektrokoagulációval kiirthatok – ennél az eljárásnál helyi érzéstelenítésben forró elektromos eszközzel roncsolják a kóros szöveteket. A sebészi eltávolítás akkor szükséges, ha az érdaganatban nagyobb mennyiségben áramló vér a kar vagy a láb megvastagodásához vezet.
PÓK-ANYAJEGYEK
A pók-anyajegyek élénkvörös foltok, amelyekben központi vörös foltból póklábszerü, vékony nyúlványok ágaznak ki.
A központi foltra nyomást gyakorolva (ez az ér látja el vérrel a pók-anyajegyet) átmenetileg elhalványodik az elváltozás. Sok embernek van néhány pók-anyaje- gye. A májzsugorodásban szenvedőkön, a terhes nőkön és a fogamzásgátlót szedőkön gyakran jelenik meg sok pók-anyajegy. Ez utóbbi állapotokban a pók-anyajegyek nem okoznak panaszt, 6-9 hónappal a szülés, illetve a fogamzásgátló szedésének abbahagyása után kezelés nélkül is eltűnnek. Ha kozmetikai okból keze
lés szükséges, a központi ér elektrokoagulációval kiégethető.
Nyirokérdaganat (Lymphangioma)
A lymphangiomák (limfangióma) olyan bőrdaganatok, amelyek tágult nyirokerekből állnak – a testben ezek az erek szállítják a nyirkot (tiszta, színtelen folyadék, amely a vérbe kerül).
A legtöbb lymphangioma sárgásbarna, néhány azonban vöröses árnyalatú. Ha sérülnek vagy megnyitják őket, színtelen folyadék ürül belőlük. Kezelés általában nem szükséges, sebészileg azonban eltávolíthatók. A sebészi kimetszésnek mélynek kell lennie, mert a lymphangiomák mélyen a bőrfelszín alá terjednek.
A pyogén granulomák skarlátvörös, barna vagy kékesfekete, enyhén kiemelkedő csomók, amelyeket a hajszálerek túlburjánzása és a környező szövetek duzzanata okoz.
Gyorsan fejlődnek ki, gyakran sérülés helyén. A pyogén granulomák könnyen véreznek, mert a felettük lévő hám vékony. A terhesség alatt ismeretlen okból nagy pyogén granulomák fejlődhetnek ki, még az ínyen is (terhességi tumorok). A pyogén granulomák olykor maguktól visszafejlődhetnek, ha azonban tartósan fennállnak, az orvos próbakimetszést végez, hogy megbizonyosodjon arról, nem melanoma vagy másfajta bőrrák-e az elváltozás. Ha szükséges, a pyogén granulomák sebészileg vagy elektrokoagulációval is eltávolíthatók, a kezelést követően azonban kiújulhatnak.
(seborrhoeás keratosisok,
verruca seborrhoica)
Az időskori szemölcsök (seborrhoeás keratosisok) bőrszínű, barna vagy fekete növedékek, amelyek a bőrön bárhol megjelenhetnek.
Leggyakrabban a törzsön és a halántékon alakulnak ki, fekete bőrű nőkön gyakoribbak, sokszor az arcon jelennek meg. Okuk ismeretlen, középkorú vagy idősebb embereken a leggyakoribbak.
Az időskori szemölcsök változatos méretűek, nagyon lassan növekednek. Kerek vagy ovális képletek, úgy tűnik, mintha a bőrre lennének ragasztva, gyakran viaszszerű vagy hámló a felszínük. Nem rosszindulatú- ak, és sohasem fajulnak el. Kezelés nem szükséges.
992
Bőrbetegségek
csak ha bőrizgalom jeleit mutatják, viszketnek, vagy kozmetikai szempontból nagyon zavaróak. Folyékony nitrogénes fagyasztással, vagy érzéstelenítés után kimetszve távolíthatók el, egyik eljárás sem hagy heget, vagy csak nagyon kicsit.
A dermatofibromák apró, barnásvörös csomók, amelyek fibroblasztokból – a bőr alatti kötőszövetet benépesítő sejtekből – állnak.
Kiváltó okuk ismeretlen. Gyakoriak, rendszerint a lábszáron jelennek meg mint különálló, tömött csomók; egyeseken számos dermatofíbroma alakul ki. Általában nem igényelnek kezelést, csak ha megnagyobbodnak, vagy zavaróvá válnak. Helyi érzéstelenítésben sebészileg eltávolithatók.
A keratoacanthomák (keratoakantómák) félgömbszerű, tömött, rendszerint bőrszínű növedékek, amelyek közepén szokatlan, puha anyagot tartalmazó kráter van.
A keratoacanthomák az arcon, az alkaron és a kézháton fordulnak elő a leggyakrabban, gyorsan növekednek, 1-2 hónap alatt az 5 cm átmérőt is elérhetik. Néhány hónapon belül megkezdődik a visszafejlődésük, de heget hagyhatnak maguk után.
Nem rosszindulatúak, de nagyon hasonlíthatnak a bőrrák egyik fajtájára, az elszarusodó laphámrákra, ezért az orvosok gyakran végeznek belőle próbaki- metszést (bőrminta eltávolítását, és szövettani vizsgálatát). A keratoacanthomákat sebészileg lehet kezelni, vagy kortikoszteroid, illetve fluoroouracil injekciót lehet az elváltozásba adni. Mindkét módszerrel eltüntethetők, és általában jóval kisebb hegesedéssel járnak, mintha a növedék saját magától fejlődött volna vissza.
A keloidok sima, fénylő felszinű, kissé rózsaszínű, gyakran félgömbszerűen kiemelkedő, a kötőszövet túl- tengésével járó növedékek, amelyek sérülések vagy sebészi beavatkozások helyén alakulnak ki.
E növedékek súlyos akne következményei is lehetnek, de néha sérülés nélkül is kialakulhatnak. Fekete bőrűeken jóval gyakoribbak, mint fehéreken.
A keloidok kevéssé reagálnak a kezelésre, az elváltozásba havonta adott kortikoszteroid injekciók hatására azonban ellapulhatnak. Az orvos megpróbálhatja a kelőid sebészi vagy lézeres eltávolítását, amelyet kortikoszteroid-injekciózás követ – az eredmény azonban ritkán tökéletes. Egyes orvosok szilikon-tapaszokkal kezelik a keloidokat, ami laposabbá teheti őket.
208. FEJEZET
A bőrrákok a leggyakoribb rákféleségek, legtöbb formájuk azonban gyógyítható. A bőrrák leggyakoribb fajtái rendszerint a napfénynek kitett bőrterületeken, legtöbbször a sokat napon tartózkodó és világos bőrű embereken alakulnak ki.
A basalioma (bazalióma) a hám legalsó rétegéből eredő bőrrák.
A basalioma többnyire a napfénynek kitett bőrterületeken keletkezik. A daganat eleinte apró, fénylő, tömött
csomó a bőrön, amely nagyon lassan nő, néha olyan lassan, hogy fel sem tűnik az új növedék. Az egyes daganatok növekedési sebessége azonban nagyon eltérő lehet, némelyikük évente 10 millimétert is nőhet. Abasaliomák kifekélyesedhetnek, vagy var keletkezhet a közepükön. Néha laposan növekednek és heget utánozhatnak. A basalioma szegélye némelykor gyöngyházfényü lehet. A bőrrák időnként vérezhet, majd pörkösödhet és gyógyulhat, ennek alapján a beteg sokszor azt gondolja, hogy az elváltozás nem bőrrák, hanem csak egyszerű seb. Ez az időnkénti kisebesedés és gyógyulás valójában a basalioma vagy spinalioma jellegzetes tünete.
Bőrrákok
993
A basaliomák ritkán adnak áttétet a test távoli részeibe, inkább a környező szöveteket roncsolják. Ha a basaliomák a szem, száj, csont vagy az agy közelében növekednek, behatolásuk következményei súlyosak lehetnek. A legtöbb betegen azonban csupán a bőrben növekednek. Mindazonáltal a basaliomák korai eltávolításával megelőzhető az alattuk fekvő szervek károsodása.
Az orvos a basaliomák többségét ránézésre felismeri. A kórisme megerősítésének szokásos módja az elváltozásból végzett biopszia (próbakimetszés és szövettani vizsgálat).
A rendelőben az orvos általában el tudja távolítani az egész daganatot, lekaparva és elektromos tűvel kiégetve vagy kimetszve. Ezen kezelési eljárások előtt érzésteleníti a területet. Ritkán sugárkezelést is végeznek. A kiújuló daganatok és a hegszerű basaliomák esetén mikroszkópos ellenőrzés melletti sebészi eltávolítás (Mohs-módszer) válhat szükségessé.
A bőrrák helyi kezelésére kenőcsöket (pl. fluo- rouracil) nem szabad használni, mert a gyógyult hám alatt daganatterjedést okozhatnak.
(spinalioma)
A spinalioma a hám középső rétegéből kiinduló bőrrák.
A spinalioma a legtöbbször a napfénynek kitett területeken jelenik meg, de a bőrön, vagy a nyelv és a száj nyálkahártyáján bárhol előfordulhat. Az épnek tűnő bőrről éppúgy kiindulhat, mint az akár sok évvel korábban fénykárosodott bőrterületről (actinicus keratosis).
A spinalioma vörös, hámló, pörkös, nem gyógyuló foltként kezdődik. Ahogy növekszik, a daganat kissé kiemelkedőbbé, tömötté, szemölcsös felszínűvé válhat, végül kifekélyesedik, és a mélyebb szövetekbe terjed.
A legtöbb spinalioma csak a környező területet érinti, és a szomszédos szövetekbe tör be. Egyes daganatok azonban a test távoli részébe adnak áttétet és halált okozhatnak.
A Bowen-kór a spinalioma olyan alakja, amely még csak a hámot érinti, és nem hatolt az alatta fekvő irhába. Az érintett bőrterület barnásvörös, hámló vagy pörkös és lapos, néha pikkelysömört, ekcémát vagy gombás fertőzést utánozhat.
A melanoma figyelmeztető jelei
Növekvő, pigmentált (főként fekete vagy mélykék) folt vagy anyajegy.
Régóta meglévő anyajegy színének megváltozása, különösen vörös, fehér vagy kék elszíneződés ráterjedése a környező bőrterületre.
A bőr jellegének, különösen tömöttségének vagy alakjának megváltozása a pigmentált folt fölött.
A már meglévő anyajegy körül gyulladásos bőrtünetek jelentkezése.
Ha az orvos spinaliomára gondol, biopsziát végez, hogy a bőrrákot el tudja különíteni a hasonló kinézetű egyéb betegségektől.
A spinalioma és a Bowen-kór kezelése a daganat eltávolítása, a basaliománál leírt módszerek valamelyikével. Az actinicus keratosis a bőr szemölcsös rendellenessége, amelyből spinalioma alakulhat ki. Ezt sokszor folyékony nitrogénnel roncsolják, vagy fluo- rouracil krémet alkalmazva elpusztítják a gyorsan osztódó kóros hámsejteket.
A melanoma a bőr festéktermelő sejtjeiből (melano- citák) kiinduló rák.
A melanoma az ép, többnyire a napfénynek kitetr bőrön jelentkező új, kis festékes növedékként kezdődhet, de az esetek csaknem felében már fennálló festékes anyajegyekből indul ki. A A többi bőrráktól eltérően a melanoma gyorsan áttéteket ad a test távoli részeibe, ahol tovább növekszik és roncsolja a szöveteket.
Minél felületesebb a melanoma, annál nagyobb a gyógyulás esélye. Ha a melanoma mélyen behatolt a bőrbe, valószínűbb, hogy áttétet adott a nyirok- és vérereken át, és néhány hónapon vagy éven belül halált okoz. A betegség lefolyása nagyon változó, és úgy tű-
A lásd a 989. oldalt
994
Bőrbetegségek
nik, hogy a szervezet immunvédekezésétől függő. Egyes betegek a melanoma áttétei dacára jó egészségben élhetnek évekig.
Ha melanoma gyanúja merül fel, a gyanús elváltozást teljes egészében el kell távolítani, biopsziát melanomából nem szabad végezni! Akivett elváltozás szövettani vizsgálatával állapítják meg, hogy valóban melanomáról van-e szó. Ha a melanoma nem adott áttétet, a gyógyulási arány csaknem 100%-os. Ha azonban valakinek volt már melanomája, fennáll az újabb daganat kialakulásának veszélye. E betegek bőrét ezért rendszeresen ellenőrizni kell.
Báf az áttétet adó melanoma kezelésére daganatellenes kezelést szoktak alkalmazni, a gyógyulási arány alacsony, a betegség gyakran vezet halálhoz. Az interferonnal, illetve interleukin-2-vel végzett immunológiai kezelés azonban jó eredményekkel biztat.
A Kaposi-szarkóma az erekből kiinduló bördaganat.
A Kaposi-szarkómának két fajtája van. Az egyik az idősebb európai, zsidó vagy olasz származásúak betegsége, akiknél a daganat csak nagyon lassan növekszik a bőrben, és ritkán ad áttéteket. A másik fajta az egyenlítői Afrikában élő gyermekeken és fiatal felnőtteken, illetve AIDS-es betegeken fordul elő. Ez a forma sokkal gyorsabban nő, és gyakran érinti a belső szervek ereit.
Idős embereken a Kaposi-szarkóma általában lilás- vörös vagy sötétbarna foltként a lábujjakon és a lábszárakon jelenik meg. A daganat több centiméteres átmérőjű, elszíneződött, lapos vagy enyhén kiemelkedő, vérzésre és kifekélyesedésre hajlamos terület. A daganat lassan terjed a lábszáron.
▲ lásd az 1107. oldalt
Az afrikaiakon és AIDS-ban szenvedőkön a Kaposi- szarkóma először rendszerint rózsaszín, vörös vagy li- lás, kerek vagy ovális foltként kezdődik. E foltok a testen bárhol megjelenhetnek, gyakran az arcon. Hónapok alatt a foltok a test több részén is megjelennek (a száj- üregben is), a belső szerveket és nyirokcsomókat is érinthetik, ahol belső vérzéseket okozhatnak.
Az idősebb, lassan növekvő Kaposi-szarkómában szenvedő, egyéb tünetet nem mutató betegeket nem feltétlenül kell kezelni. A foltok fagyasztással, röntgenbesugárzással vagy elektrokauterrel is kezelhetők.
Az AIDS-es és a többi, a betegség agresszívabb formájában szenvedő beteg kezelése nem túl sikeres. Az etoposidot, vinkrisztint, vinblasztint, bleomicint és doxorubicint alkalmazó kemoterápia csak gyenge eredményeket hozott. A daganat korai fázisában adott interferon-alfa lassíthatja a daganat növekedését, a nö- vedékbe adott vinkrisztin injekció annak visszafejlődését eredményezheti. A Kaposi-szarkóma kezelése nem hosszabbítja meg az AIDS-ben szenvedők életét. Az immunrendszer állapotának javulása a Kaposi-szarkóma visszafejlődését eredményezheti.
A Paget-kór a bőrrák ritka formája – amely gyulladt, vörös foltnak, ekcémának látszik a bőr mirigyeiből ered.
(A Paget-kór elnevezés egy egészen más, a csontokat érintő anyagcsere-betegséget is jelöl – e két kórképet nem szabad egymással összetéveszteni!)
Mivel a Paget-kór rendszerint az emlőmirigy kivezetőcsövének rákjából ered, általában az emlőbimbó körül jelentkezik. A A Paget-kór vörös, nedvedző, pörkös bőrkiütés formájában a 1 ágyékhaj latban és a végbélnyílás körül is jelentkezhet, ahol a környező verejtékmirigyekből indulhat ki. A Paget-kór kezelése a teljes elváltozás sebészi kimetszése.
19. RÉSZ
995
megbetegedései
- A fül, az orr és a garat 995
A fül • A külső fül • A középfül • A belső fül • Az orr • Az orrmelléküregek • Garat
- Halláscsökkenés és siketség 998
Hallókészülékek • Kochleáris implantátum
- Az orr és az orrmelléküregek betegségei 1013
Az orrtörés • Orrsövényferdülés • Az orrsövény kilyukadása • Orrvérzés • Az orrtornác gyulladása • Az orrnyálkahártya nem allergiás gyulladásai • Orrpolipok • Orrmelléküreg- gyulladás • Károsodott immunrendszerű betegek orrmelléküreg-gyulladása
- A külső fül betegségei 1002
Elzáródások • A külső fül gyulladása (otitis externa) • Porchártyagyulladás (perikondritisz) • Ekcéma • Sérülések • Daganatok
- A középfül és a belső fül betegségei 1004
A középfül betegségei • A dobhártya átszakadása • Aerootitisz • Fertőzéses dobhártyagyulladás • Heveny középfülgyulladás • Heveny savós középfülgyulladás • Heveny csecs- nyúlvány-gyulladás • Idült középfülgyulladás • Otoszklerózis ‘• A belső fül betegségei • Méniére- betegség • Vesztibuláris ideggyulladás • Fejtartással összefüggő szédülés • Övsömör a fülön • Hirtelen megsiketülés • Zaj okozta halláscsökkenés • Időskori halláscsökkenés • A belsőiül gyógyszer okozta károsodásai • Halántékcsonttörés • A hallóideg daganatai
- A torok betegségei 1017
Garatgyulladás • Mandulagyulladás •
A mandulákat körülvevő kötőszövet gyulladása és tályogok kialakulása • Garat körüli tályog • Gégegyulladás • Hangszalagpolipok • Énekescsomók • Kontakt fekélyek • Hangszalagbénulás • Gégesérvek • Az orrgarat rákja • A mandulák rákja • Gégerák
- A fej és a nyak rosszindulatú
daganatai 1022
Rákos áttétek a nyakon
209. FEJEZET
A fut. az orr és a garat mind elhelyezkedésüket, nind működésüket tekintve szoros kapcsolatban állnak egymással. Megbetegedéseikkel füi-orr-gégész szakorvosok foglalkoznak.
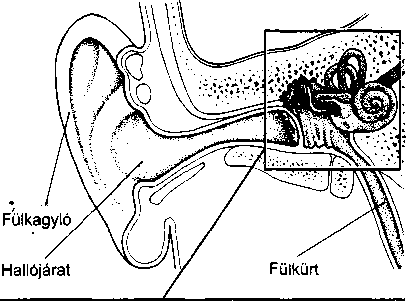
A fül a hallás és az egyensúlyérzés szerve. Három részből áll: a külső fülből, a középfülből és a belső fülből. A külső fül feladata a hanghullámok összegyűjté-
996
A fül, az orr és a garat megbetegedései
Pillantás a fül belsejébe
se, melyeket a középfül alakít mechanikai energiává, és végül a belső fülben keletkeznek belőlük idegimpulzusok, melyek az agyba jutnak. A belső fül segít az egyensúly megőrzésében is.
A külső fül a kívülről is látható fülkagylóból, és a külső hallójáratból áll. A fülkagyló bőrrel borított porc, ennek következtében merev, mégis rugalmas. Az ösz-
szegyűjtött hangok a külső hallójáraton keresztül a dobhártyához, egy bőrrel borított, vékony hártyához jutnak. Ez választja el a külső és a középfület.
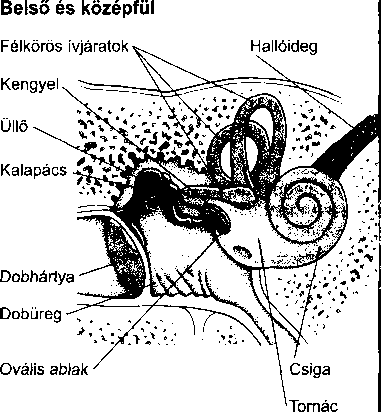
A középfül a dobhártyából és egy levegővel teli kis kamrából, a dobüregből áll, benne három apró hallócsonttal, melyek a dobhártyát a belső fülhöz kapcsolják. A hallócsontokat az alakjuk után nevezték el: a kalapács (malleus) csatlakozik a dobhártyához, az üllő (incus) a kalapácsot és a kengyelt kapcsolja össze, míg a kengyel (stapes) a belső fül ovális ablakával érintkezik. A dobhártya rezgéseit a hallócsontok mechanikusan felerősítik, és átadják az ovális ablaknak.
A középfülben két kis izom is található. A dobhár- tyafeszítő-izom, mely a kalapácshoz kapcsolódik a dobhártyát tartja feszesen, a kengyel-izom a kengyel és az ovális ablak között létesít kapcsolatot. Erős zaj hatására a kengyel-izom összehúzódik, merevebbé válik a hallócsont-lánc, így kevésbé vezeti a hangokat. Ez az úgynevezett kengyel-reflex segít megóvni a sérülékeny belső fület a hangártalmaktól.
A középfület és az orrüreg hátsó részét összekötő kis járat a fülkürt, ezen keresztül juthat a külső levegő a dobüregbe. Nyelésnél ez a járat megnyílik és lehetővé teszi, hogy a dobhártya két oldalán kiegyenlítődjön a légnyomás, ami fontos a megfelelő halláshoz és a zavartalan közérzethez. Ez magyarázza, hogy a nyelés miért segíthet a – repülőgépeken gyakori – légnyomásesés okozta dobhártya-feszülésen. A fülkürt és a középfül kapcsolatából ered, hogy a fülkürt gyulladásával és elzáródásával járó felsőlégúti fertőzések (mint például a közönséges nátha) középfülgyulladáshoz vagy a dob- üregi nyomás emelkedéséhez, és így fájdalomhoz vezethetnek.
A bonyolult felépítésű belső fül, vagy más néven labirintus két fő részből áll: a csigának nevezett hallószerv és a félkörös ívjáratok, vagyis az egyensúly szerv.
A csiga egy csigaházhoz hasonlóan felcsavarodott üreges cső. A belsejében sűrű folyadék és a Corti-szerv található. A Corti-szerv több ezer apró sejtből, az úgynevezett szőrsejtekből áll, amik a környező folyadékba merülő, rövid, szőrszálhoz hasonló nyúlványaikról kapták nevüket. A középfül hallócsontocskáiról a belső fül ovális ablakára átvitt rezgések mozgásba hozzák a folyadékot, és a szőrsejtek nyúlványait. Minden szőr-
A fül, az orr és a garat
997
sejt más-más magasságú hangra érzékeny, és ennek hatására hoz létre idegimpulzust, melyek a hallóideg rostjain keresztül az agyba jutnak.
A kengyel-reflex védelmének ellenére az erős hanghatások károsíthatják a szőrsejteket. Az elpusztult szőrsejtek nem nőnek ki újra, ezért a tartós, erős zaj fokozódó károsodást és halláscsökkenést okoz.
A félkörös ívjáratok szerepe az egyensúlyérzés. A három, egymással derékszöget bezáró csövet folyadék tölti ki. A fej bármilyen elmozdulása mozgásba hozza az ívjáratokban a folyadékot, az iránytól függően az egyes ívjáratokban különböző mértékben. A csövek belsejében a folyadék áramlására érzékeny szőrsejtek helyezkednek el. Az áramlás hatására idegimpulzusokat hoznak létre, melyek tájékoztatják az agyat a fej elmozdulásának irányáról, így lehetővé teszik az egyensúly megőrzéséhez szükséges mozdulatok elvégzését.
A félkörös ívjáratok gyulladásakor, például influenza vagy középfülgyulladás esetén a beteg elvesztheti egyensúlyérzékét, és szédülés léphet fel.±
Az orr a szaglás szerve, és egyben a levegő fő útja a tüdőkhöz. Szerepe van a hangképzésben, továbbá az orrüregbe nyílik a kétoldali könnycsatoma és orrmel- léküreg is.
Az orr felső részét csont, az alsó részét részben porc alkotja. Belsejében levegővel átjárt üreg, az orrsövény által két járatra osztott orrüreg helyezkedik el. Ez az orrlyukaktól egészen a garatig terjed. Az orrkagylóknak nevezett csontlemezek egy sor redőt alkotnak az orrüreg falán, melyek jelentősen megnövelik a levegővel érintkező felszínt. Az orrüreget erekkel sűrűn átszőtt nyálkahártya béleli. A nagy felszínnek, és a jó vérellátásnak köszönhetően a beáramló levegő gyorsan felmelegszik, és megemelkedik a páratartalma. A nyálkahártya nyákot termelő sejtjeinek felszínén apró, szőrszerű nyúlványok, ún. csiliók találhatók. A nyákot, és a beleragadt porszemcséket ezek a csillék távolítják el a légutakból. Ez a folyamat tisztítja meg a levegőt még mielőtt a tüdőkbe kerülne. Irritáló hatásra automatikusan tüsszentés tisztítja ki az orrüreget, és hasonló módon a köhögés a tüdőket.
A szaglósejtek az orrüreg felső részében helyezkednek el. Ezeknek a sejteknek is szőrszerű nyúlványaik, az orrüregbe nyúló csilióik vannak, és idegrostok ve-
Pillantás az orr és a garat belsejébe
zetnek fölfelé tőlük a szaglóidegek végén található megvastagodáshoz, a szaglógumóhoz. A szaglóidegek egyenesen az agyba vezetnek.^
A szaglás még nem teljesen tisztázott folyamata sokkal fejlettebb az ízérzésnél, az elkülöníthető szagok
a lásd a 298. oldalt
■ lásd a 343. oldalon lévő ábrát
998
A fül, az orr és a garat megbetegedései
száma jóval meghaladja az ízekét. A táplálékról kialakuló ízérzetben valójában az ízlés és szaglás együttes szerepet játszik. Ez az oka annak, hogy az ételt náthásán íztelennek érezzük. Mivel a szaglósejtek az orr felső részében helyezkednek el, rendes légvétel során alig jut levegő hozzájuk, de egy mély szippantás során sok levegő és sokkal több illat jut el ide.
Az orr körül elhelyezkedő csontokban az orrüregbe nyíló kamrák, az orrmelléküregek találhatók. A négy melléküreg a következő: az arcüreg, a rostacsont- üregek, a homloküreg, és az ékcsonti üregek. Az üregek könnyebbé teszik az arccsontokat, de nem csökkentik a szilárdságukat, továbbá hozzájárulnak a hangrezgések kialakulásához.
Az orrüreghez hasonlóan az orrmelléküregeket is apró, szőrszerű nyúlványokkal ellátott, nyáktermelő sejtekből álló nyálkahártya béleli. A bejutó porszemcséket a nyák csapdába ejti, majd a csiliók segítségével az üregek nyílásán át az orrüregbe jutnak. Mivel e nyílások elzáródhatnak, az orrmelléküregek különösen ki vannak téve a fertőzések és gyulladások veszélyének (orrmelléküreg-gyulladásnak). ▲
A garat a szájüreg mögött, az orrüreg alatt, illetve a nyelő- és légcső felett helyezkedik el. A felső orrgaratból, a középső szájgaratból, és az alsó gégegaratból áll. A garat izmos falú tömlő, melyen keresztül a táplálék a nyelőcsőbe, a levegő pedig a tüdőkbe jut. A száj- és az orrüreghez hasonlóan a garatot is csiliókkal borított, nyáktermelő sejtekből álló nyálkahártya béleli. A nyákban elakadt porszemcséket a csiliók a nyelőcső felé so- doiják, ahonnan lenyeljük őket
A garatmandulák a szájüreg, az orrmandulák az orrüreg hátsó részén találhatók. A mandulák nyirokszövetből állnak, és a fertőzések leküzdésében segítenek. Gyermekkorban a legnagyobbak, és az élet során egyre kisebbek lesznek.
A légcső tetején helyezkedik el a gége, benne a hangszalagokkal. Szerepe a beszéd során a hangképzés. Az elemyedt hangszalagok V alakú nyílást alkotnak, amin a levegő akadálytalanul átjut. Ha megfeszülnek, akkor rezgésbe jönnek, és hangot keltenek, amit a nyelv, az orr, és a száj alakít tovább beszéddé.
A gégefedő jobbára porcból áll, és a gége fölött, a gégebemenet előtt található. Nyelés során a gégefedő lecsapódik, megelőzve, hogy az étel vagy a folyadék a légcsőbe jusson.

A hallos gyengülését halláscsökkenésnek nevezzük; a siketség a hallóképesség teljes elvesztése.
Vezetéses típusú halláscsökkenésnek nevezzük azt a károsodást, melynek során a hallójáratban vagy a középfülben mechanikus okok miatt romlik a hangvezető képesség. Idegi típusú a halláscsökkenés, ha a belsőfül,
▲ lásd az 1016. oldalt
■ lásd az 1009. oldalt
a hallóideg vagy az agyon belüli hallópályák károsodnak. A két típust úgy lehet elkülöníteni, hogy megvizsgálják, milyen mértékben csökkent a levegő, illetve a csontok által vezetett hangok érzékelése.
Az idegi halláscsökkenés tovább osztályozható aszerint, hogy a belső fül hangérzékelő végkészülékei károsodtak, vagy a hallóideg és a hallópályák valamelyike sérült. Az előbbi lehet örökletes, de okozhatja nagyon erős hanghatás, vírusfertőzés, bizonyos gyógyszerek szedése és az úgynevezett Méniére-betegség is.fl A hallóidegek és pályák sérülésének hátterében a környező idegeket és agyállományt károsító agydaga-
Halláscsökkenés és siketség
999
nat állhat, de kialakulhat fertőzés, agyi és idegi bántal- mak, mint amilyen az agyvérzés, és néhány örökletes megbetegedés, pl. a Refsum-betegség miatt is. Gyermekkorban hallóideg-károsodáshoz vezethet a mumpsz, a rubeola, az agyhártyagyulladás és a belsőfül fertőzései. Az agyon belüli hallópályákat károsíthatják az idegek burkait érintő megbetegedések.
A hallásvizsgálat hangvilla segítségével egy közönséges rendelőben is elvégezhető, de a pontos mérést audiológus végzi hangszigetelt fülkében, olyan készülék segítségével, ami pontosan a beállított hangmagasságon és hangerővel képes hangot kiadni. Felnőtteknél a légvezetéses hallásvizsgálat a fül mellé helyezett, megszólaltatott hangvillával történik, ekkor a hang a levegőn keresztül jut a fülhöz. A halláscsökkenés vagy a normálisnál magasabb hallásküszöb (a leghalkabb, még hallható hang hangereje) egyaránt jelezheti a fül bármely részének, tehát a hallójáratnak, a középfülnek, a belső fülnek, a hallóidegnek, és az agyi hallópályáknak a megbetegedését.
Felnőtteknél a csontvezetéses hallásvizsgálatot egy megrezegtetett hangvilla talpának a fejhez szorításával végzik. A rezgések a koponya csontjain keresztül szétterjednek, beleértve a belső fülben a csiga csontos részét. A csigában található szőrsejtek a rezgést idegi impulzusokká alakítják, ahonnan a hallóideg viszi tovább őket.^ Ez a vizsgálat a külső fül és a középfül kihagyásával csak a belső fület, a hallóideget és az agy hallópályáit vizsgálja. Különböző hangmagasságú hangvillákat használnak, mert lehetséges, hogy a beteg bizonyos rezgésszámú hangokat hall, míg másokat nem.
Ha a légvezetéses hallás károsodott, de a csontvezetéses nem, akkor vezetéses halláscsökkenésről beszélünk. Ha a csontvezetéses hallás romlott, idegi típusú halláscsökkenésről van szó. Néha egyidejűleg fennállhat mindkét típusú halláskárosodás.
Az audiometria során pontosan meghatározzák a halláscsökkenés mértékét egy olyan elektronikus eszközzel (audiométerrel), amely képes meghatározott magasságú és erősségű hangok kiadására. A hallásküszöb meghatározása különböző hangokra a hangerő fokozatos csökkentésével történik, egészen addig, amíg a beteg már éppen nem hallja a hangot. A két fül vizsgálata külön történik. A légvezetéses hallást fejhallgató segítségével mérik, a csont által vezetett hangok hallá
sát a fül mögötti területhez (az ún. csecsnyúlványhoz) szorított, rezgések kibocsátására alkalmas készülékkel határozzák meg. Mivel a hangosabb hangokat az ellenoldali fül is érzékelheti, ezért a nem vizsgált fület a vizsgálóhangtól különböző hanggal, általában zajjal, el kell fedni. így elérhető, hogy a beteg csak a vizsgált fülével hallja a készülék által kiadott hangot.
A beszédhallásküszöb-audiometria feladata azt megállapítani, mennyire hangosan kell a szavakat kimondani ahhoz, hogy a beteg megértse őket. A mérés során meghatározott hangerővel két szótagú, egyenletesen ejtett szavakat – általában számokat – hallgattatnak a vizsgált beteggel. Azt a hangerőt rögzítik, amelynél a beteg a szavak felét jól el tudja ismételni.
A beszédérthetőséget, vagyis a hasonló szavak el- különíthetőségét úgy vizsgálják, hogy alig eltérő egyszótagos szópárokat játszanak le. A helyesen elismételt szavak aránya vezetéses típusú halláscsökkenésnél általában a normális tartományon belül helyezkedik el. Idegi halláscsökkenés esetén ennél rosszabbak az eredmények, különösen a hallóideg, vagy az agyi hallópályák károsodásakor.
A timpanometria az audiometria egyik fajtája, lényege a középfül nyomással szembeni ellenállásának meghatározása. Általában a vezetéses halláscsökkenés okainak elkülönítésére használják. A méréshez nincs szükség a beteg tevékeny közreműködésére, így gyakran használják gyermekek vizsgálatakor. Egy mikrofont, és egy folyamatos hangot kiadni képes hangforrást tartalmazó eszközt illesztenek a hallójáratba. A készülék azt méri, hogy a hallójárat különböző légnyomásainál mennyi hang jut át a középfülön, illetve mennyi verődik onnan vissza. A vizsgálat eredményeként megállapítható, hogy – a középfület az orrüreg hátsó részével összekötő – fülkürtelzáródás, folyadék jelenléte a középfülben, vagy a hangvezető hallócsont-láncolat megszakadása áll-e a háttérben?
A timpanometria a középfül három hallócsontjának egyikéhez, a kengyelhez csatlakozó kengyelizom ösz- szehúzódásait is kimutatja. Ez az izom normális esetben az erősebb hangok hatására húzódik össze (kengyel-reflex), ezáltal csökkentve a hangvezetést, és védve a belső fület. Idegi típusú halláscsökkenésnél ez a
A lásd a 996. oldalon lévő ábrát
1000
A fül, az orr és a garat megbetegedései
reflex gyengül, vagy kiesik, ami azzal jár, hogy tartós, erős hanghatás során a kengyelizom képtelen összehúzódva maradni.
Az agytörzsi válaszok vizsgálatával (BERA) lehet azt eldönteni, hogy az idegi típusú halláscsökkenésen belül a hallóreceptorok, vagy a hallóideg és az agyi hallópályák valamelyikének károsodásáról van-e szó. A hallóideg ingerlésére létrejövő agyi idegimpulzusokat mérik, majd számítógép segítségével előállítják ezek hullámmintájának képét. Ha felmerül a gyanú, hogy a halláscsökkenés oka az agyon belül van, mágneses rezonancia vizsgálat (MRI) végezhető.
Az elektrokochleográfia a csiga és a hallóideg működését vizsgálja. Ezt, és az agytörzsi válaszok vizsgálatát olyan betegek hallásvizsgálatára használják, akik nem tudnak, vagy nem hajlandók együttműködni a vizsgálóval. Alkalmasak például csecsemők és gyermekek halláscsökkenésének kimutatására, illetve annak megállapítására, hogy a beteg nem csak kitalálja vagy eltúlozza-e a panaszait (pszichogén nagyothal- lás). Bizonyos esetekben a vizsgálatok fényt deríthetnek az idegi halláscsökkenés okára is. Az agytörzsi válaszok vizsgálata alkalmas kómában lévő, illetve agysebészeti beavatkozások előtt álló betegek agyműködésének megfigyelésére.
Bizonyos hallásvizsgáló módszerekkel az agy hallásért felelős területeinek rendellenességei is felderíthetők. Vizsgálható, hogy mennyire érti a beteg az eltorzított beszédet, illetve azt, hogy hogyan befolyásolja a beszédértést, ha a másik oldali fülnek zavaró szöveget játszanak le. Megfigyelik, hogy képes-e a beteg a két fülével külön-külön hallott mondatrészek összerakására, és ilyen vizsgálat az is, amikor a betegnek egy hang forrását kell megállapítania úgy, hogy közben mindkét fülét más hangok is érik.
Mivel a két fülből induló idegpályák kereszteződnek, és az ellenoldali agyféltekéhez vezetnek, ezért az egyik oldalra kiterjedő agyi károsodás következménye a másik oldali hallászavara lesz. Az agytörzs károsodásai azzal járhatnak, hogy a beteg képtelen lesz a mondatrészek összerakására, vagy a hangforrás irányának megállapítására.
A halláscsökkenés kezelése a kiváltó októl függ. Ha például a középfülben elhelyezkedő folyadékgyülem, vagy a hallójárat fülzsírral való eltömődése áll a veze- téses halláscsökkenés hátterében, akkor a folyadék leszívása, illetve a fülzsír eltávolítása az alkalmazott eljárás. Gyakran előfordul, hogy nincs mód a betegség gyógyítására. Ezekben az esetekben a terápia célja a
halláscsökkenés lehető legnagyobb mértékű kompenzálása. Legtöbben hallókészüléket használnak, ritkábban kochleáris implantátum beültetésére kerül sor.
Hallókészülékek
A hallókészülék felerősíti a hangokat, így segítve a vezetéses vagy idegi halláscsökkenésben szenvedő betegeket, különösen azokat, akiknek halláskiesése a normál emberi beszéd hangmagasságának megfelelő tartományba esik. A hallásjavító készülékek azoknak is segítséget nyújtanak, akiknek túlnyomóan a magas hangok területén romlott a hallásuk, és azoknak is, akiknek csak féloldali halláscsökkenésük van. A hallókészülékek egy, a hangok észlelésére szolgáló mikrofonból, egy erősítőből, és egy hangszóróból állnak.
A légvezetést kihasználó hallókészülékek használata a legelterjedtebb, melyek általában előnyösebbek a csontvezetésen alapulóknál. Ezek egy lenyomat alapján egyénileg készült légzáró dugó, vagy egy apró nyitott cső segítségével illeszkednek a hallójáratba. Léteznek dobozos, fül mögé helyezhető, és fülbe, illetve hallójáratba illeszthető típusok, továbbá CROS és BICROS típusú készülékek.
A súlyos halláscsökkenésben szenvedő betegek a legnagyobb teljesítményre képes dobozos készülékeket használják. Ez ingzsebben hordható, vagy a testre rögzíthető, vezetékkel csatlakozik a fülhöz, és egy dugóval illeszkedik a hallójáratba. Nagyothalló csecsemők és kisgyerekek esetében előnyösebb a dobozos hallókészülék, mert könnyebben kezelhető, kevésbé sérülékeny, és nem okoz problémát a rosszul illeszkedő füldugó.
Azok a betegek, akiknek közepes fokú halláscsökkenésük van, fül mögötti hallókészüléket használhatnak. Itt a kapcsolatot a füldugóval egy hajlékony cső biztosítja. Még enyhébb halláscsökkenés akár a fülben is elférő, viszonylag kevéssé feltűnő készülék használatát is lehetővé teszi. A hallójáratba helyezhető típusok még kevésbé vehetők észre, így olyanok is használják, akik egyébként erre nem lennének hajlandóak.
Léteznek féloldali megtartott hallás esetén használható (CROS) készülékek is. A mikrofont a beteg fülbe helyezik, és a hangokat vezeték, vagy egy miniatűr rádióadó segítségével juttatják a halló fülhöz. így lehetővé válik a beteg számára a beteg fül oldala felöli hangok érzékelése, és bizonyos mértékben a hangok irányának megállapítása is. Ha a működő fül is károsodott, akkor mind a két oldalról származó hangokat is fel lehet erősíteni BICROS típusú készülékkel.
Csontvezetésen alapuló hallókészüléket olyan betegek használhatnak, akik például hallójárat nélkül születtek, vagy fülfolyásuk van, és emiatt nem használ
Halláscsökkenés és siketség
1001
hatnak légvezetésen alapuló hallásjavító eszközöket. A készüléket, általában a fül mögött, egy rugalmas szalaggal a fejhez rögzítik. A hangok így a koponyacsontok közvetítésével jutnak el a belső fülhöz. Ezek a készülékek több energiát fogyasztanak, nagyobb a torzításuk, és kényelmetlenebbek is. Néhány típusuk sebészi úton beültethető a fül mögött a csontba.
A hallókészüléket orvosnak, vagy audiológusnak kell kiválasztania, a beteg halláscsökkenésének megfelelően, ideértve azt is, hogy a károsodás milyen mértékű, és milyen hangtartományra terjed ki. Kis lyukakkal ellátott füldugóval például elősegíthető a magas hangok bejutása a fülbe. Ez a megoldás az olyan idegi típusú halláscsökkenés esetében előnyös, amikor a beteg a magas hangokat kevésbé hallja, mint a mélyeket. Azoknak az embereknek, akik nehezen viselik a nagyobb hangerőt, szükségük lehet elektronikus áramkörrel ellátott, a hangerőt megfelelő szinten tartani képes hallókészülékre.
Számos segédeszköz kapható a jelentős halláscsökkenésben szenvedők számára. Bizonyos készülékek fényjelzéssel tudatják, ha megszólal a csengő, vagy felsír a kisbaba. Külön e célra készült hallóberendezésekkel, induktív hurokkal, színházban, templomban, vagy más, zajos környezetben is lehetővé tehető a hallás, léteznek továbbá a telefonálást segítő készülékek is.
Kochleáris implantátum
A kochleáris implantátum azok számára jelenthet megoldást, akik teljesen megsiketültek, és még hallókészülékkel sem hallanak. Az implantátum a csigába vezetett elektródából és a koponyába ültetett vevőkészülékből áll, ezeket egészíti ki a testen kívül elhelyezett adó, a beszédfeldolgozó rendszer és egy mikrofon. A mikrofonba jutó hangokat a feldolgozó egység elektromos jelekké alakítja, amik a külső adóból a bőrön át a test belsejében lévő vevőhöz, majd innen az elektródához jutnak. Ez utóbbi ingerli a hallóideget.
A kochleáris implantátummal nem pótolható a csiga egészséges működése, de minden súlyossági fokozatban jelent valamilyen segítséget. Van, akiknek a szájról olvasást könnyíti meg, mások e nélkül is képesek lesznek pár szó megkülönböztetésére. Néhányan még telefonon keresztül is hallanak vele.
A kochleáris implantátum lehetővé teszi a siketeknek. hogy meghallhassák, illetve meg tudják különböztetni a környező zajokat és figyelmeztető jeleket, neldául az ajtócsengőt, a telefont és a riasztók hangját. Segít abban is, hogy a betegek saját beszédüket úgy vakíthassák, hogy mások könnyebben meg tudják ériem. A kochleáris implantátum hatékonyabb azoknál a
Kochleáris implantátum: megoldás a teljes siketségre
A kochleáris implantátum a teljes siketségben szenvedők számára készült hallásjavító eszköz. Beültetett vevőkészülékből, elektródából, illetve külső adóból, beszédátalakító rendszerből, valamint egy mikrofonból áll. A belső vevőt sebészi úton a fül mögött és felett elhelyezkedő koponyarészbe ültetik, az elektródát pedig a csigába vezetik. A külső adót a bőr alatti vevő fölé helyezett mágnes tartja a helyén. A beszéd-átalakító készüléket vezeték köti össze az adóval, és egy erre a célra szolgáló táskában, vagy akár zsebben is hordható. A mikrofont a fül mögé illeszthető hallókészülékbe építik.
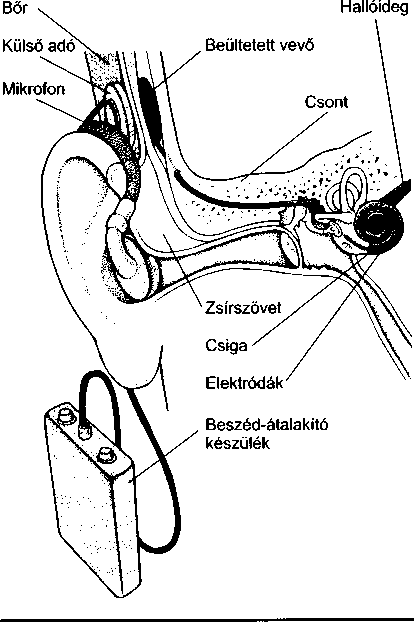
betegeknél, akik nemrég vesztették el hallásukat, illetve korábban már sikeresen használtak hallókészüléket.
1002
211. FEJEZET
A külső fül a fülkagylóból és a hallójáratból áll.^ Megbetegedései közé tartoznak az elzáródások, fertőzések, sérülések és daganatok.
A fülzsír elzárhatja a hallójáratot viszketést, fájdalmat és átmeneti halláscsökkenést okozva. A fülzsír orvosi segítséggel langyos vízzel finoman kimosható a hallójáratból. Ez a módszer azonban nem alkalmazható, ha korábban a betegnek fülfolyása volt, lyukas a dobhártyája, esetleg visszatérő fülfertőzésektől szenved, a dobhártya nyílásán át ugyanis víz jutna a középfülbe, tovább súlyosbítva a fennálló idült fertőzést^ Ilyen esetben az orvos tompa végű, vagy kampós eszközzel, esetleg szívókészülék alkalmazásával távolítja el a fülzsírt. Ez utóbbiak általában kevesebb szennyeződést okoznak, és használatuk kényelmesebb, mint a hallójárat kiöblítése. Az orvos olajon kívül általában nem cseppent be fülzsírt feloldó vegyületeket, mivel ezek izgatják a hallójárat bőrét, allergiás reakciót válthatnak ki, és az eredmény sem mindig megfelelő.
Előfordul, hogy gyermekek különböző tárgyakat, leggyakrabban kis golyókat, radirdarabokat és babszemeket raknak a hallójáratukba. Ezeket az orvos általában tompa kampóban végződő eszközzel távolítja el. A túlságosan mélyen lévő tárgyak eltávolítása nehezebb, mivel fennáll annak a veszélye, hogy megsérül a dobhártya vagy a középfül kis hallócsontozata. Néha a fém- és üveggolyók a hallójárat kiöblítésével eltávolíthatok, de bizonyos tárgyak, például a babszemek víz hatására megduzzadnak, és még nehezebbé válik eltávolításuk. Altatásra abban az esetben kerül sor, ha a művelet különösen bonyolultnak ígérkezik, vagy a gyermek nem hajlandó együttműködni az orvossal.
A hallójáratba rovarok is bejuthatnak. Ezekben az esetekben feltöltik a hallójáratot olajjal, mely elpusztítja a rovart. Azon kívül, hogy ez az eljárás azonnal enyhíti a panaszokat, segít a rovar eltávolításában is.
a lásd a 996. oldalon lévő ábrát
I lásd az 1008. oldalt
(otitis externa)
A külső fül gyulladása tulajdonképpen a hallójárat fertőződése.
A fertőzés kiterjedhet az egész hallójáratra, vagy érinthet csak egy kis területet kelés (fúrunkulus) formájában. A külső fül gyulladásai leggyakrabban a nyári, fürdésre alkalmas időben fordulnak elő, a betegséget úszók fülbajának is nevezik.
Baktériumok, vagy ritkán gombák okozhatják a külső fül kiterjedt gyulladását. A Staphylococcus nevű baktérium gyakran fordul elő kelések kórokozójaként. Azok, akik allergiásak, illetve pikkelysömörük vagy ekcémájuk van, különösen hajlamosak a külső fül gyulladására. A fül tisztítása során okozott sérülések gyakran vezetnek gyulladáshoz, de hasonló következménnyel járhat víz, és a bőrt izgató anyagok, mint például hajlakk vagy hajfesték hallójáratba kerülése is.
A hallójárat önmagát tisztítja úgy, hogy az elhalt sejteket a dobhártyától a hallójáraton keresztül futószalagszerűen elszállítja. Ha a hallójáratot megpróbálják vattás fültisztítóval kitisztítani, akkor meggátolják a természetes öntisztító folyamatot, és a sejttörmeléket esetleg egészen a dobhártyáig betolhatják, ahol az felgyülemlik. Ez a törmelék a fülzsírral összekeveredve magába szívja a mosakodás és úszás során odajutott vizet. A hallójárat ily módon felázott, nedves bőre köny- nyebben áldozatul esik bakteriális vagy gombás fertőzéseknek.
A kiterjedt fülgyulladás viszketéssel, fájdalommal és bűzös fülfolyással jár. Ha a hallójárat megduzzad, vagy megtelik gennyel és sejttörmelékkel, halláscsökkenés is kísérheti. A hallójárat általában érzékeny és fájdalmas, ha a fülkagylót meghúzzák, vagy a hallójárat előtti kis bőrredőt megnyomják. Fültükrözéskor az orvos a hallójárat bőrét pirosnak, duzzadtnak, és gennyel, illetve sejttörmelékkel szennyezettnek látja.
A kelések súlyos fájdalommal járnak. Kifakadásuk- kor kis mennyiségű vér és genny ürülhet a fülből.
A külső fül betegségei
1003
A külső fül kiterjedt gyulladásának kezelését az orvos először a fertőzött törmelék eltávolításával kezdi szívóberendezés, vagy száraz vattatörlő segítségével. A hallójárat kitisztítása után a hallás gyakran teljesen rendbe jön. Általában antibiotikumos oldatot írnak fel a betegnek, amit egy héten keresztül, naponta többször a fülébe kell csepegtetnie. Néhány fülcseppben a duzzanatot csökkentő kortikoszteroid is található. Bizonyos esetekben hígított ecetsavat is tartalmaz az oldat, ami helyreállítja a hallójárat savas kémhatását. Az első 24—48 órában, amíg a gyulladás csökkeni nem kezd, fájdalomcsillapítókat lehet alkalmazni. Ha a gyulladás a hallójáraton kívülre terjed (cellulitisz), szájon át történő antibiotikum-kezelésre kerülhet sor.
Kelések esetében megvárják, míg azok maguktól kifakadnak, mivel megnyitásuk a fertőzés tovaterjedésével járhat. Ilyenkor az antibiotikumos fülcseppek is hatástalannak bizonyulnak. Fájdalomcsillapítók és párakötés alkalmazásával elősegíthető a gyógyulás, és csillapítható a beteg fájdalma.
Porchártyagyulladás * (perikondritisz)
A porchártyagyulladás a külső fül porcos részeinek fertőzése.
Sérülés, rovarcsípés vagy egy kelés bemetszése porchártyagyulladáshoz vezethet. A porc, és az ezt körülvevő kötőszöveti réteg (porchártya) között ilyenkor genny gyűlik fel. A genny néha elzárja a porcot ellátó ereket, ami így tönkremegy, és a fül alakjának maradandó elváltozását okozza. Bár a porchártya gyulladása elhúzódó, a szöveteket roncsoló folyamat általában csak enyhe tüneteket produkál.
Az orvos feladata bemetszéssel lehetővé tenni, hogy a genny kiürülhessen, és helyreálljon a porc vérellátása. Enyhébb fertőzésben szájon át, súlyosabb esetben vénába adott antibiotikummal kezelik a beteget. Az antibiotikumok kiválasztása a fertőzés súlyosságától és attól függ, hogy milyen baktérium okozza azt.
Az ekcéma a külső fül és a hallójárat bőrének gyulladása, jellegzetes viszketéssel, bőrpírral, hámlással, a bőr berepedezésével és fülfolyással.
Ez az állapot a külső fül és a hallójárat elfertőződé- séhez vezethet. A kezelés alumínium-acetátot tartalmazó (ún. Burow) oldat ecseteléséből áll, közvetlenül az érintett területre. A viszketés és a gyulladás kor-
A hallójárat kimosása
Egy vízzel megtöltött fecskendőt a hallójárat bemenetéhez illesztve, langyos vízsugárral eltávolítható a fülzsír. A mosást csak orvos vagy nővér végezheti.
tikoszteroidot tartalmazó kenőccsel csökkenthető. Antibiotikumok alkalmazása a gyulladt bőr elfertőződése miatt válhat szükségessé. Az ekcéma hajlamos a kiúju- lásra.
A külső fület ért tompa ütés következménye a porc és a környező kötőszöveti réteg (porchártya) zúzódásos sérülése lehet. Ezen a területen kialakuló vérömleny a fület formátlan vöröseslila duzzanattá változtatja, ha pedig a vérömleny elzárja a porchoz vezető ereket, az a fül maradandó alakváltozásával jár. Ez az ún. karfiolfül, ami birkózók és bokszolok között igen gyakori. Az orvos általában szívókészülékkel távolítja el a vérömlenyt, egészen addig, amíg a vérömleny nyom nélkül eltűnik. Ez az esetek többségében 3-7 napot vesz igénybe. A kezelés eredményeként a bőr és a porchártya visszatér eredeti helyzetébe, mely lehetővé teszi a porc megfelelő vérellátását.
Ha a fület annak teljes hosszában vágás éri, a bőr összevarrása után rögzítőkötés felhelyezésével érhető el a porc gyógyulása.
1004
A fül, az orr és a garat megbetegedései
Az állkapcsot ért erős ütés a hallójáratot övező csontok törését eredményezheti, és magának a hallójáratnak a torzulásához, leggyakrabban beszűküléséhez vezet. A megoldás altatásban végzett műtét.
A fül daganatai lehetnek jóindulatúak, és rosszindu- latúak: ez utóbbiakat hívják ráknak is.
A hallójáratban kialakuló jóindulatú daganatok teljesen elzárhatják azt, és a fülzsír felhalmozódását, illetve a hallás csökkenését okozhatják. Az ilyen daganatok közé sorolják a faggyúcisztát (a bőr váladékával telt, kis, zsákszerű képződmény), a jóindulatú csontdaganatokat és némely sérülés után elburjánzó hegszövetet (kelőid). Ezekben az esetekben a legjobb kezelés a daganat eltávolítása, ami általában a hallás teljes visszatérését eredményezi.
A fülzsírt termelő sejtek daganatos elváltozása (ceruminoma) a hallójárat külső harmadában alakul ki, és innen teijedhet tovább. Megoldása a daganat és a környező szövetek együttes sebészi eltávolítása.
A hámsejtekből kiinduló bazálsejtes és elszarusodó rosszindulatú daganatok^ közönséges bőrrákok, melyek gyakran a külső fül napsugárzásnak fokozottan kitett részein jelentkeznek. Ezek a daganatok kezdetben sikeresen kezelhetők sebészi kimetszéssel, vagy besugárzással. Előrehaladottabb esetben a külső fül nagyobb területének eltávolítása válhat szükségessé. A porcot is elérő rákok kezelésében a sebészi beavatkozás eredményesebb a besugárzásnál.
Ezek a rosszindulatú hámdaganatok a hallójáratból is kiindulhatnak, vagy máshonnan terjedhetnek oda. Ilyen esetben a daganat és a környező szövetek széles sebészi kimetszése után sugárterápiát alkalmaznak.

A középfül és a belső fül betegségei
A középfül a dobhártyából és egy levegővel teli üregből áll, amiben a belső fület a dobhártyával összekötő három hallócsont helyezkedik el.B A folyadékkal teli belső fül (labirintus) két fő része: a csiga (a hallószerv) és a félkörös ívjáratok (az egyensúly szerv). A középfül és a belső fül megbetegedései sok hasonló tünetet hoznak létre, illetve a középfül betegségei ráterjedhetnek a belső fülre, és fordítva.
A középfül megbetegedései kellemetlenség érzést okoznak és a fül nyomó vagy feszítő érzésével, vagy fájdalommal járhatnak, de kísérheti őket savós vagy gennyes fülfolyás, halláscsökkenés, fülzúgás és szédü
A lásd a 992. oldalt
H lásd a 996. oldalt
* lásd a 298. oldalt
lés is.* * Ezen tünetek hátterében állhat fertőzés, sérülés vagy a (középfület az orrüreggel összekötő) fülkürt elzáródásából fakadó dobüregi nyomás változás. Fertőzé- ses eredet esetén láz és az egész testet érintő gyengeségérzés is jelentkezhet.
A fülbe dugott tárgyak, például egy vattás fültisztító pálca, vagy egy véletlenül odapattanó gally, esetleg egy eldobott ceruza mind okozhatják a dobhártya átszakadását. Kilyukadhat a dobhártya hirtelen nyomásesés vagy emelkedés, például robbanás, pofon, úszás vagy búvárkodás közben bekövetkezett baleset miatt. A dobhártyát átfúró tárgyak okozhatják a hallócsontok ficamát, vagy a kengyel (az egyik hallócsont) törését is. A törött csontdarabok valamelyike, vagy maga a sérülést okozó tárgy belefúródhat a belső fülbe.
A dobhártya átszakadása hirtelen, éles fájdalommal, majd vérzéssel, halláscsökkenéssel és fülzúgással jár.
A középfül és a belső fül betegségei
1005
Fülzúgás
A fülzúgás (tinnitusz) nem a külvilágból, hanem magából a fülből ered. A jelenség pontos magyarázata nem ismert, de tünetként szinte minden, a fület érintő megbetegedéshez társulhat. ilyenek:
- a fül fertőzései
- a hallójárat elzáródása
- a fülkürt elzáródása
- otoszklerózis
- középfülben lévő daganat
- Méniére-betegség
- a belsőfül gyógyszerek (pl. aszpirin és néhány antibiotikum) okozta károsodása
- halláscsökkenés
- robbanásszerű lökéshullámok (akusztikus traumák) okozta fülkárosodás.
A fülzúgás hátterében más rendellenességek is állhatnak. Ilyen a vérszegénység, a szív- és érrendszeri megbetegedések, pl. a magas vérnyomás és az érelmeszesedés, illetve a pajzsmirigyhormon alacsony vérszintje, vagy egy fejsérülés.
A hang lehet zúgó, csengő, harsogó, de fütyülést vagy sziszegést utánzó is. Néhányan összetettebb, időről-időre változó hangokról számolnak be. A fülzúgás lehet folyamatos
vagy szaggatott, de az is előfordul, hogy a szívveréssel együtt pulzál. Ez utóbbit egy verőér elzáródása vagy tágulata, de okozhatja éren belüli daganat vagy más érrendellenesség is. Mivel a fülzúgáshoz általában halláscsökkenés is társul, ezért részletes hallásvizsgálatoknak vetik alá a beteget. Elvégzik a fej mágneses rezonanciavizsgálatát (MRI) és a halántékcsont – a hallójárat egy részét, a középfület és a belsőfület tartalmazó koponyacsont – számítógépes rétegvizsgálatát (CT) is.
A fülzúgást okozó elváltozás felderítésére és kezelésére irányuló próbálkozások gyakran sikertelennek bizonyulnak. Bár e tekintetben eltérő az emberek tűrőképessége, különböző módszerek segítségével elviselhetővé tehető a fülzúgás. Gyakran egy hallókészülék alkalmazásával elnyomható a zúgás, míg sokak számára halk háttérzene hallgatása jelentheti a megoldást. Néhányan egy erre a célra gyártott, hallókészülékhez hasonlóan viselhető szerkezetet használnak. Ez kellemes hangokat ad ki magából, így fedve el a zúgást. A teljes siketségben szenvedők számára cochlearis implantátum beültetése nyújthat segítséget.
A halláscsökkenés súlyosabb, ha a hallócsontok láncolata megszakad, vagy a belső fül is sérül. Ez utóbbi szédülést is okozhat. Gennyes fülfolyás jelentkezhet 24-48 órán belül, különösen akkor, ha viz került a középfülbe.
Rendszerint szájon át antibiotikumot adnak a fertőzés megelőzésére. A fület szárazon tartják. Ha már bekövetkezett a fertőzés, antibiotikumos fülcsepp alkalmazása szükséges. A dobhártya rendszerint további kezelés nélkül meggyógyul, de ha ez 2 hónapon belül nem következik be, akkor sebészi úton kell helyreállítani (timpanoplasztika).
Ha a vezetéses típusú halláscsökkenés tartósan fennáll, A akkor valószínűleg a hallócsontok láncolata is sérült; ezt sebészi beavatkozással lehet orvosolni. A sérülést követő néhány óra után sem szűnő szédülés vagy
idegi típusú halláscsökkenés arra utal, hogy valami behatolt a belsőfülbe. Ebben az esetben a dobhártyán keresztül sebészileg feltárják az érintett részt (timpano- tómia), és helyreállítják a károsodást.
Az aerootitisz a dobhártya két oldala között kialakult légnyomáskülönbség okozta középfül károsodás.
A középfület a dobhártya választja el a hallójárattól. Ha a hallójáratbeli légnyomás – mely a külsővel megegyezik – eltér a középfülben uralkodótól, a következménye a dobhártya károsodása lesz. Egészséges viszonyok között a középfület az orrüreg hátsó részével ösz-
A lásd a 998. oldalt
1006
A fül, az orr és a garat megbetegedései
Légnyomás a fülben
A fülkürtön keresztül beáramló levegő teszi lehetővé, hogy a légnyomás a dobhártya mindkét oldalán egyforma legyen. Elzáródása esetén a belső nyomás csökken, mivel a levegő nem jut el a középfülbe. Ha a középfül nyomása kisebb,
mint a hallójáratban uralkodó, akkor a dobhártya befelé domborodik, behúzódottá válik. A nyomáskülönbség fájdalmas lehet, és a dobhártya sérüléséhez vagy szakadásához vezethet.
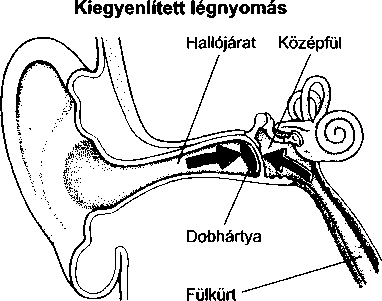
Lecsökkent nyomás a középfülben
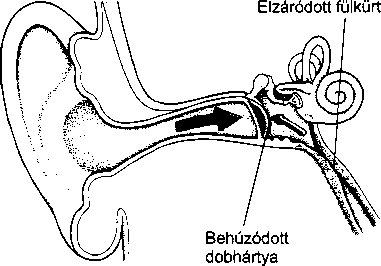
szekötő fülkürtön keresztül levegő juthat a középfülbe, illetve távozhat el onnan, így egyenlítve ki a külső és belső légnyomást. Repülés során leszállásnál, vagy búvárkodás közben merülésnél hirtelen megemelkedik a kinti légnyomás, ezért a fülkürtön keresztül levegő áramlik a középfülbe, amíg meg nem egyezik a nyomás a dobhártya két oldalán A
Ha a fülkürt hegesedés, fertőzés, esetleg allergia következtében részben vagy teljesen elzáródott, a levegő nem tud bejutni a középfülbe, az emiatt létrejövő légnyomáskülönbség következtében megfeszül a dobhártya, de akár vérzés kíséretében át is szakadhat. Ha nagyon nagy a légnyomáskülönbség, akkor az ovális ablak (a belső fül középfül felöli nyílását fedő hártya) is kiszakadhat, és a belső fülben lévő folyadék kiszivároghat a középfülbe. Merülés során jelentkező szédülés vagy halláscsökkenés utalhat ilyen szivárgásra. Ha ez a felmerülés során történik, akkor valószínű, hogy légbuborék képződött a belső fülben.
Ha repülés közben a hirtelen légnyomásváltozások miatt fájdalom vagy feszülő érzés keletkezik a fülben, gyakran enyhíthetők a panaszok nyeléssel, rágógumi
használatával vagy nyitott szájjal vett levegővel, ami kiegyenlíti a középfül nyomását. Azok számára, akik valamilyen, az orrot és a garatot érintő fertőzésben, esetleg allergiában szenvednek, különösen kellemetlenné válhat a repülés vagy a búvárkodás. Mindemellett, ha szükséges, a nyálkahártya-duzzanatot csökkentő szerekkel, például fenilefrint tartalmazó orrcseppel vagy orrspray-vel nyitva tartható a fülkürt, és kiegyenlíthető a légnyomás.
Ennek a kórképnek a hátterében mind bakteriális, mind vírusos fertőzések állhatnak
Apró, folyadékkal teli hólyagocskák alakulnak ki a dobhártyán. A fájdalom hirtelen kezdődik, és 24-48 órán át tart. Ha a beteg lázas, és halláscsökkenése is van, akkor valószínű a bakteriális fertőzés.
A fertőzés kezelésére gyakran használnak antibiotikumokat. A fájdalmat a hólyagok megnyitásával, vagy fájdalomcsillapítókkal enyhítik.
▲ lásd az 1351. oldalt
A heveny középfülgyulladás a középfül bakteriális vagy vírusos eredetű fertőzése.
A középfül és a belső fül betegségei
1007
Bár minden életkorban előfordulhat, jobbára mégis kisgyermekeken, leggyakrabban 3 hónapos és 3 éves kor között jelentkezik. Általában közönséges megfázás szövődményeként alakul ki. A garatból kiinduló baktériumok vagy vírusok a fülkürtön keresztül, ritkábban a vérkeringés segítségével jutnak a középfülbe. A vírusos középfülgyulladást gyakran követi bakteriális fertőzés is.
Az első jel általában heves, szűnni nem akaró fülfájás. Átmeneti halláscsökkenés is bekövetkezhet. Kisgyerekeknél hányinger, hányás, hasmenés, és akár 40 °C feletti láz is előfordulhat. A dobhártya gyulladná válik, és elődomborodhat. Ha átszakad, kezdetben véres, majd víztiszta és végül gennyes fülfolyás jelentkezhet.
A komolyabb szövődmények közé tartozik a fertőzés átterjedése a labirintusra vagy a környező csontok valamelyikére, továbbá arcidegbénulás, halláscsökkenés, agyhártyagyulladás és agytályog kialakulása. Szövődmény fellépésére utaló jel lehet fejfájás, hirtelen bekövetkező, nagymértékű halláscsökkenés, szédülés, hidegrázás és láz.
A kórisme felállításához az orvosnak meg kell vizsgálnia a fület. Ha gennyes vagy bármilyen más fülfolyást tapasztal, a kórokozó meghatározása céljából mintát vesz belőle, és elküldi a laboratóriumba.
A fertőzést szájon át adott antibiotikumokkal kezelik. Életkortól függetlenül leggyakrabban az amoxi- cillin az elsőként választott szer, de felnőtteknek felírható penicillin is nagy adagban, és sor kerülhet más antibiotikumok alkalmazására is. A fülkürt fenilefrin tartalmú gyógyszerekkel tartható nyitva, míg az allergiás eredetű panaszokra ún. antihisztaminokat imák fel. Ha a betegnek erős vagy elhúzódó fájdalmai vannak, láz, hányás vagy hasmenés jelentkezik, vagy ha a dobhártya elődomborodik, akkor az orvos a dobhártya művi átvágására (a fül felszúrására – paracentézisre) kényszerül. A beavatkozás lényege egy olyan nyílás készítése a dobhártyán, amin keresztül el tud távozni a folyadék a középfülből. A nyílás nem érinti a hallást, és magától begyógyul.
középfülgyulladás
A heveny savós középfülgyulladásban a fülkürt elzáródása vagy egy nem teljesen gyógyult heveny középfül-
Fülfájás
A fülfájás a külső vagy a belsőfül területéről eredő, vagy innen eredőnek érzett fájdalom. Okozhatja fertőzéses eredetű gyulladás vagy daganat a külső és a belső fülben. A külső hallójárat enyhe gyulladása is igen fájdalmas lehet, és a fülkagylót alkotó porc hasonló folyamata (a porchártya gyulladása) is rendkívül súlyos fájdalommal és érzékenységgel jár.
A gyermekek fülfájásának leggyakoribb oka, a középfül fertőzése nagy fájdalommal járó gyulladáshoz vezet. A fülkürt – a középfület az orrüreg hátsó részével összekötő járat – elzáródása a belső nyomás csökkenéséhez, a dobhártya megfeszüléséhez vezet, így okozva panaszt. A repülés során fellépő gyors nyomásváltozások fordított módon okoznak fülfájást. Utóbbi esetben egy nyelés csökkenti a feszülést és a fájdalmat.
A fülből jövőnek érzett fájdalom valójában eredhet más, közeli szövetekből, melyeket ugyanaz az érzőideg lát el. Ezt a jelenséget a fájdalom kisugárzásának hívják. A fülbe sugározhat a fájdalom az orrból, az orrmelléküre- gekből, a fogakból, az ínyből, az állkapocsízületből, a nyelvből, a mandulákból, a garatból, a gégéből, a légcsőből, a nyelőcsőből és fültö- mirigyekböl. E szervek rosszindulatú daganata először gyakran a fülbe sugárzó fájdalom formájában jelentkezik.
A kezelés a fájdalmat kiváltó októl függ. Egy komolyabb fertőzés kialakulásának megelőzésére a középfülgyulladást antibiotikumokkal kezelik. Ha maga a fül egészséges, úgy az orvos a közös érzőideg által ellátott szerveket is megvizsgálja, majd ennek megfelelően választ kezelést. Fájdalomcsillapítókkal, pl. paraceta- mollal enyhíthetek a panaszok.
gyulladás következtében folyadék szaporodik fel a dobüregben.
A folyadék általában – bár nem mindig – baktériumokat tartalmaz. Ez az elváltozás gyermekeknél gyakori, mivel ebben a korban az amúgy is szűk fülkürt könynyen elzáródhat allergia, az orrmandula megna
1008
A fül, az orr és a garat megbetegedései
gyobbodása vagy az orr, illetve a garat gyulladása következtében. Normálisan a középfül nyomása percenként három-négy alkalommal is kiegyenlítődik, amikor nyelés során megnyílik a fülkürt Ha a fülkürt elzáródott, a középfülben csökkenni kezd a légnyomás. Ennek az az oka, hogy a dobüregben lévő levegőből a vérbe felszívódó oxigén pótlása kívülről elmarad. A légnyomás csökkenésével párhuzamosan folyadék szaporodik fel a középfülben, ami akadályozza a dobhártya mozgásait. A következmény: vezetéses típusú halláscsökkenés.
A kórisme felállításához az orvos megvizsgálja a fület. Gyakran egy egyszerű timpanometriás hallásvizsgálattal mérik meg a dobhártya két oldalán uralkodó nyomást.
A kezelést általában antibiotikumok adásával kezdik. A pangás csökkentésére és a fülkürt nyitva tartására más, szájon át alkalmazható gyógyszereket, például fenilefrint, efedrint és antihisztaminokat is adnak. Ideiglenesen megemelhető a lecsökkent dobüregi nyomás úgy, hogy az elzáródott fülkürtön levegőt préselnek át. Ez oly módon tehető meg, hogy a beteg csukott szájjal és befogott orral próbálja meg kifújni a levegőt. Sor kerülhet a fül felszúrására is, amikor az orvos kis metszést ejt a dobhártyán, lehetővé téve a folyadék távozását. Egy kis csövet helyezve a dobhártyán kialakított nyílásba, elősegíthető a levegő beáramlása és a folyadék kijutása is.
Kezelni kell magát a fülkürt elzáródását okozó betegséget, például az allergiát. Gyermekek esetében az orrmandula eltávolítása válhat szükségessé.
csecsnyúlvány-gyulladás
A csecsnyúlvány a fül mögött elhelyezkedő, elődomborodó csontrész. Gyulladását bakteriális fertőzés okozza.
Ez a betegség általában a nem megfelelően vagy egyáltalán nem kezelt heveny középfülgyulladás szövődményeként alakul ki, melynek során a fertőzés ráterjed a környező csontszövetre, így a csecsnyúlványra.
A tünetek általában a heveny középfülgyulladás kialakulása utáni második héttől jelentkeznek, ahogy a tovateijedő fertőzés pusztítja a csecsnyúlvány belsejét. A csontban tályog alakulhat ki. A csecsnyúlvány bőre vörössé, duzzadttá és érzékennyé válik, miközben a fülkagyló oldalra és lefelé tolódik. Jelentkezhet még láz, fül körüli és fülön belüli fájdalom, valamint sűrű, nagy mennyiségű fülfolyás. A panaszok általában folyamatosan súlyosbodnak, a fájdalom állandósul, lüktető jellegűvé válik, és egyre romló halláscsökkenés alakul ki.
Számítógépes rétegvizsgálattal (CT) kimutatható, hogy a csecsnyúlvány légtartalmú üregei folyadékkal teltek. A gyulladás előrehaladtával az üregek kitágulnak. A nem megfelelően kezelt csecsnyúlvány-gyulladás siketséget, vérmérgezést (szepszist), agyhártyagyulladást, agytályogot, vagy akár halált is okozhat.
A kezelést vénán keresztül adott antibiotikummal kezdik. A fülváladékból vett minta vizsgálatával meghatározzák a kórokozót, és megállapítják, hogy mely antibiotikumokra érzékeny. Ennek megfelelően módosítva a gyógyszerelést, a kezelést legalább 2 hétig folytatják. Ha tályog alakult ki a csontban, akkor ezt sebészi úton kell feltárni.
Az idült középfülgyulladás a dobhártya be nem záródó nyílása miatt kialakult, elhúzódó fertőzés.
A dobhártya átszakadása létrejöhet heveny középfülgyulladás, a fülkürt elzáródása, idegentest okozta sérülés és hirtelen nyomásváltozás következtében is; de kémiai anyagok vagy hőhatás miatti égési sérülés is okozhat ilyen károsodást.
A tünetek attól függnek, hogy a dobhártya mely része szakadt át. Ha a dobhártya közepén helyezkedik el a nyílás, akkor az idült gyulladás az orrot vagy garatot érintő fertőzés, például közönséges megfázás után lángol fel, de okozhatja fürdés vagy úszás során a középfülbe jutó víz is. A fellángolások hátterében általában bakteriális fertőzés áll, és fájdalmatlan, gennyes, néha bűzös fülfolyással járnak. Ezek ismétlődése polipnak nevezett szövetburjánzások kialakulását eredményezheti, melyek a szakadáson át a középfülből a
A középfül és a belső fül betegségei
1009
hallójáratba türemkedhetnek elő. A visszatérő fertőzések elpusztíthatják a hangok vezetéséért felelős hallócsontok egy részét is, így vezetéses halláscsökkenés jön létre.A
A dobhártya szélén lévő nyílás okozta idült középfülgyulladás is vezetéses típusú halláscsökkenéssel és egyre romló túlfolyással jár, de ebben az esetben gyakoribbak a komolyabb szövődmények, például a belsőfül (labirintus) gyulladása, arcidegbénulás és agyi fertőzések kialakulása. Ilyenkor gyakran alakul ki koleszteatoma vagyis fehér bőrszerű anyag felhalmozódása a középfülben. A koleszteatoma a környező csontállomány pusztulását okozva nagyban hozzájárul a súlyosabb szövődmények létrejöttéhez.
A betegség fellobbanása esetén az orvos szívóberendezés és tisztítópálca segítségével alaposan kitisztítja a hallójáratot és a középfület. Ezt követően ecetsavat és hidrokortizont tartalmazó oldatot csepegtet a fülbe. A súlyos fellángolásokat szájon át adott antibiotikummal, például amoxicillinnel kezelik. A kórokozó azonosítása után az antibiotikum-kezelést ennek megfelelően módosítják.
A dobhártya nyílása általában műtéti úton zárható. Ha a hallócsont-láncolat is sérült, akkor a műtét során ez is rendezhető. A koleszteatomákat sebészi úton kell eltávolítani, ha ugyanis nem kerül sor kimetszésükre, a középfül helyreállítása nem lehetséges.
Az otoszklerózis (otosclerosis) nevű betegségben a közép- és belsőfillet körülvevő csontok túlzott növekedésnek indulnak. Ennek következtében a belső fülhöz csatlakozó hallócsont, a kengyel rögzül, és így alkalmatlanná válik a hangok vezetésére.
Ép dobhártyájú felnőttek között az öröklődő betegségek csoportjába tartozó otoszklerózis a vezetéses típusú halláscsökkenés leggyakoribb oka. Ha a csontok növekedése elszorítja és így károsítja a belsőfülből az agyba vezető idegeket, idegi típusú halláscsökkenés is létrejöhet. A fehér bőrű, felnőtt népesség kb. 10%-ában mutatható ki valamilyen mértékű otoszklerózis, de csak 1 %-ában okoz vezetéses halláscsökkenést. A betegség leggyakrabban a serdülőkor végén, illetve a kora felnőtt korban jelentkezik.
A hallás legtöbb esetben a kengyelt mikrosebészeti úton eltávolítva, majd mesterséges pótlást alkalmazva helyreállítható. A betegek egy része azonban a műtéttel szemben inkább hallókészülék használatát választja.
A belső fül betegségei
A belső fül megbetegedése halláscsökkenést, szédülést (vertigo), fülzúgást (tinnitusz) és helyi pangást okozhat. A tüneteket fertőzés, sérülés, daganatok és gyógyszerek is okozhatják, míg néha nem ismert a kiváltó tényező.
A Méniére-betegség heves szédüléssel, halláscsökke- néssel és fülzúgással járó elváltozás.
A betegség eredete ismeretlen. A tünetei hirtelen jelentkező szédülésből, hányingerből és hányásból állnak, melyek 3-24 órán keresztül tartanak, majd fokozatosan szűnnek meg. Visszatérő feszítő vagy nyomásérzet jelentkezhet az érintett oldali fülben. Ezen az oldalon hullámzó, de az évek során egyre romló halláscsökkenés figyelhető meg. A fülzúgás lehet állandó, de időszakosan el is múlhat, míg a szédüléses rohamok előtt, alatt vagy után felerősödhet. Az elváltozás a legtöbb esetben egyoldali, és csak a betegek 10-15%- ában érinti mindkét fület.
A Méniére-betegség egyik formájában a halláscsökkenés és a fülzúgás hónapokkal, vagy akár évekkel is megelőzheti a szédüléses rohamokat, ezek fellépése után azonban a hallás javulhat.
A szédülés szájon át adható gyógyszerekkel, pl. szkopolaminnal, antihisztaminokkal, barbiturátokkal vagy diazepammal átmenetileg csökkenthető. A szkopolamin bőrtapasz formájában is elérhető.
Ha valakit a gyakori szédüléses rohamok munkaképtelenné tesznek, elvégezhető néhány műtéti eljárás. A félkörös ívjáratokból (az egyensúlyszervből) induló
▲ lásd a 998. oldalt
1010
A fül, az orr és a garat megbetegedései
idegek átvágásával csökkenthető a szédülés, általában anélkül, hogy a hallás károsodna. Ha súlyos szédülés mellett már nagymérvű halláscsökkenés is fennáll, a csiga (a hallószerv) a félkörös ívjáratokkal együtt eltávolítható.
A betegség során hirtelen jelentkező, súlyos szédüléses rohamok lépnek fel, ezek hátterében a félkörös ivjára- tokból induló idegek gyulladása áll.
X gyulladásért valószínűleg egy vírus felelős. Az első roham súlyos, hányingerrel vagy hányással jár, és 7-10 napig tart. A szemgolyók gyors, ritmikus elfordulása figyelhető meg az érintett oldal irányába (nisztag- mus). A jelenségek idővel maguktól elmúlnak. A betegség állhat egy, egyszeri rohamból, de jelentkezhet többször is 12-18 hónapon keresztül elhúzódva. Ilyenkor a rohamok egyre rövidebbek és enyhébbek lesznek. A hallás nem érintett.
A kórisme a hallásvizsgálatok és a szemteke-rezgést elektromos úton vizsgáló módszer, az elektronisztag- mográfia eredményén alapszik. A szemteke-rezgés egyik vizsgálatánál jéghideg vizet cseppentenek a hallójáratokba, és mérik a szem mozgásait. Mágneses rezonancia vizsgálat (MRI) segítségével kizárható, hogy a tüneteket nem más betegség okozza-e.
A szédülést ugyanúgy kezelik, mint a Méniére- betegségben. Ha a hányás sokáig elhúzódik, szükségessé válhat az elvesztett folyadék és sók vénán keresztüli pótlása.
szédülés
A szédülés rendkívül heves, 30 másodpercnél rövidebb ideig tart, és a fej egy adott helyzete váltja ki.
Ilyen szédülés állhat elő a félkörös ívjáratok (az egyensúlyszerv) károsodásánál, pl. belsőfül sérülését, az ellátó verőér elzáródását, középfülgyulladást vagy fulsebészeti beavatkozást követően.
A szédülés akkor alakul ki, amikor a beteg az egyik fülén fekszik, vagy felemeli a fejét, hogy felnézzen. Kóros, akaratlan szemmozgás (szemtekerezgés) is megfigyelhető. A tünetek általában néhány héten belül megszűnnek, de hónapok vagy évek múltán ismét jelentkezhetnek.
Az orvos megpróbál kiváltani egy rohamot úgy, hogy megkéri a beteget, feküdjön fel a vizsgálóasztalra, és fordítsa a fejét oldalra, illetve lógassa le. Néhány másodperc után heves szédüléses roham alakul ki, mely a szemteke-rezgéssel együtt 15-20 másodpercig tart.
A beteg számára kerülendő a rohamot kiváltó helyzet. Ha a rohamok egy éven túl is jelentkeznek, az egyik félkörös ívjárathoz vezető ideg átvágásával eny- híthetők a panaszok.
A betegséget az övsömör vírusa okozza a hallóideg megfertőzésével. Erős fülfájással, halláscsökkenéssel és szédüléssel jár.
Kis, folyadékkal teli hólyagok alakulnak ki a fülön és a hallójáratban, de a fertőződött idegek lefutásának megfelelően az arc és a nyak bőrén is jelentkezhetnek. Ha az arcideg a fertőzés és a duzzanat következtében nyomás alá kerül, akkor az egyik oldalon az arcizmok ideiglenesen vagy végleg megbénulhatnak. A halláscsökkenés lehet tartós, de a hallás részben vagy teljesen vissza is térhet. A szédülés néhány naptól néhány hétig tarthat.
A megfelelő kezelés a vírusellenes aciklovir alkalmazása. Fájdalomcsillapítókat, valamint a szédülés mérséklésére diazepamot adnak. Ha az arcideg nyomás alá került, műtétileg megnagyobbítható a nyílás, amin keresztül kilép a koponyából, ily módon néha enyhíthető az arcidegbénulás.
A hirtelen megsiketülés órákon belül kialakuló, nagymértékű halláscsökkenés, általában csak az egyik fülön.
Évente minden ötezredik embernél alakul ki hirtelen hallásvesztés. A háttérben általában valamilyen vírusos megbetegedés, pl. mumpsz, kanyaró, influenza, bárányhimlő vagy mononukleózis infekcióza áll. Ritkábban egy nagy erőkifejtéssel járó tevékenység, pl. súlyemelés során kerül nagy nyomás alá a belső fül, és az így létrejövő károsodás hirtelen kialakuló vagy hullámzó halláscsökkenést és szédülést eredményez. A sérülés első jele egy robbanásszerű hang lehet az érintett oldali fülben. Néha a kiváltó ok nem azonosítható.
A középfül és a belső fül betegségei
1011
Bár a halláscsökkenés az esetek többségében nagy mértékű, a legtöbben 10-14 napon belül teljesen meggyógyulnak, és a fennmaradó esetekben is részben helyreáll a hallás. A betegséget fülzúgás és szédülés kísérheti. Az utóbbi napokon belül megszűnik, de a fülzúgás gyakran megmarad.
Bizonyítottan hatásos kezelés egyelőre nem áll rendelkezésre. Gyakran írnak fel szájon át szedhető kortikoszteroidokat, és javasolt az ágynyugalom is. Bizonyos esetekben sebészi beavatkozás is eredményre vezethet.
A hangos zaj, mint amilyen a fafeldolgozó gépek, láncfűrészek, dízelmotorok, nehézgépek, lőfegyverek vagy a repülőgépek hangja, halláscsökkenést okozhat, mivel tönkreteszi a belső fül hallásért felelős érzéksejtjeit (szőrsejteket).A Hasonló, hétköznapi oknak számít, ha valaki hangos zenét hallgat fejhallgatón keresztül, vagy túlságosan közel áll a hangfalakhoz egy diszkóban vagy koncerten. Bár az emberek érzékenysége ebből a szempontból különösen változékony, ha elég ideig van kitéve igen hangos zaj hatásának, mindenkinél fellép bizonyos mértékű halláscsökkenés. A 85 dB feletti hangerő már minden esetben káros. Hasonló módon okoznak károsodást a robbanásszerű lökéshullámok (akusztikus traumák).
Ez a fajta halláscsökkenés maradandó. Általában magas hangú fülzúgással társul.
A halláscsökkenés úgy kerülhető el, ha a lehető legrövidebb ideig a legkevesebb zaj éri a fület, és nem közelítik meg túlságosan a hang forrását. Minél hangosabb a zaj, annál kevesebb ideig szabad a közelében tartózkodni. Fülvédők és hallójáratba illeszthető füldugók viselése csökkentheti a zajártalmat.
Súlyos, zaj okozta halláscsökkenésben szenvedők számára hallókészülék használata nyújthat segítséget.
Az időskori halláscsökkenés az öregedés részeként jelentkező idegi típusú halláscsökkenésR
A halláscsökkenésnek ez a formája 20 éves korban kezdődhet, kezdetben csak a magas hangokat érinti, és csak később, fokozatosan terjed a mélyebb hangtartományok felé. A halláscsökkenés egyénenként nagyon változó. Néhányan 60 éves korukra gyakorlatilag telje-
A fülbetegségek hatása az arcidegre
Mivel az arcideg áthalad a fülön, ezért érinthetik annak megbetegedései is. Például a fül övsömöre nemcsak a hallóidegre, hanem az arcidegre is kiterjedhet. Ilyenkor az ideg megduzzadva nekifeszül a koponyacsontban lévő kimeneti nyílásának. Az ideg így létrejövő elszorítása átmeneti vagy tartós izombénulást eredményezhet.
A fül belseje
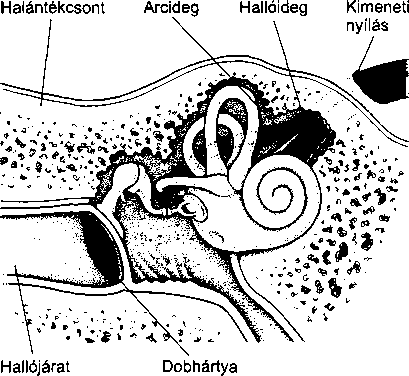
sen megsiketülnek, míg másoknak 90 évesen is kitűnő a hallásuk. A férfiaknál ez a károsodás gyakoribb, és nagyobb mértékű, mint a nők esetében. A halláscsökkenés valószínűleg kapcsolatban áll a szervezetet ért zajhatás mértékével.
Bár az időskori halláscsökkenést sem megelőzni, sem gyógyítani nem lehet, hatása mégis ellensúlyozható a szájról olvasás megtanulásával, a testbeszéd megismerésével és hallókészülék használatával.
a lásd a 996. oldalt
■ lásd a 998. oldalt
1012
A fül, az orr és a garat megbetegedései
károsodásai
Néhány gyógyszer – mint például bizonyos antibiotikumok, vízhajtók (különösen az etakrinsav és a furoszemid), aszpirin és ennek rokon vegyületei (szalicilátok) és a kinin – károsíthatja a belsőfület. Ezen anyagok az egyensúlyérzést és a hallást is károsítják, de legtöbbjük esetében az utóbbi hatás a jelentősebb.
Az érintett gyógyszerek majdnem mindegyikét a vesék távolítják el a szervezetből, ezért a vesék működésének bármilyen beszűkülése növeli annak valószínűségét, hogy felhalmozódnak a vérben, és olyan szintet érnek el, ami már belsőful-károsodást okozhat.
Az antibiotikumok közül a neomicin halláskárosító hatása a legnagyobb, ezt követi a kanamicin és az amikacin. A halláson kívül az egyensúlyérzést is károsíthatja a viomicin, a gentamicin és a tobramicin.
A sztreptomicin nevű antibiotikum esetében az egyensúlyérzésre gyakorolt hatás a nagyobb mértékű. Bár a szedését követő szédülés és egyensúlyérzés-za- var jobbára átmeneti jellegű, egyes esetekben mégis súlyos és maradandó formát ölthet, megnehezítve a sötétben járást, és olyan érzést keltve, mintha a beteg környezete minden lépésre meginogna (Dandy-szindró- ma).
Az etakrinsav és a furoszemid vénán keresztül alkalmazva súlyos, átmeneti vagy tartós halláscsökkenést okozott azoknál a vesebetegeknél, akik egyidejűleg antibiotikumot is kaptak.
Az aszpirin nagyon nagy adagban és hosszú ideig szedve jobbára átmeneti halláscsökkenést okoz és fülzúgáshoz vezethet. A kinin által okozott halláscsökkenés maradandó.
Ha átszakadt a dobhártya, akkor halláskárosító hatású gyógyszer közvetlenül a fülbe nem adható, mivel felszívódhat a belső fület kitöltő folyadékba.
Hallásra veszélyes antibiotikum nem írható fel terhes nőknek, továbbá időseknek és azoknak, akiknél már korábban halláscsökkenést állapítottak meg. Kivételt képez, ha más hatásos gyógyszer nem áll rendelkezésre. Bár az egyéni érzékenység bizonyos határon belül eltérő, a gyógyszer vérszintjének az előírt tartományon belül tartásával elkerülhető a halláscsökkenés, ezért ezt általában folyamatos megfigyelés alatt tartják.
Ha lehetséges, akkor a kezelés előtt és alatt hallásvizsgálatot végeznek.
A károsodás első jele a magas hangok tartományát érintő halláscsökkenés. Szédülés, és magas hangú fülzúgás is kialakulhat.
A koponyát ért ütés a halántékcsont törését okozhatja. Ebben a csontban található a hallójárat egy része, a középfül és a belsőiül. Koponyasérülést követően a fülből eredő vérzés, vagy a fulkagyló mögötti bőrterület foltos véraláfutása utalhat a halántékcsont törésére. Abban az esetben, ha a törésen keresztül szivárog az agyat és a gerincvelőt körülvevő folyadék (liquor), amit a fülből csörgő folyadék feltisztulása jelez, akkor fokozott az agyállomány fertőződésének veszélye. A halántékcsont törése gyakran okozza a dobhártya szakadását, arcidegbénulást és idegi típusú halláscsökkenést. Számítógépes rétegvizsgálattal (CT) a törés általában kimutatható.
Vénán keresztül adott antibiotikummal előzik meg az agy burkainak gyulladását, az agyhártyagyulladást. Az ideg elszorítása miatt létrejött tartós arcbénulás bizonyos esetekben műtéttel javítható. A dobhártya és a középfül károsodásának helyreállítására csak hetekkel- hónapokkal később kerülhet sor.
A hallóideg daganata (akusztikus neuroma, akusztikus neurinoma, vesztibuláris schwannoma, VIII. agyidegi daganat) az idegtörzs Schwann-sejtjeiből (az ideget burkoló sejtekből) kiinduló jóindulatú sejtburjánzás.
A koponyán belüli kialakult daganatok 7%-a a hallóidegből indul ki.
Halláscsökkenés, fülzúgás, szédülés és bizonytalan egyensúlyérzés a korai tünetek. Ha a daganat tovább nő, nyomást gyakorol az agy többi részére, az arcidegre vagy az ún. háromosztatú idegre. A korai felismerés a mágneses rezonancia vizsgálaton (MRI) és hallásvizsgálatokon alapul, beleértve az agytörzsi válaszok vizsgálatát, ami az agyba jutó idegimpulzusokat rögzíti.
A kis kiterjedésű daganatokat mikrosebészeti módszerekkel távolítják el, mivel így elkerülhető az arcideg károsodása. Nagy daganatok esetében szélesebb kimetszésre van szükség.
1013
betegségei
Az orr felső részét csont, az alsót porc alkotja. Belsejében és mögötte helyezkedik el az orrsövény által két járatra osztott orrüreg. Az arc csontjaiban találhatóak az orrüregbe nyíló orrmelléküregek. A
Helyzetéből fakadóan az orr különösen ki van téve a sérülés veszélyének, ráadásul fertőzésekkel, orrvérzéssel és polipok kialakulásával is számolni kell. Az orrmelléküregek fertőzése melléküreg-gyulladáshoz (szi- nuszitisz) vezet.
Az arc csontjai közül az orr törése a leggyakoribb. A törés követeztében általában megsérül az orrüreget bélelő nyálkahártya is, ami orrvérzéshez vezet. A nyálkahártya és az egyéb lágyrészek gyorsan kialakuló duzzanata miatt néha a törést nehéz megtalálni. A törés általában az ormyerget az egyik irányba félretolva az ellenoldali csontok benyomódásával jár. Ha vér gyülem- lik fel az orrüreget kettéosztó porcos orrsövényben, az a porcszövet fertőződését és pusztulását vonhatja maga után, majd emiatt az ormyereg középen besüppedhet.
Valószínű a törés, ha valakinek egy tompa sérülést követően fáj és vérzik az orra. A vizsgálatot az orvos rendszerint az ormyereg tapintásával kezdi, szabálytalanságokat keresve az orr formájában, és a csontok kóros mozgékonyságát kutatva. Törött csontok esetében a tört végek egymáson elmozdulva jellegzetes ropogó hangot adnak. Az orvos a tapintás során megfigyeli, hogy a beteg jelez-e fokozott érzékenységet. A törés igazolásához röntgenképet kell készíteni.
Az orrtörés helyretételéhez a felnőtteket helyi érzéstelenítésben részesítik, míg a gyermekeket általában altatják. Az orrsövényben összegyűlt vért elvezetik, megelőzendő a fertőzést és a porc elhalását. A törött csontok elmozdulásának korrigálása után az orrot gézzel kitamponálják, kívülről pedig rögzítik. Az orrsövény töréseit nehéz összeillesztem, ezért gyakran utólagos sebészi beavatkozásra van szükség.
Az orrüreget kettéosztó orrsövény rendesen egyenes, de születési rendellenesség vagy sérülések következtében lehet hajlott is. Ez utóbbi, igen gyakori állapot az orrsövényferdülés. Bár általában nem okoz panaszokat, és nem igényel kezelést sem, elzárhatja az orrot, és így hajlamosíthat orrmelléküreg-gyulladás kialakulására. Különösen igaz ez, ha az elferdült orrsövény valamelyik orrmelléküreg nyílását fedi el. Orrvérzések is előfordulhatnak, mivel a szabad oldalon fokozódik a levegő áramlása, és így ott kiszárad a nyálkahártya. A panaszokat okozó orrsövényferdülés sebészi úton oldható meg.
Az orrsövény kifekélyesedhet és át is lyukadhat sebészeti beavatkozás, (esetleg az orr piszkálása), ismételt sérülés és fertőzések (pl. TBC és szifilisz) következtében. Hasonló következménnyel jár kokain szippantása is. A tünetek az orrlyukak körüli pörkösödés- ből és gyakori orrvérzésekből állnak. A sövényen lévő kisebb lyukak légvétel közben sípoló hangot adhatnak. A pörkösödés bacitracin kenőccsel csökkenthető. A lyuk befoltozásához az arc vagy az orr más részeiről származó saját szövet, vagy még inkább egy puha, hajlékony műanyagból készült hártya használható. Az átlyukadt orrsövényt csak akkor operálják meg, ha a vérzés vagy pörkösödés nehezen elviselhető panaszokat okoz.
Az orrvérzés hátterében rendkívül sokféle ok állhat. Leggyakrabban az orrsövény elülső, Kiesselbach- háromszög néven ismert, erekkel sűrűn ellátott részéről
A lásd az 1016. oldalon lévő ábrát
1014
A fül, az orr és a garat megbetegedései
Az orrvérzés okai
Helyi fertőzések
- az orrtornác gyulladása
- orrmelléküreg-gyulladás
Az orrnyálkahártya kiszáradása
Sérülés
- az orr piszkálásából eredő ismétlődő sérülések
- orrtörés
A verőerek szűkülete (érelmeszesedés)
Magas vérnyomás
Vérzékenységgel járó betegségek
- a csontvelő sejtképzési zavara miatti vérszegénység
- fehérvérűség
- csökkent vérlemezkeszám
- májbetegség
- öröklődő vérzékenység, pl. hemofilia
- öröklődő, vérzésekkel járó hajszálértágulat
ered. Az orrszámyakat 5-10 percen keresztül összeszorítva a vérzés általában elállítható. Ha ez a módszer nem vezet eredményre, orvosnak kell megkeresnie a vérzés forrását. A vérzés átmenetileg elállítható érösszehúzó anyagot (pl. fenilefrint) és fájdalomcsillapítót (pl. lidokaint) tartalmazó oldattal átitatott orrtampon behelyezésével. Miután a vérzés elállt, és a nyálkahártya elzsibbadt, az orvos a vérzés forrását ezüstnitrát vagy elektromos áram segítségével kiégeti (kauterizálja).
Ha a beteg orrvérzését más baj okozta, akkor a kiégetés nem járható út, mivel nyomában újabb vérzés indulhat. Ebben az esetben vazelines gézcsomót nyomnak a vérzés helyére, majd a vérzés elállása után az orvos megkeresi a háttérben álló rendellenességet, és ezt kezeli.
Azoknál, akiknél érelmeszesedés miatti verőérszűkület és magas vérnyomás alakult ki, a vérzés forrása
általában az orr hátsó részében helyezkedik el, ahol nehezebb annak elállítása. Olykor az orvos az érintett területet ellátó verőér lekötésére, vagy az orrüreg hátsó részének kitamponálására kényszerül. A tamponokat általában 4 napig tartják bent, közben szájon át adott antibiotikummal, pl. ampicillinnel veszik elejét az orr- melléküregek vagy a középfül gyulladásának.
Azoknál, akik a vérzéses hajszálértágulatnak nevezett öröklődő érrendellenességben szenvednek, gyakori és igen komoly orrvérzés jelentkezhet. Ez pedig súlyos, állandósult és vasbevitelre csak nehezen javuló vérszegénységhez vezet. Az orrvérzések gyakorisága csökkenthető az orrsövényre történő bőr átültetésével, és ily módon korrigálható a vérszegénység is.
A kiteijedt máj betegségben szenvedők hajlamosabbá válhatnak vérzések kialakulására, és ez gyakran súlyos orrvérzés képében jelentkezik. A beteg sok vért nyelhet, amit a bélbaktériumok ammóniává bontanak le. Az ammónia felszívódik a véráramba, és rosszullé- tet, ájulást okozhat, ezért igyekeznek a lenyelt vért beöntések és hashajtók segítségével, a lehető legrövidebb időn belül a belekből eltávolítani. Szóba jön még antibiotikum, pl. neomicin alkalmazása, megelőzendő a vér lebontását ammóniává. Ha a beteg sok vért vesztett, vérátömlesztés is történhet.
Az orrtornác az orrüreg első, közvetlenül az orrlyukak mögött elhelyezkedő része. Gyulladását (vesztibulitisz) fertőzések okozzák.
Igen gyakori ennek a területnek a fertőződése. A kisebb, pl. a szőrtüszőkre kiterjedő fertőzések az orrlyukak körüli pörkösödéssel járnak. A pörkök leválása orrvérzést okoz. Ezek a gyulladások bacitracin kenőccsel általában gyógyíthatók.
Az orrtomácban kialakuló keléseket általában a Staphylococcus nevű baktérium okozza. A kelések könnyen az orrhegy bőre alatt terjedő gyulladásokká fejlődhetnek. A beteg általában antibiotikum-kezelést kap, és napi háromszor 15-20 percig nedves, meleg borogatást kell alkalmaznia. Az itt kialakult keléseket hagyják maguktól kifakadni, mert mesterséges megnyitásukkor a fertőzés a vénákon keresztül elérhetné az agyállományt is. Ez utóbbi szövődmény az agy bizonyos vénáinak rögösödését (szinusz kaver- nózusz trombózis) okozva életveszélyes állapothoz vezethet.
P\z orr és az orrmelléküregek betegségei
1015
allergiás gyulladásai
Az orr nyálkahártyájának gyulladását^ az orrfolyás és az orron keresztüli levegővétel akadályozottsága jelzi. A háttérben általában fertőzés áll.
A felső légutak gyulladásai közül az orr megbetegedése fordul elő a leggyakrabban. A gyulladás lehet heveny (rövid ideig tartó) vagy idült (elhúzódó).
A heveny gyulladás általában a megfázás vagy nátha jele.” Sokféle vírus és baktérium okozhatja ezt a betegséget. Bakteriális fertőzés esetén a kórokozó azonosítása után az orvos a megfelelő antibiotikumot írhatja fel, vírusok okozta gyulladásban viszont az antibiotikumok hatástalanok. Mindkét esetben csökkenthetők a tünetek fenilefrint tartalmazó orrspray használatával, vagy szájon át szedhető pszeudoefedrinnel. Ezek a recept nélkül kapható gyógyszerek oly módon hatnak, hogy összehúzódásra késztetik az ormyálkahártya ereit. Az orrspray csak 3^4 napon keresztül használható.
Az idült gyulladás hátterében általában dohányzás, légszennyezés okozta ártalom vagy allergia áll. Szóba jöhet még néhány más fertőzés is, mint amilyen a szifilisz, a tbc, az orr idült sarjadzásos megbetegedése és a lepra, de előfordulhatnak ritka gombás és bakteriális eredetű fertőzések is. Ezek a betegségek a lágyrészeken kívül a porc- és csontszöveteket is megtámadják. Az ormyálkahártya idült gyulladása is az orr eldugulásával és orrfolyással jár. Ha a háttérben fertőzés áll, jellemző a gennyes orrváladék és a gyakori orrvérzések előfordulása. A kórokozó azonosításához az orvos szövetmintát vesz, azaz mikroszkópos vizsgálat céljára kiemel egy kis darabot a nyálkahártyából, vagy az orrváladékból vett mintát küldi el laboratóriumi tenyésztésre. A kezelés a vizsgálat eredményének függvénye.
Az orrnyálkahártya sorvadásos gyulladása valójában olyan idült gyulladás, ami a nyálkahártya elvéko- nyodásával és megkeményedésével, végül pedig az orrüreg tágulatával jár. Ez utóbbi különbözteti meg leginkább az egyszerű idült gyulladástól. Az igazi ok egyelőre ismeretlen, bár valószínűsíthető a bakteriális fertőzés szerepe. Az orr belsejében pörkök alakulnak ki, és a betegséget jellegzetes szag kíséri. A nyálkahártya eredeti – nyáktermelő és a por eltávolítását végző apró nyúlványokkal rendelkező – sejtjeit kiszorítják a közönséges bőrre jellemző hámsejtek. A beteg elveszti szaglását, és gyakori, súlyos orrvérzések alakulhatnak ki. A kezelés a pörkösödés csökkentésére és a kellemetlen szag megszűntetésére irányul. Az orrba permetezett antibiotikum, pl. bacitracin elöli a baktériumokat, míg az ösztrogének, valamint az A- és D-vitamin
Orrpolip
A polipok gyakran az orrmelléküregek nyílásainak környékén alakulnak ki, elzárva azok szellőzését. Az elzáródott melléküregekben folyadék gyülemlik fel, ami gyulladás kialakulásához vezet.
hasonló módon vagy szájon át adva a nyáktermelést segítik elő. Az orrüreg műtéti vagy egyéb módon elért szűkítésével, illetve elzárásával csökkenthető a pörk- képződés, mivel így kiküszöbölhető, hogy a légáramlás kiszárítsa az elvékonyodott nyálkahártyát.
A vazomotor orrnyálkahártya-gyulladást a nyálkahártya ereinek duzzadása, tüsszögés és orrfolyás jellemzi. A pontos kiváltó ok ismeretlen, de az allergiás eredet valószínűleg kizárható. Az állapot hol jobb, hol rosszabb, de a száraz levegő mindenképpen súlyosbítja a panaszokat. A duzzadt nyálkahártya színe az élénk vöröstől a rózsaszínig változhat. A betegség nem jár pörkösödéssel vagy gennyes orrfolyással. A kezelés célja a panaszok enyhítése, bár ez nem mindig sikerül. Párologtató használatával az otthoni és munkahelyi levegő páratartalmának biztosítása előnyös lehet.
Az orrpolipok az orrnyálkahártya sejtjeinek burjánzása révén létrejött szövettömegek.
lásd a 825. oldalt
“lásd a 913. oldalt
1016
A fül, az orr és a garat megbetegedései
Az orrmelléküregek elhelyezkedése
A melléküregek az orr körüli csontok belsejében találhatók. A két homloküreg a szemöldökök felett, míg a szintén páros arcüregek a felső állcsontban helyezkednek el. A rostacsont üregei az orrüreg két oldalán sorakoznak, és mögöttük helyezkedik el a két ékcsonti üreg (az utóbbiak az ábrán nem látszanak).
Azok, akiknek az orrot is érintő allergiájuk van (szénanátha), hajlamosabbak erre a betegségre. A polipok fertőzések alatt is megjelenhetnek, majd ezekkel együtt el is tűnhetnek. Jellegzetesen a folyadék-felhalmozódás miatt duzzadt területeken, pl. az orrmelléküregek nyílásai körül alakulnak ki. A növekedésben lévő orrpolip vízcsepp alakú, míg teljesen kifejlett állapotában leginkább egy hámozott, mag nélküli szőlőszemhez hasonlít.
Kortikoszteroidot tartalmazó orrspray alkalmazását követően az orrpolipok néha visszafejlődnek, esetleg el is tűnnek. Sebészi eltávolításra van szükség, ha a polipok elzárják a légutat, az orrmelléküregek nyílásának elfedésével ezek gyulladásait okozzák, vagy daganatos eredetre utaló gyanú merül fel. Ha a háttérben meghúzódó allergia vagy fertőzés kezeletlen marad, a polipok hajlamosak a kiújulásra, de kortikoszteroidos orrspray használata lassítja, vagy akár ki is küszöbölheti ezt. Ha súlyos, visszatérő kórkép alakul ki, az orr
melléküregek szellőzésének biztosítására, valamint a fertőzött részek eltávolításához sebészi beavatkozásra lehet szükség.
Az orrmelléküregek gyulladását allergia vagy vírusos, bakteriális, esetleg gombás fertőzés okozhatja.
A gyulladás mind a négy pár melléküregben, tehát az arcüregben, a rostacsontüregekben, a homloküregben és az ékcsonti üregekben is kialakulhat.
Az orrmelléküreg-gyulladás lehet heveny (rövid ideig tartó) vagy idült (elhúzódó). A heveny gyulladást sokféle baktérium okozhatja, és gyakran alakul ki vírusos felsőlégúti fertőzést, például közönséges megfázást követően. Néha a fogakból kiinduló fertőzés felelős az idült arcüreggyulladás kialakulásáért.
Az orr nyálkahártyájának megfázás következtében kialakuló duzzanata elzárhatja a melléküregek nyílásait. Ennek következtében a melléküregben lévő levegő felszívódik a véráramba, ami a belső nyomás fájdalmas csökkenését eredményezi. Ha ez az állapot sokáig fennmarad, folyadék szívódik be, ami táptalajt jelent a baktériumok elszaporodásához. A szervezet fertőzés elleni küzdelme során fehérvérsejtek és további folyadék kerül az orrmelléküregbe, ami a belső nyomás – még fájdalmasabb – emelkedését eredményezi.
A heveny és az idült orrmelléküreg-gyulladások hasonló tünetekkel: érzékenységgel és az érintett üreg feletti duzzanattal járnak. Attól függően, hogy melyik melléküreg betegedett meg, a tünetek különbözhetnek. Az arcüreg gyulladása például az arc szem alatti részének fájdalmával, fog- és fejfájással jár. Ahomloküreg- gyulladás az egész homloktájék fájdalmát okozza. A rostacsontüregek gyulladása a szemek mögött és között érzett fájdalommal, gyakran hasogató homloktáji fejfájással jár. Az ékcsonti üregek gyulladása által keltett fájdalom nem behatárolható, egyaránt jelentkezhet a fej elülső és hátsó részében is.
Jellemző a rossz közérzet. Láz és hidegrázás arra utalhat, hogy a fertőzés máshová is átteijedt. Az orrnyálkahártya duzzadt és vörös, továbbá az orrból sárgászöld genny ürülhet.
Röntgenfelvételen a melléküregek homályosak (fedettek), ezért a gyulladás kiterjedésének és súlyosságának megítéléséhez számítógépes rétegvizsgálatra (CT) lehet szükség. Arcüreggyulladás esetén az esetleges
A torok betegségei
1017
fog eredetű tályogok a fogak megröntgenezésével de- ríthetők fel.
A heveny orrmelléküreg-gyulladás kezelésének célja az üregek kiürülésének, a váladék levezetésének javítása, és a fertőzés meggyógyítása. Gőz inhalálással elősegíthető a nyálkahártya ereinek összehúzódása, így lehetővé téve a melléküregek kiürülését. A hasonló hatású szereket, pl. fenilefrint tartalmazó orrspray-ket csak rövid ideig szabad használni. A szájon át alkalmazható gyógyszerek, például pszeudoefedrin, nem annyira hatásosak.
Mind heveny, mind idült arcüreggyulladásban adnak antibiotikumot, pl. amoxicillint, de az utóbbiak esetében a kúra tovább tart. Ennek hatástalansága esetén sebészi beavatkozásra kerülhet sor, aminek során kimossák a melléküregeket, és eltávolítják a fertőzött részeket.
Károsodott immunrendszerű betegek
ORRMELLÉKÜREG-GYULLADÁSA
A rosszul kezelt cukorbetegeken és azokon akiknek az immunrendszere károsodott, súlyos, akár halálos ki
menetelű orrmelléküreg-gyulladás is kialakulhat gombás fertőzés következtében.
Az üszöggomba-fertőzés leginkább a nem megfelelően kezelt cukorbetegeket érinti. Fekete színű, elhalt szövettömeg felhalmozódását eredményezi az orrüregben, és az agy vérellátását akadályozva ideggyógyászati tüneteket, fejfájást és vakságot okoz. Az orvos a fertőzött részből vett minta mikroszkópos vizsgálatával állapítja meg a betegséget. A kezelés a cukorbetegség beállításából, és az amfotericin B nevű gombaellenes szer intravénás adásából áll.
Az aszpergillózis és kandidiázis a károsodott immunrendszerű betegek orrmelléküregeiben keletkező, gyakran végzetes kimenetelű gombás megbetegedések. Magának az immunrendszernek a károsodását okozhatja daganatellenes kemoterápiás kezelés vagy olyan betegségek, mint a fehérvérűség, a nyirokcsomókból, esetleg a csontvelőből kiinduló daganatok és az AIDS. Aszpergillózisban polipok alakulnak ki az orrban és a melléküregekben. A fertőzések megfékezésére irányuló próbálkozások lényege a melléküregek műtéti feltárása, és a fertőzött rész kimetszése, valamint az amfotericin B intravénás adása.

A garat és a gége gyakoribb megbetegedései a következők: gyulladások és fertőzések, nem daganatos jellegű szövetburjánzások, pl. a hangszalagpolipok és az énekescsomók, továbbá a kontakt fekélyek, rosszindulatú daganatok, a hangszalagbénulás és a gégesérv.
A garatgyulladás (faringitisz) – hétköznapi nevén a torokgyulladás – a garat általában vírusos, de gyakran baktériumok okozta gyulladása.
Garatgyulladás alakulhat ki vírusos eredetű fertőzésekben: közönséges megfázásban, influenzában és mononukleózis infekciózában, illetve baktérium (pl. streptococcusjA okozta betegségekben és nemi úton terjedő fertőzések (pl. kankó) esetében.
Mind vírusos, mind bakteriális eredet esetén hasonló tünetek alakulnak ki: jellemző a nyelésre erősödő, de nyugalomban is jelentkező torokfájás. A garatot bélelő nyálkahártya enyhén vagy erősen gyulladt, előfordul, hogy fehéres színű lepedék fedi, de gennyes váladék is megjelenhet. Láz, a nyaki nyirokcsomók duzzanata és emelkedett fehérvérsejtszám mindkét esetben előfordulhat, de ezek a tünetek a bakteriális formában általában kifejezettebbek.
Enyhe fájdalomcsillapítók, torokcukorkák vagy toroköblögetés meleg, sós vízzel enyhítheti a panaszokat,
▲ lásd a 876. oldalt
1018
A fül, az orr és a garat megbetegedései
A garatgyulladás két formája
| Vírusos garatgyulladás | Bakteriális garatgyulladás |
| A garatban általában nincs gennyes váladék | Meglehetősen gyakori a gennyes váladék a garatban |
| Alacsony láz vagy láztalanság | Alacsony vagy közepes láz |
| Normális vagy kissé emelkedett fehérvérsejtszám | Kissé vagy közepesen emelkedett fehérvérsejtszám |
Normális vagy eny- Enyhén vagy közepesen hén megnagyob- megnagyobbodott bodott nyirokcsomók nyirokcsomók
| Negatív torokvála- dék-vizsgálati lelet | A torokváladékban streptococcus található |
| A laboratóriumi tenyésztés során nem mutatható ki kórokozó baktérium | A laboratóriumi tenyésztés során kórokozó baktérium mutatható ki |
azonban 18 éves kor alatt tilos aszpirint szedni, mivel Reye-szindrómát okozhat!^ Vírusos garatgyulladás esetén az antibiotikumok hatástalanok, de felírhatóak abban az esetben, ha erős a gyanú, hogy bakteriális fertőzésről van szó. Ha ez nem áll fenn, akkor addig nem adnak antibiotikumot, amíg a laboratóriumi vizsgálatok nem bizonyítják a baktériumok kóroki szerepét. Ha a vizsgálatok eredményei szerint a garatgyulladást streptococcus-fertőzés okozta, akkor az orvos – általában tabletta formájában – penicillint ír fel. Ennek célja a fertőzés felszámolása és a szövődmények – legfőképp az ún. reumás láz – kialakulásának megelőzése. Azok, akik allergiásak a penicillinre, eritromicint vagy más antibiotikumot szedhetnek.
A mandulagyulladás hátterében általában streptococcus eredetű, ritkábban vírusos fertőzés áll.
A lásd az 1280. oldalt
Jellemző tünet a nyelésre erősödő torokfájás. A fájdalom gyakran kisugárzik a fülbe, mivel ezt a területet ugyanaz az ideg látja el, mint a mandulák környékét. Kisgyermekek ahelyett, hogy torokfájásra panaszkodnának, gyakran nem hajlandók enni. Jellemző a láz, a rossz közérzet, fejfájás és hányás.
A mandulák megduzzadtak és belövelltek. Az orvos gennyes váladékot és vérzés nélkül levonható – vékony, fehér, a mandulákhoz kötődő – lepedékréteget találhat. Egy vattás végű pálca, ún. tampon segítségével torokváladékot vesznek, és elküldik laboratóriumi tenyésztésre, ahol megállapítják, hogy mely antibiotikumok hatásosak a fertőzést okozó baktériumokkal szemben.
A panaszok a garatgyulladásnál elmondottakkal azonos módon enyhíthetők. Streptococcus okozta fertőzés esetén szájon át adható penicillint alkalmaznak 10 napon keresztül, vagyis még jóval az után is, hogy a beteg már gyógyultnak érzi magát. így biztosítható, hogy teljesen eltűnjenek a kórokozók. A családtagoktól szintén vehető torokváladék-minta, így kimutatható, hogy közülük kik azok, akik – tünetek megjelenése nélkül – ugyanettől a baktériumtörzstől fertőződtek (tünetmentes hordozók), és ők is kezelhetők. A mandulák eltávolítása ritkán válik szükségessé, kivéve, ha a mandulagyulladás gyakran kiújul, vagy az antibiotikum-kezelés csak rövid ideig hatásos.
kötőszövet gyulladása
és tályogok kialakulása
A kötőszöveti sejtek gyulladása (cellulitisz) társulhat a mandulák körüli szövetekben kialakult tályoghoz, de előfordulhat anélkül is. Általában streptococcus-fertőzés felelős a kialakulásáért, néha azonban más baktériumok is okozhatják. Gyermekeknél ritkán fejlődik ki tályog, fiatal felnőtt korban viszont igen gyakori.
A nyelés igen fájdalmas, a betegnek rossz a közérzete, lázas, és a fejét a beteg oldal felé dönti, így próbálva a fájdalmat csökkenteni. A rágóizmok görcse miatt nehézzé válhat a száj kinyitása. A tályog előemeli a mandulát, és a hátul elhelyezkedő lágyszájpad duzzadt, vörös. A nyelvcsap (a lágyszájpadról lelógó kis nyúlvány) duzzadt, és a tályoggal ellentétes oldalra tolódott.
Penicillin vénába adása szükséges. Ha nem alakult ki tályog, akkor a gyulladás 24 48 órán belül lohadni kezd. Ha egy tályog nem szakad fel magától, és nem ürül ki, akkor azt az orvosnak kell felnyitni és kitisztítani vagy a felgyülemlett gennyet egy tűn keresztül el
A torok betegségei
1019
kell távolítania. A penicillinkezelést szájon át szokták folytatni. Mivel a tályogok hajlamosak a kiújulásra, ezért a mandulákat a fertőzés gyógyulása után 6 héttel eltávolítják. Erre korábban is sor kerülhet, ha a fertőzés jól reagál az antibiotikumokra.
A garat körüli tályog egy garathoz közeli nyirokcsomó belsejében kialakult gennygyülem.
A tályog általában garat- vagy mandulagyulladást követően bármely életkorban kialakulhat. Előfordulhat, hogy maga a garat nem mutat gyulladásos elváltozásokat. A nyak álkapocs alatti elülső része erősen megduzzadhat az érintett oldalon. Kezdetben vénás penicillinkezelést alkalmaznak, majd később áttérnek a szájon át adható készítményekre.
Gégegyulladás leggyakrabban a felsőlégutak vírusos fertőzése – általában közönséges megfázás – következtében alakul ki, de társulhat hörghuruthoz, tüdőgyulladáshoz, influenzához, szamárköhögéshez, kanyaróhoz, torokgyíkhoz vagy a felsőlégutak bármilyen eredetű gyulladásához és fertőzéséhez is. A hang túl- erőltetése, allergia és a nyálkahártyát izgató anyagok, pl. cigarettafüst belégzése mind okozhat gyors lefolyású (heveny) vagy elhúzódó (idült) gégegyulladást.
Általában a hang szokatlan elváltozása, rekedtsége vagy akár a teljes elvesztése a legszembeötlőbb tünet. Csiklandozó, kaparó érzés keletkezhet a torokban, és a beteg állandó késztetést érezhet torokköszörülésre. A tünetek a gyulladás mértékével párhuzamosan változnak. Súlyosabb fertőzésekben láz, általános rossz közérzet, nyelési nehezítettség, torokfájás jelentkezhet. A gége duzzanata (gégeödéma) megnehezítheti a légzést. Egy – a fogorvosok által használthoz hasonló – hajlított végű tükör segítségével vizsgálva, az orvos duzzanatot és enyhe vagy kifejezett vörös elszíneződést találhat a gége nyálkahártyáján.
A vírusos gégegyulladás kezelése a tünetektől függ. A beszéd kerülésével vagy csak suttogásra való korlátozásával és párás levegő inhalálásával csökkenthetők a panaszok, és elősegíthető a gyulladt területek gyógyulása. Ha hörghurut áll a háttérben, ennek kezelése megoldhatja a gégegyulladást is. Bakteriális eredet esetén szájon át antibiotikum adása vezethet eredményre.
A hangszalagpolipok olyan, nem daganatos eredetű szövetszaporulatok, melyek egyaránt származhatnak a
hang túleröltetéséböl, a gégét is érintő idült allergiás reakcióból vagy a nyálkahártyát izgató anyagok – ipari gázok, cigarettafüst – hosszabb ideig tartó belégzé- séből.
Gyakori tünet a rekedtség és légvétel közben jelentkező szuszogó hang.
A diagnózis felállításához gégetükörrel meg kell tekinteni a hangszalagokat, és vizsgálat céljából szövetmintát kell venni, igazolandó, hogy nem rákos daganatról van szó.
A polip eltávolítását gégesebész végzi. A műtétet követően a beteg visszanyeri eredeti hangját. A kiváltó ok – felderítése után – szintén kezelendő, mivel így megelőzhető a polip kiújulása. Ha a hang túlerőltetése áll a háttérben, akkor a beszédtechnika javítására is szükség lehet.
A hangszalag csomói (énekescsomók) heghez hasonló, nem daganatos eredetű képződmények. Hasonlóak a hangszalagpolipokhoz, de azoknál tömörebbek, és pihentetésre nem tűnnek el.
Az énekescsomók a hang állandó túlerőltetése – gyakori kiabálás, ordibálás vagy hosszan tartó, megerőltető éneklés – kapcsán alakulnak ki. Gyakori a rekedtség és légvétel közben jelentkező szuszogó hang. Apró szövetdarabot eltávolítva megvizsgálják, hogy a csomó nem daganatos eredetű-e. gyermekek esetében általában egyedül a beszédtechnika helyes alakításával is gyógyulás érhető el. Felnőtteknél műtéti eltávolításra kerül sor. A további csomók kialakulása csak a hangadás túlerőltetésének kerülésével akadályozható meg.
A kontakt fekélyek körülírt, mély és nehezen gyógyuló sebek a hangszalagokat rögzítő porcok nyálkahártyáján.
A kontakt fekélyek oka általában a hang túlerőltetése erőteljesebb, hangosabb beszéddel. Ezek az elváltozások különösen ügynököknél, prédikátoroknál és ügyvédeknél gyakoriak. Dohányzás, elhúzódó köhögés és a gyomorsav visszafolyása szintén okozhat kontakt fekélyeket.
Gyakori tünet a beszéd és nyelés közben jelentkező enyhe fájdalom, valamint a változó mértékű rekedtség. Bizonyos esetekben szükség lehet kis szövetminta eltávolítására és megvizsgálására, bizonyítandó, hogy a fekély nem daganatos eredetű.
A hangképző szervet legalább 6 hétig – a lehető legkevesebbet beszélve – kímélni kell, így lehetővé válik a fekélyek gyógyulása. Ahhoz, hogy a betegség kiúju-
1020
A fül, az orr és a garat megbetegedései
A hangszalag elváltozásai
Az elernyedt hangszalagok V-alakot formáznak a légcső előtt, így a levegő szabadon átjut közöttük. Nyelés és beszéd közben a hangszalagok összezáródnak.
A beteg szájába helyezett vizsgálótükörrel az orvos láthatóvá teheti a hangszalagokat és ezek
elváltozásait, pl. a polipokat, a csomókat, a kontakt fekélyeket és a hangszalagbénulást. Ezen elváltozások mindegyike érinti a beszédet is. A hangszalagbénulás lehet féloldali, de érintheti mindkét hangszalagot is.
A hangszalagok vizsgálata
A vizsgálat során látható, ún. gégetükri kép

lását elkerüljék, minden érintettnek meg kell tanulnia, hogy mennyit használhatja a hangját sérülés veszélye nélkül. Segíthet a beszédtechnika helyes alakítása is. Ha a röntgenvizsgálatok a gyomorsav visszafolyását mutatják, akkor savkötők és savcsökkentők (pl. hiszta- min blokkolók) szedésére van szükség, továbbá az esti lefekvés előtt 2 órával kerülni kell az evést és alvás közben magasan kell a fejet tartani (pl. párnákkal).
▲ lásd a 318. oldalt
A hangszalagbénulás a szalagokat mozgató izmok bénulását jelenti.
Hangszalagbénulást okozhatnak agyi rendellenességek, pl. agydaganatok, szélütés, továbbá az idegrostok burkait károsító betegségek A és a gégét ellátó idegek károsodásai. Ez utóbbi bekövetkezhet daganatok, sérülés, az ideg vírusfertőzése vagy – az ólomhoz és a torokgyíkban keletkező anyaghoz hasonló – idegmérgek (az idegszövetet károsító vegyü- letek) hatására.
A torok betegségei
1021
A hangszalagok bénulása a beszédet, a légzést és a nyelést is érintheti. A bénulás következtében étel és folyadék juthat a légcsőbe, valamint a tüdőkbe. Ha csak az egyik hangszalag bénult (féloldali bénulás), akkor a hang rekedtté és szuszogóvá válik. A levegő útja általában nem záródik el, mert a másik oldali, működő hangszalag működése elég a hangrés nyitásához. Mindkét hangszalag megbénulásánál a hang ereje lecsökken, de ettől eltekintve nem változik. Viszont a bénult hangszalagok közötti szűk rés elégtelen a megfelelő légvételhez, ezért már enyhe testmozgás is légzési nehézséget okoz, és légvételkor éles, magas hang hallható.
Az orvos feladata megtalálni a bénulás okát. A gége, a hörgők és a nyelőcső endoszkópos vizsgálatára (tükrözésére) is sor kerülhet. Szükség lehet a fej, a nyak, a mellkas és a pajzsmirigy számítógépes rétegvizsgálatára (CT), valamint a nyelőcső megröntgene- zésére.
Féloldali bénulásnál az érintett hangszalagba adott teflon-injekcióval megoldható, hogy a szalag a középvonalba kerüljön, és az ellenoldali párja így össze tudja zárni a hangrést. Ez védi a légutakat nyelés közben és javítja a beszédképességet is. Kétoldali bénulás esetén igen nehéz a hangrés légvételhez megfelelő tágasságát biztosítani. Megoldásként szükséges lehet nyílást készíteni a légcsövön (a nyakon), így téve lehetővé, hogy a levegő kikerülhesse a hangszalagokat. Ez a nyílás lehet állandó, de lehet, hogy csak a felsőlégúti fertőzések időtartamára szükséges. A hangszalagok végleges műtéti szétválasztásával kitágítható a hangrés, de ezáltal romlik a beszéd minősége.
A gégesérvek a gége nyálkahártyájának kiboltosulásai.
A gégesérvek befelé türemkedve rekedtséget és légzési nehézséget okoznak, míg kiboltosulva jól látható púpként jelennek meg a nyakon. A gégesérv belsejében levegő van, csukott szájjal és befogott orral megkísérelt erőteljes kilégzés során láthatóan kitágulhat. Fúvóshangszeren játszó zenészek különösen hajlamosak erre a betegségre. Számítógépes rétegvizsgálattal (CT) készült felvételen a gégesérvek simának és tojás alakúnak látszanak. Üregükben nyákos folyadék hal
mozódhat fel és befertőződhetnek. Kezelésük általában sebészi eltávolítás.
A garat felső részének – az orrgaratnak – a rákja gyermekekben és fiatal felnőttekben alakulhat ki. Bár Észak-Amerikában ritka, a Távol-Keleten ez az egyik leggyakoribb rákfajta. Megfigyelhető, hogy az Észak- Amerikába települt kínaiaknál sűrűbben fordul elő, mint a többi amerikainál, míg az Amerikában született kínaiaknál kissé ritkább, mint a bevándorolt társaiknál.
A mononukleózis infekcióza nevű betegséget okozó Epstein-Barr vírus szerepet játszik az orrgarat rákjának kialakulásában is.
Gyakran az első tünet az orr szűnni nem akaró dugulása vagy a fiilkürt elzáródása. Az utóbbi esetben folyadék gyűlhet fel a középfülben. A betegnek gennyes vagy véres orrfolyása lehet, valamint előfordulhatnak orrvérzések is . Ritkán az arc egy részére kiterjedő bénulás alakulhat ki. A rák átterjedhet a nyaki nyirokcsomókra is.
Az orvos egy kis, eltávolított szövetminta (biopsziás minta) mikroszkópos vizsgálatával igazolja a rákot. A kezelés sugárterápiával történik. Ha a daganat túlságosan nagy vagy nem reagál a kezelésre, sebészi beavatkozásra lehet szükség. A betegség felismerése utáni 5 éves túlélés 35%-os.
A mandularák jobbára a férfiak betegsége, és szorosan kapcsolódik a dohányzáshoz és az alkoholfogyasztáshoz.
Az első tünet általában a torokfájás. A fájdalom gyakran az érintett oldali fülbe sugárzik. Néha a rák nyirokcsomóra való átterjedése (áttét, metasztázis) miatt egy púp alakul ki a nyakon, ami esetleg már az egyéb tünetek jelentkezése előtt is észrevehető. Az orvos a mandulából vett biopsziás szövetminta mikroszkópos vizsgálatával igazolhatja a rákot. Mivel a dohányzás és az alkoholfogyasztás más helyen is vezethet rosszindulatú daganat kialakulásához, szükséges a gége, a hörgők és a nyelőcső endoszkópos vizsgálata (laringoszkópja, bronchoszkópia és özofago- szkópia).
A kezelés sugárterápiából és sebészi beavatkozásból áll. A műtét magába foglalhatja a daganat, a nyaki nyi
1022
A fül, az orr és a garat megbetegedései
rokcsomók és az állkapocs egy részének eltávolítását is. A betegség megállapítását követő 5 éves túlélés kb. 50%-os.
A bőrráktól eltekintve a fej és a nyak leggyakoribb rosszindulatú daganata a gégerák. Férfiakban gyakoribb és kapcsolódik a dohányzáshoz, valamint az alkoholfogyasztáshoz.
Ez a fajta rák leggyakrabban rekedtséget okozva a hangszalagokról indul ki. Ha valakinek a rekedtsége 2 hétnél tovább fennáll, ajánlatos orvosnál jelentkezni. A gége más részéről induló rák fájdalommal és nyelési nehézséggel jár. Néha a rák nyirokcsomóra való átterjedése (áttét, metasztázis) miatt egy púp alakul ki a nyakon, ami már az egyéb tünetek jelentkezése előtt is észrevehető lehet.
A diagnózis felállításához az orvos gégetükrön (laringoszkóp, a gége megtekintésére szolgáló cső) keresztül vizsgálva a gégét szövetmintát vesz a gyanús részből (biopszia), majd ezt mikroszkóp alatt megvizsgálja. Ezek után a kiterjedésének megfelelően besorolja a rákot az I-től IV-ig terjedő stádiumok valamelyikébe.
A kezelés a rák gégén belüli pontos elhelyezkedésének függvénye. A korai stádiumban lévő gégerák szokásos kezelése műtét vagy sugárterápia. A hangszala
gokat is érintő folyamatoknál gyakran a sugárkezelést részesítik előnyben, mivel így megőrizhető az eredeti beszédhang. Az előrehaladott állapotban lévő rákok esetében általában a gége egy részének vagy egészének sebészi eltávolítására kerül sor, gyakran utólagos sugárterápiával kiegészítve. A kezelt esetekben az 5 éves túlélés az I. stádiumú betegeknél 90%-os, míg a IV. stádiumban diagnosztizáltaknál ez 25%.
A hangszalagok eltávolítása után a beteg teljesen elveszti hangját. Ezt pótlandó, három különböző módon is kialakítható valamilyen hangképzés: az egyik az ún. „nyelőcsőbeszéd”, a másik a légcsövet a nyelőcsővel összekötő járat (tracheoözofageális fisztula) létesítése, a harmadik pedig egy elektromos beszédsegítő készülék alkalmazása. A „nyelőcsőbeszéd” abból áll, hogy a beteget megtanítják arra, miként vegyen belégzés közben a nyelőcsövébe is levegőt, majd hogyan engedje ki lassan, közben egyfajta hangot kiadva. A légcsövet a nyelőcsővel összekötő járat valójában egy sebészi úton beültetett szelep, ami belégzésnél levegőt juttat a nyelőcsőbe, így az előzőhöz hasonlóan lehetővé válik a hangképzés. Ha a szelep meghibásodik, könnyen étel és folyadék juthat a légcsőbe. Az elektromos beszédsegítő készülék a beteg nyakához szorítva hangforrásként működik. Az előbb részletezett három módszer bármelyikével létrehozott hangot a beteg a normális beszéddel megegyező módon, a szája, az orra, a fogai és a nyelve, valamint ajkai segítségével alakítja beszéddé. Ennek ellenére az így képzett hangok művinek tűnnek és a normális emberi beszédnél jóval halkabbak.
A fej és a nyak rosszindulatú daganatai
Eltekintve az agy-, a szem-, és a gerincdaganatoktól, a fejen vagy a nyakon kialakult rosszindulatú daganatban szenvedők átlagéletkora 59 év. A nyál mirigyek, A a pajzsmirigyB és az orrmelléküregek rákjai általában ennél fiatalabb korban jelentkeznek, míg a száj, a garat és a gége rákja 59 éves kor után fordul elő.
A lásd a 477. oldalt
■ lásd a 710. oldalt
A fej és a nyak területén kialakult rákok (rosszindulatú daganatok) először a közeli nyirokcsomókba terjednek, és általában legalább fél évig, de akár 3 évig sem képeznek áttétet a test távolabbi részeiben. Áttét (metasztázis, más testrészre terjedt rák) képzésére inkább a nagyobb és régebbi daganatok hajlamosak, és sokkal gyakoribb azoknál, akiknek legyengült az immunrendszerük.
A fejen vagy a nyakon kialakult rákban szenvedő betegek kb. 85%-a korábban vagy a diagnózis felállttá-
A fej és a nyak rosszindulatú daganatai
1023
sakor is alkoholfogyasztó, illetve dohányos volt. A szájüregi rákok nem megfelelő szájápolás, rosszul illeszkedő protézis és tubákszippantás, valamint dohánylevél rágásának a következtében alakulhatnak ki. Indiában a bételdió rágása a legfőbb ok. A mononukleózis infekcióza nevű betegséget okozó Epstein-Barr vírus szerepet játszik a garat felső részében (orrgarat) kialakuló rákok keletkezésében is.
Fokozott a pajzsmirigy- vagy nyálmirigyrák kialakulásának kockázata azok esetében, akik 20 vagy akár még több évvel előbb kis dózisú sugárkezelésen estek át kiterjedt faggyúmirigy-gyulladások (akne), túlzott arcszőrzet-növekedés, pajzsmirigy- vagy mandulamegnagyobbodás miatt. A sugárkezelést ma már ilyen célra nem használják.
Stádiumbesorolás és a kilátások
A rák kiterjedtsége a stádiumbesorolás segítségével írható le, így tervezhető a kezelés és megbecsülhetők a kilátások. A fej és a nyak rosszindulatú rákjainak stádiumbesorolása függ az eredeti daganat méretétől és helyétől, az érintett nyaki nyirokcsomók számától és nagyságától, valamint attól, hogy van-e a test távoli részeiben áttét. Az I. stádium a legkisebb, a IV. a legkiterjedtebb daganatot jelenti.
A kifelé növő rosszindulatú daganatok gyógyhajla- ma jobb, mint azoké amelyek inkább a környező szövetekbe terjeszkednek, fekélyeket képeznek vagy megkeményednek. Ha a daganat már ráterjedt egy izomra, csontra vagy porcra, akkor kisebb az esély a gyógyulásra. Azoknál, akiknél áttétek alakultak ki, igen rossz a 2 éves túlélés esélye. Az idegek mentén terjedő, fájdalommal, bénulással, érzészavarokkal járó rákok általában igen gyorsan fejlődnek, és a kezelésük nehéz.
Mindent egybevetve az áttét nélküli rákbetegek 65%-a él még legalább 5 évig, míg a nyirokcsomókba vagy távolabbi szövetekbe áttétet adó daganatok esetében ez a mutató csak 30%. A 70 évnél idősebbek gyakran hosszabb ideig maradnak tünetmentesek, és a túlélési statisztikájuk is jobb, mint a fiataloké.
A kezelés a betegség stádiumától függ. Az I. stádiu- mú rákok – elhelyezkedésüktől függetlenül – nagyon hasonlóan reagálnak a sebészi és sugárterápiára. A sugárkezelés során nemcsak magát a daganatot, hanem a nyak két oldalán elhelyezkedő nyirokcsomókat is besugározzák, mivel ezeknek a rákoknak több, mint 20%-a ad ide áttéteket.
Néhány daganatot – beleértve a 2 cm-nél nagyobb és a csontra, illetve a porcra is ráterjedt rákokat – sebészi úton távolítanak el. Ha áttétet találnak a nyirokcso
mókban, vagy felmerül ennek gyanúja, akkor a műtétet követően sugárkezelést is alkalmaznak. Bizonyos esetekben a műtétet daganatellenes szerekkel való kezeléssel, azaz kemoterápiával^ és sugárkezeléssel, vagy csak az utóbbival helyettesítve megfelelő túlélési arány érhető el. A daganat kiújulása esetén később műtét is végezhető. Az előrehaladott stádiumban lévő rákoknál a sebészi és a sugárkezelés kombinációjával általában jobb eredmény érhető el, mintha csak az egyiket alkalmazták volna.
A kemoterápia elpusztítja az eredeti daganat sejtjeit, és a nyirokcsomókban lévő, valamint a test bármely részében áttétet alkotó ráksejteket is. Nem bizonyított, hogy a kemoterápia műtéttel vagy sugárterápiával együtt alkalmazva javítja-e a gyógyulási esélyt, de az igaz, hogy meghosszabbítja a tünetmentes időszakokat. Ha a daganat túlságosan előrehaladott állapotban van ahhoz, hogy műtéttel eltávolítsák vagy sugárkezelést alkalmazzanak, kemoterápiával csökkenthetők a fájdalmak és maga a daganat is visszafejlődhet.
A kezelés majdnem mindig kedvezőtlen hatásokkal is jár. A sebészi beavatkozás gyakran rontja a nyelési és a beszédképességet. Ezekben az esetekben rehabilitációra van szükség. A besugárzás következtében bőrelváltozások – gyulladás, viszketés és hajhullás – jöhet létre, kialakulhat hegesedés, szájszárazság, elveszhet az ízérzékelés és ritkán az egészséges szövetek is elpusztulhatnak. A kemoterápia okozhat hányingert, hányást, valamint a haj átmeneti kihullását és a gyomor, illetve a belek nyálkahártyájának gyulladását (gyomor-bélhu- rutot). Kialakulhat még a vörösvértestek és fehérvérsejtek számának csökkenése, és az immunrendszer átmeneti károsodása is.
Az orvos a vizsgálat során rendellenes dudort találhat a nyakon olyanoknál, akiknek más tünetük nincs. A háttérben egyaránt állhat születési rendellenesség és fertőzés vagy rosszindulatú daganat következtében kialakult nyirokcsomó-megnagyobbodás. A test bármely részében lévő rákos daganat adhat áttétet a nyaki nyirokcsomókba. Az eredeti daganat egyaránt lehet a garatban, a gégében, a mandulákban, a nyelvgyökben vagy még távolabb, pl. a tüdőkben, a prosztatában, az emlőkben, a gyomorban, a vastagbélben vagy a vesékben.
± lásd a 799. oldalt
1024
A fül, az orr és a garat megbetegedései
A nyakon talált egyetlen megnagyobbodott nyirokcsomó oka lehet teljesen nyilvánvaló az orvos számára, de az is előfordul, hogy ennek felderítése komoly diagnosztikai problémát jelent. Szükséges a fülek, az orr, a garat, illetve a gége, a mandulák, a nyelvgyök, valamint a pajzsmirigy és a nyálmirigyek orvosi vizsgálata. A számba jöhető eljárások közé tartozik a felső gyomor-bél huzam röntgenvizsgálata, a pajzsmirigy izotópos vizsgálata, valamint a fej, a nyak és a mellkas számitógépes rétegvizsgálata (CT). Szükség lehet továbbá a gége, a tüdők és a nyelőcső közvetlen tükrözé- ses vizsgálatára is.
Ha az előbb felsorolt vizsgálatok valamelyikének eredménye rák gyanúját veti fel, akkor az érintett
részből szövetmintát véve azt mikroszkóp alatt is megvizsgálják. Ha a daganat kiindulási helyét ezután sem találják, sor kerülhet a garatból, a mandulákból és a nyelvgyökből vett szövetminták vizsgálatára is. A megnagyobbodott nyirokcsomóból vékony tű segítségével is nyerhetők sejtek, de a vizsgálat szempontjából általában előnyösebb az egész csomót eltávolítani.
Ha a megnagyobbodott nyaki nyirokcsomóban ráksejteket találnak, de az eredeti daganat nem található, akkor alkalmazható eljárás a garat, a mandulák, a nyelvgyök és a nyak mindkét oldalának sugárkezelése, valamint a rákos nyirokcsomók és az egyéb érintett szövetrészek sebészi eltávolítása.
20. RÉSZ
1025
- A szem és a látás 1026
Felépítés és működés • Izmok, idegek és vérerek • A szem védelme • Vakság
- Fénytörési rendellenességek 1028
Korrigáló lencsék • Sebészi beavatkozás és lézerterápia
222. A szaruhártya (kornea) megbetegedései 1040
Felszínes pontszerű szaruhártya-gyulladás (kera- titis punctata superficialis • Szaruhártyafekély • A szaruhártya herpesz szimplex fertőzése • Övsömör (herpesz zoszter fertőzés) • Perifériás fekélyes szaruhártya-gyulladás • Szaruhártya- elfajulás (keratomalacia; xeroftalmia, keratitisz xerotika) • Keratokonus • Bullozus keratopátia
- Szemsérülések 1031
Tompa sérülések • Idegentestek • Égések
- A szemüreg rendellenességei 1033
Törések • Orbitális cellulitisz • Szinusz kavernozusz trombózis • Exoftalmusz
- A szemhéj és a könnymirigy
rendellenességei 1034
A duktusz nazolakrimális elzáródása •
A könnyzacskó fertőzése • A szemhéj duzzanata • A szemhéj gyulladása • Árpa • Jégárpa (kalazion) • A szemhéj be- és kifordulása (entropium és ektropium) • A szemhéj daganatai
- A kötőhártya betegségei 1037
Kötőhártya-gyulladás (konjunktivitisz) • Gonococcus konjunktivitisz • Trachoma (konjunktivitisz granulóza; egyiptomi szemgyulladás) • Zárványtestes konjunktivitisz • Keratokonjunktivitisz vernálisz •
Keratokonjunktivitisz szikka • Episzkleritisz • Szkleritisz • Jóindulatú daganatok
| 223. Szürkehályog (katarakta) | 1042 |
| 224. Az uvea megbetegedései | 1044 |
| Uveitisz • Endoftalmitisz • Az érhártya melanómája (festékes daganat) | |
| 225. Az ideghártya (retina) megbetegedései | 1045 |
A sárgafolt elfajulása (makula degeneráció) • Retinaleválás • Retinitisz pigmentóza • Érelmeszesedés okozta retinabántalom (arte- rioszklerotikus retinopátia) • Magas vérnyomás által okozott retina-elváltozás (hipertenzív retinopátia) • Az ideghártya artériájának elzáródása • Az ideghártya vénájának elzáródása • Cukorbetegség által okozott retinakárosodás (diabéteszes retinopátia)
- Glaukóma 1049
Nyitott csarnokzugú glaukóma • Csarnokzugú glaukóma • Másodlagos glaukóma
- A látóideg betegségei 1051
Papillaödéma • Papillitisz • Neuritisz retrobulbárisz • Toxikus ambliopia
1026
![]()
![]()
A szem felépítése és működése bonyolult és lenyűgöző. A szem állandóan változtatja a beengedett fény mennyiségét, a közelben vagy a távolban lévő tárgyakra fókuszál, és folyamatosan képeket állít elő, melyek azonnal az agyba jutnak.
A szem viszonylag ellenálló, fehér, külső rétegének (ínhártya, szklera vagy szemfehérje) elülső felszínét vékony hártya (kötőhártya – konjunktiva) fedi. A fény a szaruhártyán (komea), a szem felszínén lévő, átlátszó kupolán át lép a szembe. Amellett, hogy a kötőhártya a szem elülső felszínének védő- és fedőrétegeként szolgál, hozzájárul a fénynek a szem hátsó részében lévő ideghártyára való fókuszálásához is. A fény, miután áthaladt a szaruhártyán, belép a pupillába, az írisz közepén lévő fekete területre (az írisz – szivárványhártya – a szem kör alakú, színes része). Az írisz szabályozza a szembe lépő fény mennyiségét azáltal, hogy tágul és szűkül, mint egy fényképezőgép lencsenyílása. Az írisz több fényt enged a szembe, ha a környezet sötét, és kevesebbet, amikor világos. A pupilla méretét a pupilla záróizomzata szabályozza, amely szűkíti és tágítja az íriszt.
A szem belső szerkezete
Hátulsó üreg
Makula
Látóideg
Lencse
Szaruhártya
Pupilla
írisz
Kötőhártya
ínhártya
Ideghártya
Elülső üreg (csarnok)
Az írisz mögött helyezkedik el a lencse. Alakjának változtatásával a lencse a fényt az ideghártyára fókuszálja. Hogy a szem a közeli tárgyakra fókuszálhasson, egy kis izom, a ciliáris izom összehúzódik, ami vastagabbá, így optikailag erősebbé teszi a lencsét. Távolba tekintéskor ugyanez az izom elemyed, így a lencse vékonyabbá és optikailag gyengébbé válik. Ahogy az emberek korosodnak, a lencse jellemző módon egyre kevésbé lesz rugalmas, és kevésbé képes megvastagodni, így kevésbé tud közeli tárgyakra fókuszálni. Ezt az állapotot presbiopiának hívják.
Az ideghártya a fényt érzékelő idegekből és az őket tápláló erekből áll. Az ideghártya legérzékenyebb része egy kis, makulának nevezett terület, melyben idegvégződések százai vannak egymáshoz közel. A képet az idegvégződések nagy sűrűsége teszi élessé, ahogy a nagyfelbontású filmen is sűrűn felhelyezett szemcsék vannak. Az ideghártya azután elektromos impulzusokká alakítja a képet, amiket a látóideg visz az agyba.
A látóideg az ideghártyát az aggyal köti össze és félúton kettéválik. Az ideg rostjainak fele átkereszteződik a másik oldalra a kiazma optikumban, ami közvetlenül az agy elülső része alatt lévő terület. Az átkereszteződött idegrostok egymásnak megfelelő nyalábjai újra találkoznak, mielőtt elérnék az agy hátulsó részét, ahol a látványt érzékeljük és értelmezzük.
Maga a szemgolyó két részre oszlik, mindkettőt folyadék tölti ki. Az elülső (anterior) rész a szaruhártyától a lencséig, a hátulsó (posterior) rész pedig a lencse hátsó felétől az ideghártyáig terjed. Az elülső részt a csamokvíznek nevezett folyadék tölti ki, ez a belső képleteket táplálja, míg a hátulsó rész egy üvegtestnek nevezett kocsonyás anyagot tartalmaz. Ezek a folyadékok tartják fenn a szemgolyó alakját. Az elülső rész maga is két üregre oszlik. Az elülső (anterior) üreg a szaruhártyától terjed az íriszig, a hátulsó (posterior) az írisztől a lencséig. Normálisan a csamokvíz a hátulsó üregben termelődik, a pupillán át az elülső üregbe jut, és aztán az írisz peremén lévő kivezető csatornákon át elvezetődik a szemüregből.
Számos együttműködő izom mozgatja a szemeket. Mindegyik izmot meghatározott agyideg mozgatja. A szemet védő, csontos szemüreg sok más ideget is tar
A szem és a látás
1027
talmaz. Amint már említettük, a látóideg a szem hátsó részén át lép ki, és az ideghártyán létrehozott idegi impulzusokat viszi az agyba. A nervus lacrimális könny termelésére serkenti a könnymirigyeket. Más idegek a szem más részeiből viszik át az érzetet, illetve a szemüreg izmait ingerük.
Az artéria oftalmika és az artéria retinálisz szolgáltat vért mindkét szem számára, és a véna oftalmika és a véna retinálisz vezeti el belőlük a vért. Ezek a vérerek a szem hátsó részén lépnek be, valamint hagyják el a szemet.
A szem körüli képletek védik a szemet, de lehetővé teszik, hogy minden irányba szabadon mozoghasson. Óvják a folyamatosan pornak, szélnek, baktériumoknak, vírusoknak, gombáknak és más sérülést okozni képes anyagoknak kitett szemet, miközben nem gátolják meg, hogy eléggé nyitva maradjon ahhoz, hogy a fénysugarak bejuthassanak.
A szemüregek csontos üregek, melyek a szemgolyókat, izmokat, idegeket, vérereket, zsírt, valamint a könnyet termelő és elvezető képleteket tartalmazzák. A szemhéjak vékony bőrredők, melyek a szemeket takarják. Reflexesen, gyorsan záródnak, hogy óvják a szemet apró idegen tárgyaktól, széltől, portól és nagyon erős fénytől. Mikor pislantunk, a szemhéjak segítségével terül szét a folyadék a szem felszínén, és mikor zárva vannak, hozzájárulnak a felszín nedvesen tartásához. Az ilyen nedvesítés hiányában a normálisan átlátszó szaruhártya kiszáradhat, megsérülhet, és átlátszatlanná válhat.
A szemhéj belső felszíne egy vékony hártya (kon- junktiva), ami visszakanyarodik, és a szem felszínét is befedi. A szempillák rövid, a szemhéjak pereméről kinövő szőrszálak, melyek védőgátként működve hozzájárulnak a szem védelméhez. A szemhéjak peremén lévő, kicsiny mirigyek olajos anyagot választanak el, ami részt vesz a könnyfilm képzésében, és megakadályozza a könny elpárolgását.
A szemek felső, külső szélénél elhelyezkedő könnymirigyek termelik a könny vízszerű részét. A könny a szemekből a két könnyvezetéken át az orrba vezetődik el; mindkét vezeték bevezető nyílása a felső és az alsó szemhéjon, az orr közelében van. A könny tartja nedvesen és egészségesen a szem felszínét; felfogja és kimossa a szembe jutó kis részecskéket. A könny ezenkívül antitestekben gazdag, s ez is hozzájárul a fertőzés megelőzéséhez.
A szemet védő képletek


Szemsérülés és szembetegség egyaránt érintheti a látást. A látás tisztaságát látásélességnek (vizuális akuitásnak) hívják, ami a teljes látástól a vakságig terjed. Ahogy a látásélesség csökken, úgy válik a látás egyre homályosabbá. A látásélességet általában olyan skálán mérik, amelyik az illető 5 méterről való látását olyan valakiével hasonlítja össze, akinek látásélessége teljes. így akinek látása 5/5, az az 5 méterre lévő tárgyakat tökéletesen tisztán látja, de akinek 5/50-es a látása, az 5 méterről látja azt, amit egy teljes látásélessé- gű személy 50 méterről lát.
Az Egyesült Államokban a törvény szerint meghatározott vakság az 5/50-nél még szemüveggel vagy kontaktlencsével való korrekció után is gyengébb látásélesség. Sok, hivatalosan vaknak tartott ember meg tud
1028
Szembetegségek
A vakság gyakori okai ■.
Szürkehályog
- A leggyakoribb ok
- Műtéttel gyógyítható
Fertőzés
- A leggyakoribb megelőzhető ok a világon…
- Az Egyesült Államokban nem gyakori .,x‘
Cukorbetegség
- Az egyik leggyakoribb ok az Egyesiig Álla-r
rmokban <• fj
- Gyakran megelőzhető
- Lézeres kezelés lassítja a látásromlást.
Makuladeaenerádó
- Csak a centrális látást érinti; a perifériás .látást nem
- Az emberek^vesebb, mint 1Ö^>-ábanitneg-
. előzhető é$ kaz^hető
Szernnyomáá^fofcé&dásigfqukőma,
zöldhályog^ ; •>, , <
.. Jól kezelhető Y,-
- Ha korán kezelik, nem szabadj hogy vaksághoz vezessen..
különböztetni alakokat és árnyékokat, de részleteket nem.
Vakság a következő okok bármelyike miatt előfordulhat:
- A fény nem ér el az ideghártyára
- A fénysugarak nem fókuszálódnak megfelelően az ideghártyán
- Az ideghártya nem tudja rendesen érzékelni a fénysugarakat
- Az ideghártyából származó idegi impulzusok nem jutnak el az agyba
- Az agy nem képes a szem által küldött információt értelmezni
Számos rendellenesség okozhatja ezeket a vaksághoz vezető problémákat. SzürkehályogA úgy gátolhatja a szembe jövő fényt, hogy az egyáltalán nem éri el az ideghártyát. A fókuszálás hibáita általában lencsék felírásával lehet javítani, de nem mindig teljesen. Az ideghártya fényérzékelő képességét ideghártya-leválás és örökletes betegségek, mint a retinitisz pigmentóza* * gátolhatják. Cukorbetegség vagy makuladegeneráció# is károsíthatja az ideghártyát. Az idegrendszer rendellenességei, mint a szklerózis multiplex vagy vérellátási zavar, károsíthatják a látóideget, mely az impulzusokat az agyba szállítja. A szomszédos képletekben, mint az agyalapi mirigyben lévő daganatok is károsíthatják ezt az ideget. Az agy látási impulzusokat értelmező részeit károsíthatja gutaütés, daganat vagy más betegség.
Rendesen a szem azért tud tiszta képet létrehozni, mert a szaruhártya és a lencse eltéríti (megtöri) a bejövő fénysugarakat, és az ideghártyára fókuszálja őket. A szaruhártya alakja rögzített, de a lencse változtatja
A lásd az 1042. oldalt
■ lásd lentebb
- lásd az 1047. oldalt
• lásd az 1045. oldalt
alakját, hogy a szemtől különböző távolságra lévő tárgyakat fókuszálni tudja. A szemgolyó alakja még inkább hozzájárul tiszta kép létrehozásához az ideghártyán.
A távollátó (hipermetrop) embereknek nehézséget okoz közel lévő dolgokat nézni, a rövidlátók pedig a távoli tárgyakat nem látják tisztán. Amint az emberek 40- es éveik elejét elérik, a lencse egyre merevebb lesz, úgyhogy nem tud közeli tárgyakra fókuszálni, ezt az állapotot presbiopiának hívják. Ha valakinek szürkehályog kezelése céljából eltávolították a lencséjét, de nem ültettek be műlencsét, a tárgyak bármely távolság
Fénytörési rendellenességek
1029
ból elmosódottnak látszanak; a lencse hiányát afákiá- nak hívják. Rendellenes alakú szaruhártya asztigmiá- nak nevezett látástorzulást eredményez.
Mindenkinek rendszeresen részt kellene venni családorvos, belgyógyász, szemész vagy optikus által végzett szemvizsgálaton. A szemeket együtt és külön vizsgálják. A szemvizsgálatba általában beletartoznak a törési hibákkal nem kapcsolatos, tájékozódó jellegű vizsgálatok is, mint a színlátás képességének vizsgálata.
A fénytörési hibák szokásos kezelése korrigáló lencsék viselése. Bizonyos sebészeti eljárásokkal és lézeres kezelésekkel is, melyek meg változtatják a szaruhártya alakját, szintén javíthatók a fénytörési rendellenességek.
Korrigáló lencsék
A törési hibákat keretbe épített üveg vagy műanyag lencsékkel (szemüveggel) vagy közvetlenül a szaruhártyára helyezett kis műanyagdarabokkal (kontaktlencsével) lehet javítani. A legtöbb ember számára a választás külső megjelenés, valamint kezelés- és viselésbeli kényelem kérdése.
A műanyag lencsék könnyebbek, de könnyen karcolódnak; az üveglencsék tartósabbak, de nagyobb valószínűséggel törnek el. Mindkét fajtát lehet színezni, vagy olyan kémiai anyaggal kezelni, amelyik automatikusan elsötétíti, ha fény éri a lencsét. A lencséket be is lehet vonni, hogy csökkentsék a szemet érő potenciálisan káros ultraibolya fény mennyiségét. A bifokális lencsék két lencsét tartalmaznak – egy felsőt, amelyik a távollátást biztosítja és egy alsót, amelyik a közellátást.
Sok ember úgy tartja, hogy a kontaktlencse vonzóbb, mint a szemüveg, és egyesek úgy vélik, hogy kontaktlencsével természetesebb a látás. A kontaktlencsék azonban több gondoskodást igényelnek, mint a szemüveg, károsíthatják a szemet, és egyes emberek számára nem javítják olyan jól a látást, mint a szemüveg. Idősebbeknek és ízületi gyulladásos embereknek gondot okozhat a kontaktlencsével bánni, és azt a szembe helyezni.
A kemény (rigid) kontaktlencsék vékony korongok, melyek kemény műanyagból készülnek. A szilikonból és más összetevőkből készülő, gázok számára átjárható lencsék kemények, de jobban lehetővé teszik az oxigén szállítását a szaruhártyához. A lágy, hidrofil kontaktlencsék hajlékony műanyagból készülnek és a teljes szaruhártyát fedik. A legtöbb lágy, nem hidrofil lencse szilikonból készül.
A fénytörés magyarázata
Ezek az illusztrációk megmutatják, hogy a szaruhártya és a lencse, hogyan fókuszálja a fényt az ideghártyára, mikor normális a látás, mikor rendellenes, és mikor van korrigálva szemüveggel vagy kontaktlencsével.
Normális látás
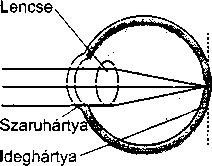
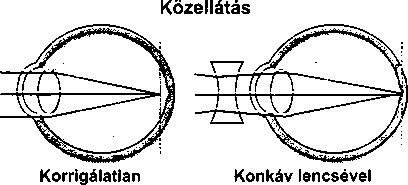
korrigálva
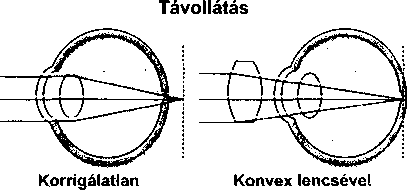
korrigálva
Az idősebb emberek általában könnyebben kezelhetőnek találják a lágy lencséket, mert azok nagyobbak. Kevésbé valószínű az is, hogy kiessenek, vagy alattuk por vagy más részecskék ragadjanak meg, mint a kemény lencsék esetében. Ezenkívül a lágy kontaktlencsék az első viseléskor általában kényelmesebbek, viszont feltétlenül lelkiismeretes gondozást igényelnek.
1030
Szembetegségek
Az első pár kemény kontaktlencsét akár egy hétig is kell hordani, amíg viselésük tartósan kényelmessé válik. A lencséket naponta fokozatosan, egyre több órán át viselik. Habár a lencsék eleinte kényelmetlenek lehetnek, nem szabad, hogy fájdalmat okozzanak. A fájdalom nem megfelelő illeszkedést jelez.
A legtöbb kontaktlencsét minden nap ki kell venni és tisztítani kell. Másik lehetőségként eldobható lencse is beszerezhető – melyek közül egyeseket egy vagy kéthetente kell cserélni, másokat minden nap. Eldobható lencsék használatával elkerülhető a lencsék tisztítása és tárolása, mivel a lencséket rendszeresen újjal cserélik ki.
A kontaktlencsék bármely fajtájának viselése felveti súlyos, fájdalmas szövődmények kockázatát, köztük a fertőzésből eredő szaruhártyafekélyét is, ami a látás elvesztéséhez vezethet.A A kockázat nagyban csökkenthető a gyártó és a szemész utasításainak, és a józan ész által diktált szabályoknak a követésével. Minden újrahasználható kontaktlencsét sterilizálni és fertőtleníteni kell, az enzimes tisztítás nem helyettesíti a sterilizálást és a fertőtlenítést. A súlyos szövődmények kockázata nő, ha a kontaktlencséket otthon készített sós oldatokkal, nyállal, csapvízzel, vagy desztillált vízzel tisztítják, és ha az emberek úszáskor viselik a elncsét. Nem szabad a lágy kontaktlencséket – köztük az egy vagy több napig hordható, illetve eldobható lencséket sem – éjszaka, ágyban viselni, hacsak nincs különleges okunk így tenni. Ha valaki kényelmetlenséget, túlzott könnyezést, látásromlást vagy a szem vörösségét tapasztalja, a lencséket azonnal el kell távolítani. Ha gyorsan nem enyhülnek a tünetek, a beteg lépjen kapcsolatba szemorvossal.
Sebészi beavatkozás és lézerterápia
Bizonyos sebészeti és lézeres eljárások (refraktiv sebészet) használhatók rövidlátás, távollátás és asztigmia javítására. Ezek az eljárások azonban általában nem javítják úgy a látást, mint a szemüvegek vagy a kontaktlencsék. Mielőtt ilyen eljárás mellett dönt az ember, vitassa meg alaposan szemorvossal, és körültekintően fontolja meg a kockázatokat és az előnyöket.
A refraktiv sebészetre azok a legalkalmasabbak, akiknek látása nem javítható szemüveggel vagy kontaktlencsével, és azok, akik ezek viselését nem tudják eltűrni. Sok ember azonban kényelmi és kozmetikai
A lásd az 1041. oldalt
szándékkal veti alá magát ennek a műtétnek. Az eredménnyel viszont sokan elégedettek.
Radiális és asztigmia keratotomia: a keratotomia sebészi eljárás, amit rövidlátás és asztigmia kezelésére használnak. Radiális keratotomia során a sebész kis, sugár irányú (vagy kerékküllőhöz hasonló) metszéseket, általában 4-8-at ejt a szaruhártyán. A természetesen előforduló asztigmia és a szürkehályog-műtét vagy szaruhártya-átültetés után létrejövő asztigmia javítására használt asztigmia keratotomia során a sebész függőleges metszésekkel operál. Mivel a szaruhártya vastagsága csak fél milliméter, a metszések mélységét pontosan meg kell határozni. A sebész a szaruhártya alakjának és az illető látásélességének vizsgálata alapján határozza meg, hogy hol ejtse az egyes metszéseket.
A sebészi beavatkozás ellaposítja a szaruhártyát, így az jobban tudja a bejövő fényt az ideghártyára fókuszálni. Ez a változás javítja a látást, és a műtéten átesettek kb. 90%-a jól el tudja látni munkáját, és szemüveg nélkül tud vezetni. Néha egy második vagy harmadik korrigáló beavatkozásra van szükség a látás kielégítő javításához.
Semelyik sebészeti beavatkozás sem kockázatmentes, de a radiális és asztigmia keratotomiából eredő kockázat kicsi. A legfőbb kockázat a látásprobléma túlkorrekciója vagy alulkorrekciója. Mivel a túlkorrek- ciót általában nem lehet hatékonyan kezelni, a sebész általában megpróbálja elkerülni az egy alkalommal végzett túl nagy korrekciót. Amint már említettük az alulkorrekciót meg lehet próbálni egy második vagy harmadik korrigáló beavatkozással kijavítani. A legsúlyosabb szövődmény a fertőzés, ami messze kevesebb, mint az esetek 1%-ában alakul ki. Ha mégis fellép, antibiotikumokkal kell kezelni.
Fotorefraktiv keratektomia: ez a lézeres, sebészeti beavatkozás átformálja a szaruhártya alakját. A fotorefraktiv keratektomia erősen fókuszált fénynyalábot használ a szaruhártya kis részeinek eltávolítására, és így megváltoztatja annak alakját. Akár a sebészi beavatkozásoknál, alakjának megváltoztatása következtében a szaruhártya jobban fókuszál az ideghártyára, és ez javítja a látást.
Habár a lézeres sebészet ígéretesnek tűnik a gyenge látás javításában, vannak problémák vele kapcsolatosan. Például a felépülési idő hosszabb és fájdalmasabb, mint a törési hibát korrigáló egyéb sebészi beavatkozás után. Kockázata viszont hasnló, mint a radiális és asztigmia keratotomia esetében.
218. FEJEZET I
1031
![]()
Az arc és a szemek felépítése jól alkalmazkodott ahhoz, hogy a szemeket a sérülésektől megvédje. A szemgolyó egy erős csontos taréjjal körülvett üregben helyezkedik el. A szemhéjak gyorsan be tudnak záródni, hogy akadályt képezzenek az idegen tárgyak számára, és a szem egy kisebb ütközést károsodás nélkül el tudjon viselni. ▲ Még így is károsodhat sérülés következtében a szem és a környező képletek is, néha olyan súlyosan, hogy elvész a látás – ritka esetben el kell távolítani a szemet. A legtöbb szemsérülés kisfo- kú, de a kiterjedt horzsolódás miatt gyakran súlyosabbnak néz ki, mint amilyen valójában. Bármely szemet ért sérülést orvosnak kell megvizsgálni, hogy meghatározza, van-e szükség kezelésre, és érintheti-e maradandóan a látást.
A tompán beható sérülések a szemet visszafelé nyomják az üregébe, esetleg károsítják a felszínen lévő részeket (a szemhéjat, a kötőhártyát, az ínhártyát és a lencsét) és a szem hátsó részén elhelyezkedő képleteket (ideghártyát és idegeket). ■ Egy ilyen behatás eltörheti a szem körüli csontokat is.
A szemsérülést követő első 24 órában a szem körüli bőrbe szivárgó vér általában zúzódást (kontuziót) hoz létre, amit gyakran monoklinak (pápaszem-vér- zés) neveznek. Ha a szem felszínén futó valamely ér elszakad, a felszín vörös lesz. Az ilyen vérzés általában kisfokú.
A szem belsejét ért károsodás gyakran súlyosabb, mint a felszín sérülése. A szem elülső üregébe történő vérzés (szemcsamok-hemorrágia – traumás hiféma) veszélyes lehet és szemorvosi kezelést tesz szükségessé. Visszatérő vérzés és megnövekedett nyomás a szemen belül a szaruhártya vérrel való festenyzéséhez vezethet, ami jobban ronthatja a látást, mint a szürkehályog,* * és az egész életre megnöveli a szemnyomás- fokozódás (glaukóma – zöldhályog) kockázatát.
Vér szivároghat a szem belsejébe, így az írisz (szivárványhártya – a szem színes része) megrepedhet, vagy a lencse elmozdulhat. Előfordulhat vérzés az ideghártyában, ami leválhat az alapjáról a szem hátul-
só felszínén. Az ideghártya-leválás kezdetben rendezetlen lebegő alakok látszatát vagy fényfelvillanásokat hozhat létre, és foltossá teheti a látást, ami aztán nagymértkben romlik is.* Súlyos sérülések hatására a szemgolyó megrepedhet.
Jeges pakolással csökkenthető a duzzanat, és mérsékelhető a vérzéses „monokli” okozta fájdalom. A második naptól meleg borogatás segítheti a szervezetet abban, hogy az összegyűlt, felesleges vér felszívódjon. Ha a szem körüli bőr vagy a szemhéj bőre felhorzsoló- dott megvágták (lacerálódott), öltésekre lehet szükség. Ha lehetséges, a szemhéj peremének közelébe helyezett öltéseket szemsebész tegye be, hogy biztos legyen, nem alakul ki olyan alakváltozás, ami érinteni fogja a szemhéjak záródását. A könnycsatomákat érintő sérülést is szemsebésznek kell helyreállítania.
A szem szakadásos sérülésekor fájdalomcsillapítókat adhatnak, a pupillát tágító és a fertőzést megelőző gyógyszerekkel együtt. Gyakran alkalmaznak fém védőlemezt, hogy a szemet a további sérülésektől védjék. A súlyos sérülés még sebészi kezelést követően is okozhat látásromlást.
Ha valakinek a szemében sérülés okozta belső vérzés van, ágynyugalom indokolt. A megnövekedett szemnyomást csökkentő gyógyszerelésre, mint acetazola- midra, lehet szükség. Néha további gyógyszert, amino- kapronsavat adnak a vérzés csökkentésére. Bármely aszpirint tartalmazó gyógyszert el kell kerülni, mert az aszpirin fokozhatja a belső vérzést a szemben. A vér al- vadásának megelőzésére warfarin vagy heparin, illetőleg bármely ok miatt aszpirin kezelésben részesülő betegeknek ezt azonnal tudatniuk kell az orvosukkal. Ritkán a visszatérő vérzés szemész által végzett műtéti folyadékelvezetést (drainage) tesz szükségessé.
a lásd az 1027. oldalt
■ lásd az 1026. oldalon lévő ábrát
- lásd az 1042. oldalt
• lásd az 1046. oldalt
1032
Szembetegségek
A leggyakoribb szemsérüléseket idegentestek okozzák az ínhártyában, a szaruhártyában és a szemhéjakat fedő nyálkahártyán (kötőhártyán, konjunktiván). Habár a legtöbb ilyen sérülés kisfokú, néhány, mint a szaruhártyán áthatoló sérülés, illetve vágásból vagy karcolásból származó fertőzés – súlyos lehet.
A felszíni sérüléseknek talán leggyakoribb forrása a kontaktlencse. Rosszul illeszkedő, túl hosszan, illetve alvás alatt a szemben hagyott, nem megfelelően sterilizált lencse, illetve a lencsék erőteljes, nem helyénvaló eltávolítása megkarcolhatja a szem felszínét. A felszíni sérülések további okai üvegdarabok, szél által szállított részecskék, faágak és hulló törmelék. Bizonyos foglalkozásokban dolgozó munkások arcába könnyen repülnek kis részecskék; ezeknek a munkásoknak védőszemüveget kell viselniük.
A szem felszínét ért bármely sérülés általában fájdalmat okoz, és olyan érzést, hogy a szemben valami van. Létrehozhat fényérzékenységet, bevörösödést, a szem felszíni ereiből jövő vérzést vagy szem- és szemhéjduzzanatot is. A látás elhomályosodhat.
A szemben lévő idegentestet el kell távolítani. Speciális, fluoreszcein-festéket tartalmazó szem- cseppek könnyebben láthatóvá teszik a tárgyat és bármely felszíni horzsolást. Csepegtethetnek érzéstelenítő cseppeket a szem felszínének érzéstelenítése céljából. Hogy a felszínt részleteiben lássa, az orvos a tárgy eltávolításához speciális világító eszközt használ. Gyakran az idegentestet egy nedves, steril géztamponnal ki lehet emelni. Néha steril vízzel lehet kiöblíteni.
Ha az idegentest kis, felszíni szaruhártya-horzsoló- dást hozott létre, több napon át alkalmazott antibiotikumos kenőcs lehet az egyetlen szükséges kezelés. Nagyobb szaruhártya-horzsolások további kezeléseket tesznek szükségessé. Gyógyszerekkel tágan tartják a pupillát, antibiotikumokat csepegtetnek a szembe, és egy tapaszt helyeznek a szem fölé, hogy zárva tartsák. Szerencsére a szem felszíni sejtjei gyorsan megújulnak. Tapasz alatt még a nagy horzsolások is 1-3 nap
alatt meggyógyulnak. Ha az idegentest átszúrta a szem mélyebb rétegeit, azonnal szemészeti szakvizsgálatot kell kérni sürgős kezelés céljából.
Ha erős hő vagy kémiai anyag éri a szemet, ez a szemhéjak gyors becsukódását idézi elő, hogy a szemet az égéstől védje. így lehet, hogy csak a szemhéj ég meg, habár kivételesen erős hő megégetheti magát a szemet is. A sérülés súlyossága, a fájdalom mértéke és az, hogy hogyan néznek ki a szemhéjak, az égés mélységétől függ.
Kémiai égés akkor fordulhat elő, amikor irritáló anyag jut a szembe. Még enyhén irritáló anyagok is tekintélyes fájdalmat okozhatnak, és károsíthatják a szemet. Mivel a fájdalom nagy, az emberek hajlamosak a szemhéjukat csukva tartani, ebből eredően hosz- szabb ideig tartják érintkezésben az anyagot a szemmel.
A szemhéjak égésének kezelésekor steril oldattal lemossák a területet, azután antibiotikus kenőcsöt vagy vazelinnal telített gézcsíkot helyeznek rá. A kezelt területet steril kötéssel fedik, amit műanyag kötszer vagy rugalmas pólya tart a helyén, hogy az égés gyógyulását lehetővé tegye.
A szem kémiai égését azonnali vízzel történő öblítéssel kezelik a szem nyitott állapota mellett. Ezt a kezelést már a képzett orvosi személyzet megérkezése előtt is meg lehet kezdeni. Habár nehéz lehet az illető számára sérült szemét ezalatt a fájdalmas kezelés alatt nyitva tartani, a kémiai anyag gyors eltávolítása nélkülözhetetlen. Az orvos kezdheti a kezelést érzéstelenítő cseppek csepegtetésével, és a pupillát tágan tartó gyógyszerek adásával. Az antibiotikumokat általában kenőcs formájában használják. Esetleg szájon át bevehető fájdalomcsillapítók is szükségesek. A súlyos égéseket olykor szemésznek kell kezelnie, a látás megőrzése, a fő szövődményeknek, mint az írisz károsodásának, a szem átlukadásának (perforáció) és a szemhéjak alakváltozásának megelőzése céljából. A legjobb kezelés mellett is a szaruhártya súlyos kémiai égései hege- sedéshez, a szem perforációjához és vaksághoz vezethetnek.
219. FEJEZET
1033
A szemüreg (orbita) csontos üreg, amely magában foglalja és védelmezi a szemet. A szemüreget érintő rendellenességek közé tartoznak a törések, a szemüre- gi gyulladás (orbitális cellulitisz), a szinusz kavemo- zusz trombózisa és a szemgolyó kidülledése (exoftal- musz).
Az arcot érő sérülés során eltörhet a szemüreget alkotó számos csont bármelyike. A Habár az arccsontok törése általában nem, bizonyos törések viszont ronthatják a látást.
A törés után felgyülemlő vér nyomást gyakorolhat a szemre, valamint a hozzá és tőle futó idegekre és erekre. A törés ronthatja a szemet mozgató izmok működését is, ami kettős látást okoz, vagy gátolja a szem jobbra, balra, fel vagy lefelé irányuló mozgatását. Ritkán az eltört csont egy darabja nyom vagy megvág egy ideget, véreret vagy izmot, ami rontja a szemmozgást és a látást.
Ha a törés idegeket vagy izmokat becsíp, vagy a szemgolyót hátrafelé nyomja, az arccsontok helyreállítása szükséges – általában műtétileg. A sebész, miután meggyőződött, hogy a törés nem érint életfontosságú képleteket, helyreállítja a csontok eredeti helyzetét, amihez kis fémlemezeket és csavarokat vagy tűződrótokat használ.
Az orbitális cellulitisz a szemgolyó körüli szövetek fertőzése.
A fertőzés ide terjedhet az orrmelléküregekből, fogakból, vagy a véráramból, illetve kialakulhat szemsérülést követően. Az orbitális cellulitisz tünetei közé tartozik a fájdalom, kidülledő szemek, csökkent szemmozgások, duzzadt szemhéjak, láz, és a szemgolyó duzzadt, ködös külleme. Ha nem megfelelően kezelik, az orbitális cellulitisz vaksághoz, az agy és a gerincvelő fertőzéséhez, és az agyban vérrögök képződéséhez (trombózis) vezethet.
Az orvos általában eszközös diagnosztikus vizsgálatok használata nélkül észreveszi a cellulitiszt. Az ok meghatározása azonban további vizsgálódást tesz szükségessé, köztük a fogak és a száj vizsgálatát, továbbá az orrmelléküregek röntgen- vagy komputerto
mográfiás vizsgálatát (CT). Az orvos gyakran mintát vesz a szem nyálkahártyájáról, a bőrről, a vérből, a torokból vagy az orrmelléküregekből, és laboratóriumba küldi tenyésztésre. Ezekkel a vizsgálatokkal meghatározható, hogy a baktériumok mely fajtája okozza a fertőzést, és hogy milyen kezelést kell alkalmazni.
Enyhe esetekben szájon át szedhető, súlyos esetekben intravénás antibiotikumokat adnak. Az először alkalmazott antibiotikumot meg kell változtatni, ha a tenyésztés eredménye arra utal, hogy egy másik hatékonyabb lesz. Néha sebészi beavatkozásra lehet szükség, egy fertőző anyaggal teli tömlő (tályog – abszcesszus) vagy fertőzött orrmelléküreg megnyitásához.
A szinusz kavernozusz trombózis az agy alapján futó nagy véna (szinusz kavernozusz) vérrögösödés miatt történő elzáródása, amelyet általában orrmelléküreg- fertőzésből vagy orr körüli fertőzésből odaterjedö baktériumok okoznak.
A fertőzés az orrmelléküregből, az orr körüli bőrből vagy a szemből terjedhet az agyba, közvetlenül vagy vénákon keresztül. Ez a fertőzés kidülledő szemeket, súlyos fejfájást, kómát, epileptikus görcsöket és más idegrendszeri rendellenességeket okoz, magas lázzal kisérve.
Szerencsére a szinusz kavernozusz trombózis igen ritka. Szinusz kavernozusz trombózis esetén a betegek 30%-a meghal, és a túlélők közül is sokuknak az orvosi ellátás ellenére súlyos szellemi vagy idegrendszeri károsodásuk marad vissza.
A szinusz kavernozusz trombózis kórismézéséhez és a fertőzést okozó baktériumok azonosításához az orvos vérmintát, valamint folyadék-, nyák- vagy gennymintát vesz a torokból és az orrból és laboratóriumba küldi tenyésztésre. Általában az orrmelléküregek, a szemek és az agy komputertomográfiás (CT) vizsgálatát is elvégzik.
Azonnal nagy adag intravénás antibiotikumokat adnak. Ha az állapot 24 órás antibiotikus kezelés után nem javul, esetleg sebészileg nyitják meg a szinuszt.
,ü lásd az 1027. oldalon lévő ábrát
1034
Szembetegségek
Az exoftalmusz egyik vagy mindkét szem rendellenes kidülledése.
Nem minden dülledt szemű embernek van szükségképpen exoftalmusza. Egyes emberek szeme egyszerűen kiemelkedő, több szemfehéije látszik, mint rendesen. Az előredülledés mértékét a szemész rendelőjében lehet mérni egyszerű vonalzóval, vagy egy exoftal- mométemek nevezett eszközzel. A további diagnosztikus vizsgálatok közé tartozik a komputertomográfia (CT) és a pajzsmirigyműködés vizsgálata.
Sok betegség okozhat exoftalmuszt. A pajzsmirigybetegségek néhány fajtájában, különösen Basedow- Graves-kórban, a szemüregben lévő szövetek megduzzadnak, és a kóros anyagokból képződő beszürődések előrenyomják a szemgolyót. Exoftalmusz hirtelen is létrejöhet, a szem mögötti vérzés vagy a szemüregben zajló fertőzés következtében. Kialakulhatnak a szemüregben daganatok a szemgolyó mögött, rákos és nem rákos jellegűek egyaránt, és előrenyomhatják a szemgolyót. Szokatlan szövetszaporulat (pszeudotumor) 2-3 hét alatt exoftalmuszt hozhat létre. A szinusz kavemozusz trombózis a szemből kilépő vénák pangása miatt okoz
duzzanatot. A szem mögötti rendellenes artériás-vénás összeköttetések (arteriovenózus fejlődési rendellenességek) pulzáló exoftalmuszt hozhatnak létre, melyben a szem előredülled és a szívveréssel együtt lüktet.
A kezelés az októl függ. Ha artériák és vénák közti rendellenes összeköttetés a probléma, sebészi beavatkozásra lehet szükség. Ha túl sok pajzsmirigyhormon termelődik (hipertireózis), alábbhagyhat a kidülledt- ség, amikor a pajzsmirigyhormon-túltermelést sikerül befolyásolni. Sajnos azonban néha a szem kidülledése annak ellenére fennmarad, hogy a pajzsmirigy túlműködését eredményesen sikerült kezelni. Ha a látóideg összenyomódik, szájon át szedhető mellékvesekéreg- hormonok, helyi sugárkezelés, vagy sebészi beavatkozás szükséges a szemüregen belüli nyomás csökkentésére. Ha a szemhéjak nem fedik megfelelően a kidülledő szemgolyót, a szemhéjon végzett műtétre lehet szükség, hogy megvédjék a szaruhártyát a kiszáradástól és a fertőzéstől. Mellékvesekéreg-hormonokkal lehet kezelni a pszeudotumort és a duzzanatot. Ha a daganatok a szem előrenyomásával fenyegetnek, esetleg műtéttel eltávolítandók.
22a FEJÖEt;
rendellenességei
A szemhéjak kulcsszerepet játszanak a szem védelmében. Szétterítik a nedvességet (könnyet) a szem felszínén, amikor becsukódnak (például pislogás során), így segítenek megelőzni, hogy a szemek kiszáradjanak. A szemhéjak mechanikai védelmet is nyújtanak a sérülésekkel szemben, mivel reflexesen becsukódnak, ha egy tárgy túl közel kerül a szemhez. A reflexet a közeledő tárgy látványa váltja ki, illetve ha egy tárgy hozzáér a szem felszínéhez, vagy ha a szempillákat szél, por vagy homok éri.
a lásd a 234. oldalt
A könny sós folyadék, amely folyamatosan áztatja a szem felszínét, így tartja nedvesen. A folyadék antitesteket is tartalmaz, melyek hozzájárulnak a szem védelméhez fertőzésekkel szemben. A könnyet a könnymirigyek termelik, melyek a szem külső sarkához közel helyezkednek el. A folyadék átfolyik a szem felett, és a szemhéjakon lévő két kis nyíláson (könnycsatomák) át távozik; ezek a vezetékek a duktusz nazolakrimálishoz, a könnyet az orrba ürítő csatornához vezetnek.
Ha a könnymirigyek nem termelnek elég könnyet, a szem fájdalmasan száraz lehet, és károsodhat. A nem megfelelő könnytermelés ritka oka a Sjögren-szindró- ma.A Kiszáradhat a szem akkor is, ha a párolgás túlzott mennyiségű könny elvesztését okozza, például, ha a szemhéjak nem záródnak megfelelően.
A szemhéj és a könnymirigy rendellenességei
1035
elzáródása
A duktusz nazolakrimális elzáródását (dakrioszte- nózis) okozhatja a nazolakrimális rendszer nem megfelelő fejlettsége születéskor, idült fertőzés az orrban, súlyos vagy ismétlődő szemfertőzés, vagy az orr- illetve arccsontok törése. Az elzáródás lehet részleges vagy teljes.
Az éretlen nazolakrimális rendszer okozta elzáródás általában a könny túlcsordulásához vezet: 3-12 hetes csecsemőkön az egyik vagy ritkán mindkét szemből indulva a könny az orcán lecsorog. Az elzáródások ezen formája 6 hónapos korig általában kezelés nélkül eltűnik, amint a nazolakrimális rendszer kifejlődik. Néha hamarabb oldódik az elzáródás, ha megtanítják a szülőket, hogyan könnyítsék meg a folyadék átfolyását a vezetéken azáltal, hogy a felette lévő területet ujjhegyükkel gyengéden masszírozzák.
Tekintet nélkül az elzáródás okára, antibiotikus szemcseppekre lehet szükség, ha kötőhártya-gyulladás (konjunktivitisz) alakul ki. Ha az elzáródás nem tisztul fel, ful-orr-gégésznek vagy szemésznek kell a csatornát egy kis szondával megnyitni, amit általában a csatornának a szemhéj sarkában lévő nyílásán át vezet be. Ehhez az eljáráshoz a gyerekeket általános érzéstelenítésben részesítik (altatják), a felnőtteknek viszont csupán helyi érzéstelenítésre van szükségük. Ha a csatorna teljesen elzáródott, esetleg kiterjesztett műtét indokolt.
A könnyzacskó fertőzését (dakriocisztitisz) általában a duktusz nazolakrimális elzáródása okozza. A fertőzés fájdalmassá, vörössé és duzzadná teszi a könnyzacskó körüli területet. A szem vörös és nedves lesz, genny szivárog belőle. A könnyzacskóra alkalmazott enyhe nyomás hatására genny préselődhet ki a szem belső sarkában lévő, orrhoz közeli nyíláson át. A beteg lázas.
Ha egy enyhe vagy ismétlődő fertőzés hosszú ideig fennáll, a legtöbb tünet eltűnik, s csak a terület enyhe duzzanata marad meg. A fertőzés néha folyadék visszatartását okozza a könnyzacskóban, és egy nagy, folyadékkal telt tömlő (mukokele) alakul ki a bőr alatt. Visz- szatérő fertőzések megvastagodott, vörös területeket hozhatnak létre a könnyzacskó felett. Kialakulhat tályog, ami a bőrön át megrepedhet, utat biztosítva a folyadék elvezetése számára.
A fertőzést szájon át szedett vagy intravénás antibiotikumokkal kezelik. Segít gyakori, meleg borogatás alkalmazása is. Ha tályog (abszcesszus) alakul ki, sebé-
A könnytermeléssel kapcsolatos képletek áttekintése
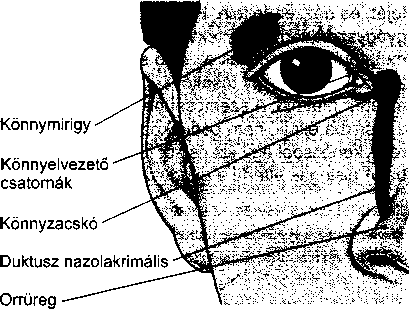
szí beavatkozást végezhetnek, mellyel a tályogot megnyitják, és a tartalmát elvezetik. Idült fertőzésekben szondával vagy műtéttel megnyithatják az elzáródott duktusz nazolakrimálist. Ritka esetekben a könnyzacskó teljes sebészi eltávolítására lehet szükség.
Bármi, ami a szemet irritálja, izgatja a szemhéjat is, és duzzanatot (ödémát) okozhat. A leggyakoribb ok az allergia, ami ráncossá és duzzadttá teheti egyik vagy mindkét szemhéjat. Allergiás reakciót kiválthatnak a szembe csepegtetett gyógyszerek, pl. szemcseppek, egyéb gyógyszerek vagy szépítőszerek, virágpor vagy más, levegőben lévő részecskék. Rovarcsípések vagy harapások, vagy éppen baktérium, vírus, illetve gomba okozta fertőzések is okozhatják a szemhéj megduzza- dását.
A duzzanat okának eltávolítása és hideg borogatás enyhítheti a duzzanatot. Ha allergia az ok, csillapíthatja a duzzanatot az allergén (az allergiát előidéző anyag) elkerülése; az orvos felírhat gyógyszeres kezelést is. Ha idegentest, pl. rovarfullánk fúródott a szemhéjba, akkor azt el kell távolítani.
A szemhéj gyulladása (blefaritisz) vörösséget és megvastagodást okoz; pikkelyek és varok, vagy felszínes fekélyek szintén gyakran alakulnak ki a szemhéja-
1036
Szembetegségek
Szemcseppek és szemkenőcsök használata
A gyógyszert kapó személy hajlítsa hátra a fejét, és nézzen felfelé. Ha valaki más adja a gyógyszert, legjobb a fekvő helyzet. A tiszta mutatóujjat használjuk az alsó szemhéj óvatos lehúzására, így egy tasakot képzünk, amint azt az ábra mutatja. A szemcseppeket ezután ebbe a tasakba ejtjük, nem pedig közvetlenül a szemre. A kenőcsből egy kis csíkot juttatunk a tasakba. A pislogás elteríti a gyógyszert a szemen.
kon. Szemhéj gyulladással jelentkező betegségek közé tartozik a szemhéjakon és a szemhéjak peremén lévő faggyúmirigyekben kialakuló staphylococcus-fertőzés, az arc- és fejbőrön létrejövő dermatitisz szeborroika és a rózsahimlő.
A szemhéjgyulladás olyan érzést kelthet, hogy valami a szembe került. A szem és a szemhéjak viszkethetnek, éghetnek és bevörösödhetnek. A szemhéj megduzzadhat, és a szempillák egy része kihullhat. A szem vörössé, könnyessé és éles fényre érzékennyé válhat. Var keletkezhet, és szilárdan tapadhat a szemhéj pereméhez. Ha a vart eltávolítják, vérző felületet hagyhat visz- sza. Alvás alatt a megszáradt váladék ragadóssá teszi a szemhéjakat.
A szemhéjgyulladás ismétlődésre hajlamos, és esetleg a kezelésnek makacsul ellenáll. Kellemetlen és nem szép, de általában nem ártalmas. Esetenként a szempillák elvesztéséhez, a szemhéj szélének hegese- déséhez, sőt a szaruhártya károsodásához is vezethet.
A kezelés általában a szemhéjak tisztán tartásából, esetleg babasamponos lemosásából áll. Esetenként az orvos antibiotikumos kenőcsöt, pl. eritromicint vagy szulfacetamidot, illetve szájon át szedhető antibiotikumot, pl. tetraciklint ír fel. Ha a dermatitisz szeborroika a bőrt is érinti, az arcot és a fejbőrt is kezelni kell.
Az árpa (hordeolum) a szemhéj peremén lévő vagy a perem alatt lévő mirigyek közül egynek vagy többnek általában staphylococcus okozta fertőzése.
Tályog alakul ki, ami kis mennyiségű gennyet ürítve megrepedésre hajlamos. Az árpa néha szemhéjgyulladással egyidejűleg fordul elő, vagy annak következményeként jön létre. Átlagosan egy vagy kétszer alakul ki árpa egy emberélet során, de néhány embernél többször ismétlődik.
Az árpa általában a szemhéj peremén megjelenő ki- vörösödéssel, érzékenységgel és fájdalommal kezdődik. Aztán egy kis, kerek, duzzadt terület alakul ki. A szem könnyezhet, erős fényre érzékennyé válhat, és olyan érzést kelt, mintha valami lenne benne. Általában a szemhéjnak csak kis területe, de néha az egész szemhéj megduzzad. A duzzadt terület közepén gyakran egy pici, sárgás folt alakul ki.
Antibiotikumokat alkalmaznak ugyan, de úgy tűnik, nem sok eredménnyel. A legjobb kezelés 10 perces, meleg borogatás alkalmazása naponta több alkalommal. A meleg hozzájárul, hogy az árpa elgennyedjen, megrepedjen és a tartalma kivezetődjék. Ha az árpa a szemhéj mélyebb mirigyeinek egyikében alakul ki (ez belső árpának nevezett állapot), akkor a fájdalom és a többi tünet általában súlyosabb. A fájdalom, a vörösö- dés és a duzzanat általában csak nagyon kis területen fordul elő, többnyire a szemhéj pereménél. Mivel ez a fajta árpa ritkán reped meg magától, esetleg az orvosnak kell megnyitnia a genny elvezetése céljából. A belső árpák ismétlődésre hajlamosak.
A jégárpa a szemhéjban lévő, hosszú, vékony faggyúmirigyek egyikének megnagyobbodása, amit a mirigy szemhéj pereménél lévő kimenetének az elzáródása okoz.
A jégárpa először ugyanúgy néz ki és ugyanolyan érzetet kelt, mint az árpa: duzzadt szemhéj, fájdalom és irritáció. A tünetek azonban néhány napon belül eltűnnek, kerek, fájdalmatlan duzzanatot hagyva hátra a szemhéjon, amelyik az első hét folyamán lassan
A kötőhártya betegségei
1037
nő. Vörös, vagy szürke terület alakulhat ki a szemhéj alatt.
A legtöbb jégárpa néhány hónapon belül kezelés nélkül eltűnik. Ha naponta több alkalommal meleg borogatást alkalmaznak, akkor esetleg hamarabb meggyógyul. Ha 6 hét után is fennmarad, az orvos megnyithatja, vagy egyszerűen mellékvesekéreg-hormon injekciót ad.
(entropium és ektropium)
Az entropium olyan állapot, amelyben a szemhéj befordul a szemgolyó felé. Az ektropium olyan állapot, amelyben a szemhéj kifelé fordul, és nem kerül érintkezésbe a szemmel.
Rendesen a felső és alsó szemhéjak szorosan záródnak, ami védi a szemet a károsodásoktól, és megelőzi a könny elpárolgását. Ha az egyik szemhéj pereme befelé fordul (entropium), a szempillák hozzádörzsölőd- nek a szemhez, ami a szaruhártya fekélyesedéséhez és hegesedéséhez vezethet. Ha az egyik szemhéj pereme kifelé fordul (ektropium), a két szemhéj nem találkozik megfelelően, és a könnyet nem teríti szét a szemgolyó felett. Ezek az állapotok gyakoribbak idősebb
emberekben, és olyanokban, akiknek hegképződést okozó szemhéjsérülésük volt. Mindkét állapot ingerelheti a szemet, ami könnyezést és vörösödést okoz. Ha szükséges, mindkettőt sebészi beavatkozással kezelni lehet.
A szemhéjon nem rákos jellegű (jóindulatú, benignus), és rákos jellegű (rosszindulatú, malignus) daganatok alakulhatnak ki. A jóindulatú daganatok egyik leggyakoribb fajtája a xantelazma, egy sárgásfehér, lapos daganat, ami zsírszerű anyagból áll. A xante- lazmákat nem szükséges eltávolítani, hacsak kozmeti- kailag nem válnak zavaróvá. Mivel a xantelazmák emelkedett koleszterinszintet jeleznek (különösen fiatalabb emberekben), az orvosnak ellenőriznie kell a koleszterinszintet.
Mind a laphámsejtes karcinóma mind a gyakoribb bazálsejtes karcinóma^ rákos jellegű daganat és kifejlődhet a szemhéjon vagy egyéb bőrterületen. Ha a szemhéjon lévő daganat több hét után nem tűnik el, az orvos biopsziát (minta eltávolítása és mikroszkóp alatti vizsgálata) végezhet, és kezeli a daganatot, általában műtéttel.
A kötőhártya (konjunktiva) vékony, erős hártya, mely a szemhéjak belsejét, majd visszafordulva a szklerát (a szem ínhártyájának elülső felszínét) borítja.® A kötőhártya védi a szemet az idegentestektől és a fertőzésektől, de maga is begyulladhat vegyi anyagok, allergia, vírusos vagy bakteriális fertőzés hatására. Ezek az ártalmak fájdalmat, viszketést és a szem bevö- rösödését okozzák.
(konjunktivitisz)
A konjunktivitisz a kötőhártya gyulladása, melyet általában vírusfertőzés, baktérium vagy allergia okoz.
Por, penész, állatszőr vagy virágpor által kiváltott reakciók vezethetnek a kötőhártya allergiás gyulladásához. Előidézésében a kötőhártya szél, por, füst és
más légszennyeződés által okozott izgalma is szerepet játszhat. Egyszerű nátha, kanyaró, ívfény által okozott intenzív ibolyántúli sugárzás és hóvakság is okozhat kötőhártya-gyulladást.
Néha a betegség hónapokig vagy évekig is elhúzódhat. A kötőhártya-gyulladás e formájában a szemgolyó kifelé (ektropium) vagy befelé (entropium) fordulása, a könnycsatoma rendellenességei, vegyszerérzékenység, izgató anyagokkal történő hosszantartó érintkezés, illetve bizonyos baktériumfertőzések – jellegzetesen Chlamydia – szerepelhetnek a gyulladás kiváltásában.
A lásd a 992. oldalt
■ lásd az 1026. oldalon lévő ábrát
1038
Szembetegségek
Izgalom hatására a kötőhártya belövelltté válik, a szem gyakran váladékozik. Baktériumok okozta kötőhártya-gyulladásban a váladék sűrű és fehér vagy krémszerű lehet. Vírusfertőzés vagy allergia esetén a váladék általában tiszta. A szemhéj megduzzadhat és erősen viszkethet, különösen allergiás kötőhártyagyulladás esetén.
A kötőhártya-gyulladás felismerése általában köny- nyű, mivel leggyakrabban náthával vagy allergiával együtt jelentkezik. Néha azonban a kötőhártya-gyulladás a látás elvesztésével fenyegető, súlyos állapotokra, így súlyosabb szemgyulladásra (iritiszre), esetleg heveny zöldhályogra (glaukóma) is hasonlíthat. Az orvos általában meg tudja különböztetni ezen betegségeket. Súlyosabb szembetegségek esetén a szivárványhártyához (Írisz) legközelebb lévő véredények erősen gyulladtak. Habár a kötőhártya-gyulladás okozhat égő érzést, általában kevésbé fájdalmas, mint a súlyosabb állapotok. A kötőhártya-gyulladás szinte soha nem befolyásolja a látást, hacsak a váladék átmenetileg el nem takarja a szaruhártyát.
A kötőhártya-gyulladás kezelése a kiváltó októl függ. A szemet óvatosan csapvízzel és tiszta törülközővel kell borogatni és tisztán, váladékmentesen tartani. Ha az ok bakteriális fertőzés, általában antibiotikus szemcseppet vagy kenőcsöt írnak fel. A Néha az orvos a váladékból hurkapálcán levő vattával mintát vesz laboratóriumi vizsgálatra, majd a kapott eredménynek megfelelően állítja be a kezelést. Kortikoszteroidokat nem adják antibiotikumokkal együtt, különösen nem olyan betegnek, akinél herpesz fertőzés gyanúja áll fenn, mert a betegség lefolyását súlyosbíthatják.
Az allergiás, illetve a vírus okozta kötőhártya-gyulladásban az antibiotikumok nem használnak. Szájon át adott antihisztaminok enyhíthetik a viszketést és az ir- ritációt, de ha nem hatnak, kortikoszteroidot tartalmazó szemcseppet lehet adni.
Mivel a fertőző kötőhártya-gyulladás igen ragályos, a szem öblítése, illetve gyógyszerek adása előtt és után is kezet kell mosni. Vigyázni kell arra, hogy a fertőzött szem megérintése után ne nyúljunk a másik szembe. A
▲ lásd az 1036. oldalon lévő ábrát
szem tisztítására használt törülközőket különítsük el a többi törülközőtől.
Sebészi megoldásra lehet szükség az összetapadt szemhéjak szétválasztásához, illetve az eltömődött könnycsatomák megnyitásához.
Újszülöttek a szülőcsatomán való áthaladáskor az anyától gonorrhoeás fertőzést kaphatnak. Ezért a legtöbb országban minden újszülöttnek kötelező a gonococcus fertőzést okozó baktériumok elpusztítása céljából a szemébe cseppenteni, amire gyakran ezüst-nitrát szemcseppet, polividon-jodidos, vagy antibiotikus szemkenőcsöt, pl. eritromicint használnak. Felnőttek szexuális érintkezés kapcsán fertőződhetnek, ha például fertőzött ondó kerül a szembe. Általában csak az egyik szem érintett.
A fertőzés kezdete után 12-48 órán belül a szem vörössé és fájdalmassá válik. Kezelés nélkül a szaruhártya kifekélyesedhet, tályog alakulhat ki, a szemgolyó perforálódhat, a beteg elvesztheti a látását. Antibiotikum tabletták, injekciók vagy szemcseppek segítségével a betegség gyógyítható.
(konjunktivitisz granulóza;
egyiptomi szemgyulladás)
A trachoma a kötőhártya idült fertőzése, melyet a Chlamydia trachomatis baktérium okoz.
A trachoma gyakori megbetegedés a száraz, forró Földközi-tenger melléki országok és a Távol-Kelet nyomorgó tömegeiben. Az Egyesült Államok területén az indiánok között és délen, a hegyes területeken elszórtan fordul elő. A betegség legfertőzőbb a korai szakában. A fertőzés kézről, legyek vagy fertőzött tárgyak (pl. törölközők, zsebkendők) közvetítésével kerül a szembe.
A betegség kezdetén a kötőhártya gyulladt, vörös, érzékeny és váladékozik. Később a kötőhártya és a szaruhártya elhegesedik, ami a szempillák befelé fordulását okozza és jelentős látásromláshoz vezet.
Trachoma gyanúja esetén az orvos kenetet vagy ka- parékot készít, majd az így nyert mintát laboratóriumi vizsgálatra küldi, ahol azonosítják a kórokozót. A keze
A kötőhártya betegségei
1039
lés tetraciklint vagy eritromicint tartalmazó antibioti- kus szemkenőccsel történik 4—6 héten át. E szerek szájon át is adhatók. Szemhéj-, kötőhártya-, illetve szaru- hártya-elváltozások esetén sebészi megoldásra lehet szükség.
‘Zárványtestes konjunktivitisz
A kötőhártya-gyulladás egy formája, melyet a Chlamydia trachomatis baktérium okoz.
Az újszülöttek az anyától a szülőcsatomán való áthaladáskor fertőződnek. Felnőttkorban a baktériumot tartalmazó nemi váladék okozza a fertőzést.
Születés után kb. 5-14 nappal a fertőzött újszülöttben szemhéj- és kötőhártya-duzzanattal járó súlyos kötőhártya-gyulladás alakúi ki. A szemekből ragacsos, gennyes váladék folyik. Felnőtteknél általában csak az egyik szem fertőződik. A fülhez közeli nyirokcsomók megduzzadhatnak. Néha károsodik a szaruhártya, ho- mályosodás és ér-újraképződés történik. Az antibiotikumok általában nem fordítják vissza ezeket az ártalmakat, de segítenek a megelőzésükben, idejekorán elkezdett kezelés esetén.
A megbetegedett gyermekek felénél a torok és az orrgarat fertőzése is fennáll, és kb. 10%-ukban tüdőgyulladás alakul ki. Tekintet nélkül a fertőzés mértékére, eritromicin antibiotikumot adva a betegség általában gyógyul. Felnőttkorban eritromicint vagy más antibiotikumot, pl. tetraciklint vagy doxiciklint adnak. A fertőzött gyermek édesanyját, illetve a fertőzött felnőtt szexuális partnereit is kezelni kell.
Keratokonjunktivitisz vernálisz
Általában kétoldali, visszatérő kötőhártyahurut, amely a szaruhártya felszínének a károsodásával járhat.
Mivel a kórképet jellegzetesen allergia okozza, rendszerint tavasszal és nyáron tér vissza. A betegség gyermekekben a leggyakoribb, általában a pubertást megelőzően kezdődik és 20 éves kor előtt elmúlik.
A kórképre erős viszketés, vörös, könnyező szem, fényérzékenység, és sűrű, tapadós váladék jellemző. A betegség egyik formájában a felső szemhéjak alatti kötőhártya érintett a leginkább, amely megduzzad, színe halvány vöröstől szürkés színűig terjedhet. A kötőhár
tya többi része tejfehér lesz. A másik alakban a szemgolyót borító kötőhártya vastagszik meg és válik szürkéssé. Előfordul, hogy a szaruhártya kis része károsodik, így a fájdalom és a fényérzékenység fokozódik. A tünetek a hideg hónapokban általában eltűnnek, és az évek során mind enyhébbé válnak.
Allergia elleni szemcseppek, pl. kromolin, lodox- amid, ketorolak és a levokabasztin a legbiztosabb szerek. Szájon át bevett antihisztaminok is segíthetnek. A kortikoszteroidok még hatékonyabbak, de néhány hétnél tovább tartó alkalmazásuk szoros ellenőrzés nélkül ellenjavallt, mivel a szemnyomás fokozódását, szürkehályogot és opportunista fertőzéseket okozhatnak.
A kötőhártya és a szaruhártya idült kétoldali szárazságáról van szó, amely a szem felszínének kiszáradásához vezet.
A szemszárazság lehet valamely egyéb betegség, pl. reumatoid artritisz, szisztémás lupusz eritematózus (bőrfarkas), vagy Sjögren-szindróma tünete. Akár ezeket a betegségeket kíséri, akár önmagában jelentkezik, felnőtt nőkben fordul elő leggyakrabban.
Csökkent könnytermelés, vagy párolgás okozta fokozott könnyvesztés a szem irritációjához vezet, égő érzést okoz. A szem felszínének elszórt sérülései fokozzák a kellemetlen érzést és a fényérzékenységet. Előrehaladott állapotban a szem felszíne megvastagodhat, kifekélyesedhet és hegesedhet, valamint fokozódhat az érképzés. A szaruhártya hegesedése látásromláshoz vezethet.
Habár az orvos általában a panaszok alapján felismeri a szemszárazságot, a szem nedvességének mértéke az ún. Schirmer-féle teszttel határozható meg, melynek során a szemhéj széléhez egy szűrőpapír-csíkot helyeznek. Az orvos réslámpával (a szem szerkezetét kinagyító mikroszkóppal) is megvizsgálja a szemet, hogy a kiszáradás okozott-e benne károsodást.
Műkönnynek (a valódi könny összetételét utánzó szemcsepp) néhány óránként való becseppentésével általában kezelni lehet a betegséget. A könnyvezeték, melyen át a könny az orrüregbe lefolyik, sebészileg elzárható, így több könny marad a szem nedvesítésére. Nagyon száraz szem esetén a szemhéjak részleges ösz- szevarrásával a párolgás csökkenthető.
1040
Szembetegségek
Az episzkleritisz az ínhártya, a kötőhártya alatt található réteg gyulladása.
A gyulladás általában a szemgolyó kis területét érinti, és egy sárga, enyhén kiemelkedő foltot hoz létre. Általában nem egyéb betegség tüneteként jelentkezik; eltűnésre és kiújulásra hajlamos. Habár kezelés gyakran nem szükséges, kortikoszteroidot tartalmazó szem- csepp adható.
Az ínhártya mély, igen fájdalmas, lilás elszíneződéssel járó gyulladása, amely súlyos látáskárosodással fenyeget.
Reumatoid artritiszhez, illetve ehhez hasonló betegségekhez társulhat. Súlyos esetben a gyulladás a szemgolyó kilyukadásához, és a szem elvesztéséhez vezet.
A szkleritiszt általában nem-szteroid gyulladásgátló szerekkel vagy kortikoszteroidokkal kell kezelni. Ha a folyamat reumatoid artritisszel társul, vagy a kortikoszteroid kezelésnek nincs eredménye, immunrendszert gátló szerekre, pl. ciklofoszfamidra vagy azatio- prinra lehet szükség.
A kötőhártyán kétféle nem rákos (jóindulatú) elváltozás keletkezhet. A pinguecula kiemelkedő, sárgásfehér képlet a szaruhártya mellett. Bár csúnya, semmilyen komoly problémát nem okoz, ezért nem szükséges eltávolítani. A kúszóhártya (pterigium) kötőhártya ket- tőzet, amely a szaruhártyára kúszik, annak felszínét torzítja, fénytörési hibához, és más látáskárosodáshoz vezethet. Forró, száraz éghajlatú vidékeken a leggyakoribb. Szemész szakorvos által mindkét két fajta daganat eltávolítható.
megbetegedései
A szaruhártya (kornea) a szem elülső részét kupolaszerűén borítja, védi a szivárványhártyát (íriszt) és a szemlencsét, továbbá segít a fényt az ideghártyára (retinára) fókuszálni. Sejtekből és folyadékból áll, egészséges állapotában tiszta. A A szaruhártya megbetegedése, illetve sérülése fájdalmat és látásromlást okozhat.
szaruhártya-gyulladás (keratitis
punctata superficialis)
A szaruhártya felszínén levő sejtek elhalásával járó betegség.
Okozhatja baktérium- és vírusfertőzés, szemszárazság, ibolyántúli sugárzás (napsugárzás, kvarclámpa,
▲ lásd az 1026. oldalon lévő ábrát
■ lásd az 1036. oldalon lévő ábrát
hegesztés), kontaktlencse túl hosszú ideig való viselése, szemcsepp izgató hatása, vagy szemcsepp okozta allergia. Előfordulhat egyes belsőleg alkalmazott gyógyszerek (pl. vidarabin) mellékhatásaként is.
A szem ilyenkor általában fájdalmas, könnyező, fényérzékeny és belövellt; a látás enyhén elmosódhat. Az ibolyántúli sugárzás okozta sérülés általában csak néhány órával később jelentkezik, és 1-2 napig tart. Vírus eredet esetén a fül előtti nyirokcsomók duzzadtak és érzékenyek lehetnek.
Általában minden esetben teljes a gyógyulás. Vírus okozta keratitisz esetén kezelésre nincs szükség, a beteg 3 héten belül meggyógyul. Baktériumfertőzésnél antibiotikum adása indokolt. Szemszárazság esetén műkönny (a valódi könny összetételét utánzó szemcsepp) és szemkenőcs alkalmazása hatásos lehet. Ibolyántúli sugárzás vagy kontaktlencse túl hosszú ideig való viselése következtében fellépett hámhiány esetén a panaszokat antibiotikumot tartalmazó szemkenőcs, pupillatágító szemcseppB és a szem bekötése enyhít
A szaruhártya (kornea) megbetegedései
1041
heti. Ha az elváltozást gyógyszer okozza, annak adását fel kell függeszteni.
A szaruhártyán levő kimélyülés, ami többnyire baktérium, vírus, vagy az Acantamoeba nevű egysejtű által okozott fertőzés következménye; ritkán sérülés miatt jön létre.
Az elváltozás leggyakoribb oka sérülés, a szembe került idegentest, vagy kontaktlencse viselése kapcsán fellépő Staphylococcus, Pseudomonas vagy Pneumococcus fertőzés. Egyéb baktérium- (pl. Gonococcus), illetve vírusfertőzések (herpesz) szintén vezethetnek a szaruhártya fekélyéhez. Gombák lassan növekvő fekélyeket okozhatnak. Ritkán A-vitamin- vagy fehérjehiány következtében is kialakulhatnak fekélyek.
Ha a szaruhártyát védő és nedvesítő szemhéjak nem zárnak tökéletesen, a szaruhártya szárazsága és irritáci- ója önmagában is a fekélyképződés kiváltó oka lehet.
A szaruhártyafekély fájdalmat, fényérzékenységet és könnyezést okoz, de ezek igen enyhék is lehetnek. A szaruhártyán kis, sárgásfehér gennygyülem jelenhet meg. Néha az egész szaruhártyán szerteszét fekélyek alakulnak ki, melyek igen mélyek lehetnek. A kornea mögött genny halmozódhat fel. Minél mélyebb a fekély, annál súlyosabbak a panaszok és a szövődmények.
A szaruhártyafekély gyógyszeresen kezelhető, de zavaros, rostos anyag maradhat vissza, ami hegesedést és látáscsökkenést eredményez. További szövődményként a fertőzés mélybe terjedése, a szaruhártya perforációja, a szemlencse elmozdulása, valamint a szem súlyos károsodása is bekövetkezhet.
A szaruhártya fekélye sürgős ellátást igényel, kezelése szemorvos feladata. Az orvos a vizsgálat folyamán fluoreszcein becseppentésével állapítja meg a fekélyek pontos elhelyezkedését. Antibiotikumos kezelés és műtét is szóba jöhet.
szimplex fertőzése
A fertőzés (herpesz szimplex keratokonjunktivitisz, keratitisz)A kezdeti tünetei, a kissé érzékeny, vörös szemek, könnyezés, és fényérzékenység enyhe bakteriális fertőzés tüneteire hasonlít. A szaruhártya duzzanata miatt a látás homályossá válik. A herpesz fertőzés azonban – ellentétben a baktériumfertőzésekkel – nem
reagál antibiotikumokra, sőt, adásuk során gyakran súlyosbodik.
A szaruhártyán a fertőzés többnyire enyhe változásokat okoz, és kezelés nélkül is elmúlik. Néha azonban a vírus mélyen behatol a szaruhártyába, elpusztítva annak felszínét. A fertőzés kiújulhat, tovább károsítva a komea felületét. Az ismételt gyulladások során fekélyképződés és durva hegek jönnek létre, valamint a szem érintésre érzéketlenné válik. A vírus továbbá fokozott érképződést, látáskárosodást, vagy teljes látásvesztést okozhat.
Az orvos általában vírusellenes szert, pl. trifluridint, vidarabint vagy idoxuridint rendel, amit többnyire szemkenőcs vagy oldat formájában naponta többször kell alkalmazni. Ezen szerek azonban nem mindig hatékonyak, ekkor egyéb, szájon át adott gyógyszerre van szükség. Néha a gyorsabb gyógyulás érdekében a szemész vattapálca segítségével finoman megtörli a szaruhártyát, hogy eltávolítsa az elhalt, illetve károsodott sejteket.
(herpesz zoszter fertőzés)
A herpesz zoszter vírus az idegrendszerben szaporodik, a bőrre terjedve övsömört okozhat.B Általában nem veszélyezteti a szemet, még akkor sem, ha az arcon, vagy a homloktájon alakul ki. Ha a azonban az ötödik agyideg (nervusz trigeminusz) szemet ellátó ága (nervusz oftalmikusz) is érintett, akkor a szem is megbetegszik. A fertőzés fájdalommal, belövelltséggel és szemhéj duzzanattal jár. A fertőzött szaruhártya megduzzad, súlyosan sérül, majd hegesedik. A szaruhártya mögötti képletek begyulladhatnak (uveitisz), emelkedhet a szemnyomás (zöldhályog – glaukóma). Gyakori szövődmény a szaruhártya érzéketlensége és a maradandó zöldhályog.
Ha az arcon a szemet fenyegető övsömör alakul ki, korán megkezdett aciklovir kezeléssel (szájon át adva 7 napon keresztül) a szemészeti szövődmények kialakulásának kockázata csökkenthető. Kortikoszteroidok, általában szemcsepp formájában szintén adhatóak. Gyakran alkalmaznak atropin cseppeket a pupilla tágan tartása, és a szemnyomás emelkedésének megelőzése céljából. 60 év feletti, jó általános állapotban levő be-
▲ lásd a 916. oldalt
■ lásd a 918. oldalt
1042
Szembetegségek
tegek esetében azt tapasztalták, hogy 2 hétig tartó kor- tikoszteroid kezeléssel a herpesz gyógyulása után előforduló erős fájdalom, az ún. posztherpetikus neuralgia megelőzhető.
szaruhártya-gyulladás
A szaruhártya gyulladása és kifekélyesedése gyakran előfordul kötőszöveti betegségekben (pl. reumatoid artritiszben) szenvedő betegekben.
A betegek gyakran csökkent látásról, fénykerülésről és idegentest érzésről panaszkodnak. Az elváltozást valószínűleg autoimmun reakció okozza.A
Kezelés nélkül azon reumatoid artritiszes betegek közül, akiknél perifériás fekélyes keratitisz is kialakul, 10 éves időszak alatt 40% a halálozási arány. Az immunrendszert gátló (immunszuppressziós) szerekkel való kezelés hatására ez a szám 8%-ra csökkent.
(keratomalacia; xeroftalmia,
keratitisz xerotika)
A kórkép A-vitamin- és fehérje-kalória-hiányos alultápláltság következménye, melynek során a szaruhártya homályossá és szárazzá válik.
A szaruhártya felszíne elhal, amit kifekélyesedés és baktériumfertőzés követhet. A könnymirigy és a kötőhártya is megbetegszik. A könnyhiány a szemek súlyos szárazságát okozza. Az A-vitamin-hiány következté
ben farkasvakság (szürkületi vakság) is felléphet. Antibiotikumot tartalmazó szemcseppek és kenőcsök adandók, ha másodlagos fertőzés alakul ki, de sokkal fontosabb az A-vitamin-hiány rendezése szájon át adott vitaminkészítménnyel, illetve az alultápláltság megszüntetése megfelelő étrend bevezetésével.
A szaruhártya alakjának fokozatos megváltozása, kúpszerűvé válása.
10-20 éves kór között kezdődik. Egyik, vagy mindkét szemet érinti, nagyfokú, változó látásromlást idéz elő, ezért a beteg szemüvegének, illetve kontaktlencséjének gyakori cseréjére szorul. Kontaktlencsével gyakran jobb látás érhető el, mint szemüveggel. Néha a szaruhártya alakváltozása oly nagyfokú, hogy a látás már nem javítható kontaktlencsével sem, vagy ezeket a beteg nem képes hordani. Ebben az esetben szaruhártya- átültetés jöhet szóba.B
A megbetegedést a szaruhártya duzzanata okozza, idős korban fordul elő leggyakrabban.
Olykor szemműtétek, (pl. katarakta műtét) után is előfordulhat. A szaruhártya felszínén folyadékkal telt hólyagok képződnek, amik, ha megrepednek, fájdalmat és látásromlást okoznak.
Kezelésére folyadékelvonó szereket (sóoldat), vagy lágy kontaktlencsét alkalmaznak. Olykor szaruhártya- átültetésre is szükség lehet.
223.‘FEJEZET’
A szürkehályog a szemlencse elhomályosodása, ami látáskárosodást okoz.
A szürkehályog fokozatos, fájdalmatlan látásvesztéshez vezet. Oka többnyire ismeretlen, habár néha röntgensugárzás vagy erős napfény, gyulladással járó
▲ lásd a 816. oldalt
■ lásd a 833. oldalon lévő táblázatot
szembetegségek hatására, bizonyos gyógyszerek (pl. kortikoszteroidok) mellékhatásaként, vagy egyéb betegségek (pl. cukorbetegség) szövődményeként is kialakulhat. Időskorban gyakoribb, de újszülöttekben is jelentkezhet, fejlődési rendellenességként (veleszületett szürkehályog).
Mivel a szembe kerülő fénynek a szemlencsén keresztül kell haladnia, ha a lencse bármely része elnyeli, torzítja vagy szórja a fényt, az a látás megromlásá
Szürkehályog (katarakta)
1043
hoz vezet. Ennek foka a hályog elhelyezkedésétől és sűrűségétől (érettségétől) függ.
Erős fény hatására a pupilla összehúzódik, a szem belsejébe jutó fénykúp szűkül, tehát a fény kevésbé tud áthaladni a hályog körül. Emiatt sok beteg számára az erős fény különösen kellemetlen; fényudvart, ragyogást, fényszóródást látnak. Ezen panaszok főként akkor zavaróak, ha a betegek sötét helyiségből erősen megvilágított helyre kerülnek, vagy erős fényű lámpánál próbálnak olvasni. Ha valakinek zöldhályoga is van, és emiatt pupillaszűkítő szereket szed, a látásvesztés foka nagyobb lehet.
A szemlencse hátsó részén elhelyezkedő szürkehályog (hátsó szubkapszuláris katarakta) különösen világosban zavarja a látást. A látásromlás sokkal kifejezettebb, mint a szürkehályog egyéb fajtáinál, mivel a homály ott helyezkedik el, ahol a fénysugarak kereszteződnek.
Meglepő módon, a lencse középső részén levő katarakta (nukleáris katarakta) kezdetben javíthatja a látást. A hályog hatására a fénysugarak ugyanis újra fókuszálódnak, ezért a szemhez közeli tárgyakat a beteg jobban fogja látni. Idősek, akiknek általában a közeire látással vannak problémáik, egyszer csak azt tapasztalhatják, hogy újra képesek szemüveg nélkül olvasni. Ezt a jelenséget gyakran a látás visszanyeréseként írják le.
A szürkehályog többnyire fájdalmatlan, néha azonban a szemlencse duzzanatát és szemnyomás emelkedését okozhatja (zöldhályog – glaukóma), ami fájdalommal járhat.
Az orvos a szürkehályogot szemtükör (a szem belsejének vizsgálatára szolgáló eszköz) segítségével észlelheti. A szürkehályog pontos elhelyezkedése és a homály kiterjedése réslámpával határozható meg.
Szürkehályog esetén a betegek általában maguk dönthetnek a sebészi beavatkozás időpontjáról. Ha a beteg kényelmetlenül érzi magát, illetve a napi teendők elvégzésére képtelenné válik, ideje a műtétet elvégezni; ennél korábban nem érdemes.
Mielőtt a műtét mellett döntenénk, egyéb gyógymódokkal is megpróbálkozhatunk. A látás szemüveggel vagy kontaktlencsével javítható. A szürkehályog bizonyos formáinál (ha a betegnek nincs zöldhályoga is) pupillatágító szerek használhatnak. Erős fényben napszemüveg viselésével és közvetlen megvilágítás helyett szórt fény alkalmazásával a látás javítható.
A szürkehályog hatása a látásra
A kép bal oldalán az egészséges szemlencse a fényt az ideghártyára (retina) összpontosítja. Jobb oldalon a szürkehályog a lencsére jutó fény egy részét elnyeli, és a retinára fókuszálandó fényt eltorzítja.
Egészséges lencse

Szürkehályog
A műtét bármely életkorban végrehajtható, rendszerint nem igényel altatást, vagy kórházi bentfekvést. Az operáció folyamán a szemlencsét eltávolítják és általában műanyagból vagy szilikonból készült lencsét ültetnek be, melyet implantátumnak neveznek. Enélkül a beteg többnyire kontaktlencsére szorul. Ha nem viselhet kontaktlencsét, vastag üvegű szemüvegre van szükség, mely a látást eléggé torzítja.
A műtét gyakori és többnyire biztonságos. Ritkán azonban a műtét után a szemben fertőzés vagy vérzés alakulhat ki, ami súlyos látásvesztéshez vezethet. Főleg időseknél kell előre megszervezni, hogy a műtét után néhány napig otthon külön segítséget kapjanak. Az operáció után néhány hétig a fertőzés megelőzése, a gyulladás csökkentése és a gyógyulás elősegítése céljából szemcseppet vagy szemkenőcsöt kell alkalmazni. A szem sérülésektől való megóvása érdekében szemüveget vagy fémből készült védőeszközt kell viselni a teljes gyógyulásig, ami rendszerint néhány hetet vesz igénybe. A betegnek a műtét utáni napon, majd hetente vagy kéthetente kell kezelőorvosához elmennie, 6 héten át.
Néhány betegnél az implantátum mögött hetekkel, de néha évekkel a beültetés után homály alakul ki, ami általában lézerrel kezelhető.
1044
![]()
Az uveát, vagyis a szem falának középső rétegét az alábbi három egység alkotja: a szivárványhártya (írisz), a sugártest (korpusz ciliare), valamint az érhártya (koroidea). A szivárványhártya, a fekete pupillát körülvevő színes gyűrű, a fényképezőgép blendé- jéhez hasonlóan működik. A sugártest az az izomcsoport, amely a szemlencsét megvastagítva a szemet közeli tárgyakra, illetve elvékonyítva távoli tárgyakra állítja. Az érhártya a szem belső hártyája, ami a sugár- izomzat szélétől a szem hátsó részén levő látóidegig terjed.
Az uveitisz az uvea valamelyik részének gyulladása.
Az uvea részben, vagy teljes egészében begyulladhat. Az egyes területekre korlátozódó gyulladást az érintett részek neve alapján pl. iritisznek (a szivárványhártya gyulladása), vagy koroiditisznek (az érhártya gyulladása) nevezik. Az uveitisznek több oka lehetséges – néhány magában a szemben keresendő, mások az egész test betegségei. Az esetek 40%-ában egyéb szervek megbetegedését is észleljük. Kóroktól függetlenül, az uveitis igen hamar a szem károsodásához, és elhúzódó szövődmények, pl. zöldhályog (glaukóma), szür-
Az uvea képe
kehályog (katarakta) vagy retinaleválás kialakulásához vezet.
Az uveitisz első tünetei enyhék lehetnek. A látás ködössé válhat, illetve a beteg úszkáló fekete foltokra panaszkodhat. Szivárványhártya-gyulladásban erős fájdalom, a szemfehérje (szklera) vörössége és fénykerülés gyakran előfordul. Az orvos a szivárványhártya szegélyén kiemelkedő ereket, a szaruhártya finom elváltozását, valamint a szemet kitöltő folyadék (csamokvíz) zavarosságát figyelheti meg. A diagnózist a panaszok és a fizikális vizsgálatok eredményei alapján állítják fel.
A kezelést a tartós károsodások megelőzése érdekében korán kell megkezdeni. Általában szteroidokat és
Az uveitisz gyakori kiváltó okai
Spondilózis ankilopoetika Reiter-szindróma
Fiatalkori (juvenilis) reumatoid artritisz Parsz planitisz Toxoplazmózis
Citomegalovírus fertőzés
Heveny látóideg-elhalás
Toxokariázis
„Blrdshot” koroidopátia
Hisztoplazmózis
Tuberkulózis (TBC)
Szifilisz
BehQet-szindróma
Szimpátiás oftalmia
Vogt-Koyanagi-Harada-szindróma Szarkoidózis
Szarkóma vagy limfóma
kz. ideghártya (retina) megbetegedései
1045
pupillatágító szereket szoktak alkalmazni. Egyes kórokok kezelésében egyéb szereket is felhasználnak, pl. fertőtlenítőszereket a baktériumok vagy paraziták eltávolítására.
Az endoftalmitisz baktériumok vagy gombák által okozott gyulladás, amely a szem minden belső rétegét, a szemfolyadékot (csarnokviz) és a szemfehérjét (szkle- ra) érinti.
A fertőzés kívülről áthatoló sérülés, műtét következtében, vagy a véráramon keresztül jöhet létre.
A tünetek gyakran igen súlyosak: erős fájdalom, a szemfehérje vörössége, nagyfokú fényérzékenység és látásvesztés.
Az endoftalmitisz sürgősségi állapot. A kezelést azonnal el kell kezdeni, mert néhány órás késés a látás végleges elvesztését jelentheti. Antibiotikumokat és
gyakran egyidejűleg kortikoszteroidokat alkalmaznak. Műtéti megoldásra lehet szükség a szemgolyó belsejében összegyűlt folyadék eltávolítására.
(festékes daganat)
A melanómaA a szem leggyakoribb rosszindulatú daganata. Feketéken ritkán fordul elő. Korai stádiumában a betegség a látást nem zavarja, és rutin szemtükrözéssel ismerhető fel. Korai felismerése sorsdöntő, mivel a prognózis a daganat méretével áll összefüggésben. Ha az elváltozás kicsiny, akkor lézerrel vagy radioaktív anyagok beültetésével a szem ill. a látás megmenthető. Nagyobb daganat esetén a szemet el kell távolítani. Ha a daganat eltávolítására nem kerül sor, akkor az a szemüregbe (orbita) törhet, és a véráramon keresztül más szervekbe adhat áttétet, ami halálhoz vezet.

Az ideghártya (retina) megbetegedései
A retina a szem belső felszínének hátsó részén elhelyezkedő fényérzékeny hártya. A látóideg az agyból az ideghártya hozzávetőleg középső részéig terjed, ezután ágazik szét kisebb ágakra. A retina középső területén, az úgynevezett sárgafoltban (makula) találhatók a látóideg-végződések a legsűrűbben, ennélfogva ez a terület teszi lehetővé az éleslátást. Az ideghártya vénái és artériái a látóidegfőhöz közel érik el a retinát, majd az idegágaknak megfelelően ágaznak szét. A látóideghez és ágaihoz hasonlóan az ideghártyának is gazdag oxigén- és vérellátást biztosító érellátása van.
A szem elülső részén levő szaruhártya (kornea) és szemlencse a fényt az ideghártyára vetíti. A látóideg ágai érzékelik a fényt, az ingerület a látóidegen keresztül az agyba továbbítódik, ahol képélménnyé alakul.
(makula degeneráció)
A kórkép a sárgafolt, a retina legfontosabb, középső területének degenerációja.
Időseknél jelentkezik, mindkét nemben egyformán gyakran, fehérekben gyakoribb, mint feketékben. Oka ismeretlen, de a családi halmozódás gyakori.
Két alakja ismeretes. A sorvadással járó (száraz) forma, amelynél a sárgafoltban pigment rakódik le, de nincs nyoma hegesedésnek, vérzésnek, illetve egyéb folyadékszivárgásnak. Az exszudativ (nedves) megjelenési formában a kiszivárgott anyag (exszudátum) duzzadást okoz, körülötte gyakran kisebb vérzések keletkeznek. A későbbiek során a kiemelkedés összehúzódva heggé alakul át. A kórkép mindkét alakja általában mindkét szemet érinti.
A sárgafolt-elfajulás lassan vagy gyorsan fájdalommentes látásvesztéshez vezet. Néha első tünetként az egyik szemen a látás torzul, az addig egyenesnek látott
Á lásd a 993. oldalt
1046
Szembetegségek
Az ideghártya (retina)
Oldalnézet
Ideghártya
Elölnézet
Retina-artéria
Látóideg
Retina-véna
Sárgafolt
Sárgafolt
(makula)
vonalak hullámossá válnak. Az orvos olykor még a panaszok megjelenése előtt észleli a sárgafolt körüli korai elváltozásokat. A betegség gyakran súlyosan károsítja a látást, de csak ritkán vezet teljes vaksághoz. A látás a látótér szegélyén (perifériális látás), valamint a színlátás általában megmarad.
Csekély a lehetőség a betegség kezelésére. Ha azonban a sárgafoltban vagy környékén újdonanképződött erek nőnek, lézeresen bealvaszthatják azokat (koa- gulálás), még mielőtt további károsodást okoznának.
A kórkép lényege az ideghártya elválása az alapját képező szövetektől.
A retina fényérzékeny részét felépítő ideghálózat vékony filmréteget képez, amely szorosan kapaszkodik az alatta elhelyezkedő szövetekbe. Ha ez a két réteg szétválik, az ideghártya nem képes működni, és hacsak nem fekszik vissza, maradandóan károsodhat.
A leválás esetleg kis területen kezdődik, de kezelés nélkül az egész retina leválhat. Egyik megjelenési formájában az ideghártya tulajdonképpen beszakad. Ez általában rövidlátóknál (miopia), hályogműtét vagy szemsérülés után történik. Egy másik formában a retina nem szakad el, de elválik az alatta fekvő szövetektől. Ez akkor következhet be, ha a folyadékmozgás a szemben a retinára húzó hatást gyakorol, vagy az ideghártyát az alatta levő szövetközti folyadékgyülem nyomja.
Az ideghártya leválása fájdalommentes, de szabálytalan úszó foltok, villanások vagy homályos látás előfordulhatnak. A látásvesztés a látótér egy részén kezdődik, és ahogy a folyamat előrehalad, a látásvesztés is terjed. Ha a retina sárgafolt környéki területe érintetté válik, a látás hirtelen romlik, és minden elhomályosul.
A szemorvos a retinát szemtükör (ophthalmoscop, ejtsd: oftalmoszkóp) segítségével vizsgálja meg, amivel betekinthet a szem belsejébe. A Az elváltozás általában látható, ha mégsem, ultrahang vizsgálattal általában kimutatható.
Hirtelen látásvesztés esetén minden esetben haladéktalanul szemorvoshoz kell fordulnunk.
Annak eldöntésében, hogy lézeres, vagy fagyasztá- sos kezelésre, esetleg műtéti beavatkozásra kerüljön-e sor, az orvos figyelembe veszi a leválás típusát, és annak okát.
Amennyiben a sárgafolt területe nem válik le, a prognózis kitűnő. Ha a retina 48 órán belül visszafekszik, a kilátások jók. Ha azonban hosszabb idő telt el a leválás óta, vagy vérzés ill. hegesedés történt, rosszak az esélyek.
▲ lásd az 1047. oldalon lévő ábrát

kz. ideghártya (retina) megbetegedései
1047
Ritka, örökletes betegség, melyben az ideghártya lassan, fokozatosan elfajul, ami végül vaksághoz vezet.
A betegség egyes formái dominánsan öröklődnek, az egyik szülő hibás génje elegendő a kialakulásához. Máskor X-kromoszómához kötött öröklésmenetet mutat, ekkor egy anyai génre van szükség a betegség megjelenéséhez. Néhány betegnél (többnyire férfiaknál) öröklött hallásvesztés is kialakul.
A retina fényérzékeny sejtjei (a pálcikák), melyek csökkent fényerősség esetén a látást biztosítják, fokról fokra degenerálódnak, így szürkületi vakság alakul ki (farkasvakság). Az első panaszok gyakran korai gyermekkorban kezdődnek. Idővel a perifériás látás fokozatosan romlik. A betegség késői stádiumában a betegnek csak egy kis centrális, és némi perifériális látótere marad (csőlátás).
Az orvos a szemtükrözés során jellegzetes, a betegségre utaló elváltozásokat lát. A diagnózist számos egyéb vizsgálattal lehet alátámasztani. Az öröklésmenetet a rokonok vizsgálatával lehet megállapítani. Nincs olyan kezelés, amely a folyamat előrehaladását lassítani tudná.
Idetartoznak a vérzéssel, elégtelen vérellátással, és érelzáródással járó folyamatok. Ezen elváltozásoknak komoly következményei lehetnek, néha maradandó retinakárosodást okozhatnak, csökkent látáshoz, és vaksághoz is vezethetnek. Jelezhetik továbbá, hogy a betegnél magas a kockázata egyéb kóros folyamatok, pl. agyvérzés kialakulásának.
Érelmeszesedés okozta
retinabántalom
(arterioszklerotikus retinopátia)
Ebben a betegségben a vért szállító kisartériák fala megvastagszik, ami miatt ezek részlegesen elzáródnak. Szemtükrözés (oftalmoszkópia) során az orvos látja a megvastagodott falú ereket, és a retina megromlott vérellátásának egyéb jeleit is. Annak ellenére, hogy a megvastagodás önmagában általában nem rontja a látást, jelzi, hogy az erek a test többi részén sem egészségesek, és a szövődmények megelőzésére, illetve kezelésre van szükség .A
Mi a szemtükör?
A szemtükör (oftal-
moszkóp) egy olyan mű-
szer, mellyel az orvos a
beteg szemének belsejét
tudja megvizsgálni. Egy
ferde tükörből, különbö-
ző lencsékből és egy
fényforrásból áll. Segít-
ségével az orvos megte-
kintheti az üvegtestet (a
szemben levő folyadé-
kot), az ideghártyát (reti-
na), a látóidegfőt, vala-
mint a retina artériáját és
vénáját.

Szemfenéktükrözéses vizsgálat

Magas vérnyomás által okozott
retina-elváltozás
(hipertenzív retinopátia)
Ez az állapot akkor jelentkezik, ha a vérnyomás rendkívül magasra emelkedik, pl. súlyos hipertenzió-
▲ lásd a 118. oldalt
1048
Szembetegségek
bán, rosszindulatú hipertenzióban, vagy terhességi toxémiában. Az állapot előrehaladtával vér szivárog a retinába. Az ideghártya a vérellátás elégtelensége miatt foltokban sérül, és a retinában az évek során zsír halmozódik fel. A látóideg duzzanata, az úgynevezett pa- pillaödémaA jelzi az agynyomás fokozódását. Mindezen elváltozások a látást rontják és sürgős beavatkozást igényelnek.
A kezelés célja a vérnyomás csökkentése, itt rejlik a probléma kulcsa. Amennyiben a magas vérnyomás súlyos és az életet veszélyeztető, a kezelést haladéktalanul el kell kezdeni a látás megóvása és az egyéb szövődmények elkerülése céljából.
elzáródása
A retina artériája a retina vérellátásának fő forrása. Ha elzáródik, az féloldali, hirtelen kialakuló, de fájdalommentes vaksághoz vezet. Az elzáródást okozhatja érelmeszesedés, vérrög, vagy zsírcsepp (zsírembolus, amely általában csonttörés következtében kerül a csontvelőből a véráramba). Oka lehet továbbá, különösen időseknél a fej vérereinek gyulladásos folyamata (temporális arteritisz). A látás megőrzésére azonnali beavatkozás szükséges.
elzáródása
Az ideghártya vénája a retina fő vérelvezető útvonala. Ennek elzáródása a retina kisebb vénáinak duzzanatát és tekervényessé válását okozza. Az ideghártya felszíne pangásossá és duzzadttá válik, vér szivároghat a retinába. Főleg idősebb betegeken fordul elő, kockázati tényező a zöldhályog (glaukóma), a cukorbetegség (diabétesz), a magas vérnyomás, valamint a vér sűrűségének megnövekedése (amit pl. a vörösvértestek abnormálisán megemelkedett száma okoz).
A fájdalmatlan látásromlás ilyenkor sokkal lassabban fejlődik ki, mint az artériás elzáródásnál. Maradandó elváltozások alakulnak ki, pl. új, abnormális lefutású erek képződnek a retinában, továbbá zöldhályog (glaukóma) alakulhat ki. A károsodás mértékének és a kezelési terv meghatározásának céljából fluoreszcein angiográfiát végeznek, melynek során az orvos vénás injekció formájában festékanyagot juttat a szervezetbe, megvárja, míg eléri a retinát, majd a szemfenékről
▲ lásd az 1051. oldalt
fényképet készít. A szabálytalanul lefutó erek kiirtására lézeres kezelést lehet alkalmazni.
retinakárosodás (diabéteszes
retinopátia)
A cukorbetegség kétfajta elváltozást okozhat, melyek a vakság vezető okai közé tartoznak – a nonpro- liferativ és a proliferativ (nem burjánzó és burjánzó) retinopátiát. Ezen elváltozások mind az inzulinnal kezelt, mind pedig a nem azzal kezelt betegeknél egyaránt előfordulhatnak.
Diabéteszben a magas vércukor- (glükóz) szint hatására a kis erek megvastagodnak, de egyben meggyengülnek, ezért gyakran hajlamossá válnak a deformáló- dásra és szivárgásra. A retinakárosodás és a látásvesztés mértéke attól függ, mennyire van a vércukorszint karbantartva, és ami még fontosabb, hogy milyen régóta áll fenn a cukorbetegség. A retinakárosodás általában a betegség első tíz évében nem fejlődik ki. A non- proliferativ vagy háttér (background) retinopátiában az ideghártyában levő kis hajszálerek eltörnek és szivárognak. Ezeken a helyeken a retina megduzzad, és kis tasakokat képez, melyekben a vér fehérjéi lerakódnak. Az orvos ezt az állapotot a szemfenék vizsgálatával ismeri fel. A károsodás mértékének meghatározására fluoreszcein angiográfiát végeznek, melynek során az orvos vénás injekcióban festékanyagot juttat a szervezetbe, megvárja, míg eléri a retinát, majd lefényképezi azt. Korai stádiumban ez az állapot nem vezet vaksághoz. Kisebb bevérzések torzíthatják a látótér egyes részeit, vagy pedig, ha a sárgafolthoz (makula) közel történnek, homályos látást okozhatnak,
A proliferativ retinopátiában a retinakárosodás az ideghártyát új erek képzésére ösztönzi. Az efféle növekedés jótékony hatásúnak tűnhetne, de nem az. Az új vérerek kórosan nőnek, hegesedéshez, néha pedig retinaleváláshoz vezetnek. Belenőhetnek az üvegtestbe, és ott megrepedve üvegtesti vérzést okozhatnak. A proliferativ retinopátia sokkal jobban károsítja a látást, mint a nem proliferativ, és teljes vagy majdnem teljes vakságot okozhat.
A diabéteszes retinakárosodás a cukoregyensúly és a vérnyomás beállításával előzhető meg legjobban. A cukorbaj felfedezése után az 5. évtől kezdve évente rendszeresen szemészeti vizsgálatnak kell történnie, hogy a szükséges terápiát idejekorán el lehessen kezdeni, és így a látás megmenthető legyen.
Glaukóma
1049
A kezelés lézeres fotokoagulációból áll, melynek során lézersugár segítségével a szemen keresztül az új ereket elpusztítják és a szivárgókat lezárják. A kezelés fájdalmatlan, mivel az ideghártya nem érzékel fájdalmat. Ha a károsodott erek jelentős mértékben vérez-
tek, szükség lehet az üvegtestbe került vér sebészi eltávolítására (ezt az eljárást vitrektomiának nevezik). Vitrektomia után a látás javul, az üvegtesti folyadék pedig fokozatosan újraképződik.
226. FEJEZET
A glaukóma (zöldhályog) nevű szembetegségben a szemgolyó belsejében lévő nyomás megnő, ami látóideg-károsodást és vakságot okoz.
Mind az elülső (anterior), mind a hátsó (poszterior) szemcsamok folyadékkal, az ún. csamokvízzel telt. A csamokvíz a hátsó szemcsamokban termelődik, a pupillán keresztül az elülső szemcsamokba áramlik, majd az elvezető csatornákon távozik. Ha a folyadék áramlása az elülső szemcsamokból az elvezető csatornák elzáródása miatt akadályozott, nyomása megemelkedik.
A glaukóma oka általában nem ismert, de megfigyelhető a családi halmozódás. Ha az elvezető csatornák nincsenek elzáródva, nyitott csarnokzugú gla- ukómáról, ha az elvezető csatornákat a szivárványhártya elzárja, zárt csarnokzugú glaukómáról beszélünk.
A szemészorvos, vagy optikus egyszerű módszerrel, ún. tonometriával meg tudja mérni az elülső szemcsarnokban lévő nyomást, melyet szemnyomásnak nevezzünk. A 20-22 Hgmm feletti nyomást emelkedettnek tekintjük. Előfordul, hogy emelkedett nyomás nélkül is kialakul a glaukóma, és sokszor számos vizsgálatot kell végezni, hogy a glaukómát diagnosztizálják. Az oftalmoszkópos (a szem belsejének vizsgálatára alkalmas eszköz) szemvizsgálattal a szemidegen látható a glaukóma okozta roncsolódás. A vizsgáló néha a szemcsamok elvezető csatornáinak vizsgálatát is elvégzi, melyet gonioszkópiának (a csamokzúg megtekintésének) neveznek.
A glaukóma a látótér szélén látáskiesést, illetve a látótérben vakfoltokat hoz létre. A vakfoltok létezését úgy lehet felderíteni, hogy a beteget felszólítják, hogy nézzen előre és jelezze, mikor látja a vizsgálófényt. A vizsgálat tábla, mutatópálca, vagy fénypontot használó automata készülékkel egyaránt elvégezhető.
A csarnokvíz elvezetése egészséges szemben
A csarnokvíz a hátsó szemcsarnokban termelődik, a pupillán keresztül az elülső szemcsarnokba áramlik, majd az elvezető csatornákon távozik.
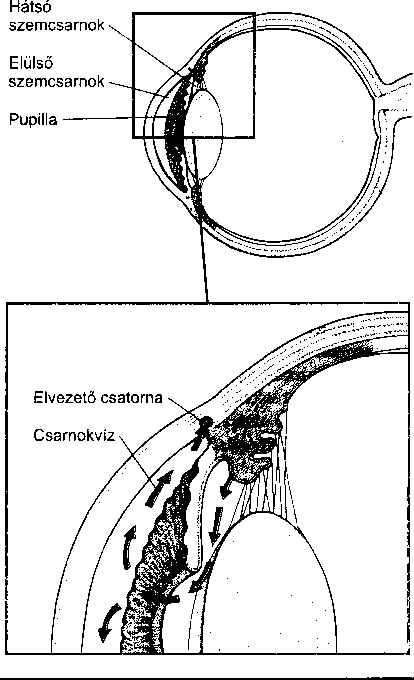
1050
Szembetegségek
A nyitott csarnokzugú glaukómában (szimplex glaukóma) a csamokvíz lassan áramlik ki az elülső szemcsarnokból. A csamokvíz nyomása fokozatosan emelkedik – általában mindkét szemben majd a szemideg károsodik, és lassú látásvesztés jön létre. A látásvesztés először a látótér szélén alakul ki, majd az egészre kiterjed, és a beteg megvakul.
A glaukóma leggyakoribb formája, a szimplex (egyszerű) glaukóma általában 35 éves kor után fordul elő, de időnként gyermekekben is kialakul. Családi halmozódás figyelhető meg, és gyakoribb cukorbetegeken és rövidlátókon (miópia). Ugyancsak gyakrabban és súlyosabb formában fejlődik ki fekete bőrűeken, mint fehéreken.
Az emelkedett szemnyomás eleinte nem okoz tüneteket. Később a látómező beszűkülése, enyhe fejfájás, bizonytalan látászavarok, mint például a fények körül látott udvar, vagy a sötéthez való alkalmazkodás romlása alakul ki. Végül csőlátás jön létre, melyben egyenesen előretekintéskor egyik oldalon sem lát a beteg semmit.
A szimplex glaukóma néha csak akkor okoz tüneteket, amikor már visszafordíthatatlan roncsolást végzett. A diagnózis a szemnyomás mérésével felállítható, ezért a szemvizsgálathoz mindig hozzátartozik a szemnyomás megmérése is.
A korai szakban elkezdett kezelés sikeresebb. Súlyos látásromlásban a kezelés megakadályozhatja a további romlást, de a jó látást nem tudja teljesen visszaállítani.
Szemcseppek általában hatásosak a szimplex glaukómában. Kezeléskor először béta-blokkolót tartalmazó szemcseppek adhatók – mint amilyen a timolol, betaxolol, karteolol, levobunolol, vagy a metipranolol -, melyek a csarnokvíz termelését csökkentik. A pupillát szűkítő pilokarpin szintén hatásos, mert fokozza a csamokvíz elvezetését az elülső szemcsamokból. Más gyógyszerek, mint az epinefrin, a dipivefrin vagy karbakol a csamokvíz termelését csökkentik, vagy elvezetődését javítják. A karboanhidráz enzim
működését gátló szer, például az acetazolamid szájon át szedhető, vagy a dorzolamid szemcseppben alkalmazható.
A gyógyszeres kezelés elégtelensége, vagy súlyos mellékhatások esetén szemsebész lézerrel a szivárványhártyán lyukat vág, vagy műtéttel a szivárványhártya egy részét eltávolítja.
A csarnokzugú glaukóma (kongesztív glaukóma) hirtelen szemnyomás-emelkedéssel járó rohamokat okoz, melyek általában csak az egyik szemen jönnek létre. Ebben a betegségben a szaruhártya, és a szivárványhártya közötti tér, ahol a csamokvíz kiáramlik, kisebb a normálisnál. Bármi, ami a pupilla kitágulásával jár létrehozhatja azt az állapotot, melyben a szivárványhártya a csamokvíz útját állja. Ilyen hatású lehet a sötétség, egyes gyógyszerek, vagy a szemészeti vizsgálat előtt adott, pupillatágító szemcsepp. Az elzáródás kialakulásakor a szemnyomás hirtelen megemelkedik.
A akut csarnokzugú glaukóma hirtelen kialakuló tüneteket okoz. A beteg enyhe látásromlást, a fények körül látott színes udvart, szem- és fejfájást tapasztalhat. Ezek a tünetek néhány óráig állhatnak fenn az igazi roham előtt. Maga a roham gyors látásvesztéssel és rendkívül heves szemfájdalommal jár. Gyakori az émelygés és hányás, mely elterelheti az orvos figyelmét, és a panaszok okát az emésztőrendszer betegségének gondolhatja. A szemhéj megduzzad, a szem könnyezik és véreres. A pupilla kitágul és fényre nem reagál.
A kezelés után a tünetek nagy része eltűnik, de a rohamok ismételten előfordulhatnak, és minden alkalommal tovább csökken a látótér.
Számos gyógyszer alkalmazható a szemnyomás csökkentésére akut csarnokzugú glaukómában. Glicerin és víz keverékének ivása mérsékelheti a szemnyomást, és megállíthatja a rohamot. Karboanhidrázt gátló szer, például az acetazolamid szintén hatásos a roham elején. A pilokarpinos szemcseppek szűkítik a pupillát,
A látóideg betegségei
1051
ezzel elvonják a csamokzugból a szivárványhártyát, és megnyitják a csamokvíz útját. Béta-blokkoló tartalmú szemcseppek szintén használatosak. A rohamok után a kezelést mindkét fajta szemcseppel, és karboanhidráz gátlók szedésével kell folytatni. Súlyos esetben az intravénásán adott mannitol is csökkenti a szemnyomást.
A lézeres terápia, mellyel a szivárványhártyán lyukat készítenek, csökkenti a rohamok számát, és sokszor véglegesen meggyógyítja a betegséget. Ha a lézeres kezelés nem hoz sikert, műtéttel a szivárványhártya egy része eltávolítható. Ha mindkét szemben szűkek az elvezető csatornák, mindkettő kezelendő, még akkor is, ha csak az egyiken jelentkeztek a rohamok.
A másodlagos glaukóma a szem károsodása miatt alakul ki, így például daganatok, fertőzések, szürkehályog, vagy a csamokvíz elfolyását akadályozó bármilyen ok következtében. A gyulladások, mint az uveitisz a másodlagos glaukóma leggyakoribb okai. Ugyancsak gyakori tényező a szemvéna elzáródása, szemsérülés, valamely szemműtét vagy a szem bevérzése. Bizonyos gyógyszerek, mint a szteroidok szintén növelik a szemnyomást.
A másodlagos glaukóma kezelése a háttérben álló októl függ. Ha az ok pl. gyulladás, kortikoszteroidok alkalmazhatók olyan gyógyszerekkel együtt, melyek a pupillát tágan tartják. Olykor műtéti megoldás szükséges.
227. FEJEZET
A retina (a szem belső felszínének hátsó része) apró idegvégződései érzékelik a fényt, és impulzusaikat a látóideghez, majd azon keresztül az agyba juttatják. A látóidegen, vagy annak ágai mentén bárhol kialakuló károsodás, vagy a látási ingereket fogadó, hátsó agyterületek sérülése látászavarokat idéz elő.
A látóidegek szokatlan útvonalon jutnak el a szemekből az agy hátsó részébe: mindkettő kétfelé oszlik, és a rostok egyik fele az azonos oldali, a másik fele az ellenoldali agyféltekébe jut, kereszteződve az ún. kiazma optikumnál (látóideg kereszteződés). Ezen anatómiai elrendeződés miatt a látóideg mentén előforduló sérülések sajátságos látáskieséseket okoznak. Ha a látóideg a szem és a kiazma optikum között sérül, a sérült oldali szemen vakság alakul ki. Abban az esetben, ha a sérülés a kereszteződés mögött van, mindkét szem látóterének felén alakul ki vakság, melyet hemianopiának neveznek. Mindkét oldali külső
látótér elvesztése esetén a kiazmánál van a károsodás. Mindkét szem azonos oldali – pl. jobb oldali – látásvesztése esetén a betegség rendszerint az ellenoldali agyféltekében van. Okozója lehet lágyulás, vérzés vagy daganat.
A papillaödéma a látóidegfő megduzzadása megnövekedett koponyáim nyomás miatt, a látóideg a szembe való belépés helyén megduzzad.
Ezt az elváltozást, mely csaknem mindig kétoldali, általában agy daganat vagy tályog, fejsérülés, agyvérzés, agyi vagy az agyat borító agyhártyák fertőzése, agyödéma, a szinusz kavemózusz trombózisa vagy igen magas vérnyomás hozza létre. Súlyos tüdőbetegség is vezethet koponyaűri nyomásfokozódáshoz, és ezáltal papillaödémához.
1052
Szembetegségek
A látóideg útjának követése
Mindkét szemből jövő látóideg kétfelé oszlik, és rostjaiknak a fele átlép a másik oldalra a kiazma optikumnál. Ezen elrendeződés miatt az agy mindkét látóideg útján kap információt a látótér mindkét oldaláról.
A papillaödéma először fejfájást okoz, látászavar nélkül. A kezelés a kiváltó októl függ. Gyógyszeres vagy sebészi kezelés lehet szükséges a nyomás megszüntetésére. Ha a koponyaűri nyomást nem sikerül gyorsan csökkenteni, maradandó agy-, illetve látóidegkárosodás alakulhat ki.
A papillitisz (optikus neuritisz) a látóideg szembe belépő részének (látóidegfő) gyulladása.
Papillitisz több okból jöhet létre, de általában az ok tisztázatlan. 60 éves kor után a leggyakoribb ok a halántéktáji verőerek gyulladása (temporális arteritisz). További ok lehet vírusfertőzés, vagy valamely immunológiai betegség.
A papillitisz legtöbbször csak az egyik oldali szemen alakul ki, de lehet kétoldali is. A következmény látásvesztés, mely egy apró vakfolttal kezdődik, és egykét nap alatt a teljes vakságig terjedhet. Előfordul, hogy a látásvesztés végleges. Lehet fájdalmas, vagy fájdalmatlan.
A diagnózis felállításához a teljes látótér vizsgálata, a látóideg oftalmoszkópos (a szem belsejének megtekintésére alkalmas eszköz) vizsgálata és a pupillák fényreakciójának ellenőrzése szükséges. Időnként indokolt a CT vagy mágneses rezonancia (MRI) vizsgálat.
A kezelés a kiváltó októl függ, gyakran elsőnek kor- tikoszteroidokat adnak.
A neuritisz retrobulbárisz (szemgolyó mögötti ideggyulladás) közvetlenül a szemgolyó mögötti látóidegrész gyulladása, amely általában csak az egyik oldali szemet érinti.
Több fajta betegség okozhatja ennek a területnek a károsodását és gyulladását. Gyakran szklerózis multiplex áll a háttérben, de számos más tényező is kiválthatja ezt a rendellenességet. A pontos ok néha felderítetlen marad.
A neuritisz retrobulbárisz gyors látásvesztéshez, és a szemmozgások fájdalmasságához vezet. Oftalmosz- kóppal a látóideg szemben lévő részén elváltozás nem, vagy alig látható.
A neuritisz retrobulbárisz az esetek felében, 2-8 héttel kezdete után magától javul. A látótér közepén megmaradhat a homályos látás, és a betegség visszatérhet, főleg ha szklerózis multiplex áll a háttérben. Minden visszaesés alkalmával a látásvesztés fokozódik, a látóideg maradandó károsodása, és esetenként teljes vakság alakulhat ki. A kezelés a kiváltó októl függ, általában kortikoszteroidokat kapnak a betegek, de néha nem kezelik.
A látóideg betegségei
1053
A papillitisz és a neuritisz retrobulbárisz okai
- Szklerózis multiplex
- Vírusos megbetegedés
- Arteritisz temporális (a halántéktáj verőereinek gyulladása), vagy más verőerek gyulladása (vaszkulitisz)
- Vegyi mérgezések, mint a metil-alkohol vagy ólommérgezés
- A látóidegre terjedő daganatok
- Méhcsípésre adott allergiás reakciók
- Agyhártyagyulladás
- Vérbaj
- Uveitisz
- Érelmeszesedés
A toxikus ambliopia a neuritisz retrobulbáriszhoz hasonló betegség, amely azonban mindkét szemet érinti. Az alkoholisták különösen veszélyeztetettek, bár az ok nem feltétlenül az alkohol, hanem az alultápláltság lehet. A dohányfüstben lévő mérgező anyagok, az ólom, a metil-alkohol, kloramfenikol, digitálisz, etam- butol és még sok más ok is létrehozhatja az elváltozást.
A toxikus ambliopia először kis vakfoltot hoz létre a látótér közepén, mely lassan növekszik, míg teljes vaksághoz nem vezet. Oftalmoszkóppal nem, vagy alig látható a szemben elváltozás.
Ebben a betegségben szenvedő betegeknek javasolt a dohányzás és az alkohol mellőzése, vagy a szóbaj övő kémiai anyaggal való kontaktus kerülése. Ha az alkoholfogyasztás áll a háttérben, kiegyensúlyozott diéta és B-vitaminok szedése javíthat a betegségen. Az ólmot bizonyos (ún. kelátképző) gyógyszerekkel el lehet a szervezetből távolítani.
![]()
RÉSZ
1055
- A férfi szaporodási szervrendszere 1055
- Impotencia
1065
- A hímvessző, a prosztata és a herék betegségei 1057
A hímvessző sérülései és gyulladásai • A hímvessző daganatai • Priapizmus • Peyroníe-kór • Jóindulatú prosztata-megnagyobbodás • Prosztatarák • Prosztatagyulladás • Hererák • Herecsavarodás • Lágyéksérv • A herezacskó és a herék egyéb rendellenességei
228. FEJEZET
A férfi szaporodási szervrendszere
A férfi szaporodási szervrendszerének külső képletei: a hímvessző, a herezacskó és a herék. A belső képletek közé tartoznak az ondóvezetékek, a húgycső, a prosztata (dülmirigy) és az ondóhólyag.
A férfi génjeit hordozó spermiumok a herékben termelődnek és az ondóhólyagban tárolódnak. Nemi közösülés során a spermiumok az ondónak nevezett folyadékkal együtt haladnak keresztül az ondóvezetéken és a merev hímvesszőn.
A hímvessző tőből a hasfalhoz rögzülő, a középen lévő testből, és a végét képező kúp alakú makkból áll. A húgycső (urethra, az ondót és a vizeletet szállító csatorna) nyílása a hímvessző makkjának csúcsán van. A makk alapját koronának hívják. Nem körülmetélt férfiakban a fityma a koronától nyúlik előre és fedi a hímvessző makkját.
A hímvessző testét legnagyobb részt három, merevedésre képes szövetből álló, hengeres test alkotja. A két nagyobb, az ún. barlangos testek, egymás mellett helyezkednek el. A harmadik, a szivacsos test, a húgy- csövet veszi körül. Mikor ezek a testek vérrel telítőd
nek, a hímvessző megnagyobbodik, megmerevedik és kiegyenesedik.
A herezacskó vékony bőrrel fedett zsák, ami körülveszi és védi a heréket. A herezacskó a herék hőmérsékletét szabályozó rendszerként is működik, mivel a normális spermiumtermeléshez a herék hőmérsékletének kissé alacsonyabbnak kell lennie a testhőmérsékletnél. A herezacskó falában lévő hereemelő izmok (musculus cremaster) elemyednek vagy összehúzódnak, hogy a herék a testtől távolabb tudjanak függni és lehűljenek, vagy hogy közelebb húzódjanak a testhez, ami ilyenkor felmelegíti és védi őket.
A herék ovális, nagy olajbogyónak megfelelő méretű szervek, a herezacskóban, a bal here általában kissé mélyebbre lóg, mint a jobb. A herének két funkciója van: a sperma termelése és a tesztoszteron szintézise (az elsődleges férfi nemi hormon létrehozása biokémiai folyamatok útján). A here mellett lévő mellékhere egy csaknem 6 méter hosszú felcsavarodott cső. Itt gyűlik össze a herékből származó sperma, a mellékhere biztosítja a helyet és a megfelelő környezetet a sperma éréséhez.
1056
Férfi egészségügyi problémák
A férfi szaporító szervei
Hólyag
Szeméremcsont
Ondóvezeték
Húgycső
Erektilis szövet
Hímvessző
Ondóhólyag Prosztata Végbél Mellékhere Herezacskó Here
Az ondóvezeték egy zsinórszerű járat, ami a mellékheréből szállítja el a spermát. Mindkét herétől egy ilyen vezeték halad a prosztata háti felszínéhez és a húgycsőbe lépve a kilövellésre szolgáló (ejakulációs) kivezetőcsövet (ductus ejaculatorius) hozza létre. Más képletek, úgymint vérerek és idegek is haladnak mindkét ondó vezetékkel együtt, és együttesen egy zsinegszerű képletet, az ondózsinórt alkotják.
A húgycsőnek a férfiban kettős szerepe van. Ez a csatorna a vizeletelvezető rendszernek az utolsó szakasza, amely a hólyagból szállítja el a vizeletet a külvilág felé, és a szaporító szervrendszernek az a része, amelyen át a sperma kilövell.
A prosztata mirigyállománya közvetlenül a hólyag alatt helyezkedik el a kismedencében, körbeveszi a húgycső középső részét. Általában gesztenye nagyságú mirigy, a kor előrehaladtával megnagyobbodik.A A prosztata és a felette lévő ondóhólyag a spermiumokat tápláló folyadékot termel. Ez a folyadék adja az ondó térfogatának legnagyobb részét, ebben a váladékban lövellnek ki a spermiumok ejakuláció során. Az ondót kiegészítő további folyadékok az ondóvezetékből és a
A lásd az 1059. oldalt
hímvessző makkjában lévő nyáktermelő mirigyekből származnak.
A nemi tevékenység során a hímvessző megmerevedik és feláll, ami lehetővé teszi a behatolást, illetve a nemi közösülést. Idegi, vaszkuláris (az érrendszert, az érellátást érintő), hormonális és lelki hatások összetett kölcsönhatása eredményez erekciót. Az érzékszervekből jövő kellemes ingerek reakciót idéznek elő az agyban, ami idegi jeleket küld le a hímvesszőhöz a gerincvelőn keresztül. A barlangos és szivacsos testeket vérrel ellátó artériák értágulattal válaszolnak. A kitágult artériák drámaian növelik a merevedésre képes területekhez folyó vér mennyiségét, melyek így megtelnek vérrel és megnagyobbodnak. A vért a hímvesszőből normálisan elvezető vénákat körülvevő izmok megfeszülnek, ami a vér elfolyását lassítja. A hímvesszőben létrejövő megemelkedett vérnyomás a hímvessző hosszirányú és átmérőbeli megnagyobbodását okozza.
Az ejakuláció a nemi izgalom tetőpontján jön létre, mikor a hímvessző makkjának dörzsölése és más ingerek jelzéseket küldenek az agyba és a gerincvelőbe. Az idegek izomösszehúzódásokat váltanak ki a mellékhere csatornái és az ondóvezeték mentén, valamint az ondóhólyagban és a prosztatában. Ezek az összehúzódá
A hímvessző, a prosztata és a herék betegségei
1057
sok a húgycsőbe juttatják az ondót. A húgycső körüli izmok tovább hajtják az ondót a hímvesszőn át, majd kifelé a hímvesszőből. A hólyag nyaka is összehúzódik, és így megakadályozza az ondó visszafolyását a hólyag irányába.
Ha egyszer a magömlés megtörténik – vagy az inger megszűnik – az artériák összehúzódnak és a vénák el- emyednek. Ez csökkenti a vér beáramlását és növeli a kiáramlást, így a hímvessző petyhüdtté válik.
A hímvessző, a prosztata és a herék
betegségei
A hímvessző, a prosztata és a herék rendellenességei lehetnek lelkileg zavaróak vagy testileg károsak. A hímvesszőt érheti sérülés, gyulladás vagy fertőzés, utóbbi lehet nemi úton terjedő betegség is. A hímvesz- szőn bőrrák is kialakulhat. Veleszületett rendellenességek nehézséget okozhatnak vizelés és nemi közösülés során.
A prosztatát érintő leggyakoribb rendellenesség a vizelési megnehezítő, jóindulatú prosztata-megnagyobbodás (hiperplázia). További betegsége a prosztatagyulladás és a prosztatarák – az egyik leggyakoribb daganatféleség. Kialakulhat rák a herékben is, ami veszélyezteti a megtermékenyítő-képességet, és ha nem kezelik, halált okoz. A heréket érintő egyéb betegség a herecsavarodás (torzió) és a lágyéksérv.
és gyulladásai
A hímvesszőt többfajta sérülés érheti. Gyakori a hímvessző becsípődése a nadrág zipzárjába, de az így létrejövő metszés hamar gyógyul. A befertőződő metszést vagy az irritált területet antibiotikumokkal kezelik. A merev hímvessző jelentős görbülete fájdalmat okozhat, súlyosan károsíthatja az erekciót szabályozó képleteket és nehézségekhez vezethet közösülés során. Előfordulhat, hogy a hímvesszőt valamilyen módon részben vagy egészében levágják. Visszavarrása lehetséges, de a beteg ritkán nyeri vissza a teljes érzékelést és hímvessző zavartalan működését.
Balanoposztitisz a hímvessző makkjának (glans penis) és a fitymának a kiterjedt gyulladása. A gyulladást gyakran a nem körülmetélt hímvessző fitymája alatt lévő élesztőgomba- vagy baktériumfertőzés okoz
za. A gyulladás fájdalmat, viszketést, bőrpírt és duzzanatot okozhat, végül a húgycső szűkületéhez vezethet. Azoknál a férfiaknál, akiknek balanoposztitisze van, később balanitisz xerotika obliteránsz (a makk elszaru- sodásával, majd elsorvadásával járó gyulladás), fitymaszűkület, spanyolgallér (a fityma szűkült, a makk mögé szorul, szűkületet okoz) és rák alakulhat ki (részletesen lásd alább).
Balanitisz xerotika obliteránszban a krónikus gyulladás egy megkeményedett, fehéres területet hoz létre a hímvessző csúcsának közelében. Oka általában nem ismert, de fertőzés vagy allergiás reakció következménye lehet. A húgycső nyílását gyakran körülveszi ez a kemény, fehér bőr, ami végül megakadályozza a vizelet és az ondó kifolyását. Baktérium- és gyulladásellenes krémekkel meg lehet gyógyítani a gyulladást, de a húgycsövet gyakran sebészileg kell újra átjárhatóvá tenni.
Fitymaszűkület (fimózis) a fityma zsugorodása vagy szűkülete. Új szülöttkorban és fiatal gyermekkorban normális állapot, serdülőkorban általában kezelés nélkül megoldódik. Idősebb férfiakban gyakran elhúzódó irritáció okoz fitymaszűkületet. Mivel a szűk fitymát nem lehet hátrahúzni, akadályozhatja a vizelési és a szexuális tevékenységet. A szokásos kezelés a körülmetélés.
Spanyolgallér (parafimózis) esetén a hátrahúzott fitymát nem lehet a hímvessző makkja felett visszahúzni. A spanyolgallért körülmetéléssel lehet gyógyítani.
A Queyrat-féle eritroplázia egy élesen körülírt, vöröses, bársonyos terület, amelyik a hímvessző bőrén alakul ki, általában a makkon vagy a makk alján. Ez a rendellenesség általában körülmetéletlen férfiakban fordul elő. Ha kezeletlenül hagyják, a terület rákosán
1058
Férfi egészségügyi problémák
Szerek, melyek priapizmust (tartós merevedést) okozhatnak
Impotencia kezelésére használt gyógyszerek
Alvadásgátlók
Klorpromazin
Kokain
Kortikoszteroidok
Marihuána
Prazosin
Tolbutamid
Trazodon
elfajulhat. Az orvos a kórisme megerősítéséhez eltávolíthat egy kis bőrmintát mikroszkópos vizsgálat céljára (biopszia). A Queyrat-féle eritropláziát fluorouracil- tartalmú krémmel kezelik. Mivel a terület elrákosod- hat, a kezelés alatt és után néhány havonta orvosi ellenőrzés szükséges. Másik kezelési módként az orvos eltávolíthatja a rendellenes szövetet.
Habár a hímvesszőn bárhol előfordulhat bőrrák, a makk a leggyakoribb hely, különösen az alapja. Körülmetélt férfiakon ritkán alakul ki a hímvessző bőrrákja, és az ilyen rák ritka az Egyesült Államokban. A rák először általában bevörösödött, kisebesedett területként jelenik meg, ami nem gyógyul meg néhány héten belül, viszont általában fájdalmatlan. A rák általában laphámsejtes rák,A a hímvessző ritkább rákjai közé tartozik a Bowen-kór és a Paget-kór. A rákot a környező ép szövet kis részével együtt sebészileg tá- volítják el. Ugyanakkor az orvos megpróbál annyit meghagyni a hímvessző szövetéből, amennyit lehetséges.
▲ lásd a 993. oldalt
■ lásd a 942. oldalt
A hímvesszőn fertőzés is okozhat daganatokat. Kicsiny, fájdalmatlan seb például vérbaj (szifilisz) jele lehet. Fájdalmas, pici hólyagokat általában a közönséges herpesz okoz. Ritkán, lágyfekély (sankroid, ulkusz molle) okoz később kis fekélyekké alakuló hólyagokat. ■ Egy vagy több, elemelkedő szilárd csomó általában genitális szemölcs, amit vírus okoz. Kicsi, szilárd, kráterszerű daganatot (molluszkum kontagiozum) egy másik típusú vírus okoz.
A priapizmus fájdalmas, hosszan fennmaradó merevedés, amihez nemi vágy vagy izgalom nem társul.
Legtöbb esetben gyógyszerek használatának a következménye, vagy ismeretlen az oka. Más lehetséges okok közé tartoznak a vérrel kapcsolatos betegségek, pl. véralvadékok kialakulása, fehérvérűség vagy sarlósejtes vérszegénység, daganat a medencében vagy a gerincben, és a nemi szervek gyulladása. Az állapot talán olyan véredény- és idegrendellenességek következménye, amelyek nem engedik elfolyni a vért a hímvessző merevedésre képes szöveteiből, a barlangos testből.
A priapizmus kezelése az okától függ. Ha úgy tűnik, hogy valamely gyógyszer okozza, akkor annak szedését azonnal abba kell hagyni. Ha úgy látszik, hogy idegrendszeri károsodás okozza, akkor a folyamatos gerincvelői érzéstelenítés segíthet. Ha vérrög a valószínű ok (trombózis), akkor a rögöt sebészileg el kell távolítani, vagy a normális keringés helyreállítására a hímvesszőből áthidaló vérelvezetést kell biztosítani. A legtöbb priapizmusos eset kezelhető a hímvesszőben lévő felesleges vér elvezetésével (tű és fecskendő segítségével), és a vérerek folyadékkal való öblítésével, hogy így minden rögöt vagy más akadályt kimossanak. Az alapvető októl függően több fajta gyógyszert lehet használni. Ha a priapizmust nem lehet gyorsan megszüntetni, csekély annak a valószínűsége, hogy a férfi visszanyeri nemi működését.
A Peyronie-kór kötőszövetes megvastagodás, ami ösz- szehúzódások kialakulásához vezet a hímvesszőn, emiatt merevedéskor az alakja eltorzul.
A Peyronie-kór a felnőtt férfiak betegsége, oka nem ismert. Az összehúzódásokat kialakító fibrózus szövet görbületet okoz a merev hímvesszőn, ami nehézzé vagy lehetetlenné teszi a szexuális behatolást. Az álla
A hímvessző, a prosztata és a herék betegségei
1059
pót fájdalmassá teheti az erekciót. A ftbrózus szövet az erektilis szövetbe is beterjedhet, ami az erekciót teljes mértékben lehetetlenné teszi.
A Peyronie-kór több hónap alatt magától visszafejlődhet. Segíthet mellékvesekéreg-hormon (kortikoszteroid) injekciók adása az érintett területbe. Néhány férfinál ultrahangos kezelések enyhíthetik a tüneteket. Gyakrabban a fibrózus területeket sebészileg kell eltávolítani. A sebészi beavatkozás meggyógyíthatja a betegséget, de néha további hegesedést okoz, ami rontja az állapotot. A sebészi beavatkozás impotenciához is vezethet.
megnagyobbodás
A jóindulatú prosztata-megnagyobbodás a prosztata mirigyének nem rákos jellegű (benignus) daganata.
A jóindulatú prosztata-megnagyobbodás az ötven év feletti férfiak között gyakori. Oka ismeretlen, de valószínűleg közrejátszanak a korosodással járó hormon- szint-változások. A prosztata körbeveszi a húgycsövet, így a növekvő mirigy fokozatosan beszűkíti a húgycsövet. Idővel elzáródhat a vizeletelfolyás útja. Következményképpen a hólyag izmai annyira megnagyobbodnak és megerősödnek, hogy a vizeletet át tudják préselni. Ugyanakkor, prosztata-megnagyobbodás esetén, vi- zeléskor a hólyag nem mindig ürül ki teljesen. Következésképpen a vizelet pang a hólyagban, ami fogékonnyá teszi a férfit fertőzésre és kőképződésre. Az elhúzódó elzáródás károsíthatja a veséket. Prosztatamegnagyobbodásban szenvedő férfiban a vizeletelfo- lyást rontó gyógyszerek (pl. néhány antihisztamin) elzáródást idézhetnek elő.
A jóindulatú prosztata-megnagyobbodás először akkor okoz tüneteket, amikor a megnagyobbodott prosztata már a vizeletelfolyást akadályozza. Eleinte nehéz lehet a férfi számára a vizeletürítés megkezdése. Azt is érezheti, hogy a vizeletürítés nem teljes. Mivel a hólyag sosem ürül ki teljesen, többször kell vizelnie. Gyakrabban kell vizelnie éjszaka (noktúria), és az inger egyre sürgetőbbé válik. A vizeletsugár térfogata és ereje észrevehetően csökken, és a vizelés végén vize- letcsepegés fordulhat elő. Végül is túltelítődhet a hólyag, ami vizeletmegtartási képtelenséget okoz.
Mikor a férfi erőlködik, hogy vizelni tudjon, megrepedhetnek a húgycső és a hólyag kis vénái, s ez vér megjelenését okozhatja a vizeletben. A teljes elzáródás
lehetetlenné teheti a vizelési, ami telítettségérzéshez és jelentős alhasi fájdalomhoz vezet.
A pangás következtében kialakuló hólyagfertőzések a vizelés során égő érzést, valamint lázat okozhatnak. A vizelet visszatartása megemeli a vesékre nehezedő nyomást is, de ritkán okoz maradandó vesekárosodást.
Ha az orvos a tünetek alapján jóindulatú prosztatamegnagyobbodást feltételez, ilyen irányú fizikális vizsgálatot végez. A prosztata végbélen át történő meg- tapintásával általában meg lehet állapítani, hogy megnagyobbodott-e a prosztata. Az orvos azt is tapintja, vannak-e csomók a prosztatán, amik rákot jelezhetnek, és van-e érzékenység, ami az esetleges fertőzés jele.
A vese működésének meghatározására, valamint a prosztatarák szűrésére általában vérvizsgálatokat végeznek. Ez utóbbi vizsgálat során a prosztata-specifikus antigén (PSA) szintjeit mérik. Az eredmények a jóindulatú prosztata-megnagyobbodásban szenvedő férfiak 30-50%-ában mutatnak emelkedett szinteket. Egy ilyen eredmény csupán azt jelenti, hogy további kivizsgálást kell végezni, nem pedig azt, hogy az illetőnek biztosan rákja van.
Esetenként további vizsgálatokra is szükség van. Az orvos használhat katétert, hogy megmérje a vizelés után a hólyagban maradó vizelet mennyiségét. Gyakrabban azonban az orvos az illetőt uroflometerbe vizelted (ez egy olyan eszköz, ami méri a vizelet folyásának sebességét). Ultrahangvizsgálattal megmérhető a prosztata mérete, és tisztázható, hogy a tünetek hátterében fönnáll-e rosszindulatú daganat. Ritkán az orvos endoszkópot (hajlékony tekintőcső) juttat fel a húgy- csövön, hogy megtekintse, vajon a vizeletelfolyás nem valamely egyéb, a prosztata-megnagyobbodástól különböző ok miatt akadályozott-e.
A tüneteket alfa-adrenerg szerekkel lehet enyhíteni, amelyek ellazítják a hólyagkimenetnél lévő izmokat, ilyen a terazoszin és a dexazoszin. A prosztata zsugorítása céljából, illetve a sebészi beavatkozás szükségességének késleltetésére olyan gyógyszerek adhatók, mint a finaszterid, de a tünetek enyhülése ilyenkor három hónapig vagy még tovább tart. Ezen túlmenően, egyéb kezelésre akkor van szükség, ha a tünetek elviselhetetlenekké válnak, a vizeletelvezető rendszer befertőződik, a veseműködés romlani kezd, vagy a vizeletelfolyás teljesen elakad. Ha valaki egyáltalán nem
1060
Férfi egészségügyi problémák
tud vizelni, Foley-katéter behelyezésére van szükség, hogy elvezesse a vizeletet a hólyagból. Bármely fertőzést antibiotikumokkal kezelnek.
Javulás leginkább sebészi beavatkozással érhető el. A leggyakoribb eljárás a prosztata húgycsövön keresztül történő kimetszése (transzuretrális rezekció, TÚR), melynek során az orvos endoszkópot juttat fel a húgycsövön, és eltávolítja a prosztata egy részét. Ezzel az eljárással a hasüreg sebészi megnyitása elkerülhető, és általában gerincvelői érzéstelenítést alkalmaznak. A műtétet követően maximum 5%-ban vizelet-visszatartási rendellenesség marad vissza. Ritkán a férfi impotenssé válik, tágítani kell a húgy- csövét, vagy három éven belül újabb transzuretrális rezekcióra van szüksége. Másik lehetőségként lézerrel ellátott endoszkópot lehet használni a prosztataszövet elégetésére, ami az idegeket jobban megkíméli és kevesebb szövődményt idéz elő. Ennek az eljárásnak hosszú távú következményeit vizsgáló tanulmányok azonban még nem állnak rendelkezésre. Más, újabban kifejlesztett kezelési eljárások során mikrohullámú hőforrás segítségével csökkentik a prosztataszövet mennyiségét, vagy ballonnal tágítják a húgy- csövet.
A prosztatarák rendkívül gyakori, pontos oka azonban nem ismert. Ha a prosztataszövetet a prosztatán végzett sebészeti beavatkozás vagy boncolás után mikroszkóp alatt vizsgálják, a 70 évnél idősebb férfiak 50%-ában, és gyakorlatilag minden 90 évnél idősebb férfiban találnak rákos elfajulást. Legtöbb ezek közül a rákok közül soha nem okoz tüneteket, mert nagyon lassan terjed, bizonyos esetekben viszont a prosztatarák agresszívebben növekszik és mindenfelé szóródik a szervezetben. Habár a betegségben szenvedő férfiak kevesebb, mint 3%-a hal meg emiatt, mégis a prosztatarák az amerikai férfiak második leggyakoribb daganatos haláloka.
A prosztatarák általában lassan fejlődik, és míg nincs előrehaladott állapotban, nem okoz tüneteket. Néha a jóindulatú prosztata-megnagyobbodáshoz hasonló tünetek jelennek meg, köztük vizelési nehézség és gyakori vizelési inger. Ezek a tünetek azért jönnek létre, mert a daganat részlegesen akadályozza a vizelet kifolyását a húgycsövön keresztül. Később a proszta
tarák véres vizeletet vagy hirtelen vizeletelakadást okozhat.
Néhány esetben a prosztatarákot csak akkor kóris- mézik, mikor a csontokba – jellegzetes módon a medencecsontokba, bordákba és gerinccsigolyákba – vagy, veseelégtelenséget okozva, a vesékbe szóródik (metasztatizál). A csontrák gyakran fájdalmas és eléggé elgyengítheti a csontot ahhoz, hogy töréseket okozzon. A rák szóródása után gyakori a vérszegénység. A prosztatarák szóródhat az agyba is, ami epileptikus görcsöket, zavartságot és más szellemi vagy ideggyógyászati tüneteket okoz.
Mivel a prosztatarák ilyen gyakori, sok orvos végez prosztatarák-szűrést, hogy a kórismét korai stádiumban fel tudja állítani, amikor még lehet gyógyítani. Ennek a ráktípusnak legjobb szűrővizsgálati módszere az évente ujjal végzett, végbélen át történő vizsgálat (rektális digitális vizsgálat) és a vérvizsgálat. Az ujjal végzett vizsgálat során az orvos kitapintja a prosztatát. Ha az illetőnek prosztatarákja van, az orvos gyakran csomót tapint. Vérvizsgálattal mérhető a prosztatas-pecifíkus antigén (PSA) szint, egy olyan anyagé, amely prosztatarák esetén általában megemelkedik, bár emelkedett lehet (általában kisebb mértékben) jóindulatú prosztata-megnagyobbodásban szenvedő betegekben is. Ez a vizsgálat nem mutatja ki a prosztatarákok mintegy egy- harmadát (ál-negativ eredmény), és az esetek 60%- ában akkor is rákot mutat, amikor nincs rák (ál-pozitív eredmény).
Habár a szűrővizsgálat növeli a korai felfedezés esélyeit, költséges és szükségtelen diagnosztikus vizsgálatokhoz és ál-pozitív eredmény alapján végzett kezelésekhez is vezethet. Egyes szervezetek, mint az Amerikai Rák Társaság és az Amerikai Urológus Szövetség, mégis ajánlják az évenként végzett PSA-vérvizsgálat szűrővizsgálatként való alkalmazását.
Ha az orvos csomót érez, tovább lehet vizsgálni a prosztatát ultrahangos képalkotó eljárással. Ha az ultrahangvizsgálat is gyanús csomót mutat, az orvos általában számos szövetminta-darabot vesz a prosztatából. Az illető a minták eltávolítása előtt csak helyi érzéstelenítésben részesül, és az eljárás általában nem tesz szükségessé kórházi befektetést. A szövetmintákat mikroszkóp alatt vagy esetleg biokémiai eljárással is vizsgálják. Ezekkel a vizsgálatokkal meghatározható, hogy a rák az agresszív típushoz tartozik-e, amelyik a gyors szóródásra hajlamos, vagy a gyakoribb, lassú nö
A hímvessző, a prosztata és a herék betegségei
1061
vekedésre és szóródásra hajlamos típushoz. Megmutatják azt is, mennyire kiterjedt a rák a mirigyen belül. Az áttétes csontrákokat röntgenvizsgálatokkal vagy csont- szcintigráfiával lehet kimutatni.
Két jellegzetesség alapján határozza meg az orvos a rák kimenetelét és a legjobb kezelést.
- Milyen távolra terjedt a rák? Ha a rák a prosztata mirigyének kis részére korlátozódik, általában sok év telik el, amíg a mirigy körüli területekre és aztán a csontra és a szervezet más részeire terjed.
- Mennyire látszanak rosszindulatúnak a sejtek? Azok a prosztatarák-sejtek, amelyek mikroszkóp alatt elfa- jultabbak, hajlamosak a gyorsabb növekedésre és szóródásra.
A kezelés jelentősen befolyásolja a férfi életvitelét. A nagymérvű sebészi beavatkozás, a sugárterápia, és a prosztatarák kezelésére használt gyógyszerek gyakran okoznak impotenciát, és okozhatnak vizeletmegtartási képtelenséget is. A kezelés kevesebb előnyt biztosít a 70 évnél idősebb, mint a fiatalabb férfiak számára, mivel az idős emberek nagyobb valószínűséggel halnak meg más ok miatt. Sok prosztatarákos férfi, különösen a korai stádiumú, lassan növekvő rákban szenvedő idősek úgy döntenek, legjobb az elővigyázatos várakozás.
Ha egy férfi és az orvosa úgy döntenek, hogy kezelés szükséges, a terápia típusa a betegség kiterjedésétől függ. A prosztatára korlátozódó rákot leggyakrabban sebészi eltávolítással vagy sugárterápiával kezelik. Nemileg aktív férfiakban a rák bizonyos típusainál egy potencia-megőrző, radikális prosztatektomia nevű sebészi beavatkozás alkalmazható. Ez az eljárás, amelyik az idegeket megkíméli, a betegek 75%-ában megőrzi a potenciát. Kevesebb, mint 5%-uk válik képtelenné vizeletének megtartására. Agresszív típusú rák esetén viszont valószínűleg kevésbé lesz sikeres ez az eljárás, a prosztatán kívülre terjedt rák esetén pedig hatástalan.
A prosztatára korlátozódó rákot sugárterápiával is lehet kezelni. Szintén lehetséges ez a választás akkor, ha a rák megtámadott ugyan prosztata-környéki szöveteket, de távolabbi szervekbe nem szóródott. A besugárzást kívülről, nyaláb vagy a prosztatába helyezett radioaktív implantátum formájában végzik.
Előrehaladott, áttétet képző rák nem gyógyítható, de a tüneteket gyakran enyhíteni lehet. Mivel sok prosztatarák növekedése függ az illető tesztoszteronszintjétől, a hormon hatásait gátló kezelés lassíthatja a rákok növekedését. A prosztatarákos férfiak mintegy 80%-a jó
tékony hatást tapasztal a hormongátló kezelés folytán. Gátlásukra az egyik mód gyógyszerek (leuprolid) szedése. Ez a kezelés viszont feltűnő változásokat okoz a férfi szervezetében, köztük csökkent nemi vágyat, impotenciát és emlő-megnagyobbodást (gynecomastiát) okoz. Az előrehaladott betegségben szenvedő férfiak akár egyharmadában is egy éven belül ellenállóvá válhat a rák az ilyen terápiára.
Mindkét here eltávolítása (bilaterális orchiectomia) nagyban csökkenti a tesztoszteronszintet, de egyes férfiak számára a testi és lelki hatások elfogadhatatlanná teszik ezt az eljárást. Ugyanakkor hatékony, nem tesz szükségessé ismételt kezeléseket, kevésbé költséges, mint a gyógyszeres terápia, és nem tesz szükségessé kórházi bennfekvést sem. Fájdalmas, más kezelésre nem reagáló áttétes csontdaganatokat sugárterápiával, vagy daganatzsugorító gyógyszerrel (pl. mesztranollal) lehet kezelni.
A prosztatagyulladás (prosztatitisz) a prosztatamirigy gyulladása.
Általában egy nem azonosítható fertőzés okozza a prosztatagyulladást, de néha bakteriális fertőzés terjed a vizeletelvezető rendszerből a prosztatára. A prosztata fertőzése fájdalmat okoz a lágyékban, a gáttájon (a hímvessző és a végbélnyílás között lévő területen), és a deréktájon, továbbá hidegrázást és lázat vált ki. A férfinak esetleg gyakran és sürgetően kell vizelnie is, valamint vér jelenhet meg a vizeletben. A bakteriális fertőzés a herezacskóra terjedhet, jelentős kellemetlenségérzetet, duzzanatot, bőrpírt és nagyfokú fájdalmat keltve, mikor a területhez hozzáérnek. A fájdalom miatt a beteg impotenciát tapasztalhat.
A prosztatagyulladást gomba-, vírus- és protozoon- fertőzés is okozhatja.
A prosztatagyulladás kórisméje általában a tüneteken és a fizikális vizsgálaton alapul. Mikor az orvos végbélen át végez vizsgálatot, a prosztata duzzadt és érintésre érzékeny lehet. Néha az orvos a vizsgálat során vizelet- vagy folyadékmintát vesz a prosztata préselésével tenyésztés céljára.
Ha a prosztatagyulladást nem fertőzés okozza, a tünetek enyhítésére meleg ülőfürdő, ismételt prosztatamasszázs és gyakori ejakuláció előidézése tanácsos. Fájdalomcsillapító (paracetamol vagy aszpirin) szedé
1062
Férfi egészségügyi problémák
se válhat szükségessé. Székletlágyítók és sok folyadék fogyasztása szintén segíthet a tünetek enyhítésében.
Ha a prosztatagyulladást bakteriális fertőzés okozza, szájon át szedhető trimetoprim-szulfametoxazolt írnak fel 30-90 napos időtartamra. Az antibiotikum rövidebb ideig tartó szedése esetleg csak részlegesen gyógyítja meg a fertőzést, és a krónikus fertőzés fennmaradásához vezet.
A hererák megnagyobbodott herét vagy a herezacskóban daganatos duzzanatot okozhat. A herezacskóban lévő legtöbb duzzanatot nem hererák okozza, a here daganata azonban többnyire rosszindulatú.
A hererák oka nem ismert, de azoknak a férfiaknak, akiknek a heréi 3 éves korig nem szállnak le a herezacskóba, sokkal nagyobb esélyük van hererák kialakulására, mint azoknak, akiknek heréi leszállnak erre a korra. A legtöbb hererák 40 évesnél fiatalabb férfiakban fordul elő.
Négy ráktípus fejlődhet ki a herében: szeminoma, teratoma, embrionális karcinóma, és koriokarcinóma.
A hererák kemény, növekvő duzzanatot hoz létre a herezacskóban, ami fájdalmas lehet. Esetenként a daganaton belül lévő vérér megreped, aminek következménye a duzzanat gyors növekedése, jelentős fájdalmat okozva. A herén lévő tapintható dudort komolyan kell venni, és késlekedés nélkül orvosnak kell megvizsgálni.
A fizikális vizsgálat és az ultrahang segít az orvosnak meghatározni, hogy a duzzanat a heréből szárma- zik-e. Ha a kiemelkedés tömör daganatnak tűnik, különösen, ha a herén van, kis szövetdarabot távolítanak el mikroszkópos vizsgálat számára (biopszia). Az eljárás előtt a beteg helyi érzéstelenítésben részesül, a here nem károsodik.
Hererákos férfiakban a vérben két fehérje szintje (alfa-fötoprotein és humán koriogonadotropin) gyakran emelkedett. A vérvizsgálatokat a rák szűrésére és a kezelés hatásának követésére is lehet használni. Ha a vérszint kezelés után emelkedik, a rák valószínűleg visszatért.
A hererák kezelésének első lépése az egész here sebészi eltávolítása. A másik herét nem távolítják el, hogy a férfinak megfelelő férfi-hormonszintjei legyenek és termékenyítőképes maradjon. A daganatok bizo
nyos típusainál esetleg a hasüregben lévő nyirokcsomókat is eltávolíthatják, mivel a rák először általában arra terjed.
A kezelés sugárterápiából, valamint sebészi beavatkozásból áll, különösen szeminoma esetén. A sugárzást általában a hasüregben, a mellkasban és a nyakon lévő nyirokcsomókra irányítják, hogy megpróbálják elroncsolni a szóródott ráksejteket.
A már szóródott hererákot gyakran sebészi beavatkozás és kemoterápia kombinációjával kezelik. A kilátások a daganat típusától és kiterjedésétől függenek. A szeminomában, teratomában, vagy embrionális karci- nómában szenvedő férfiak több, mint 80%-a él még 5 évig vagy tovább. A rákkezelés egyik nagy eredménye, hogy a legtöbb, áttétet képzett hererákot ilyen hatékonyan tudják gyógyítani. A ritka, rendkívül rosszindulatú koriokarcinómában még az 5 éves túlélés is nagyon kevés betegnek adatik meg.
A herecsavarodás (torzió) a here megcsavarodása az ondózsinóron.
A herecsavarodást az ondózsinór vagy a herét borító hártya rendellenes fejlődése okozza. Általában a nemi érés és kb. 25 éves kor között lép fel, habár bármely életkorban előfordulhat. A herecsavarodás felléphet megerőltető tevékenység után, vagy nyilvánvaló ok nélkül is.
Azonnal súlyos fájdalom és duzzanat lép fel a herezacskóban, melyet hányinger és hányás kísér. Az orvos a diagnózist a vizsgálati eredményekre és a beteg által elmondott tünetekre alapozza. Az állapot kóris- mézésére az orvos másik lehetőségként radioaktív képalkotó eljárást használhat, ezen vizsgálat eredményei viszont nem mindig megbízhatóak. Gyakran előnyben részesítik a színes Doppler-ultrahangvizsgálatot, amelyik egyszerre mutatja a hereszövetet és a véráramlást.
A megcsavarodott ondózsinór elzárja a here vérellátását. így a here megmentésére egyetlen remény az ondózsinór csavarulatát a tünetek fellépését követő 24 órán belül megszüntető sebészeti beavatkozás. A sebészi beavatkozás során általában a másik here helyzetét biztosítani kell, hogy megelőzzék a másik oldalon létrejövő csavarodást.
Lágyéksérvben a belek egy nyíláson keresztül a hasfalon át a lágyékcsatornába nyomulnak (ez az az út,
A hímvessző, a prosztata és a herék betegségei
1063
Herecsavarodás
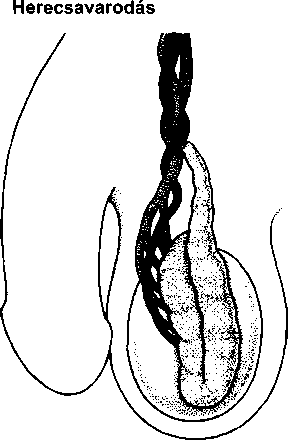
amelyen keresztül a herék közvetlenül születés előtt a hasüregből a herezacskóba leszállnak).
Ha a sérv oka az, hogy a nyílás születéskor lazább vagy gyengébb a normálisnál, veleszületett vagy indi- rekt sérvnek nevezik. Ha a bél a lágyékcsatoma alapjában lévő kisebb ellenállású ponton tör át, szerzett vagy direkt sérvnek nevezik.
A lágyéksérvek mindkét típusában, a belek lenyomódhatnak a herezacskóba, ami általában fájdalmatlan kidudorodást hoz létre a lágyékon és a herezacskóban. A kidudorodás megnagyobbodhat, ha a férfi feláll, és megkisebbedhet, ha lefekszik, mivel a sérvtartalom a gravitációnak megfelelően oda-vissza csúszkál. Sebészeti helyreállító műtétet lehet ajánlani a sérv méretétől és az általa okozott kellemetlenségtől függően. Ha a belek egy része beszorul a herezacskóba, a vérellátás megszűnhet, és a bél ezen része esetleg elhal. Ebben az esetben sürgős sebészeti beavatkozást végeznek, a belet a lágyékcsatomából kihúzzák és beszűkítik a nyílást, hogy a sérv ne újulhasson ki.
rendellenességei
A mellékhere- és heregyulladás (epididymo- orchitis) a mellékhere és a here gyulladása. Lehet hólyagfertőzés, nem-specifikus húgycsőgyulladás, kankó (gonorrhoea), prosztataműtét vagy valamely eszközös beavatkozás, mint húgycső-katéterezés szövődménye. A here duzzadttá, fájdalmassá válik, és meleg lehet. A herezacskóban általában folyadék jelenik meg. A beteg esetleg belázasodik. A kezelés általában valamely antibiotikum szedése, ágynyugalom, a herezacskóra helyezett jegelés és a herezacskó alátámasztása. Paracetamol vagy más fájdalomcsillapító szükséges lehet. Esetenként tályog (gennygyülem, abszcesszus) alakul ki, ami lágy duzzanatként tapintható a herezacskóban. Általában magától megnyílik, de esetenként sebészi folyadék-elvezetésre (punkcióra) van szükség.
A mumpsz vírus okozta fertőzés, általában gyermekek betegsége, ha a mumpszot felnőtt kapja el, akkor a
1064
Férfi egészségügyi problémák
Lágyéksérv
Lágyéksérvben valamely bélkacs a hasfalon lévő egyik nyíláson át a lágyékcsatornába nyomul, abba a csatornába, amelyen keresztül a herék a herezacskóba leszálltak.
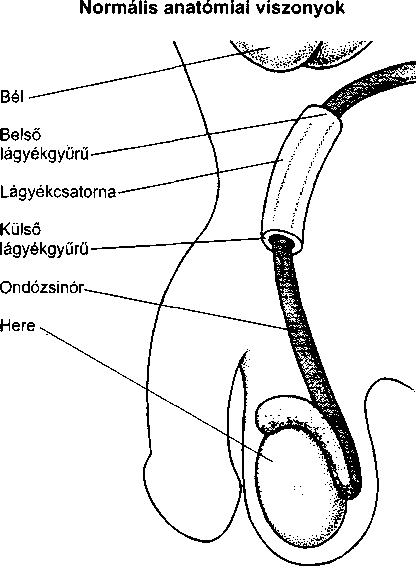
Bélkacs
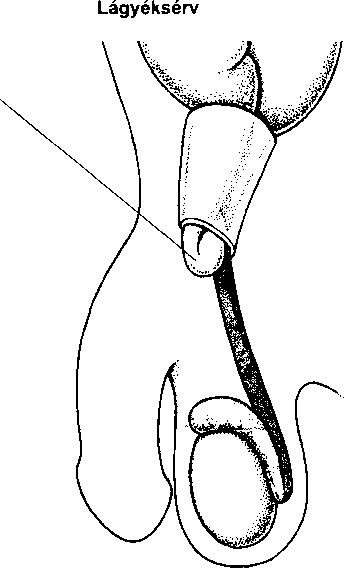
heréi is begyulladhatnak. A betegség fájdalmas duzzanatot okoz, ami maradandóan károsíthatja a herék spermiumtermelő képességét.
A vízsérv (hidrokele) folyadékgyülem a heréket fedő hártya alatt, ami az egyik here lágy duzzanatát okozza. Az állapot jelen lehet már születéskor, vagy kifejlődhet később az élet során. A hidrokele gyakran fájdalmatlan, de lehet olyan nagy, hogy a kellemetlenség megszüntetésére esetleg sebészi eltávolítás ajánlott.
A hematokele vérgyülem, ami általában a herét ért sérülést követően alakul ki. Néha kezelés nélkül felszívódik a vér, de nagy hematokelék gyakran sebészi eltávolítást tesznek szükségessé.
A spermatokele spermiumokat tartalmazó folyadékgyülem, ami a mellékhere közelében helyezkedik el. A naggyá, vagy zavaróvá váló spermatokelét műtéttel távolítják el.
A varikokele megnyúlt, megvastagodott, hernyószerű vénák tömege a herezacskóban, olyanok, mint a visszértágulat. A varikokele általában a herezacskó bal oldalán fordul elő, és olyan tapintatú, mint egy zacskó hernyó. Az elváltozás feltűnő, mikor a férfi áll, de mikor lefekszik, általában eltűnik, mert csökken a megnagyobbodott vénákban folyó vér nyomása. A variko- kelét sebészileg korrigálhatják, ha emiatt a herezacskó kényelmetlen feszítő érzést okoz, vagy ha rontja a megtermékenyítő képességet.
1065
![]()
![]()
Az impotencia (erekciós zavar) az erekció kezdetének vagy fenntartásának képtelensége a közösülési kísérletek legalább 50%-ában, vagy a közösülési kísérletek kezdeményezésének hiánya.
Impotenciát általában érrendszeri károsodás, idegrendszeri rendellenességek, gyógyszerek, a hímvessző rendellenességei, vagy a nemi érdeklődést befolyásoló lelki problémák okoznak.A A testi okok gyakoribbak idősebb, a lelki okok gyakoribbak fiatalabb férfiaknál. Az impotencia a korral gyakoribbá válik, mégsem tekinthető az öregedés részének. Ezzel szemben olyan okok bújnak meg a háttérben, melyek idősebb férfiak között gyakran előfordulnak. A 65 éves férfiak kb. 50%-a és a 80 éves férfiak 75%-a impotens.
Mivel a himvesszőnek megfelelő véráramlásra van szüksége az erekció létrejöttéhez, a véredény-rendelle- nességek, például az érelmeszesedés (ateroszklerózis), impotenciát okozhatnak. Impotenciát okozhat vérrög vagy érsebészeti beavatkozás is, amely rontja a hímvessző vérátáramlását. A normális idegi és hormonális működésű impotens férfiak 75%-ában megfelelően áramlik a vér a hímvesszőbe, de túl gyorsan folyik onnan el.
A hímvesszőhöz és a hímvessző irányából futó idegeket ért károsodás is létrehozhat impotenciát. Ilyen károsodás több ok következménye lehet, pl. sérülés, cukorbetegség, szklerózis multiplex, gutaütés és gyógyszerek. A cukorbetegség környéki idegkárosodást (perifériás neuropátiát), egy sajátságos idegkárosodást okoz, ami – különösen idősekben – az impotencia nagyon gyakori oka.B Az alkoholizmus is hasonló környéki idegkárosodáshoz vezet. A gerinc alsó részének megbetegedése, valamint végbélen és a prosztatán végzett sebészeti beavatkozás is károsíthatja a hímvessző idegeit.
Becslések szerint az impotencia kialakulásában az esetek 25%-ában gyógyszerek játszanak közre, különösen idős emberekben, akik általában több gyógyszert szednek. A leggyakrabban impotenciát okozó gyógyszerek közé tartoznak a magas vérnyomás elleni gyógyszerek, antipszichotikumok, antidepresszánsok, egyes nyugtatok, cimetidin és lítium. Alkohol is okozhat impotenciát.
Olykor hormonális zavarok okozzák az impotenciát, például az alacsony tesztoszteronszint. A korosodással együtt megjelenő alacsony férfi-hormonszinthez álta
lában azonban inkább a nemi hajtóerő (libidó) csökkenése kapcsolódik.
Bizonyos lelki tényezők, mint levertség, teljesítményre irányuló szorongás is vezethetnek impotenciához, akárcsak a nemi élet miatt érzett bűntudat, vagy a meghittségtől való félelem, és a bizonytalan nemi irányultság.* *
A beteg általában elmondja orvosának erekciós problémáit. Ezután az orvos a tünetekről kérdez, hogy biztos legyen benne, valóban impotencia a baj, nem pedig más hibás nemi működés (pl. magömléssel kapcsolatos problémák). Az orvos megkérdezi, társul-e a nemi vágyhoz a nemi közösüléshez elégséges erekció elérésének képessége, és hogy a férfinak van-e erek- ciója alvás alatt vagy reggel, ébredéskor. Ezekre a kérdésekre adott válasz segít meghatározni az orvosnak, hogy az impotencia testi vagy lelki problémából ered-e.
Az orvos kikérdezi a beteget az ereken, medencén, végbélen vagy a prosztatán végzett bármely esetleges sebészeti beavatkozásról is. Megfigyeli a férfi nemi jellegekben – mint a mell, a here és a hímvessző méretében – bekövetkezett bármely változást, és a szőrzet, a hang vagy a bőr elváltozásait. Az orvos feltárhatja a lehetséges lelki problémákat, mint a szorongást vagy a depressziót. Bármely feszültséggel teli helyzet, mint a nemi partner váltása, illetve a társkapcsolatokkal vagy a munkával kapcsolatos problémák is fontos tényezők lehetnek. Az orvos kérdéseket tesz fel arra vonatkozólag, hogy az illető használ-e vényköteles és nem vényköteles gyógyszereket, illetve törvényellenes drogokat és alkoholt.
Vérmintákat vesznek a teljes tesztoszteronszint és a biológiailag elérhető (hasznosítható) tesztoszteron mérésére. A tesztoszteron hiánya impotenciát, emlő-megnagyobbodást (gynecomastia), a fanszőrzet elvesztését és kisebb, puhább heréket okozhat. A vérnyomást a lábakon mérve a medencében és a lágyékon lévő, a hímvesszőket vérrel ellátó artériák betegsége deríthető ki.
▲ lásd a 422. oldalt
■ lásd a 336. oldalt
★ lásd a 422. oldalon lévő táblázatot
1066
Férfi egészségügyi problémák
Az orvos meghatározhatja azt is, normálisnak tűnik-e a hímvessző idegellátása.
Más vizsgálatokkal egyéb gyakori, impotenciához vezető betegségek deríthetők ki. A vérsejtszámlálás például kimutathat vérszegénységet vagy fertőzést, a vércukor (glükóz)- vagy glikozilált hemoglobin-vizsgálat felfedhet cukorbetegséget, és a pajzsmirigy-ser- kentő hormon (TSH) meghatározása kimutathat pajzsmirigy túl- vagy alulműködést.
A hímvessző erei ultrahanggal is vizsgálhatóak. Egy másik vizsgálat során artériákat tágító szereket adnak a hímvesszőbe injekció formájában. Ha az injekció nem eredményez erekciót, vagy ha a férfi nem tudja fenntartani az erekciót, akkor a hímvessző vénái áteresztők lehetnek és nem tudják megtartani a vért a hímvesszőben.
Az impotencia általában sebészi beavatkozás nélkül kezelhető. A választandó kezelés fajtája függ az impotencia okától és az illető életvitelétől.
A lelki ok miatt impotens férfiak számára kidolgozott gyakorlat a három fokozatú érzetfókuszáló technika. Ez a technika bensőséges kapcsolatra és érzelmi melegségre buzdít, kisebb hangsúlyt fektetve a közösülésre, mint a társkapcsolat felépítésére. Az első fokozat cirógatásból áll: a partnerek arra összpontosítanak, hogy örömet szerezzenek egymásnak anélkül, hogy megérintenék egymás nemi szerveit. A második fokozat megengedi a partnerek számára, hogy megérintsék a nemi szerveket és más erogén zónákat, de a közösülés tilos. Mindkét partner az együttlét minden fokozatában megnyugvást ér el, mielőtt továbblépnének a következő fokozatra. Ha ez a technika nem eredményes, pszichoterápia vagy szexuális viselkedésterápia lehet megfelelő. Ha depressziós az illető, gyógyszeres kezelés vagy tanácsadás segíthet.
Egyes gyógyszerek javíthatják az impotenciát, de egyik sem megbízhatóan hatékony. A johimbin nem hatékonyabb a placebónál (hatástalan anyagnál). A tesz- toszteron-pótló terápia jó hatású azoknál a férfiaknál, akiknek impotenciája vagy nemi hajtóerejének csökkenése rendellenesen alacsony tesztoszteronszintekből ered. A tesztoszteront injekció formájában lehet beadni, általában hetente, vagy lehet alkalmazni bőrtapasz formájában is. Ez a gyógyszer okozhat azonban mellékhatásokat, pl. prosztata-megnagyobbodást és túlzott vö- rösvértest-termelést, ami gutaütéshez vezethet.
Erekció elérésére és fenntartására gyakran használnak leszorító és vákuumos eszközöket, habár ezek vérzési rendellenességekben szenvedő és alvadásgátló szereket szedő férfiak számára nem megfelelőek. A le
szorító eszközöket – úgy mint fémből, gumiból vagy bőrből készült pántokat vagy gyűrűket – a hímvessző alapjára helyezik, hogy a vér elfolyását lassítsák. Ezeket az orvosilag tervezett eszközöket orvosi rendelvényre meg lehet vásárolni gyógyszertárakban, de a péniszgyűrűnek nevezett, olcsó változatokat meg lehet venni szexuális segédeszközöket forgalmazó üzletekben is. Enyhe impotenciában a leszorító eszköz önmagában is hatékony lehet.
A vákuumos eszközök – melyek egy üres üregből és fecskendőből, szivattyúból, vagy elvezető csőből állnak – ráillenek a petyhüdt hímvesszőre. A fecskendő vagy szivattyú használatával vagy az elvezető csövön át létrehozott szívással enyhe vákuumot hoznak létre. A vákuumszívás segít vért vinni a hímvessző artériáiba. Mikor a hímvessző feláll, leszorító eszközt alkalmaznak, hogy megakadályozzák a vér elfolyását a vénákon át. Az eszközök ilyen együttese segíthet 30 percig tartó erekciót fenntartani egy egyébként impotens férfinál.
Esetenként a leszorító eszköz magömléssel kapcsolatos problémákat eredményez, különösen ha túl szoros. Biztonsági okokból 30 perc után el kell távolítania az eszközt. A vákuumos eszköz sérüléseket okozhat, ha túl gyakran használják, végső soron azonban mindkét eszközt biztonságosnak tartják.
Az impotencia bizonyos gyógyszerek injekcióival kezelhető, melyeket a beteg maga ad be a hímvessző erektilis testjeibe (korpusz kavemózumokba). Az injekció beadását követő 5-10 percen belül jelenik meg erekció, és 60 percig tarthat. A lehetséges mellékhatások közé sérülés és fájdalom tartozik. Az injekciók okozhatnak fájdalmas, hosszan fennálló erekciót (pri- apizmust) is.A
Ha az impotencia más kezelésekre nem javul, állandó pénisz-implantátum vagy protézis segíthet. Az állandó eszközök különösen eredményesen használhatók cukorbetegség okozta hosszan fennálló impotencia esetén. Számos fajta implantátum és protézis létezik, amelyet műtéttel kell behelyezni. Az egyik ilyen eszköz kemény rudakból áll, melyeket a hímvesszőbe helyeznek állandó erekció létrehozása céljából. Egy másik egy felfújható tömlő, amit a hímvesszőbe helyeznek be: közösülés előtt a férfi felfújja a ballont. Egy ilyen műtét általában három napos kórházi ellátást tesz szükségessé és hat hetes felépülési idővel jár.
A hímvessző vérellátásának helyreállítását célzó műtéteket egyenlőre csak kísérleti jelleggel végeznek.
▲ lásd az 1058. oldalt
22. RÉSZ
1067
kérdések
Külső nemi szervek • Belső nemi szervek • Nőgyógyászati kivizsgálás
Nemi érés (pubertás) • Menstruációs ciklus
- Menopauza 1077
- Gyakori nőgyógyászati problémák 1080
Kismedencei fájdalom • A hüvely és a külső nemi szervek gyulladása • Kismedencei gyulladás • Miómák • Premenstruációs tünetegyüttes • Fájdalom a menstruáció alatt
- A vérzés elmaradása és rendellenességei 1087
Amenorrea • Korai menopauza • Szervi elváltozás okozta vérzés • Diszfunkcionális méh- vérzés
- Policisztás ovárium szindróma 1091
- Endometriózis 1092
- Az emlő betegségei 1095
Emlőfájdalom • Ciszták • Fibrocisztás emlőbetegség • Rostos csomók a mellben • Az emlőbimbó váladékozása • Az emlőgyulladás és az emlőtályog • Mellrák • Az emlőbimbó Paget-kórja • Cystosarcoma phylloides
- A női nemi szervek rákja 1108
Méhtestrák • Méhnyakrák • Petefészekrák • Vulvarák • Hüvelyrák • A petevezető rákja • Hólyagos üszög
- Meddőség 1114
A sperma rendellenességei • Az ovuláció rendellenességei • A petevezető rendellenességei • A méhnyak rendellenességei • Ismeretlen tényezők • Megtermékenyítési eljárások
- Családtervezés 1119
Fogamzásgátlás • Fogamzásgátló tabletták • Barrier típusú fogamzásgátló eszközök • Megszakított közösülés • Ciklus-módszerek • Fogamzásgátló implantátumok • Fogamzásgátló injenkció • Méhen belüli eszközök (IUD) • Sterilizáció • Terhességmegszakítás
- Genetikai rendellenességek kimutatása 1129
Családi kórelőzmény • Hordozók kiszűrése • Prenatális diagnosztika • Prenatális szűrővizsgálatok és méhen belüli diagnosztika
- Terhesség 1136
Fogamzás • Beágyazódás és a méhlepény fejlődése • Az embrió fejlődése • A szülés várható időpontjának kiszámolása • A terhesség kimutatása • A szervezet változásai a terhesség alatt • Terhesgondozás
- Veszélyeztetett terhesség 1145
Rizikófaktorok, a terhesség előtt • Rizikófaktorok a terhesség alatt
- Terhességi szövődmények 1152
Spontán vetélés és halvaszülés • Méhen kívüli terhesség • Vérszegénység • Rh-inkompatibilitás • Idő előtti lepényleválás • Elölfekvő lepény (placenta previa) • Terhességi vészes hányás • Preeklampszia és eklampszia • Bőrkiütés
1068
Nőgyógyászati egészségügyi kérdések
- Terhességi szövődményt okozó betegségek 1160
Szívbetegség • Magas vérnyomás • Vérszegénység • Vesebetegség • Fertőző betegségek
- Cukorbetegség • Pajzsmirigybetegségek
- Májbetegség • Asztma • Szisztémás lupusz eritematózus • Reumatoid artritisz • Miaszténia grávisz • Idiopátiás trombocitopéniás purpura
- Műtéti beavatkozás a terhesség során
- Gyógyszerszedés a terhesség alatt 1167
- Szövődmények a vajúdás és a szülés során 1178
Idő előtti burokrepedés • Koraszülés • Túlhordás és túlérettség • Elhúzódó vajúdás • A szívfrekvencia rendellenességei • Légzészavarok • A magzat rendellenes fekvése • Ikrek • A váll elakadása • Köldökzsinór előesés • Magzatvíz embólia • Méhvérzés
- A szülés utáni időszak 1184
Mi várható a szülés után • Szülés utáni fertőzések • Szülés utáni vérzés • A méh kifordulása
- Vajúdás és szülés 1172

A külső női nemi szerveknek (genitáliáknak) két funkciójuk van – lehetővé teszik az ondó bejutását a szervezetbe és védik a belső nemi szerveket a fertőző organizmusokkal szemben. Mivel a női nemi szervek a külvilág felé nyitottak, betegségkeltő mikroorganizmusok (patogének) juthatnak be és nőgyógyászati fertőzéseket okozhatnak. Kórokozók átvitele általában a nemi élet során történik.
A belső nemi szervek egy csatornát képeznek (genitális traktus). Ez a csatorna a petefészkektől (ováriumok- tól), ahonnan a petesejtek kiszabadulnak, fut a petevezetékeken keresztül, ahol a petesejt megtermékenyítése történhet, az anyaméhen át, ahol az embrió magzattá fejlődhet, a szülőcsatomáig (hüvely, vagina), melyen át végül is a teljesen kifejlett újszülött megszületik. A spermiumok felfelé haladhatnak a csatornán, a petesejtek pedig lefelé.
A külső nemi szerveket (vulvát) a nagyajkak (labia majora) határolják, melyek viszonylag nagyok és vastagok; férfiban a herezacskónak felelnek meg. A nagyajkakban izzadtság- és faggyúmirigyek vannak (glan-
dulaea sebaceae, ejtsd: glandulé szebáceé); a nemi érés után szőr fedi őket. A kisajkak (labia minora) lehetnek nagyon kicsik, vagy akár 5 cm szélesek is. Közvetlenül a nagyajkakon belül fekszenek, körülveszik a hüvely és a húgycső nyílását. A hüvely külső nyílását hüvelybemenetnek (introitus vaginae, ejtsd: introitusz vaginé) nevezik, a nyílás alatti félhold alakú területet pedig a nagyajkak fékjének (frenulum). A hüvelybemenet mögötti kis vezetéken keresztül a Bartholin-mirigyek izgalom hatására nyákot (mucus, ejtsd: mukusz) választanak ki, ami a síkosságot biztosítja közösülés alatt. A vizeletet a hólyagból a külvilágba vezető húgycső (ure- tra) nyílása a hüvely felett van.
A két kisajak találkozik a csiklónál (clitoris, ejtsd: klitorisz), egy kis, érzékeny kiemelkedésnél, ami férfiban a hímvesszőnek felel meg. A csiklót egy bőrredő (preputium clitoridis, ejtsd: prepucium klitoridisz) fedi a hímvessző végén lévő fitymához hasonlóan. A csikló, akár a hímvessző, izgalomra nagyon érzékeny és erektilissé válhat.
A nagyajkak hátul a gátnál (perineum) találkoznak, a hüvely és a végbélnyílás között lévő kötőszövetes, izmos területen. A gátat és a nagyajkakat fedő bőr
Női nemi szervrendszer
1069
(külhám, epidermis, ejtsd: epidermisz) hasonló a test többi részén lévő bőrhöz – vastag, száraz és pikkelyesen hámlóvá válhat. Ezzel ellentétben a kisajkakat és a hüvelyt nyálkahártya fedi; habár a belső rétegei szerkezetileg hasonlóak a külhámhoz, a felszínét nedvesen tartja a mélyebb rétegek vérereiből származó, a szöveteken áthaladó folyadék. Gazdag erezettsége miatt rózsaszínűnek látszik.
A hüvelyi bemenetet a szűzhártya (hymen) veszi körül. Szüzekben a szűzhártya fedheti teljesen a nyílást, de általában feszes gyűrűként veszi azt körbe. Mivel a szűzhártya feszessége különböző fokú a nők között, a szűzhártya berepedhet az első közösülési kísérlet során, vagy lehet olyan lágy és hajlékony, hogy nem reped meg. Nem szüzekben a szűzhártya általában kis, szabadon álló szövetrészekként jelenik meg, melyek a hüvelynyílást veszik körül.
Általában a hüvely elülső és hátulsó fala érintkezik, úgy, hogy a hüvelyben nincs üres tér, kivéve, ha nyitva van – például vizsgálat vagy közösülés alatt. Felnőttben a hüvely ürege 6-10 cm hosszú. A hüvely alsó harmadát izmok veszik körül, melyek szabályozzák az átmérőjét. A hüvely felső kétharmada ezen izmok fölött helyezkedik el és könnyedén nyújtható. A méhnyak (cervix) a hüvely csúcsában van. A nő szaporodóképes évei alatt a hüvely nyálkahártya-borításának felszíne barázdált. A nemi érés előtt és a menopauza után (ha a nő nem szed ösztrogéneket), a nyálkahártya sima.
A méh (uterus, ejtsd: uterusz) körte alakú szerv a hüvely felett. A hólyag mögött és a végbél előtt helyezkedik el, és hat szalag rögzíti a helyén. A méh két részre oszlik: a méhnyakra (cervix) és a méhtestre (corpus, ejtsd: korpusz). A méhnyak, a méh alsó része, a hüvelybe nyílik. Ott, ahol a nyak kapcsolódik a testhez, a méhtest általában előrehajlik. A szaporodóképes évek alatt a méhtest kétszer olyan hosszú, mint a nyak. A méhtest nagyon izmos szerv, amely meg tud nagyobbodni, hogy a magzatot befogadja. Izmos falai a szülés során összehúzódnak, hogy a magzatot a rostos méhnyakon és a hüvelyen keresztül kinyomják.
A méhnyakon átvezető csatorna lehetővé teszi az ondósejtek bejutását a méhbe, és a menstruációs folyadék kijutását. A nő menstruációs időszakát és a pete-
Külső női nemi szervek
![]()
![]()
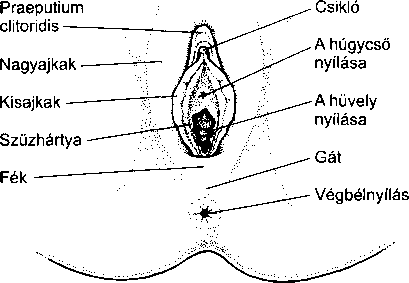
érés idejét kivéve, a méhnyak általában jól működő akadály a baktériumok ellen. A méhnyakban lévő csatorna olyan szűk, hogy megakadályozza terhesség során az embrió kicsúszását – de vajúdáskor kitágul, hogy átengedje a magzatot. Nőgyógyászati vizsgálat során az orvos látja a méhnyaknak a hüvely felső végébe nyúló részét. Akár a hüvelyt, a méhnyaknak ezt a részét is nyálkahártya fedi, de a méhnyak nyálkahártyája sima.
A méhnyakcsatomát nyálkatermelő mirigyek bélelik. Ez a nyák sűrű és közvetlenül az ovuláció előttig, amikor a petefészekből kiszabadul egy petesejt, az ondósejtek számára áthatolhatatlan. Ovuláció idején a nyák állaga úgy változik meg, hogy az ondósejt át tud úszni rajta, lehetővé téve a megtermékenyítést. Ugyanekkor a méhnyak nyáktermelő mirigyei 2-3 napig képessé válnak az élő ondósejtek tárolására. Ezek az ondósejtek később felfelé tudnak mozogni a méhtesten keresztül a petevezetékig, hogy megtermékenyítsék a petesejteket, így az ovuláció előtt egy vagy két nappal megtörtént közösülés terhességhez vezethet. Mivel a nők egy része nem állandó időközökben ovulál, a terhesség az utolsó menstruációs időszakot követően különböző időközökön belül következhet be.
1070
Nőgyógyászati egészségügyi kérdések
Belső női nemi szervek
Szemérem-
csont
Oldalnézet
Hólyag
Méhnyak
Húgycső
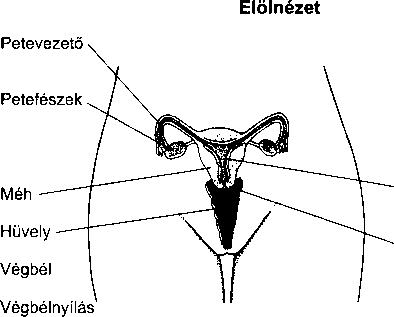
Méhnyálka- hártya
Méhnyak
A méhtestet bélelő nyálkahártya (endometrium) minden hónapban megvastagodik a menstruációt követően. A Ha a nő a ciklus során nem esik teherbe, a méhnyálkahártya nagy része lelökődik, ami a havi vérzést eredményezi.
A petevezetők 5-7 cm hosszúak; a méh felső sarkai és a petefészkek között helyezkednek el. Mindkét petevezető vége tölcséralakban kiboltosul, ami nagyobb nyílást biztosit a petefészekből kiszabaduló petesejt bejutására. A petefészkek nem tapadnak a petevezetőkhöz, hanem egy szalagon rögzülnek a közelükben. A petefészkek általában gyöngy színűek, hosszúkásak, és valamivel kisebbek, mint egy tojás.
A petevezetőket bélelő cíliumok (ütemesen mozgó, szőrhöz hasonló nyúlványok a sejteken), és a petevezetők falának izmai lefelé hajtják a petesejtet a petevezetőn keresztül. Ha egy petesejt találkozik egy ondósejttel a petevezetőben, és megtermékenyül, a megtermékenyített petesejt osztódni kezd. Egy négynapos időszakon át a kicsiny embrió tovább osztódik, mialatt
A lásd az 1075. oldalt
■ lásd az 1137. oldalt
lassan lefelé mozog a petevezetőn az anyaméh felé. Az embrió a méh falához tapad, ahol beágyazódik; ezt a folyamatot implantációnak nevezik.®
Minden nőnemű magzatnak 6-7 millió fejlődő petesejtje (oocytája) van a terhesség 20. hetében, és körülbelül kétmillió oocytával születik meg. A nemi érésig csak 300.000-400.000 marad, amelyek el tudják kezdeni az érési folyamatot. A sok ezer oocyta, mely nem megy végig a fejlődési folyamaton, fokozatosan elsorvad. A menopauza idejére mind elvész.
Nőgyógyászati gondozásra a nőknek olyan orvost kell választaniuk, akivel zavartalanul meg tudnak beszélni olyan érzékeny témákat, mint a nemi élet, fogamzásgátlás és terhesség. Az orvos, aki nőgyógyászati gondozást nyújt, ki van képezve úgy családi problémák, mint testi és lelki bajok, valamint szenvedélybetegségek megvitatására és minden információt bizalmasan kezel. Az USA egyes államaiban a törvények megkövetelik a szülő jelenlétét kiskorúak kezelése során (általában 18 éves kor alatt). A nőgyógyászati vizit során az orvos – aki lehet nőgyógyász, belgyógyász, gyermekgyógyász, általános vagy családi orvos -, a nővér vagy a védőnő készen áll, hogy a szaporodásra
Női nemi szervrendszer
1071
és nemi életre, illetve ezek anatómiai hátterére vonatkozó kérdéseket megválaszolja, köztük a biztonságos szexuális módszerekre vonatkozó kérdéseket is.
A nőgyógyászati kivizsgálás egy sor kérdéssel kezdődik (nőgyógyászati kórelőzmény, anamnézis), amelyek általában az orvosi rendelőbe tett látogatás okának tisztázására szolgálnak. A teljes nőgyógyászati anam- nézisbe beletartoznak kérdések arra vonatkozólag, hogy a menstruációs vérzés (menarche) hány éves korban kezdődött el, milyen gyakori, mennyire szabályos, meddig tart, mekkora mennyiségű, és a két utolsó menstruációs vérzés mely időpontban volt. Várhatók kérdések rendellenes vérzésre vonatkozólag is: volt-e túl csekély vagy tűi bőséges vérzés, illetve a rendes menstruációtól eltérő időpontban fordult-e elő. Az orvos rákérdezhet a nemi élet gyakoriságára is, hogy megbecsülje a nőgyógyászati fertőzések, sérülések lehetőségét és a terhesség valószínűségét. Megkérdezi a beteget, hogy alkalmaz-e, vagy akar-e használni valamely fogamzásgátló módszert, szeretne-e erre vonatkozólag tanácsot, vagy egyéb információt kapni. Rögzíti a terhességek számát, előfordulásuk időpontját, kimenetelét és szövődményeit. Az orvos megkérdezi a nőt, érez-e fájdalmat a menstruáció alatt, közösülés során, vagy egyéb körülmények között; ez a fájdalom mennyire jelentős; mi enyhíti. Kérdéseket tesz fel emlővel kapcsolatos problémákra vonatkozólag is: fájdalmat, daganatot, érzékeny területeket, vagy bőrpírt, és emlőbimbó-váladékozást tapasztalt-e az illető. Megkérdezi a nőt, végez-e emlővizsgálatot, milyen gyakran, és van-e szüksége útmutatásra az önvizsgálat technikájára vonatkozólag.
Az orvos áttekinti a nő előző nőgyógyászati betegségének történetét, és általában felveszi a teljes általános orvosi és sebészi kórelőzményt, mely tartalmazza a nem nőgyógyászati jellegű egészségügyi problémákat is. Az orvosnak át kell néznie az összes gyógyszert, amit a nő szed, a vényköteles és a nem vényköteles gyógyszerekkel, tiltott drogokkal, dohánnyal és alkohollal együtt, mivel sok közülük hat a női nemi működésre, akárcsak az általános egészségi állapotra. Fontosak az arra vonatkozó kérdések, hogy az illető szellemileg, testileg, és szexuálisan normális életet él-e. Egyes kérdések a vizeletürítésre összpontosítanak azt tisztázandó, fennáll-e húgyúti fertőzés, vagy esetleg nem tudja tartani vizeletét (inkontinens).
A méhnyakból származó sejtek gyűjtése a Papanicolau-vizsgálat számára
A nők egy része idegenkedik a nőgyógyászati vizsgálattól. Ha ezt előzetesen tudatja az orvossal, akkor az orvos tud rá külön időt szánni, és biztonsággal megválaszolhat minden felmerülő kérdést.
A pácienst általában arra kérik, hogy ürítse ki hólyagját a fizikális vizsgálat előtt, és gyűjtsön vizeletmintát laboratóriumi vizsgálat céljára. Emlővizsgálat történhet a kismedencei vizsgálat előtt, vagy után. A A nő ülő helyzetében az orvos megtekinti az emlőket, lát- e rendellenességet, felszíni egyenetlenséget, megfeszült bőrt, kidudorodást vagy váladékozást. Aztán a nő csípőre, vagy a feje felé tett karokkal ül, vagy fekszik, míg az orvos esetleg mindkét helyzetben lapos tenyérrel áttapintja az emlőket, és külön megvizsgálja a hónaljakat, talál-e megnagyobbodott nyirokcsomót. Megtapintja a nyakat és a pajzsmirigyet is, kidudorodást és rendellenességet keresve.
a lásd az 1099. oldalt
1072
Nőgyógyászati egészségügyi kérdések
Diagnosztikus eljárások a nőgyógyászaiban
| Papanicolau (Pap) -vizsgálat: A méhnyakról sejteket kaparnak le, hogy ellenőrizzék van-e esetleges rák; a vizsgálat általában évente egyszer ajánlott az első közösüléstől, vagy 18 éves kortól kezdve. Az eljárás biztonságos, és csak pár másodpercig tart.
A méhnyak konizációja (conus – biopszia): Egy kúp alakú szövetrészietet távolítanak el a méhnyakból, ami mintegy 1-3 cm hosszú és 2 cm átmérőjű. A vágást lézerrel, elektrokauterrel (hővel), vagy szikével lehet végrehajtani; érzéstelenítésre van szükség. A konizációt általában akkor végzik, ha a biopszia eredménye kóros, a kórisme felállításához, vagy hogy segítségével távolítsák el a beteg területet Kolposzkópia: Tízszeresen nagyító lencsét használnak a méhnyak megtekintésére, rák jeleinek keresése céljából; gyakran akkor kerül rá sor, ha a Papanicolau-vizsgálat rendellenességet jelez. A kolposzkópia fájdalommentes és érzéstelenítést nem tesz szükségessé. Elvégzése néhány percig tart. Endometrialis biopszia: Egy fémből vagy műanyagból készült kis csövet vezetnek a méhnyakon át a méhüregbe. A csövet hátra, előre és körbe mozgatják, külső végén szívást alkalmaznak, hogy a méh belhártyájából (endometriumból) szövetet szakítsanak le és gyűjtsenek össze. A szövetet laboratóriumba küldik, általában rendellenes vérzés okának meghatározása céljából. Az endometriális |
biopsziát végre lehet hajtani a rendelőben. Érzéstelenítést nem tesz szükségessé, olyan érzést kelt, mint a menstruációs görcsök. Biopszia: A méhnyak és a hüvely biopsziáját általában kolposzkópos ellenőrzés mellett végzik, hogy a szövetmintát a legrendellenesebbnek látszó területről vehessék. A külső nemi szervek kis területének biopsziáját általában a rendelőben, helyi érzéstelenítő használatával el lehet végezni; méhnyak biopsziájához általában nincs szükség érzéstelenítésre. Ha rákot feltételeznek, fél cm-nél kisebb szövetet távolítanak el mikroszkópos vizsgálat céljára. Hiszteroszkópia: Egy vékony, körülbelül 1/2 cm átmérőjű csövet vezetnek a méhnyakon át a méhüregbe. A csőben száloptika van, amin fény vezetődik be, hogy a sötét üreget látni lehessen, ezenkívül lehet benne biopsziás eszköz, vagy elektrokauter (hővel működő eszköz, ami szövetek elpárologtatósára szolgál). A rendellenes vérzés forrásából, vagy más rendellenességből mintát lehet venni, el lehet párologtatni, vagy el lehet távolítani. Ezt az eljárást el lehet végezni a rendelőben, vagy kórházban méhnyak-tágítással és küretázzsal együtt. Méhnyak küretázs: Egy kicsi műszert vezetnek a méhnyak csatornájába, hogy szövetet tudjanak lekaparni belőle. Ezt a szövetet kórboncnok (patológus) vizsgálja meg mikroszkóp alatt. Az eljárást általában kolposzkópia során végzik. |
|
Az orvos finoman áttapintja a bordaív és medence közti területet (hasat), daganatot keresve, és azt vizsgálja, hogy megnagyobbodott-e valamelyik szerv, főleg a máj és a lép. Habár kissé kellemetlen lehet, mikor az orvos mélyen benyomja a hasfalat, a vizsgálatnak nem szabad fájnia. A máj és a lép méretét kopogtatással, az üregesen és tompán hangzó területek határainak megállapításával is meg lehet határozni. Nem tapintható rendellenességek azonosításához az orvos hallgatóval (sztetoszkóppal) hallgathatja a belek működését, továbbá valamely esetleges rendellenes zörejt, amit a beszűkült vérereken átfolyó vér kelt.
A kismedencei vizsgálat során a nő a hátán fekszik, behajlított csípővel és térddel, fenekét a vizsgálóasztal szélére helyezve. A legtöbb vizsgálóasztalon van sa- |
rok- vagy térdkengyel, ami segít a nőnek megtartani ezt a testhelyzetet. Ha egy nő – miközben kismedencei vizsgálat történik – meg akarja azt figyelni, az orvos tükröt biztosíthat e célra, magyarázatot vagy ábrákat is adhat. A nő időben tudassa az orvossal, hogy szeretné ezt a fajta tájékoztatást. A medence vizsgálatát az orvos a külső nemi szervek területének megtekintésével kezdi, megfigyeli a szőrzet eloszlását, és bármilyen elváltozást: elszíneződést, váladékozást, vagy gyulladást. Ez a vizsgálat megerősítheti, hogy minden rendben van, vagy utalhat hormonális problémákra, rákra, fertőzésekre, vagy erőszakos külső behatásokra.
Az orvos kesztyűben, ujjal szétnyitja az ajkakat, hogy megvizsgálja a hüvely bemenetét. Felmelegített, vízzel sikamlóssá tett speculumot használva (fém, |
Női nemi szervrendszer
1073
Laparoszkópia: Vékony, száloptikát tartalmazó csövet vezetnek a hasüregbe a köldök alatt ejtett metszésen keresztül. Szén-dioxidot használnak a has felfújásához, hogy az egész has és a medence szerveit tisztán lehessen látni. A laparoszkópiát gyakran a medencei fájdalom, meddőség és más nőgyógyászati problémák okainak meghatározására használják. A laparoszkópiát, más műszerekkel együtt biopsziavétel, sterilizálási eljárás (meddővé tétel) és más sebészeti eljárások elvégzésére lehet használni; petesejt is nyerhető vele mesterséges megtermékenyítés céljára. Ezt az eljárást kórházban végzik és érzéstelenítést tesz szükségessé; kisebb beavatkozások esetén helyi érzéstelenítést használnak, de gyakrabban kerül sor általános érzéstelenítésre (altatásra).
Tágítás és küretázs: A méhnyakat fém rudak segítségével kitágítják (dilatálják), hogy egy kanál alakú eszközt tudjanak bevezetni a méh nyálkahártyájának lekaparása céljából. Ezt az eljárást a biopszia által felvetett endometriális rendellenesség kórismézésére. vagy inkomplett vetélés kezelésére alkalmazzák. Az inkomplett vetélés esetén a körethez műanyag csövet használnak, melynek külső végén szívást alkalmaznak. A tágítást és a küretázst gyakran kórházban végzik, általános érzéstelenítés mellett (altatásban).
A Douglas-üreg punkciója: A hüvely falán keresztül, közvetlenül a méhnyak mögött tűt vezetnek a medence üregébe; általában vérzést keresnek, ha méhen kívüli (ektópiás) terhességet feltételeznek. A Douglas-punkciót gyakran a felvételi osztályon végzik, érzéstelenítés nélkül.
Hiszteroszaipingográfia: Röntgenárnyékot adó kontrasztanyag méhnyakon keresztül történő befecskendezése után röntgenfelvételeket készítenek a méhüreg és a petevezetők körvonalazása céljából; gyakran végzik meddőség okának kiderítésére végzett vizsgálatok részeként. A vizsgálatot a rendelőben végzik. Kellemetlen érzést, görcsöt okozhat, emiatt nyugtatót adhatnak.
Ultrahangvizsgálat: Nem hallható, magas frekvenciájú hanghullámokat irányítanak a vizsgált területre a hasfalon, vagy a hüvelyen keresztül. A belső struktúrákról visszaverődött hullámok idő- és térbeli eloszlása megjeleníthető képernyőn, segít megállapítani a magzat állapotát és méretét, segít a magzati rendellenességek, többes terhességek, petevezetöben beágyazódott terhességek, daganatok, ciszták, vagy a medencei szervek más rendellenességeinek diagnosztizálásában. Az ultrahangvizs- gálat fájdalmatlan. Használatos amniocen- tézishez (az amnionüreg megszúrásához magzati sejtek gyűjtése céljából) és más mintagyűjtő eljárásokhoz is.
vagy műanyag eszköz, amely eltartja egymástól a hüvely falait) az orvos megvizsgálja a hüvely mélyebb területeit, és a méhnyakat. A méhnyakat alaposan megvizsgálja irritáció és rák jeleit keresve. A Papanicolau (Pap) -vizsgálat kivitelezéséhez az orvos sejteket kapar le a méhnyak felszínéről, egy kicsi, fából készült applikátor segítségével, ami nagyon hasonlít a nyelv leszorításához használt spatulához (nyelv- lapochoz). Aztán egy kis, sörtés kefét alkalmazhatnak, hogy mintát nyerjenek a méhnyak csatornájából. Ezeket az eljárásokat lehet érezni, de nem fájdalmasak. A kefével, vagy a fa applikátorral eltávolított sejteket üveg tárgylemezre kenik, lefújják rögzítővel, és a laboratóriumba küldik, ahol mikroszkóppal vizsgálják, méhnyakrák jeleit keresve.A. A Papanicolau-vizsgálat a
legjobb módszer a méhnyakrák kimutatására, mellyel az ilyen rákok 80-85%-a felismerhető, még a legkorábbi stádiumban is. A vizsgálat akkor legpontosabb, ha a nő a vizsgálat előtt legalább 24 órával nem végez hüvelyöblítést, és nem használ hüvelyi gyógyszereket.
Ha az orvos más problémákat feltételez, további vizsgálatokat végez. Ha például fertőzést feltételez, tamponnal letörli a hüvelyt és a méhnyakat, kis meny- nyiségű hüvelyi folyadékot nyer, hogy elküldje a laboratóriumba tenyésztésre, és mikroszkópos kiértékelésre.
▲ lásd az 1110. oldalt
1074
Nőgyógyászati egészségügyi kérdések
Az orvos megvizsgálja a hüvelyfal ellenálló erejét és rögzítettségét; a hólyag okozta bedomborodást (cisztokele) keres a mellső hüvelyfalon, a végbél okozta bedomborodást a hátsó falon (rektokele), vagy a belek okozta bedomborodást a hüvely legtetején (enterokele).
A spekulum eltávolítása után az orvos kétkezes vizsgálatot végez: kesztyűben egyik kezének mutató- és középső ujját a hüvelybe vezeti, és a másik kezének ujjait az alhasra helyezi a szeméremcsont fölött. A két kéz között általában körte alakú, sima, kemény
struktúraként lehet a méhet tapintani, és meg lehet határozni a helyzetét, méretét, állagát, és esetleges érzékenységét. Aztán az orvos megpróbálja tapintani a petefészkeket, kezét oldalirányban mozgatva a hasfalon, és kissé nagyobb nyomást gyakorolva. Mivel a petefészkek kicsik, és sokkal nehezebben tapinthatók, mint a méh, erősebb nyomásra van szükség; a nő kényelmetlennek érezheti a vizsgálatnak ezt a részét. Az orvos meghatározza, milyen nagyok a petefészkek, és hogy érzékenyek-e. Az orvos a hüvelyben lévő daganatot, vagy érzékeny területet is próbálja kitapintani.
Végül az orvos rektovaginális vizsgálatot végez, mikoris mutatóujját a hüvelybe, középső ujját a végbélbe vezeti. Ez úton a hüvely hátsó falát lehet vizsgálni, rendellenes daganatot, és megvastagodást keresve. Ezzel egyidejűleg meg tudja vizsgálni a végbelet, van-e aranyér, hasadék (fisztula), polip, vagy egyéb kiemelkedés, és meg tudja vizsgálni a székletet, van-e szabad szemmel nem látható (okkult) vérzés. Adhatnak a nőnek egy hazavihető vizsgálati készletet, a láthatatlan vér tesztelésére a székletben.
Esetenként kiterjedtebb vizsgálatokra van szükség. A belső nemi szervek vizsgálatára az orvosok különböző eszközöket, köztük száloptikás technikára alapuló műszereket használnak. A száloptikák vékony, hajlékony műanyag-, vagy üvegszálak, melyek továbbítják a fényt. A száloptika segítségével képalkotásra alkalmas csövet, amit laparoszkópnak hívnak, a méh, a petevezetők és a petefészkek vizsgálatára lehet használni anélkül, hogy nagy bemetszésre lenne szükség. A laparoszkóppal a nemi szerveken sebészi beavatkozások is végezhetők.

A normális emberi szaporodás a különféle hormonok és szervek kölcsönhatásain alapul, melyeket a hipotalamusz, az agy egyik része, vezényel. Férfiakban és nőkben egyaránt a hipotalamusz a „releasing”-fak- tomak nevezett hormonokat választja el, melyek egy
▲ lásd a 697. oldalon lévő ábrát
borsó nagyságú, közvetlenül a hipotalamusz alatt elhelyezkedő mirigybe, az agyalapi mirigybe (hipofízis) jutnak.A Ezek a hormonok további hormonok elválasztására serkentik az agyalapi mirigyet. Például az egyik, hipotalamuszban elválasztott „releasing”-faktor, a gonadotropin releasing-faktor, luteinizáló (sárgatest képző) hormon és follikulus-stimuláló (tüszőserkentő) hormon elválasztására serkenti az agyalapi mirigyet. Ezek a hormonok érésre, és nemi hormonok termelésé
Hormonok és szaporodás
1075
re serkentik a nemi mirigyeket. Nőben a petefészkek ösztrogéneket; férfiban a herék férfi-hormonokat (androgéneket), mint például tesztoszteront választanak el. Nemi hormonok termelődnek a mellékvesékben is, melyek a vesék csúcsánál helyezkednek el.
Az elválasztás időbeli eloszlása és a következményes nemi hormon-vérszintek határozzák meg, hogy ezek a hormonok a sárgatestképző- és a tüszőserkentő hormon felszabadítását az agyalapi mirigyből serkentik, vagy gátolják-e. A nemi hormonok szintjében beállt csökkenés például a két hormon nagyobb mennyiségeinek felszabadítására serkenti az agyalapi mirigyet, negatív-visszacsatolásos szabályozó mechanizmuson keresztül. Valójában az összes hormon rövid kilövellésekben (pulzusokban) szabadul fel, egy-három óránként. Ennek eredményeként a hormonszintek inga- dozóak a véráramban.
Születéskor a sárgatestképző-hormon és a tüszőserkentő-hormon szintje magas, de néhány hónapon belül lecsökkennek, és a nemi érésig alacsonyak maradnak. A nemi érés kezdetekor ezek a hormonszintek, a nemi hormonok termelését serkentve, megemelkednek. A megemelkedett hormonszintek a lányokban érésre serkentik az emlőket, petefészkeket, az anyaméhet és a hüvelyt; elindítják a menstruációs ciklusokat, és a másodlagos nemi jelleg – mint a szemérem- és hónaljszőrzet – kifejlődését. Fiúkban érésnek indulnak a herék, a prosztata, az ondóhólyag és a hímvessző, valamint az arc- szemérem- és hónalj szőrzet növekedni kezd. Ezek a változások normális esetben egymást követő sorrendben jelennek meg a nemi érés folyamán, és nemi érettséget eredményeznek. A
A lányokban a nemi érés okozta első változás, hogy a mell fejlődésnek indul, amit rövidesen követ a szemérem- és hónaljszőrzet kinövése. A mellnövekedés megindulásától az első menstruációig eltelt idő általában kb. 2 év. A lányok alakja megváltozik, és a test zsírtartalmának százalékos aránya nő. A nemi éréshez társuló növekedésbeli kiugrás tipikus esetben még azelőtt elkezdődik, mielőtt a mell fejlődésnek indulna. A növekedés leggyorsabb a nemi érés viszonylag korai szakaszában, mielőtt a menstruáció elkezdődne, majd a növekedés jelentősen csökken, általában 14 és 16 éves kor között áll meg. Ezzel ellentétben a fiúk 13 és 17 éves koruk között nőnek a leggyorsabban, és a 20-as éveik elejéig is tovább növekedhetnek.
A kort, mikor a nemi érés elkezdődik, befolyásolni látszik a gyermek általános egészségi és tápláltsági állapota ugyanúgy, mint a társadalmi-gazdasági és öröklött tényezők. Nyugat-Európában 1850 és 1950 között
A kislány baba már a petesejtekkel (oocytákkal) a petefészkében születik. Mire a nőnemű magzat 20-24 hetes lesz, petefészkei 7-20 millió petesejtet tartalmaznak. A petesejteket tüszők foglalják magukba (folyadékkal telt üregek, mindegyik falába egy petesejt van beágyazódva). A tüszők képződése alatt, a petesejtek nagy része folyamatosan elvész, születésig kb. 2 millió marad meg. Születés után nem fejlődik több. Kevesebb, mint 400.000 marad a menstruációk kezdetének idejére – több mint elég az életen át tartó termékenységhez.
Csupán kb. 400 petesejt szabadul fel a nő szaporodóképes időszaka során, általában mindegyik menstruációs ciklus alatt egy. Kiszabadulásáig a petpsejt nyugalomban marad a tüszőben – egy sejtekből álló válaszfal közepén lebeg – és ez a szervezet egyik leghosz- szabb életű sejtjévé teszi a petesejtet. Mivel a nyugvó petesejt nem tudja végrehajtani a rendes sejtfenntartó folyamatokat, a nők korosodásával egyre több az alkalom a károsodásra, fgy valószínűbb egy kromoszóma- vagy génrendellenesség kialakulása, ha a nő későbbi életszakaszában esik teherbe.
minden évtizedben 4 hónappal csökkent az az életkor, amikor egy lány első menstruációja bekövetkezik, de ez az életkor nem csökkent tovább az utóbbi 4 évtizedben. A közepesen elhízott lányok általában korábban kezdenek menstruálni; azok a lányok, akik jelentősen alul és rosszul tápláltak, hajlamosak a későbbi menstruációra. A menstruáció gyakrabban kezdődik korán azok között, akik városiasodon területen élnek, és akiknek az anyja is korán kezdett menstruálni.
A menstruáció, a méhet bélelő nyálkahártya (endometrium) vérzéssel járó leválása kb. havi ciklusokban fordul elő, hacsak a nő nem terhes. Jellemzi a nő életének szaporodóképes éveit, melyek a nemi érés
A lásd az 1256. oldalon lévő ábrát
1076
Nőgyógyászati egészségügyi kérdések
Változások a menstruációs ciklus során
A menstruációs ciklust az agyalapi mirigy-hormonok (sárga- testképző-hormon és tüszőserkentő-hormon) és a petefészekben termelt nemi hormonok (ösztradiolok és progeszteron) összetett kölcsönhatása szabályozza. A menstruációs ciklus a follikuláris fázissal kezdődik. Az ösztradiol, (az egyik ösztro- gén), és a progeszteron alacsony szintje ezen fázis kezdetekor az anyaméh belhár- tyájának (endometrium) sorvadását és lelökődését okozza a menstruáció során, ami jelzi a menstruációs ciklus első napját. Ennek a fázisnak az első felében a tüszőserkentő-hormon szintje enyhén emelkedik, ami számos tüsző kialakulását serkenti, melyek mindegyike egy petesejtet tartalmaz. Csak az egyik tüsző fejlődik tovább. Ezen szakasz utolsó részében a petefészkek által termelt ösztradiol szintje emelkedik, ami úgy hat a méh- nyálkahártyára, hogy az elkezd megvastagodni. A sárgatestkép- ző-hormon és tüszőserkentöhor- mon szintjének hirtelen emelkedésével kezdődik az ovulációs fázis. A petesejt kiszabadulása (ovuláció) általában 16-32 órával az emelkedés után kezdődik. Az ösztradiol szinte kicsúcsosodik a hullám során és a progeszteron- szint növekedni kezd. A luteális fázis során a sárgatestképző- és tüszőserkentő-hormon szintjei csökkennek. A megrepedt tüsző záródik a petesejt kiszabadulása után, és sárgatestet képez, ami progeszteront választ el. A progeszteron és az ösztradiol a méh- belhártya megvastagodását okozza. Ha a petesejt nem ter- mékenyül meg, a sárgatest elsorvad, és nem választ el több progeszteront, az ösztradiolszint csökken és új menstruációs ciklus kezdődik.
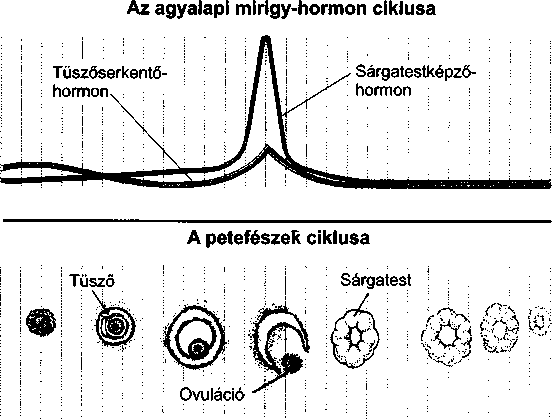
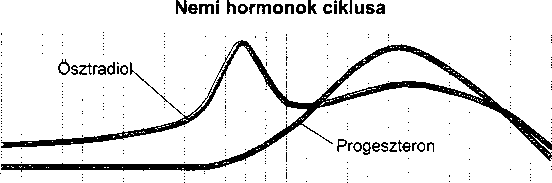
A méhnyálkahártya ciklusa
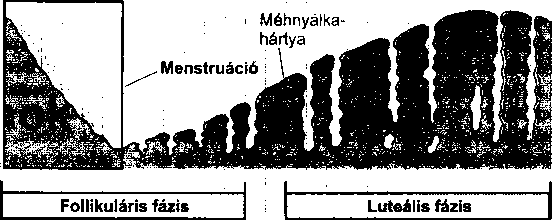
| Ovulációs fázis ~~|
12
![]()
![]()
![]()
![]()
![]()
![]()
9
10
11
A ciklus napja
28
27
Menopauza
1077
során bekövetkező menstruációkezdettől (menarche) befejeződéséig (menopauzáig) terjednek.
Megállapodás szerint a vérzés első napját számítják a menstruációs ciklus kezdetének (első nap). A ciklus közvetlenül a következő menstruáció előtt ér véget. A menstruációs ciklusok hossza 21 és 40 nap között lehet. A ciklusoknak csupán 10-15%-a pontosan 28 napos. A menstruációk közti idő általában közvetlenül a menarche utáni és a menopauza előtti években a leghosszabb. A menstruációs ciklust három szakaszra lehet felosztani: follikuláris (tüszőérési), ovulációs (a petesejt kiszabadulása) és luteális (sárgatest) fázisra.
A follikuláris fázis változó hosszúságú, a vérzés első napjától a sárgatestképző-hormonszint kiugrásáig terjed, ami a petesejt kiszabadulását okozza (ovuláció). Ezt a fázist azért hívják így, mert ez idő alatt fejlődik ki a tüsző (follikulus). A szakasz első felében az agyalapi mirigy kis mértékben emeli a tüszőserkentő-hormon elválasztását, ami 3-30 tüsző növekedését váltja ki; mindegyik egy petesejtet tartalmaz. Ezek közül a tüszők közül csupán egy nő tovább, a többi stimulált tüsző elsorvad. A follikuláris fázis a szaporodóképes évek vége felé, a menopauza közeledtével általában rövidül.
A menstruáció során a méh nyálkahártyájának (endometriumnak) egy része az ösztrogén- és a pro- geszteronszintekben bekövetkező csökkenés hatására lelökődik. A méh nyálkahártya három rétegből áll. A felső (szuperficiális) réteg és a középső (intermediális) réteg nagy része lökődik le. Az alsó (bazális) réteg megmarad, és új sejteket állít elő, ebből a másik két réteg újjáépül. A menstruációs vérzés 3-7, átlagosan 5 napig tart. A vérveszteség 15-300, átlagosan 130 ml. A tisztasági betét, vagy tampon a típusától függően 30 ml-ig tudja felvenni a folyadékot. A menstruációs vér általában nem alvad meg, hacsak nem nagyon erős a vérzés.
Az ovulációs fázis, mely során a petesejt felszabadul, egy a sárgatestképző-hormon szintjében fölívelő hullámmal kezdődik. A petesejt általában 16-32 órával a hullám kezdete után szabadul ki. A növekvő follikulus kidomborítja a petefészek felszínét, majd megreped és a petesejt kiszabadul. A peteérés (ovuláció) ideje körül a nők egy része tompa, néhány perctől néhány óráig tartó fájdalmat érez az alhas egyik oldalán, ez „mit- telsmerc”-ként (német: Mittelschmerz – közti fájdalom) ismert. Habár a fájdalom a peteérés oldalán van, a fájdalom pontos oka nem ismert. A fájdalom megelőzheti, vagy követheti a tüsző repedését, és nem mindegyik ciklusban fordul elő. A petesejt nem váltakozva szabadul fel a két petefészekből, hanem a kiszabadulás helye véletlenszerűnek tűnik. Ha az egyik petefészket eltávolítják, a megmaradt petefészekből minden hónapban kiszabadul egy petesejt.
A peteérést (ovulációt) a luteális (sárgatest) fázis követi. Ez 14 napig tart, és közvetlenül a menstruáció előtt ér véget, hacsak nem következik be megterméke- nyülés. A luteális fázisban a megrepedt tüsző a petesejt kiszabadulása után záródik, és egy ún. sárgatestet (korpusz luteumot) képez, ami növekvő mennyiségű pro- geszteront termel.
A progeszteron a testhőmérséklet enyhe emelkedését okozza a luteális fázis alatt, ami emelkedett is marad a menstruáció kezdetéig. Ez a hőmérsékletemelkedés használható annak körülbelüli megítélésére, hogy az ovuláció megtörtént-e. ▲
A sárgatest 14 nap után elsorvad, és új menstruációs ciklus kezdődik, hacsak a petesejt nem termékenyült meg. Ha a petesejt megtermékenyült, a sárgatest humán koriogonadotropin-hormont kezd termelni. Ez a hormon fenntartja a sárgatestet, ami progeszteront termel, míg a növekvő magzat meg tudja termelni saját hormonjait. A terhességi tesztek a humán koriogo- nadotropin-hormon (hCG) kimutatásán alapulnak.

A menopauza a nőnek az az életszakasza, mikor a petefészkek ciklusos működése és a menstruáció abbamarad.
A menopauza tulajdonképpen a nő utolsó menstruációjakor következik be. Viszont ez tényként csak később állapítható meg, mikor a nőnek legalább 12 hóna
pig nem volt menstruációja. A menopauza átlagosan 50 éves korban következik be, de normálisan megjelenhet
A lásd az 1116. oldalt
1078
Nőgyógyászati egészségügyi kérdések
akár 40 éves korban is. A rendszeres menstruációs ciklus folytatódhat a menopauzáig, de általában az utolsó vérzések időtartamban és mennyiségben változnak. Egyre kevesebb ciklus során szabadul ki petesejt.
A korral a petefészkek egyre kevésbé képesek válaszolni az agyalapi mirigyben elválasztott sárgatest- képző- és tüszőserkentő-hormon ingereire. A Következésképpen egyre kevesebb és kevesebb mennyiségű ösztrogént és progeszteront választanak el, végül abbamarad a petesejtek kiszabadulása (ovuláció) is.
Korán bekövetkező (praecox) menopauza a 40 éves kor előtt létrejövő menopauza.® A lehetséges okok közé tartozik a genetikai hajlam, vagy olyan autoimmun rendellenesség, melyben számos mirigyet, köztük a petefészket károsítani képes antitestek termelődnek. A dohányzás is okozhat korai menopauzát.
A művi (arteficiális) menopauza orvosi beavatkozás következménye, mely csökkenti, vagy leállítja a petefészkek hormonelválasztását. Ezek közé a beavatkozások közé tartozik a petefészkek sebészi eltávolítása, vagy vérellátásuk csökkentése, rák kezelésére végzett kemoterápia (gyógyszeres kezelés), vagy a medence petefészkeket is érintő sugárkezelése. A méh eltávolítására végzett sebészi beavatkozás (hiszterektómia) véget vet a menstruációknak, de amíg a petefészkek épek, a hormonszinteket nem érinti, emiatt nem is okoz menopauzát.
A menopauzát megelőző időszak során (klimaxnak, vagy újabban perimenopauzának hívják) a tünetek hiányozhatnak, lehetnek enyhék, közepesek, vagy súlyosak. Hőhullámok a nők 75%-ában fordulnak elő. A hőhullám során a bőr kipirul és meleg lesz, különösen a fejen és a nyakon, az izzadás pedig jelentős lehet. A legtöbb nőnek több mint egy évig vannak hőhullámai, és 25-50%-uknak 5 évnél is tovább. Egy hőhullám 30 másodperctől 5 percig tarthat, és borzongás vagy hidegrázás követheti.
Az ösztrogénszint csökkenése lelki és érzelmi tüneteket okozhat – fáradékonyságot, ingerlékenységet, ál
A lásd az 1074. oldalt
■ lásd az 1088. oldalt
- lásd a 218. oldalt
• lásd a 679. oldalt
matlanságot és idegességet. Éjszakai izzadás zavarhatja az alvást, tovább rontva a fáradékonyságot és az ingerlékenységet. A nő esetenként elszédülhet, bizsergő érzetei lehetnek (zsibbadás), szokatlan módon tudatosulhat a szívverése, úgy tűnhet, kalapál a szive. Előfordulhat a húgyhólyag szabályozásának elvesztése, a húgyhólyag és a hüvely gyulladása és közösülés alatti fájdalom is, a hüvely szárazsága miatt. Néha fájnak az izmok és az ízületek.
A csontritkulás (oszteoporózis)* * a menopauza fő egészségügyi kockázata. Karcsú, fehér nők magasabb kockázatnak vannak kitéve és azok is. akik cigarettáznak, túlzott mennyiségű alkoholt fogyasztanak, mel- lékvesekéreg-hormonokat (kortikoszteroidokat) szednek, alacsony a kalciumbevitelük, vagy helyben ülő az életvitelük. A menopauza utáni első 5 év során a csont 3-5%-ka vész el évente, azután minden évben további I -2%. Kisebb sérülések is törést okozhatnak, sőt, idősebb nőkben még trauma nélkül is létrejöhet törés. A leggyakrabban törő csontok a csigolyák, (ami gör- nyedtséghez és hátfájáshoz vezet), a csípő- és a csuklócsontok.
A szív- és érrendszeri megbetegedések gyorsabban haladnak előre menopauza után, mikor az ösztrogén- szintek csökkennek. Ha egy nőnek eltávolították a petefészkeit – ami idő előtti menopauzát eredményez – és nem részesül ösztrogénpótló kezelésben, kétszer akkora esélye van szív- és érrendszeri betegség kialakulására, mint egy azonos korú, menopauza előtt álló nőnek. A menopauzán átesett nők közül azok körében, akik szednek ösztrogént, sokkal alacsonyabb a szív- érrendszeri betegségek előfordulási aránya, mint azok között, akik nem szednek. Például a menopauzán átesett, koszorúsér betegségben szenvedő nők közül azok, akik szednek ösztrogént, átlagosan tovább élnek, mint akik nem szednek. Ezeket az előnyöket részben megmagyarázhatják az ösztrogén kedvező hatásai a koleszterinszintre. Az ösztrogénszintben bekövetkező csökkenés a „rossz”, alacsony sűrűségű lipoprotein (LDL)-kolesz- terinszint emelkedését, és a „jó”, magas sűrűségű lipoprotein (HDL)-koleszterinszintek csökkenését okozza.®
A tüneteket az ösztrogén menopauza előtti szintre történő visszaállításával kezelik. Az ösztrogénpótló terápia elsődleges céljai a következők:
• A tünetek, úgymint hőhullámok, hüvelyszárazság és vizelési problémák enyhítése.
Menopauza
1079
- Hozzájárulás a csontritkulás megelőzéséhez.
- Hozzájárulás az érelmeszesedés és a koszorúsér betegségek megelőzéséhez.
Az ösztrogén nem mesterségesen előállított (természetes) és mesterségesen (laboratóriumban) előállított formában szerezhető be. A mesterséges (szintetikus) ösztrogének százszor olyan hatékonyak, mint a természetes ösztrogének, emiatt nem szokásos meno- pauzában lévő nőknek ezeket tanácsolni. A természetes ösztrogének csupán nagyon kis adagjai szükségesek a hőhullámok és a csontritkulás megelőzésére. A magas adagok mellékhatásokkal járhatnak, például megnövekedett migrénes fejfájási hajlamot okozhatnak.
Az ösztrogént lehet tablettában, vagy bőrtapasz formájában (transzdermális ösztrogén) adni. Lehet krém formájában a hüvelyben alkalmazni, ha a használatának elsődleges célja a hüvelynyálkahártya elvékonyo- dásának megelőzése – ezáltal a húgyúti fertőzések és a vizelet-visszatartási képtelenség csökkentése -, és a fájdalmas közösülés megelőzése. Az így alkalmazott ösztrogén egy része felszívódik a véráramba, különösen amint a hüvelynyálkahártya egészségesebbé válik.
Mivel az ösztrogénhez ugyanúgy kapcsolódnak mellékhatások és hosszú távú kockázatok, mint előnyök, a nőnek és orvosának mérlegelnie kell az előnyöket és a kockázatokat, mielőtt eldöntené, alkalmaz- zanak-e ösztrogénpótló terápiát. Az ösztrogén mellékhatásai: hányinger, kellemetlen érzés az emlőben, fejfájás és hangulati változások.
A menopauzán átesett, ösztrogént progeszteron nélkül szedő nők esetén az endometrium (a méh belhár- tyáját érintő) rák< kockázata megnő: ezer nő közül évente egyről négyre. A megnövekedett kockázat az ösztrogénterápia adagjával és időtartamával kapcsolatos. Ha egy nőnek rendellenes hüvelyi vérzése van, a méhnyálkahártya biopsziáját (szövetminta eltávolítása mikroszkópos vizsgálat számára) hajtják végre, hogy meghatározzák, van-e méhrákja. Azoknak az endometrium rákban szenvedő nőknek, akik ösztrogént szedtek, viszonylag jók a kilátásai. Az ilyen nők ötéves túlélési aránya mintegy 94%. Progeszteron szedése az ösztrogénnel együtt majdnem teljesen megszünteti az endometrium rák kockázatát: az ösztrogénpótló terápiában nem részesülő nők kockázati szintje alá csökkenti le. (Az a nő, akinek méhét eltávolították, nincs kitéve ezen rák kockázatának.) Úgy tűnik, a progeszteron nem semlegesíti az ösztrogén jótékony hatásait a szívás érrendszeri megbetegedésekre.
Régóta aggasztja az orvosokat, hogy növeli-e a mellrák kockázatát az ösztrogén szedése, nem találtak
Progeszteron együttes szedése ösztrogénnel
A progeszteront azért szedik együtt Ösztrogénnel, hogy csökkentsék a méhrák kockázatát. Az ösztrogént és a progeszteront általában minden nap szedik. Ez a gyógyszer- szedési rend jellegzetes módon hüvelyi vérzést okoz a terápia első 2-3 hónapjában, de a vérjs&s’általában teljesen abbamarad egy éven bétől. Másik lehetőségként ciklikus gyógyszer- szedési sémát lehet alkalmazni. A nő körülbelül két hétig naponta szed ösztrogént, a következő néhány napban pedig ösztrogént és pfbgeszteront, aztán a hónap utolsó pár napjában egyáltalán nem szed hormont. Ez a gyógyszerszedési rend azonban kevésbé kívánatos, mert* sok nőríek hüvelyt vérzése van azokon a napokon, mikor nem vesz be gyógy-
Mesterségesen előállított progeszteron számos formában hozzáférhető, melyeket szájon át tehet bevenni, vagy injekció formájában izomba adni. A progeszteron mellékhatása a haspuffadás, kellemetlen érzés az emlőben, fejfájás, hangulati változások és pattanások kialakulása. Kedvezőtlenek a hatásai a koleszterinszintre is.
azonban egyértelmű összefüggést az ösztrogénpótló terápia és az emlőrák kialakulása között. A rák kockázata megnőhet, ha az ösztrogént több mint 10 évig szedik. A magas emlőrák-kockázatú nők számára az ösztrogénpótlás nem megfelelő módszer. Csontritkulásra és szívbetegségre hajlamos és emlőrák kialakulása szempontjából alacsony kockázatú nőknél az ösztrogénterápiával nyerhető haszon viszont a kockázatnál többet nyom a latba.
Epekő betegség kifejlődésnek kockázata az ösztrogénpótló terápia első éve során enyhén emelkedett.
▲ lásd az 1108. oldalt
1080
Nőgyógyászati egészségügyi kérdések
Általánosságban, ösztrogénpótló terápiát nem írnak fel olyan nőnek, akinek emlőrákja, előrehaladott endometrium rákja van vagy volt, ismeretlen ok miatt létrejövő hüvelyi vérzésben, heveny májbetegségben, vagy véralvadási rendellenességben szenved. Olykor azonban felírhat az orvos ösztrogént olyan nőnek, akinek emlőrákját legalább 5 évvel előbb, korai stádiumban felfedezték, és kezelték, illetve a betegség azóta nem tért vissza. Általában nem kezdeményeznek
ösztrogénpótló terápiát olyan nőnek, aki idült májbetegségben, vagy akut intermittáló porfíriában szenved.A
Azoknak a nőknek, akik nem szedhetnek ösztrogént, szorongásoldó szereket, progeszteront vagy klonidint adhatnak, a hőhullámok okozta kellemetlenség csökkentésére. A nyugtatok segíthetnek egyes nőknek a levertség, szorongás, ingerlékenység és álmatlanság enyhítésében.

Gyakori nőgyógyászati problémák
Nőgyógyászati problémákat a női szaporodási szervrendszer betegségei okoznak. Gyakoriak a fertőzések, sérülések, vagy hormonális elváltozások következményeként fellépő panaszok. Ezek közé a gyakori problémák közé tartozik: kismedencei fájdalom; a méh, a petevezetők, a hüvely, vagy a külső nemi szervek gyulladása; és nem rákos jellegű méhdaganatok, mint a mió- mák. Más gyakori panaszok a menstruációval kapcsolatosak – például a premenstruációs tünetegyüttes, és a menstruáció alatti fájdalom (dysmenorrhoea). Habár némely elváltozás enyhe lefolyású lehet és magától gyógyulhat, más betegségek, mint például a fertőzések, esetleg súlyosak, és orvosi kezelést tesznek szükségessé.
A medence, ami az anyaméhet, a petevezetőket, a petefészkeket, a hüvelyt, a húgyhólyagot és a végbelet tartalmazza, a törzs legalsó része, a has alatt és a csípőcsontok között. A nők gyakran éreznek fájdalmat ezen a területen. Az ilyen fájdalom változó típusú és erősségű, néha nehéz lehet kideríteni az okát.
A kismedencei fájdalmat gyakran, de nem mindig a szaporodási szervrendszer betegségei okozzák. A medencei fájdalom más okai a belekkel és a vizeletelvezető rendszerrel kapcsolatosak. Lelki tényezők hatására a fájdalom súlyosabbnak tűnhet, vagy még akkor is je
A lásd a 689. oldalt
■ lásd az 1071. oldalt
★ lásd a 486. oldalt
lentkezhet fájdalomérzés, amikor nincs semmiféle orvosilag igazolható eltérés.
Ha egy nő hirtelen fellépő, jelentős fájdalmat jelez az alhas, vagy a medence területén, az orvosnak gyorsan el kell döntenie, hogy a helyzet veszélyállapot-e, ami azonnali sebészi beavatkozást tesz szükségessé. Vészhelyzetre példa a vakbélgyulladás, a bélfal átszakadása (perforáció), petefészekciszta megcsavarodása, méhen kívüli terhesség, és a petevezeték megrepedése.
Az orvos a fájdalom leírásából gyakran meg tudja határozni annak okát, az arra vonatkozó adatokból, hogy milyennek érzi a beteg (éles, vagy tompa), milyen körülmények között és milyen hirtelen kezdődött, mióta tart, és hol helyezkedik el. További tünetek segíthetik az orvost a kórisme felállításában, ilyen a láz, hányinger, vagy hányás. A fájdalom fellépésnek időbeli viszonya az evéshez, alváshoz, nemi élethez, mozgáshoz, vizelet- és székletürítéshez szintén segíthet.
Először fizikális vizsgálatot végeznek. A kismedencei (belső) vizsgálat® mindig része a medencei fájdalom kivizsgálásának, segíti az orvost annak meghatározásában, hogy mely szervek érintettek, és van-e gyulladás. A laboratóriumi vizsgálatok, mint például a teljes vérsejtszámlálás, vizeletvizsgálat, vagy terhességi teszt, kimutathatnak fertőzést, belső vérzést, vagy méhen kívüli terhességet. Szükséges lehet a belső szervek ultrahang-, komputertomográf- (CT), vagy mágneses magrezonancián (MRI) alapuló képalkotó vizsgálata. Néha az orvos sebészi feltárást, vagy laparoszkópiát végez (az utóbbi eljárás során száloptikás csövet használnak a hasi és medencei szervek vizsgálatára)*, hogy meghatározza a fájdalom okát.
Gyakori nőgyógyászati problémák
1081
szervek gyulladása
A hüvelygyulladás (vaginitis, ejtsd: vaginitisz) a hüvely nyálkahártyájának gyulladása. A külső nemi szervek (vulva) gyulladása a vulvitisz. Vulvovaginitisz a külső nemi szervek és a hüvely együttes gyulladása.
Ezekben az állapotokban a szövetek gyulladtak, ami néha hüvelyi folyást eredményez. Okai közé tartoznak a fertőzések, irritáló anyagok vagy tárgyak, daganatok vagy más kóros szövetszaporulatok, sugárterápia, gyógyszerek és hormonális elváltozások. A rossz személyi higiéné hozzájárul a baktériumok és gombák növekedéséhez, és irritációt is okozhat. Széklet juthat a hüvelybe egy rendellenes, a hüvely és a belek között lévő járaton (fisztula) át, aminek a következménye hüvelygyulladás lehet.
A nő szaporodóképes évei alatt a hormonális változások normál folyást eredményezhetnek, ami vízszerű, nyálkás vagy tejfehér; mennyisége és típusa a menstruációs ciklus különböző fázisai szerint változik. Menopauza után a hüvelynyálkahártya és a külső nemi szervek szövetei elvékonyodnak, és a normál folyás csökkenhet az ösztrogének hiánya miatt. Következésképpen a hüvely és a külső nemi szervek könnyebben sérülnek.
Az újszülötteknek is lehet hüvelyi folyása a születés előtt az anyából felszívódott ösztrogén miatt. Ez általában 2 héten belül megszűnik.
A hüvelygyulladás leggyakoribb tünete a rendellenes hüvelyi folyás. Rendellenesnek tartjuk a folyást, ha nagy mennyiségű, kellemetlen szagú, vagy hüvelyi viszketéshez, sebesedéshez, vagy fájdalomhoz társul. Gyakran a rendellenes folyás sűrűbb a normál folyásnál, és változó színű. Például lehet túró állagú, vagy lehet sárga, zöldes, vagy vérrel festenyzett.
A hüvely bakteriális fertőzése általában fehér, szürke vagy sárgás, kellemetlen, vagy halszagú folyást hoz létre, a szag erősebbé válhat nemi közösülés, vagy szappanos mosakodás után, mivel ezek csökkentik a hüvely savasságát, így előmozdítják a baktériumok növekedését. A külső nemi szervek irritációj át vagy enyhe viszketését érezheti a beteg.
A candida (egy élesztőgomba) fertőzés A a hüvely és a külső nemi szervek közepes és súlyos viszketését és égését okozza. A bőr vörösnek tűnik, és durva tapintató. A sűrű, sajtszerű hüvelyfolyás a hüvely falára tapadhat, a tünetek rosszabbodhatnak a menstruációt megelőző hét során. Ez a fertőzés könnyen visszatér azokban a nőkben, akiknek rosszul beállított a cukorbetegsége, vagy antibiotikumot szednek.
Mi okoz kismedencei fájdalmat?
A szaporodási szervrendszerrel kapcsolatos okok
- Méhen kívüli terhesség
- Méhnyálkahártya-szövet a méhen kívül (endometriosis)
- Mióma
- Nagy petefészek-ciszták vagy ezek megre- pedése
- Mittelschmerz (az ovuláció okozta fájdalom a menstruációs ciklus közepén)
- Medencei pangás (vértolulás)
- Kismedencei gyulladás
- Megrepedt petevezeték
- A petefészek megcsavarodása
A szaporodási szervrendszerrel nem kapcsolatos okok
- Vakbélgyulladás
- Húgyhólyaggyulladás (cisztitisz)
- Divertikulitisz (egy vagy több diverticulum – melyek kicsi, rendellenes tasakok a vastagbélen – gyulladása vagy fertőzése)
- A gyomor és a belek gyulladása (gasztroen- teritisz)
- A vékonybél ileum részének gyulladása
(ileitisz)
- Gyulladásos vastag- és végbélbetegség
- A szerveket a hasfalhoz kötő hártyában lévő nyirokcsomók gyulladása (mezenteriális lim- fadenitisz)
- Vesegörcs (ágyéktáji fájdalom, amit általában a vizeletelvezető rendszer elzáródása okoz)
A Trichomonas vaginalis, egy protozoon, okozta fertőzés fehér, szürkészöld, vagy sárgás folyást hoz létre, ami habos lehet. ■ A folyás gyakran röviddel a menstruáció után jelenik meg, és kellemetlen szaga lehet. Viszketés gyakori.
Vízszerű folyást, különösen ha vért tartalmaz, okozhat a hüvely, a méhnyak vagy a méhnyálkahártya (endometrium) rákja. A méhnyakon lévő polipok hüve-
▲ lásd a 946. oldalt
■ lásd a 945. oldalt
1082
Nőgyógyászati egészségügyi kérdések
Mi okoz rendellenes hüvelyi folyást?
Fertőzés
- Baktériumok, mint a chlamydiák és gonococcusok
- Gombák, mint Candida (különösen cukorbeteg, terhes vagy antibiotikumot szedő nőkben)
- Protozoonok, mint Trichomonas vaginaiis
- Vírusok, mint a humán papilloma vírus és herpeszvírus
Irritáció
- Spermicid anyagok, síkosítók. óvszerek, pesszáriumok és tamponok
- Mosodai szappanok és textillágyítók
- Dezodorok és szappanok
- Fürdővízbe adott szerek
- Gyakori hüvelyöblítés
- Idegen testek a hüvelyben
- Szoros, nem jól szellőző, folyadékot nem felszívó alsónemű
- Széklet
Daganatok vagy más rendellenességek
- A külső nemi szervek, hüvely, méhnyak vagy méhnyálkahártya daganata
Sugárkezelés
lyi vérzést okozhatnak közösülést követően. Ha a külső nemi szervek viszketnek egy ideje, vagy kényelmetlen érzést keltenek, ennek lehetséges oka a humán papillomavírus-fertőzés, vagy in situ karcinóma, a rák nagyon korai stádiuma, ami még nem támadott meg más területeket, és a sebész könnyen el tudja távolítani.
A külső nemi szerveken lévő fájdalmas sebesedést herpeszfertőzés vagy tályog okozhatja. A fájdalmatlan sebesedést rák vagy szifilisz okozhatja. A szeméremszőrzetben élő tetvek a külső nemi szervek területének viszketését okozzák (pediculosis pubisj.A
▲ lásd a 983. oldalt
■ lásd az 1071. oldalon lévő ábrát
A folyás jellege már sugallja az orvosnak annak okát, de további információkra van szükség a diagnózis felállításához – ilyenek: a menstruációs ciklus során mikor fordul elő a folyás, hogy a folyás alkalomsze- rű-e, vagy folyamatos, hogyan reagált a korábbi terápiára, és hogy a nő külső nemi szervein érez-e viszketést, égést, vagy fájdalmat, vagy van-e hüvelyi sebesedés. Az orvos rákérdezhet az alkalmazott születésszabályozási módszerre, nemi közösülés utáni fájdalomra, korábbi hüvelyi fertőzésekre, nemi betegségekre, és a használt mosószerekre, melyek imitációt okozhatnak. A kérdések közé tartozhat, hogy a szexuális partnernek vannak-e panaszai, és van-e bárki másnak a háztartásban lágyéktáji viszketése.
A hüvely vizsgálata során az orvos vattás pálcát használ a folyásból való mintavétel céljára, a mintát mikroszkóp alatt vizsgálják, vagy laboratóriumban tenyésztik, esetleg mindkét vizsgálatot elvégzik, hogy azonosítsák a fertőző organizmust. A méhnyakat megtekintik, és mintát vesznek Papanicolau (Pap) -tészta céljára, amivel kimutatható a méhnyak rákja. Az orvos kétkezes vizsgálatot is végez: kesztyűben az egyik kezének mutató- és középső ujját a hüvelybe vezeti, és a másik kezével kívülről finom nyomást gyakorol az al- hasra, hogy tapintsa a belső nemi szerveket a két keze között. Ha valakinek hosszan fennálló gyulladása van a külső nemi szervek területén (vulván), ami kezelésre nem reagál, az orvos általában szövetmintát vesz mikroszkópos vizsgálat (biopszia) céljára, hogy ráksejteket keressen benne.
Normál folyás esetén alkalmankénti, vízzel végzett hüvelyöblítés csökkenti a folyás mennyiségét. A hüvelygyulladás okozta folyás viszont specifikus, az oknak megfelelő kezelést tesz szükségessé. A fertőzés kezelése antibiotikum, gombaellenes (antifúngális), vagy vírusellenes (antivirális) szer adása, a fertőző organizmustól függően. A fertőzés gyógyulásáig rövid ideig ecetes vizes hüvelyöblítést lehet végezni a tünetek befolyásolására. Viszont a gyakori hüvelyöblítés és gyógyszeres öblítések nem javasoltak, mert növelik a kismedencei gyulladás kockázatát. Ha az ajkak (a hüvely és a húgycső nyílásánál lévő bőrredők) korábbi fertőzés miatt összetapadtak, hüvelyi ösztrogénkrém 7-10 napos használata általában megnyitja őket.
Az antibiotikumon túl a bakteriális fertőzések kezelésére propionsav-gél is használható, a hüvelyi váladék savasabbá tételére – ami ellene hat a baktériumok növekedésének. Nemi betegségek esetén mindkét nemi partnert kezelik az újrafertőződés megakadályozása céljából.
Gyakori nőgyógyászati problémák
1083
A hüvely nyálkahártyájának elvékonyodását menopauza után (atrófiás vaginitiszt) ösztrogénpótló terápiával kezelik. A Az ösztrogént lehet szájon át, vagy bőrtapasz formájában adni, vagy krém formájában közvetlenül a hüvely és a külső nemi szervek területére alkalmazni.
A külső nemi szervek gyulladásának kezelésére használt gyógyszerek annak okától függenek, és megegyeznek a hüvelygyulladás kezelésére használt gyógyszerekkel. További lépések közé tartozik bő, nedvszívó ruházat, ami lehetővé teszi a levegő keringését, mint például pamut vagy pamutbéléses alsónemű viselése, és a külső nemi szervek tisztántartása. Glicerines szappanokat kell használni, mert sok más szappan irritálhatja ezt a területet. Esetenként jég helyezése a vulvára, hideg ülőfürdő, vagy hideg borogatás alkalmazása csökkenti a kisebesedést és a viszketést. A kortikoszteroid krémek vagy kenőcsök, mint a hidrokorti- zont tartalmazók és szájon át szedett antihisztaminok szintén csillapíthatják a fertőzés okozta viszketést. Krém formájában alkalmazott vagy szájon át szedett aciklovir enyhítheti a herpeszfertőzés tüneteit és rövidítheti a lefolyását. Szájon át szedett fájdalomcsillapítókkal mérsékelhető a fájdalom.
Ha az elhúzódó vulvitiszt rossz személyi higiéné okozza, a megfelelő higiénére vonatkozó iránymutatás az első lépés. Az ezen a területen előforduló bakteriális fertőzést antibiotikumokkal kezelik. A bőr olyan állapotait, mint a pszoriázis, kortikoszteroid krémekkel kezelik. Azokat az anyagokat, melyek állandó imitációt okoznak, mint krémek, hintőporok és bizonyos óvszermárkák, jobb nem használni.
A kismedencei gyulladás (salpingitis, ejtsd: szalpingitisz) a petevezetékek gyulladása, amit általában fertőzés okoz.
A petevezetékek karokhoz hasonlóan nyúlnak ki a méh csúcsától a petefészkek irányába.B
A petevezetékek gyulladása főleg szexuális életet élő nőkben fordul elő. Méhen belüli eszközt (IUD-t) használó nők különösen ki vannak téve a kockázatnak. A gyulladást általában bakteriális fertőzés okozza, ami gyakran a hüvelyen át jut be a méhbe, majd a petevezetékekbe terjed. Ilyen fertőzés ritkán fordul elő az első menstruáció (menarche) előtt, menopauza után, vagy terhesség során. Leggyakrabban közösülés során szerzik őket a nők. Kevésbé gyakran hüvelyi úton történő szülés, vetélés, vagy művi vetélés során jutnak baktériumok a petevezetőbe.
A gyulladás oka ritkábban sugárgomba fertőzés (actinomycosis, gombás fertőzés), schistosomiasis (ejtsd: szisztoszomiázis – parazitafertőzés) vagy tuber-
A hüvely és a külső nemi szervek fertőzéseinek kezelésére gyakran használt gyógyszerek
| A fertőzés típusa | Kezelés |
| Candida (élesztőgomba) | Mikonazol, klotrtmazol, butokonazol vagy terkonazol (krém, hüvelyi tabletta vagy kúp formájában); flukonazol vagy ketokonazol (szájon át) |
| Bakteriális | Általában metronidazol vagy klindamicin,(hüvelyi krém formájában), vagy metronidazol (szájon át); ha gono- coccus következménye, általában ceftriaxon (izomba adott injekció formájában) és doxiciklin-(szájon át) |
| Chlamydia | Doxiciklin vagy azitromicin (szájon át) |
| Ttichomonas | Metronidazol (szájon at) |
| Vírusos:
Humán papHiomavírus fnemi szervekén lévő szemölcs) Herpeszvírus |
Tnktórecetsav (közvetlenül a szemölcsökre): folyékony nitrogén vagy fluorouradl (közvetlenül a szemölcsökre) sútyos fertőzések kezelését®
Aciklovir (szájon át vagy kenőcs fórmájában • |
| kulózis (TBC-baktérium). Orvosi eljárások, például kontrasztanyag befecskendezése bizonyos röntgenvizsgálat során, szintén előidézhetnek gyulladást. | |
Habár a tünetek súlyosabbak lehetnek az egyik olda-
lon, általában mindkét petevezető fertőzött. A fertőzés
a hasüregbe terjedhet, ami hashártyagyulladást (peri-
tonitiszt) okozhat. A petefészkek általában ellenállnak
a fertőzésnek, hacsak az nem súlyos.
▲ lásd az 1079. oldalt
■ lásd az 1070. oldalon lévő ábrát
1084
Nőgyógyászati egészségügyi kérdések
A tünetek általában röviddel a menstruáció után kezdődnek. Az alhasi fájdalom növekvő súlyosságú lehet és hányinger, hányás társulhat hozzá. Különösen eleinte, sok nő tünete csupán alacsony láz, enyhe vagy közepes hasi fájdalom, rendellenes vérzés és csekély hüvelyi folyás, ami nehézzé teszi a kórisme felállítását. Később magas láz és gennyszerű hüvelyi folyás jellegzetes, habár chlamydia fertőzés esetleg nem hoz létre folyást.
A fertőzés általában elzárja a petevezetékeket. Az elzárt petevezeték a felgyülemlő folyadék miatt megdagadhat, krónikus fájdalom, rendszertelen menstruációs vérzés és meddőség lehet a következmény. A fertőzés ráterjedhet a környező struktúrákra, ami hegese- dést és rendellenes kötőszövetes letapadásokat (adhé- ziókat) okoz a has szervei között, krónikus fájdalommal.
Tályogok (abszcesszusok, gennygyülemek) alakulhatnak ki a petevezetékekben, ováriumokban vagy a medencében. Ha az antibiotikumok nem gyógyítják meg a tályogokat, sebészi beavatkozásra, a tályog kiürítésére (drenázsra) lehet szükség. Ha egy tályog – gennyet ürítve a medence üregébe – megreped, a tünetek gyorsan rosszabbodnak az alhasi fájdalomtól a hányingerig, hányásig és az igen alacsony vérnyomásig (sokk). Az ilyen fajta fertőzés a véráramba juthat – szepszisnek nevezett állapot – és halálos lehet. A A megrepedt tályog sürgős sebészeti beavatkozást tesz szükségessé.
Az orvos számára a tünetek sugallják a kórismét. A nő jelentős fájdalmat érez, mikor az orvos kismedencei vizsgálat során nyomást gyakorol a méhnyakra vagy a környező területekre, vagy mikor a hasat áttapintja.
A fehérvérsejtszám többnyire magas. Általában mintát vesznek a méhnyakról, néha a végbélből és a torokból is, aztán tenyésztik és mikroszkóppal vizsgálják a fertőző organizmus azonosítása céljából. Az orvos elvégezheti a Douglas-üreg punkcióját; az eljárás, során tűt vezetnek a hüvely falán át a medence üregébe, hogy onnan gennymintát nyerjenek. Az orvos be is tud tekinteni a hasüregbe egy száloptikás cső (laparoszkóp) segítségével.
A tenyésztéses minta levétele után általában azonnal antibiotikumot adnak. A beteget gyakran otthon kezelik, de ha a fertőzés 48 órán belül nem javul, általában kórházba fektetik. A kórházban két vagy több antibiotikumot adnak intravénásán, hogy gyorsan és a lehető legteljesebb mértékben felszámolják a fertőzést. Minél tovább tart és minél súlyosabb a gyulladás, annál magasabb a meddőség és más szövődmények kockázata.
A mióma izomból és rostos szövetekből álló, nem rákos jellegű daganat, ami a méh falában fordul elő.
A mióma a 35 év feletti nők legalább 20%-ában előfordul és gyakoribb fekete, mint fehér nők között. A mióma mérete a mikroszkópostól a sárgadinnye nagyságúig terjed. Az oka ismeretlen, de úgy tűnik, a mió- mákra hat az ösztrogénszint változása, gyakran a terhesség alatt nagyobbra nőnek és menopauza után sorvadnak.
A miómák esetleg még akkor sem okoznak tünetet, ha nagyok. A tünetek függnek a miómák számától, méretétől, helyzetétől a méhben, akárcsak az állapotától – növekedőben vannak, vagy visszafejlődnek-e. A tünetek közé tartozik az erős vagy elhúzódó menstruációs vérzés, vagy ritkábban menstruációk közti vérzés; fájdalom, nyomás vagy súly érzete a medencei területen a menstruációk alatt vagy között; gyakoribb vizelési inger; a has duzzanata; és ritkán meddőség a petevezetékek elzáródása vagy a méhüreg torzulása miatt. A menstruáció erős lehet, mivel a miómák növelik a méhnyálkahártya felszínét és a menstruáció során lelö- kődő szövet mennyiségét. Az erős vérzés vérszegénységet okozhat. Az előzőleg tüneteket nem okozó miómák esetenként a terhesség alatt okoznak problémákat, mint vetélést, koraszülést vagy szülés utáni vérzést (posztpartum hemorrágiát).
Az orvos általában medencei vizsgálat során fel tudja állítani a kórismét. Ultrahangos vizsgálat megerősítheti a diagnózist. A méhnyálkahártya biopsziáját (endometriális biopszia, a méhnyálkahártyából szövetminta eltávolítása mikroszkópos vizsgálat céljára), hiszteroszkópiát (a méh vizsgálata száloptikás csővel) és Papanicolau-tesztet végezhetnek, hogy biztosak legyenek benne, hogy a tüneteket nem egy másik rendellenesség, például a méhnyak rákja okozza.
A lásd a 859. oldalt
Gyakori nőgyógyászati problémák
1085
A legtöbb mióma nem tesz szükségessé kezelést, de azt a nőt, akinek ez a betegsége, 6-12 havonta ellenőrizni kell. A mióma eltávolítását célzó sebészi beavatkozás (miomektómia) válhat szükségessé, ha a mióma mérete nő, vagy elviselhetetlen tüneteket hoz létre. A sebészi beavatkozás előtt hónapokig adhatnak hormonokat a nőnek, hogy zsugorítsák a miómát. Általában kerülik a sebészi beavatkozást terhesség során, mert vetélést és jelentős vérvesztést okozhat. Az egész méh eltávolítása (hiszterektómia) válhat szükségessé, ha a menstruációs vérzés nagyon erős; olyan tünetek alakulnak ki, mint nyomásérzet vagy fájdalom; a mióma gyorsan nő, esetleg egy nagy mióma megcsavarodik vagy fertőződik.
A gyakori menstruációs rendellenességek közé a premenstruációs szindróma (PMS) és a menstruáció alatti fájdalom (dysmenorrhoea) tartozik. Bonyolult hormonális kölcsönhatások szabályozzák a menstruáció kezdetét a nemi érés során, a ciklusok ritmusát és hosszát a szaporodóképes évek alatt, és a menstruáció végét a menopauza idején. A menstruáció hormonális szabályozása a hipotalamuszból (az agynak a hormonális tevékenységét szabályozó része) és az agyalapi mirigyből indul ki, és végül is a petefészkek közvetlen hatása alatt zajlik.A Más mirigyekben, így a mellékvesékben termelt hormonok is hathatnak a menstruációra.
Premenstruációs tünetegyüttes
A premenstruációs tünetegyüttes (PMS, premenstruációs diszfóriás tünetegyüttes, késői luteális fázis disz- fóriás tünetegyüttes) olyan állapot, melyben különböző tünetek, köztük idegesség, ingerlékenység, érzelmi kiborulás, levertség, fejfájás, szövetduzzanat, és emlőérzékenység lép fel a menstruáció kezdetét megelőző 7-14 nap során.
A premenstruációs tünetegyüttes az ösztrogén- és a progeszteronszint menstruációs ciklus alatt megjelenő hullámzásaival kapcsolatos. Az ösztrogén folyadékvisz- szatartást okoz, ami talán megmagyarázza a súlygyarapodást, szövetduzzanatot, az emlő érzékenységét és megduzzadását. Más hormonális- és anyagcsere-változásoknak is lehet szerepük a tünetcsoport létrehozásában.
A tünetek típusa és hevessége minden nőben különböző, és ugyanabban a nőben is hónapról hónapra vál
| Menstruációs rendellenességek | |
| Probléma | Orvosi kifejezés |
| A menstruáció kezdete előtt Premenstruális előforduló különböző testi és szindróma (PMS) lelki tünetek | |
| Fájdalmas menstruációk | Dysmenorrhoea |
| Kimaradó menstruáció | Amenorrhoea |
| A menstruáció sohasem kezdődött el | Elsődleges amenorrhoea |
| A menstruáció elmaradt (menopauza előtt) | Másodlagos amenorrhoea |
| A menstruáció túl hosszú vagy túl erős | Menorrhagia |
| A vérzés túl gyenge | Hypomenorrhoea |
| A menstruáció túl gyakori | Polymenorrhoea |
| A menstruáció túl ritka | Oligonemarrhoea |
| A menstruációk közti, vagy a ciklustól független vérzés | Metrorrhagia |
| A vérzés erős, teljesen szabálytalan gyakoriságú és időtartamú | Menometrorrhagia |
| Menopauza után előforduló vérzés | Posztmeno- pauzális vérzés |
tozik. A testi és lelki tünetek széles skálája idővel felboríthatja a nő életét. Az epilepsziás nőknek a szokásosnál gyakoribbá válhatnak a rohamaik. Azoknál a nőknél, akiknek kötőszöveti betegségük van, mint bőrfarkas (szisztémás lupusz eritematózus) vagy reumatoid artri- tisz, előfordulhat a betegség fellángolása ez alatt az idő alatt. Általában a menstruáció előtt egy vagy két héttel jelennek meg a tünetek, néhány órától mintegy 14 napig tartanak, és akkor fejeződnek be, mikor a következő
▲ lásd az 1074. oldalt
1086
Nőgyógyászati egészségügyi kérdések
A premenstruációs szindróma tünetei
Testi elváltozások
- Az emlő tömött és fájdalmas
- Az étvágy megváltozása
- Ájulásérzés
- Álmatlanság
- Bőrproblémák, mint pattanásosság és viszkető bőrgyultadás egy helyen
- Energia hiánya
- Fejfájás
- Hányinger, hányás
- Hátfájás
- Hőhullámok
- Jelentős fáradtság
- Puffadás
- Súlygyarapodás
- Súlyosság- és nyomásérzet a medence területén
- Szédülés
- Szorulás
- Szövetduzzanat és ízületi fájdalom
Hangulati változások
- Bosszússág
- Hangulati kilengések
- Idegesség
- Ingerlékenység
- Izgatottság
- Levertség
Szellemi elváltozások
- Koncentrálóképesség zavara
- Memóriavesztés vagy feledékenység
- Zavartság
menstruáció elkezdődik. A menopauzához közel álló nőknek lehetnek a menstruáció alatt és után is fennálló tüneteik. A premenstruációs tünetegyüttest gyakran követi erős görcsökkel járó vérzés.
Kombinált fogamzásgátlók szedésével, melyek ösztrogént és progeszteront tartalmaznak, csökkenthető az ösztrogén- és progeszteronszintekben létrejövő
hullámzás. A folyadék-visszatartást és szövetduzzadást gyakran a sóbevitel csökkentésével és gyenge húgyhaj- tók (pl. spironolakton) szedésével enyhítik, közvetlenül a tünetek jelentkezése előtt. Más étrendbeli változtatások – mint a cukor, koffein és alkohol fogyasztás csökkentése; több szénhidrát fogyasztása; és gyakoribb étkezés – is segíthetnek. Kalciumot és magnéziumot tartalmazó étrendi kiegészítők jótékonyak lehetnek. B- vitamin pótlók, különösen B6-vitamin (piridoxin) pótlók enyhíthetnek egyes tüneteket; habár a B6-vitamin előnyeit újabban megkérdőjelezik, a túl magas adag pedig káros lehet (már napi 200 milligramm esetén is előfordult idegkárosodás). Nem-szteroid gyulladásgátlókkal (NSAID) enyhíthető a fejfájás, a méhgörcsök okozta fájdalom és az ízületi fájdalom.
Az idegességet és izgatottságot csillapíthatják testgyakorlatok és a stressz csökkentése (meditációs és relaxációs gyakorlatok). A fluoxetin mérsékelheti a levertséget és más tüneteket. Buspiron és alprazolam rövid ideig szedve enyhítheti az ingerlékenységet, az idegességet, és feszültség érzését, de az alprazolam kezelés során kialakulhat gyógyszerfüggőség. Ha a beteg följegyzi tüneteit egy naplóba, az orvos könnyebben ítélheti meg a kezelés hatékonyságát.
Fájdalom a menstruáció alatt
A menstruáció alatt jelentkező hasi fájdalmat, amelyet méhgörcsök okoznak, dizmenorreának (dysmenorrhoea) nevezzük.
Ezt az állapotot elsődleges dizmenorreának hívják, ha nem találnak okot a háttérben, és másodlagos dizmenorreának, ha valamely nőgyógyászati betegség az oka. Az elsődleges dizmenorrea gyakori, talán a nők több, mint 50%-át érinti; 5-15%-ban jelentős. Általában serdülőkorban kezdődik, és elég súlyos lehet ahhoz, hogy a mindennapi aktivitást befolyásolja, iskolai vagy munkahelyi hiányzást okozzon. Az elsődleges dizmenorrea enyhülhet a kor előrehaladtával és terhesség után. A másodlagos dizmenorrea kevésbé gyakori, a dysmenorrhoeás nők mintegy negyedét érinti.
Úgy gondolják, az elsődleges dysmenorrhoeát a méh összehúzódásai okozzák, mikor a nyálkahártyának (endometriumnak) a vérellátása csökken. A fájdalom csak azon menstruációk során jelenik meg, melyek során petesejt szabadul fel. Rosszabbodhat, amint a menstruáció alatt lelökődött méhnyálkahártya-szövet áthalad a méhnyakon, különösen, ha méhnyakcsatoma szűk, mint pl. méhnyak-rendellenességek kezelése után. További tényezők közé, melyek a fájdalmat ronthatják, tartozik a hátrafelé, nem pedig előre hajló méh
A vérzés elmaradása és rendellenességei
1087
(retrovertált uterus), a testedzés hiánya, és lelki és társadalmi stressz.
A másodlagos dizmenorrea egyik leggyakoribb oka az endometriózis (a méhen kívül elhelyezkedő, („eltévedt”) méhnyálkahártya-szövet).A További betegség lehet a dizmenorrea hátterében a mióma és az ade- nomiómatózis (a méhbelhártya nem rákos jellegű inváziója a méh izmos fala felé). A petevezetékek gyulladása és szervek közti rendellenes összenövések (adhé- ziók) hasi fájdalmat okozhatnak, ami lehet enyhe, bizonytalan és folyamatos vagy pedig súlyosabb, helyhez kötött és rövid tartamú. A fájdalom bármely típusa rosszabb lehet a menstruáció alatt.
A dizmenorrea alhasi fájdalmat okoz, ami a deréktájba és a lábakba is sugározhat. A fájdalom állhat görcsökből, melyek múlóak, vagy lehet tompa, állandó jellegű. A fájdalom általában röviddel a menstruáció előtt vagy alatta kezdődik, 24 óra múlva éri el csúcspontját és két nap után alábbhagy. Gyakran a beteg fejfájást, hányingert, szorulást vagy hasmenést panaszol és gyakorta sürgető vizelési ingert érez. Esetenként előfordul hányás. A premenstruációs szindróma tüneteiként létrejövő ingerlékenység, levertség, és hasi puffadás fennállhat a menstruáció egy része vagy egésze alatt. Néha véralvadékok, vagy a méhnyálkahártyából származó véres szövetdarabok préselődnek ki a méh- ből, fájdalmat okozva.
A fájdalmat általában leghatékonyabban nem-szte- roid gyulladásgátló szerek csillapítják, mint az ibupro- fen, naproxen és mefaminsav. Az ilyen szerek akkor a leghatékonyabbak, ha legfeljebb két nappal a menstruáció előtt kezdik el, és egy vagy két napig folytatják a menstruáció alatt. A hányingert és a hányást hányáscsillapító szerekkel lehet enyhíteni; de ezek a tünetek általában maguktól eltűnnek, amint a görcsök alábbhagynak. Elegendő pihenéssel, alvással és rendszeres testedzéssel is csökkenthetők a tünetek. Ha a fájdalom továbbra is befolyásolja a rendes tevékenységet, az ovulációt el lehet nyomni alacsony adagú fogamzásgátlókkal, melyek ösztrogént és progesztint tartalmaznak, vagy a hosszú hatású medroxiprogeszteronnal. Ha ezek a kezelések hatástalanok, további vizsgálatokra lehet szükség, mint például laparoszkópiára (olyan eljárás, melynek során száloptikás csövet használnak a hasüreg vizsgálatára).
A másodlagos dizmenorrea kezelése az októl függ. Szűk méhnyakcsatomát sebészileg lehet tágítani, ami gyakran 3-6 hónapos enyhülést biztosít. Ha a kezelés sikertelen és a fájdalom különösen heves, a méhhez futó idegek elmetszése esetenként segít; de ennek fenyegető szövődménye lehet más medencei szervek, mint a húgyvezetékek (ureterek) sérülése. Más típusú beavatkozásként hipnózissal vagy akupunktúrával lehet próbálkozni.

rendellenességei
A menstruáció a méh normális vérzése. A méh rendellenes vérzését (a vérzészavarokat) testi vagy hormonális eltérések okozhatják. Amenorreában a méh vérzése elmarad.
Az amenorrea (amenorrhoea) a menstruációs ciklus hiányát jelenti: a ciklusos vérzés meg sem indul (elsődleges amenorrea), vagy elmarad (másodlagos amenorrea).
A menstruáció hiányát csak a serdülőkor előtt, terhesség alatt, szoptatáskor és a menopauza után tekintjük normálisnak.
A ciklus elmaradásának oka lehet az agy, az agyalapi mirigy, a pajzsmirigy, a mellékvese, a petefészek és
▲ lásd az 1092. oldalt
1088
Nőgyógyászati egészségügyi kérdések
gyakorlatilag a szaporító szervrendszer bármely részének rendellenes működése. Normális esetben a hipota- lamusz (az agynak az agyalapi mirigy feletti része) jelzést küld az agyalapi mirigynek, amely ennek hatására a petefészket tüszőérésre serkentő hormont kezd termelni. Bizonyos rendellenességekben egyes agyalapi hormonok termelődése zavart szenved, emiatt a peteérés (ovuláció) elmarad és megszakad az a hormonális körforgás, amely a női ciklus fenntartásáért felelős. A túl magas vagy túl alacsony pajzsmirigyhormon- szintA is oka lehet annak, ha a menstruációs ciklus megszűnik, rendszertelenné válik, vagy ki sem alakul. Cushing-kórban® a vérzés hiányát vagy rendszertelenségét egy mellékvese által termelt kortikoszteroid hormon, a kortizol túltermelődése okozza.
Testi megerőltetés következtében is elmaradhat a vérzés. A megerőltetés valószínűleg csökkenti az agyalapi mirigy petefészek-stimuláló hormonjainak elválasztását, és emiatt a petefészek kevesebb ösztrogént termel. A vérzés elmaradását a méh betegségei is okozhatják, mint például a mola hydatioza (üszög-terhesség, a méhlepény daganata) és az Asherman-kór (a méhnyálkahártya hegesedése fertőzés vagy műtéti beavatkozás következtében).
Egyes nőkben a serdülőkori változások nem következnek be, következésképp a menstruációjuk meg sem indul. Ennek többek között oka lehet olyan fejlődési rendellenesség, amelyben a méh vagy a petevezetők nem fejlődnek ki, továbbá valamely kromoszómarendellenesség is, mint pl. a Tumer-szindróma, amelyben a sejtek a szokásos kettő helyett csak egyetlen X- kromoszómát tartalmaznak.* * Nagyon ritkán, de előfordulhat férfi pszeudohermafroditizmus, ilyenkor a beteg genetikailag férfi, mégis nőként fejlődik.® Ha egy leánygyermek 13 éves korára nem mutatja a nemi érés jeleit, 16 éves koráig egyáltalán nem menstruál vagy a serdülés kezdetétől számított öt éven belül nem jelentkezik a menstruációja, akkor ajánlatos orvosi kivizsgálást végezni.
A lásd a 704. oldalt
■ lásd a 714. oldalt
- lásd az 1239. oldalt
• lásd az 1237. oldalt
A tünetek a menstruáció hiányának okától függően változnak. Ha például a kiváltó ok az, hogy a nemi érés elmaradt, akkor a többi, a serdülésre jellemző változás, mint például a mell megnövekedése, a szeméremszőrzet és hónaljszőrzet megjelenése, a test arányainak megváltozása sem tapasztalható, vagy csak részben van jelen. Ha az ok terhesség, akkor a tünetek között gyakran szerepel reggeli hányinger és a has megnövekedése. A magas pajzsmirigyhormon- szint szapora szívdobogással, nyugtalansággal és meleg, nyirkos bőrrel jár. A Cushing-kór jellemzője a holdvilágkép (pufók, kerek arc), a kövér test és a vékony karok, lábak. Más okok, pl. Asherman-kór esetében az egyetlen tünet a vérzés elmaradása. A poli- cisztás ovárium szindrómában férfias jelleg, pl. arcszőrzet jelenik meg, és a ciklus szabálytalanná válik vagy megszűnik.
A diagnózis a nő tünetein és életkorán alapul. Az orvos a fizikális vizsgálat során megállapítja, hogy a nemi érés rendben lezajlott-e, és kutat az amenorrhoea más lehetséges okának jelei után. A valószínű kóreredetnek megfelelően többféle laboratóriumi vizsgálatra is szükség lehet. A vérmintában például megmérhető az agyalapi hormon, az ösztrogén, a pajzsmirigyhor- mon vagy a kortizol szintje. A koponyáról készült röntgenfelvétellel megállapítható, ha az agyalapi mirigy által elfoglalt tér a mirigy daganata miatt megnagyobbodott. A komputertomográfia (CT) és az ultrahangos vizsgálat a petefészek- és mellékvese-daganatok felderítésében segít.
A kiváltó okot lehetőség szerint meg kell szüntetni. A hormontermelő daganatot például eltávolítják. Más esetekben azonban, például Tumer-szindrómában vagy más genetikai rendellenességekben, maga az ok nem gyógyítható.
Ha egy leánygyermek még soha nem menstruált és minden vizsgálati eredménye negatív, akkor 3-6 havonta újból meg kell vizsgálni, hogy a nemi érés folyamatát figyelemmel kísérjük. A menstruáció megindítására progeszteront, esetleg ösztrogént szoktak adni. Az ösztrogént a serdülés megindítása céljából adják olyan lányoknak, akiknek melle még fejletlen, nincs szemérem- vagy hónalj szőrzete, és ezek spontán kialakulására nincs remény.
A vérzés elmaradása és rendellenességei
1089
Korainak nevezzük a menopauzát, ha a petefészek működése és a menstruációs ciklus negyven éves kor előtt megszűnik.
Korai menopauzában az ösztrogénszint alacsony. Egyúttal azonban megnövekszik a petefészek-stimuláló agyalapi mirigy-hormonok (gonadotropinok), legfőképpen a follikulus-stimuláló hormon szintje, de ezek hiába próbálják serkenteni a petefészek működését. A korai menopauza oka lehet genetikai, főleg kromoszomális eredetű, vagy okozhatja autoimmun betegség is, amelyben a petefészket ellenanyagok károsítják. Dohányosokban a menopauza hónapokkal korábban beköszönthet.
A vérzés elmaradásán túl a korai menopauzás nőkben a menopauza további tünetei, például hőhullámok vagy hangulatvátozások is gyakran jelentkeznek.A
A korai menopauza okának tisztázása különösen azon nők számára fontos, akik még szeretnének gyermeket szülni. Hasznos lehet a fizikális vizsgálat. Vérvizsgálatot végezhetnek a belső elválasztásé mirigyeket károsító ellenanyag kimutatására – ezek jelenléte autoimmun betegségre jellemző.
Harminc éven aluli nőknél kromoszómavizsgálatot szoktak végezni. Ha Y-kromoszóma van jelen (vagyis a vizsgált személy genetikailag férfi), a hasüregből minden hereszövetet sebészi úton el kell távolítani, mert ebben a szövetben a rák kialakulásának kockázata 25 százalékos. A 35 éven felüli nők esetében a kromoszómavizsgálat általában elhagyható.
Ösztrogénpótló kezeléssel megelőzhetjük vagy visszafordíthatjuk a menopauza tüneteinek kialakulását. Ennek ellenére korai menopauzában a nőnek alig 10 százalék esélye van a fogamzásra. Ha más nőből kivett petesejtet (donor petesejtet) laboratóriumi megtermékenyítés után beültetnek a korai menopauzás nő mé- hébe, akkor ezzel a módszerrel a terhesség valószínűsége 50 százalék. A beültetés előtt a nő ösztrogén- és progeszteronkezelésben részesül, hogy az így előidézett mesterséges menstruációs ciklus mintegy felfrissítse a méh nyálkahártyáját és ezáltal nőjön a sikeres terhesség valószínűsége.
A méh vérzése lehet a normálisnál bővebb, gyengébb, túl gyakori, vagy a menopauza után rendellene
sen jelentkező. A vérzészavarban szenvedő nők körülbelül 25 százalékában a vérzés oka valamely szervi elváltozás. A fennmaradó 75 százaléknál valamely, a termékeny életkorban különösen gyakori hormonális eltérés áll a háttérben, amely megzavarja a szaporító szervrendszer hipotalamusz és agyalapi mirigy által történő irányítását: az ilyen fajta vérzést nevezik disz- funkcionális méhvérzésnek. Serdülőkor előtt és menopauza után a hüvelyi vérzés szinte kivétel nélkül kóros.
Szervi elvátozás okozta vérzés
A vérzés okai a következők lehetnek: a szeméremtest vagy a hüvely sérülése, szexuális erőszak, hüvelygyulladás (pl. egy belevezetett tárgy miatt), a méh fertőzése, vagy a vér bizonyos, alvadási zavarokat okozó eltérései, például a leukémia és az alacsony vér- lemezkeszám. Egyéb okai közé tartoznak a rákos és nem rákos daganatok, mint például a nemzőcsatoma ftbromái és cisztái, továbbá az adenomiózis (egy nem rákos folyamat, melyben a méh izmos falába méhnyál- kahártya-darabok terjednek be). A petefészek-daganat néha szintén hüvelyi vérzéshez vezet, de rendszerint csak akkor, ha hormont termel. A húgycső-előreesés (prolapszus uretré) is okozhat vérzést (ilyenkor a vizeletet a húgyhólyagból a külvilágba szállító húgycső külső vége kiboltosul).
A vérzés okának felderítésekor fontos szerepet játszik a beteg életkora. Újszülött kislánynál például születése után néhány nappal előfordulhat pecsételő vérzés, melyet a születése előtt az édesanyjából átkerült ösztrogén okoz – ez nem ad okot aggodalomra. Gyermekkorban a vérzés oka a túl korán beköszöntő serdülés lehet (pubertás précoxj.B A szeméremszőrzet és a mell növekedése egyértelmű jele a serdülés megindulásának. A pubertás précox oka lehet néhány gyógyszer, agyi rendellenesség,’ alacsony pajzsmirigyhor- mon-szint és a mellékvese vagy a petefészek hormontermelő tumora, a legtöbb esetben azonban ismeretlen eredetű.
A gyermekkori vérzés másik oka lehet a hüvely mirigyszövetének túlburjánzása (vaginális adenózis), ami leggyakrabban arra vezethető vissza, hogy az anya
a lásd az 1078. oldalt
■ lásd az 1257. oldalt
1090
Nőgyógyászati egészségügyi kérdések
gyermeke születése előtt dietilstilbösztrolt (DES-t) szedett. A A vaginális adenózisos kislányokban későbbi életük során nagyobb valószínűséggel alakul ki hüvely- és méhnyakrák.
A fogamzóképes életkorban a vérzészavar hátterében igen gyakran fogamzásgátló módszerek – fogamzásgátló tabletta, progeszteron vagy méhen belüli eszköz (IUD, spirál) alkalmazása áll, vagy a terhesség komplikációja – mint például a placenta prévia (rossz helyen tapadó méhlepény) vagy az ektópiás (méhen kívül fejlődő) terhesség. A vérzés további oka lehet a mola hydatioza (üszög-terhesség, a méhlepény daganata) és az endometriózis. Ebben az életkorban is előfordulhat már a vérzés eredeteként rák, de ez nem gyakori.
A menopauza után a hüvelyi vérzés legveszélyesebb oka rosszindulatú daganat, mint például a méhnyálkahártya, a méhnyak és a hüvely rákja. A vérzés leggyakoribb nem tumoros oka a hüvelyfal elvékonyodása (atrófiás vaginitisz), a méhnyálkahártya elvékonyodása vagy megvastagodása és a méhnyálkahártyán kialakult kinövés (polip).
A tünetek és a fizikális vizsgálat eredményei alapján az orvos megállapítja, milyen egyéb módszerre van még szükség a diagnózis felállításához. A kezelés a vérzés okától függően változik.
Ha az orvos egy kislánynál vaginális adenózisra vagy rákra gyanakszik, akkor mintát vesz a hüvelyéből, amit mikroszkóp alatt megvizsgálnak. A vaginális adenózis általában nem igényel kezelést – kivéve, ha rákot találtak -, de szabályos időközönként felülvizsgálat szükséges, hogy a rák jeleit időben észrevegyék.
Ha egy felnőtt nőnek van hüvelyi vérzése, főképpen ha ez a menopauza után jelentkezik, akkor a vizsgálat célja, hogy megtudják, nincs-e rákja.
A méh polipja, fíbromája és rákja műtéttel eltávolítható. Ha egy posztmenopauzában levő, ösztrogénpótlás- ban részesülő nőnek rendellenes vérzése van, akkor rendszeresebb ciklus állítható be nála, ha minden periódusban körülbelül 10 napon át progeszteront is szed.
A lásd az 1169. oldalt
Ha nem szed progeszteront az ösztrogén mellé, akkor magasabb a méhnyálkahártya rák kialakulásának a kockázata. Ha a méhnyálkahártya megvastagodott és kóros sejteket tartalmaz, ami a rák előjele lehet, akkor a kezelés gyakran a méh sebészi eltávolítása (hiszterek- tómia).
Diszfunkcionális méhvérzés
A diszfunkcionális méhvérzés olyan vérzészavar, amelyet nem sérülés, gyulladás, terhesség vagy daganat, hanem hormonális változás okoz.
A diszfunkcionális méhvérzés legtöbbször a termékeny életkor kezdeti és végső szakaszában jelentkezik: az esetek 20 százaléka serdülőkorú lányokban, több mint 50 százaléka pedig 45 év feletti nőkben fordul elő. A rendellenes vérzések túlnyomórészt a diszfunkcionális méhvérzések körébe tartoznak, mégis, ezt a diagnózist csak az összes egyéb lehetőség kizárása után mondhatjuk ki biztonsággal.
A diszfunkcionális méhvérzés rendszerint emelkedett ösztrogénszint következménye, ami a méhnyálka- hártyát megvastagítja. A nyálkahártya ezután részlegesen, rendszertelen időközönként lökődik le, ez okozza a vérzést. Policisztás ovárium szindrómában például a luteinizáló hormon túltermelése a petefészket nagy mennyiségű – később részben ösztrogénné alakuló – androgén termelésére serkenti ahelyett, hogy a petekilökődést stimulálná. Idővel, ha nincs jelen progeszteron, ami a sok ösztrogén hatását ellensúlyozná, vérzészavar alakulhat ki.
A vérzés szabálytalan időnként jelentkezik, elhúzódó és erős. Általában vérmintából laboratóriumi vizsgálatot végeznek, melynek alapján a vérveszteség mértéke megbecsülhető.
A diszfunkcionális vérzés diagnózisát akkor lehet felállítani, ha minden egyéb ok kizárható. Ha a nő 35 éves vagy idősebb, policisztás ovárium szindrómája van, jelentősen túlsúlyos vagy soha nem szült gyermeket, akkor a gyógyszeres kezelés megkezdése előtt a méhnyálkahártyából biopsziát (egy kis szövetmintát vesznek), melyet mikroszkóppal megvizsgálnak. A biopsziára azért van szükség, mert az ilyen nőknek nagyobb az esélyük a méhnyálkahártya rákos elfajulására.
Policisztás ovárium szindróma
1091
A kezelés függ a nő életkorától, a méhnyálkahártya állapotától és attól, hogy a nő szeretne-e még gyermeket.
Ha a méhnyálkahártya megvastagodott és rendellenes sejteket tartalmaz (különösen ha a nő 35 évnél idősebb és nem akar több terhességet), akkor a méhet gyakran műtétileg eltávolítják (hiszterektómia), mert a kóros sejtek rákmegelőző állapotot jelenthetnek.
Ha a méhnyálkahártya megvastagodott, de sejtjei normálisak, akkor az erős vérzés kezelésére nagy dózisban ösztrogén- és gesztagéntartalmú fogamzásgátló tablettát adnak. Máskor ösztrogént adnak magában, rendszerint intravénásán, majd később szájon át adott gesztagénnel kiegészítve. A vérzés általában 12-24 óra
alatt eláll. Utána 3 hónapig a megszokott módon, kis dózisban adagolható a fogamzásgátló tabletta. A gyengébben vérző nőknek már kezdettől fogva kis dózist lehet adni.
Ha a fogamzásgátló tabletta nem alkalmazható.^ akkor havi 10-14 napon át valamilyen gesztagént magában is lehet adni szájon keresztül.
Ha a nő nem reagál a fent említett hormonkezelésekre, rendszerint méhnyak tágítás és küretázs (dilatáció és courettage; D és C) a következő lépés, melynek során a méh nyálkahártyáját kikaparással eltávolítják. Ha a nő teherbe szeretne esni, klomifent kaphat szájon át a peteérés elősegítésére.
A policisztás ovárium szindróma (Stein-Leventhal- szindróma) nevű betegségben a petefészkek nagyobbak a normálisnál, és számos folyadékkal telt zsákocskát (cisztát) tartalmaznak; a férfi nemi hormonok (androgének) szintje emelkedett lehet és ez néha férfias jelleget hoz létre.
Ebben a tünetegyüttesben az agyalapi mirigy általában nagy mennyiségű luteinizáló hormont választ el. A fölös mennyiségű luteinizáló hormon megnöveli az androgéntermelést, a magas androgénszint pedig aknét és durva szőrzetnövekedést okozhat a nőben. Ha a betegséget nem kezelik, az androgén egy része ösztrogénné alakul, és a tartósan magas ösztrogénszint megnöveli a méhnyálkahártya-rák (endometrium kar- cinóma) kialakulásának valószínűségét.
A tünetek jellemzően serdülőkorban jelentkeznek, amikor a menstruációs ciklusnak meg kellene indulnia. Jellegzetes tünet az elhízás és a szőmövekedés megindulása férfiakra jellemző helyeken (mellkason, arcon). Máskor szabálytalan, bő hüvelyi vérzés tapasztalható, testsúlynövekedés és szőrzetnövekedés nélkül.
A kórképet gyakran a tünetek alapján ismerik fel. A vérben megmérik a luteinizáló hormon és a hím nemi hormonok szintjét, és ultrahangkészülékkel vizsgálják a petefészkeket. Többféle vizsgálati módszert alkalmaznak annak kiderítésére, hogy a férfi hormonokat nem daganat termeli-e.
Ideális kezelési módszer nem ismeretes. A kezelés típusa a tünetek jellegétől és súlyosságuktól függ, valamint a nő életkorától és a jövőbeli terhességet illető terveitől.
A fokozott szőrzetnövekedést nem mutató nőknek szintetikus gesztagént (progeszteron-szerű gyógyszert) vagy fogamzásgátló tablettát lehet adni, kivéve ha teherbe szeretnének esni, elérték a menopauzát vagy szív- és érrendszeri betegségre hajlamosító rizikótényezőjük van. A magas ösztrogénszint okozta
a lásd az 1121. oldalt
1092
Nőgyógyászati egészségügyi kérdések
endometriumrák esélyének csökkentésére is szintetikus gesztagént szoktak adni. A gyógyszeres kezelés megkezdése előtt a rák kizárása céljából gyakran mintát vesznek a méhnyálkahártyából mikroszkópos vizsgálatra.
Az erőteljes szőmövekedésre többféle szőrtelenítő eljárás alkalmazható, például elektromos feloldás, kiszedés, gyantázás, szőrtelenítő (depiláló) folyadékok és krémek vagy szőkítés. Egyetlen gyógyszeres kezeléssel sem lehet teljesen tökéletes szőreltávolítást elérni. Meg lehet próbálkozni fogamzásgátló tablettával, de azt több hónapig kell szedni, míg valamilyen – rendszerint csekély – eredmény mutatkozik.
A spironolakton gátolja a hím nemi hormonok termelését és hatását, így a nem kívánt testszőrzetet is csökkentheti. Mellékhatása a megnövekedett vizeletürítés, a gyors felülés vagy felállás közben leeső vérnyomás (ami még ájuláshoz is vezethet), a mell érzékenysége és a szabálytalan hüvelyi vérzés. A spirono-
laktont szedő, szexuálisan aktív nőknek ügyelniük kell a hatékony fogamzásgátlásra, mert a szer veszélyeztetheti a fejlődő magzatot.
Ha policisztás ovárium szindrómában szenvedő nő teherbe akar esni, akkor klomifenkezelést kaphat, ami a petefészket petesejt-kibocsátásra serkenti. Ha a klomifen hatástalan, többféle hormonnal lehet próbálkozni, pl. a follikulusz-stimuláló hormon vagy a gonadotropin-releasing hormon, ami a follikulusz- stimuláló hormon elválasztását kiváltja. Ha a gyógyszerek nem hatnak, sebészi beavatkozást lehet végezni, melynek során eltávolítják a petefészek egy ék alakú darabját (ékrezekció) vagy kauterizálják (elektromos árammal elroncsolják) a petefészek cisztáit. Ezek a módszerek egy ideig serkentik ugyan az ovulációt, mégis, a sebészi beavatkozást csak végső esetben alkalmazzák, mert hegesedéssel gyógyulhat és ezzel a nő teherbe esésének valószínűsége csökken.
237. FEJEZET
Endometriózisban az endometriális szövet (méhnyál- kahártya), ami rendesen csak a méh belsejében fordul elő, foltokban a méhen kívül is megtalálható.
Az endometriózis megjelenése általában a hasüreg belső felszínére vagy a hasi szervek felszínére korlátozódik. A rendellenes elhelyezkedésű méhnyálkahártya (implantált endometrium) leggyakrabban a petefészken és a méh tartószalagain tapad meg. Kevésbé gyakori, hogy a vékony- és vastagbelek külső felszínén, az uréteren (a veséből a hólyagba vezető csövön), a húgyhólyagon, a hüvelyben, a hasban lévő sebészi hegen vagy a mellkas belső felszínén jelenik meg az „eltévedt” szövetsziget. Ritkaságszámba megy a tüdőben elhelyezkedő endometrium-szövet.
Mivel a rendellenesen elhelyezkedő endometrium ugyanazokra a hormonokra reagál, mint maga a méh, a menstruációs ciklussal egyidőben vérezhet, és gyakran görcsöt, fájdalmat, imitációt és hegesedést tapasztalunk. Ahogy előrehalad a betegség, adhéziók (eddig egymással kapcsolatban nem álló képleteket összekötő kötőszóvetes szalagok, összenövések) alakulhatnak ki. A rendellenesen elhelyezkedő méhnyálkahártya-szövet
és az összenövések gátolják vagy megváltoztatják a szervek működését. Néha az összenövések miatt leáll a bélműködés.
Az endometriózis családon belül halmozódhat, és a többi nőhöz képest gyakrabban fordul elő a beteg nő első fokú rokonaiban (anyjában, testvérében, lányában). Az endometriózis kockázatát növeli, ha a nő 30 éves kora után szülte első gyermekét, fehérbőrű vagy valamilyen méhrendellenessége van.
Az endometriózis a 25 és 44 év közötti menstruáló nők kb. 10-15 százalékában fordul elő. néha tizenévesekben is fellép. Egészen pontosan nem állapítható meg, hogy hány nő szenved ebben a betegségben, mert rendszerint csak közvetlen megtekintéssel, jellemzően műtét alatt diagnosztizálható. A meddő nők körülbelül 25-50 százalékának lehet endometriózisa, ez ugyanis fizikailag gátolja a fogantatást. A súlyos endometriózis terméketlenséget okozhat, mert megakadályozza a petesejt levándorlását a petefészekből a méhbe. Az enyhe endometriózis is okozhat terméketlenséget, az azonban kevésbé világos, hogy milyen módon.
Endometriózis
1093
Az endometriózis oka egyelőre ismeretlen. A méh- nyálkahártyából származó sejtek valahogyan kikerülnek a méhből és tovább szaporodnak. Ez a jelenség úgy jöhet létre, hogy a menstruáció során leváló méh- nyálkahátya-darabok a petevezetéken keresztül visszafelé sodródnak a petefészkek irányába a hasüreg felé, ahelyett, hogy a hüvelyen át a külvilágba távoznának.
Az endometriózis következménye lehet alhasi és medencetáji fájdalom; menstruációs zavar, mint például pecsételő vérzés a várt vérzési időpont előtt és meddőség. Egyes nőkben a súlyos endometriózis is tünetmentes, másokban azonban minimális betegség is elviselhetetlen fájdalommal jár. Az endometriózis gyakran csak akkor okoz menstruációkor fájdalmat, ha már évek óta fennáll. Néhány nőnek menstruáció előtt vagy alatt közösüléskor fájdalmai vannak (dys- pareunia).
A vastagbélen vagy hólyagon tapadó méhnyálkahár- tya-szövet haspuffadást okozhat, a bélmozgások során érezhető fájdalmat, vérzést a végbélből a menstruáció alatt vagy alhasi fájdalmat vizeléskor. A petefészekhez vagy annak közelében tapadó endometrium-szövet vérrel telt masszává alakulhat (endometrioma). Előfordul, hogy az endometrioma megreped vagy szivárog, ilyenkor hirtelen, hasító jellegű hasi fájdalom jelentkezik.
Ha egy nőben megmagyarázhatatlan eredetű terméketlenség jellegzetes tünetei mutatkoznak, felmerül az endometriózis gyanúja. A fizikális vizsgálat eredménye gyakran normális, néha azonban a nő fájdalmat jelez a vizsgálat alatt vagy az orvos kitapint egy szövettömeget a méh mögött vagy a petefészek közelében. Néha a méhnyálkahártya-szövetet a külső nemi szerveken, a méhnyakon, a hüvelyben, a köldökben (umbilicus) vagy sebészi hegekben találják meg.
A kórisme felállítása általában az endometrium- szigetek megtalálásával lehetséges csupán. Az orvos legtöbbször a hasüregbe vezetett száloptikás tekintőcsövön (laparoszkópon) keresztül átvizsgálja a hasüreg belsejét, melyet közvetlenül a köldök alatt ejtett apró metszésen át vezetnek be a hasba. Néha az endometriózist megtekintéssel nem lehet felismerni, és a diagnózist csak biopszia (mikroszkópos laboratóriumi vizsgálat céljára eltávolított kis szövetminta) segítségével lehet felállítani, amit rendszerint az endoszkópia során vesznek ki.
A további eljárásokat, mint például az ultrahangvizsgálatot, báriumbeöntéses röntgenfelvételt, a komputertomográfiát (CT) és a mágneses magrezonancia vizsgálatot (MRI) jó eredménnyel lehet használni a be-
Endometriózis: eltévedt szövetek
A méhből a petevezetőkön át kis endometrium (méhnyálkahártya) -szövetdarabkák vándorolhatnak át a hasüregbe (az ábrán ezeket pirosas foltokkal jelöljük). Ezek a szövetdarabok aztán megtapadhatnak a petefészkeken, a méh tartószalagjain, a vékony- és vastagbeleken, a húgyvezetéken, a húgyhólyagon, a hüvelyben, sebészi hegeken vagy a mellkas belsejének felszínén.
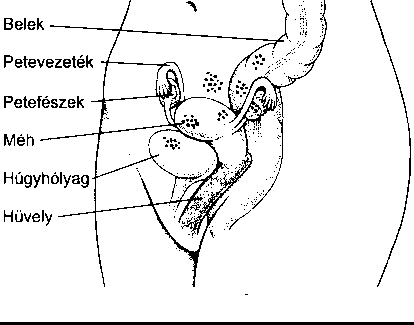
tegség kiterjedtségének behatárolására vagy lefolyásának követésére, de a diagnosztizálásban kevés szerephez jutnak. A vérben vizsgálható az endometriózisra jellemző markerek (jelzőanyagok), például CA-125 és méhnyálkahártya-ellenes antitest szintje, s ez szintén segítséget nyújthat az endometriózis lezajlásának nyomon követéséhez. Mivel azonban ezek a markerek számos más betegségben is emelkedett koncentrációban lehetnek jelen, a kórisme megállapításához önmagukban nem használhatók.
Az American Fertility Society (termékenységgel foglalkozó társaság az Egyesült Államokban) felállított egy osztályozási rendszert, melynek alapján az endometriózist különböző csoportokba oszthatjuk aszerint, hogy a méhnyálkahártya-szövet hol helyezkedik el, egy szerv felületén tapad-e vagy a felszín alatt található, és hogy hártyás vagy rostos összenövések vannak-e jelen. Mindezeket figyelembe véve az orvos a jelzett, enyhe, mérsékelt és súlyos osztályba sorolhatja a betegséget. Más vizsgálatokkal utána lehet járni annak, hogy az endometriózis befolyásolja-e a nő meg- termékenyülési képességét.
1094
Nőgyógyászati egészségügyi kérdések
A7 Andnm0trin7Íc kP7PÍA«ti r**« Urlvvl I Ivll I v£>lu f\v*-vlvwl lehetőségei
-
A petefészek-működést gátló és az
endometrium-szövet növekedését lassító
gyógyszerek
- Műtét, melynek során a lehető legtöbb rend-
ellenesen elhelyezkedő méhnyálkahártya-szi-
![]()
- Gyógyszeres és sebészi kezelés kombinációja
- Méheltávoíító műtét (hiszterektómia), melynek során gyakran a petevezetőket és a petefészkeket is eltávolítják
A kezelés a nő tüneteitől, gyermekvállalási terveitől, korától és betegsége kiterjedtségétől függ.
Bizonyos szerekkel a petefészek-működés és a méhnyálkahártya növekedésének üteme visszaszorítható, ilyenek a kombinált fogamzásgátló tabletták, gesz- tagének, danazol és GnRH (gonadotropin releasing hormon) agonista szerek. A GnRH agonisták eleinte serkentik az agyalapi mirigy gonadotropin-kibo- csátását, ám néhány hetes alkalmazás után már gátolják a gonadotropin-elválasztást. A minimális vagy enyhe endometriózisban szenvedő nők kezelésének a termékenységre gyakorolt jótékony hatása kérdéses, az azonban biztos, hogy ennél súlyosabb betegségben a gyógyszeres vagy sebészi kezelés 40-60 százalékban terhességhez vezet. A gyógyszeres kezeléstől az endometriózis nem gyógyul meg, a gyógyszer elhagyásakor rendszerint visszatér a betegség.
Közepes vagy súlyos fokú betegségben műtétre lehet szükség. A sebész megpróbálja a lehető legtöbb rendellenesen elhelyezkedő méhnyálkahártyát eltávolítani, úgy, hogy közben a nő teherbe esési képességét nem károsítja. Gyakran a laparoszkópos diagnózis során rögtön el is távolítják az „eltévedt” szövetet. Külön sebészi beavatkozásra akkor van szükség, ha a méh- nyálkahártya-sziget 3,5-5 cm-nél nagyobb átmérőjű, jelentős összenövések vannak az alhasban vagy a medencében, az endometrium-szövet elzárja az egyik vagy mindkét petevezetőt vagy gyógyszerrel csillapíthatatlan alhasi, medencei fájdalmat okoz. Néha kaute- rizációs készülékkel (amely elektromos áramot használ hőtermelésre) vagy lézerrel (amely fényt koncentrál egy igen intenzív nyalábban és ezzel hoz létre hőha
| Endometriózis kezelésében gyakran használt gyógyszerek | |
| Gyógyszer | Mellékhatás |
| ösztrogén és gesztagén kombinációjú fogamzásgátló tabletta | Haspuffadás, a mell érzékenysége, étvágynövekedés, boka körüli duzzanat, émelygés, vérzés két menstruáció között, mélyvénás trombózis. |
| Gesztagének | Vérzés két menstruáció között, kedéfyhullámzás, depresszió, atröfiás vaginitisz. |
| Danazol | Hízás, pattanások, a hang mélyülése, szőmövekedés, hőhullámok, hüvetyszáraz- ság, boka körüli duzzanat, izomgörcs, vérzés két menstruáció között, a mell nagyságának csökkenése, kedélyhullámzás, májműködési zavarok, kéztöcsatorna- szindróma, vérzsírértékek kedvezőtlen megváltozása. |
| GnRH agonisták | Hőhullámok, hüvelyszárazság, kalciumvesztés a csontokból. kedélyhullámzás. |
tást) távolítják el a méhnyálkahártya-szövetet. A sebészi eltávolítás azonban rendszerint csak átmeneti eredményt hoz, a legtöbb nőben visszatér az endometriózis. A méhnyálkahártya-szövet eltávolítása után a terhességi arány 40-70 százalékosra nő, és ez az eredmény gyógyszeres kezeléssel tovább javítható.
Sebészi vagy gyógyszeres kezelést követően fogamzásgátló tablettával lassítani lehet a betegség előrehaladását. Az endometriózis újbóli megjelenését azonban kizárólag mindkét petefészek eltávolításával lehet kivédeni.
A petefészek- és méheltávolitást csak akkor végzik el, ha a nőnek gyógyszeresen csillapíthatatlan alhasi vagy medencei fájdalmai vannak és nem tervez több gyermeket. A petefészek és a méh eltávolítása után ösztrogénpótló kezelést kell elkezdeni, mert ennek a
tsz. emlő betegségei
1095
műtétnek ugyanolyan hatása van, mint a menopauzá- nak. ▲ A kezelést közvetlenül a műtét után, vagy sok méhnyálkahártya-szövet visszamaradása esetén 4-6 hónapos várakozási idő után kezdik meg. Ez a szünet
lehetővé teszi, hogy az endometrium-szövet, amelyet az ösztrogénpótló kezelés aktivizálna, felszívódhasson. A várakozási idő alatt endometriózist gátló gyógyszerekre lehet szükség.

A mellbetegségek lehetnek jó- és rosszindulatúak, köznapi szóhasználattal nem rákos és rákos jellegűek. A nem rákos elváltozások közé tartozik az emlőfájdalom, ciszta, a fibrocisztás mellbetegség, a kötőszövetes csomó, mellbimbó-gennyesedés és a mellgyulladás. A rákos elváltozás a mellrák több típusa és az emlőbimbó Paget-kórja. A cisztoszarkóma filloidesz nevű daganat néha rossz-, néha jóindulatú.
Egyes nők közvetlenül a menstruáció előtt emlőfájdalmat (masztalgiát) vagy -érzékenységet tapasztalnak, valószínűleg a menstruációt kiváltó hormonális változások következményeként. A mell fájdalma legtöbbször nem a rák jele. Az emlő cisztái néha fájdalmasak. Nem egy, élelmiszerekben és italokban előforduló anyagot gyanúba fogtak már az emlőfájdalom okozójaként (például a kávéban lévő metilxantinokat), ám úgy tűnik, hogy ezen anyagoknak az étrendből való kiiktatása a fájdalmat nem csökkenti.
A legtöbb nő emlőfájdalma nem erős és hónapok- évek alatt magától elmúlik. A súlyos fájdalmat, ami azonban ritka, gyógyszeresen lehet csillapítani. A fájdalomcsillapításra alkalmas a danazol, egy alacsony hatáserősségű, tesztoszteronhoz hasonló mesterséges hormon, és a tamoxifen, az ösztrogén hatását gátló szer.
A ciszták az emlőben könnyen kitapintható, folyadékkal telt tömlők.
Az emlőciszták eredete tisztázatlan, bár valószínűsíthető a sérülések szerepe. A ciszta néha fájdalmas lehet, ekkor a fájdalom megszüntetésére az orvos egy vékony tűn keresztül leszívja a folyadéktartalmat. A fo
lyadékot elküldik a laboratóriumba, ahol mikroszkópos vizsgálatnak vetik alá. Az orvos megtekinti a folyadék színét és mennyiségét, és megfigyeli, eltűnt-e a ciszta a folyadék lebocsátása után. Ha a folyadék véres, barnás, zavaros, vagy ha a ciszta a lecsapolást követő 12 héten belül újra megjelenik, akkor az egész cisztát műtétileg eltávolítják, mert a ciszta falában – bár ez ritka eset – rák fordulhat elő.
A fibrocisztás elváltozás meglehetősen gyakori állapot, melyre emlőfájdalom, ciszták és jóindulatú csomók együttes jelenléte jellemző.
Bár a nevében ott a „betegség” szó, ezt az állapotot nem tekintjük betegségnek. A legtöbb nő melle kissé csomós állományú, különösen a külső, felső területen. Az emlőfájdalomhoz és a mell cisztáihoz hasonlóan ezek a csomók is igen gyakoriak. Az emlőcisztás nők legtöbbje a mellrák kialakulása szempontjából nem tartozik emelkedett kockázati csoportba. ■ A terápia pusztán a ciszták kezeléséből áll.
A rostos elemeket tartalmazó emlőcsomó (fibroadeno- ma) kisméretű, jóindulatú, tömött tapintatú csomó, melyet kötőszövet és mirigyszövet alkot.
Az ilyen csomók általában fiatal nőkben, gyakorta tizenévesekben fordulnak elő. A csomó könnyen elmozdítható, és a mell önvizsgálata közben jól érezhető
▲ lásd az 1077. oldalt
■ lásd az 1098. oldalon lévő ábrát
1096
Nőgyógyászati egészségügyi kérdések
A mell felépítése
A női mell állományát zsírszövetbe és némi kötőszövetbe ágyazott tejmirigyek alkotják. A mirigyekben termelődő tej a tejvezetékeken át eljut az emlőbimbóhoz. A mellbimbó körüli pigmentált bőrterület a bimbóudvar.
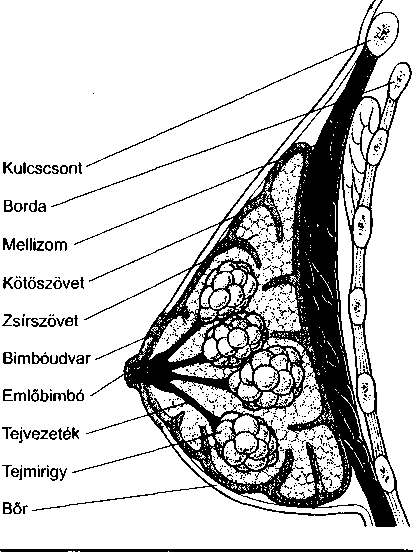
a körvonala, mintha kicsi, mozgékony golyót tapintanánk. Rugalmasan kemény, mert kollagént tartalmaz (ez egy erős, rostos fehérje, mely a porc, a csont, a szalagok és a bőr alkotórésze).
A csomót rendszerint helyi érzéstelenítésben végzett műtét során eltávolítják, de gyakran újra megjelenik. Ha már több csomót kioperáltak, és mindegyik jóindulatúnak bizonyult, a nőbeteg és orvosa úgy is
▲ lásd az 1107. oldalt
■ lásd a 702. oldalt
dönthetnek, hogy a továbbiakban kiújuló csomókat bent hagyják.
A jóindulatú, tömött emlőcsomókra további példa a mirigyszövet megkeményedése (szklerotizáló adenó- zis) és a sérülést szenvedett zsírszövet helyét kitöltő hegszövet (zsímekrózis). Ezeknek a csomóknak a természetét csak szövetmintavétel (biopszia) segítségével lehet tisztázni.
Az emlőbimbóból szivárgó folyadék nem minden esetben kóros jelenség, még a posztmenopauzában lévő nők esetében sem. Az emlőbimbó váladékozását panaszoló nőknél csak 10 százalékában találnak rákot.A Ennek ellenére a váladékozó emlőt meg kell vizsgáltatni orvossal.
A véres váladékozást leggyakrabban a tejutak jóindulatú szövetburjánzása (intraduktális papilloma) okozza. Az ilyen csomók egy hányada kitapintható, másrészüket azonban csak mammográfiával, az emlő röntgenvizsgálatával lehet ábrázolni.
Ha a nőt zavarja a váladékozás, a csomót általában könnyen, helyi érzéstelenítésben el lehet távolítani. Ha egy nem gyermekágyas nőnek tej szivárog a melléből (galaktorrea), valószínűleg hormonális zavar áll a hát- térben.B
emlőtályog
Az emlő fertőzéses eredetű gyulladása (masztitisz) a gyermekszülés idejét leszámítva ritkaságszámba megy. Néha az emlőrák mellgyulladáshoz hasonló tünetekkel jelentkezhet.
A gyulladt mell általában vörös, duzzadt, meleg és tapintásra érzékeny. Antibiotikummal kezelik.
Az emlőtályog, ami a mellben elhelyezkedő genny- gyülem, még ritkábban fordul elő. A kezeletlen emlőgyulladásból tályog alakulhat ki. Terápiája az antibiotikum, legtöbbször sebészi lecsapolással egybekötve.
A mellrákot aszerint osztályozzák, hogy milyen szövetből indult ki és mekkora a kiterjedése. A rák kiindulhat tejmirigyből, tejvezetékből, zsírszövetből vagy kötőszövetből. A mellrák különböző típusai eltérő módon fejlődnek. Az egyes típusok jellemzésének
Az emlő betegségei
1097
A mellrák kialakulásának és halálos kimenetelének valószínűsége
Kockázat(%)
| Életkor (év) | 10 éven belül | 20 éven belül | 30 éven belül | |||
| kialakulás halálozás | kialakulás | halálozás | kialakulás | halálozás | ||
| 30 | 0,4 | 0,1 | 2,0 | 0,6 | 4.3 | 1,2 |
| 40 | 1,6 | 0,5 | 3,9 | 1,1 | 7,1 | 2,0 |
| 50 | 2,4 | 0,7 | 5,7 | 1.6 | 9.0 | 2,6 |
| 60 | 3,6 | 1,0 | 7,1 | 2,0 | 9,r | 2,6 |
| 70 | 4,1 | 1,2 | 6,5 | 1,9 | 7,1 | 2’° |
Az adatok a Feuer EJ et al.: „The lifetime risk of developing breast cancer.” Journal ofthe National Cancer Institute 85(11):892-987, 1993. közleményen alapulnak.
szempontjai: az észrevétel módja, az előrehaladás típusa és üteme, valamint a kezelés lehetőségei. Némelyikük egészen lassan nő és csak akkor ad áttétet (metasztázist) a test egyéb részeibe, amikor már nagyon nagyra nőtt. Más típusok agresszívebbek, gyorsan nőnek és szóródnak. Mindemellett ugyanannak a ráktípusnak is betegenként változhat a lefolyása. Az orvos csak úgy tudja megítélni az illető nőre vonatkozó egyedi esetet, ha megvizsgálja és megismeri a kórelőzményét.
Az in szitu karcinóma, ami helyben maradó rákot jelent, a rák korai típusa, amely kiindulási helyéről még nem terjedt át környezetére és nem adott áttétet. Az Egyesült Államokban diagnosztizált mellrákok több mint 15 százaléka in szitu karcinóma.
A mellrákok közel 90 százaléka a tejvezetékekből vagy a tejmirigyekből indul ki. In szitu duktális karcinóma a tejvezetékek falában alakul ki. Menopauza előtt és után is előfordulhat. Ez a ráktípus néha csomó formájában tapintható, és apró elmeszesedett szemcsék képében (mikrokalcifíkációként) a mammogram röntgenfelvétel is mutathatja. Az in szitu duktális karcinóma gyakran felfedezhető mammográfiával, még mielőtt a tapintható méretet elérné. Általában a mell egy meghatározott területére korlátozódik, és sebészi úton egészben eltávolítható. Ha csak az in szitu duk
tális karcinómát távolítják el, akkor a nők 25-35 százalékában invazív rák alakul ki, rendszerint ugyanabban a mellben.
In szitu lobuláris karcinóma, amely a tejmirigyekből indul ki, általában menopauza előtt jelentkezik. Ez a fajta rák nem tapintható ki és nem mutatja a mammogram sem; általában véletlen leletként bukkannak rá valamely más, nem lobuláris in szitu karcinóma okozta csomó mammográfiás vizsgálata közben. Az in szitu lobuláris karcinómában szenvedő nők 25-30 százalékában invazív mellrák fejlődik ki az azonos oldali, ellenoldali vagy mindkét emlőben.
Az invazív mellrák, mely átteijed más szövetekre és elroncsolja őket, lehet lokalizált (a mellre korlátozódó) és metasztatikus (a test más részeibe áttétet adó). Az invazív mellrákok körülbelül 80 százaléka duktális, 10 százaléka lobuláris eredetű. A duktális vagy lobuláris eredetű invazív rák kórjóslata hasonló. Némileg jobb prognózisú a medulláris és tubuláris típusú karcinóma (melyek tejmirigyből származnak), ezek ritkábban fordulnak elő.
A mellrákot övező félelem oka részben a kockázati tényezők helytelen ismerete, illetve az ezzel kapcsolatos félreértések. Félrevezető lehet például az az elter-
1098
Nőgyógyászati egészségügyi kérdések
A mellrák kialakulásának kockázati tényezői
| Életkor
Az életkor növekedésével a kockázat nő. A mellrákok körülbelül 60 százaléka 60 év feletti nőkben fordul elő. A kockázat 75 év felett a legnagyobb. Korábbi mellrák Legnagyobb a kockázat azokban a nőkben, akiknek korábban in szitu vagy invazív mellrákjuk volt. Az érintett emlő eltávolítása után a megmaradó emlőben a mellrák kialakulásának kockázata 0,5-1 százalék évente. Mellrák előfordulása a családban Elsőfokú rokonokban (anya, testvér, leánygyermek) előforduló mellrák a kockázatot kétszeresére, háromszorosára növeli, de a távolabbi rokonok (nagyszülő, nagynéni, unokatestvér) közötti előfordulás csak minimálisan emeli a rizikót. Még azoknak a nőknek is csak 30 százalékos valószínűséggel alakul ki mellrákja 75 éves kor előtt, akiknek közeli rokonában fordult elő. Az emlőrák génje Momróníhon a r*»Ak kát kíilnnáll/S irittohh IMclIllöylUtil 1 a ÍIUK KtJl KulUfialKJ IxIocUU csoportjában két különböző emlőrák-gént sikerült kimutatni. Ha egy nőben ezen gének valamelyike megtalálható, akkor benne a mellrák kialakulásának kockázata nagyon nagy, Ha azonban már megbetegedett, az emlőrák halálos kimenetelének valószínűsége nem nagyobb, mint bármely más mellrákos nőben. A két gén valamelyikét nagy valószínűséggel hordozzák azok, akiknek családjában a betegség hangsúlyozottan jelen volt: esetükben általában három generációra visszamenőleg minden generáció több tagjánál előfordult mellrák. Épp emiatt nem szükséges, hogy a nőket rutinszerűen szűrjék erre a génre, csak akkor, ha figyelemre méltó családi kórelözménnyel bírnak. Az emlőrák-gének valamelyikét hordozó családokban a petefészekrák előfordulása is gyakoribb. |
Korábbi nem rákos emlőbetegség
Nem rákos emlőbetegség korábbi előfordulása valószínűleg csak olyan nőkben fokozza a mellrák előfordulási esélyét, akiknek a szokottnál több a tejvezetékük. Még ezekben a nőkben is mérsékelt a veszély, kivéve, ha rendellenes szöveti felépítést (atípusos hiperpláziát) mutat a biopszia, vagy a nő családjában mellrák fordult elő. Első menstruáció 12 éves kor előtt, menopauza 55 éves, első terhesség 30 éves kor után vagy gyermektelenség Az első három tényező egyenesen arányos a kockázattal. Ez tehát azt jelenti például, hogy minél korábban kezdődik a menstruáció, annál nagyobb a kockázat. A 12 éves koruk előtt menstruálni kezdő nőkben a mellrák kialakulási kockázata kétszer-négyszer akkora, mint a 14 éves korukban menstruálni kezdőkben. Ezek a tényezők azonban valószínűleg igen csekély hatással vannak a mellrák kockázatára. Fogamzásgátló tabletta tartós szedése vagy .hosszantartó ösztrogénpótlás A legtöbb tanulmány nem mutat ki összefüggést a fogamzásgátló tabletta használata és a mellrák későbbi kialakulása között, kivéve talán azokat az eseteket, amikor a nő több éven át szedett fogamzásgátlót. Ha a menopauzát követően 10-20 éven át kockázat kissé fokozódhat. Az ösztrogént és gesztagént kombináló hormonpótló kezelés is növelheti a kockázatot, de ez nem bizonyított. Elhízottság a menopauzát követően Az elhízott posztmenopauzás nők körében a kockázat némileg emelkedett, de nincs arra bizonyíték, hogy egy meghatározott étrend – például a zsírban gazdag táplálkozás – hozzájárulna a mellrák kialakulásához. Bizonyos tanulmányok eredményei alapján elképzelhető, hogy az elhízott, de még menstruáló nők mellrákjának kockázata alacsonyabb. |
| jedt tévhit, mely szerint élete folyamán „minden nyolcadik nőnek mellrákja lesz”. Ezt az arányt 0 és 95 év közötti életkorú nők vizsgálatával találták; elméletileg tehát azt jelenti, hogy a 95 éven aluli nők közül minden | nyolcadikban kialakul a mellrák. A kockázat azonban ennél sokkalta kisebb a fiatal nők körében. Egy 40 éves nőnek 1:1200 az esélye arra, hogy a következő évben kifejlődjön benne ez a betegség. Csakhogy még ez az |
i\z emlő betegségei
1099
adat is félrevezető lehet, mert minden nőt magába foglal. Egyes nőkben a veszély még kisebb, másokban azonban nagyobb lehet.
A mellrák nagyobb valószínűséggel fejlődik ki olyan nőkben, akikben több kockázati tényező jelen van, de nekik is van lehetőségük megelőző lépésekre, például rendszeres mellvizsgálatra. Egyetlen módon lehet bizonyítottan csökkenteni a mellrákos halálozást, mégpedig az 50 év felett rendszeresen elvégzett mam- mográfiával. Emellett a legújabb kutatások szerint a rendszeres testedzés, különösen serdülő- és fiatal felnőttkorban, továbbá valószínűleg a testsúly kontrollja is csökkenti a mellrák kialakulási esélyét.
A csomó nélküli emlőfájdalom általában nem a mellrák jele, jóllehet a mellrákos nők körülbelül 10 százalékának csomó nélküli fájdalma van.
A mellrákos nők eleinte legtöbbször tünetmentesek. Az első tünet gyakrabban egy csomó megjelenése, melynek tapintata rendszerint jól megkülönböztethető a környező szövetekétől. A mellrákos esetek több mint 80 százalékában a beteg maga fedezi fel a csomót. A mell apró, szétszórt csomócskáit, különösen a külsőfelső területben, rendszerint nem rák okozza. A tömöt- tebb tapintatú, jól elkülönülő és csak az egyik mellben érezhető csomó rákos eredetű lehet.
Korai stádiumban a csomót ujjal mozgatva szabadon arrébb tolhatjuk a bőr alatt. Előrehaladottabb stádiumokban a csomó rendszerint hozzánő a felette elhelyezkedő bőrhöz vagy a mellkasfalhoz. Ilyen esetekben a csomó nem, vagy csak a csomót fedő bőrrel együtt mozdítható. Előrehaladott rákban göröngyös egyenetlenség vagy fájdalmas fekély alakulhat ki a bőrön. Néha a csomó feletti bőr gödröcskés, cserzett bőr jellegű és a színt leszámítva a narancs héjához hasonlít.
Gyulladásos emlőrákban, amely rendkívül súlyos, de nem gyakori kórkép, a mell olyan, mintha begyulladt volna; meleg, piros és duzzadt. A mellben ilyenkor gyakran nem tapintunk csomót.
Minthogy a mellrák korai stádiumban ritkán okoz tüneteket, különösen nagy a szűrés jelentősége. A betegség korai felfedezése növeli a gyógykezelés sikerének esélyeit.
Rendszeres önvizsgálattal a csomók korai stádiumban észrevehetőek. Ugyan még nem bizonyított, hogy az önvizsgálat csökkentené a mellrákos halálozás gyakoriságát, s az sem, hogy a rendszeres mammográfiás
Mellrákra utaló tünetek
Ha ilyen tüneteket észlel valaki, az nem feltétlenül jelenti azt, hogy mellrákja van, de mindenképpen fej kell keresnie orvosát.
- A környező szövetektől elütő tapintatú, vagy el nem múló csomó
- Duzzanat, mely nem múlik el
- A bőr dudorossága, behúzódásai
- Hámlás a mellbimbó körül
- A mell alakjának megváltozása
- A mellbimbó alakjának megváltozása, például befelé fordulása
- Váladékozó mellbimbó; különösen, ha a váladék véres
vizsgálathoz hasonló arányban fedezné fel a korai stá- diumú rákot, mégis, önvizsgálattal kisebb csomókat is meg lehet találni, mint ha az orvos vagy a nővér végzi a vizsgálatot, mert a rendszerességnek köszönhetően a nő jobban tisztában van melle jellegzetességeivel. Az így felfedezett daganatok jobb kórjóslatúak és köny- nyebben kezelhetőek emlőmegtartó műtéttel.
Az emlővizsgálatot minden fizikális vizsgálat alkalmával rutinszerűen elvégzik. Az orvos megtekinti a mellet és megfigyeli az egyenetlenségeit, a behúzódá- sokat, az elvékonyodott bőrt, a csomókat vagy a váladékozást. Utána mindkét mellet egyenként megtapintja a tenyerével és megnagyobbodott nyirokcsomók után kutat a hónaljban – mert a mellrák erre a területre tevődik át legelőször – és a kulcscsont felett. A normális nyirokcsomókat a bőrön át nem lehet érezni, úgyhogy ha kitapinthatok, akkor megnagyobbodottnak tekintik őket. A nyirokcsomók megnagyobbodását azonban nem rákos elváltozások is okozhatják.
A mellrák korai felismerésének egyik legjobb módszere a mammográfia (lágy röntgensugarak alkalmazása az emlő rendellenességeinek kimutatására). A mammográfia érzékenysége ahhoz elegendő, hogy a korai stádiumú rák jelenlétének lehetőségét felvesse. Ezért tehát időnként rákot jelezhet olyankor is, ha az nincs jelen (álpozitív eredmény), és legtöbbször további, pontosabb vizsgálatok szükségesek a kórisme megerősítéséhez.
1100
Nőgyógyászati egészségügyi kérdések
Az emlők önvizsgálata
1. Álljon szembe a tükörrel és figyelje meg a mellét. A két mell rendszerint kissé különböző alakú. Figyeljen a nagyobb különbségekre és a mellbimbó elváltozásaira, például a behúzódottságra (befordult emlőbimbó) és a váladékozásra. Figyelje, lát-e dudorokat és behúzó- dásokat.

2. Tegye tarkóra a kezét és szorítsa erősen a fejéhez, majd gondosan vizsgálja meg a tükörképét. Ilyen tartásban a rák okozta finom elváltozások jobban észrevehetőek. Figyelje meg, nem változott-e a mellek alakja és körvonala, különös tekintettel a mell alsó részére.

3. Ezután tegye csípőre a kezét és hajoljon kissé előre a tükör felé, miközben vállát és könyökét előretolja. Figyelje meg ismét a mell formájának és körvonalának változásait.
A vizsgálat következő lépését sokan zuhanyozás közben végzik, mert a vizes, csúszós bőrön köny- nyebben mozog a kéz.
Az 1-2 évente végzett mammográfía az 50 éves vagy idősebb tünetmentes nők körében 25-35 százalékkal csökkenti a mellrákos halálozást. Azt mindezidáig nem bizonyították be, hogy a rendszeres mam- mográfia az 50 év alattiak mellrákos halálozását is csökkentené. Mindamellett lehetséges, hogy a statisztikai bizonyítás azért nem sikerült, mert a fiatal nőkben egyébként is ritka a mellrák és a jótékony hatás kevésbé észlelhető. Ez a tény tehát támogatja – de nem bizonyítja – azt, hogy fiatal nők esetén is indokolt lehet a mammogramok készítése. Ezért a legtöbb ajánlás
szerint 40 éves korban érdemes elkezdeni a nők rendszeres mammográfiás szűrését. Az American Cancer Society (Amerikai Rák Társaság) ajánlása szerint az első mammográfíának 40 éves korban kell történnie. Néha már az első vizsgálat során találnak csomót, de mindenképpen jó szolgálatot tesz kiindulási, összehasonlítási alapként a későbbi felvételek értékeléséhez. Az American Cancer Society szerint 40 és 49 éves életkor között ajánlott 1-2 évente elvégezni a mammográfiát, 50 éves kortól pedig évenkénti kontroll szükséges. A tünetmentes nőkben a mammográfía 40 százalékban
P<z. emlő betegségei
1101
- Emelje fel a bal karját. A jobb kéz három ujjának tenyér felöli oldalával gondosan tapintsa át a bal mellét. Körkörösen mozgassa ujjait a mell körül, a külső résztől a mellbimbó felé közelítve. Finoman, de erőteljesen tapintson be, szokatlan csomó vagy duzzanat után kutatva. Ügyeljen arra, hogy az egész mellet áttapintsa. Óvatosan tapintsa végig a mell és a hónalj közötti területet, a hónalját is beleértve, figyeljen a csomókra.
- Óvatosan nyomogassa meg a bal mellbimbóját, figyelje, váladéko- zik-e. (Ha a hónap során bármikor váladékozást tapasztal, függetlenül attól, hogy a mell önvizsgálata során jelentkezett-e, forduljon orvoshoz.)
A 4. és 5. lépést ismételjük meg a jobb mellen is, felemelt jobb karral és a bal kézzel tapintva.
A National Cancer Institute kiadványa nyomán.
- Feküdjön hanyatt, tegyen kispárnát vagy összehajtogatott törülközőt a bal válla alá és emelje a bal karját a feje fölé. Ebben a helyzetben lelapul a mell és ezáltal könnyebben vizsgálható. A vizsgálatot ismételje meg a jobb mellen is. Ne felejtse el mindkét mellét megvizsgálni.
A vizsgálatsor elvégzése havonta azonos időpontban javasolt. Menstruáló nőknél a legmegfelelőbb időpont a vérzés utáni második-harmadik nap, mert ilyenkor a legkevésbé valószínű a mell érzékenysége és duzzanata. Posztmenopau- zában a hónap bármely, könnyen megjegyezhető napját választhatja, például elsejét.
derített fel a fizikális vizsgálat során észre nem vett daganatot. Természetesen azonban a mammográfia sem tévedhetetlen, a mellrákok 15 százalékára a mammográfia sem derít fényt. Ha rákra gyanús elváltozást találnak, az orvos biopsziás mintát vesz, tehát kicsíp egy kis darabot a csomóból, hogy mikroszkóp alatt megvizsgálják.
Az ultrahangos vizsgálat (amely magas rezgésszámú hanghullámokon alapul) nem rutinszerű része a mellrákszűrésnek. Akkor szokták alkalmazni, ha más módszerrel ha csomót találnak, hogy a mellben lévő
folyadékkal telt zsákocskát (cisztát) elkülönítsék a tömör csomótól. Rendkívül fontos, hogy ezt a két képletet elkülönítsék, mert a cisztát, ha egyébként tünetmentes, általában nem kezelik, de tömött csomó esetén biopsziára van szükség.
A termográfia (a rák által is időnként előidézett hőmérsékletkülönbséget jelző vizsgálat) nem alkalmas a rák kimutatására vagy követésére, mert gyakran nem mutatja ki a daganatot (álnegatív eredmény), vagy tévesen jelez rákot (álpozitív eredmény).
1102
Nőgyógyászati egészségügyi kérdések
A mellrák műtéti megoldása
A mellrák műtéti kezelésének több lehetősége van, az egész mell eltávolításától (masztektómia) a csupán a daganatot a környező ép szövetekkel együtt eltávolító operációig (emlőmegtartó műtét). Az emlőmegtartó műtét típusai: lumpektómia (tumorektómia), melynek során a környező ép
szövetekből is eltávolítanak egy keveset; parciális – részleges – masztektómia, amellyel a környező ép szövetből nagyobb részt távolítanak el; és kvadrantektómia, mellyel a mell egynegyedét eltávolítják.
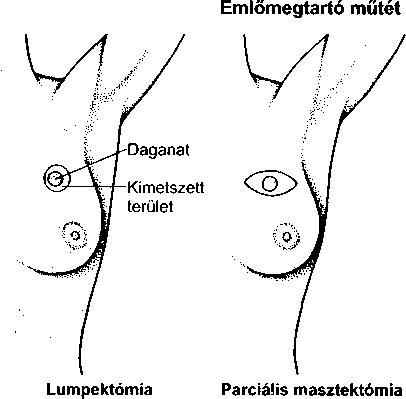
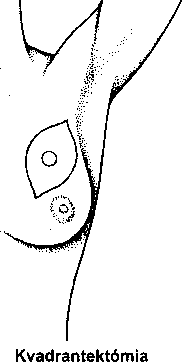
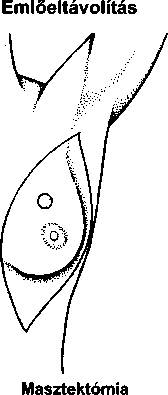
Ha rákra gyanús csomót találnak, biopsziát végeznek, melynek során a csomó néhány sejtjét egy fecskendőhöz csatlakoztatott tűvel kiszívják (aspirációs biopszia), esetleg kivesznek egy kis szövetdarabot (kimetszéses biopszia) vagy eltávolítják az egész csomót (excíziós biopszia). Legtöbb esetben nem kell befeküdni kórházba, s rendszerint csak helyi érzéstelenítésre van szükség.
Ha rákos sejteket találnak, további vizsgálatokat végeznek, mert a kezelés a rák tulajdonságaitól függ. Az egyik vizsgálat azt deríti ki, van-e a rákos sejteken ösztrogénreceptor. Az ösztrogénreceptorokkal rendelkező daganat lassabban nő, mint a receptor nélküli típus, és esetében a hormongátló kezelés hatásos lehet. A mellráknak ez a fajtája gyakoribb posztmenopauzában, mint fiatal nők között.
A biopsziás mintát a patológus mikroszkóppal megvizsgálja, és meghatározza a rák hajlamát a gyors ter
jedésre. A primitívebb (differenciálatlanabb), vagy osztódó sejteket tartalmazó rák általában veszélyesebb.
Az adott ráktípus sajátosságait szem előtt tartva az orvos tüzetesen megvizsgálja a nőt, keresi a szóródás jeleit a nyirokcsomókban, a bőrön, a májban és a test egyéb részein. Ha a hónalji vagy a kulcscsont feletti nyirokcsomók összekapaszkodtak vagy a bőrhöz rögzültek, akkor a rák műtéti eltávolítása ritkán kivitelezhető. Mellkasi röntgenfelvétel készül, mellyel a rák jeleit vizsgálják, a vér vizsgálatával pedig a májműködésre és a rák szóródására tudnak következtetni. Ha a daganat nagy méretű vagy megnagyobbodtak a nyirokcsomók, csontfelvételt készítenek (röntgensugárral vagy radioaktív nyomjelző anyaggal a test minden csontjáról). A vizsgálatok eredményét az orvos megőrzi, hogy a betegség folyamán végzett további vizsgálatokhoz összehasonlítási alapul szolgálhassanak.
Az emlő betegségei
1103
| Hogyan befolyásolja a túlélést a nyirokcsomók állapota? | ||
| Nyirokcsomók állapota | A 10 éves túlélés valószínűsége | A 10 éves, kiújulásmentes túlélés valószínűsége |
| Nem rákos | Több mint 80% | Több mint 70% |
| Egy-három rákos nyirokcsomó | Mintegy 40-50% | Mintegy 25-40% |
| Négy vagy több rákos nyirokcsomó | Mintegy 25-40% | Mintegy 15-35% |
A kezelést csak a nő gondos kivizsgálása után kezdik meg, körülbelül a biopszia után egy héttel, vagy még később. A kezelés nagyon összetett, mivel a különböző típusú mellrákok igen különböznek a növekedés sebessége, a szóródás (metasztázisképzés) és a kezelésre adott válasz tekintetében. A kezelés lehetőségei a következők: műtét, besugárzás (radioterápia), kemoterápia és hormongátló terápia. Besugárzással elölhe- tők a kivett daganat helyén és környékén bent maradt rákos sejtek, beleértve a közeli nyirokcsomókat is. A kemoterápia (a gyorsan szaporodó sejtek sokszorozó- dását gátló vagy lassító gyógyszer-kombináció) és a hormongátló szerek (a rákos sejtek növekedését elősegítő hormonok hatását gátló gyógyszerek) segítségével elnyomják a rákos sejtek növekedését az egész test- ben.A Gyakran mindezen módszerek kombinációját alkalmazzák.
Minthogy a mellrákról továbbra is hiányosak az ismereteink és egyetlen kezelésről sem mondható el, hogy minden esetben hatásos, az orvosok véleménye a legmegfelelőbb kezelést illetően eltérő lehet. A beteg és orvosa kívánsága befolyásolhatja a terápiát. A mellrákos nőnek joga van világos magyarázatot kérni a betegséggel kapcsolatos ismeretekről és a nem tisztázott pontokról, valamint a terápiás lehetőségek teljes skálájáról. Ez alapján elfogadhatja vagy elutasíthatja a felajánlott kezelést.
Az orvosok szüntelenül a betegek kórjóslatának javítására törekednek. Ezért gyakran előfordul, hogy a mellrákos nőket felkérik, vegyenek részt valamilyen kutatási programban, mely az új gyógyszer-kombinációk túlélésre vagy életminőségre gyakorolt hatását vizsgálja.
A lokalizált mellrák kezelése
Az emlőre korlátozódó (lokalizált) daganatok kezelése csaknem minden esetben sebészi; nem sokkal a di
agnózis felállítása után végzik a műtétet, mellyel a lehető legtöbb tumoros szövetet eltávolítják. Többféle operációra nyílik lehetőség. A legfontosabb kérdés, hogy az egész mellet le kell-e operálni (masztektómia) vagy csak a daganat és a környező szövetek eltávolítása szükséges (emlőmegtartó műtét).
Az emlőmegtartó műtét, mellyel a mell lehető legnagyobb részét meghagyják, a daganat és a környező szövetek kis részének eltávolításából (lumpektómia), a daganat és a környezetének nagyobb része eltávolításából (parciális – részleges – masztektómia) és a mell negyedének eltávolításából (kvadrantektómia) állhat. A daganat és a környező normál szövetek eltávolítása jó módszer a tumor emlőn belüli kiújulásának megakadályozására. A teljes mell eltávolításán átesett nők és az emlőmegtartó műtéttel és radioterápiával kezelt nők túlélési adatai közel azonosak, legalábbis ami a műtétet követő húsz évet illeti.
Az emlőmegtartó műtét plusz radioterápia fő előnye kozmetikai: ezzel az eljárással a test képe kevésbé változik. Ez az előny tehát nem mutatkozik abban az esetben, ha a daganat a mell méretéhez képest nagy, mert a mellrák hosszú távú kézbentartásához elengedhetetlen a környező szövet eltávolítása és ez gyakorlatilag a mell nagy részének eltávolítását jelenti. Az emlőmegtartó műtét kis daganatok esetében könnyebben végezhető. Az emlőmegtartó műtéten átesett nők közel 15 százalékában a kivett szövet mennyisége annyira csekély, hogy az operált és a nem operált mell között szinte semmi különbség nem fedezhető fel. Általában azonban a megműtött emlő valamivel kisebb marad és megváltozik az alakja.
▲ lásd a 802. oldalt
1104
Nőgyógyászati egészségügyi kérdések
Az emlőmegtartó műtéttel együtt alkalmazott radio- terápia mellékhatásai nem fájdalmasak és nem tartanak sokáig. A bőr kivörösödhet vagy felhólyagosodhat. A besugárzással kezelt nőknek kevesebb mint 5 százaléka bordatörést szenved, ez kellemetlenséggel jár. Mintegy 10-20 százalékuk a radioterápia kivitelezése után 3-6 hónappal enyhe tüdőgyulladás jeleit mutatja. Legfeljebb körülbelül egy hétig tartó száraz köhögés és terhelésre jelentkező fulladás jellemzi ezt az állapotot.
Az egyszerű masztektómia során a sebész a teljes emlőszövetet eltávolítja, de az alatta fekvő izomzatot megkíméli és meghagy annyi bőrt, amennyivel a sebet fedni lehet. Ezt a módszert alkalmazzák általában invazív emlőrák esetében, amely nagymértékben ráterjedt a tej vezetékekre, mivel az ilyen típusú rák kiújulá- si esélye emlőmegtartó műtét mellett igen nagy. A hónalji nyirokcsomókat is eltávolítják, hogy a mellkason kívüli szóródást megvizsgálják. Az eljárás neve egyszerű masztektómia nyirokcsomó-disszekcióval vagy módosított radikális masztektómia. A műtétet követő sugárterápiás utókezelés nagymértékben csökkenti a kiújulás veszélyét a mellkasfalban és a környező nyirokcsomókban, de az általános túlélési adatokat nem javítja, valószínűleg azért, mert a rák már észrevétlenül a test egyéb részeibe is áttétet adott (metaszta- tizált). Az egyszerű masztektómia túlélési eredményei azonosak a radikális masztektómiáéval, melynek során a mell alatti mellkasi izmok és más szövetek is eltávolításra kerülnek.
A műtét során általában eltávolítják a környező nyirokcsomókat vagy szövetmintát vesznek belőlük, hogy a prognózist meghatározzák. A hosszú távú túlélés esélyei jobbak, ha a nyirokcsomók nem tartalmaznak rákos sejteket.
A daganat mérete és a rákos sejtek jelenléte a nyirokcsomókban jelentőséggel bír a kemoterápia és a hormongátló kezelés szempontjából. Egyes szakemberek szerint az 1,3 cm alatti méretű daganatok esetében a műtét szinte mindig elegendő a rák kiirtásához és nincs szükség egyéb kezelésre. Amennyiben a daganat átmérője 5 cm-nél nagyobb, a műtét után kemoterápiát alkalmaznak; ha pedig az átmérője 7,5 cm vagy nagyobb, akkor a műtét előtt végeznek kemoterápiát.
Az in szitulobuláris karcinóma esetében a beteg nőt szoros megfigyelés alatt tartják, vagy haladéktalanul kezelik, mindkét melle eltávolításával (bilaterális masztektómia). A legtöbb orvos az in szitu lobuláris karcinómát nem tekinti ráknak, csak úgy kezelik, mint a mellrák kialakulásának nagyobb kockázatára utaló jelet. Az ilyen állapotban lévő nők mindössze 25-30
százalékában fejlődik csak ki később az invazív emlőrák és még kevesebben halnak bele a mellrákjukba, ezért sok nő nem igényli a kezelést. Ha azonban a kezelés mellett dönt, hogy az invazív mellrák kialakulási esélyét csökkentse, akkor mindkét emlő eltávolítására szükség van, mert a rák nem minden esetben a in szitu lobuláris karcinóma helyén vagy a vele azonos oldali emlőben jelentkezik. Ha a nő a masztektómia helyett más kezelést szeretne, akkor leggyakrabban a tamoxi- fen nevű hormongátló szert használják. A még menstruáló nők petefészkeit eltávolíthatják, az azonban nem teljesen egyértelmű, hogy ennek a hormongátló kezeléssel megegyező vagy annál jobb hatása van-e.
In szitu duktális karcinóma esetében az egyszerű masztektómia után legtöbbször nem jelentkezik kiújulás. Sok nőből csak a daganatot távolítják el (lumpektómia), néha sugárterápiával kombinálva. Ilyen esetben nagyobb esélye van egy következő mellrák kifejlődésének, az azonban nem bizonyított, hogy a daganat eltávolítása és az emlő megtartása után a mellrákos halálozás nagyobb lenne azokénál, akik az egész emlő eltávolításán mentek keresztül.
A gyulladásos emlőrákban szenvedő nőket legtöbbször kemoterápiával és besugárzással is kezelik.
Mellplasztika. Az emlő helyreállításához szilikonos vagy sóoldatos implantátumot, vagy a nő testének más részéről nyert szövetet használnak. A nő kérheti, hogy a masztektómiával egyidőben végezzék el az emlő helyreállítását, de ez hosszabb altatásban töltött idővel jár és az általános sebész és a plasztikai sebész szoros együttműködését igényli. Dönthet úgy is, hogy a helyreállító műtétet később végezzék el, de ebben az esetben másodszori altatásra lesz szükség.
Újabban megkérdőjelezik a szilikon implantátumok biztonságosságát. A szilikon néha kiszivárog a tasakjá- ból. Ennek eredményeképp az implantátum megkeményedik, kényelmetlenné válik vagy formája eltorzul. Ráadásul a szilikon néha a vérkeringésbe is bejut. Azt nem tudjuk, vajon a szilikon okozhat-e rákot a test más részeiben, vagy oka lehet-e a lupuszhoz hasonló ritka betegségeknek. Szinte semmi bizonyíték nincs arra, hogy a szilikonnak ilyen súlyos következményei lehetnének; mivel azonban kizárni sem tudjuk ezt, a szilikont már ritkábban használják, különösen olyan nőkben, akiknek nem volt mellrákjuk.
Kemoterápiás utókezelés és hormongátló kezelés. Az emlőműtét után gyakran kerül sor hónapokig vagy évekig tartó kemoterápiára (amely elpusztítja a rákos
Az emlő betegségei
1105
Mellplasztika
Miután az általános sebész eltávolította az emlődaganatot a környező szövetekkel együtt (masztektómia), a plasztikai sebész rekonstruálja a mellet szilikonos vagy sóoldatos implantátum, vagy – bonyolultabb eljárást alkalmazva – a nő más testtájáról, általában a hasról nyert szövet segítségével.
A plasztikázott mell általában természetesebb látványt nyújt, mint a sugárterápiával kezelt emlő, különösen, ha a kioperált daganat nagy méretű volt. Ha szilikonos vagy sóoldatos betétet ül
tetnek be és elegendő bőr maradt a befedésükhöz, akkor az implantátum feletti területen az érzőképesség nagyjából normális marad, de a fent említett két anyag tapintása nem hasonlít az emlő szövetéhez. Ha más testtájékról nyert szövetet alkalmaznak, akkor a bőr érzőképessége nagy részben elvész, hiszen a bőrt is a test más tájékáról ültetik át, ez a fajta implantátum azonban tapintásra sokkal inkább hasonlít az emlőszövethez, mint a szilikon- vagy a sóoldatos betét.
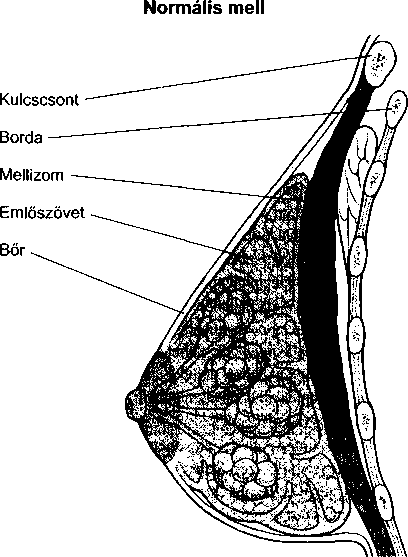
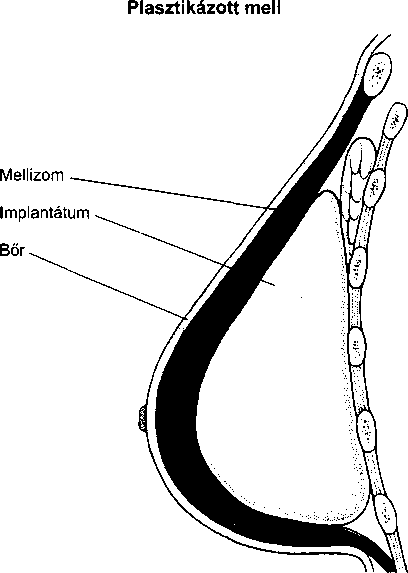
sejteket) vagy hormongátló szerek alkalmazására (melyek a rákos sejtek növekedését elősegítő hormonok hatását befolyásolják). Ezek a kezelések a legtöbb nőben késleltetik a rák kiújulását és meghosszabbítják a túlélést. Néhány nő talán meg is gyógyul tőlük, ez azonban
nem tekinthető bizonyított ténynek. Többféle gyógyszer egyszerre adva a kiújulást hathatósabban akadályozza meg, mint ha egyetlen szert alkalmazunk. Önmagukban azonban, tehát műtét vagy sugárkezelés nélkül ezek a gyógyszerek nem gyógyítják meg a mellrákot.
1106
Nőgyógyászati egészségügyi kérdések
A kemoterápiában alkalmazott szer típusától függően a beteg esetleg hány, émelyeg, fájdalmas szájfekélyei keletkezhetnek vagy átmenetileg kihullhat a haja. A hányás ma már meglehetősen ritka, mert ondansetronnal és a hozzá hasonló szerekkel igen jól megelőzhető. Ha ilyen gyógyszert nem alkalmaznak, akkor a hányás egy-hat alkalommal jelentkezik, a kemoterápiát követő 1-3 nap során. A hányás súlyossága és időtartama a használt szertől és a betegtől függően változik. Más nők hónapokon át rendkívül fogékonyak a fertőzésekre és vérzékenyek. A legtöbb beteg kezelése során ezek a mellékhatások idővel enyhülnek, bár 1000 kemoterápiával kezelt nő közül 1 vagy 2 betegben a fertőzés vagy vérzés halálos kimenetelű lehet.
A tamoxifen nevű hormongátló szert az emlőrák miatt végzett műtéten átesett nők kapják utókezelésként. A 49 éven felüli nők diagnózist követő 10 éves túlélésének valószínűségét a tamoxifen 20-25 százalékkal növeli. A tamoxifen kémiai szerkezete az ösztrogéné- hez hasonló, és az ösztrogénpótlás egyes – kedvező és kedvezőtlen – hatásai jelentkezhetnek szedésekor:^ valószínűleg csökkenti a csontritkulás és a halálos kimenetelű szívbetegség kialakulásának esélyét, és növeli a méhrák valószínűségét. Az ösztrogénpótló terápiával ellentétben azonban a tamoxifen nem csökkenti a hőhullámok előfordulását és nem segít a menopauza után tapasztalható hüvelyszárazságon sem.
Az áttétes mellrák kezelése
A mellrák a test bármely részébe áttétet adhat (metasztatizálhat). Az áttét leggyakrabban a tüdőben, májban, csontban, nyirokcsomóban, agyban és bőrben jelentkezik. A rák ezeken a területeken évekkel, sőt akár évtizedekkel a mellrák felfedezése és kezelése után is megjelenhet. Ha a rák már áttétet adott valamely testtájra, akkor valószínű, hogy máshol is van metasztázis, még ha pillanatnyilag nem is észlelhető.
A mellen túlterjedő, áttétes emlőrák nem gyógyítható, de a legtöbb nő még legalább 2 évet él és néhányuk akár 10-20 évig is élhet. A megfelelő sebészi kezelés mellett alkalmazott gyógyszeres terápia kis mértékben az életet is meghosszabbítja, de alkalmazásának fő oka az, hogy a gyógyszerek még kellemetlen mellékhatásuk ellenére is enyhítik a tüneteket és javítják az életminőséget. A kezelés megválasztásánál az orvos figyelembe veszi, hogy a daganat növekedését elősegíti-e az
▲ lásd az 1079. oldalt
ösztrogén, mennyi idő telt el a rák diagnózisa és az első kezelés óta, hány szervet érint a betegség és hogy a nő túl van-e a menopauzán.
Áttétes rákban szenvedő nők kezelése – ha tünetmentesek, – semmi előnnyel nem jár. Következésképpen a terápiát, különösen ha kellemetlen mellékhatások várhatóak, csak akkor kezdik meg, ha a betegség tünetei (fájdalom vagy rossz közérzet) már megjelentek, vagy a rákos beteg állapota gyors romlásnak indul.
Ha a betegnek fájdalmai vagy egyéb kellemetlen tünetei vannak, akkor rendszerint kemoterápiás vagy hormongátló kezelésben részesül, hogy testszerte gátlódjék a rákos sejtek növekedése. Léteznek azonban kivételek. Ha például hosszú kiújulásmentes időszakot követően egyetlen csontban találnak rákos elváltozást, akkor a kezelés az érintett csont besugárzására korlátozódik. A sugárterápia a csontrák leghatásosabb kezelési módszere, amellyel, néha évekig féken tartható. Az agyi áttétek kezelésében is ez a legjobb lehetőség.
A kemoterápiánál gyakrabban alkalmaznak hormongátló kezelést olyan nők esetében, akiknek ösztrogén által serkentett rákja van, akiknek a diagnózist követő 2 éven át nem voltak rákra utaló jelei, vagy akikben a daganat nem jelent közvetlen életveszélyt. Ezek a szerek különcsen hatékonyak a negyvenes életéveikben járó, még menstruáló, tehát sok ösztrogént termelő nők esetében, valamint a legalább 5 évvel menopauza után lévőknél, jóllehet ezek az irányelvek sem szigorúak. Minthogy a tamoxifennek nincs sok mellékhatása, legtöbbször ezt a szert választják elsőként hormongátlás céljára. Alternatívaként a petefészkek sebészi eltávolítása vagy besugárzásos roncsolása merül fel, mellyel az ösztrogéntermelés megszüntethető.
Ha a rák hónapokkal vagy évekkel a hormongátló kezelést követően ismét szóródni kezd, más hormongátló szert kell kipróbálni. Az aminoglutetimid a fájdalmas csontáttétek kezelésében széles körben elterjedt ösztrogéngátló szer. Vele együtt legtöbbször hidro- kortizont, egy szteroid hormont is adnak, mert az aminoglutetimid elnyomja a szervezetben a hidrokorti- zon (egy alapvető fontosságú hormon) normális termelődését. A közelmúltban az aminoglutetimidhez hasonló, de hidrokortizon-kezelést nem igénylő új szereket kezdtek el használni a mellrák kezelésében, és a jelek szerint hatásuk az aminoglutetimidével megegyezik.
A leghatásosabb kemoterápiás sémák összetevői a következő szerek: ciklofoszfamid, doxorubicin, pakli- taxel, docetaxel, vinorelbin és mitomicin-C. Ezeket gyakran hormongátló szerekkel együtt alkalmazzák.
Kísérletesen néha a biológiai választ módosító szerek használatára kerül sor a mellrák kezelése so-
Az emlő betegségei
1107
A férfiak emlőbetegséget
A férfi emlőjében ritka a betegség előfordulása. Ilyen betegség lehet az emlő megnagyobbodása és az ennél ritkább emlőrák.
Emlő-megnagyobbodás,
A férfi emlő megnagyobbodása (gynecomas- tia, ejtsd: ginekpmasztia) gyakran előfordul serdülőkorban. Ez a megnagyobbodás normális, és átmeneti jelenség, néhány hónapig vagy néhány évig tart. Hasonló változást tapasztalni időnként idős korban is. A férfi emlő megnagyobbodhat egyes betegségekben (bizonyos májbetegségekben), némelyik gyógyszer hatására, például női hormon kezelésben, és marihuána használata esetén. Ritkábban a megnagyobbodás a hormonális egyensúly felborulásának kövétkezmé- nye, mint például a here vagy a mellékvese ritka, ösztrogéntermelő daganata esetén. Ha ilyen daganatra gyanakszik az orvos, a heréket ultra- hanaos vizsaálattal a mellékveséket oedia kom-
M ■ I •<*>”«>>>* putertomográfiával (CT) vagy mágneses magre- zonanciás vizsgálattal (MRI) tekintik át.
A megnagyobbodás érintheti az egyik vagy mindkét emlőt. A megnagyobbodott emlő érzékeny lehet. Ha érzékeny, akkor a megnagyobbodás valószínűleg nem rákos eredetű. Az emlőfájdalom sem férfiakban, sem nőkben nem szokott rákot jelezni.
Legtöbbször nincs szükség különösebb kezelésre. Az emlő megnagyobbodása rendszerint magától elmúlik az alapbetegség kezelését
vagy a kiváltó gyógyszer elhagyását követően. Nem tudni biztosan, hogy a hormonkezelésnek mennyi haszna van. A fölös emlőszövet műtéti eltávolítása hathatós módszer, ám legtöbbször szükségtelen. Elterjedőben van egy új sebészi technika, melynek során egy apró bemetszésen át szívócsövet juttatnak az emlőbe és ezen keresztül távolítják el a szövetet. Ezt gyakran kozmetikai műtét követi.
Emlőrák
Férfiaknak is lehet emlőrákja, de férfiakban az előfordulási arány csak 1 százaléka a nőkének. Mivel csak elvétve fordul elő, a tünetek hátterében a rákos férfi és orvosa is csak ritkán gyanítja a daganatot. Erinek következtében a férfiak emlőrákját gyakran csak igen előrehaladott állapotban diagnosztizálják. A kórjóslat megegyezik a nők azonos stádiumú rákjának kórjóslatával. A kezelés is szinte ugyanaz, mint nőknél, a különbség csupán annyi, hogy emlömegtartó műtétre ritkábban kerül sor, és az operációt, követő kemoterápia vagy sugárkezelés haszna is kérdéses. A test más részeinek áttéteit a nők emlőrákjának terápiájában használatos hormongátló szerekkel kezelik, vagy a herék sebészi eltávolításával (orchidektómiával), amellyel megszűnik a rák növekedését serkentő hormonok termelése. A másik lehetőség több kemoterápiás szer kombinációjának alkalmazása.
rán.A Ezek természetes anyagok, vagy bizonyos, a szervezet immunrendszerében szerepet játszó természetes anyagok kissé módosított változatai. Ide tartoznak az interferonok, az interleukin-2, a limfocita-aktivált ölősejtek, a tumor nekrózis faktor és a monoklonális antitestek. Ezeket a szereket a betegség korai időszakában, a kiterjedt kemoterápia végzése előtt alkalmazzák, de szerepük a mellrák kezelésében még kérdéses.
Az emlőbimbó Paget-kórja (ejtsd: pedzset) olyan mellrák-fajta, amelynek első tünete a hámló, pikkelyes mellbimbó vagy a mellbimbó váladékozása.U
(Itt is megjegyezzük, hogy az ugyancsak Pagetről elnevezett csontbetegségnek semmi köze nincs az emlő Paget-kórjához.)
Minthogy ez a betegség nem jár nagy kellemetlenséggel, a nők sokszor akár egy évig vagy még tovább figyelmen kívül hagyják a tüneteit és csak ezután fordulnak orvoshoz. A diagnózishoz rendszerint a mell-
A lásd a 793. oldalt
■ lásd a 994. oldalt
1108
Nőgyógyászati egészségügyi kérdések
bimbóból vett kicsiny szövetmintára van szükség, de néha elegendő a mellbimbóváladék kenetének mikroszkópos vizsgálata is. A Paget-kóros nők valamivel több mint a felének mellében kitapintható csomó is van. A betegség kiterjedtsége szerint helyben maradó vagy környezetébe benyomuló jellegű lehet.
Általában nyirokcsomókkal együtt az egész emlőt eltávolítják. Néha elegendő lehet a mellbimbó és a környező normális szövetek egy részének eltávolítása is. A kórjóslat szempontjából fontos a daganat mérete és a környezetbe való behatolása, valamint az, hogy eljutott-e a nyirokcsomókba.
A cisztoszarkóma filloidesz (cystosarcoma phylloides) egy meglehetősen ritka emlődaganat, amely rosszindulatú lehet.
Ez a daganat ritkán ad áttéteket máshová, de a műtét után gyakran újra megjelenik ugyanazon a helyen. A műtét során rendszerint eltávolítják a daganatot és vele együtt a környező normál szövetekből is kivágnak egy meglehetősen széles peremet (parciális masztektómia). Ha a tumor a mellhez viszonyítva nagy méretű, akkor egyszerű masztektómiát lehet végezni.

A női nemi szervek bármelyikében előfordulhat rák: a szeméremtestben, a hüvelyben, a méhnyakban, a méhben, a petevezetékben és a petefészekben is. A
Noha közkeletű nevén „méhtestrák”-nak hívják, ez a rákfajta (endometriális karcinóma) a méhet bélelő nyálkahártyából (endometriumból) indul ki. A nők körében a negyedik leggyakoribb rákfajta, a női nemi szervek rákjai sorában pedig a leggyakoribb. Ez a rák legtöbbször menopauza után jelentkezik, leginkább 50 és 60 év közötti nőkben. Áttéteket adhat (metaszta- tizálhat) közvetlen környezetébe és a test távoli részeibe is – a méhtől lefelé a méhnyakcsatomába, a méh- től fölfelé a petevezetőkön keresztül a petefészkekbe, a méhet körülvevő szövetekbe, a nyirokereken és nyirokcsomókon (nyirokrendszeren) keresztül, ami az egész test nyirokfolyadékát a véráramba juttatja, vagy a véráram közvetítésével a test távoli részeibe.
A lásd az 1070. oldalon lévő ábrát
■ lásd az 1072. oldalon lévő táblázatot
A leggyakrabban előforduló korai tünet a rendellenes méhvérzés. Menopauza utáni vérzésként, vagy a még menstruáló nők esetében vissza-visszatérő, szabálytalan vagy túl bőséges vérzésként jelentkezhet. A menopauza után vérzést tapasztaló nők közül csak minden harmadiknak van méhtestrákja. Minthogy azonban a rák lehetősége fennáll, minden menopauza után jelentkező hüvelyi vérzést sürgősen ki kell vizsgáltatni.
Az ilyen rák diagnózisának felállításához többféle teszt áll rendelkezésünkre.■ A Papanicolaou (Pap)- teszt, mellyel a méhnyakrák igen jól felderíthető, itt is hasznos lehet, de az esetek egyharmadában nem fedezi fel a méhtestből származó rákos sejteket. Épp ezért az orvos endometrium-biopsziát vagy frakcionált küret- tázst is végez, melynek során a méhnyálkahártyából szövetmintát vesz mikroszkópos vizsgálat céljára.
Ha a biopszia vagy a frakcionált kürettázs vizsgálata megerősíti a méhnyálkahártyarák diagnózisát, további vizsgálatok következnek, hogy a rák méhen túli terjedésének mértékét meghatározzák. Hasznos információkat szolgáltat, és a legmegfelelőbb kezelés megválasztásához is sok segítséget nyújt az ultrahangos vizsgálat, a komputertomográfia (CT), a cisztoszkópia (hólyagtükrözés, azaz a hólyag belsejének megtekintése egy csövön keresztül), a bárium-beöntés és röntgen
A női nemi szervek rákja
1109
vizsgálat, a mellkasröntgen, az intravénás urográfia (a vesét és a húgyvezetéket tanulmányozó röntgenvizsgálat), a csont- és a májvizsgálatok, a szigmoidoszkópia (a végbél megtekintése tükrözés útján) és a limfan- giográfia (nyirokérfestés, a festékinjekcióval feltöltött nyirokerek röntgensugaras vizsgálata). Egy adott esetben nincs szükség ezen vizsgálatok mindegyikére.
A méhrákos nők kezelésének legfőbb módszere a méh sebészi eltávolítása, a hiszterektómia. Ha a rák nem terjed túl a méhen, akkor a hiszterektómia szinte minden esetben meggyógyítja a betegséget. A műtét során a sebész legtöbbször eltávolítja a méhkürtöket és a petefészkeket (szalpingo-ooforektómiát végez), valamint a környéki nyirokcsomókat is. Ezek vizsgálata alapján a patológus megállapítja, hogy vannak-e áttétek, milyen távolságra szóródott a rák, és hogy szükség van-e a műtét után sugárterápiára is.
Még ha úgy tűnik is, hogy a rák nem szóródott távolabbra, az esetleg észrevétlenül maradt rákos sejtek elpusztítása érdekében a műtétet gyakran gyógyszeres kezelés (kemoterápia) követi. A Gyakran használnak a daganat növekedését gátló hormonokat. A gesztagének (a progeszteron – az ösztrogén hatását ellensúlyozó női hormon – és a hozzá hasonló szerek) legtöbbször hatásosak.
Ha a méhen túlra terjedt a rák, nagyobb dózisú gesz- tagénre lehet szükség. Az áttétes rákban szenvedő nők 40%-ában a gesztagénkezelés a rák méretét csökkenti és 2 – 3 évig meggátolja a további szóródást. A kezelést siker esetén tetszőleges ideig folytatni lehet. A gesztagének mellékhatásaként vízvisszatartásból adódó testtömeg-növekedés tapasztalható, és depressziós időszakok is előfordulhatnak.
Amennyiben a rák szóródott vagy nem reagál a hormonterápiára, egyéb kemoterápiás szerekkel lehet kiegészíteni a kezelést – például ciklofoszfamiddal, do- xorubicinnel vagy ciszplatinnal. Ezek azonban a gesz- tagéneknél lényegesen toxikusabb szerek, és sok a mellékhatásuk. A rák kemoterápiájának kockázatát és lehetséges hasznát a kezelés megválasztása előtt gondosan mérlegelik.
Összefoglalva: a méhtestrákos nők közel kétharmada 5 évvel a betegség felfedezése után életben van és a vizsgálatok szerint daganatmentes, nem egészen egy- harmaduk belehal a betegségbe, közel egytizedük pedig életben van, de a rák bennük még mindig kimutatható. Ha a méhtestrákot korai stádiumban felfedezik,
A méhtestrák kockázati tényezői
- Menopauza 52 éves kor után
- Menstruációs zavarok (például túl bőséges vérzés, pecsételő vérzés két menstruáció között vagy vérzés nélkül eltelt hosszú időszakok)
- Gyermektelenség
- Az ösztrogén (a legjelentősebb női hormon) magas vérszintje, melyet ösztrogéntermelö tumor okoz, vagy nagy dózisú ösztrogéntartalmú kezelés, például menopauzát követő progeszteron nélküli ösztrogénpótló terápia hatására alakul ki
- Tamoxifen kezelés
- Súlyfelesleg
- Magas vérnyomás
- Diabétesz (cukorbetegség)
akkor a beteg nők csaknem 90%-a legalább 5 éves túlélésre számíthat, legtöbbjük meg is gyógyul. Jobb esélyekkel indulnak a fiatal nők, azok, akiknek rákja még nem terjedt a méhen túlra, és akiknek rákja a lassabban növekedő típusba tartozik.
Méhnyakrák
A méhnyak a méh alsó, hüvelybe nyúló része. A női nemi szervek rákjai között a gyakoriságot tekintve a méhnyakrák (carcinoma cervicis – cervix karcinóma) a második helyen áll, ha az összes nőt figyelembe vesz- szük, a fiatal nők körében pedig ez a leggyakoribb. Általában a 35 és 55 év közötti nőket érinti a betegség. Lehet, hogy ezt a rákot egy vírus (a humán papillo- mavírus) okozza, amely közösülés útján terjedhet.B
A méhnyakrák kockázata annál nagyobb, minél korábbi életkorban kezdi a nő a nemi életet és minél több
▲ lásd a 802. oldalt
■ lásd a 948. oldalt
1110
Nőgyógyászati egészségügyi kérdések
A Pap4eszt eredménye: a méhnyakrák stádiumai
- Normális
- Minimális cervikális diszplázia (korai, rákot még nem jelentő elváltozás)
- Súlyos diszplázia (előrehaladottabb, de rákot még nem jelentő elváltozás)
- In szitu karcináma (a méh legfelszínesebb rétegére korlátozódó rák)
- Invazív rák
szexuális partnere van. A Pap-teszt rendszeres elvégeztetésének elmulasztása is fokozza a kockázatot.
A méhnyakrákok körülbelül 85%-a laphámsejtes rák, amely a méhnyak külső felszínét borító, hámlásra képes, sima, bőrhöz hasonló hámból indul ki. A fennmaradó méhnyakrákok nagyrészt mirigyszövet eredetűek (adenokarcinómák) vagy különböző típusú sejtek keverékéből származnak (adenoszquamózus karcinó- mák).
A méhnyakrák mélyen betegedhet a cervix felszíne alá, ilyenkor eléri a méhnyak belsejét kísérő, apró vér- és nyirokerekben gazdag hálózatot és testszerte szétszóródhat. Ily módon a rák a méhnyakhoz közeli területekre és távolra is szóródhat.
A méhnyakrák tünete lehet a menstruációk közti pecsételő vérzés vagy a közösülés utáni vérzés. Sokszor a betegség késői stádiumáig semmiféle tünet vagy fájdalom nem tapasztalható, de rendszeres Pap-teszttel korai stádiumban felfedezhető. A méhnyakrák a normális sejtek lassú, egyre súlyosbodó elváltozásával indul és évekbe telik, míg teljesen kifejlődik. Ezeket a súlyosbodó változásokat lehet látni mikroszkóp alatt a Pap-teszttel nyert, tárgylemezre kikent sejteken. A pa- tológusok a normálistól az invazív rákig terjedő stádiumokra osztották az elváltozásokat.
A Pap-teszttel hatásosan és gazdaságosan felderíthető a méhnyakrákok mintegy 90%-a, akár még a tünetek megjelenése előtt. A Pap-teszt bevezetése óta ennek köszönhetően több mint 50%-kal csökkent a méhnyakrák miatt bekövetkező halálozás. Sok orvos azt ja
vasolja, hogy az első Pap-tesztet a szexuális élet megkezdésekor vagy a 18 éves kor elérésekor végeztessék a nők, s a későbbiek folyamán évente ellenőriztessék magukat. Ha a leletük 3 egymást követő évben normális, akkor elegendő 2-3 évente ismételni a vizsgálatot, egészen addig, míg az életmódjukon nem változtatnak. Ha minden nő rendszeresen végeztetne Pap-tesztet, akkor a méhnyakrákos halálozás elkerülhető lenne. Ennek ellenére az amerikai nők csaknem 40%-a nem jár rendszeres Pap-teszt szűrésre.
Ha a nőgyógyászati vizsgálat során a cervixen kinövést, sérülést vagy bármely gyanús területet találnak, vagy a Pap-teszt rendellenességet vagy rákot mutat, akkor az orvos biopsziát végez (szövetmintát vesz mikroszkópos vizsgálathoz). A szövetmintát rendszerint a kolposzkópia során távolítják el: ilyenkor az orvos egy nagyítólencsével ellátott tekintőcsövön (kolposzkó- pon) át megnézi a méhnyakat és kikeresi a biopsziához legmegfelelőbb helyet. A biopsziának két típusa van: a próbakimetszéses biopszia, amely a kolposzkópon át megtekintett és kiválasztott kis cervixdarab eltávolítását jelenti, és az endocervikális kürettázs, melynek során a látótérbe nem hozható méhnyakcsatomából nyernek kaparékot. Mindkét vizsgálatfajta némi fájdalommal és kismértékű vérzéssel jár, s a kettő együtt rendszerint elegendő szövetet szolgáltat ahhoz, hogy a pa- tológus diagnózist állítson fel. Ha a kórisme nem egyértelmű, az orvos konizációt végez, melynek során nagyobb szövetdarabot távolít el. Ezt általában a vizsgálóban végzik, a „loop electrosurgical excision proce- dure” (LEEP) technikával, vagyis elektromos kimetszéssel.
Ha a betegnek méhnyakrákja van, a következő lépés a pontos méret és elhelyezkedés meghatározása, vagyis a stádiumbeosztás. A stádiumbeosztás menete nőgyógyászati fizikális vizsgálattal kezdődik, és számos egyéb vizsgálattal (hólyagtükrözéssel, mellkasi röntgenfelvétellel, intravénás urográfiával, szigmoidoszkópiával) folytatódik, amelyekkel kideríthető, hogy a méhnyakrák átteijedt-e a környezetére vagy a test egyéb részeire. Néha, az adott esettől függően, sor kerül más vizsgálatokra is, például CT-felvételre, bárium-beöntéses röntgenvizsgálatra és csont- és máj vizsgálatra.
A kezelés módját a rák stádiuma határozza meg.
Ha a rák a méhnyak legfelszínesebb rétegére korlátozódik (in szitu karcinóma), akkor gyakran lehetséges a rák teljes eltávolítása szikével vagy a LEEP technika (lásd az előbbiekben) alkalmazásával. Ez a kezelés
A női nemi szervek rákja
1111
meghagyja a nő számára a későbbi gyermekvállalás lehetőségét. Minthogy azonban a rák kiújulhat, kontroll vizsgálat és Pap-teszt javasolt az első évben 3 havonként, a továbbiak során pedig félévente. In szitu karci- nóma esetén is, ha a nő nem tervez gyermekszülést, ajánlott a méh eltávolítása (hiszterektómia).
Ha a rák előrehaladottabb, akkor hiszterektómia és a környező képletek és nyirokcsomók eltávolítása (radikális vagy kiterjesztett méheltávolítás) szükséges. Fiatal nőkből az egészséges, működő petefészkeket nem veszik ki.
A sugárterápia szintén nagyon jól hat a medence területéből ki nem törő előrehaladott méhnyakrákra. A sugárterápia rendszerint nem okoz azonnali problémát, de a végbelet és a hüvelyt irritálhatja. A húgyhólyagon és a végbélen késői károsodás jelentkezhet, a petefészek-működés pedig rendszerint leáll.
Ha a rák túlterjedt a kismedencén, néha kemoterápiát javasolnak. Sajnos azonban a kezeiteknek alig 25-30%-ánál várható kedvező hatás, és a javulás csak átmeneti.
A petefészekrák (carcinoma ovarii – ovárium karci- nóma) leggyakrabban 50 és 70 éves kor közötti nőkben fordul elő, végső soron nagyjából minden hetvenedik nőben kifejlődik ez a betegség. Ez a női nemi szervek daganatai között a harmadik leggyakoribb, de petefészekrák következtében több nő hal meg, mint a nemi szervek bármely más rákja miatt.
A petefészek többféle sejtet tartalmaz, és ezek mindegyikéből más fajta rák fejlődhet ki. Legalább 10 féle petefészekrákot ismerünk, a kezelés és a gyógyulás esélye a rák típusától függően változik.
A petefészekrák szétszóródhat közvetlen környezetében, vagy a nyirokereken át eljuthat a kismedence vagy a hasüreg más részeibe is. A rákos sejtek a véráramlás segítségével is terjedhetnek, ilyenkor a test távoli pontjain bukkannak fel, leggyakrabban a májban vagy a tüdőben.
A petefészekrák meglehetősen nagy méretet érhet el, még mielőtt tüneteket okozna. Első tünetként sokszor bizonytalan alhasi fájdalom, gyomorrontáshoz hasonló érzés tapasztalható. A méhvérzés nem jellemző tünet. Posztmenopauzás nőkben a megnagyobbodott petefészek a petefészektumor korai jele lehet, de okozhatja ciszta, jóindulatú (nem rákos) daganat és más betegség is. A hasüregben néha folyadék gyűlik meg.
Olykor a has meg is puffad a megnagyobbodott petefészkek és a folyadékgyülem következtében. Ebben a stádiumban a nő medencetáji fájdalmat érezhet, vérszegénnyé válik vagy csökken a testsúlya. Bizonyos ritka petefészektumorok olyan hormonokat termelnek, amelyek hatására a méhnyálkahártya fokozott növekedésnek indul, megnagyobbodnak az emlők, vagy erősödik a szőmövekedés.
A petefészekrákot nehéz korai stádiumban diagnosztizálni, mivel a tünetei rendszerint csak akkor jelentkeznek, amikor a daganat már túlterjedt a petefészken, továbbá mivel számos egyéb, kevésbé súlyos betegség is hasonló tünetekkel járhat.
Ovárium karcinóma gyanúja esetén komputertomográfiával (CT-vel) vagy ultrahangos vizsgálattal kell közelebbi információkat nyerni a megnagyobbodott petefészekről. Néha közvetlenül meg is tekintik a petefészkeket laparoszkóp segítségével, azaz a hasfalon ejtett apró metszésen bevezetett tekintőcsövön keresztül. Amennyiben a vizsgálatok során nem rákos cisztát találnak, a nőnek legtöbbször azt javasolják, járjon rendszeresen nőgyógyászati vizsgálatra mindaddig, amíg a ciszta fennáll. Ha a vizsgálati eredmények ellentmondásosak, de petefészekrákot sejtetnek, akkor hasi műtétre van szükség a diagnózishoz, és egyúttal a szóródás mértékének megállapításához (stádiumbeosztáshoz), valamint a kezelés módjának megválasztásához.
A hasi folyadékgyülem egy tűn keresztül leszívható (aspiráció), és meg lehet vizsgálni, hogy vannak-e benne rákos sejtek.
A petefészekrákot műtéttel kezelik. A műtét kiterjedése az adott rák típusától és stádiumától függ. Ha a rák nem terjedt túl a petefészken, néha csak a beteg oldali petefészket és a hozzá tartozó petevezetéket távolítják el. Ha a rák már túlterjedt a petefészken, akkor el kell távolítani mindkét petefészket, a méhet, valamint azokat a nyirokcsomókat és környéki képleteket, amelyek a rák terjedésében általában szerepet játszanak.
A műtét után sugárkezelést vagy kemoterápiát alkalmazhatnak, hogy az esetleg megmaradó kicsiny rákos területeket elpusztítsák. Nehéz kezelni az olyan petefészekrákot, amely már túlterjedt a petefészken (meta- sztatizált).
Öt évvel a diagnózist követően a petefészekrák leggyakoribb típusaiban szenvedő nők 15-85%-a életben van. A túlélési adatok széles skálája jól tükrözi az egyes ráktípusok agresszivitásbeli különbségét és a nők immunrendszerének különböző válaszkészségét a rákkal szemben.
1112
Nőgyógyászati egészségügyi kérdések
A vulva a külső női nemi szerveket összefoglaló szakkifejezés. A vulvarák (carcinoma vulvae – vulva karcinóma) a női nemi szervek rákjainak mindössze 3 4%-át teszi ki, és rendszerint menopauza után alakul ki. A vizsgált nők életkorának előrehaladtával a vulvarák előfordulási aránya is nő.
A vulvarákok legtöbbje voltaképpen a hüvelynyílásban vagy annak közelében elhelyezkedő bőrrák. A legtöbb vulvarákban ugyanazok a sejtek érintettek, mint bőrrákban (laphámsejtek és bazálsejtekj.A A vulvarákok mintegy 90%-a laphámrák, 4%-uk pedig bazál- sejtes rák. A fennmaradó 6%-ba ritka ráktípusok tartoznak (Paget-kór, a Bartholin-mirigy rákja, melanómák stb.).
Akárcsak a többi bőrrák, a vulvarák is felületesen kezdődik és eleinte nem haladja meg ezt a réteget. Noha vannak köztük agresszív típusok is, a legtöbbjük meglehetősen lassan nő. Ha azonban nem kezelik, betörhet a hüvelybe, a húgycsőbe vagy a végbélbe és szétszóródhat a környéki nyirokcsomó-hálózatban.
A vulvarák könnyen észrevehető, és szokatlan csomó vagy fekély formájában a hüvely bejáratánál vagy annak közelében tapintható is. Néha hámló területet vagy elszíneződést észlelhetünk. A környező szövetek összehúzódnak, ráncosak lesznek. Csak enyhe kellemetlenséggel jár, bár az érintett terület néha viszket. Esetenként vérzés vagy folyás (vizes váladékozás) jelentkezhet. Ilyen tünetekkel azonnal orvoshoz kell fordulni.
Az orvos a diagnózist biopszia segítségével állítja fel. Először elérzésteleníti a területet, majd eltávolít egy kis darabot az elváltozott bőrből. A biopsziára azért van szükség, hogy a rákos bőrt a gyulladt vagy irritált bőrtől elkülönítsék. Emellett, ha rákról van szó, meghatározható a rák fajtája is, s ez a kezelési tervet nagymértékben befolyásolja.
A vulvektómia a hüvelybemenetet övező nagy területet eltávolító műtét. Laphám eredetű vulvarákban az egészen kis elváltozásokat kivéve mindig vulvek-
▲ lásd a 992. oldalt
■ lásd a 948. oldalt
tómiára van szükség. Ezt a kiterjesztett eljárást azért alkalmazzák, mert a vulvaráknak ez a típusa igen hamar ráterjed a közeli szövetekre és nyirokcsomókra. Mivel a vulvektómiával a csiklót is legtöbbször eltávolítják, az orvos szoros együttműködésre törekszik a vulvarákos nővel, hogy az egyénre szabott kezelési tervet kialakíthassák és az egyéb egészségügyi problémákat, az életkort és szexuális szokásokat is figyelembe tudják venni. A vulvektómiát követően a közösülés általában nem akadályozott. A nagyon előrehaladott, teljes gyógyulással nem kecsegtető esetekben a műtétet sugárkezelés követi. A korán felfedezett rákoknál a nők 75%-a a diagnózist követő 5 év múlva tünetmentes, amennyiben azonban a nyirokcsomók is érintettek, a túlélési ráta kevesebb mint 50%.
Minthogy a bazálsejtes vulvarák nem szokott távoli metasztázist adni, a helyi kimetszés általában elegendő. A teljes vulvaeltávolítás a kiterjedt rákok eseteinek kivételével felesleges.
A női nemi szervek rákjainak csak körülbelül 1%-a helyezkedik el a hüvelyben. A hüvelyrák (vagina tumor) leginkább a 45 és 65 év közötti nők betegsége. A hüvelyrák több mint 95%-ban laphámsejt eredetű, tehát a méhnyakrákhoz és a vulvarákhoz hasonlít. A hüvely laphámrákját esetleg a humán papillomavírus okozza, ugyanaz a vírus, amely a genitális szemöl- csötB és a méhnyakrákot. A hüvelyrák egy ritka típusa a világossejtes karcinóma, amely szinte kizárólag olyan nőkben fordul elő, akiknek édesanyja a dietilstil- bösztrol (DES) nevű gyógyszert szedte a terhessége alatt.
A hüvelyrák elpusztítja a hüvely hámbélését és fekélyeket okoz, melyek néha véreznek vagy elfertőződnek. Közösüléskor vízszerű folyás vagy vérzés és fájdalom fordulhat elő. A rák egy bizonyos méreten felül befolyásolhatja a húgyhólyag és a végbél működését is, ilyenkor a nőnek gyakran van vizelési ingere és a vi- zelés fájdalmassá válik.
Ha felmerül a hüvelyrák gyanúja, az orvos lekapar néhány sejtet a hüvelyfalról mikroszkópos vizsgálat céljára és biopsziát vesz a nőgyógyászati vizsgálat során látott minden kinövésből, fekélyből vagy egyéb gyanús területből. A biopsziát rendszerint a kolposzkópia során végzik el.
A női nemi szervek rákja
1113
A hüvelyrák kezelésének módját mind elhelyezkedése, mind mérete befolyásolja. Minden hüvelyrák kezelhető azonban sugárterápiával.
A hüvely felső harmadában elhelyezkedő rák esetén az orvos hiszterektómiát végez és eltávolítja a medence nyirokcsomóit és a hüvely felső részét, vagy sugárterápiát alkalmaz. A hüvely középső harmadának rákját besugárzással kezelik, az alsó harmadét pedig sebészi eltávolítással vagy radioterápiával.
A hüvelyrák kezelését követően a közösülés akadályozott vagy teljesen lehetetlen, bár néha lehetőség nyílik új hüvely képzésére átültetett bőr vagy bélszakasz igénybevételével. Az 5 éves túlélési arány körülbelül 30%.
A petevezetőkben is kialakulhat a rák. Ez a rák a legritkább a női nemi szervek rákjai között. Tünetei közé soroljuk a bizonytalan hasi fájdalmat és az alkalmanként jelentkező vízszerü vagy vérrel festenyzett hüvelyi váladékozást. Legtöbbször megnagyobbodott szövetmasszát találnak a medencében, és csak az eltávolítása után születik diagnózis. Csaknem minden esetben szükség van hiszterektómiára és a petefészkek eltávolítására, melyet kemoterápia követ. A kilátások a petefészekrákéhoz hasonlóak.
A hólyagos üszög (mola hidatidóza) a placenta (méhlepény) szövetéből származó tumoros burjánzás.
A hólyagos üszög származhat egy elvetélt vagy akár egy terminusig kihordott terhesség visszamaradt sejtjeiből, de leggyakrabban mégis egy megtermékenyített petesejtből származó, önálló kóros daganatról (mola- terhességről) van szó. Ha a magzat egészséges, a méhlepény ritkán fajul el. A hólyagos üszög több mint 80%-ban nem rosszindulatú, 15%-ban azonban megtámadja a környező szöveteket (invazív mola), 2-3%- ban pedig a test egyéb részeibe szóródik (koriokarcinó- ma).
A hólyagos üszög kockázata olyan nők körében a legmagasabb, akik harmincas éveik végén vagy negyvenes éveik elején esnek teherbe. A mola az Egyesült Államok terhességeit tekintve minden kétezredik esetben fordul elő, és tisztázatlan okokból kifolyólag mintegy tízszer gyakoribb az ázsiai nők között.
A hólyagos üszög gyakran már közvetlenül a fogantatás után észrevehető. A nő terhesnek érzi magát, de a hasa sokkal gyorsabban nő mint rendes terhességben, mert a méhben található mola sebesen növekedik. Gyakori a súlyos émelygés és hányás, valamint előfordulhat vérzés a hüvelyből, ezek a tünetek azonnali orvosi vizsgálatot igényelnek. A hólyagos üszög súlyos komplikációval járhat, például fertőzés, vérzés és terhességi toxémia fordulhat elő.
Ha egy nőnek normális terhesség helyett hólyagos üszög betegsége van, akkor magzati mozgások és magzati szívhangok nem észlelhetők. A mola sorvadásának jeleként apró, szőlőszemekhez hasonlító anyag távozhat a hüvelyen keresztül. Ennek mikroszkópos patológiai vizsgálatával a diagnózis megerősíthető.
Az orvos ultrahangos vizsgálattal bizonyosodik meg afelől, hogy a daganat valóban hólyagos üszög és nem a magzat vagy magzatburok (a magzatot és az őt körülvevő folyadékot tartalmazó zsák). Vérvételből meg lehet állapítani a humán koriogonadotropin szintjét (amely egy, a normális terhesség korai szakaszában már termelődő hormon). Ha hólyagos üszög van jelen, akkor ennek szintje kiugróan magas, mert a mola nagy mennyiségben termeli ezt a hormont. Ez a vizsgálat korai terhességben kevésbé használható, mert olyankor ez a hormon egyébként is nagy mennyiségben van jelen.A
A hólyagos üszög teljes egészében eltávolítandó. Általában ez megoldható a tágításos vákuum-kiszí- vásos módszerrel. Csak ritkán kerül sor méheltávoli- tásra.
A műtétet követően megmérik a humán koriogonadotropin szintjét, hogy megállapítsák, teljesen kiürült-e a mola. Ha az eltávolítás teljes volt, akkor a hormonszint rendszerint 8 héten belül noimális értékre áll vissza és a továbbiakban is normális marad. Ha a nő a daganateltávolítás után teherbe esik, nehéz értékelni a humán koriogonadotropin magas szintjét, mert ezt éppúgy okozhatja a terhesség, mint a molából visszamaradt szövetdarab. Éppen emiatt azoknak a nőknek, akiknek molájuk volt, egy évig nem tanácsolják a teherbe esést.
▲ lásd az 1139. oldalt
1114
Nőgyógyászati egészségügyi kérdések
A nem rosszindulatú hólyagos üszög nem igényel kemoterápiát, de a rák típusú mola igen. A kezelésben alkalmazott szerek közé tartozik a metotrexát, a dakti- nomicin vagy ezek kombinációja.
A kevésbé előrehaladott betegségből a nők gyakorlatilag 100%-a kigyógyul, a nagyon kiterjedt formában mintegy 85%-os a gyógyulási arány. A legtöbb nőnek a mola után továbbra is lehet gyermeke.

Meddőségről beszélnek abban az esetben, ha egy pár egy éven keresztül fogamzásgátlás nélkül rendszeresen közösül, és ennek ellenére nem következik be terhesség.
Az Egyesült Államokban minden ötödik pár terméketlen. A jelenség egyre gyakoribb, mivel az emberek mind idősebb korban házasodnak és mind tovább várnak a gyermekvállalással. Az egyéves hiábavaló próbálkozást követően azonban a párok csaknem 60%- ának erőfeszítése, kezeléssel vagy anélkül, sikerrel jár. A kezelés célja a fogantatásig eltelt idő csökkentése.
A nőknél az életkor előrehaladtával egyre ritkább a sikeres terhesség. A meddőség megoldására 35 éven felül már csak korlátozott idő áll a nő rendelkezésére a menopauza bekövetkeztéig.
A terméketlenséget sok minden okozhatja, például a hímivarsejt, a peteérés, a petevezetők vagy a méhnyak rendellenességei, és ismeretlen tényezők is szerepet játszhatnak. Az infertilitás okának megállapításához és kezeléséhez mindkét partner alapos kivizsgálása szükséges.
A felnőtt férfiakban a hímivarsejtek (spermiumok) folyamatosan termelődnek a herében (spermato- genezis). Egy nem specializált sejtnek körülbelül 72-74 órára van szüksége ahhoz, hogy érett hímivarsejtté váljon. A spermiumok mindkét heréből a mellékherébe (a here hátsó része felett és alatt elhelyezkedő kanyarulatos csatornába) vándorolnak. A mellékheréből a spermiumok az ondóvezetéken és a duktusz ejakulatoriuszon át távoznak. A duktusz ejakulato- riuszban az ondóhólyagban termelődő folyadék hozzáadódik a spermiumokhoz, így keletkezik az ondó
(sperma), amely aztán ejakulációkor a húgycsövön lövell ki.A
A férfi akkor képes a megtermékenyítésre, ha megfelelő mennyiségű normális hímivarsejtet tud juttatni a nő hüvelyébe. Ezt a folyamatot számos tényező megzavarhatja, s ezek mindegyike infertilitáshoz vezethet.
Ha a here hőmérséklete megnő, akár hosszan tartó lázas állapot, akár túlzottan erős külső hőhatás miatt, a spermiumszám és a hímivarsejtek mozgásának élénksége csökken és megnövekedhet az ondófolyadékban a rendellenes spermiumok száma. A spermiumképződés szempontjából az ideális hőmérséklet 34 =C. ez a normális testhőmérsékletnél alacsonyabb. A here, amelyben a hímivarsejtek képződnek, ezen az alacsonyabb hőmérsékleten tartható, mivel a herezacskóban, a testüregen kívül helyezkedik el.
A hímivarsejtek teljes hiánya (azoospermia) a here súlyos rendellenességéből fakadhat, vagy az ondóvezetékek (mindkét oldali) elzáródása vagy hiánya okozza. Ha az ondófolyadékban nincsen fruktóz, ami egy, az ondóhólyag által termelt cukor, az hiányzó ondóvezetékekre vagy ondóhólyagra, illetve elzáródott duktusz ejakulatoriuszra utal.
A varikokele, ami a terméketlen férfiak leggyakoribb anatómiai rendellenessége, a kitágult visszerekhez hasonló, megnyúlt, kígyószerűen tekergő vénák tömege a herezacskóban. Tapintásra egy zacskó gilisztára emlékeztet. E rendellenesség következtében romlik a here vérelvezetése, emiatt megnő a hőmérséklete és csökken benne a spermiumképződés.
Kevésbé gyakori az a jelenség, amikor az ondó rossz irányba vezetődik (retrográd ejakuláció) – ahelyett, hogy a hímvesszőn keresztül távozna, visszalövell a húgyhólyagba. Ez a zavar gyakoribb a medencetáji műtéten (főként a prosztata-eltávolításon) átesett férfiakban és a cukorbetegekben. A retrográd ejakuláció be- idegzési zavar következménye is lehet.
▲ lásd az 1056. oldalt
Meddőség
1115
A kórelőzmény megismerése és a fizikális vizsgálat után az orvos ondóanalízist végeztet, ami a férfi terméketlenség kivizsgálásának alapköve. A férfinak az analízist megelőző 2-3 napon tartózkodnia kell az ejakulációtól. Az elemzés elvégzéséhez szükséges, hogy a férfi ejakuláljon, rendszerint a laboratórium területén végzett önkielégítéssel, egy tiszta üvegedénybe. Amennyiben a férfi idegenkedik attól, hogy ilyen módon adjon spermamintát, akkor speciális, síkosító és spermaölő anyag nélküli óvszerbe közösülés közben lehet gyűjteni a spermát. Megbízhatóbb az eredmény, ha az analízist két vagy három különböző alkalomkor nyert mintából végzik.
Ha rendellenesnek találták az ondómintát, érdemes megismételni az elemzést, mert ugyanazon férfinál normálisan is nagy eltérések fordulhatnak elő. Ha a sperma továbbra is abnormálisnak tűnik, az orvos kutatni kezdi a lehetséges okokat, ez lehet például a heréket érintő mumpsz (mumps orchitis), heveny megbetegedés vagy hosszan tartó láz a megelőző 3 hónapban, heresérülés, ipari vagy környezeti mérgek hatása, dietilstilbösztrol vagy anabolikus szteroidok használata, kábítószerélvezet és alkoholfogyasztás. Az alacsony spermiumszám azonban gyakran csak azt jelzi, hogy túl kevés idő telt el az utolsó ejakuláció óta, vagy hogy az ondónak csak egy része került a gyűjtőedénybe.
Az orvos testi elváltozások irányában is megvizsgálja a férfit, találhat például le nem szállt heréket, vagy a terméketlenséget megmagyarázó örökletes vagy hormonális betegség jeleit. A tesztoszteronszintet csökkentő hormonzavar (hipogonadizmus)A a here vagy más mirigyek, például az agyalapi mirigy rendellenességéből fakadhat.
A meddőségi centrumok a mesterséges megtermékenyítés lehetőségének felvetése előtt megvizsgálják a spermiumok működését és minőségét. Az egyik ilyen vizsgálattal hímivarsejt-ellenes antitesteket lehet kimutatni, a másikkal a spermium sejthártyájának épsége vizsgálható. Megint más módszer alkalmas a spermium petesejthez kötődési és behatolási képességének vizsgálatára.
A kezelés a terméketlenség okától függ.
Férfiakban növelni lehet a hímivarsejtszámot a klomifen nevű gyógyszerrel, amelyet nőkben a peteérés serkentésére használnak. A klomifen azonban valószínűleg nem javítja a hímivarsejtek mozgékonyságát és nem csökkenti a rendellenes spermiumok számát, ahogyan az sincsen bebizonyítva, hogy a termékenységet növelné.
A meddőség okai
| A rendellenességek szintje | Gyakoriság az összes eset százalékában |
| Ondó | 30-40 |
| Ovuláció | 15-20 |
| Petevezető | 25-40 |
| Méhnyak | |
| Meghatározatlan tényezők | 5-15 |
Azon férfiak esetében, akiknek kevés normális hímivarsejtjük van, a művi megtermékenyítés némileg növeli a fogantatás arányát, mivel a kilövellt ondó legelső frakcióját használják fel e célra, és ennek a legmagasabb a spermiumkoncentrációja. Egy új eljárással csak a kiválasztott legaktívabb hímivarsejteket (a tisztított spermát) használják fel, ez némileg több sikerrel kecsegtet. A férfi terméketlenség bizonyos fajtáiban segítséget nyújthat az in vitro fertilizáció és a megtermékenyített petesejt petevezetőbe juttatása, ezek azonban jóval bonyolultabb és költségesebb eljárások.
Ha a férfi nem termel hímivarsejteket, lehetőség van a nő megtermékenyítésére más férfi (donor) spermiumával. Minthogy fennáll a nemi úton terjedő betegségek, köztük az AIDS átvitelének lehetősége, donortól nyert friss spermát már nem használnak. Ehelyett fagyasztott ondót lehet kérni olyan ellenőrzött spermabankból, amelynek donorjait szexuális úton terjedő betegségekre megszűrték. Ennek hátránya az, hogy a friss spermához képest a fagyasztott ondóval kisebb a megtermékenyítés valószínűsége.
A varikokele kisebb műtéttel gyógyítható. Néhány tanulmány szerint a férfi varikokele-műtéte után 30 50%-ban bekövetkezik a terhesség, de ennek bizonyításához még további eredményekre van szükség.
A lásd az 1298. oldalt
1116
Nőgyógyászati egészségügyi kérdések
Az ovuláció az érett petesejt kiszabadulása a petefészekből.
A rendszeresen, 26-35 napos időközönként menstruáló nőkben, akiknek vérzését a mell érzékenysége, alhasi puffadtság és legtöbbször hangulatingadozás előzi meg, általában havonta egy pete szabadul ki a petefészek tüszőjéből (más néven follikuluszból: ez egy petét tartalmazó, folyadékkal telt üreg). Ha a nőnek rendszeres havi vérzése van ilyen tünetek nélkül, attól még szintén lehet ovulációja. Ha a nő ciklusa rendszertelen vagy egyáltalán nem menstruál (amenorreás),A ennek okát az ovuláció-serkentő kezelés megkezdése előtt ki kell vizsgálni.
A terméketlenség kivizsgálása során alapvető fontosságú annak megállapítása, hogy egyáltalán történik-e petekibocsátás. A bazális (nyugalmi) testhőmérséklet foljegyzésével, melyet legtöbbször közvetlenül ébredés után mérnek, esetleg kideríthető, hogy van-e és mikor történik az ovuláció. A bazális testhőmérséklet az ovulációt közvetlenül megelőzően alacsony értéket mutat, majd a lassan, egyenletesen 0,5-1 °C-kal emelkedő hőmérséklet azt jelzi, hogy az ovuláció megtörtént. A bazális testhőmérséklet azonban nem megbízható és nem pontos jelzője az ovulációnak, a pete kilökődésének idejét a legjobb esetben is csak 2 napos pontossággal tudja előre jelezni. Ennél precízebb módszer az ultrahangos vizsgálat, és léteznek ovuláció-előrejelző tesztek is, amelyekkel a vizelet luteinizáló hormon (az ovulációt serkentő hormon) szintjének emelkedése mérhető, amely az ovulációt 24-36 órával megelőzően tetőzik. A vér progeszteronszintje vagy a progeszteron vizeletben található bomlási termékének koncentrációja is mérhető: ezek jelentős növekedése a lezajlott ovuláció jele.
Az ovuláció lezajlására biopszia segítségével is lehet következtetni. Az ovuláció feltételezett időpontja után 10-12 nappal kis szövetmintát vesznek a méh- nyálkahártyából, és a mintát mikroszkóp alatt megvizsgálják. Ha az ovulációt normálisan követő változások a méh nyálkahártyájában láthatóak, akkor az ovuláció megtörtént. ■
Az egyedi problémát figyelembe véve választják ki az ovulációt serkentő (ovuláció-indukciós) gyógyszert. Ha a nő már hosszú ideje nem ovulál (krónikus anovuláció), általában klomifent használnak. Első lépésként menstruációs vérzést váltanak ki egy másik szerrel, medroxiprogeszteron-acetáttal. Ezután a nő 5 napig szedi a klomifent. A klomifen abbahagyása után rendszerint 5-10 (átlagosan 7) nappal ovulál, majd az ovuláció után 14-16 nappal menstruál.
Ha a klomifen kezelést követően a nőnek nem jön meg a vérzése, terhességi tesztre kerül sor. Ha nem terhes, akkor a kezelési ciklust megismétlik, addig növelve a klomifen adagját, amíg az ovuláció be nem következik, vagy a maximális dózist el nem érték. Miután az orvos meghatározta a gyógyszer ovulációt kiváltó dózisát, a nő ezt az adagot szedi még legalább hat kezelési cikluson át. A legtöbben a hatodik ovulációval járó ciklus során esnek teherbe. Mindent összevetve, a klomifennel kezelt nők körülbelül 75-80%-a ovulál, de csak 40-50%-uk esik teherbe. A klomifennel kezelt nők terhessége mintegy 5%-ban többes terhesség, legtöbbször kettes ikrek fogannak.
Minthogy félő, hogy a klomifen tartós alkalmazása növeli a petefészekrák kockázatát, az orvosok elővigyázatossági intézkedéseket hoznak: kezelés előtt a nőt kivizsgálják, a kezelés alatt szoros ellenőrzés alatt tartják és korlátozzák a kezelési ciklusok számát.
A klomifen mellékhatásaként jelentkezhet hőhullám, haspuffadás, emlőérzékenység, hányinger, látászavar és fejfájás. A klomifennel kezelt nők mintegy 5%-ában jelentkezik a petefészek hiperstimulációs tünetegyüttese, melyben a petefészkek hatalmasan megnagyobbodnak és a vérkeringésből nagy mennyiségű folyadék kerül a hasüregbe. Ennek a zavarnak a megelőzésére szolgál, hogy az orvos mindig a legkisebb hatásos dózist alkalmazza és a petefészek megnagyobbodása esetén abbahagyja a klomifenkezelést.
Ha a klomifenkezelés hatására nem következik be terhesség vagy ovuláció, akkor emberi poszt- menopauzális gonadotropinokkal végzett hormonterápiával lehet próbálkozni. Jelenleg ezeket a hormonokat posztmenopauzás nők vizeletéből vonják ki, de már folynak a vizsgálatok a szintetikus változatukkal is. Minthogy az emberi menopauzális gonadotropinok költségesek és sok a mellékhatásuk, ezzel a kezeléssel csak abban az esetben érdemes próbálkozni, ha már minden kétséget kizáróan bizonyított, hogy a terméketlenséget ovulációs probléma okozza, és nem az ondó vagy a petevezetők rendellenessége. Még ilyenkor is szükséges, hogy a kezelést szorosan felügyelje egy
A lásd az 1087. oldalt
■ lásd az 1076. oldalon lévő táblázatot
Meddőség
1117
olyan orvos, aki gyakorlott ilyen hormonok alkalmazásában.
Az izomba fecskendezett emberi menopauzális gonadotropinok serkentik a petefészek tüszőinek érését. A peteérés folyamatának nyomonkövetése az ösztradiol hormon vérszintjének mérésével és kismedencei ultrahangvizsgálattal lehetséges. Amikor a tüszők megértek, a nőnek egy másik hormoninjekciót adnak, humán koriogonadotropint, ami ovulációt vált ki. Noha ilyen hormonkezelést követően a nők több mint 95%-a ovulál, csak 50-75%-uknak sikerül teherbe esni. Az emberi menopauzális gonadotropinnal kezeltek terhessége 10-30%-ban többes terhesség, főként kettes ikrek fogannak.
Az emberi menopauzális gonadotropin súlyos mellékhatása a petefészek hiperstimulációs tünetegyüttese, ami a kezelt nők 10-20%-ában jelentkezik. Ez a tünetegyüttes életveszélyessé válhat, de elkerülhető, ha az orvos gondosan monitorozza nőt a kezelés alatt és túlzott reakció esetén abbahagyja az emberi menopauzális gonadotropinok adását. Elképzelhető, hogy az emberi menopauzális gonadotropinok növelik a petefészekrák kockázatát, de erre vonatkozólag még nem áll rendelkezésünkre elégséges bizonyíték.
Néha azért nem következik be ovuláció, mert a hipotalamusz (az agy hormonális működést ellenőrző és irányító területe) nem termel gonadotropin releasing hormont, amely az ovulációhoz szükséges. Ilyen esetben az ovuláció kiváltására a gonadotropin releasing hormon szintetikus változatát használják. A petefészek hiperstimulációjának veszélye ebben az esetben elenyésző, ezért nincs szükség szoros megfigyelésre.
A petevezetők (méhkürtök) felépítése vagy működése is lehet kóros. A gondot legtöbbször fertőzés, endometriózis és a méhkürt sterilizációs célú sebészi lekötése (ligaturája) okozza.
Meg kell állapítani, hogy a petevezetők átjárhatók-e, e célból az orvos hiszteroszalpingogramot (a méhet és a méhkürtöket vizsgáló speciális röntgenfelvételtjA készíttet kevéssel a nő havi vérzésének befejezte után. Ez a diagnosztikus módszer kimutatja a méh és a méhkürt kongenitális (veleszületett) rendellenességeit, a méhben elhelyezkedő fibrózus masszát és a méh vagy a medence összenövéseit (adhézióit, a normális esetben össze nem kötött képleteket egymáshoz kötő kötő- szövetes szalagokat) is. Nem teljesen érthető ugyan, hogy miért, de a normális eredményű hiszteroszalpin- gogram elvégzése önmagában is némileg növeli a ter-
A petevezető rendellenességének okai
Veleszületett rendellenességek
Kismedencei gyulladás
Méhen kívüli terhesség
Átfúródott (perforált) vakbél
Alhasi műtét
Endometriózis
Korábbi sebészi lekötés (ligatura)
mékenységet. Ennélfogva a vizsgálat elvégzése után, mielőtt újabb petevezető-működési vizsgálatokra küldené a nőt, az orvos általában vár még egy keveset, hátha bekövetkezik a terhesség.
Ha a hiszteroszalpingogram valamilyen rendellenességet mutat, például a méhben összenövések látszanak, akkor az orvos betekint a méhbe a hiszteroszkóp (méhtükör, a méhnyakon át a méhbe felvezetett vizsgálócső) segítségével. A hiszteroszkóppal a vizsgálat során egyúttal az összenövések is szétválaszthatok, ezzel tehát a nő teherbe esésének valószínűségét növelni lehet. Ha a diagnózishoz további információkra van szükség, akkor a hasfalon ejtett apró metszésen át lapa- roszkópot, egy vékony tekintőcsövet lehet a medence üregébe bevezetni.B Ezzel az eljárással, amelyet rendszerint általános érzéstelenítésben végeznek, az orvos meg tudja vizsgálni a méhet, a petevezetőket és a petefészkeket. A laparoszkóppal endometriózis esetén a rendellenes szövetek is eltávolíthatók, és az eljárás a medence összenövéseinek szétválasztására is alkalmas. Az endometriózist gyógyszeresen lehet kezelni. A fer- tőzéses eredetű gyulladásra antibiotikumot kell szedni. A méhen kívüli (méhkürti) terhesség, petevezető-lekö- tés vagy gyulladás miatt károsodott petevezetőt meg lehet próbálni műtéttel helyreállítani, ennek eredményeképp azonban csak kis számú normális, ám annál több méhen kívüli terhesség alakul ki. Emiatt az ilyen műtétet ritkán javasolják.
A lásd az 1073. oldalon lévő táblázatot
■ lásd az 1073. oldalon lévő táblázatot
1118
Nőgyógyászati egészségügyi kérdések
A méhnyakat (cervixet; a méh alsó, hüvelybe nyíló szakaszát) eldugaszoló nyák szűrőként működik, nem engedi felvándorolni a méhbe a hüvely baktériumait, és a nyák a hímivarsejtek túlélését is elősegíti. Ez a nyák sűrű és a spermiumok számára átjárhatatlan a menstruációs ciklus follikuláris fázisáig, amikor a tüsző- és peteérés zajlik a petefészekben. Ebben a fázisban az ösztradiol hormonszintje megnő, s ennek következtében a méhnyakban elhelyezkedő nyák hígabbá, nyúlósabbá válik, s így a hímivarsejt áthaladhat rajta a méh és a méhkürt (a megtermékenyítés színhelye) felé.
A közösülés után 2-8 órával végzett posztkoitális teszttel megállapítható, hogy a cervixnyák a spermium túlélésére alkalmas-e. A tesztet a menstruációs ciklus közepén kell végezni, amikor az ösztradiolszint a legmagasabb és a nő éppen ovulál. Normális esetben a cervixnyák átlátszó és 7-10 cm-re nyújtható ki elszakadás nélkül. Mikroszkóppal nézve páfránylevél-rajzo- latot mutat, és a legnagyobb nagyítással legalább öt aktív hímivarsejt látható benne. Kóros a vizsgálat eredménye akkor, ha túl sűrű a nyák, nincs benne spermium, vagy a spermiumok összecsapódtak, mert a nyák spermium-ellenes antitesteket tartalmaz. A kóros eredmény azonban nem mindig a nyák rendellenességéből fakad. A hímivarsejtek hiányozhatnak amiatt is, mert a közösülés során a hüvelybe spermium nem ürült; a cervixnyák pedig túl sűrű lehet akkor, ha a menstruációs ciklusnak nem a megfelelő időpontjában végezték a vizsgálatot. Noha igen elterjedt ez a vizsgálat, nem túlzottan pontos módszer.
A cervixnyák rendellenességeinek kezelési módszerei közé tartozik a méhen belüli megtermékenyités, melynek során a nyák kikerülésével közvetlenül a méhbe helyezik be az ondót; és nyákhígító gyógyszerek, például guaifenezin használata – ez utóbbi a köptető szirupok szokásos alkotórésze. Nem bizonyított azonban az, hogy mindezen módszerek növelik a teherbe esés valószínűségét.
Még abban az esetben is van némi esély a fogantatásra, ha a meddőség hátterét nem sikerül tisztázni. Ha a nő klomifen- vagy emberi menopauzális gonado- tropin-kezelésben részesül, vagy tisztított spermiumokat juttatnak fel a méhébe, akkor a teherbeesés hamarabb bekövetkezhet. Amennyiben a nő 4-6 menstruációs ciklus alatt sem tennékenyül meg, különleges eljárásokat, például in vitro fertilizációt vagy a Gamete
Intra-Fallopian Transfer (GIFT, spermiumnak és petesejtnek a petevezetőbe való helyezése, részletesen lásd később) nevű módszert lehet megpróbálni.
Miután a fogantatás érdekében tett minden egyéb erőfeszítés meghiúsult, egyre több terméketlen pár veszi igénybe az in vitro fertilizáció módszerét. Ennek az eljárásnak a lényege az, hogy stimulálják a petefészkeket, kiveszik az érett petesejtet, megtermékenyítik, az embriót laboratóriumban növesztik, majd beültetik a nő méhébe.
A petefészkek stimulációja céljából általában kombinációban alkalmaznak klomifent, emberi menopauzális gonadotropinokat és valamilyen gonadotropin releasing hormon hatású szert (mely serkenti az agyalapi mirigy gonadotropin kiválasztását), így sok petesejt megérik. Az orvos ultrahangos irányítással egy tűt vezet be a petefészekbe a hüvelyen vagy a hasüregen keresztül, és eltávolít néhány petesejtet a tüszőkből. A laboratóriumban a petéket tenyésztőedénybe helyezik és tisztított spermiummal megtermékenyítik. Mintegy 40 óra múltán a tenyésztőedényből három-négy embriót hüvelyen keresztül beültetnek a nő méhébe. A többi embrió folyékony nitrogénben lefagyasztható és ha nem következik be terhesség, később ezek is felhasználhatók. Annak ellenére, hogy több embriót helyeznek el a méhben, minden beültetéskor csupán 18-25% az esély arra, hogy az egyiket sikerül a terminusig kihordani.
Ha a nő tisztázatlan okból vagy endometriózis következtében meddő, de a petevezetője normálisan működik, akkor a Gamete Intra-Fallopian Transfer (GIFT) nevű módszert lehet alkalmazni. Ehhez az in vitro fertilizációhoz hasonlóan petesejtekre és tisztított spermiumokra van szükség, de a petéket nem a laboratóriumban termékenyítik meg. Ehelyett a hasfalon keresztül (laparoszkópiával) vagy a hüvelyen át (ultrahangos irányítással) a petevezető legvégében helyezik el a petéket és a spermiumokat, így a pete a méhkürt- ben termékenyül meg. A legtöbb meddőségi központban minden beültetéskor 20-30%-os esély van a sikerre.
Az in vitro fertilizáció és a GIFT további változatának tekinthető az érettebb embrió beültetése (Zygote Intra-Fallopian Transfer), a donortól nyert petesejtek használata és a fagyasztott embrió beültetése dajkaanya méhébe. Ezek a módszerek számos erkölcsi problémát vetnek fel, többek között a tárolt embriók megsemmisítésével kapcsolatban (különösen haláleset vagy válás esetén), dajkaterhességben a törvényes szülő személyét illetően, és a beültetett embriók számának
Családtervezés
1119
szelektív csökkentése miatt (amely a háromnál több embrió fejlődésnek indulásakor alkalmazott, abortuszhoz hasonló eljárás).
Amikor egy pár meddőségi kezelésen megy keresztül, a pár egyik vagy mindkét tagja érezhet csalódottságot, bűntudatot, érzelmi feszültséget: alkalmatlannak, hibásnak érezheti magát. Az elszigeteltség és a kommunikációképtelenség miatt gyakran haragszanak vagy megsértődnek egymásra, a családra, barátokra vagy orvosukra. A kezelés minden hónapja során remény és kétségbeesés között hánykolódnak. Az érzelmi túlterheltség kiválthat sírási hajlamot, kimerültséget, szorongást, alvás- vagy táplálkozási zavarokat és összpontosítási zavart. Ehhez adódik még a diagnózis
és a kezelés anyagi vonzata és időhöz kötöttsége, amely szintén viszályt kelthet a házastársak között.
Ezeken a gondokon enyhíthet az, ha mindkét partnert bevonják az eljárás folyamatába és kellően felvilágosítják a részleteiről, függetlenül attól, hogy melyikük problémáját kell kezelni. Segíthet a stressz feldolgozásában, ha a pár tudatában van az eredményes kezelés esélyeinek és annak, hogy a terápia nem mindig jár sikerrel, és nem folytatható a végtelenségig. Hasznos az is, ha tudják, mikor kell abbahagyni a kezelést, mikor érdemes kikérni más orvosok véleményét is és mikor kell az örökbefogadás gondolatával megbarátkozniuk.
A lelki támogatás és szaktanácsadás sokat segíthet. Az Egyesült Államokban helyi és országos szinten is működnek meddő párokat segítő csoportok, mint például a RESOLVE.

A családtervezés a gyermekek számának és születési idejének meghatározására irányuló törekvés.
A pár fogamzásgátlást alkalmazhat, hogy átmenetileg elkerülje a terhességet, vagy sterilizációt alkalmazhat, hogy tartósan kivédje a teherbe esést. Ha a fogamzásgátlás nem járt sikerrel, a terhességet abortusszal lehet befejezni.
A fogamzásgátlás módszerei közé tartoznak az orális fogamzásgátlók (fogamzásgátló tabletták), az óvszer (kondom), a spermiumokat elpusztító, vagy mozgásukat leállító készítmények (hüvelyhab, -kenőcs, -gél vagy -kúp formájában forgalmazott spennicidek), a magömlés előtt megszakított közösülés, a pesszárium, a méhnyaksapka, a ciklusmódszerek, a fogamzásgátló implantátumok, a fogamzásgátló injekciók és a méhen belüli eszközök (intrauterine device, IUD). Fogamzásgátlásra annak van szüksége, aki testileg képes a fogamzásra, szexuális kapcsolata van ellenkező nemű személlyel, de jelen pillanatban nem akar gyermeket. A legmegfelelőbb módszert az egyes fogamzásgátlási módszerek előnyeinek és hátrányainak ismeretében lehet kiválasztani.
A fogamzásgátló módszereket a hatékonyság érdekében helyesen kell alkalmazni. Az eredménytelen fogamzásgátlás gyakoribb a fiatalok, alacsonyabb iskolai
végzettségűek és a terhesség megelőzésében kevésbé érdekeltek között. A közösülés során alkalmazandó fogamzásgátló módszerekkel (pesszáriummal, kondommal, habbal, megszakítással) védekező nők mintegy 5-15%-a a használat első évében teherbe esik. Ezek a módszerek általában kevésbé hatékonyak a terhesség megelőzésében, mint a fogamzásgátló tabletták, implantátumok, fogamzásgátló injekciók és méhen belüli eszközök, amelyekkel biztosított a hosszú távú védelem és nincs szükség utolsó percben hozott döntésekre. A hosszú távú fogamzásgátlást alkalmazó nők 0,1-3%-a esik teherbe a fogamzásgátló alkalmazásának első évében.
Fogamzásgátló tabletták
Az orális fogamzásgátlók, közismert nevükön a tabletták, hormont tartalmaznak – vagy egy gesztagén és ösztrogén kombinációját, vagy kizárólag gesztagént. A teherbe esést megakadályozó hatásuk azon alapul, hogy meggátolják a petefészek petesejt-kibocsátását (az ovulációt) és a méhnyaknyákot sűrű állapotban tartják, s így az ondósejtek nehezen jutnak át rajta. A
▲ lásd az 1137. oldalt
1120
Nőgyógyászati egészségügyi kérdések
Mennyire hatásos a fogamzásgátlás?
| Módszer | Az alkalmazás első évében teherbe esett nők százalékos aránya |
| Fogamzásgátló tabletták: | |
| Ösztrogént és gesztagént | 0,1-3 |
| tartalmazó kombinált | |
| tabletták | |
| Csak gesztagént tartalmazó | 0,5-3 |
| tabletták | |
| Kondom: | |
| Férfi | 3-12 |
| Női | 5-21 |
| Pesszárium spermaölövel | 6-18 . |
| Méhnyaksapka | 11,5-18 |
| spermaölövel | |
| Naptármódszer | 20 |
| Implantátum | kevesebb mint |
| (levonorgestrel) | 0.1% |
| Injektálható | 0,3 |
| medroxiprogeszteron | |
| Méhen belüli eszköz | 0.6-2 |
A kombinált tablettát 3 héten keresztül naponta egyszer kell szedni, majd egy hetet ki kell hagyni a menstruáció érdekében, majd újra kell kezdeni. A kombinált tabletta szedése nélküli hétre néha hatóanyag nélküli tablettát iktatnak be, hogy a napi egy tabletta bevételének szokása könnyebben rögzüljön. A kizárólag gesztagént tartalmazó tablettákat a hónap minden napján szedni kell. A tabletta bevételének kihagyása vagy elfelejtése teherbe eséshez vezethet.
A csak gesztagént tartalmazó tabletta hatásaként gyakran jelentkeznek szabálytalan vérezgetések. Eze-
A lásd az 1155. oldalon lévő ábrát
két csak olyan esetben javasolják, ha az ösztrogén szedése káros lehet – például szoptató nők esetében.
A kombinált tabletták széles skálájának tagjai egyformán hatásosak. Az alacsony ösztrogéntartalmú tablettáknak a régi, nagy ösztrogéntartalmú tablettákhoz képest kevesebb a súlyos mellékhatása. Az orvos ennek ellenére esetleg nagy ösztrogéntartalmú tablettát javasol azon nők számára, akik bizonyos egyéb gyógyszereket, például epilepsziaellenes szert szednek.
Az orális fogamzásgátlás megkezdése előtt minden nőnek meg kell beszélnie orvosával a módszer előnyeit és hátrányait a saját egyedi esetére vonatkozólag. Az alacsony dózisú fogamzásgátlóknak kevés veszélye van és számos, a fogamzásgátlástól független előnyös hatással rendelkeznek. Egyes rákfajták gyakoriságát csökkentik, más daganatokét ellenben növelhetik. Normális terhesség vagy abortusz következtében nagyobb arányban halnak meg a nők, mint orális fogamzásgátló szedése miatt.
A fogamzásgátló tabletta szedésekor ritkábbá válik a görcsös menstruáció, a menstruációt megelőző feszültség, a szabálytalan vérzés (olyan nőkben, akiknek menstruációja korábban szabálytalan volt), a vérszegénység, az emlőciszta, petefészekciszta, a méhkürti terhesség (a petevezetőben létrejövő terhesség, a méhen kívüli terhesség egy jellegzetes példája),A és a petevezetők gyulladása. Azokban a nőkben, akik valaha fogamzásgátló tablettát szedtek, ritkább a reumatoid artritisz és a csontritkulás is, azokhoz viszonyítva, akik soha nem szedtek tablettát.
Az orális fogamzásgátlás megkezdése előtt fizikálisán megvizsgálják a nőt, mert meg kell bizonyosodni afelől, hogy nincsen semmi olyan baja, ami miatt a tablettaszedés számára kockázatos lenne. Ha a nőnél vagy közvetlen hozzátartozójánál cukorbetegség vagy szívbetegség fordult elő, rendszerint vért vesznek a koleszterinszint és a glükózszint (vércukorszint) megméréséhez. Ha magas a koleszterin- vagy a vércukorszint, akkor az orvos rendelhet alacsony dózisú fogamzásgátló tablettát, de a későbbiekben további vérvizsgálatra lesz szükség annak megállapítására, hogy ezek a szintek nem emelkednek-e jelentős mértékben. Három hónappal az orális fogamzásgátlás kezdete után újabb vizsgálat következik, mely megállapítja, nem emelkedett-e a nő vérnyomása. Ezt követően évente legalább egy vizsgálaton meg kell jelenni.
A nők egy részének, például a 35 év feletti dohányos nőknek a fogamzásgátló tabletta ellenjavallt, mert szedésének kockázata meghaladja a jótékony hatást. Más nők esetében olyan rendellenesség állhat fenn, melyet az orális fogamzásgátlók tovább súlyosbíthatnak. így például a magas vémyomású nők vérnyomását a fogamzásgátló tabletta növelheti. Ennek ellenére, ha a várható előny kellően ellensúlyozza a kezelés hátrá-
Családtervezés
1121
A fogamzásgátló tabletta alkalmazhatóságának korlátái
A következő esetekben nem szabad fogamzásgátló tablettát szedni:
- A nő dohányzik és elmúlt 35 éves
- Aktív májbetegsége vagy daganata van
- Magas a trigliceridszintje
- Kezeletlen magas vérnyomása van
- Cukorbeteg és verőérszűkülete van
- Vérrögösödésre hajlamos
- Nem tudja mozgatni a lábát (pl. gipszkötés miatt)
- Szívbeteg
- Korábban szélütése (stroke-ja) volt
- Terhességi sárgasága volt .
- Emlő- vagy méhtestrákos
Az alábbi esetekben orvosi felügyelet mellett lehetséges az orális fogamzásgátlás:
- A nő depressziós
- Gyakran van migrénes fejfájása
- Dohányzik, de még. nem múlt el 35 éves
- Korábban májgyulladása vagy egyéb májbetegsége volt, melyből teljesen felépült
nyait, akkor a nő szedhet fogamzásgátló tablettát, de ez esetben orvosa szoros ellenőrzés alatt tartja, hogy szükség esetén leállíthassa a gyógyszerszedést.
Felesleges és semmilyen előnnyel nem jár az, ha a tabletta szedését időnként felfüggesztve más fogamzásgátló módszert alkalmazunk. A nőnek tehát nem kell abbahagynia a tablettaszedést, csak ha teherbe akar esni, tűrhetetlen mellékhatások jelentkeznek, vagy egyéb orvosi problémája van, amely miatt nem tanácsolt az orális fogamzásgátlás. Az egészséges, nem dohányzó nők a menopauzáig folyamatosan szedhetnek alacsony dózisú fogamzásgátlót.
Fogamzásgátlók használata terhességet követően
Terhesség alatt fokozott a vérrögök keletkezésének veszélye a lábszár vénáiban, ezt az orális fogamzásgátlók szedése tovább növeli. Ennek ellenére, ha a terhesség az utolsó menstruációtól számítva kevesebb mint 12 hétig tartott, a nő nyugodtan szedheti a fogamzásgátló tablettát. A 12-28 hetes terhesség esetében a fogamzásgátló szedésével várni kell egy hetet, míg 28 hét felett két hét a várakozási idő, feltéve, hogy a nő nem szoptat.
A szoptatós anyák általában legalább a szülést követő 10-12 héten át nem ovulálnak (nem bocsátanak ki petesejtet). Ennek ellenére az első havivérzést megelőzőleg is létrejöhet ovuláció és megtermékenyülés. Ezért a szoptatós anyáknak is szükségük van fogamzásgátlásra, ha nem akarnak teherbe esni. Szoptatás alatt a kombinált orális fogamzásgátlók szedése következtében csökkenhet a tejtermelés és a tej táplálékértékű fehérje-
és zsírtartalma. A fogamzásgátlók hormontartalma bejut az anyatejbe, majd a csecsemőbe. Emiatt a szoptatós anyáknak, ha orális fogamzásgátlást szeretnének alkalmazni, a csak gesztagént tartalmazó tabletták ajánlottak, melyek nem befolyásolják a tejtermelést.
A fogamzásgátló tabletta nem okoz magzatkárosodást abban az esetben sem, ha a nő egészen a fogantatásig vagy a terhesség elején is (amikor még nincs tudatában annak, hogy terhes) folytatja a szedését.
A fogamzásgátló tabletta szedésének első néhány hónapjában gyakori a ciklus során a rendszertelen vé- rezgetés, de a rendellenes vérzés általában megszűnik, amikor a szervezet hozzászokik hormonokhoz. A szedés befejeztét követően néhány hónap eltelhet a menstruáció újbóli jelentkezéséig, de ezek a szerek nem csökkentik tartósan a fogamzóképességet. Sok kellemetlen mellékhatás, például a hányinger, az emlő érzékenysége, puffadás, folyadékvisszatartás, a vérnyomás növekedése és a depresszió is a tabletta ösztrogéntar- talmával függ össze, így az alacsony dózisú tabletták szedése során ritkán lépnek fel. Más mellékhatások, mint a testsúlynövekedés, az akne és az ingerlékenység, a gesztagénnel kapcsolatosak és szintén ritkák az alacsony dózisú tabletták szedésekor. Egyes fogamzásgátló tablettát szedő nők 1,5-2,5 kilogrammot is híznak a folyadékvisszatartás miatt, de még inkább a fokozott étvágy következtében.
Ritkán fordul elő súlyos mellékhatás. Az epekő kialakulásának veszélye az orális fogamzásgátlás első
1122
Nőgyógyászati egészségügyi kérdések
éveiben megnövekedik, majd csökkenni kezd. Minden 30.000-500.000 fogamzásgátlót szedő nő közül egyben jóindulatú máj daganat (adenóma) jelenik meg – ez a tumor veszélyes lehet, ha megreped és vérezni kezd a hasüregbe. Az adenomák a fogamzásgátló tabletta elhagyását követően rendszerint visszafejlődnek.
A vérrögképződés becslések szerint mintegy három- négyszer gyakoribb volt a régi típusú, nagy dózisú tablettát szedő nőkben, mint az orális fogamzásgátlót nem alkalmazókban. Ahogy a tabletták ösztrogéntartalma csökkent, a vérrögképződés veszélye is alacsonyabb lett, de továbbra is magasabb a fogamzásgátlót nem szedő nőkben tapasztaltnál. Hirtelen megjelenő mellkasi- vagy lábszárfájdalom esetén a fogamzásgátló tabletta szedését abba kell hagyni és azonnal fel kell keresni a kezelőorvost. Ezek a tünetek ugyanis arra utalhatnak, hogy a lábszár vénáiban vérrög keletkezett és a tüdőbejutott, vagy hamarosan oda fog sodródni. Minthogy a fogamzásgátló tabletta és a műtéti beavatkozás egyaránt növelik a vérrögképződés veszélyét, választott időpontban végzett műtét előtt tanácsos felfüggeszteni a szedését, és a műtét után még egy hónapot ki kell hagyni.
A fogamzásgátló tablettát szedő nők néha hányingert, fejfájást tapasztalnak, 1-2%-uk pedig depressziós lesz és alvászavarok gyötrik. Abba kell hagyni a fogamzásgátló szedését, és fel kell keresni az orvost abban az esetben, ha a következő tünetek bármelyike megjelenik, mert ezek emelkedett stroke-veszélyt (gutaütés, illetve agyvérzés-veszélyt) jeleznek: fejfájással kapcsolatos problémák, például megváltozott gyakoriság vagy erősség, a kar vagy a lábszár zsibbadása, eszméletvesztés vagy beszédzavar. Mindemellett az alacsony ösztrogéndózisú kombinált tablettát szedő egészséges nőkben a stroke veszélye nem haladja meg a hasonló korú egészséges, de fogamzásgátló tablettát nem szedő nők kockázatát.
Az orális fogamzásgátlás befolyással lehet a vérben szállított vitaminok és egyéb anyagok mennyiségére. Enyhén csökken például a B-vitaminok és a C-vitamin szintje, az A-vitaminé ellenben nő. Ezek a változások azonban nem jelentősek, vitaminpótlásra nincs szükség.
Néha a fogamzásgátló tablettát szedő nők arcán sötét foltok (melazmák) a jelennek meg, melyek hasonlítanak a terhesség alatt jelentkező foltokra. Ha napfény
éri őket, még jobban besötétednek. Ha a nő abbahagyja a fogamzásgátló tabletta szedését, a sötét foltok lassanként eltűnnek. Kezelésükre külön módszer nincs – a megelőzés módja az, hogy a foltok észrevételekor felfüggesztjük a tablettaszedést.
Az orális fogamzásgátlás nem befolyásolja a mellrák kialakulásának kockázatát, sem magas, sem alacsony kiindulási kockázat esetén. A méhnyakrák kialakulásának veszélye azonban valószínűleg magasabb a fogamzásgátló tablettát szedő nőkben, különösen ha már több mint 5 éve szedik a gyógyszert. Éppen ezért az orális fogamzásgátlást alkalmazóknak ajánlatos legalább évente Papanicolaou (Pap-) tesztet végeztetni, hogy a méhnyak változásait időben észrevegyék. Másrészt viszont a méhtestrák és a petefészekrák kialakulásának valószínűsége a fogamzásgátló tablettát szedők körében mintegy fele a fogamzásgátlót soha nem szedettek kockázatához képest.
Kölcsönhatás más gyógyszerekkel
Az orális fogamzásgátlók nem befolyásolják más szerek hatását, de számos gyógyszer, például néhány nyugtató és antibiotikum, csökkenti a fogamzásgátló tabletták hatékonyságát. A fogamzásgátlót szedő nők teherbe eshetnek egyidőben szedett bizonyos antibiotikumok, például rifampin és valószínűleg penicillin, ampicillin, tetraciklinek és szulfonamidok hatására. Ha valaki ilyen antibiotikumot szed nagy dózisban, akkor ésszerű, ha a fogamzásgátló tabletta mellett barrier típusú fogamzásgátlót is alkalmaz, például kondomot vagy pesszáriumot. A fenitoin és a fenobarbitál nevű görcsgátló szerek gyakoribbá tehetik a fogamzásgátlót szedő nőkben a rendellenes vérzéseket. Ennek ellensúlyozására az epilepsziás, görcsgátlót szedő nőknek nagyobb dózisú fogamzásgátlóra van szükségük.
Barrier típusú fogamzásgátló
eszközök
A barrier típusú fogamzásgátló eszközök fizikailag megakadályozzák a hímivarsejt feljutását a női méhbe. Ebbe a csoportba tartoznak a kondom, a pesszárium, a méhnyaksapka (cervixsapka) és a hüvelyhabok, -krémek, -gélek és -kúpok.
Megfelelő használat esetén az óvszer (kondom) számottevő védelmet nyújt a nemi úton terjedő betegségek, köztük az AIDS ellen, és kivédi egyes rákmegelőző elváltozások megjelenését a méhnyakon. Egyes óvszerek végén spermagyűjtő tasak található; ha ilyen nincs rajta, akkor a hímvessző végénél üresen kell hagyni valamivel több mint egy centimétemyit. A kondomot óvatosan kell lehúzni, mert ha az ondó kifolyik,
a lásd a 989. oldalt
Családtervezés
1123
Barrier típusú (akadályt képező) fogamzásgátló eszközök
A barrier típusú fogamzásgátló eszközök megakadályozzák a hímivarsejtek bejutását a nő méhébe. Ebbe a csoportba tartozik a kondom, a pesszárium és a méhnyaksapka. Egyes kondomokon spermaölőszer is van; a spermicidet nem tartalmazó kondom vagy bármely egyéb barrier típusú eszköz használatakor külön spermicidet kell alkalmazni.
Méhnyaksapka
Kondom
Pesszárium
Pesszárium a méhnyakon
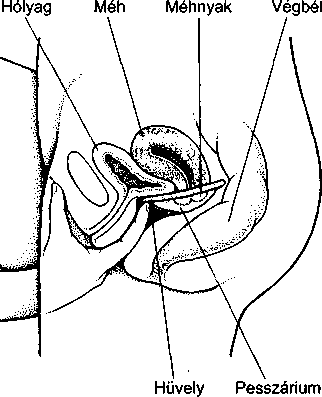
a sperma bekerülhet a hüvelybe és terhességet idézhet elő. Az óvszer síkosító anyagának sokszor eleve alkotórésze, de külön a hüvelybe is helyezhető valamilyen spermaölőszer (spermicid), amely az óvszerhasználatot hatékonyabbá teszi.
Újabb találmány a női óvszer, amely a hüvelyben rögzül egy gyűrű segítségével. Formája a férfi óvszerére emlékeztet, csak nagyobb méretű. Nagyobb a hibaszázaléka, úgyhogy inkább a férfi óvszer ajánlott.
A pesszárium rugalmas gyűrűre rögzített, ernyő alakú gumisapka, mely a méhnyakat lezárva megakadályozza a sperma bejutását a méhbe. A pesszárium több méretben létezik, melyek közül a megfelelőt orvos vagy nővér választja ki. Egyúttal elmagyarázzák a nőnek a felhelyezés technikáját is. A pesszárium letakarja az egész méhnyakat, anélkül, hogy bármi kényelmetlenséget okozna. Sem maga a nő, sem a partnere nem észleli a jelenlétét. A pesszárium mellett mindig szükség van fogamzásgátló krém vagy gél alkalmazására arra az esetre, ha a közösülés során a pesszárium elmozdulna. A pesszáriumot közösülés előtt kell felhelyezni, közösülés után pedig legalább 8, de legfeljebb 24 órán át maradjon bent. Ha felhelyezett pesszárium-
mal újabb közösülés történik, a biztonságos védelem érdekében újabb adag spermicidet kell a hüvelybe juttatni. Ha a nő öt kilogrammnál többet lefogy vagy hízik, több mint egy éves a pesszáriuma, vagy abortusza volt, illetve gyermeket szült, akkor felül kell vizsgálni a pesszárium méretét, mert a hüvely mérete ilyenkor megváltozhat.
A méhnyaksapka (cervixsapka) hasonlít a pesszá- riumra, de kisebb és merevebb. Pontosan ráillik a méhszájra. Ez is több méretben készül, és orvos vagy nővér választja ki közülük a megfelelőt. A cervixsapka mellett szükség van fogamzásgátló krém vagy gél használatára. Közösülés előtt kell felhelyezni és a közösülést követően legalább 8, de legfeljebb 48 óráig maradhat bent.
A hüvelyhabot, -krémet, -gélt és -kúpot a közösülést megelőzően helyezik el a hüvelyben. Spermicidet tartalmaznak, és fizikai gátat is képeznek a sperma útjában. A habok és kúpok valószínűleg egyformán hatékonyak. A nő életkorának előrehaladtával ezeknek a készítményeknek jellegzetes módon nő a hatékonyságuk, mert az évek során megtanulja kezelésüket és az idő során a termékenysége is csökken.
1124
Nőgyógyászati egészségügyi kérdések
Megszakított közösülés
A fogamzásgátlásnak e módját koitusz interruptusz- nak is nevezik. Lényege, hogy a férfi az ejakuláció, az orgazmus alatti ondókilövellés előtt kihúzza a hímvesszőt a hüvelyből. Ez a módszer nem megbízható, mert a férfi húgycsövéből az orgazmus előtt is távozhat spermium. Ezenkívül elengedhetetlen hozzá, hogy a férfi nagy önuralommal és jó időzítőképességgel rendelkezzen.
Ciklus módszerek
A ciklus módszerek alapja, hogy a nő termékeny napjain a pár tartózkodik a közösüléstől. A legtöbb nőben a menstruáció előtt mintegy 14 nappal szabadul ki egy petesejt a petefészekből. Noha a megtermékenyí- tetlen pete mindössze körülbelül 24 órát él, a hímivarsejt a közösülést követően még 3^1 napig életben maradhat. Következésképpen tehát megtermékenyülés jöhet létre a petesejt kibocsátását akár 4 nappal megelőző közösülés eredményeképp.
A naptármódszer ezen eljárások közül a legkevésbé megbízható, még a rendezett ciklusú nők számára is. A közösülésmentes napok kiszámításához a nőnek ki kell vonnia 18 napot a legutóbbi 12 menstruációs ciklus legrövidebbikéből, és 11 napot a leghosszabb ciklusból. Ha például tehát a nő ciklushossza 26 és 29 nap között változik, akkor minden ciklus nyolcadik napjától a tizennyolcadik napig kell tartózkodnia a közösüléstől.
További, ennél megbízhatóbb eljárás még a hőmérőzés, a nyákmódszer és a szimptotermális módszer.
A hőmérőzés során a nő minden reggel felkelés előtt meghatározza bazális testhőmérsékletét (a test nyugalmi hőmérsékletét). Ez a hőmérséklet csökken a pete kibocsátását megelőzően, majd a pete kibocsátása után enyhén (kevesebb mint 1 °C-kal) megemelkedik. A pár lemond a közösülésről a nő menstruációs ciklusa kezdetétől legalább a testhőmérséklete megemelkedését követő 48-72 óráig.
A nyákmódszerrel a nő termékeny periódusát a cervixnyák megfigyelésével határozzák meg. A nyák nagyobb mennyiségben termelődik és folyósabb a petekibocsátás előtt. A nő alacsony teherbe esési kockázattal közösülhet a havivérzése befejeztétől addig, amíg a nyákmennyiség megnövekedtét nem észleli. Ezután tartózkodik a közösüléstől a legnagyobb (csúcs-) mennyiségű nyák észlelése utáni negyedik napig-
A szimptotermális (tünet-hőmérséklet) módszer a cervixnyák és a bazális testhőmérséklet együttes megfigyelésén alapul, valamint figyelembe veszi a petekilökődést kísérő esetleges egyéb tüneteket, például az enyhe alhasi görcsöt is. Az összes ritmusmódszer közül ezzel lehet legbiztonságosabban kiszámolni azokat a napokat, amelyeken a közösülést kerülni kell.
Fogamzásgátló implantátumok
A fogamzásgátló implantátum műanyag kapszula, melyben gesztagén van, ami megakadályozza a petekilökődést a petefészekből és besűríti a cervixnyákot, hogy a hímivarsejtek ne tudjanak áthatolni rajta. A felkar belső felszínén hat kapszulát ültetnek be a bőr alá. Érzéstelenítés után az orvos kis metszést ejt a bőrön, és egy tű segítségével legyező alakban beülteti a kapszulákat. A seb lezárásához nincs szükség varratra. A kapszulák fokozatosan gesztagént juttatnak a véráramba; öt éven keresztül maradhatnak bent.
Az implantátumok ritkán befolyásolják más gyógyszerek hatását, mert nem tartalmaznak ösztrogént. A többi korlátozást illetőleg a fogamzásgátló tablettáknál említettek érvényesek.
A nők 40%-át érintik a gyakoribb mellékhatások, a rendszertelen vérzés vagy a menstruáció hiánya, ritkábban fordul elő fejfájás és testsúlynövekedés. Ezek a mellékhatások a kapszulák idő előtti eltávolítását tehetik szükségessé. Minthogy a testben a kapszula nem szívódik fel, az orvosnak kell eltávolítania őket. Mivel a bőr alatti szövet megvastagszik a kapszulák körül, a kivétel nehezebb, mint a beültetés, de csak apró heg marad utána. A kapszulák eltávolítása után a petefészkek ismét normálisan működni kezdenek, és a nő ismét megtermékenyíthetővé válik.
Fogamzásgátló injekció
Háromhavonta egyszer medroxiprogeszteron nevű gesztagént fecskendeznek a farizomzatba vagy a felkar izomzatúba. A medroxiprogeszteron kiváló hatékonyságú, de teljesen szétzilálhatja a menstruációs ciklust. A fogamzásgátlás e módját alkalmazó nőknek mintegy harmada az első injekciót követő 3 hónap során nem menstruál, további egyharmaduknak rendszertelen menstruációja és pecsételő vérzése van, melyek havonta több, mint 11 napig tartanak. A módszer hosszabb használata során mind több nőnek marad el a vérzése, de a rendszertelen vérzések előfordulása is
Családtervezés
1125
Méhen belüli eszközök
A méhen belüli eszközt (lUD-t) orvos helyezi be a nő méhébe a hüvelyen keresztül. Az IUD műanyagból készül. Az egyik típus nyelére tekercselt rézdrótból réz oldódik ki, a másik típus
progeszteront bocsát ki. Legtöbbször egy műszálas fonálban végződik, melynek segítségével a nő ellenőrizheti, hogy az eszköz a helyén van-e.
Progeszteront kibocsátó IUD
Réztartalmú IUD
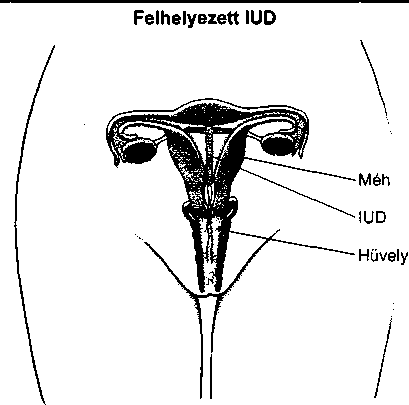
csökken. Két év használat után a nők mintegy 70%-a egyáltalán nem menstruál. Az injekció elhagyását követően a nők felében 6 hónapon belül, háromnegyedükben pedig 1 éven belül visszatér a rendszeres havivérzés.
Minthogy a szemek késői hatása is van, a termékenység sokszor az injekciók abbahagyása után akár egy évig sem tér vissza, de a medroxiprogeszteron nem okoz tartós sterilitást. A szer enyhe testsúlynövekedést okozhat. Átmeneti csontritkulás (oszteo- porózis) is előfordulhat, de az injekció elhagyása után a csontok visszanyerik eredeti sűrűségüket. A medroxiprogeszteron nem növeli semmilyen rák kockázatát, a mellrákét sem, ellenben nagy mértékben csökkenti a méhtestrák előfordulását. Kölcsönhatás más gyógyszerrel ritkán fordul elő, e tekintetben a fogamzásgátló tablettáknál említett korlátozásokat kell figyelembe venni.
Méhen belüli eszközök (IUD)
Az Egyesült Államokban mindössze egymillió nő használ fogamzásgátlás céljára méhen belüli (intrauterin) eszközt (IUD-t), pedig ez a módszer rendkívül hatékony. Az orális fogamzásgátlással összehasonlítva rendelkezik néhány előnnyel: mellékhatásai csak a méhen belül jelentkeznek, és felhelyezésével a méhen belüli eszköz típusától függően egy évre vagy akár tíz évre megoldott a fogamzásgátlás.
Az Egyesült Államokban ma két típust használnak. Az egyik típus progeszteront bocsát ki, és évente kell cserélni. A másik típusból réz oldódik ki, és legalább tíz évig használható.
Noha az orvosok legtöbbször a nő havivérzése idején helyezik fel az eszközt, a felhelyezést bármikor el lehet végezni, feltéve, hogy a nő nem terhes. Méhnyakfertőzés gyanúja esetén az eszköz behelyezését a fertőzés meggyógyítása utánra halasztják.
1126
Nőgyógyászati egészségügyi kérdések
A méhen belüli eszköz valószínűleg úgy akadályozza meg a megtermékenyítést, hogy gyulladásos reakciót kelt a méh belsejében és ezzel fehérvérsejteket vonz a közeibe. Egyes, fehérvérsejtek által termelt anyagok toxikusak (mérgezőek) a hímivarsejtekre, tehát megakadályozzák a petesejt megtermékenyítését. Az eszköz eltávolításával megszűnik a gyulladásos folyamat.
A méhen belüli eszköz eltávolítását követő évben a teherbe esés valószínűsége ugyanakkora, mint a kondom vagy pesszárium használata után. Egy év elteltével a fogamzást célzó próbálkozások 80-90%-ban sikeresek.
A méhen belüli eszköz eltávolításának leggyakoribb oka a vérzés és a fájdalom; az IUD-k idő előtti eltávolításának több mint felerészt ez az oka. A nők 15%-ából az első évben, 7%-ukból a második évben távolítják el az eszközt. Az eltávolítást a behelyezéshez hasonlóan orvos vagy nővér végzi.
Néha a méhen belüli eszköz kilökődik. A behelyezést követő évben a kilökődés aránya körülbelül 10%- os, gyakran az első hónapokban történik. Ez az arány magasabb a fiatal nők és a még nem szült nők körében. Az eszközből rendszerint jelzőfonál lóg ki, melynek segítségével a nő időnként, különösen menstruációt követően, ellenőrizheti, hogy helyén van-e még az eszköz. Ha nem találja meg a jelzőfonalat, akkor más fogamzásgátlási módot kell alkalmaznia addig, amíg az orvos meg nem állapítja, hogy jó helyen van-e az eszköz. A kilökődött méhen belüli eszköz helyére tett pótlás rendszerint a helyén marad. A kilökődés mintegy 20%-ban észrevétlen marad és teherbe esést eredményez.
A méh átlyukadása a felhelyezés során előforduló súlyos, de ritka szövődmény. Minden 1000 felhelyezésre 1 ilyen eset jut. Általában maga az átfűródás nem jár tünetekkel; akkor veszik észre, ha a nő nem találja a jelzőfonalat és ennek kapcsán az orvos keresni kezdi a méhen belüli eszközt ultrahangos vizsgálattal vagy röntgenfelvétellel. A méhet átszúró és a hasüregbe kikerülő eszközt el kell távolítani, nehogy megsértse vagy kilyukassza a beleket.
A felhelyezéskor a méh rövid időre begyullad, de ez a gyulladás 24 óra alatt elmúlik. A méhen belüli esz
▲ lásd az 1083. oldalt
köz felhelyezését 30 vagy több nappal követően megjelenő méh- vagy méhkömyéki gyulladás legtöbbször nem a felhelyezés, hanem nemi úton terjedő betegség következménye. Ezeket a fertőzéseket általában a méhen belüli eszköz eltávolítása nélkül kezelni lehet, kivéve, ha a fertőzés súlyos vagy ha a nő terhes. A méhen belüli eszközt használó nőkben nem fordul elő gyakrabban a kismedencei gyulladás (a petevezetők gyulladása), A mint az eszközt nem használókban. Ha a nőnek már volt kismedencei gyulladása vagy sok nemi partnerrel van kapcsolata, akkor esetében jelentős a méh és függelékeinek gyulladásveszélye, és tanácsos kondomot vagy pesszáriumot is használnia közösüléskor, mivel a méhen belüli eszköz nem véd a fertőzésektől.
A felhelyezett méhen belüli eszköz ellenére teherbe esett nők körében 55%-os előfordulású a vetélés (spontán abortusz). Ha a nő meg akarja tartani a terhességet, és a jelzőfonál látható, akkor az orvos kiveszi az eszközt, hogy csökkenjen a vetélés valószínűsége. A felhelyezett méhen belüli eszközzel teherbe esett nők között a petevezetőben megtapadt, ún. méhen kívüli vagy kürtterhesség 3-9% gyakoriságú – tízszer gyakoribb, mint az átlag.
A családtervezés lehetőségével élő házaspárok mintegy harmada az Egyesült Államokban valamelyik partner sterilizációját (művi meddővé tétel) alkalmazza. Ez a családtervezési módszer a leggyakoribb olyan párok esetében, ahol a nő 30 éven felüli. A nő sterilizálását közvetlenül követő 10 év alatt e nők 2%-a esik teherbe. A terhesség kockázata 1%-nál is alacsonyabb a férfi sterilizációja esetén.
A sterilizáció gyakorlatilag minden esetben véglegesnek tekintendő, bár a megfelelő vezetéket újraegyesítő műtéttel (reanasztomózis) visszaállítható a termékenység. A műtét férfiakban nehezebben kivitelezhető és ritkábban jár sikerrel. A férfiaknál végzett reanasztomózis műtét után 45-60%-os, a nők esetében 50-80%-os a teherbe esési arány.
A férfiak sterilizációjának módszere a vazektómia (a heréből a spermiumokat továbbító ondóelvezető cső átvágása). A vazektómiát urológus végzi, végrehajtása körülbelül 20 percet vesz igénybe és csak helyi érzéstelenítést igényel. A herezacskón ejtett apró metszésen át eltávolítják mindkét ondóelvezető cső egy darabját, és lezárják a visszamaradt végeket. A műtétet követően nem szabad rögtön abbahagyni a fo-
Családtervezés
1127
Sterilizációs módszerek
Mindkét petevezetőt (a petét a petefészekből a méhbe juttató vezetéket) átvágják vagy elzárják, hogy a hímivarsejt ne juthasson a petesejthez és így ne következhessen be megterméke- nyülés.

Elzárás műanyag Elzárás csattal
szalaaaal

gamzásgátlást, mert a férfi még körülbelül 15-20 ejakuláció során megtermékenyítőképes lehet az ondóhólyagban tárolt hímivarsejtek következtében. A férfi akkor tekinthető sterilnek, ha két ejakulátumot megvizsgálva nem találnak benne hímivarsejtet. A vazektómia szövődménye lehet vérzés (a férfiak kevesebb mint 5%-ában), a szivárgó sperma által kiváltott gyulladásos reakció, és a lezárt végek spontán kinyílása (kevesebb mint 1%-ban), rendszerint nem sokkal az eljárás után. A nemi életet a műtét után tetszőleges időpontban ismét el lehet kezdeni, fogamzásgátlás alkalmazásával.
A nők sterilizációjának módszere a tubasterilizáció (a petét a petefészekből a méhbe szállító petevezetők átvágása és lekötése, vagy átjárhatatlanná tétele). A tubasterilizáció bonyolultabb a vazektómiánál, hasi metszésen keresztül végzik, és általános (altatásos) vagy helyi érzéstelenítést igényel. A közvetlenül szülés
után álló nőket rögtön a szülés után vagy másnap sterilizálni lehet, anélkül, hogy tovább kellene bent maradniuk a kórházban, mint egyébként. A sterilizáció előre tervezhető, és a műtétet választott időpontban is el lehet végezni.
A nőket gyakran laparoszkópos technikával sterilizálják. A sebész a hasfalon át a hasüregbe bevezetett, laparoszkópnak nevezett kis csövön keresztül végzi a műtétet: elvágja a petevezetőket, majd leköti a megmaradt végeket. Másik megoldásként hőkoag- ulátor (a szövetek vágására elektromos áramot használó készülék) használata is lehetséges, mellyel körülbelül 2-3 centiméter hosszú darabot eltávolítanak mindkét petevezetőből. A nő rendszerint még a műtét napján hazamehet. A petevezetők lekötése után bekövetkező terhességek mintegy egyharmada kürtterhesség. A laparoszkópia után a nők közel 6%-ában lép fel kisebb komplikáció, de súlyosabb szövődmény,
1128
Nőgyógyászati egészségügyi kérdések
például vérzés vagy bélátfúródás, csak 1%-ban fordul elő.
A petevezetők átjárhatóságát nem csak átvágással lehet megszüntetni, hanem egyéb mechanikai módszerekkel, műanyag szalag vagy rugós csat felhelyezésével is. A sterilizáció könnyebben visszafordítható, ha ilyen eszközökkel végezték, mert ezek kisebb szövetkárosodást okoznak. Mindezek ellenére a sterilizáció megszüntetését kérő nőknek csak háromnegyedében sikeres a próbálkozás, még akkor is, ha a termékenységet visszaállító műtétet mikroszkópos sebészi módszerekkel végzik.
Néha a sebészi méheltávolítást (hiszterektómiát) vagy esetleg petefészek-eltávolítást (ooforektómiát) végeznek sterilizációs céllal. Ha fennáll valamely egyéb idült méhrendellenesség is, akkor elképzelhető, hogy a legmegfelelőbb sterilizációs módszer a hiszterektómia. A műtétet követő esetleges szövődmény, például a vérveszteség, rendszerint súlyosabb a petevezetők lekötése utániaknál, és a kórházi tartózkodás időtartama is hosszabb. A hosszú távú előnyök közé tartozik az, hogy a sterilizáció tökéletesen biztosított, nincsenek menstruációs problémák és a méhrák kifejlődésének lehetősége kizárt.
Az terhességmegszakítás (művi vetélés; művi abortusz) elfogadottsága a világ különböző országaiban igen különböző, egyes helyeken törvény tiltja, másutt a nő kívánságára elvégezhető. A világon a nők mintegy kétharmada számára az abortusz törvényesen elérhető lehetőség, körülbelül tizenketted részük pedig olyan országban él, ahol a terhességmegszakítás szigorúan tilos. Az Egyesült Államokban a terhesség első három hónapjában a nő kérésére törvényesen elvégezhető az abortusz. Ezen az időszakon túl az eseteket államonként különbözőképpen bírálják el. Az Egyesült Államokban az összes terhesség mintegy 30%-a abortusszal végződik, hovatovább ez az egyik leggyakrabban végzett műtéti beavatkozás ebben az országban.
Általánosságban tekintve a helyzetet, a fogamzásgátlás és a sterilizáció sokkal kevesebb szövődménnyel jár, mint az abortusz, különösen fiatal nők esetében. A nem kívánt terhesség elkerülésére tehát előnyben részesítendő módszer a fogamzásgátlás vagy a sterilizáció (a több gyermeket szülni nem kívánó nők számára), és a művi abortuszt csak a biztonságosabb módszerek hibájából előállt helyzetek megoldására kellene alkalmazni.
Az abortusz technikái közül az egyik során a méh tartalmát a hüvelyen keresztül kiürítik (sebészi kiürítés), más esetben méhösszehúzódást kiváltó szereket adnak be, melyek hatására a méhtartalom kilökődik. Az eljárás megválasztása attól függ, hogy a terhesség hányadik hónapjában végzik a terhességmegszakítást.
A 12 héten belüli terhességben végzett abortuszok 97%-ában a hüvelyen keresztül végzett sebészi kiürítést (evakuációt) alkalmazzák. Az egyik alkalmazott eljárás a kiszívásos kürettázs (vákuumaspiráció). Ha a terhesség első 4—6 hetében végzik, akkor csak kis mértékű méhnyaktágításra van szükség, vagy ez el is hagyható. Általában egy vákuumgépezethez (rendszerint egy szívógéphez vagy kézi szívóhoz, de néha vákuumfecskendőhöz) kapcsolt vékony, hajlékony csővel végzik. A méhnyakon át bevezetik a csövet a méh üregébe, amit óvatosan de alaposan kiürítenek. Ezzel a módszerrel néha nem sikerül a terhességet megszakítani, különösen a terhesség korai heteiben.
A 7-12 hetes terhességben legtöbbször ki kell tágítani a méhnyakat, mert nagyobb szívócsövet használnak. A méhnyak sérülésének veszélyét csökkenti, ha az orvos lamináriát (egy tengeri növény szárított szárát) vagy hasonló nedvszívó tágítóeszközt használ a mechanikus tágítok helyett. A lamináriát felhelyezik a méhnyakba és legalább 4—5 órán át (rendszerint éjszakára) bent hagyják. A laminária nagy mennyiségű vizet szív magába a testből, ezáltal megduzzad, és kitágítja a méh bejáratát.
A 12 hétnél idősebb terhesség befejezésére leggyakrabban a dilatáció és evakuáció (D+E; tágítás és kiürítés) módszere használatos. Fogó és szívás segítségével eltávolítják a fogamzás eredményét, majd ezután finoman kikaparják a méh belsejét, hogy minden ilyen szövet biztosan eltávolításra kerüljön. A késői terhességben gyógyszerek helyett egyre gyakrabban használják a tágítás és kiürítés módszerét művi vetéléskor, mert kevesebb súlyos mellékhatása van.
Néha bizonyos gyógyszereket, például mifeprisz- tont (RU 486-ot) és prosztaglandint használnak a vetélés megindítására, különösen a 16 hetet meghaladó terhességekben, mert a tágítás és kiürítés ilyenkor súlyos szövődményekkel, például a méh vagy a belek sérülésével járhat. Az RU 486 közvetlenül a fogamzást követően is alkalmazható. A prosztaglandinokat, melyek méhösszehúzódást okoznak, hüvelykúp vagy injekció formájában lehet bevinni. Mellékhatásuk lehet hányinger, hányás, hasmenés, az arc hirtelen kipirulása vagy eszméletvesztés. A prosztagladin néhány nőben asztmás rohamot vált ki.
A prosztaglandinnal kombinált mifepriszton nagyon hatékony szere a 7 hétnél korábbi terhességek befejezé
Genetikai rendellenességek kimutatása
1129
sének. A mifepriszton gátolja a progeszteron méhnyál- kahártyára gyakorolt hatását, így a prosztaglandin hatása kifejezettebb. Jelenleg még csak Európában kapható (orvosi rendelvényre), de hamarosan az Egyesült Államokban is hozzáférhető lesz. Hatékonyságát és biztonságosságát az Egyesült Államokban most vizsgálják.
Az egyszeri, védekezés nélküli közösülés miatt létrejövő terhesség kivédése céljából nagy dózisú orális fogamzásgátlót lehet rendelni, de ezek nem mindig hatékonyak. A közösülést követő 72 órán belül kell bevenni. Mellékhatásként hányinger és hányás léphet fel.
Az abortusz utáni szövődmény kockázata szorosan összefügg a terhesség időtartamával és az alkalmazott módszerrel. Az előrehaladottabb terhesség megszakítása nagyobb veszéllyel jár. A terhességi kort nehéz megállapítani, ha a nőnek vérzése fordult elő a fogamzást követően, ha túlsúlyos, vagy ha a méhe inkább hátra-, mint előrefele hajlik. Ilyen esetben rendszerint ultrahangos vizsgálatot végeznek.
Az egyik súlyos komplikáció a méh átszúrása valamely sebészi eszközzel: ez 1000 terhességmegszakítás közül egyben fordul elő. Néha a belek vagy egyéb szervek is megsérülnek. Minden 10.000 abortusz közül egyben jelentkezik nagyobb vérzés a műtét alatt vagy köz
vetlenül utána. Néhány eljárás, különösen, ha a terhesség második 3 hónapjában alkalmazzák, felületes berepedést vagy egyéb károsodást okozhat a méhnyakon.
A késői szövődmények közül leggyakoribb a méhben rekedt méhlepénydarabból eredő vérzés, a befertő- ződés és a vérrögösödés a lábszárban. Nagyon ritkán, a fertőzés a méh belsejében vagy közelében, illetve a méh hegesedése (Asherman-szindróma) terméketlenséget okozhat. Az Rh-negatív vércsoportú nőkben a magzat Rh-pozitív vére ellenanyag-termelést indíthat meg – ahogy ez terhesség, spontán vetélés és szülés során is előfordul ez Rh0(D) immunglobulin-injekcióval megelőzhető. ▲
A legtöbb nőben az abortusz nem fenyegeti a lelki épséget és nincs hosszú távú negatív pszichológiai hatása. A pszichológiai problémák az abortusz legalizálása előtt valószínűleg a terhességmegszakításhoz vezető utat övező sok nehézségből és stresszből adódtak. Az abortusz miatt lelkileg sérülékenyebbek a serdülők, a terhesség előtt pszichiátriai problémával küszködő nők, azok, akik orvosi javallatra szakíttatták meg kívánt terhességüket, akiknek ellentmondásos érzelmeik voltak a terhességgel kapcsolatban és akiknek előrehaladott terhességét szakították meg.

Genetikai rendellenességek kimutatása
Genetikai rendellenességet okozhat valamely gén hibájaB vagy egy kromoszóma-rendellenesség.* Egyesekben a genetikai vizsgálat még a gyermek megszületése előtt elvégezhető, másokról azután állapítják meg, hogy hordozói valamely genetikai rendellenességnek, hogy beteg gyermekük született. A genetikai elváltozások különféle eljárásokkal a születés előtt vagy után diagnosztizálhatok.
A genetikai rendellenességek egy része már a születéskor megmutatkozik (veleszületett betegségek), mások csak évek múltán nyilvánulnak meg. Bizonyos rendellenességek abból erednek, hogy a magzatot születése előtt gyógyszerek, vegyi anyagok vagy más károsító tényezők, például röntgensugárzás hatásának tették ki.
A genetikai rendellenesség lehetőségének felmérése során első lépésként a család kortörténetét kell tisztázni. Az orvos vagy genetikai tanácsadó a családtagokat érintő orvosi vonatkozású problémákról tesz fel kérdéseket, és ez alapján családfát készít. Az öröklődő betegségek kockázatának felméréséhez általában legalább három generáció adataira van szükség. Feljegy-
▲ lásd az 1156. oldalt
■ lásd a 8. oldalt
* lásd az 1237. oldalt
1130
Nőgyógyászati egészségügyi kérdések
zik az első fokú rokonok (szülők, testvérek, gyermekek) és a másodfokú rokonok (nagynénik, nagybácsik, nagyszülők) egészségi állapotát és halálának okát. Hasznos lehet az etnikai hovatartozást és a rokonok közti házasságokat illető információ is. Ha a családi kórelőzmény összetettebb, akkor távolabbi rokonok adataira is szükség lehet. Egyes kiválasztott rokonoknak elkérhetik az orvosi dokumentációját is abban az esetben, ha elképzelhető, hogy genetikai rendellenességben szenvedtek.
Számos genetikai rendellenesség diagnózisa fizikális vizsgálaton és laboratóriumi teszteken alapul. A halva született vagy a világrajövetel után nem sokkal elhunyt újszülöttekről alapvető fontosságú, hogy minden rendellenességet részletekbe menően feljegyezzenek. Az ilyen gyermekekről készült fénykép- és teljes-test- röntgenfelvételek a későbbi tanácsadásban hihetetlen segítséget nyújtanak. A lefagyasztva megőrzött szövetminta (krioprezervátum) szintén hasznos lehet a későbbi genetikai vizsgálat során.
Hordozónak hívják azt a személyt, akiben egy tulajdonságnak csak az egyik recesszív génje van jelen, így az adott tulajdonság nem fejeződik ki rajta. A recesszív gén azt jelenti ugyanis, hogy az adott tulajdonság egy bizonyos megjelenési formáját kialakító örökítőanyag hatása csak akkor érvényesül, ha két egyforma – recesszív – gén egyszerre van jelen. Bizonyos vizsgálatokkal megállapítható, hogy a jövendő szülők hordozói-e valamilyen rendellenességnek. Ha az anya és az apa is hordozza ugyanazon tulajdonság recesszív génjét, akkor a gyermekkel probléma lehet. Annak ellenére, hogy egyik szülője sem beteg, a gyermek mindkettejüktől megkaphatja a recesszív gént, és ez esetben ő beteg lesz. Ennek előfordulási valószínűsége minden terhességben egy a négyhez.
A hordozás szűrésének egyik leggyakoribb célja, hogy a jövendő szülőknek felvilágosítást adjon arról, előfordulhat-e, hogy gyermekük két beteg recesszív gént örököl, és hogy segítsen a terhességgel kapcsolatos döntésekben. A szülők például kérhetnek születés előtti (prenatális) diagnosztikus vizsgálatot abból a célból, hogy a magzatot betegsége esetén kezeltessék vagy elvetessék. Más esetben lemondhatnak a gyermekvállalásról, vagy mesterséges megtermékenyítést vehetnek igénybe a recesszív gént nem hordozó donor petesejttel vagy spermiummal.
Minden egyes embert képtelenség kivizsgálni, még a leggyakoribb öröklődő rendellenességekre is. A szűrővizsgálatot a következő esetekben végzik el:
A lásd a 749. oldalt
■ lásd a 684. oldalt
- ha a recesszív gén által okozott betegség igen súlyos vagy halálos kimenetelű
- ha rendelkezésre áll valamilyen megbízható szűrőmódszer
- ha lehetőség van a magzat kezelésére vagy valamely születésszabályozó intézkedésre
- ha az illető személy nagy valószínűséggel hordozó lehet, mert a betegség előfordult a családjában, vagy gyakori a megfelelő etnikum, rassz vagy földrajzi csoport tagjaiban.
Az Egyesült Államokban jelenleg a Tay-Sachs-kór, a sarlósejtes vérszegénység és a talasszémiák felelnek meg ezeknek a kritériumoknak. El lehet végezni a szűrővizsgálatot abban az esetben is, ha a családban előfordult vérzékenység (hemofilia), cisztikus fibrózis vagy Huntington- kór. Ha egy nő fivére hemofíliás, akkor a nő 50% valószínűséggel hordozza a hemofilia génjét. Ha a szűrővizsgálat eredménye szerint a nő nem hordozó, akkor gyakorlatilag biztos, hogy a gént nem fogja továbbadni. Ennek az információnak birtokában a további, nagyobb beavatkozást igénylő vizsgálatok mellőzhetőek. Több családtagot, köztük a betegeket is, bevonnak a szűrésbe, hogy a családi öröklődési módot felderítsék és így a kockázat mértékét minél jobb közelítéssel megbecsüljék.
A sarlósejtes vérszegénység az Egyesült Államok fekete bőrű lakossága körében a leggyakoribb öröklődő rendellenesség, amely közöttük körülbelül minden négyszázadik emberben fordul elő.A A két recesszív sarlósejtes génnel – mindkét szülőtől kapott egy-egy génnel – rendelkezőkben megjelenik a sarlósejtes vérszegénység nevű betegség. Az egy sarlósejtes génnel és egy normális génnel rendelkezőkben jelen van a sarlósejtes jelleg. Az ilyen emberben a normális gén irányításával normális vörösvértestek termelődnek, a sarlósejtes gén pedig sarlósejtek termelését idézi elő, de ezek nincsenek jelen kellő számban ahhoz, hogy az illető megbetegedjen. A vérmintából azonban ezek a sejtek is kimutathatók. A sarlósejtes jelleg fennállásakor tehát megállapítható, hogy az illető hordozza a beteg gént.
A sarlósejtes vérszegénység méhen belüli diagnózisához mintát vesznek a korionboholyból, vagyis a méhlepényből eltávolítanak egy apró darabot és vizsgálatnak vetik alá, esetleg magzatvízcsapolást (amnio- centézist) végeznek: ilyenkor a méhben a magzatot körülvevő magzatvízből csapolt mintát vizsgálják meg. A betegség kiszűrésére az újszülöttek vizsgálata is lehetőséget nyújt. A sarlósejtes vérszegénységgel születettek mintegy 10%-a gyermekkorban meghal.
A Tay-Sachs-kór autoszomális (testi kromoszómákhoz kötötten öröklődő) recesszív betegség, az askenázi zsidó vagy francia-kanadai szülők gyermekei között 1 a 3600-hoz valószínűséggel fordul elő.B A terhesség előtt vagy alatt elvégezhető vizsgálattal meg lehet álla-
Genetikai rendellenességek kimutatása
1131
pítani, hogy valaki hordozója-e a betegségnek. A magzat betegségét korionboholy-mintavétellel vagy am- niocentézissel lehet vizsgálni.
A talasszémiák öröklődő betegségcsoportot alkotnak, amelyben a normális hemoglobin termelése csökkent, és ez vérszegénységet okoz. ▲ Az alfa-talasszé- miák a délkelet-ázsiaiak körében a leggyakoribbak, az Egyesült Államokban leginkább feketék között fordulnak elő. A béta-talasszémiák minden rasszban előfordulnak, de gyakoribbak a mediterrán országokból származókban, a Közép-Kelet, valamint India és Pakisztán egyes részeinek lakosaiban. Mindkét típus hordozói kiszűrhetők egy rutin vérsejtszámlálással. A diagnózis megerősíthető más, bonyolultabb vizsgálatokkal. Molekuláris biológiai módszerekkel a betegség már a magzatban felfedezhető, mind a beteg, mind a hordozó magzatok esetében.
Ha egy pár gyermekében nagy a kockázata valamilyen kromoszomális vagy genetikai rendellenesség előfordulásának, akkor megszületése előtt ilyen irányú vizsgálat (prenatális diagnosztikai vizsgálat) végezhető. Mintegy 200 élve született gyermek közül egyben fordul elő kromoszóma-rendellenesség (melyben a kromoszómák száma vagy szerkezete rendellenes). A rendellenes kromoszómájú magzatok többsége még születés előtt, leggyakrabban a terhesség első néhány hónapjában meghal. Az ilyen rendellenességek egy része örökletes, de legtöbbjük véletlenszerűen jelentkezik. Az élve született gyermekekben a leggyakrabban előforduló és legszélesebb körben ismert kromoszomális rendellenesség a Down-szindróma (21-es triszómia), de ezen kívül még sok más hasonló létezik. Ezek legtöbbje méhen belül diagnosztizálható, de a diagnosztikus vizsgálatoknak bár igen alacsony, de valós veszélye van, főként a magzatra nézve. Sok pár esetében a kockázat meghaladja azt az előnyt, amit a gyermek esetleges kromoszóma-rendellenességéről kapható információ jelent, és így inkább lemondanak a vizsgálatról.
A következő körülmények növelik annak esélyét, hogy a gyermek kromoszóma-rendellenességgel születik:
35 éves életkor után vállalt terhesség a Down-szin- drómás gyermek születésének legfőbb kockázati tényezője. Bármilyen életkorú nőnek születhet ugyan gyermeke kromoszóma-rendellenességgel, ám a Down-szindróma előfordulása a nő életkorának előrehaladtával egyre gyakoribb, 35 év felett pedig a gyakoriság ismeretlen okból meredeken megugrik. A terhesség alatti kromoszóma-vizsgálatot rendszerint felajánlják azoknak, akik a szülés időpontjában legalább 35
évesek lesznek, de el lehet végezni fiatalabb nőknél is. A nő életkorától függetlenül a pár aggodalma sokszor önmagában is elegendő indok a prenatális vizsgálat elvégzésére.
A terhes nőben egyes markerek – az alfa-fötoprotein (a magzat által termelt fehéije), a humán koriogo- nadotropin (a méhlepény által termelt hormon) és az ösztriol (egy ösztrogén) – kóros vérszintje a Down- szindróma emelkedett kockázatát jelzi. Ezek kóros vérszintje esetén amniocentézis javasolt.
Emelkedett a kockázat akkor is, ha a családban már előfordultak kromoszóma-rendellenességek. Ha egy párnak már született Down-szindrómás gyermeke, akkor a szülés időpontjában 30 év alatti anya esetében emelkedett – hozzávetőlegesen 1% – a következő gyermekben a kromoszóma-rendellenesség előfordulásának kockázata. Ha a nő 30 éven felüli, akkor esetében a kockázat nem nagyobb a többi azonos korú nő rizikójánál. Azon szülőpárok gyermeke esetében is nagyobb a kromoszóma-rendellenesség kockázata, akiknek korábban már volt élve- vagy halvaszületett, valamilyen testi rendellenességet mutató, de tisztázatlan kromoszóma-állapotú gyermeke. A kromoszóma-rendellenességek gyakrabban fordulnak elő a testi rendellenességgel született gyermekekben, és a külsőre normális halvaszületettekben is, akiknek 5%-ában valamely kromoszomális rendellenesség áll fenn.
Egyik vagy mindkét szülő kromoszóma-rendellenessége is növeli a kockázatot. Annak ellenére, hogy a hordozók egészségesek lehetnek és nincs is tudomásuk a kromoszóma-rendellenességükről, nagyobb esélyük van beteg gyermek születésére és termékenységük is csökkent lehet.
Egyesek kromoszómáiban átrendeződik a génállomány – ilyen folyamat a transzlokáció vagy az inverzió. Nekik általában semmiféle testi rendellenességük nincsen, de nagyobb valószínűséggel lesz kromoszóma-rendellenességet mutató gyermekük, mert a gyermek a kelleténél egy kromoszóma darabbal többet vagy kevesebbet örököl tőlük.
A prenatális diagnosztikai eljárásra rendszerint olyan esetben kerül sor, amikor a nő vagy a férfi miatt fokozott a gyermek kromoszomális rendellenességének valószínűsége. így például gyakorta találni rendellenességet olyan nőkben, akiknek terhessége több alkalommal vetéléssel végződött, vagy akiknek megszületett gyermekében rendellenességet találtak.
A terhesség első 3 hónapjában bekövetkező spontán vetélések legalább felében a magzat kromoszomális
▲ lásd a 751. oldalt
1132
Nőgyógyászati egészségügyi kérdések
Hogyan befolyásolja az anya életkora a születendő gyermekben a kromoszóma-rendellenesség előfordulási valószínűségét?
| Az anya életkora | Down-szindróma előfordulási valószínűsége a születések számára vetítve | Kromoszómarendellenesség valószínűsége a születések számára vetítve | Az anya életkora | Down-szindróma előfordulási valószínűsége a születések számára vetítve | Kromoszómarendellenesség valószínűsége a születések számára vetítve |
| 20 | 1667-ből 1 | 526-ból 1 | 35 | 385-ből 1 | 192-ből 1 |
| 21 | 1667-ből 1 | 526-ból 1 | 36 | 294-ből 1 | 156-ból 1 |
| 22 | 1429-ből 1 | 500-ból 1 | 37 | 227-ből 1 | ‘ 127-böl 1 |
| 23 | 1429-ből 1 | 500-ból 1 | 38 | 175-ből 1 | 102-ből 1 |
| 24 | 1250-ből 1 | 476-ból 1 | 39 | 137-ből 1 | 83-ból 1 |
| 25 | 1250-ből 1 | 476-ból 1 | 40 | 106-ból 1 | 66-ból 1 |
| 26 | 1176-ból 1 | 476-ból 1 | 41 | 82-böl 1 | 53-ból 1 |
| 27 | 1111-ből 1 | 455-böl 1 | 42 | 64-ből 1 | 42-ből 1 |
| 28 | 1053-ból 1 | 435-ből 1 | 43 | 50-ből 1 | 33-ból 1 |
| 29 | 1000-ből 1 | 417-ből 1 | 44 | 38-ból 1 | 26-ból 1 |
| 30 | 952-ből 1 | 384-ből 1 | 45 | 30-ból 1 | 21-ből 1 |
| 31 | 909-ből 1 | 384-ból 1 | 46 | 23-ból 1 ■ | 16-ból 1 |
| 32 | 769-böi 1 | 323-ból 1 | 47 | 18-ból 1 | 13-ból 1 |
| 33 | 625-ból 1 | 286-ból 1 | 48 | 14-ből 1 | 10-ből 1 |
| 34 | 500-ból 1 | 238-ból 1 | 49 | 11-ből 1 | 8-ból 1 |
Adatok Hook EB: „Rates of chromosome abnormalities at different maternal ages” Obstetrics and Gynecology 58:282-285, 1981; és Hook EB, Cross PK, Schreinemachers DM: „Chromosomal abnormality rates at amniocen- tesis and in live-born infants” Journal of the Amerícan Medical Association 249(15):2034-2038, 1983 alapján.
rendellenességet mutat. Ezek felében a rendellenesség egy plusz kromoszóma jelenléte (triszómia). a Ha az első elvetélt magzat kromoszomális rendellenességet mutat, akkor valószínűleg a további elvetélt magzatokban is kromoszóma-rendellenesség van, habár nem szükségszerűen az elsővel azonos típusú. Ha egy nő többször egymás után elvetél, akkor a további gyer
,4 lásd az 1239. oldalon lévő táblázatot
mekvállalás előtt helyes, ha a pár ki vizsgáltatja a kromoszómáit. Ha rendellenességet állapítanak meg, akkor a következő terhesség korai szakaszában prenatális diagnosztikát lehet végezni.
Amniocentézises (lásd később részletesen) és prenatális ultrahangos vizsgálat ajánlott azoknak a pároknak, akiknek legalább 1 % esélye van arra, hogy gyermekük agyi vagy gerincvelő-rendellenességgel (velő- cső-rendellenességgel) szülessen. Az Egyesült Államokban minden 500-1000 terhesség közül 1 esetben fordul elő ilyen veleszületett abnormalitás. Ilyen pél-
Genetikai rendellenességek kimutatása
1133
| Néhány születés előtt felfedezhető öröklődő betegség | ||
| Betegség | Gyakoriság | Öröklésmenet |
| Cisztikus fibrózis | 1:2500 fehérek között | Recesszív |
| Kongenitális adrenális hiperplázia | 1:10 000 | Recesszív |
| Duchenne-féle izomdisztrófia | 3300 fiúgyermek közül 1 | X-hez kötött |
| A típusú vérzékenység (hemofilia A) | 8500 fiúgyermek közül 1 | X-hez kötött |
| Alfa- és béta-talasszémia | Igen változó, de a legtöbb populációban jelen van | Recesszív |
| Huntington-kór | 100 000-ből 4-7 | Domináns |
| Policisztás vesebetegség (felnőttkori típus) | Klinikai diagnózis alapján 3000-ből 1 | Domináns |
| Sarlósejtes vérszegénység | 1:400 az Egyesült Államok fekete lakosságában | Recesszív |
Tay-Sachs-kór 1:3600 askenázi zsidók és francia- Recesszív
(GM2 ganghozidózis) kanadaiak között; 1:400 000 más
populációkban
Simpson JL, Éliás S: „Prenatal diagnosis of genetic disorders” in Maternal-Fetaí Medicine: Prínciples and
Practice, ed. 2, edited by RK Creasy and R Resnick. Philadelphia, WB Saunders Company, 1989, pp 99-102; engedéllyel átvéve.
dául a szpina bifida (elégtelenül záródott gerincvelő) és az anenkefália (az agy és az agykoponya nagy részének hiánya). A A legtöbb ilyen rendellenesség több gén hibájából ered (poligénes). Néhánynak egyetlen gén hibája, kromoszóma-rendellenesség vagy gyógyszerhatás az oka. A háttérben rejlő októl függ, hogy mekkora a rendellenesség ismétlődésének kockázata olyan családokban, ahol már született beteg gyermek. Ha egy párnak már volt szpina bifídás vagy anenkefáliás gyermeke, akkor 2-3% valószínűséggel születik ismét ilyen rendellenességgel gyermekük. Ha már két gyermeküknek volt ilyen rendellenessége, akkor a kockázat 5-10%. Az ismétlődés valószínűsége a szülők lakhelyétől is függ. Nagy-Britanniában például magasabb a kockázat, mint az Egyesült Államokban. A nem megfelelő táplálkozás is valószínűleg fokozza a kockázatot, ezért ma rutinszerűen ajánlják minden fogamzóképes korú nő számára a folsavpótló készítményeket.” A szpina bifida és az anenkefália mintegy 95%-ban olyan családban jelentkezik, amelyben a betegség korábbi előfordulásáról nem tudunk.
Prenatális szűrővizsgálatok és
méhen belüli diagnosztika
A magzat genetikai rendellenességének szűrésére vagy diagnosztizálására alkalmas módszer az ultrahangvizsgálat, bizonyos markerek, például az alfa- fötoprotein szintjének mérése a terhes asszony vérében, amniocentézis, mintavétel a korionbolyhokból és köldökzsinórvér nyerése bőrön keresztül.
Terhesség alatt az ultrahangos vizsgálat megszokott eljárás, és mai tudásunk szerint nem jár veszéllyel sem a kismamára, sem a magzatra nézve. Vitatott kérdés, hogy minden terhes nőnek szüksége van-e ultrahangvizsgálatra, de a rutinszerű vizsgálat valószínűleg fe-
A lásd az 1234. oldalt
■ lásd az 1224. oldalt
1134
Nőgyógyászati egészségügyi kérdések
lesleges. A terhesség során számos okból kerülhet sor ultrahangvizsgálatra. Az első 3 hónap során ultrahanggal megállapítható, hogy a magzat életben van-e, mennyi idős, és hogy hány magzat van jelen. A harmadik hónap után az ultrahangon már látszanak a magzat bizonyos egyértelmű testi fejlődési rendellenességei, megállapítható, hogy hol helyezkedik el a méhlepény, és hogy megfelelő-e a magzatvíz mennyisége. A magzat nemét általában a második trimeszterben lehet megállapítani.
Az ultrahangot gyakran a magzat rendellenességének felderítésére használják olyan esetben, ha a nő alfa-fötoproteinszintje magas vagy a családjában előfordult már születési rendellenesség. Természetesen azonban egyetlen vizsgálati módszer sem tökéletes, a normális eredmény nem garantálja a gyermek egészségét.
Az alfa-fótoprotein szintjének mérése a terhes nő vérében szűrővizsgálati módszer, az alfa-fotoprotein emelkedett szintje ugyanis jelzi a szpina bifida, az anenkefália vagy más rendellenesség megnövekedett veszélyét. Az emelkedett érték azonban azt is jelentheti, hogy vérvételkor alábecsülték a terhesség időtartamát, hogy egynél több magzatról van szó, hogy valószínűleg hamarosan elvetél az asszony (fenyegető vetélés), vagy hogy a magzat elhalt.
A gerincvelő-rendellenességek mintegy 10-15%-a észrevétlenül átcsúszik e rostán. A legjobb eredményt a terhesség 16. és 18. hete között vett vér vizsgálatával lehet elérni: a 14. hét előtt vagy a 21. hét után vett vér vizsgálatával nem kapunk megbízható választ. Az első vérvétel után 7 nappal néha megismétlik a tesztet.
Ha magas az alfa-fötoproteinszint, akkor ultrahangvizsgálatot végeznek annak megállapítására, hogy fönnáll-e magzati rendellenesség. A vizsgált nők mintegy 2%-ában ultrahanggal nem sikerül megállapítani a magas alfa-fötoproteinszint okát. Ilyen esetben amnio- centézist végeznek, hogy a magzatot körülvevő magzatvízben megmérjék az alfa-fotoprotein szintjét. Ezzel a vizsgálattal megbízhatóbban megállapíthatók a velőcső záródási rendellenességei, mint az anya alfa-föto- protein vérszintjének mérésével. Néha előfordul azonban, hogy a magzat vére az amniocentézis során a magzatvízhez keveredik, s ez félrevezetőén magas alfa- fötoproteinszinthez vezethet. A rendellenesség diagnózisát megerősíti az acetilkolin-észteráz enzim kimuta
tása a magzatvízből. Anenkefáliában szinte mindig, szpina bifidában pedig 90-95%-ban az alfa-fotopro- teinszint emelkedett és a magzatvízből acetilkolin- észteráz mutatható ki. A szpina bifidák körülbelül 5-10%-a nem mutatható ki amniocentézissei, mert a gerincvelő nyitott szakaszát bőr fedi, és így az alfa- fotoprotein nem tud kiszivárogni.
Számos más zavar is oka lehet a magas alfa-föto- proteinszintnek, kimutatható acetilkolin-észterázzal együtt vagy anélkül. Ezek közé tartozik a gyomor kivezető részének szűkülete (pilorussztenózis) és többféle hasfali rendellenesség, például az omfalokeleA Habár nagy felbontású ultrahangkészülékkel sokszor sikerül felfedezni ezeket a rendellenességeket, a negatív vizsgálati eredmény nem jelenti azt, hogy a magzatban biztosan nem fordul elő ilyen rendellenesség. Azon nők esetében, akiknél magas az alfa-fotoprotein szintje, nagyobb valamely terhességi komplikáció, például a visszamaradott fejlődés vagy a magzat elhalásának és a méhlepény korai leválásának (placenta abrupció) valószínűsége.
Az anya vérének alacsony alfa-fötoproteinszintje, amely jellemző módon emelkedett humán koriogo- nadotropin szinttel és alacsony ösztriolszinttel jár együtt, a rendellenességek másik csoportjának, közöttük a Down-szindróma lehetőségét veti fel. Az orvos a nő életkorát és ezeknek a markereknek a vérszintjét figyelembe véve meg tudja becsülni, milyen valószínűsége van annak, hogy a magzat Down-szindrómás. A markerek rendellenes vérszintjét az is okozhatja, ha rosszul becsülték meg a terhességi kort, vagy ha a magzat elhalt.
Ha a markerek rendellenes vérszintjére az ultrahangvizsgálat nem ad magyarázatot, akkor rendszerint amniocentézist és kromoszómavizsgálatot végeznek Down-szindróma és egyéb kromoszóma-rendellenességek irányában.
A rendellenességek méhen belüli felderítésére az egyik leggyakrabban használt módszer az amniocentézis, melyet leginkább a 15. és a 17. terhességi hét között érdemes elvégezni.
A beavatkozás magzati ultrahangvizsgálattal kezdődik. Az orvos megfigyeli a szív mozgását, megállapítja a magzat életkorát, a méhlepény elhelyezkedését, a magzatvíz elhelyezkedését és a magzatok számát. Ezután ultrahangvezérléssel egy tűt vezet a hasfalon át a magzatvízbe. Elemzés céljára mintát vesz a folyadékból, majd kihúzza a tűt. Az eredményt körülbelül 1-3 hét múlva lehet megtudni. Az Rh-negatív vércsoportú nők a beavatkozást követően Rh() (D) immunglobulint
▲ lásd az 1231. oldalt
Genetikai rendellenességek kimutatása
1135
Rendellenességek kimutatása magzati korban
Az amniocentézis és a korionboholy-mintavé- tel a magzat rendellenességeinek kimutatására alkalmas módszerek. Amniocentézisben az orvos ultrahangos irányítással a hasfalon keresztül beszúr egy tűt a magzatvízbe. A folyadékból mintát vesz elemzés céljára. Ez az eljárás a terhesség 15. és 17. hete között végezhető legjobb eredménnyel.
A korionboholy-mintavétel során a méhlepény részét képező korionbolyhokból vesznek mintát a
következő két módszer egyikével. A méhnyakon keresztüli behatolás során az orvos a hüvelyen és a méhnyakon át egy katétert (rugalmas csövet) vezet a méhlepénybe. A hasfali behatolásnál az orvos a hasfalon keresztül tűt szúr a méhlepénybe. Mindkét módszer során ultrahangos vezérlést alkalmaznak, és a méhlepényből fecskendővel mintát szippantanak ki. A korionboholy- mintavételt rendszerint a 10. és 12. terhességi hét között végzik.

![]()
Korionboholy-mintavétel
![]()
kapnak, hogy kisebb valószínűséggel indítson el bennük ellenanyag termelést a magzat vére. A
Az amniocentézis a nő és magzata számára csupán csekély kockázattal jár. A nők mintegy 12%-a tapasztal átmeneti hüvelyi vérzést vagy magzatvízszivárgást, amely rendszerint kezelés nélkül elmúlik. Amniocen- tézist követően becslések szerint körülbelül 200 esetből egyszer fordul elő vetélés, más tanulmányok azonban még alacsonyabbnak találták a kockázatot. Egészen ritka esetben fordul csak elő, hogy a tűvel megsértik a magzatot. Az amniocentézist még ikerterhességben, sőt, kettőnél több magzat esetén is el lehet végezni.
A korionboholy-mintavételt a magzat egyes rendellenességeinek kimutatása céljából általában a 10. és a 12. terhességi hét között végzik. A korionboholy- mintavétel az amniocentézist is helyettesíti, kivéve ha a vizsgálathoz – például a magzatvíz alfa-fotoprotein szintjének megméréséhez – kifejezetten magzatvízre van szükség. Az eljárást ultrahangvizsgálat előzi meg, amellyel megbizonyosodnak afelől, hogy él-e a mag-
A lásd az 1155. oldalt
1136
Nőgyógyászati egészségügyi kérdések
zat, ellenőrzik a magzat életkorát és megfigyelik a méhlepény elhelyezkedését.
A korionboholy-mintavétel legfőbb előnye, hogy az amniocentézishez képest a terhesség sokkal koraibb szakaszában alkalmazható. Korábban megtudható az eredmény, így tehát ha rendellenességet fedeznek fel, egyszerűbb és biztonságosabb módszerekkel megszakítható a terhesség. Ha nincs semmi rendellenesség, akkor a pár aggodalmát már a terhesség korábbi szakaszában eloszlathatják. Korai diagnózis szükséges ahhoz is, hogy születése előtt megfelelő kezelésben részesíthessék a magzatot. így például a terhes asszonynak adott kortikoszteroid-kezelés megelőzi a hím nemi jelleg kialakulását a nő leánymagzatában, ha annak kongenitális adrenális hiperplázia nevű öröklődő betegsége van, amelyben a mellékvesék megnagyobbodnak és fölös mennyiségben termelnek androgéneket (férfi nemi hormont).
Ha egy Rh-negatív vércsoportú nő már korábban szenzitizálódott Rh-pozitív vérrel, akkor nem végeznek korionboholy-mintavételt, mert az ronthatja az állapotát. Ehelyett a 15. és a 17. hét között amniocen- tézist lehet végezni.
A korionboholy-mintavétel során a méhnyakon vagy a hasfalon keresztül kis mennyiségű mintát vesznek a korionbolyhokból (a méhlepény részét képező kis nyúlványokból). A méhnyakon keresztül végzett mintavételhez a nő a hátán fekve helyezkedik el, behajlított csípővel és térddel, rendszerint a saroknál vagy térdnél rögzítő kengyellel megtámasztva. Ultrahangos irányítással az orvos katétert (egy hajlé
kony csövet) vezet fel a hüvelyen és a méhnyakon át a méhlepénybe. Ezután fecskendővel felszippant egy kis mintát a katéterbe. A méhnyakon keresztül nem szabad behatolni, ha a nő méhnyakán valamilyen rendellenesség van jelen vagy aktív fertőző nemi betegsége van – például herpesz genitálisa, gonorreája vagy krónikus méhnyakgyulladása. A hasfalon keresztüli behatolásnál a szúrás helyén a bőrt elérzéstelenítik, majd a hasfalon keresztül tűt szúrnak a méhlepénybe és fecskendővel kiszívják a mintát. Mindkét behatolási módszer fájdalmatlan. A mintát laboratóriumban elemzik.
A korionboholy-mintavétel veszélyei az amniocen- tézis veszélyeihez hasonlóak és előfordulási gyakoriságuk is hasonló, kivéve talán, hogy a magzat keze vagy lába valamivel nagyobb valószínűséggel sérül meg (3000 vizsgálat közül egyben). Ha bizonytalan a diagnózis, amniocentézisre lehet szükség. Általában a két eljárás megközelítően azonos pontosságú.
Perkután köldökzsinórvér-mintavétel
A kromoszómavizsgálat gyors elvégzéséhez igen hasznos módszer, ha a köldökzsinórból vérmintát vesznek (perkután köldökzsinórvér-mintavétel), különösen ha a terhesség vége táján ultrahangvizsgálattal magzati rendellenességet találnak. A vizsgálat eredménye gyakran már 48 órán belül rendelkezésre áll. Az orvos ultrahang irányításával a hasfalon keresztül egy tűt szúr a köldökzsinórba, legtöbbször közel ahhoz a helyhez, ahol a méhlepényhez csatlakozik, és mintát vesz a magzat véréből.

A terhesség a fogamzástól a szülésig tartó állapot, melynek során a nő testében hordozza magzatát.
A fogamzás (megtermékenyülés) a terhesség kezdete, amikor a petét egy hímivarsejt megtermékenyíti.
A normális menstruációs ciklus részeként körülbelül 14 nappal a következő menstruációs vérzés előtt az egyik petefészek kibocsát egy petesejtet (ovum). A pe
te kibocsátását nevezik ovulációnak. A petesejt elsodródik az egyik petevezető (méhkürt) tölcsérszerű végébe, ahol megtörténhet a megtermékenyülés, majd to- vábbszállítódik a méhbe. Ha a pete nem termékenyül meg, akkor degenerálódik és a következő menstruációs vérzéssel eltávozik a méhből. Ha azonban a petesejtbe behatol egy hímivarsejt, akkor megtermékenyül és sorozatos sejtosztódás során fokozatosan embrióvá alakul.
Terhesség
1137
A petétől az embrióig
A petefészek havonta egy alkalommal kibocsát egy petesejtet a petevezetőbe. Közösülés után a hímivarsejtek a hüvelyből a méhnyakon és a méhen át a petevezetőbe jutnak, ahol egy hímivarsejt megtermékenyíti a petesejtet. A megtermékenyített petesejt (zigóta) a petevezetőből lejut a méhbe, s útközben ismételt osztódásokon megy keresztül. A zigóta először tömör sejtlabdaccsá, majd üreges belsejű sejtlabdává alakul, melynek neve blasztociszta. A méhbe érve a blasztociszta beágyazódik a méh- falba, ahol embrióvá és méhlepénnyé fejlődik tovább.
Méh
Petefészek Petevezető
Petesejt
Ha egy peténél több lökődik ki és termékenyül meg, akkor többes – rendszerint kettős – ikerterhesség alakul ki. Ebben az esetben az ikrek kétpetéjűek, voltaképpen egyszerűen testvérek. Egypetéjű ikrek akkor keletkeznek, ha a megtermékenyített pete két önálló sejtté hasad az első osztódás alkalmával.
Petekilökődéskor (ovulációkor) a méhnyakban (a méh alsó, hüvelybe nyíló részében) a nyákréteg folyékonyabbá válik, így a hímivarsejtek gyorsan elérnek a méh belsejébe. A hímivarsejtek körülbelül 5 perc alatt jutnak a hüvelyből a petevezető tölcsérszerű végébe, a fogamzás rendszerint itt történik. A petevezetőt borító sejtek elősegítik a megtermékenyülést és a megtermékenyített petesejt (zigóta) további fejlődését.
A zigóta elindul lefelé a petevezetőn, mozgása közben többször is osztódik, 3-5 nap alatt érkezik meg a méhbe. A méhben blasztocisztává, üreges sejtlabdacs- csá alakul.
fejlődése
Beágyazódásnak (implantációnak) nevezik a blasztociszta megtapadását és beágyazódását a méhfalba.
A blasztociszta legtöbbször a méh felső részéhez közel, az elülső vagy a hátulsó falba ágyazódik be. A blasztociszta fala egy sejtréteg vastagságú, egy rész kivételével, amelyet három-négy sejtréteg alkot. A blasz-
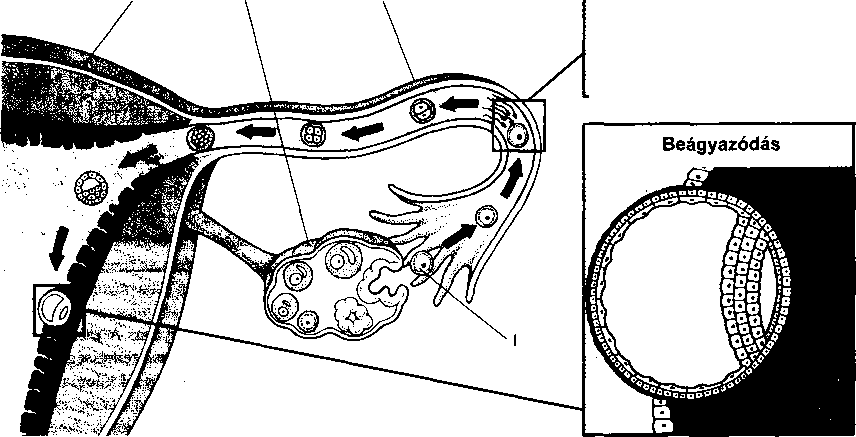
1138
Nőgyógyászati egészségügyi kérdések
Méhlepény és embrió a 8. héten
A fejlődő méhlepény vékony
nyúlványokat (villusokat) bocsát
ki, melyek belenőnek a méhfal-
ba. Az embrió véredényei, me-
lyek a köldökzsinóron át halad-
nak, belenőnek a villusokba. A
villusban elhelyezkedő magzati
vért egy vékony hártya választja
el az anya vérétől, amely a villu-
sokat körülvevő teret (az intervil-
lózus teret) tölti ki. Ennek az el-
rendeződésnek köszönhetően az
anya és az embrió vére között
anyagkicserélődés jöhet létre.
Az embrió folyadékban (magzat-
vízben) lebeg, melyet egy zsák
(az amnionzsák) tartalmaz. A
magzatvíz biztosítja a teret az
embrió szabad fejlődéséhez és
megvédi a sérülésektől.
Amnion
Villusok (bolyhok)
Méhlepény
Köldökzsinór
Amnionzsák
Magzatvíz
Korion
Intervillózus (bolyok
közötti) tér
tociszta vastagabb falszakaszának belső sejtjeiből fejlődik ki a magzat, a külső sejtek pedig belefúródnak a méhfalba és a méhlepény alakul ki belőlük.
A méhlepény a terhesség fenntartását segítő hormonokat termel, valamint az anya és magzata közötti oxigén-, tápanyag- és salakanyagcserét biztosítja. A beágyazódás a megtermékenyítés után 5-8 nappal kezdődik, és a 9-10. napra fejeződik be.
A blasztociszta falából lesz a magzatot körülvevő membránok külső rétege (korion). A 10-12. napon fejlődik ki egy belső membránréteg (amnion), mely az amnionzsákot alkotja. Az amnionzsákot átlátszó folyadék (magzatvíz) tölti ki, és kitágul, hogy befogadja a növekedő magzatot, mely a folyadékban lebeg.
A fejlődő méhlepény vékony nyúlványokat (villusokat) bocsát a méh falába, melyek bonyolult, faágszerű elrendeződésben többszörösen elágaznak. Ez az elrendeződés jelentősen megnöveli az anya és a méhlepény közötti érintkezési felületet, s ennek köszönhetően több tápanyag jut az anyából a magzatba és több
salakanyag a magzatból az anyába. A méhlepény a 18-20. hétre teljesen kialakul, de a terhesség alatt tovább növekedik: szüléskor a súlya fél kilogramm körüli.
Az embrió mintegy 10 nappal a megtermékenyítés után válik először felismerhetővé a blasztocisztában. Kevéssel ezután fejlődésnek indul az a terület, melyből az agy és a gerincvelő lesz (a velőbarázda), majd a 16-17. nap táján fejlődni kezd a szív és a nagyobb vérerek. A szív a huszadik nap körül kezd folyadékot pumpálni a véredényekbe, az első vörösvértestek pedig a következő napon jelennek meg. Ezután az embrióban és a méhlepényben tovább fejlődnek a vérerek. A szervek a terhesség 12. hetére (körülbelül a megtermékenyítés utáni 10. hétre) teljesen kifejlődnek, az agy és a gerincvelő kivételével, melyek a terhesség végéig fejlődésben vannak. A legtöbb fejlődési rendellenesség
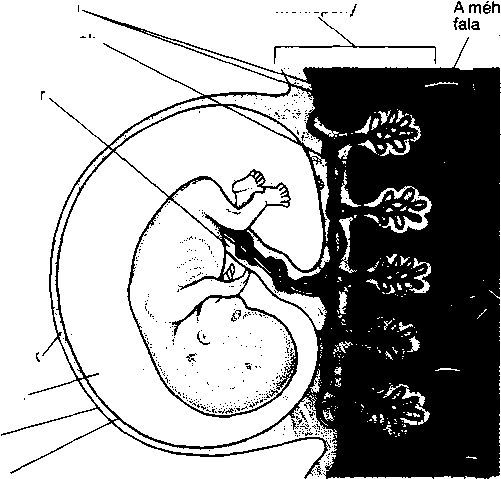
Terhesség
1139
kialakulása a terhesség első 12 hetére, a szervek kifejlődésének időszakára tehető, amikor az embrió leginkább érzékeny a gyógyszerek és vírusok hatásaira, köztük a rubeolát okozó víruséira. Ezért a terhes asszonyoknak a terhesség első 12 hetében csak akkor szabad oltást adni vagy gyógyszerszedést rendelni, ha az egészségük védelme érdekében elengedhetetlenül szükséges. Ebben az időszakban különösen kerülendők azok a szerek, amelyeknek fejlődési rendellenességet okozó hatása kimutatott.A
Eleinte a növekvő embrió a méhnyálkahártya alatt, a méh egyik oldalán helyezkedik el, de a 12. hétre a magzat – a terhesség 8. hete után ezt az elnevezést használják – már akkorára megnő, hogy a két oldali méhnyálkahártya összeér, mert a magzat kitölti a méh belsejét.
kiszámolása
A terhességi kort hagyományosan hetekben adják meg, az utolsó menstruációs vérzés első napjától kezdve a számlálást. Általában a nő menstruációjának kezdete után 2 héttel történik az ovuláció, a megtermékenyítés pedig legtöbbször röviddel az ovuláció után következik be, ezért az embrió mintegy 2 héttel fiatalabb annál, mint ahányadik hetes terhesnek nevezik a nőt a hagyományos számítás alapján. Más szóval tehát egy „4 hetes terhes” nő 2 hetes magzatot hordoz magában. Ha a nő szabálytalan időközönként menstruál, adott esetben a különbség több és kevesebb is lehet 2 hétnél. A gyakorlatban 6 hetes terhesnek tekintik azt a nőt, akinek menstruációja 2 hete késik.
A terhesség átlagban 266 napig (38 hétig) tart a fogamzás időpontjától számítva, vagy 280 napig (40 hétig), ha az utolsó menstruáció első napjától kezdünk számolni. A szülés napját közelítő pontossággal úgy lehet kiszámítani, hogy az utolsó menstruációs vérzés első napjának idejéből kivonunk 3 naptári hónapot, majd hozzáadunk 1 évet és 7 napot. A terhes asszonyoknak csupán 10%-a szül az ilyen módon kiszámolt időpontban, de 50%-uk 1 héten belül hozza világra gyermekét, csaknem 90%-uk pedig 2 héten belül – a kiszámolt napnál korábban vagy később. A számolt időpontnál 2 héttel korábbi vagy későbbi szülés tehát normálisnak tekintendő.
A terhességet 3 három hónapos periódusra osztják fel: a három szakasz neve első trimeszter (1-12. hétig),
második trimeszter (13-24. hétig) és harmadik trimeszter (a 25. héttől a szülésig).
Ha egy nőnek az egyébként rendszeres menstruációja egy hetet vagy többet késik, akkor feltételezhető, hogy terhes. A terhesség kezdeti hónapjaiban a nő emlőduzzadást és hányingert, időnként hányást tapasztalhat. Az emlő duzzadását a női hormonok megemelkedett szintje okozza – főképp az ösztrogén, de a progeszteron szintje is magas. A hányingert és a hányást valószínűleg az ösztrogén és a humán koriogonadotropin hormon (HCG) okozza. Ezt a két hormont, melyek a terhesség fenntartását segítik, körülbelül a megtermékenyítést követő tizedik naptól termeli a méhlepény. A terhesség kezdetén sok asszony szokatlanul fáradtnak érzi magát, néhányan pedig haspuffadást észlelnek.
A terhes nőben a méhnyak a szokottnál lágyabb és a méh is szokatlanul puhává, nagyobbá válik. A hüvely és a méhnyak rendszerint kékes-vöröses színű a vérbőség miatt. A nőgyógyászati vizsgálat alkalmával az orvos észreveszi ezeket a változásokat.
Általában terhességi vér- vagy vizeletteszttel megállapítható, hogy a nő terhes-e. ELISA (enzyme-linked immunosorbent assay) technikájú terhességi teszttel kis mennyiségű humán koriogonadotropin is gyorsan és könnyen kimutatható a vizeletből. Az ilyen módszert alkalmazó legérzékenyebb terhességi tesztek némelyike már a megtermékenyítés után másfél héttel kimutatja a rendkívül csekély mennyiségben jelen lévő humán koriogonadotropint, és mindössze fél óra alatt elvégezhető. Néhány még érzékenyebb teszttel, amely a humán koriogonadotropint mutatja ki, a megtermékenyítés után néhány nappal – még a menstruáció kimaradása előtt – kimutatható, hogy a nő terhes-e. Egy normális, egymagzatos terhesség első 60 napja során a humán koriogonadotropin szintje körülbelül kétnaponta megduplázódik.
A terhesség alatt a méh megnagyobbodik. A 12. hétre meghaladja a medence határát a has felé és az alhas vizsgálatakor tapintható. A megnagyobbodott méh a 20. hétre eléri a köldök vonalát, a 36. hétre pedig a bordakosár alsó ívéig ér.
A lásd az 1167. oldalt
1140
Nőgyógyászati egészségügyi kérdések
A terhesség kimutatásának egyéb módszerei az alábbiak:
- A magzati szívverés észlelése speciális sztetoszkóppal vagy Doppler-elvű ultrahangkészülékkel. Ilyen sztetoszkóppal a 18-20. terhességi héten, ultrahangkészülékkel pedig már a 12-14. hét tájékán észlelhető a szívverés.
- A magzat mozgásának észlelése. Az anya mindig az orvosnál előbb, általában a 16-20. héten érzi meg a magzat mozgásait. A többedszer terhes asszonyok rendszerint korábban érzékelik a mozgásokat, mint akik először terhesek.
- A méh megnagyobbodásának észlelése ultrahangvizsgálattal. A megnagyobbodott méh körülbelül a 6. héttől látható. A 6. héten néha már a magzat szívverése is látható, a 8. hétre pedig a terhességek 95%-ában láthatóvá válik.
terhesség alatt
A terhesség számos változást okoz a testben, melyek többsége a szülést követően elmúlik.
A terhesség alatt 30-50%-kal megnövekszik az a vérmennyiség, amelyet a szív percenként kipumpál (a perctérfogat). Az érték a 6. hét táján kezd emelkedni és a 16. és a 28. hét között, általában a 24. hét körül éri el csúcspontját. A perctérfogat emelkedésével a nyugalmi pulzusszám a percenkénti normális 70 ütésről percenként 80-90 ütésre növekedik. A 30. héttől a perctérfogat enyhén csökken, mert a megnagyobbodott méh nyomja azokat a vénákat, amelyek az alsó végtagokból a vért visszaszállítják a szívbe. Vajúdás alatt azonban a perctérfogat további 30%-kal nő. A szülés után először a perctérfogat gyors csökkenése tapasztalható, a terhesség előtti szintet 15-25%-kal meghaladó értékig, majd a csökkenés lassabban folytatódik a terhesség előtti szintig – ez körülbelül a szülés utáni 6. hétre áll vissza.
A perctérfogat terhesség alatti növekedését valószínűleg a méh megváltozott vérellátása okozza. A magzat növekedésével párhuzamosan egyre több vér jut az anyaméhbe. A terhesség végén az anya teljes vérkészletének egyötöde a méhet látja el.
Terhes asszonyokban a testmozgás során nagyobb mértékben nő a perctérfogat, a pulzusszám és a légzés
szám, mint nem terhes nőkben. Röntgenfelvétellel és ultrahangvizsgálattal számos változás mutatható ki a szívben, és megjelenhetnek bizonyos szívzörejek vagy esetenként szívritmuszavarok is. Mindezek a változások terhességben normálisak, de bizonyos szívritmuszavarokat kezelni kell.
A vérnyomás rendszerint lejjebb száll a második tri- meszterben, de a harmadik trimeszterben visszatér a normális szintre.
A keringő vér mennyisége terhesség alatt 50%-kal nő, de a testben oxigént szállító vörösvértestek száma csak 25-30%-kal emelkedik. Még nem teljesen tisztázott okokból a fertőzést kivédő fehérvérsejtek száma enyhén megemelkedik a terhesség során és jelentősen megnövekszik szüléskor, valamint a szülést követő néhány napon.
A terhesség a szívhez hasonlóan a vesékre is nagyobb feladatot ró. Egyre nagyobb mennyiségű vért kell átszűrniük – mintegy 30-50%-kal többet -, a veséken keresztülfolyó vérmennyiség a 16-24. héten éri el maximumát és ezután már változatlan marad egészen a szülést közvetlenül megelőző időszakig, amikor a megnagyobbodott méh nyomása kissé csökkentheti a vérellátásukat.
A vesék működése normális esetben fokozódik, ha az ember lefekszik, és csökken, ha az ember feláll. Ez a változás terhességben még kifejezettebb – többek között ennek a következménye, hogy a terhes asszony gyakori vizelési ingert érez miközben aludni próbál. Előrehaladottabb terhességben a veseműködés még fokozottabb, ha az asszony a háta helyett az oldalára fekszik. Oldalfekvésben csökken a megnagyobbodott méh által a láb vérét visszaszállító vénákra gyakorolt nyomás, így tehát javul a vérkeringés, fokozódik a veseműködés és nő a perctérfogat.
A megnagyobbodott méh által elfoglalt terület és a progeszteron hormon fokozott termelődése terhesség alatt megváltoztatja a tüdő működését. A terhes asszonyok szaporábban és mélyebbeket lélegeznek, mert több oxigénre van szükségük saját maguk és a magzat számára. A nő mellkasának körfogata enyhén megnövekszik. A légutak belfelülete több vért kap és kissé megduzzad. Esetenként az orr vagy a torok részben el is záródhat ettől a vérbőségtől, ennek következtében az orr és az Eustach-kürt (a középfület az orr hátsó részé
Terhesség
1141
vei összekötő járat) átmenetileg eldugulhat. A nő hangjának magassága és színezete kissé megváltozhat. Szinte minden terhes asszony jobban kifullad, ha megerőlteti magát, különösen a terhesség vége táján.
A terhesség előrehaladtával a megnagyobbodott méh által a végbélre és a belek alsó szakaszára gyakorolt nyomás székszorulást okozhat. A szorulást az is fokozza, hogy a belek automatikus izom-összehúzódásait, melyek a táplálékot továbbítanák, a terhességre jellemző magas progeszteronszint lelassítja. Gyakori a gyomorégés és a böfögés, valószínűleg azért, mert a táplálék hosszabb ideig marad a gyomorban, és mert a nyelőcső alsó vége hajlamos az ellazulásra, s így a gyomortartalom visszafolyhat a nyelőcsőbe. Terhesség alatt ritkán alakul ki gyomorfekély, a már meglévők pedig nemegyszer javulnak, mert kevesebb gyomorsav termelődik.
Nő az epehólyag-betegségek előfordulásának gyakorisága. Még későbbi életkorban is jellemző, hogy azokban a nőkben, akik már voltak terhesek, gyakoribb az epehólyag-betegség, mint azokban, akik soha nem voltak terhesek.
A terhességi folt (melazma) a homlok és az áll bőrén megjelenő barnás pigmentfolt. A mellbimbót körülvevő bőrterület (bimbóudvar, areola) pigmentációja is megerősödhet. A has bőrén alul középen gyakran hosz- szanti sötét csík jelenik meg.
A bőrön apró, pókra hasonlító véredénytágulatok (spider naevusok; ejtsd: szpájder névuszok) jelenhetnek meg, rendszerint deréktájon, láthatóak vékony falú, kitágult hajszálerek is, legfőképpen az alsó lábszáron.
A terhesség a test gyakorlatilag minden hormonjának termelését befolyásolja. A méhlepény több olyan hormont termel, amely javítja a terhesség megtartásának feltételeit. A méhlepény által termelt hormonok közül legfontosabb a humán koriogonadotropin, amely megakadályozza a petefészekben a további petekilökődést és nagy mennyiségű ösztrogén és progeszteron termelésére serkenti a petefészket, amire szükség van a terhesség fenntartásához. A méhlepény termel egy olyan hormont is, amely fokozottabb mű
ködésre készteti a nő pajzsmirigyét. A pajzsmirigy felfokozott működése miatt gyakran tapasztalható gyors szívverés, szívdobogásérzés (palpitáció), fokozott verejtékezés, hangulatingadozás, a pajzsmirigy pedig megnagyobbodhat.A Ennek ellenére a hipertireózis nevű kórkép, vagyis a valódi pajzsmirigy-túlműködés csupán a terhesek kevesebb mint 1%-ában fordul elő.
A méhlepény melanocita-stimuláló hormont is termel, amely a bőr színét megsötétiti, és emelheti a vér mellékvesehormon-szintjét. Valószínűleg a mellékvesehormonok szintjének emelkedése okozza a hasbőrön a rózsaszínű csíkok megjelenését.
Terhesség alatt több inzulinra van szüksége a szervezetnek, ezért a hasnyálmirigy több inzulint termel. Emiatt a diabéteszes (cukorbeteg) nők betegsége tovább romolhat. A diabétesz néha a terhesség alatt kezdődik, ezt hívják gesztációs diabétesznek.®
Ideális esetben a nő teherbe esés előtt felkeresi orvosát, hogy részt vegyen bizonyos betegségeket kiszűrő vizsgálatokon, és megbeszéljék a terhesség alatti dohányzás, alkoholfogyasztás és egyéb anyagok használatának káros következményeit. Ilyenkor kerülhet sor az étrend és a szociális vagy orvosi természetű problémák megbeszélésére is.
Rendkívül fontos a 6-8. terhességi héten (amikor a menstruáció 2-4 hete késik) végzett vizsgálat, melynek során megbecsülik a terhességi kort és a lehető legpontosabban meghatározzák a szülés várható időpontját.
A terhesség során első alkalommal szinte mindig rendkívül alapos vizsgálatot végeznek. Megmérik a testmagasságot, a testsúlyt és a vérnyomást. Megvizsgálják a nyakat, a pajzsmirigyet, a melleket, a hasat, a karokat és a lábakat, fonendoszkóppal meghallgatják a szívet és a tüdőt, valamint szemfenékvizsgálatot végeznek szemtükör segítségével. Az orvos nőgyógyászati és végbélvizsgálatot végez, így megállapítja a méh nagyságát és helyzetét, valamint a medence bármilyen rendellenességét, mint például a korábbi törés
A lásd az 1164. oldalt
■ lásd az 1163. oldalt
1142
Nőgyógyászati egészségügyi kérdések
okozta deformációt. A medencecsont méreteinek meghatározása segít annak előrejelzésében, hogy a baba mennyire könnyen tud majd átjutni rajta a szüléskor.
Vért vesznek, melyből teljes vérképet készítenek, laboratóriumi vizsgálattal szifiliszt, hepatitiszt, gonor- reát, chlamydia-fertőzést és más nemi úton átvihető betegséget kimutató teszteket végeznek, meghatározzák a vércsoportot és Rh antitesteket keresnek. Ajánlatos elvégezni a szűrést humán immundefíciencia vírusra (HÍV). A vérmintából azt is megállapítják, hogy a nő átesett-e korábban rubeolafertőzésen.
Rutinszerűen végeznek vizeletvizsgálatot is, és Papanicolaou (Pap) -tesztetA az esetleges méhnyakrák kimutatására. Néger és mediterrán származású asszonyokat sarlósejtes vérszegénység vagy sarlósejtes jelleg irányában is kivizsgálnak. Ha az asszonynak nagy esélye van arra, hogy a gyermekében valamilyen genetikai rendellenesség legyen jelen, akkor genetikai vizsgálatokat is végeznek.B Tuberkulózis kimutatására bőrteszt javasolt ázsiai és latin-amerikai asszonyokon, és azokon a nőkön, akik olyan városi környezetből jönnek, ahol a betegség gyakoribb az átlagosnál. Mellkasröntgent csak akkor készítenek, ha a nőnek ismert szívvagy tüdőbetegsége van, egyébként lehetőleg kerülni kell a röntgensugarat, különösen a terhesség első 12 hetében, mert a magzat rendkívül érzékeny a sugárzás károsító hatásaira. Ha röntgenfelvételt kell készíteni, a magzatot el kell takarni egy ólommal bélelt kötényszerűséggel, melyet a nő alhasára tesznek, hogy lefedje a méhet.
A 12. terhességi hét után nem sokkal ki kell vizsgálni diabétesz irányában azokat az asszonyokat, akiknek előzőleg nagysúlyú gyermeke született vagy megmagyarázatlan okból elvetéltek, akiknek vizeletéből cukrot mutattak ki, vagy akiknek a közeli rokonai között cukorbetegség fordul elő. A 28. hét idején lehetőleg minden nőt ki kell vizsgálni a diabétesz irányában .
A 16. és 18. hét között a nő vérében megmérik a magzat által termelt alfa-fötoprotein hormon szintjét. Ha a szintje magas, akkor lehet, hogy a nő magzata szpina bifidás, vagy hogy több magzatot hord a méhé- ben. Az emelkedett szint azt is jelentheti, hogy helytelenül számolták ki a fogamzás időpontját. Ha a hormonszint alacsony, elképzelhető, hogy a magzatnak kromoszóma-rendellenessége van.
▲ lásd az 1073. oldalt
■ lásd az 1129. oldalt
Az ultrahangvizsgálat a legbiztonságosabb képalkotó módszer. Már az ovulációt követő negyedik vagy ötödik héten láthatóak a terhesség jelei, és egészen a születésig végigkövethető a magzat fejlődése. Ultrahanggal igen magas színvonalú képek készíthetők, többek közt a magzatot mozgás közben mutató felvételek is. Ezek a képek fontos információkkal szolgálnak az orvos számára és megnyugtathatják az anyát. Számos orvos azt az elvet vallja, mely szerint minden terhes asszonyt legalább egyszer érdemes megvizsgálni ultrahanggal, hogy megbizonyosodhassanak a terhesség normális lefolyása felől és a szülés kiszámított napjának helyességét így is ellenőrizzék.
A hasi ultrahangvizsgálat előtt, különösen a terhesség korai szakaszában, a nőnek sok vizet kell innia, hogy a megtelt hólyag kinyomja a méhet a medencéből, mert így tisztább kép alkotható a magzatról. Hüvelyi ultrahangvizsgálat alkalmával a hólyagnak nem kell tele lennie, és az orvos még korábban fel tudja fedezi a terhességet, mint hasi ultrahanggal.
Ha az asszony és orvosa nem tudják megállapítani a fogantatás időpontját, akkor az ultrahangvizsgálattal lehet azt a legpontosabban megközelíteni. A dátumot úgy lehet legpontosabban meghatározni, ha az első 12 hét során készítik az ultrahangfelvételt és a 18-20. hét táján megismétlik a vizsgálatot.
Ultrahangvizsgálattal megállapítható, hogy a magzat normális ütemben fejlődik-e. Ultrahanggal ellenőrzik a magzati szívdobogást és légzőmozgásokat is: látható, hogy az asszony egy vagy több magzatot hordoz-e, és egy sor rendellenesség felismerhető, például a méhlepény kóros elhelyezkedése (előlfekvő méhlepény, placenta prévia) vagy a magzat rendellenes fekvése is. Ultrahanggal lehet irányítani a tűt a magzatvízvétel során, amelyre a magzat genetikai vagy tüdő-érettségének vizsgálata céljából kerülhet sor, továbbá a magzati vérátömlesztés során is.
A terhesség vége táján szükség lehet ultrahangvizsgálatra a készülő koraszülés jeleinek felderítéséhez, vagy a korai burokrepedés vizsgálatakor, amikor a magzatot körülvevő, folyadékkal telt hártyák a vajúdás megkezdődése előtt megrepednek. Az ultrahangvizsgálattal nyert információ segít az orvosnak eldönteni, szükség van-e császármetszésre.
Az első vizsgálatot követően az asszonynak a terhesség 32. hetéig 4 hetente kell felkeresnie orvosát, utána a 36. hétig 2 hetente, majd a szülésig hetente egy alkalommal. Általában minden vizsgálat alkalmával megmérik a nő testsúlyát és vérnyomását, és megmérik a méh méretét és elhelyezkedését, hogy megállapítsák, normális ütemben nő-e a magzat. Kis mennyiségű vi
Terhesség
1143
zeletből cukor- és fehérjepróbát végeznek. A vizeletben kimutatott cukor diabéteszre utalhat, a fehéije pedig preeklampsziára (magas vérnyomás, fehérje a vizeletben és folyadékvisszatartás a terhesség alatt, lásd részletesen később). Megfigyelik azt is, hogy van-e boka körüli duzzanat.
Ha az anya Rh-negatív vércsoportú, akkor Rh- antitest tesztet végeznek. Ha az anya Rh-negatív, az apa pedig Rh-pozitív, akkor elképzelhető, hogy a magzat Rh-pozitív vércsoportú. A Ha a magzat Rh-pozitív vére a terhesség folyamán bármikor keveredik az anya vérével, akkor az anya Rh-antitesteket termelhet, amelyek belépve a magzat keringésébe, elpusztítják a vö- rösvértesteket, ami a magzat sárgaságához, esetleges agykárosodásához vagy halálához vezethet.
Egy átlagos termetű asszonynak körülbelül 12-15 kilogrammot szabad híznia a terhesség alatt – havonta mintegy 1-1,5 kilogrammot. Ha 15-17 kilogrammnál többel nő a testsúlya, az mind a magzaton, mind az anyán lerakódó zsír formájában fog megmutatkozni. A testsúlygyarapodást legjobb a terhesség első hónapjaiban korlátozni, mert előrehaladottabb terhességben már nehezebb ügyelni a testsúlyra. Ha azonban a testsúly nem gyarapodik, különösen ha a teljes testsúlynövekedés nem éri el az 5 kilogrammot, az rosszat jelenthet, mégpedig azt, hogy a magzat nem növekszik elég gyorsan – ezt a jelenséget hívják magzati növekedéselmaradásnak (retardációnak).
Néha a testsúlynövekedést folyadékvisszatartás okozza, melynek oka az, hogy a nő lábában állás közben igen gyenge a véráramlás. Ez a probléma rendszerint megoldható, ha a nő napi 2-3 alkalommal 30-45 percet az oldalára – lehetőleg a bal oldalára – fekszik.
Terhességben általában jó, ha az asszony körülbelül 250 kalóriával többet eszik naponta a szokottnál, mivel így ellátja tápanyaggal fejlődő magzatát. Noha ezen kalóriákat főleg fehérje formájában kell fogyasztani, azért az étrend legyen kiegyensúlyozott, tartalmazzon friss gyümölcsöt, gabonaféléket és zöldséget. A magas rosttartalmú, cukrozatlan gabonaszármazékok kiválóan használhatók. A sót, amely lehetőség szerint jódozott legyen, módjával alkalmazhatjuk, de az erősen sózott ételeket és a tartósítószert tartalmazó termékeket kerülni kell. Terhesség alatt nem ajánlatos testsúlycsökkentés céljából fogyókúrázni, még kövérebb asszonyoknak sem, mert a magzat kielégítő fejlődéséhez elengedhetetlen némi testsúlygyarapodás és a diétázás miatt csökken a magzat tápanyagellátása. Habár a magzat kiválasztja a neki hasznos tápanyagokat, az anyának gondoskodnia kell arról, hogy a kínálat megfelelő legyen.
Ultrahang vizsgálat: képalkotás a magzatról
Ultrahangvizsgálat során a nő hasához egy eszközt (hanghullámokat gerjesztő transzducert) illesztenek. A hanghullámok behatolnak a testbe, a belső képletekről visszaverődnek, majd a készülék elektromos impulzussá alakítja őket és kép formájában megjelennek a monitoron.
A gyógyszerszedés általában nem ajánlatos.® Terhes asszony ne szedjen semmilyen gyógyszert, még recept nélkül kapható gyógyszert, például aszpirint sem, csak ha kikérte orvosa véleményét, különösen a terhesség első 3 hónapjában. A terhesség során nagyobb mennyiségű vasra van szükség, hogy anya és magzata igényét egyaránt kielégítse. Általában vaspótlásra is szükség van – különösen ha az asszony vérszegény -, mert legtöbbször nem szívódik fel a terhességben fennálló igénynek megfelelő mennyiségű vas a táplálékból, és a szükségletet még a női szervezet vastartalékainak segítségével sem lehet kielégíteni. A vastabletta enyhe hasfájást és székrekedést okozhat. A terhesség második felében a vasigény mégin- kább megnövekszik. Ha az étrend megfelelő, akkor más vitaminokra és kiegészítőkre nincs szükség, bár számos orvos szerint ajánlott a vasat és fólsavat tartalmazó prae- natalis vitaminkeverék naponkénti fogyasztása.
A lásd az 1155. oldalt
■ lásd az 1167. oldalt
1144
Nőgyógyászati egészségügyi kérdések
Tünetek, amelyekről sürgősen be kell számolni az orvosnak
- Állandósult fejfájás
- Hosszan tartó hányinger és hányás
- Szédülés
- Látászavarok
- Görcsös alhasi fájdalom
- Méhösszehúzódások
- Hüvelyi vérzés
- Magzatvízszivárgás
- Kéz- vagy lábdagadás
- Csökkent vagy megnövekedett vizelettermelés
- Bármilyen betegség vagy fertőzés
A hányinger és hányás csökkenthető az étrend megváltoztatásával, javasolt például kis adag ital és étel gyakori fogyasztása, ajánlott az éhség jelentkezése előtt étkezni és erős, fűszeres táplálék helyett könnyű ételeket fogyasztani (például húslevest, erőlevest, rizst és tésztát). A hányinger csökkentésére legtöbb esetben alkalmasak az egyszerű, szódabikarbónával készült sütemények vagy valamilyen szénsavas ital kortyolgatá- sa. Régi módszer a reggeli émelygés megszüntetésére, ha az ágy mellett tartott süteményből felkelés előtt elfogyaszt egyet-kettőt a terhes asszony. A Food and Drug Administration (az Egyesült Államok gyógyszerhatósága) semmiféle gyógyszert nem hagyott jóvá a reggeli émelygés ellen. Ha a hányinger és hányás any- nyira heves vagy hosszan tartó, hogy a nő ennek következtében dehidrálódik (kiszárad) vagy más problémája támad, akkor átmenetileg kórházba utalják, ahol intravénásán folyadékot kap. A
Gyakran fordul elő dagadás (ödéma), különösen a lábszáron. Szintén gyakori és kellemetlen lehet a lábszáron és a hüvelynyílás környékén (vulván) a vissze- rek kitágulása. A ruházatot a derékon és a lábszáron meg kell lazítani. A lábszárdagadást legtöbbször csökkenti, ha az asszony rugalmas gyógyharisnyát hord, vagy gyakran lepihen felpolcolt lábbal, lehetőleg a bal oldalára fekve.
▲ lásd az 1158. oldalt
■ lásd a 945. és 946. oldalt
Nem ritkán jelentenek gondot az aranyeres csomók, melyek kezelésére alkalmasak a székletlágyítók, a fájdalomcsillapító kenőcsök és fájdalom esetén a meleg borogatás.
Sokszor fordul elő különböző fokú hátfájás. Segíthet ezen a problémán, ha a nő nem terheli túl a hátát vagy esetleg könnyű terhességi deréktámasztó övét visel. A medencecsont alhasi részén (szinifízis) is jelentkezik néha fájdalom.
Legtöbbször a gyomortartalom nyelőcsőbe való visszafolyása okozza a gyomorégést. Ezen segíthet kisebb ételmennyiségek fogyasztása, az étkezés utáni lehajlás elkerülése. Nem célszerű néhány órán át lefeküdni evés után. Hasznos lehet továbbá antacid szert (savkötőt) szedni (de szódabikarbónát nem).
A kimerültség gyakori állapot, különösen az első 12 hétben, majd később a terhesség vége felé ismét jelentkezik.
A terhes asszonyoknak sokszor van bővebb hüvelyi folyásuk, s ez legtöbbször normális. A terhesség alatt gyakran fordul elő trichomoniázis (egy protozoonfer- tőzés) és a (gomba okozta) kandidiázis nevű hüvelyfertőzés, ezek könnyen kezelhetők.■ A bakteriális vaginózis koraszülést okozhat és azonnal kezelendő.
Jelentkezhet ún. pika, ez furcsa táplálékok vagy nem ehető dolgok, például keményítő vagy agyag irányában megnyilvánuló kívánósságot jelent. Ez valamely tápanyag iránti tudatalatti igény megnyilvánulása lehet. Időnként fokozott nyáltermelődés okozhat kellemetlenséget.
A kismamákat aggasztja, hogy szokásos aktivitásukat esetleg mérsékelni kell, legtöbbjük viszont folytathatja korábbi tevékenységét és a testedzésről sem kell lemondania. Ajánlható az úszás és egyéb nem túl kimerítő sportok. A terhes asszonyok kellő óvatosság mellett erőteljesebb tevékenységre, például lovaglásra is vállalkozhatnak. Terhesség alatt a szexuális vágy nő vagy csökken. A közösülés megengedett a terhesség alatt, de szigorúan tilos abban az esetben, ha a nőnek hüvelyi vérzése, fájdalma vagy magzatvíz-szivárgása van, különösen ha méhösszehúzódások tapasztalhatók. Nem egy olyan eset ismert, amelyben az orális szex során a hüvelybe fújt levegő okozta a terhes nő halálát.
Minden várandós nőnek ismernie kell a vajúdás megindulásának előjeleit. A legfőbb jelzés, ha szabályos időközönként alhasi összehúzódásokat tapasztal és ha fáj a dereka. Ha az asszony korábbi terhességei során rövid idő alatt megszült, akkor azonnal értesítenie kell orvosát, mikor úgy gondolja, hogy nemsokára szülni fog. A terhesség vége táján (a 36. hét után) az orvos néha nőgyógyászati vizsgálatot végez, hogy megpróbálja előre jelezni a szülés kezdetének időpontját.
1145
A veszélyeztetett terhesség az olyan terhesség, amelyben a szülés előtt vagy után az átlagosnál fokozottabb a betegség vagy halál kockázata akár az anya, akár a gyermek számára.
A veszélyeztetett terhesek kiszűrésének érdekében az orvos kivizsgálja a terhes asszonyokat és megállapítja, fennáll-e olyan állapot, amely arra utal, hogy az asszony vagy magzata a terhesség során az átlagosnál nagyobb valószínűséggel megbetegedhet vagy meghalhat (rizikófaktorok, kockázati tényezők). A rizikófaktorokat a kockázat mértékével arányosan pontozni lehet. A veszélyeztetett terhesség kimutatásának köszönhetően az orvosi segítséget leginkább igénylő nők megkaphatják a szükséges ellátást.
A veszélyeztetett terhes asszonyok segítséget kaphatnak egy perinatális központban; a „perinatális” jelző a szülést közvetlenül megelőző vagy követő, illetve a szülés alatt zajló eseményekre vonatkozik. Ezek a centrumok rendszerint szorosan együttműködnek egy szülészeti intézménnyel és egy újszülött intenzív osztállyal, hogy a terhes asszony és magzata számára egyaránt biztosított legyen a magas színvonalú ellátás. Az orvosok gyakran már a szülés előtt befektetik az asz- szonyt egy perinatális központba, mert a korai ellátásnak köszönhetően nagymértékben csökken a gyermek megbetegedésének vagy halálának veszélye. Akár vajúdás közben is átvihetik a nőt egy ilyen központba, ha nem várt nehézségek merülnek fel. A perinatális központi ellátás igénybevételének legfőbb oka a fenyegető koraszülés (37. hét előtti szülés), amely gyakran fordul elő olyan esetben, ha a magzatot tartalmazó folyadékkal telt hártyák még azelőtt megrepednek, hogy a magzat készen állna a megszületésre (idő előtti burokrepedés). Perinatális centrumban történő ellátással csökken annak az esélye, hogy a magzat koraszüléssel jön világra.A
Az Egyesült Államokban minden 100.000 szülésre 6 terhes anya halála jut (anyai mortalitás). A vezető halálok a járműbalesetek és egyéb sérülések. Ezekhez képest is csak második helyen állnak a terhességgel és a szüléssel kapcsolatos problémák: a tüdőbe sodródó vérrög, az anesztézia okozta szövődmény, vérzés, fertőzés és a magas vérnyomás szövődményei.
Az Egyesült Államokban minden 1000 szülés közül 16 esetben a gyermek a szülés előtt, alatt vagy után meghal (perinatális magzati, illetve újszülött-halálozás). Az elhunyt gyermekek valamivel több mint fele halva születik. A további halálesetek a gyermek 28 na
pos kora előtt következnek be. A halál leggyakoribb oka valamilyen veleszületett rendellenesség, melyet a sorban a koraszülés követ.
Bizonyos rizikófaktorok már a nő teherbe esése előtt is jelen vannak, mások a terhesség alatt fejlődnek ki.
előtt
Már a teherbeesés előtt jelen lehetnek bizonyos állapotok vagy sajátosságok, melyek a terhesség kockázatát növelik. Ezen túlmenően, ha a nőnek korábbi terhességével problémája volt, akkor további terhességei során nagyobb valószínűséggel áll elő ugyanaz a probléma.
Az anya terhességet megelőzően is fennálló jellemzői
A terhesség kockázata kapcsolatban áll az anya életkorával. A 15 éves vagy fiatalabb leányokban nagyobb valószínűséggel fordul elő preeklampszia (olyan állapot, melynek jellemzője, hogy a terhesség alatt magas vérnyomás alakul ki, fehérje van a vizeletben és folyadékvisszatartás tapasztalható)® és eklampszia (preeklampszia okozta görcsök). Esetükben nagyobb a valószínűsége kis súlyú vagy alultáplált gyermek születésének is. A 35 éves és idősebb nők körében gyakrabban alakul ki magas vérnyomás, cukorbetegség vagy mióma (nem rákos daganatfajta) és többször lépnek fel problémák a szüléskor. Meredeken emelkedik a kromoszóma-rendellenességgel, például Down-szin- drómával születő gyermekek aránya a 35 év feletti édesanyák esetében.* * Ha egy idősebb terhes asszonyt aggasztja e rendellenesség fennállásának lehetősége, akkor korionboholy-mintavétel vagy amniocentézis végezhető a magzati kromoszómák vizsgálata céljából.®
Ha a nő 50 kilogrammnál kisebb súlyú volt a terhessége előtt, akkor nagyobb annak a valószínűsége, hogy
A lásd az 1178. oldalt
■ lásd az 1158. oldalt
- lásd az 1132. oldalon lévő ábrát
• lásd az 1135. oldalon lévő ábrát
1146
Nőgyógyászati egészségügyi kérdések
| A veszélyeztett terhesség pontozási rendszere | |||
| Tíz vagy annál több pont fokozott kockázatot jelent. | |||
| Rizikófaktorok | Pontérték | Rizikófaktorok | Pontérték |
| Teherbe esés előtt | Teherbe esés előtt (folytatás) | ||
| Az anya sajátosságai | Betegségek | ||
| fkz anya 35 éves vagy idősebb, illetve 15 éves vagy fiatalabb korú | 5 | Régóta fennálló (krónikus) magas vérnyomás | 10 |
| Az anya testsúlya 45 kilogrammnál kevesebb vagy 90 kilogrammnál | 5 | Mérsékelten súlyos és súlyos vesebetegség | 10 |
| több | Súlyos szívbetegség | 10 | |
| Korábbi terhességek eseményei | Inzulin-függő diabétesz | 10 | |
| Halva született gyermek | 10 | Sarlósejtes vérszegénység | 10 |
| Újszülöttkori halál | 10 | Kóros Pap-teszt eredmény | 10 |
| Koraszülés | 10 | Mérsékelt fokú szívbetegség | 5 |
| Terhességi korhoz képest kis súlyú újszülött (a terhességi hetek száma alapján vártnál kisebb súly) Magzati vérátömlesztés hemolítikus betegség miatt | 10 | Pajzsmirigy-betegség | 5 |
| Korábbi tuberkulózis | 5 | ||
| 10 | Tüdőbetegség, például asztma | 5 | |
| Vérvizsgálattal kimutatott szifilisz vagy humán immundeficiencia vírusfertőzés | 5 | ||
| Túlhordás (42 hétnél tovább) | 10 | ||
| Ismételt vetélések | 5 | Korábbi húgyhólyaggyulladás | 1 |
| Nagy újszülött (4,5 kilogramm fölötti testsúllyal) | 5 | ||
| Családban előforduló cukorbetegség | |||
| Hat vagy annál több kihordott terhesség | 5 | ||
| Terhesség alatt | |||
| Korábbi eklampszia a kortörténetben (görcsök a terhesség alatt) Császármetszés | 5
5 |
Különböző anyagok és fertőzések hatása
Kábítószerhasználat és 5 alkoholfogyasztás |
|
| Az anya epilepsziája vagy szélütése | 5 | Vírusos megbetegedés, például rubeola | |
| Korábbi preeklampszia a kortörténetben (terhesség alatti magas vérnyomás, fehérje a vizeletben és folyadékvisszatartás) | 1 | Influenza (súlyos) Dohányzás | 5
1 |
| Szövődmények | |||
| Korábbi gyermek születési rendellenessége | 1 | Mérsékelten súlyos és súlyos preeklampszia | 10 |
| Strukturális elváltozások | Enyhe preeklampszia | 5 | |
| Kettős méh | 10 | Vesefertőzés | 5 |
| Gyenge méhnyak (méhnyak-elégtelenség) | 10 | Diétával karbantartott terhességi cukorbetegség
(gesztáclós diabétesz) |
5 |
| Szűk medence | 5 | ||
| (folytatás a következő oldalon) | |||
Veszélyeztett terhesség
1147
| A veszélyeztett terhesség pontozási rendszere | |||
| Tíz vagy annál több pont fokozott kockázatot jelent. | |||
| Rizikófaktorok | Pontérték | Rizikófaktorok | Pontérték |
| Terhesség alatt (folytatás) | Terhesség alatt (folytatás) | ||
| Szövődmények (folytatás)
Súlyos vérszegénység |
5 | Terhességi komplikációk (folytatás)
Gyors szülés (3 óránál rövidebb 5 |
|
| Húgyhólyagfertőzés | 1 | vajúdás) | |
| Enyhe vérszegénység | 1 | Császármetszés | 5 |
| Terhességi komplikációk
Az ánya részéről: A méhlepény rendellenes. elhelyezkedése (placenta prévia) Korai lepényleválás |
10
10 |
Orvost javallatra megindított szülés Kívánságra megindított szülés
A gyermek részéről: Meconlummal színezett (sötétzöld) magzatvíz |
5
1 |
| (abrupció piacenté) | Rendellenes helyzet szüléskor | 10 | |
| Túl sok vagy túl kevés magzatvíz | 10 | (például farfekvés) | |
| Méhlepénygyulladás | 10 | Asszisztált farfekvéses szülés | 10 |
| Méhrepedés | 10 | Többes terhesség (különösen hármas- vagy többesikrek esetén) Lassú vagy nagyon gyors szívverés | 10 |
| Túlhordás (42 hétnél tovább vagy a kelleténél 2 héttel tovább kitolódott szülés) – | 10 | 10 | |
| Rh-szenzitizáció a magzat vérétől Pecsételő hüvelyi vérzés | 5
5 |
A magzat előtt elhelyezkedő (előreesett) köldökzsinór. | ia |
| 2,5 kilogrammnál kisebb születési súly | 10 | ||
| Koraszülés * | 5 | ||
| A szülés előtt több mint 12 órával bekövetkező burokrepedés (magzartviz-elfolyás) | |||
| 5 | Meconiummal enyhén színezett magzatvíz (világoszöld) | 5 ‘ | |
| A méhnyak tágulása leáll | 5 | Fogó vagy vákuumszívó alkalmazása a szülésnél | 5 |
| 20 óránál hosszabb vajúdás | 5 | Farfekvéses szülés részleges asszisztálással vagy anélkül | 5 |
| 2 óránál hosszabb kitolási szakasz | 5 | ||
| Az anya általános érzéstelenítése (altatása) a szülés alatt | 5 | ||
gyermeke kisebb lesz annál, mint amilyennek a terhességi kor alapján várnák (a terhességi korhoz képest kis súlyú). Ha a terhesség alatt 7-8 kilogrammnál kevesebbel gyarapodik egy ilyen nő, akkor a kis súlyú gyermek születésének esélye majdnem 30%-ra nő. Ezzel ellentétben az elhízott nők gyakrabban szülnek nagyon nagy gyermeket, az elhízottság növeli a terhes
ség alatt a cukorbetegség és a magas vérnyomás kialakulásának veszélyét.
A 150 centiméternél alacsonyabb nőknek gyakran kisebb a medenceméretük is. A szokásosnál fokozottabb annak a kockázata, hogy az ilyen nőnek koraszülése lesz, vagy hogy abnormálisán kicsi (növekedésben retardált), méhen belüli fejlődésében visszamaradt gyermeke születik.
1148
Nőgyógyászati egészségügyi kérdések
Kis súlyú újszülöttek
- Koraszülött a baba, ha a 37. terhességi hét előtt megszületik
- Kis születési súlyú a baba, ha születésekor 2,5 kilogrammnál kevesebbet nyom
- Terhességi korhoz képest kicsi a baba, ha a terhességi hetek számához képest szokatlanul kicsi. Ez a kifejezés a testsúlyra vonatkozik, nem a test hosszára.
- Növekedésben retardált a baba, ha a méhen belüli növekedése visszamaradt. Ez a kifejezés testhosszra és testsúlyra is vonatkozik. Egy baba lehet növekedésben retardált, terhességi korhoz képest kicsi vagy mindkettő egyszerre.
Ha a nőnek korábban három egymást követő alkalommal az első 3 terhességi hónapban vetélése volt, akkor 35% esélye van egy következő vetélésre vagy koraszülésre. Valószínűbb a vetélés akkor is, ha az asszony korábban a negyedik és nyolcadik terhességi hónap között halott gyermeket szült, vagy korábbi terhessége koraszüléssel végződött. Mielőtt ismét megpróbál teherbe esni, helyes, ha az elvetélt asszony kivizsgáltatja magát kromoszomális vagy hormonális rendellenességek, a méh és a méhnyak strukturális rendellenessége, kötőszöveti betegségek, például lupusz, vagy a magzat ellen irányuló immunreakció, leggyakrabban Rh-inkompatibilitás irányában. Ha megtalálják a vetélést okozó elváltozást, annak kezelése is lehetséges.
A halva születés vagy az újszülöttkori halál hátterében a magzat kromoszóma-rendellenessége állhat, vagy az anya cukorbetegsége, hosszú ideje fennálló (krónikus) vese- vagy érbetegsége, magas vérnyomása, kábítószerfogyasztása, illetve kötőszöveti betegsége, például lupusza lehet a sikertelen terhesség oka.
A korábbi koraszülések számával arányos mértékben fokozott a további terhességekben a koraszülés kockázata. Ha az anya korábbi gyermeke 1500 gramm alatti volt, akkor 50% valószínűséggel koraszülött lesz a következő gyermeke is. Ha az asszony előző gyermekének méhen belüli fejlődése visszamaradt (növekedésben retardált volt), akkor elképzelhető, hogy ez a következő gyermekük esetében is előfordul. A nőt ilyenkor kivizsgálják olyan tényezők irányában, amelyek a magzat növekedését gátolhatják, mint például a magas vérnyomás, a vesebetegség, a nem megfelelő testsúlygyarapodás, a fertőzés, a dohányzás és a túlzott alkoholfogyasztás.
Ha a gyermekének születési súlya a 4,5 kilogrammot meghaladja, akkor elképzelhető, hogy az anyának cukorbetegsége van. A A vetélés és a nő vagy magzata halálának kockázata fokozott abban az esetben, ha a nő a terhesség alatt cukorbeteg. A terhes asszonyokon a terhesség 20. és 28. hete között szűrővizsgálatot (vér- cukorszint-mérést) végeznek, mellyel a diabétesz felfedezhető.
A hatszor vagy többször szült nőknek nagyobb valószínűséggel lesz fájásgyengesége a szülés alatt és vérzése a szülés után, mert méhizomzatuk elgyengült. Szintén nagyobb a gyors lezajlású szülés valószínűsége is, ami a súlyos hüvelyi vérzés kockázatát növeli. Ezenkívül gyakrabban fordul elő náluk placenta previa (a méh alsó részében, abnormálisán tapadó méhlepény). Ez az állapot vérzéshez vezethet, és császármetszést tehet szükségessé, mivel a méhlepény elzáija a méhnyakat.
Ha az asszony korábbi gyermekének hemolítikus (vörösvértest-széteséssel járó)® betegsége volt, akkor a következő gyermek is érintett lehet ugyanebben, és az előző gyermek betegségének súlyossága utalhat a következő gyermekére. Ez a betegség akkor jelentkezhet, ha Rh-negatív vércsoportú anya Rh-pozitív vércsoportú magzatot hordoz magában (Rh inkompatibilitás) és az anya a magzat vörösvértestjei ellen antitesteket termel (szenzitizáció), ezek az antitestek ugyanis elroncsolják a magzat vörösvértestjeit. Ilyenkor mindkét szülő vérét megvizsgálják. Ha az apa mindkét génje Rh-pozitív vért kódol, akkor minden gyermeke Rh- pozitív vércsoportú lesz, ha csak az egyik génje kódol Rh-pozitív vércsoportot, akkor a gyermeknek 50% esélye van az Rh-pozitivitásra. Ez az információ hasznos lehet az orvosok számára az anya és magzata további kezelését illetőleg. Az első Rh-pozitív vércsoportú gyermek születésekor még rendszerint nincs probléma, de a szülés folyamán az anya és a magzat vére keveredik, és emiatt az anya Rh-antitesteket kezd termelni. Az ezután születendő további gyermekek ennek követ-
▲ lásd az 1163. oldalt
■ lásd az 1211. oldalon lévő táblázatot
Veszélyeztett terhesség
1149
keztében veszélyeztetettek. Legtöbbször azonban Rh- negatív vércsoportú anya Rh-pozitív gyermekének születésekor az anyának Rho(D) immunglobulint adnak be, ami elpusztítja az Rh-antitesteket. Következésképp az újszülöttek hemolítikus betegsége ritka jelenség.
Ha a nőnek korábban preeklampsziája vagy eklamp- sziája volt, akkor ez gyakran újra előfordul, különösen, ha a nő nem terhes állapotában krónikus magas vérnyomás-betegségben szenved.
Ha a nő korábbi gyermeke genetikai vagy születési rendellenességgel született, akkor újabb terhesség vállalása előtt ajánlott a gyermek – adott esetben a halva született gyermek – és mindkét szülő genetikai kivizsgálása. Ha a nő újból teherbe esik, akkor ultrahangvizsgálat, korionboholy-mintavétel és amniocentézis segítségével próbálják a hibát meghatározni, annak tisztázására, hogy várható-e a rendellenesség ismételt előfordulása, a
Növelhetik a vetélés és koraszülés esélyét a nő szaporító szerveinek strukturális elváltozásai is, mint például a kettős méh és a gyenge méhnyak, amely nem képes a fejlődő magzat súlyát megtartani (méhnyak-elégtelenség). Ezen hibák felderítéséhez diagnosztikus sebészeti beavatkozásra, ultrahangvizsgálatra vagy röntgenfelvételre lehet szükség. Ha az asszony többször egymás után elvetél, akkor a következő teherbe esés előtt elvégzik ezeket a vizsgálatokat.
A méh miómája (nem rákos daganata) miatt, mely idősebb nőkben gyakrabban fordul elő, emelkedett lehet a koraszülés, a szülési komplikáció, az ismételt vetélés és a magzat vagy a méhlepény (placenta previa) rendellenes elhelyezkedésének a kockázata.
A terhes asszony bizonyos egészségi állapota veszélyeztetheti az anyát és magzatát. A legfontosabb tényezők közé tartoznak a krónikus magas vérnyomás, a vesebetegség, a cukorbetegség, a súlyos szívbetegség, a sarlósejtes vérszegénység, a pajzsmirigybetegség, a szisztémás lupusz eritematózus (lupusz) és a véralvadás zavarai. ■
Ha az anya vagy az apa családjában szellemi fogyatékosság vagy egyéb öröklődő rendellenesség fordult elő, akkor a születendő gyermekben is nagyobb esély- lyel jelentkezhet hasonló betegség. Egyes családokban kifejezett hajlam mutatkozik az ikerterhességre.
Rizikófaktorok a terhesség alatt
Az alacsony kockázati csoportba tartozó nőkben beállhat olyan változás, amely miatt a kockázat fokozódik. Néha teratogének (születési rendellenességet okozó anyagok), például sugárzás, egyes vegyszerek, gyógyszerek hatásának vagy fertőzésnek van kitéve, illetve a terhességgel kapcsolatos egészségi állapotváltozás vagy szövődmény jelentkezhet.
A következő anyagok terhesség alatt szedve születési rendellenességet okozhatnak: alkohol, fenitoin, a fól- sav hatását gátló gyógyszerek (mint a triamterén és a trimetoprim), lítium, sztreptomicin, tetraciklin, talido- mid és warfarin.* Egyes fertőzések is születési rendellenességet okozhatnak, például a herpesz szimplex, a vírusos májgyulladás (hepatitisz), az influenza, a mumpsz, a rubeola, a bárányhimlő (varicella), a szifilisz, a liszteriózis, a toxoplazmózis és a coxsackie-, valamint a citomegalovírus-fertőzés. A terhesség elején az asszonyt megkérdezik, használta-e valamelyik szert az előbb felsoroltak közül, vagy szenvedett-e a fenti fertőzések valamelyikében a teherbe esése óta. Különösen fontos tudni, miképp befolyásolja a magzat egészségét és fejlődését a cigarettázás, az alkoholfogyasztás és a kábítószerélvezet.
A cigarettázás a terhes nők leggyakoribb szenvedélybetegsége az Egyesült Államokban. A dohányzás egészségkárosító hatásáról felvilágosító kampány ellenére az elmúlt 20 évben csak kis mértékben csökkent a dohányzó vagy dohányossal együtt élő felnőtt nők száma, az erős dohányos nők száma pedig nőtt. A tizenéves lányok körében jelentős teret nyert a dohányzás, és körükben gyakoribb, mint a tizenéves fiúk között.
A dohányos nők mindössze 20%-a tartózkodik a ci- garettázástól a terhessége alatt, pedig a dohányzás mind az anyára, mind a magzatra káros. A terhesség alatti dohányzás magzaton megnyilvánuló hatásai közül a születési súly csökkenése jelentkezik legkonzek- vensebben: minél többet dohányzik az anya a terhesség alatt, annál kevesebbet nyom majd születésekor a gyer-
▲ lásd az 1129. oldalt
■ lásd az 1160. oldalt
★ lásd az 1167. oldalt
1150
Nőgyógyászati egészségügyi kérdések
meke. Régi dohányosban ez a hatás még nagyobb mértékben megnyilvánul, az ő gyermekei nagyobb valószínűséggel lesznek kis súlyúak és kis testhosszúak. A dohányzó terheseknél gyakoribb a méhlepény-rendellenesség, az idő előtti burokrepedés, a koraszülés és a méh fertőződése. A nem dohányzó terhes asszonyok is kerüljék a mások füstjének belégzését, mert ez ugyanúgy árthat a magzatnak.
A dohányosok gyermekei között a nem dohányzókénál gyakrabban fordul elő szív-, agy- vagy arcfejlődési rendellenesség. Úgy tűnik, az anya dohányzása növeli a hirtelen csecsemőhalál valószínűségét. Ezen túlmenően, a dohányos anyák gyermekei mérhető elmaradást mutatnak a testi növekedésben, értelmi fejlődésben és viselkedésben. Ezen hatásokat a szénmonoxid- nak tulajdonítják, amely csökkenti a szervezet oxigénellátását, és a nikotinnak, ami a méhlepényt és a méhet ellátó ereket összehúzó hormonok elválasztását serkenti.
A születési rendellenességek legfőbb oka az alkoholfogyasztás. A terhesség alatti alkoholfogyasztás egyik legkomolyabb következménye, a magzati alkohol szindróma 1000 élveszületés között mintegy 2,2 esetben fordul elő. Ezt a tünetegyüttest a születés előtt vagy után növekedésbeli elmaradás, arcfejlődési hibák, a kis méretű fej (mikrokefália valószínűleg az agy alul- fejlettsége következtében) és a viselkedés fejlődési zavarai alkotják. A szellemi visszamaradottságot minden egyéb oknál gyakrabban a magzati alkohol szindróma okozza. A Folytatva a sort, az alkohol okozta károsodások széles skálája magába foglalja még az elvetéléstől és koraszüléstől a csecsemő vagy a fejlődő gyermek számos magatartászavaráig, például az antiszociális viselkedésig és a figyelem zavaráig terjedő sokfajta problémát is. Ezek a károsodások akkor is fennállhatnak, ha a gyermeknek nincs nyilvánvaló születési rendellenessége.
Ha a nő bármilyen formában alkoholt fogyaszt a terhessége alatt, különösen ha erős iszákos, az elvetélés veszélye a duplájára nő. A terhesség alatt alkoholt fogyasztó nők gyermekei általában a normális testsúlynál kevesebbet nyomnak. Az alkoholhatásnak kitett újszülöttek átlagos súlya 2 kilogramm, miközben a többi újszülötté 3,5 kilogramm.
Terhes nők között egyre gyakoribb a kábítószerélvezet és -függőség. Az Egyesült Államokban több
▲ lásd az 1214. oldalt
■ lásd az 1214. oldalt
mint ötmillió ember használ rendszeresen marihuánát vagy kokaint, s közöttük sok a termékeny korú nő.
Egy olcsó és érzékeny laboratóriumi vizsgálattal, melyet kromatográfiának hívnak, a nő vizeletéből kimutatható a heroin, a morfin, az amfetaminok, a barbiturátok, a kodein, a kokain, a marihuána, a métádon és a fenotiazinok. Akik injekcióban adják be maguknak a drogot, azoknál nagyobb a veszélye a vérszegénységnek, a vér elfertőződésének (bakteriémia), a szívbillentyű-gyulladásnak (endokarditisz), bőrtályog-képződés- nek, hepatitisznek, vénagyulladásnak, tüdőgyulladásnak, tetanusznak és a szexuális úton terjedő betegségeknek, például az AIDS-nek. Az AIDS-es csecsemők mintegy 75%-a intravénás kábítószerélvező vagy prostituált anyától született. Ezeknél a csecsemőknél a többi nemi úton terjedő betegség, a hepatitisz és a fertőzések kockázata is nagyobb. Nagyobb valószínűséggel maradnak el a méhen belüli fejlődésben, vagy lesznek koraszülöttek.
A várandós nők mintegy 14%-a használ valamilyen mennyiségben marihuánát az USA-ban. Ennek fő alkotórésze, a tetrahidrokannabinol átjut a méhlepényen és így a magzatra is hatással lehet. Arra nincs bizonyíték, hogy a marihuána születési rendellenességet vagy lassabb méhen belüli fejlődést okozna, de egyes tanulmányok szerint a masszív használat kapcsolatban áll a csecsemők magatartászavarával.
A terhesség alatti kokainélvezet súlyos veszélyt jelent anyára és magzatra egyaránt, ráadásul a kokainisták legtöbbje más kábítószert is használ, ami komplikálja a problémát. A kokain serkenti a központi idegrendszert, helyi érzéstelenítőként viselkedik és összehúzza a véredényeket. Az összehúzott vérerekben néha annyira csökken a véráramlás, hogy a magzat nem jut elég oxigénhez. A magzat elégtelen vér- és oxigénellátása több szerv fejlődését befolyásolhatja, és rendszerint a csontok hibájával és rendellenesen szűk bélszakasz kialakulásával jár. A kokaint használók kisgyermekeiben idegrendszeri és magatartási problémák jelentkezhetnek, ezek megnyilvánulási formája lehet hiperaktivitás, befolyásolhatatlan remegés és alapvető tanulási nehézség. Ezek akár 5 éves korig, sőt néha később is tapasztalhatóak. ■
Ha a terhes asszonynak hirtelen magasra ugrik a vérnyomása, korai lepényleválás (abrupció piacenté) miatt vérezni kezd, vagy megmagyarázatlan okból halva születik a gyermeke, legtöbbször kokaintesztet végeznek a vizeletéből. A terhesség alatt kokaint használó nők körülbelül 31%-ában fordul elő koraszülés, 19%-ának növekedésben elmaradt gyermeke születik és 15%-uknak van idő előtti méhlepényleválása. Ha a terhesség első 3 hónapja után az asszony felhagy a ko-
Veszélyeztett terhesség
1151
kain használatával, a korai lepényleválás veszélye továbbra is fokozott marad, de a magzat fejlődése valószínűleg normálisan zajlik majd.
Az anya betegsége mint kockázati tényező
Ha a nő magas vérnyomását a terhessége kapcsán fedezik fel, akkor nem könnyű megállapítani, hogy a terhesség vagy más egyéb ok áll-e a háttérben. A terhesség alatt problémát jelent a magas vérnyomás kezelése: az anya szempontjából hasznos, de figyelembe kell venni a kezelés esetleges káros hatását a magzatra. Előrehaladott terhességben azonban a magas vérnyomás az anyát és magzatát egyaránt fenyegetheti, és azonnal kezelni kell.
Ha a terhes asszonynak egy korábbi alkalommal húgyhólyagfertőzése volt, akkor a terhesség korai szakaszában megvizsgálnak egy vizeletmintát. Ha baktériumokat mutatnak ki, akkor az orvos antibiotikumotA rendel, s ezzel megpróbálja megelőzni a vesék gyulladását, ami koraszüléshez és idő előtti burokrepedéshez vezethet.
A terhesség alatti bakteriális hüvelyfertőzések is koraszüléshez vagy idő előtti burokrepedéshez vezethetnek. Ha a fertőzést antibiotikummal kezelik, csökken e szövődmények veszélye.
A terhesség első 3 hónapjában fellépő lázas betegség (mely 39,5 °C feletti lázat okoz) fokozza a spontán vetélés és a gyermekben kialakuló idegrendszeri rendellenesség valószínűségét. Előrehaladottabb terhességben a láz a koraszülés valószínűségét növeli.
A terhesség során elvégzett sürgős műtétek is fokozzák a koraszülés kockázatát. A terhességben a hasüreg természetes változásai miatt nehéz diagnosztizálni egyes kórképeket, például a vakbélgyulladást (appen- dicitiszt), az epeköves rohamot és a bélelzáródást. Mire a kórképet felismerik, gyakran már súlyos állapotot idéz elő, s ez a nő megbetegedésének és halálának kockázatát fokozza.
Rh-inkompatibilitás: Az anya és a magzat vércsoportja bizonyos esetekben inkompatibilis (összeférhetetlen). A leggyakoribb állapot az Rh-inkompatibilitás, ■ ami az újszülött hemolítikus betegségét okozhatja. Ez a betegség csak akkor jelentkezik, ha egy Rh- negatív vércsoportú anya és egy Rh-pozitív vércsoportú apa gyermeke Rh-pozitív, és az anya antitesteket termel a magzat vére ellen. Ha a várandós asszony Rh-ne- gatív, akkor 2 havonta megvizsgálják, nincsenek-e benne a magzat vére elleni antitestek. Fokozott a veszélye ilyen antitestek termelésének Rh-pozitív magzat
esetén minden olyan vérzéssel járó esemény után, amely során az anya és a magzat vére keveredhetett, például amniocentézist vagy korionboholy-mintavételt követően és a szülés utáni 72 órában. Ilyen esetekben, és a 28. terhességi héten, az anya Rh0(D) immunglobulint kap, amely összekapcsolódik az említett antitestekkel és ezáltal elpusztítja őket.
Vérzés: Az utolsó 3 terhességi hónapban a vérzés leggyakoribb okai a méhlepény rendellenes elhelyezkedése, a méhlepény idő előtti leválása a méhfalról és a hüvely vagy a méhnyak betegsége, például gyulladása. Minden olyan nőt, aki ebben az időszakban vérzik, a magzat elvesztése és a vajúdás vagy szülés alatti erős vérzés (hemorrágia) vagy halál veszélye fenyegeti. A vérzés okának kiderítésére ultrahangvizsgálat, a méhnyak vizsgálata és a Papanicolaou (Pap) -teszt szolgál.
A magzatvíz rendellenességei: Ha a magzatot körülvevő magzatvíz túl sok, akkor feszíti a méh falát és nyomást gyakorol az anya rekeszére. Ez a szövődmény az anyában súlyos légzési nehézséget vagy koraszülést okozhat. A túlzott mennyiségű magzatvíz kialakulásának hátterében több tényező állhat, például az anya kezeletlen cukorbetegsége, több magzat jelenléte (többes terhesség), az anya és a magzat vércsoportjának inkompatibilitása, vagy a magzat veleszületett rendellenessége, különösen az nyelőcső-elzáródás és az idegrendszeri kórképek. Az esetek mintegy felében az ok ismeretlen. A magzatvíz mennyisége rendszerint túl kevés, ha a magzat vizeletelvezető rendszere veleszületetten rendellenes, ha növekedésben visszamaradt vagy meghalt.
Koraszülés: A koraszülés gyakoribb a következő állapotokban: az anya méhének vagy méhnyakának szerkezeti elváltozása esetén, vérzés felléptekor, túlzott szellemi vagy testi igénybevétel során, többes terhességben vagy a méhen végzett korábbi műtét következtében. A koraszülés gyakrabban jelentkezik a magzat rendellenes fekvése, például farfekvése esetén, ha a méhlepény túl korán leválik a méh faláról, ha az anyának magas a vérnyomása, vagy ha a magzatot túl sok magzatvíz veszi körül. Koraszülést okozhat a tüdőgyulladás, a vesegyulladás és a vakbélgyulladás (appendicitis) is. A koraszülő asszonyok mintegy 30%- ában a méh fertőzéses eredetű gyulladása áll fenn, bár
A lásd az 1170. oldalt
■ lásd az 1155. oldalt
1152
Nőgyógyászati egészségügyi kérdések
a magzatburok nem repedt meg. Még nem bizonyítót, hogy ezeken az asszonyokon segít-e az antibiotikumkezelés.
Többes terhesség (ikerterhesség): Ha a méhben egynél több magzat van, akkor gyakoribb a veleszületett rendellenesség vagy a vajúdás és a szülés alatti problémák előfordulása.
Túlhordás: A 42 hétnél tovább tartó (túlhordott) terhességben a gyermek halála háromszor gyakrabban következik be, mint normális ideig tartó terhességben. Elektronikus szívmonitorozással és ultrahangvizsgálattal követik ilyenkor nyomon a magzat állapotának alakulását.

A legtöbb terhesség eseménytelenül zajlik le, a szövődmények (komplikációk) többsége pedig kezelhető. A komplikációk közé tartozik a spontán vetélés, a méhen kívüli terhesség, a vérszegénység, az Rh-inkom- patibilitás, a méhlepény rendellenességei, erős hányás, preeklampszia és eklampszia, bőrkiütés, koraszülés és idő előtti burokrepedés. ▲ A legtöbb nő a vetélést követően képes lesz egy következő terhesség sikeres kihordására.
Spontán vetélés és halvaszülés
A vetélés (spontán abortusz) a magzat elvesztése természetes okokból a 20. terhességi hét előtt. A halvaszülés a magzat elvesztése természetes okokból a 20. terhességi hét után.
Az abortusz kifejezést az orvosok a spontán vetélés és a terhesség orvosi befejezése (művi abortusz) szinonimájaként is használják.
A megszületése után spontán légző vagy szívveréssel rendelkező gyermek élve születettnek számít a terhesség bármely szakaszában. Ha ezután meghal, akkor azt újszülöttkori (neonatális) halálozásnak tekintik.
A terhes asszonyok mintegy 20- 30%-a tapasztal némi vérzést vagy görcsöket a terhesség első 20 hetében. Az ilyen esetek körülbelül fele végződik vetéléssel.
A vetélések mintegy 85%-a az első 12 terhességi héten következik be; hátterükben rendszerint a magzat
▲ lásd az 1178. oldalt
■ lásd az 1128. oldalt
rendellenessége áll. A fennmaradó 15% a 13. és a 20. hét között történik, ezek mintegy kétharmadában az anyában rejlik az ok, egyharmadának oka ismeretlen. Számos tanulmány tanulsága szerint az anya érzelmi zaklatottsága nem áll kapcsolatban a vetéléssel.
A vetélést megelőzően az asszonynak általában pecsételő vagy nagyobb mennyiségű vérzése és hüvelyi folyása van. A méh összehúzódik, ami görcsöket okoz. Ha a vetélés folytatódik, akkor a vérzés, a folyás és a görcsök súlyosabbá válnak. Végül a méh tartalma részben vagy egészben kiürül.
A vetélés korai fázisában ultrahangvizsgálattal megállapítható, hogy a magzat életben van-e még. Ez a vizsgálat és további egyéb vizsgálatok alkalmasak a vetélés után annak megállapítására, hogy a teljes méh- tartalom kiürült-e.
Ha a méh tartalma teljes egészében kiürült (befejezett vetélés), kezelésre nincs szükség. Ha a méhtarta- lomnak csak egy része ürült ki (befejezetlen vetélés), vákuumaspirációvalB kell kiüríteni a méhet.
Ha a magzat elhal, de a méhben marad (abbamaradt vetélés), akkor az orvosnak kell eltávolítania a magzatot és a méhlepényt, legtöbbször vákuumaspirációval. Késői abbamaradt vetélésben a méhet összehúzó és a méhtartalom kiürítését serkentő gyógyszer, például oxitocin használatos.
Ha az első 20 terhességi hét során vérzés vagy görcsök lépnek fel (fenyegető vetélés), akkor ágynyugalom javasolt, mert az sokszor csökkenti ezeket a tüneteket. Ha megvalósítható, a nő ne dolgozzon és otthon se legyen talpon. A közösülés kerülendő, bár még nem
Terhességi szövődmények
1153
bizonyították be teljesen, hogy köze lenne a vetéléshez. Hormonokat nem szoktak alkalmazni, mert szinte kivétel nélkül hatástalanok és fejlődési rendellenességet okozhatnak, például szivhibát vagy a szaporítószervek defektusát. A dietilstilbösztrol (DES) nevű szintetikus hormonnak ebben a fejlődési stádiumban kitett leánymagzatban például később hüvelyrák alakulhat ki.
Fenyegető vetélés alakulhat ki, ha a méhnyak a gyenge kötőszövete miatt túl korán megnyílik. A méhnyak nyílását néha műtéttel zárni lehet (cerclage) öltések (varrat) segítségével, melyeket csak közvetlenül a szülés előtt szednek ki.
A szeptikus vetélés roppant veszélyes fertőzés. A méhtartalmat haladéktalanul el kell távolítani, a fertőzést pedig nagy dózisú antibiotikummal kezelni kell.
Méhen kívüli (ektópiás) terhességnek nevezik, ha a magzat a méhen kívül – a méhkürtben, a méhnyakcsatornában vagy a kismedence, illetve a has üregében -fejlődik.
Normális esetben az egyik petefészekből kilökődő petesejt besodródik a petevezető (méhkürt)A nyílásába. A vezetőn belül a kürtöt borító finom, szőrszerű csillók továbbítják; így éri el a méhet néhány nap alatt. Általában a pete a petevezetőben termékenyül meg, de a méhfalba ágyazódik be. Ha azonban a méhkürt elzáródott – például egy korábbi fertőzéses gyulladás következtében -, a pete mozgása lassú lehet, sőt le is állhat. A megtermékenyített pete néha nem ér el a méhig, s ilyenkor méhen kívüli terhesség lehet a következmény.
Minden 100-200 terhességből egy a méhen kívüli terhesség. Nem teljesen tisztázott okok miatt egyre gyakrabban fordul elő. A méhen kívüli terhesség valószínűségét növeli, ha az asszonynak petevezető-rend- ellenessége van, korábban már volt méhen kívüli terhessége, magzatként dietilstilbösztrol hatásának volt kitéve, vagy tökéletlen a petevezető-ligatura (a petevezető átvágásával vagy lekötésével járó sterilizáló eljárás) eredménye. A méhen kívüli terhesség fehér bőrű asszonyokban ritkább, mint más rasszba tartozó nők esetében. Fokozott a méhen kívüli terhesség veszélye abban a ritka esetben is, ha a nő a felhelyezett méhen belüli fogamzásgátló eszköz (IUD) ellenére esik teherbe.
A méhen kívüli terhesség általában valamelyik petevezetőben keletkezik (kürtterhesség). Ritkábban előfordul más helyeken is, például a méhnyakcsatomában, a petefészekben, a kismedence vagy a has üregében. A méhen kívüli terhesség életveszélyes és a lehető legrö-
A magzat elvesztése a 12. terhességi hét előtt.
Késői (középidős)
A magzat elvesztése a 12. és 20. terhességi hét között.
Spontán
A magzat elvesztése természetes úton.
A terhesség befejezése orvosilag.
Terápiás
A magzat eltávolítása az anya életének megmentése vagy egészségének megőrzése céljából.
Fenyegető
Az első 20 terhességi hét során jelentkező vérzés vagy görcsölés. ami a magzat veszélyeztetettségére utal.
Elkerülhetetlen
Tűrhetetlen fájdalom vagy vérzés a méhnyak megnyílásával, ami azt jelzi, hogy a terhes asszony a magzatot el fogja veszíteni.
Befejezetlen
A méhtartalomnak csak egy része távozik vagy megreped a magzatburok.
Befejezett
A teljes méhtartaiom kiürül.
Habltuális
Három vagy több egymást követő vetélés.
Abbamaradt
Halott magzat visszatartása a méhben 4 hétig vagy ennél tovább.
Szeptikus
A méhtartaiom fertőződése az abortusz előtt, alatt vagy utána.
videbb időn belül befejezendő. Az Egyesült Államokban minden 826 méhen kívüli terhes asszony közül 1 belehal a szövődményekbe.
▲ lásd az 1137. oldalon lévő ábrát
1154
Nőgyógyászati egészségügyi kérdések
Anyai állapotok, melyek vetélést válthatnak ki
Rendellenes méh
Gyenge (elégtelen) méhnyak, ami a méh megnagyobbodása következtében kinyílhat
Hipotireózis
Diabétesz
Fertőzés, például citomegalovírus-fertőzés vagy rubeola
Kokainhasználat, különösen crack formájában
Hiányos táplálkozás
A méhen kívüli terhesség jelei közé tartozik a pecsételő vérzés és a görcsölés, különösen ha elmaradt menstruációt követ ilyen panasz. Ezek a tünetek azért jelentkeznek, mert a magzat elhalását követően a méhnyálkahártya ugyanúgy leválik, mint normális menstruációkor.
Ha a magzat korai stádiumban hal el, akkor a petevezető nem károsodik. Ha azonban a magzat tovább növekedik, akkor megrepesztheti a petevezető falát, ami vérzést okoz. Ha a vérzés fokozatos, akkor fájdalmat és időnként a meggyűlő vér miatt nyomó jellegű alhasi fájdalmat okozhat. Ha a vérzés hirtelen lép fel, akkor a vérnyomás nagy mértékű csökkenését váltja ki, és akár sokkot is okozhat. Legjellemzőbb esetben a nő a 6-8. terhességi hét táján hirtelen erős fájdalmat érez, majd elveszti eszméletét. Az ilyen tünetek rendszerint a petevezető megrepedése okozta masszív hasüregi vérzésre utalnak.
Méhen kívüli terhességben a magzat néha részben az egyik petevezetőben, részben a méhben található. Ilyenkor is gyakori a pecsételő vérzés és a görcsölés. Ebben az elhelyezkedésben a magzatnak több helye van a növekedéshez, s emiatt a méhen kívüli terhesség megrepedése is később, általában a 12. és 16. terhességi hét között következik be. Ilyenkor a repedés katasztrofális következménnyel járhat, halálozási rátája is magasabb.
A méhen kívüli terhesség gyanúja akkor merül fel, ha a nő vér- és vizelettesztje terhességet mutat, de mé- he kisebb méretű, mint amekkorát a terhességi kor
alapján várni lehet. Ultrahangvizsgálattal esetenként látható, hogy a méh üres, és hogy a medence vagy a has üregében vér található. Ilyenkor az orvos laparoszkópot (a hason ejtett apró metszésen át bevezetett száloptikás csövet) használ a méhen kívüli terhesség közvetlen megtekintésére.
A kórisme megerősítéséhez az orvos néha a hüvelyfalon keresztül tűt szúr a medence üregébe és mintát vesz az ott felhalmozódott vérből, amely a méhen kívüli terhességből származik – ezt az eljárást Douglas- punkciónak hívják. A vénából vagy artériából vett vérrel ellentétben ez a vér nem alvad meg.
A méhen kívüli terhességet általában műtéttel el kell távolítani. Ha a petevezetőben helyezkedik el, akkor a sebész rendszerint bemetszi a petevezetőt és eltávolítja a magzatot, valamint a méhlepényt. A petevezetőt nyitva hagyja, hogy hegszövet nélkül begyógyulhasson, mert a hegszövet jelenléte akadályozhatja a későbbi teherbeesést. Egyes ritka esetekben a petevezető már annyira roncsolt, hogy nem lehet helyreállítani, hanem el kell távolítani.
Olyan korai kürtterhességben, melyben a magzat szívhangja még nem észlelhető, műtét helyett a metotrexát nevű szer alkalmazható.
Vérszegénységnek (anémiának nevezzük az olyan állapotot, amelyben a vörösvértestek száma vagy a bennük levő hemoglobin (az oxigént szállító fehérje) mennyisége kevesebb a normálisnál. ±
A terhesség folyamán a vértérfogat megnő, úgyhogy a vörösvértest- és hemoglobin-koncentráció enyhe csökkenése (hemodilució, a vér felhígulása) normális jelenség.
Terhesség alatt több vasra van szükség, mert az asz- szonynak saját magán kívül a magzatot is el kell vele látnia (a vas a vörösvértestek képződéséhez nélkülözhetetlen). Terhességben a vérszegénység leggyakoribb fajtája a vashiányos vérszegénység, amit legtöbbször a táplálék nem elegendő vastartalma idéz elő. Hasonló típusú vérszegénység jön létre már megelőzően fennálló vashiány következtében is, melynek oka menstruációs vérzés kapcsán történő vasvesztés vagy megelőző terhesség lehet. Ritkább esetben a vérszegénység oka a fólsavhiányos (foláthiányos) étrend: a fólsav egy, a vörösvértestek termeléséhez szintén szükséges B-vita- min.
a lásd a 742. oldalt
Terhességi szövődmények
1155
A méhen kívüli terhesség lehetséges elhelyezkedése

A diagnózist vérvétellel nyert mintából állítják fel, a vörösvértestszám, a hemoglobinszint és a vaskoncentráció meghatározásával.
A vashiányból fakadó vérszegénységet vastablettával kezelik. A vaskiegészítés nem veszélyezteti a magzatot, de az anyának hasfájást és székszorulást okozhat, különösen ha nagy dózisban szedi a tablettát. Egyelőre kérdéses, hogy minden terhes nőnek érdemes-e vaspótlásban részesülnie. Ennek ellenére a legtöbb terhes nőnek ajánlják akkor is, na’a vörösvértestszá- muk és a hemoglobinszintjük megfelelő, hogy az előrehaladó terhességben mindig biztosítva legyen saját maga és magzata számára a kellő vasmennyiség. A fólsavhiányos vérszegénységet fólsavtablettával kezelik. A sarlósejtes vérszegénységben A (egy rendellenes hemoglobinnal járó betegségben) szenvedő terhes asz- szonyok kezelése vitatott, néha vérátömlesztésre van szükségük.
Az Rh-inkompatibilitás a terhes asszony és magzata Rh-vércsoportjának összeférhetetlenségét jelenti.
Az Rh-inkompatibilitás következményeként az anya antitesteket termel a gyermek vörösvértestjei ellen. Az antitestek miatt a vörösvértestek egy része megreped, ami hemolítikus betegséget, egyfajta vérszegénységet okozhat a gyermekben.
Az ember vércsoportját a vörösvértestek felszínén elhelyezkedő molekulák határozzák meg, amelyek jelzik, hogy a sejt az illető sajátja. Az Rh-vércsoport az ilyen molekulák egy részére vonatkozik. Közülük az egyik, az Rh0(D) okozza leggyakrabban az Rh-inkom- patibilitási problémákat. Ha a vörösvértesten vannak
A lásd az 1162. oldalt
1156
Nőgyógyászati egészségügyi kérdések
Rh0(D) molekulák, akkor a vér Rh-pozitív, ha nincsenek, akkor a vér Rh-negatív.
A probléma akkor jelentkezik, ha az anya vére Rh- negatív, a magzaté pedig Rh-pozitív, amit az Rh-pozitív vércsoportú apától örökölt. A magzat vére érintkezhet az anya vérével a méhlepényen keresztül; különösen a terhesség vége felé és szülés alatt van erre lehetőség. Az anya szervezete idegen anyagként kezeli a magzat vörösvértestjeit, antitesteket termel ellenük, hogy elpusztítsa őket (Rh-antitestek). Az anya antitestszintje a terhesség során egyre nőhet, és néha az antitestek bejutnak a méhlepényen át a magzatba, ahol elpusztítják a vörösvértestjei egy részét. Ennek eredményeképp hemolítikus betegség alakulhat ki a magzatban (erythroblastosis foetalis, ejtsd: eritroblasztózis fotálisz) vagy az újszülöttben (eritroblasztózis neona- torum ).± Az első terhesség során a magzatban vagy újszülöttben ritkán jelentkezik ez a probléma, mert a magzat és az anya vére között nincs jelentős érintkezés egészen a szülésig. A további terhességekben azonban az anya immunrendszere egyre érzékenyebbé válik az Rh-pozitív vérrel szemben és minden egyes terhesség során egyre korábban termel ellene antitesteket.
A vörösvértestek elpusztítása a magzat vérszegénységéhez és bilirubin (az elpusztult vörösvértestekből származó bomlástermék) vérszintjének emelkedéséhez vezet. Ha a bilirubinszint túlzottan megemelkedik, a magzat agya kárt szenvedhet.
Az Egyesült Államok fehér lakosságának 85%-a Rh-pozitív vércsoportú, és a házasságok 13%-ában a férfi vére Rh-pozitív, a nőé pedig Rh-negatív. Az ilyen párok gyermekei közül minden 27. gyermekben fejlődik ki hemolítikus betegség.
A terhesség alatt elvégzett első orvosi vizsgálat során meghatározzák a nő vércsoportját. Ha a vére Rh- negatív, az apa vércsoportját is meghatározzák. Ha az ő vére Rh-pozitív, akkor megmérik az anyában az Rh- antitestek vérszintjét.
Az anya és a magzat vére a szülés során kapcsolatba kerülhet egymással, s ennek következtében az anya szenzitizálódik és antitesteket termelhet. Ezért megelőzésképp Rh0(D) immunglobulin formájában Rh- antitestet adnak be az Rh-negatív vércsoportú anyának az Rh-pozitív vércsoportú gyermek születése utáni 72
± lásd az 1211. oldalon lévő táblázatot
B lásd az 1160. oldalt
órán belül, sőt koraszülés és vetélés esetén is. Ezzel a kezeléssel elpusztítják azokat a magzati sejteket, melyek szenzitizálhatnák (érzékennyé tehetnék) az anya immunrendszerét, s így a későbbi terhességek magzatai nem veszélyeztetettek. Az anyák mintegy I – 2%-ában azonban az injekcióval nem sikerül megakadályozni a szenzitizációt, ennek valószínűleg az az oka, hogy már a terhesség korábbi szakában megtörtént. A korai szenzitizációt az Rh-negatív anyának a 28. terhességi héten és a szülés után beadott Rh-antitest-injekcióval lehet megelőzni.
Az orvos az anya Rh-antitestjeinek változó szintjét figyelemmel kísérve előre tudja vetíteni, hogy lesz-e probléma a magzattal. Ha az anya Rh-antitestszintje a terhesség során túlzottan megemelkedik, akkor amnio- centézist végeznek. Az eljárás abból áll, hogy a bőrön át egy tűt vezetnek be a magzatot a méhben körülölelő amnionzsákba, s onnan folyadékmintát vesznek. A folyadékmintában megmérik a bilirubinszintet. Ha a szint túl magas, a magzatnak vérátömlesztést adnak. Kiegészítő vérátömlesztéseket adnak még ezután 10 14 naponta a 32-34. terhességi hétig bezárólag, amikor általában már megindítják a szülést. Az újszülött a megszületése után rendszerint még egy vagy több vérátömlesztésben részesül. Kevésbé súlyos esetben csak a születés után adnak vérátömlesztést.
Az idő előtti lepényleválás (abruptio placentae) azt jelenti, hogy a normális elhelyezkedésű méhlepény túl korán leválik a méh faláról, vagyis a leválás már a terhesség ideje alatt megtörténik, ahelyett, hogy csak a szülés után következne be.
A méhlepény leválása lehet részleges, néha csak 10-20%-os, vagy teljes. A leválás oka ismeretlen. A terhességek 0,4—3,5%-ában történik idő előtti leválás. Magas vérnyomásban, szívbetegségben, diabéteszben reumás betegségben^ és kokain használata esetén az asszonyt jobban veszélyezteti e szövődmény.
A méh a méhlepény leválásának megfelelő felszínen vérzik. A vér kijuthat a méhnyakon és a hüvelyen keresztül a külvilágba (külső vérzés) vagy megrekedhet a méhlepény mögött (rejtett vérömleny). A tünetek a leválás fokától és a vérvesztés mértékétől függenek: előfordulhat hüvelyi vérzés, hirtelen kezdődő folyamatos vagy görcsös hasi fájdalom és hasi nyomásérzékenység. A kórismét általában ultrahangvizsgálat segítségével állítják fel.
Terhességi szövődmények
1157
A méhlepény rendellenességei
Normális esetben a méhlepény a méh felső részében, szorosan a méhfalhoz rögzülve helyezkedik el. Idő előtti lepényleválás esetén a méhlepény túl korán leválik a méhfalról, méhvér- zést okozva és megfosztva a magzatot az oxigén- és tápanyagellátástól. Az ilyen állapotban lévő asszonyt kórházba fektetik és néha idő előtt
világra segítik a gyermekét. Elölfekvő lepény esetén a méhlepény a méhnyak fölött vagy annak közelében, a méh alsó részében helyezkedik el. Egyik tünete lehet a terhesség késői szakaszában kezdődő fájdalmatlan vérzés, ami egyre erősbödik. A gyermeket legtöbbször császármetszéssel emelik ki.

A leválás miatt romlik a magzat oxigén- és tápanyagellátása, s akár a magzat halála is bekövetkezhet. Az asszonyban fellépő szövődmények közé tartozik az esetleg nagyfokú vérveszteség, a testszerte jelentkező véralvadás az erekben (disszeminált intravaszkuláris koaguláció; DIC), a veseelégtelenség és a bevérzés a méhfal rétegei közé. Az ilyen szövődmény gyakoribb a preeklampsziás terhes asszonyokban és annak jele lehet, hogy a magzat végveszélyben van vagy meghalt.
Amint felállították a diagnózist, az asszony kórházba kerül. A kezelés legtöbbször csupán ágynyugalom, kivéve ha a vérzés életet veszélyeztető mértékű, a magzat végveszélyben van vagy a szülés tervezett időpont
ja közel esik. A hosszabb pihenés hatására a vérzés csillapodhat. Ha a tünetek enyhülnek, az asszony nyugodtan felkelhet és sétálgathat, sőt, néha haza is engedik a kórházból. Ha a vérzés folyatódik vagy súlyosabbá válik, akkor az anya és magzata számára is gyakran a szülés terminus előtti megindítása lehet a legjobb megoldás. Ha hüvelyi szülés nem lehetséges, akkor császármetszést alkalmaznak.
(placenta previa)
Elölfekvő lepényről (placenta prévia) beszélünk, ha a méhlepény a méhnyak fölött vagy a méhnyak közelében, a méh alsó részébe ágyazódik be.
1158
Nőgyógyászati egészségügyi kérdések
A méhlepény a méh belseje felől teljesen vagy részlegesen elzárhatja a méhnyakcsatoma nyílását. Körülbelül 200 terhességből 1 esetben van elölfekvő méhlepény, rendszerint olyan anyákban, akiknek több mint egy terhességük volt, vagy valamilyen méhet érintő betegségben, például ftbrómában szenvednek.
A terhesség vége táján hirtelen fájdalmatlan hüvelyi vérzés jelentkezik, mely igen erőssé válhat. A vér néha élénkpiros színű. Az orvos ultrahangvizsgálattal állítja fel a diagnózist, és ezzel tudja elkülöníteni az elölfekvő lepényt az idő előtt levált lepénytől (abrupció piacenté).
Ha nagyon erős a vérzés, ismételt vérátömlesztésekre lehet szükség. Ha a vérzés mérsékeltebb és a szülés időpontja nem túl közeli, akkor legtöbbször ágynyugalmat javasolnak. Amennyiben eláll a vérzés, rendszerint járkálásra bíztatják az asszonyt. Ha a vérzés nem indul újra, a nő általában hazamehet, feltéve, hogy szükség esetén könnyen vissza tud térni a kórházba. Szinte mindig császármetszést végeznek, mert ha a nő vajúdni kezd, a méhlepény hajlamos a rendkívül korai leválásra és ezáltal a magzatot megfosztja oxigénellátásától, ezenkívül súlyos vérzés fenyegeti az anyát.
A terhességi vészes hányás (hyperemesis gravidorum, ejtsd: hiperemezisz gravidarum) a szokványos reggeli émelygéssel ellentétben igen súlyos hányingert és hányást jelent, ami kiszáradáshoz és legyengüléshez vezet.
Eredete ismeretlen. A hányást lelki tényezők kiválthatják vagy súlyosbíthatják. A hiperemezisz gravi- darumban szenvedő nő testsúlya csökken és kiszárad. Ha az asszonynak reggelente hányingere van, de testsúlya növekszik és nem szárad ki, akkor nem hiperemezisz gravidarumban szenved.
A kiszáradás veszélyes változásokat okozhat a vér elektrolit-értékeiben, és a vér túlzottan savas kémhatásúvá válhat.Á Ha a hányás továbbra is fennáll, károsodhat a máj is, néha megreped vagy vérezni kezd. További súlyos szövődmény a szem látóhártyájának bevérzése (retinitisz hemorrágia), amit a hányás közben megemelkedett vérnyomás vált ki.
Minthogy a terhességi vészes hányás az anya és magzata életét is veszélyeztetheti, az anyát kórházba fektetik
és intravénásán folyadékot, glukózt (egy egyszerű cukrot), elektrolitoldatokat és esetenként vitamint kap. Nem szabad ennie és innia 24 órán keresztül, és az igénynek megfelelően hányingercsökkentő és nyugtató gyógyszereket is alkalmaznak. Ha a kiszáradást megszüntették és leküzdötték a hányást, gyakori, apró adagokban elkezdhet pépes ételeket fogyasztani. Ha nagyobb mennyiségű ételt is képes tolerálni, akkor az adagot növelni lehet. A hányás legtöbbször néhány nap alatt elmúlik. Ha visszatérnek a tünetek, a kezelést megismétlik.
A preeklampszia a terhesség 20. hete és a szülést követő első hét vége között jelentkező magas vérnyomás, amellyel együtt a vizeletben fehérjeürítés (proteinuria), vagy folyadékvisszatartás (ödéma) tapasztalható. Az eklampszia a preeklampszia súlyosabb formája, amely görcsök vagy kóma kialakulásához vezet.
A preeklampszia a terhes asszonyok 5%-ában fordul elő. Gyakoribb első terhességben és olyan nőkben, akiknek már egyébként is magas a vérnyomásuk vagy érbetegségük van. Minden 200 preeklampsziás nő közül egyben kifejlődik az eklampszia, ami általában halálos kimenetelű, hacsak nem kezelik azonnal. A preeklampszia és az eklampszia okát nem ismerjük. A méhlepény túl korai leválása a méhfalról fokozza a preeklampszia előfordulási valószínűségét.
Preeklampsziában a vérnyomás meghaladja a 140/90 Hgmm-t, megdagad az arc vagy a kéz és kórosan nagy a vizelet fehérjetartalma. Preeklampsziára gyanúsnak tekintik azt az asszonyt is, akinek vérnyomása a terhesség alatt határozottan megemelkedik, bár 140/90 Hgmm alatt marad.
A preeklampsziás asszonyok újszülöttei esetében 4-5-ször gyakrabban fordul elő valamilyen születés utáni szövődmény, mint az ilyen betegségben nem szenvedő anyák újszülötteinél. Az újszülöttek a méhlepény működési zavara miatt alacsony súlyúak, vagy koraszülöttek lehetnek.
A közönséges magas vérnyomással (hipertóniával) ellentétben a preeklampszia és az eklampszia nem reagál a vízhajtókra (a folyadékfelesleget eltávolító gyógyszerekre) és a sószegény diétára. Az asszony fogyasszon normális mennyiségű sót és igyon több vizet. Az ágynyugalom igen fontos. A nőnek gyakran azt tanácsolják, hogy a bal oldalára feküdjön, ezáltal a hasban elhelyezkedő, a vért a szívbe szállító nagy vénára (a véna cava inferiorra) kevesebb nyomás nehezedik, így tehát javul a vérkeringés. A vérnyomás csökkenté-
a lásd a 676. oldalt
Terhességi szövődmények
sere és a görcsök megelőzésére intravénásán magnéziumszulfátot szoktak adni.
Az enyhe preeklampsziában szenvedő nő számára elegendő lehet az otthoni ágynyugalom, de 2 naponta keresse fel orvosát. Ha nem tapasztalható gyors javulás, általában kórházba küldik, és ha a kórházban is folytatódik az állapot, akkor a lehető leggyorsabban világra hozzák a gyermeket.
A súlyos preeklampsziás asszonyt kórházba küldik és ágynyugalomban tartják. Az intravénásán adott folyadék és magnéziumszulfát általában enyhíti a tüneteket. A vérnyomás legtöbbször 4-6 óra alatt a normális szintre süllyed. Ekkor a magzat biztonságosan megszülhető. Ha a vérnyomás magas marad, a szülés megkísérlése előtt kiegészítő gyógyszeres kezelést alkalmaznak.
A súlyos preeklampszia és eklampszia egyik veszélyes szövődménye az angol elnevezések alapján HELLP-szindrómának nevezett tünetegyüttes, melynek összetevői a következők:
- Wemolízis (a vörösvértestek pusztulása)
- Emelkedett májenzimszintek (angolul elevated Ziver enzymes), ami a májkárosodás jele
- Alacsony vérlemezkeszám (angolul Zow piatelet count), ami véralvadási zavarra utal: ennek a szülés alatt vagy utána súlyos következményei lehetnek.
Ha a preeklampszia kezelésével késlekednek, nagyobb a HELLP-szindróma kialakulásának valószínűsége. Ha fennáll a tünetegyüttes, akkor a magzatot a lehető leggyorsabb módon, császármetszéssel hozzák világra, kivéve azt az esetet, ha a méhnyak már kellően kitágult és így azonnal megindulhat a hüvelyi szülés.
A szülés után szoros megfigyelés alatt tartják az anyát, hogy az eklampszia jeleit azonnal észrevegyék. Az eklampszia az esetek egynegyedében szülés után jelentkezik, legtöbbször az első 2-4 napon. Ahogy a nő állapota fokozatosan javul, javasolják neki, hogy járkáljon egy keveset. A vérnyomás rendben tartására néha enyhe nyugtatót adnak. A kórházi tartózkodás néhány naptól több hétig is eltarthat, az állapot súlyosságának és szövődményeinek függvényében. A szülés utáni néhány hónapban legalább kéthetente ellenőrzés szükséges. A magas vérnyomás 6-8 hétig megmaradhat. Ha még hosszabb ideig magas marad, akkor valószínűleg az eklampsziától független eredetű.
Bizonyos bőrkiütések kizárólag terhesség kapcsán fordulnak elő. Ilyen például a herpesz gesztacionisz és a terhességi urtikária.
1159
Herpesz gesztacionisz
A terhességi herpesz (herpes gestationis, ejtsd: herpesz gesztacionisz) erősen viszkető, folyadékkal telt hólyagos kiütések formájában jelenik meg.
A herpesz elnevezés félrevezető, mert a kiütést nem herpeszvírus és nem is egyéb vírus okozza. Oka valószínűsíthetően a rendellenes, a szervezet saját szöveteivel reagáló antitestekben rejlik (autoimmun reakció). A Ez a nem túl gyakori kiütés a terhesség 12. hete után bármikor, vagy a szülés után közvetlenül jelentkezik.
A viszkető kiütéseket általában kicsiny, folyadékkal telt hólyagcsák (vezikulák) és nagyobb, szabálytalan alakú folyadéktartalmú duzzanatok (bullák) alkotják. Gyakran a hasbőrön jelentkeznek először, majd szétterjednek. A kiütés néha gyűrű alakban lép fel, a külső szélen elhelyezkedő hólyagcsákkal. Jellegzetes esetben a szülés után gyors romlást mutat, majd néhány hét vagy hónap alatt eltűnik. További terhességek alatt vagy fogamzásgátló tabletta szedésekor gyakran kiújul. Néha a gyermek is hasonló kiütéssel születik, ami rendszerint kezelés nélkül, néhány hét alatt elmúlik.
A kórisme megerősítéséhez az érintett bőrterületből apró mintát vesznek és elküldik a laboratóriumba, ahol megvizsgálják, hogy jelen vannak-e antitestek.
A kezelés célja, hogy az erős viszketés enyhüljön és ne keletkezzenek újabb hólyagok. Enyhébb kiütés esetén legtöbbször jó hatású a közvetlenül a bőrre kenve gyakran alkalmazott kortikoszteroid kenőcs. Kiterjedtebb kiütések esetén szájon át adnak kortikoszteroidokat. A terhesség késői szakaszában adott kortikoszteroid a magzatra valószínűleg nincs káros hatással. Ha a szülést követően a viszketés súlyosabbá válik vagy szétterjednek a kiütések, akkor nagyobb dózisú kortikoszteroidra lehet szükség.
Terhességi urtikária
A terhességi urtikária a terhesség alatt f ellépő egyszerű, viszkető kiütés.
Oka ismeretlen. Erősen viszkető, piros, szabálytalan alakú, lapos vagy kissé kiemelkedő, csalánkiütéshez hasonlító foltok jelennek meg a hason – középpontjukban néha apró, folyadékkal telt hólyagcsával. A kiütés tovaterjed a combra, fenékre és néha a karokra is. Viszkető foltok százai jelenhetnek meg. A bőr körülöttük
A lásd a 816. oldalt
1160
Nőgyógyászati egészségügyi kérdések
gyakran halvány. A kiütés általában a terhesség utolsó 2-3 hetében, esetenként pedig az utolsó pár napban tűnik fel. A 24. hét után azonban bármikor előfordulhat. A viszketés annyira kellemetlen lehet, hogy az asszony nem tud tőle aludni. A szülés után rendszerint igen hamar elmúlik és a következő terhességek alkalmával nem tér vissza.
Ezt a fajta kiütést néha nehéz biztosan diagnosztizálni, mert nincs olyan vizsgálat, amellyel egyértelműen bizonyítható lenne a terhességgel való összefüggés.
A viszketést és a kiütést 2-4 nap alatt elmulaszthatjuk kortikoszteroid kenőcs gyakori alkalmazásával. Súlyosabb kiütés esetén néha szájon át adnak kor- tikoszteroidot, melynek a terhesség késői szakaszában szedve valószínűleg nincs magzatkárosító hatása.
betegségek
A terhesség alatt bizonyos betegségek, például a szív- és vesebetegségek, a vérszegénység, a fertőzés vagy a diabétesz, szövődmény kialakulásához vezethetnek. A szövődmény néha csak a terhes asszonyt, néha az asszonyt és magzatát is érinti.
Az Egyesült Államokban a fogamzóképes korú nők körében csökkent a szívbetegség előfordulása, valószínűleg amiatt, mert a szívet károsító gyermekkori betegség, a reumás lázA lényegesen ritkább manapság. A teherbe esés előtt súlyosan szívbeteg nők mintegy 1%-a a terhesség következtében, rendszerint szívelégtelenségben meghal. A fejlett diagnosztika és kezelés jóvoltából azonban a legtöbb szívbeteg nő biztonságban, egészséges gyermeket szülhet. A gyermekvállalás hosszú távon nem befolyásolja a szívműködésüket és nem csökkenti életkilátásaikat.
A vérkeringésben terhesség alatt normálisan bekövetkező változások a szívre többletterhet rónak,*s ezért a terhes vagy gyermeket tervező nő mindenképp közölje orvosával, hogy van-e vagy volt-e valaha szívbetegsége.
Terhességben a szívbetegségek kórismézése nehezebb. Terhesség alatt a vér összmennyisége megnövekszik, s ez zörejeket (a szíven örvénylő áramlással átha-
ladó vér keltette zajt) okoz, ami szívbetegség gyanúját keltheti, jóllehet szívbetegség nem áll fenn. Ezenkívül a vénák is kitágulnak, a szív szaporábban ver és röntgenfelvételen más képet ad.
Szívelégtelenség
A szívelégtelenség lényege, hogy a szív képtelen a szervezetbe kielégítő mennyiségű vért pumpálni.
A terhesség előrehaladtával a szívelégtelenségben szenvedő asszony néha egyre fáradtabbnak érzi magát, még akkor is, ha eleget pihen, kerüli a stresszt, tápláló ételeket fogyaszt, vasat szed a vérszegénység megelőzésére és korlátozza a súlygyarapodását. Különös figyelmet érdemelnek azok az időszakok, melyekben a szívre a legnagyobb terhelés hárul, vagyis a 28. és 34. terhességi hét közötti periódus, a szülés alatti és az azt közvetlenül követő időszak. Az anya szívbetegsége befolyásolhatja a magzatot. Az anya szívelégtelenségének egy-egy megnyilvánulása során a magzat meghalhat vagy túl korán megszülethet (koraszülés).
A szülési munka és az összehúzódó méhből a szívbe visszajutó nagy mennyiségű vér nagymértékben növeli a szív terhelését. Minden méhösszehúzódás alkalmával a szív ilyenkor 20%-kal több vért pumpál. A súlyos szívelégtelenségben szenvedő asszonynak epidurális érzéstelenítőt adhatnak, amellyel a gerincvelő alsó szakaszán kikapcsolják az érzékelést és megszüntetik a szülés alatti préselést. A préselés meggátolja az oxigénfelvételt a nő tüdejében, s ezáltal csökkenti a magzat oxigénellátottságát. A gyermek ekkor fogó segítségével vagy császármetszéssel jön világra. A fogós szülés az anya számára kisebb veszéllyel jár, mint a császármet
lásd az 1303. oldalt
« lásd az 1140. oldalt
Terhességi szövődményt okozó betegségek
1161
szés, bár a magzat sérülésének veszélye nagyobb. Az ilyen sérülések azonban legtöbbször nem jelentősek.
Szülés után a kismama szervezete roppant változó terhet ró a szívre. A szívelégtelenségben szenvedő asz- szonyok még legalább 6 hónapig veszélyeztetettek.
Reumás szívbetegség
A reumás szívbetegség a reumás láz gyakori szövődménye, amelyben egy vagy több szívbillentyű beszűkül, különösen gyakran érintett a kéthegyű billentyű (mitrális billentyű sztenózisk.).
A szívbillentyű-szűkület okozta problémákat a terhesség súlyosbítja. A beszűkült billentyű nem tud megbirkózni a szaporább szívverés, a megnövekedett vértérfogat és a szív terhesség alatti fokozott terhelése által támasztott követelményekkel. Ennek következményeképp folyadék rekedhet meg a tüdőben, tüdőödémát, a mitrális billentyű sztenózis legveszélyesebb komplikációját okozva.
Súlyos reumás szívbetegség esetén a kéthegyű billentyűt általában meg kell operálni. Szükség esetén a műtét a terhesség alatt is elvégezhető, de a nyílt szívsebészeti beavatkozás következtében a magzat elvesztésének, illetve a koraszülésnek a veszélye fokozódik.
A terhesség alatt az asszony korlátozza fizikai aktivitását és kerülje a kifáradást és az idegességet. A vajúdás és szülés optimális esetben a tervezett időpontban vagy néhány nappal azelőtt zajlik. Minthogy a reumás szívbetegségtől károsodott szívbillentyűk fogékonyak a fertőzésekre, a vajúdás során megelőzésképp antibiotikumot adnak, majd 8 órával a szülés után, és minden olyan esemény alkalmával, ami a fertőzés veszélyét növeli, például fogászati beavatkozás vagy a magzatot körülvevő burok megrepedése esetén. Az ilyen fertőzés igen súlyos következménnyel járhat.
Veleszületett szívhibák
Ha a nő veleszületett szívhibában (kongenitális szívbetegségben)® szenved, de a terhesség előtt tünetmentes volt, akkor a legtöbb esetben a terhességi szövődmények kockázata nem emelkedik. Olyan szívbetegségekben azonban, amelyek a jobb szívfelet és a tüdőt érintik, mint például Eisenmenger-szindrómában és primer pulmonális hipertóniában, az asszonyok hajlamosak az eszméletvesztésre és esetleg a szülés alatt vagy közvetlenül utána meghalnak. A halál okát nem ismerik pontosan, de a kockázat elég nagy ahhoz, hogy a terhesség vállalása ellenjavallt legyen. Ha a fenti betegségek valamelyikében szenvedő nő teherbe esik, akkor a lehető legjobb feltételek mellett vezetik le a szülést, teljes újraélesztő-felszerelés készenlétében. A hi
bás szívbillentyűk fertőződésének megelőzésére antibiotikumot alkalmaznak. A vetélés vagy a 20. terhességi hét utáni abortusz is veszélyes e nők számára.
Mitrális prolapszus
Mitrális billetyű prolapszusban a kéthegyű billentyű vitorlái a bal kamra összehúzódásakor beboltosulnak a bal pitvarba, s emiatt kis mennyiségű vér áramolhat vissza a pitvarba (regurgitáció).
A mitrális prolapszus* fiatal nőkben gyakoribb, és általában öröklődik. Tünete a szívzörej, a szívdobogásérzés (palpitáció), és esetenként a szabálytalan szívritmus. A legtöbb nőnél, akinek ilyen rendellenessége van, nem lép fel komplikáció a terhesség során, de szüléskor általában intravénás antibiotikumot kapnak, hogy a szívbillentyűk fertőződését elkerüljék.
A magas vérnyomás® a terhesség előtt is fennállhat, és csak a nők kis százalékában fejlődik ki a terhesség alatt.
Ha az enyhén magas vémyomású nő – 140/90 és 150/100 higanymilliméter (Hgmm) közötti értékkel – gyermeket szeretne, vagy felfedezi, hogy terhes, akkor az orvos legtöbbször leállítja a vérnyomáscsökkentő szerek (antihipertenzívumok) szedését. A gyógyszerek magzatkárosító hatásának ugyanis nagyobb a kockázata, mint amennyi haszna származna a nőnek a kezelésből. Néha korlátoznia kell a sófogyasztást és csökkentenie fizikai aktivitását, hogy a vérnyomását könnyebben lehessen kezelni.
Ha a terhes asszony vérnyomása mérsékelten magas (150/90 és 180/110 Hgmm közötti), akkor gyakran tovább kell szednie a vérnyomáscsökkentő gyógyszereket. A nő számára biztonságos gyógyszerek némelyike azonban károsíthatja a magzatot. Terhes asszonyok kezelésében a leginkább javasolt szerek a metildopa és a hidralazin. Azok a szerek, amelyek a szervezet felesleges víztartalmának eltávolításával csökkentik a vérnyomást (vízhajtók; diuretikumok), csökkentik ugyan a terhes asszony vértérfogatát, de gátolhatják a magzat
lásd a 96. oldalt lásd az 1224. oldalt lásd a 95. oldalt lásd a 112. oldalt
Nőgyógyászati egészségügyi kérdések
1162
növekedését. Ha a nő vízhajtót szedett a vérnyomása csökkentésére, akkor amint felfedezik a terhességét, átállítják metildopára. Szükség esetén hidralazinnal egészítik ki a kezelést. A nőnél havonta ellenőrzik a vesefunkciót, és ultrahanggal követik a gyermek fejlődését. A szülést rendszerint az orvos indítja meg a 38. terhességi héten.
Ha a terhes asszonynak jelentősen magas a vérnyomása (180/110 Hgmm feletti), akkor különleges ellátásra van szüksége. A terhesség ugyanis nagymértékben ronthatja a magas vérnyomást, s ez néha agyödémához, szélütéshez (stroke-hoz), veseelégtelenséghez, szívelégtelenséghez vagy halálhoz vezet. A méhlepény idő előtti leválása a méhfalról (abrup- ció piacenté) gyakrabban fordul elő ilyen asszonyokban: a leválással a magzat oxigén- és tápanyagellátása megszűnik és a magzat meghalhat. Még ha nem válik is le a méhlepény, a magas vérnyomás miatt csökkenhet a lepény vérellátása, s ez lassítja a magzat növekedését. Ha az asszony meg akarja tartani a terhességet, általában erősebb hatású gyógyszert kell adni a vérnyomás csökkentésére. Rendszerint a terhesség második felében – vagy már korábban – kórházba fektetik, saját maga és a magzat védelmében. Ha romlik az állapota, néha az asszony életének megmentése érdekében a terhesség azonnali befejezését javasolják.
A vérszegénység (anémia) olyan állapot, melyben a vörösvértestek száma vagy a bennük lévő hemoglobin (oxigénszállitó fehérje) mennyisége a normálisnál alacsonyabb.
A legtöbb terhes nő valamilyen, veszélyt nem jelentő mértékben vérszegény. A hemoglobin örökletes rendellenességéből fakadó vérszegénységfajták azonban terhességi szövődményt okozhatnak. Ezek a rendellenességek növelik az újszülött megbetegedésének és halálának, valamint az anya megbetegedésének kockázatát. A szülés előtt rutinszerű vizsgálatot végeznek a hemoglobin rendellenességek irányában minden olyan nőben, akinek rasszbeli vagy etnikai hovatartozása, illetve családi kórelőzménye valószínűsíti egy ilyen rendellenesség fennállását. A magzati hemoglobin
rendellenességét korionboholy-mintavétellel vagy amniocentézissel vizsgálják.
A sarlósejtes betegségben,A a leggyakoribb hemoglobin-rendellenességben szenvedő nők a terhesség alatt a fertőzés fokozott veszélyének vannak kitéve. Leggyakrabban tüdőgyulladás, húgyúti fertőzés és a méh fertőződése fordul elő. A sarlósejtes betegségben szenvedő nők mintegy harmadában a terhesség alatt magas vérnyomás alakul ki. Gyakori a sarlósejtes krízis (hirtelen, súlyos fájdalom, melyet a vérszegénység súlyosbodása kísér). Előfordulhat szívelégtelenség és az erek apró vérrögei által okozott életveszélyes tüdőkárosodás (tüdőembólia) is. Minél súlyosabb fokú volt a betegség a terhességet megelőzően, annál nagyobb a kockázata a terhesség alatti egyéb problémáknak és halálozásnak.
Csökkenthető a komplikációk veszélye a hemoglobinszintet fenntartó sorozatos vérátömlesztésekkel és más kezelések segítségével.
Ha a nőnek teherbe esése előtt súlyos vesebetegsége volt, nem valószínű, hogy terminusig ki tudja viselni a terhességet. Ennek ellenére a veseelégtelenség miatt rendszeres művesekezelésben részesülő nők egy része, veseátültetett asszonyok pedig nagy számban adtak már életet egészséges újszülöttnek.
A vesebeteg várandós asszonynak rendszerint szüksége van veseszakorvosi (nefrológiai) és nőgyógyászati ellátásra is. Rutinszerűen ellenőrzik a vesefunkciókat, a vérnyomást és a testsúlyt. A sóbevitelt meg kell szorítani. Vízhajtó szedésével rendben tartható a magas vérnyomás és kihajtható a visszatartott folyadékfelesleg (ödéma). Mivel a gyermek életének megmentése érdekében korai szülés válhat szükségessé, az asz- szonyt a 28. terhességi héttől kezdve kórházban tartják, és általában császármetszést végeznek.
Terhességben gyakori a húgyúti fertőzés, valószínűleg azért, mert a megnagyobbodó méh nyomja a vesét a húgyhólyaggal összekötő vezetéket (húgyvezetéket, urétert), s emiatt lassul a vizeletáramlás. Ha a vizelet lassan áramlik, nem mossa ki a húgyutakból a baktériumokat, emiatt nő a fertőzésveszély. Ez a fertőzés fokozza a koraszülés és a magzatot körülvevő burok megrepedésének veszélyét. Néha a húgyhólyag vagy a húgyvezeték fertőzése tovaterjed a húgyutakon és elér
A lásd a 749. oldalt
Terhességi szövődményt okozó betegségek
1163
a vesébe, ahol gyulladást okoz. A kezelés lényege antibiotikum adása.
Bizonyos fertőző betegségek károsíthatják a magzatot. A veleszületett rendellenességek, főleg a szívhibák és a belsőful-elváltozások egyik leggyakoribb oka a rubeola,a ami jól ismert vírusbetegség. A cito- megalovírus-fertőzés* átjut a méhlepényen és károsítja a magzat máját. A protozoon által okozott toxoplazmózisban* megfertőződhet és károsodhat a magzat agya. A terhes asszonyok jobb, ha elkerülik a közvetlen kontaktust macskákkal és macskák ürülékével, kivéve ha a macska csak a lakáson belül mozog és nem érintkezik más macskákkal. A fertőző májgyulladás (hepatitisz)* súlyos problémákat okozhat terhességben, főként az alultáplált nőkben. A terhesség késői szakaszában megfertőződhet a magzat, s ez fokozza a koraszülés valószínűségét.
A nemi úton átvitt betegségek is okozhatnak szövődményt a terhességben. A chlamydia-fertőzés idő előtti burokrepedéshez és koraszüléshez vezethet.
A humán immundefícienciavírus-fertőzés, ami az AIDS-et okozza, súlyos problémát jelent terhességben. A fertőzött nők mintegy negyede átadja a fertőzést a magzatának. A terhesség lehető legkorábbi szakaszától kezdve ezek a nők AZT-t (zidovudint) kapnak, ami kétharmadával csökkenti a fertőzés magzatra átvitelének előfordulását. Ha a gyermek megfertőződött, akkor rendszerint hamarosan súlyos beteg lesz és kétéves kora előtt belehal az AIDS szövődményeibe. Az anya HIV-betegségének előrehaladását a terhesség valószínűleg nem gyorsítja.
A herpesz genitálisz* hüvelyi szülés esetén átvihető a magzatra. Ha a HIV-fertőzött gyermek elkapja a herpeszt is, akkor életveszélyes agyvelőgyulladás (herpesz enkefalitisz) alakulhat ki. Ha az asszonynak a terhesség vége táján herpeszes bőrelváltozása van, akkor orvosa rendszerint azt javasolja, hogy császármetszéssel hozza világra magzatát, mert így elkerülhető a vírus átvitele a gyermekre.
A cukorbetegség (diabétesz mellitusz) olyan állapot, melyben rendellenesen magas a vércukor (glükóz) szintje**
A terhességben fellépő változások némelyike nehezebbé teszi a diabéteszes asszony számára a vércukor normális szinten tartását. A terhességben termelt hormonok szintjének és fajtájának változásai az inzulinnal szembeni érzéketlenséget okozhatnak, ami egyes nőkben diabéteszbe torkollik.
A terhesség során keletkező vagy akkor megnyilvánuló diabétesz (gesztációs diabétesz) a terhességek 1-3%-ára jellemző. Sokkal gyakrabban fordul elő bizonyos etnikai csoportokban – az amerikai indiánokban, a csendes-óceáni szigetvilág lakóiban és mexikói, indián és ázsiai származású asszonyokban – valamint elhízott nőkben. A terhes asszonyok rutinszerűen gesztációs diabétesz-szűrésen esnek át. A terhesség után az állapot rendszerint megszűnik.
Az elégtelenül kezelt diabétesz mind a magzatot, mind az asszonyt veszélybe sodorhatja. Ha azonban megfelelően kezelik, a kockázat nem nagyobb, mint nem diabéteszes terhes asszonyoknál. Terhesség alatt a diabéteszes nő szájon át szedett vércukorcsökkentő gyógyszerek helyett injekció formájában inzulint alkalmaz, mert a tablettának magzatkárosító hatása lehet. Általában megtanítják a nőt a vércukormérő készülék használatára, s így a terhesség során mindig a megfelelő vércukorérték elérésének érdekében módosíthatja az inzulinadagjait.
A diabétesz a terhes nőben fokozza a fertőzés, a koraszülés és a terhesség okozta magas vérnyomás kialakulásának veszélyét. Ezeket az állapotokat úgy kell kezelni, mint bármely nem diabéteszes terhes asszony betegségét. Ha a vérnyomást rendben tartják, akkor a terhesség nem rontja a diabétesz okozta vesebetegséget és a terhesség során ritkán lép fel veseszövődmény.
A diabéteszes asszony gyermeke szokatlanul nagy mérettel születhet, annak ellenére, hogy az asszony normális vagy majdnem normális szinten tartotta a vércukorszintjét a terhesség alatt. A diabéteszes asszonyok gyermekei között kétszer gyakoribbak a veleszületett rendellenességek. Ezek leginkább akkor fordulnak elő, ha a magzat szerveinek kialakulása idején, főleg a hatodik és hetedik terhességi hét között, a diabéteszt nem kezelték kielégítően. A 16. és 18. terhességi hét között a nő vérében általában megmérik, egy a
a lásd az 1268. oldalt
- lásd a 936. oldalt
> lásd a 899. oldalt
=» lásd az 571. oldalt
- lásd a 946. oldalt
lásd a 717. oldalt
1164
Nőgyógyászati egészségügyi kérdések
magzat által termelt fehérje, az alfa-fotoprotein szintjét.
A magas alfa-fötoproteinszint a gerinc és a gerincvelő fejlődési zavarára (szpina bifidára) utal, az alacsony szint pedig Down-szindrómára.A A terhesség 20. és 22. hete körül ultrahangvizsgálatot végeznek további fejlődési rendellenességek felderítése céljából.
A terhesség 3 utolsó hónapjában a figyelem a magzat egészségi állapotára koncentrálódik, megfigyelik a tüdő fejlődését, és szigorúan rendben tartják az asz- szony vércukorszintjét.
A legtöbb diabéteszes asszony hüvelyi úton szülhet. Ha azonban az asszony nem részesült megfelelő orvosi ellátásban, vagy terhessége korai szakaszában a diabétesz kezelése elégtelen volt, nem feltétlenül tanácsos megvárni a hüvelyi szülést. Ilyen esetben amniocen- tézist végeznek, hogy megállapítsák, mennyire érett a magzat tüdeje – ez utal arra, hogy a magzat képes-e túlélni a megszületést -, s így időben elvégezhetik a császármetszést. Szintén császármetszésre kerül sor, ha a magzat túl nagy mérete miatt nem férne át a szülőcsa- tomán, vagy ha egyéb nehézség áll elő a vajúdás során.
A túlhordás egy diabéteszes anya magzatára nézve különösen ártalmas. A szülés általában természetes módon megtörténik a 40. héten vagy korábban, ellenkező esetben a 40. hét táján rendszerint megindítják a szülést a burok megrepesztésével és oxitocin intravénás beadásával, esetleg császármetszéssel kiemelik a magzatot. Ha a terhesség 42 hétnél tovább tart, a magzat megszületése előtt elhalhat.
Sok diabéteszes asszonynak közvetlenül a szülést követően nincs szüksége inzulinra. Azokban, akik teherbe esésük előtt már cukorbetegek voltak, a szülés után drámaian lezuhan az inzulinigény, majd mintegy 72 óra múlva ismét nőni kezd. Azokat a nőket, akikben terhesség alatt gesztációs diabétesz alakult ki, a szülést követően megvizsgálják, hogy kiderüljön, fennmaradt-e a diabétesz vagy elmúlt.
A cukorbeteg nők gyermekeit alaposan megvizsgálják születésüket követően. Az ilyen gyermekekben gyakoribbak a légzés zavarai, az alacsony vércukor- és kalciumszint, a sárgaság és a magas vörösvértestszám. Ezek a problémák átmenetiek és kezelhetők.
lásd az 1134. oldalt
lásd a 709. oldalt
lásd a 709. oldalt
Terhesség alatt gyakran jelent gondot a pajzsmirigy valamilyen müködészavara. Terhességben a magas pajzsmirigyhormon-szintet leggyakrabban Basedow- kór vagy tireoiditisz okozza® A Basedow-kórt olyan antitestek váltják ki, amelyek a pajzsmirigyet túl sok pajzsmirigyhormon termelésére serkentik. Ezek az antitestek átjuthatnak a méhlepényen, s fokozhatják a magzat pajzsmirigyműködését is (hipertireózis), aminek következtében a magzat szívverésének felgyorsulása (percenként 160-nál több) és növekedésének lelassulása tapasztalható. Basedow-kórban néha olyan antitestek termelődnek, amelyek blokkolják a pajzsmirigy- hormon-termelést. Ezek az antitestek is átjuthatnak a méhlepényen, és meggátolják a magzat pajzsmirigyében a megfelelő mennyiségű pajzsmirigyhormon termelődését (hipotireózis), ami a kreténizmusnak nevezett szellemi fogyatékossághoz vezethet.
A Basedow-kórt különbözőképp kezelik. Általában a lehető legalacsonyabb dózisban propiltiouracilt adnak. Az asszonyt gondos megfigyelés alatt tartják, mert ez a gyógyszer átjut a lepényen és meggátolhatja a megfelelő mennyiségű pajzsmirigyhormon termelődését a magzatban. A 3 utolsó terhességi hónapban a Basedow-kór gyakran javul, így a propiltiouracil dózisát csökkenteni lehet, vagy a gyógyszer akár el is hagyható. Ha elérhető közelségben van egy gyakorlott pajzsmirigy-sebész, akkor a második trimeszterben (a terhesség 4-6. hónapjában) a nő pajzsmirigye kimetszhető (tireoidektómia). A műtét után 24 órával meg kell kezdeni a pajzsmirigyhormon szedését, és ez a kezelés a nő élete végéig fo- lyatódik. A bevett hormon csupán azt a mennyiséget pótolja, amit a pajzsmirigy normális esetben termelne, így tehát nem okoz magzatkárosodást.
Tireoiditiszben, a pajzsmirigy gyulladásakor, a nyak fájdalmasan megduzzad. Terhességben a pajzs- mirigyhormon-szint átmeneti megemelkedése múló tüneteket okoz, amelyek általában nem igényelnek kezelést. A szülést követő néhány hét során hirtelen kialakulhat a tireoiditisz egy fájdalmatlan formája, mely a pajzsmirigyhormon-termelés átmeneti fokozódásával jár. Ez az állapot változatlanul fennmaradhat vagy rosszabbodhat is, időnként vissza-visszatérő, rövid ideig tartó pajzsmirigyhormon-túltermeléses időszakok formájában.
A terhességben tapasztalt alacsony pajzsmirigyhor- mon-szint két leggyakoribb eredete a Hashimoto-tire- oditisz, < melyet a pajzsmirigyhormon termelődését gátló antitestek okoznak, valamint a korábbi Basedow- kór kezelése. Néha a Hashimoto-tireoiditisz átmeneti-
Terhességi szövődményt okozó betegségek
1165
lég javul a terhesség alatt. Alacsony pajzsmirigyhor- mon-szint esetén a beteget pajzsmirigyhormon-pótló tablettával kezelik. Néhány hét múlva megmérik a vér pajzsmirigyhormon-szintjét, s ennek megfelelően szükség esetén módosítják a dózist. A terhesség előrehaladtával gyakran kisebb mértékű változtatásokra van szükség.
A nők 4-7%-ában a szülést követő 6 hónapban a pajzsmirigy rendellenesen működik. Különösen érzékenyek azok a nők, akiknek családi kórelőzményében pajzsmirigybetegség vagy diabétesz fordult elő, vagy akik saját maguk pajzsmirigy-betegségben szenvednek, például megnagyobbodott a pajzsmirigyük (golyva) vagy Hashimoto-tireoiditiszük van. Terhességet követően az alacsony vagy magas pajzsmirigyhor- mon-szint általában múló jelenség, de néha kezelést igényel.
A krónikus aktív hepatitiszben, és különösen a cir- rózisban (kötőszövetes máj el változásban) A szenvedő nők gyakran nehezen esnek teherbe. Akiknek sikerül, azok is veszélyeztetettek a vetélés és a koraszülés szempontjából.
A primer biliáris cirrózis (az epeutak kötőszövetes elfajulása) sokszor átmenetileg rosszabbodik a terhesség alatt, néha sárgaságot vagy a vizelet sötét színét előidézve, de ezek a hatások a szüléssel elmúlnak. A cirrózisos nőkben a terhesség, kiváltképp az utolsó 3 hónap, kissé növeli a nyelőcső vénatágulataiból származó masszív vérzés veszélyét.
Az asztmás® nőket különbözőképpen érinti a terhesség, jóllehet állapotuk inkább romlik, mint javul. Az asztmának is többféle hatása lehet a terhességre, néha gátolja a magzat fejlődését, máskor koraszülést vált ki.
Terhesség alatt az asztma kezelését a rohamok súlyossága és hossza határozza meg. Enyhébb rohamban hörgtágító, például izoproterenol belégzése javasolt, ez kitágítja a tüdő beszűkült légutait. A terhes asszonyoknak azonban nem szabad túlzásba vinni e szer használatát. Súlyosabb rohamban intravénásán adnak be egy aminofillin nevű hörgtágítót. Rendkívül súlyos rohamban (status asthmaticusban) kortikoszteroidokat is alkalmaznak intravénásán. Ha fertőzés áll fenn, antibiotikumot adnak. Roham után ajánlott a hosszú hatástartamú teofillin (egy bizonyos hörgtágító) tabletta
szedése, hogy a további rohamokat megelőzze. Terhesség alatt széles körben alkalmazzák a hörgtágítókat és a kortikoszteroidokat, jelentősebb mellékhatás nélkül.
eritematózus
A szisztémás lupusz eritematózus (lupusz)* * autoimmun betegség, mely nőkben kilencszer gyakoribb, mint férfiakban. Néha terhesség alatt jelentkezik először, vagy a terhesség rontja, esetleg javítja a beteg állapotát. Nem lehet előre megjósolni, hogyan befolyásolja majd a terhesség a lupusz lefolyását, de a betegség fellángolásának jellemző ideje a szülést közvetlenül követő időszak.
A lupuszos asszonyok kórelőzményében gyakran szerepel sorozatos vetélés, középidős vetélés, lassú növekedésű magzat (méhen belüli retardáció) és koraszülés. Az anya lupuszának szövődményei, például a vesebetegség, a magas vérnyomás vagy a szívbetegség, veszélyeztethetik a magzatot vagy az újszülöttet.
Az anyában termelődő, a tüneteket okozó antitestek átjuthatnak a lepényen és a magzatban nagyon lassú szívverést, vérszegénységet, alacsony vérlemezkeszá- mot vagy alacsony fehérvérsejtszámot okoznak. Ezek az antitestek azonban a gyermek születését követően fokozatosan eltűnnek, és az általuk okozott problémák ezzel megoldódnak.
A reumatoid artritisz autoimmun betegség, mely több mint kétszer olyan gyakori nőkben, mint férfiakban.® A reumatoid artritisz terhesség alatt gyakran javul, valószínűleg a vérben a terhesség alatt megemelkedő hidrokortizonszintnek köszönhetően. Ez a betegség nincs hatással a magzatra, de nehéz szülést okozhat, ha az anya csípőízületét vagy az ágyéki (lumbális) gerinc alsó szakaszát érinti.
A lásd az 567. oldalt
■ lásd a 173. oldalt
- lásd a 231. oldalt
• lásd a 227. oldalt
1166
Nőgyógyászati egészségügyi kérdések
A miaszténia grávisz (myasthenia gravis) egy izomgyengeséget okozó autoimmun betegség, mely nők körében gyakoribb, mint férfiaknál. A A betegségben szenvedő nő a szülés alatt légzéstámogatásra (asszisztált légzésre) szorulhat. Minthogy a betegséget előidéző antitestek átjutnak a méhlepényen, a beteg anyák gyermekeinek 20%-a miaszténia grávisszal születik. Mivel azonban az anya által termelt antitestek fokozatosan eltűnnek, a gyermek pedig nem termel ilyen antitesteket, az izomgyengeség állapota legtöbbször csak átmeneti.
purpura
Az idiopátiás trombocitopéniás purpura (ITP) autoimmun betegség, melyben nagy mértékben csökken a vérben a vérlemezkék száma, valószínűleg azért, mert kóros antitestek elpusztítják őket. Ennek következménye a fokozott vérzési hajlam. A betegség nők között háromszor gyakoribb, mint férfiakban. Ha a terhesség alatt nem kezelik, a betegség általában súlyosbodik. Az antitestek átjutnak a magzatba, s emiatt a szülés előtt és közvetlenül utána veszélyesen alacsony szintre csökken a vérlemezkeszám. Ennek következtében a vajúdás alatt és szüléskor a magzatban vérzés keletkezhet, s ez károsodáshoz vagy halálhoz vezethet, különösen, ha az agyban történik vérzés. A köldökzsinórból vett vérminta elemzésével a magzati antitestek jelenléte és az alacsony vérlemezkeszint megállapítható. Ha az antitestek átjutottak a magzatba, akkor a szülési sérülés és az ennek következtében kialakuló agyvérzés elkerülésére gyakran császármetszést végeznek. Az antitestek 21 nap alatt eltűnnek, ettől kezdve a gyermek vére normálisan alvad.
Az ITP-s asszonyokban kortikoszteroid segítségével javítani lehet a véralvadást, de a hatás mindössze az esetek felében tartós. A véralvadás átmeneti javítására intravénásán nagy dózisú gammaglobulint lehet adni, így a szülés biztonságosan megindítható, és hüvelyi úton levezethető a befolyásolhatatlan vérzés veszélye nélkül. Vérlemezke-transzfúzió csak abban az esetben jön szóba, ha a magzat védelme érdekében császármetszést végeznek, és ha az anya vérlemezkeszintje olyan alacsony, hogy súlyos vérzés fenyeget. Azon ritka al
kalmakkor, amikor a kezelés ellenére a vérlemezkeszám veszélyesen alacsony marad, eltávolítják az asszony lépét, amely a vérlemezkéket kiszűrte és elpusztította. E műtét elvégzésére a legalkalmasabb időpont a terhesség közepe. Az idiopátiás trombocitopéniás purpuréban szenvedők mintegy 80%-ában a lép- eltávolítás hosszú távon javítja a véralvadást.
terhesség során
A terhesség alatt műtéti beavatkozást igénylő panaszok legtöbbje hasi eredetű. A terhesség megnehezítheti a kórismézést és bonyolultabbá teszi a beavatkozásokat. Mivel különösen a korai terhességben elvégzett műtét idézhet elő vetélést, a beavatkozást rendszerint a lehető legkésőbbi időpontra halasztják, ha az anya egészsége hosszú távon nem forog veszélyben.
Az appendicitisz (féregnyúlvány- [vakbél] gyulladás) a méhösszehúzódásra hasonlító görcsös fájdalmat okoz. A vérben emelkedett fehérvérsejtszám a jellemző eltérés, minthogy azonban a fehérvérsejtszám terhességben normális esetben is magasabb, ennek kimutatása terhes asszonyokban nem alkalmas az appendicitisz kórismézésére. Emellett az előrehaladó terhesség során az appendix (féregnyúlvány) egyre feljebb nyomódik a hasüregben, így tehát a has jobb alsó részén jelzett fájdalom, ami egyébként az appendicitiszre jellemző, terhességben nem jelzi megbízhatóan a vakbélgyulladást. Ha valószínűsítik, hogy vakbélgyulladásról van szó, akkor azonnal el kell végezni a vakbélműtétet (appen- dektómiát), mert a vakbél átfúródása terhességben végzetes következménnyel járhat. A vakbélműtét általában nem okoz károsodást a magzatban és nem vezet vetéléshez.
A terhesség során petefészekciszták alakulhatnak ki, és fájdalmas görcsöket okozhatnak. Ultrahangvizsgálattal veszélytelenül és megbízhatóan ki lehet mutatni a petefészekcisztát. Az egyértelműen rákos jellegű ciszták esetét kivéve a műtétet rendszerint a 12. terhességi hét utánra halasztják, mert a ciszta sokszor terhességet fenntartó hormonokat termel, és néha magától fel is szívódik. Ha azonban a ciszta vagy szövetszaporulat tovább növekszik vagy nyomásra érzékeny, akkor a műtétet esetenként a 12. hét előtt is el kell végezni, mert lehet, hogy rákos daganatról vagy tályogról van szó.
A terhesség során néha epehólyagbántalom jelentkezik. A terhes asszonyt ismételten megvizsgálják, s így nyomon követik a folyamat előrehaladását. Ha az állapota nem javul, műtétre lehet szükség.
▲ lásd a 333. oldalt
Gyógyszerszedés a terhesség alatt
1167
A bélelzáródás terhességben rendkívül súlyos lehet. Ha bélelhalás következik be, vagy hashártyagyul- ladás (peritonitisz, a hasüreg belső borításának gyulladása) alakul ki, az az asszony számára életveszélyt jelent és vetéléshez vezethet. Ha a terhes asszonynak
bélelzáródásra utaló tünetei vannak, haladéktalanul diagnosztikus hasfeltárást végeznek, különösen, ha a beteg korábban hasi műtéten vagy hasi fertőzésen esett át.
247. FEJEZET
Gyógyszerszedés a terhesség alatt
A legtöbb nő szed valamiféle gyógyszert. A Centers fór Disease Control and Prevention (Közegészségügyi és járványügyi központ az Egyesült Államokban) és a World Health Organization (WHO, az ENSZ egészségügyi szervezete) becslése szerint a terhes asszonyok több mint 90%-a használ valamilyen receptre felirt vagy recept nélkül kapható gyógyszert; legális drogot, mint például a dohány és az alkohol; illetve illegális kábítószert. A veleszületett rendellenességek 2-3%-a ezen szerek következménye, a többit nagyrészt örökletes, környezeti vagy ismeretlen tényezők okozzák. A
Az anyából főleg a méhlepényen keresztül kerülnek át a magzatba a gyógyszerek, ugyanazon az úton, amelyen a magzat növekedéséhez és fejlődéséhez nélkülözhetetlen tápanyagok. A gyógyszerek és a tápanyagok áthaladnak egy vékony hártyán, mely améhlepény- ben az anya vérét elválasztja a magzat vérétől.
A terhesség alatt szedett gyógyszerek többféle módon hatnak a magzatra:
- közvetlenül a magzatra hatva, károsodást, fejlődési rendellenességet vagy halált okozva;
- a méhlepény működésének károsítása révén, rendszerint az erek összehúzásával, az anya és magzata közötti oxigén- és tápanyagcsere csökkentésével;
- a méhizomzat összehúzódásának kiváltásával, melynek következtében a vérellátás csökkenése miatt a magzat közvetve károsodik.
A gyógyszer magzatra gyakorolt hatása a magzat fejlődési stádiumától és a gyógyszer hatáserősségétől, valamint dózisától függ. Bizonyos szerek a terhesség korai szakaszában – a megtermékenyítést követő 17 napon belül – „mindent vagy semmit” alapon viselkednek: vagy elpusztítják a magzatot, vagy egyáltalán nincsenek rá hatással. A magzat a megtermékenyülést követő 17. és 57. nap között a legérzékenyebb a fejlődési
rendellenességet okozó hatásokra, mert ilyenkor fejlődnek ki a szervei. Ha ebben az időszakban éri a magzatot gyógyszerhatás, annak következménye lehet vetélés, nyilvánvaló veleszületett fejlődési rendellenesség, valamely maradandó, de enyhe és csak a későbbi élet során felfedezhető zavar, illetve néha semmilyen észrevehető elváltozást nem tapasztalunk. A szervek fejlődésének lezárulása után beszedett gyógyszer általában nem okoz látható veleszületett rendellenességet, de a normálisan kifejlődött szervek növekedésében és működésében zavart kelthet.
Mivel a magzat szövetei rendkívül gyorsan nőnek, sebesen szaporodó sejtjei nagyon érzékenyek a rákellenes gyógyszerekkel szemben. Számos ilyen gyógyszer teratogén, azaz valamilyen fejlődési rendellenességet okoz, például gátolja a méhen belüli növekedést (intrauterin növekedési retardáció), vagy következtében az állkapocs fejlődése visszamarad, farkastorok (száj- padhasadék), koponyafejlődési zavar, gerincrendellenesség, dongaláb vagy szellemi visszamaradottság lép fel. Egyes rákellenes készítmények állatkísérletekben veleszületett rendellenességet okoztak, de nincs bizonyítva, hogy emberre is hasonló hatást fejtenének ki.
Ezt a gyógyszert terhes asszonyok számára már nem rendelik, mert súlyos veleszületett rendellenességeket okoz. A szert 1956-ban, Európában alkalmazták először, influenza gyógyítására és nyugtatóként. Ezt köve-
A lásd az 1223. oldalt
1168
Nőgyógyászati egészségügyi kérdések
Hogyan jutnak át a gyógyszerek a méhlepényen?
A méhlepényen belül az anya vére a magzat ereit tartalmazó apró nyúlványokat (bolyhokat) körülvevő térben (bolyhok közötti térben) közlekedik. A bolyhok közötti teret kitöltő anyai vért a bolyhokban lévő magzati vértől egy vékony hár
tya (a placentahártya) választja el. Az anya vérében keringő gyógyszerek ezen a hártyán keresztül átjuthatnak a villusokban elhelyezkedő erekbe, majd a köldökzsinóron át a magzatba.
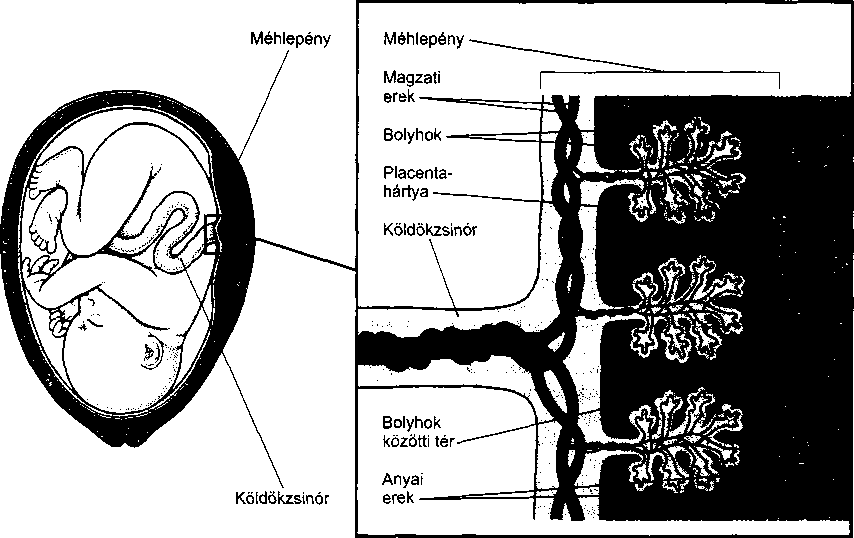
tőén 1962-ben kimutatták, hogy ha a terhes asszony a magzat szerveinek fejlődési időszakában talidomidot szed, annak fejlődési rendellenesség lehet a következménye, többek között súlyosan alulfejlett kar vagy láb, valamint bél-, szív- és érrendszeri elváltozás.
Bőrbetegségre szedett gyógyszerek
A súlyos akne, pszoriázis és más bőrbajok kezelésében használt izotretinoin súlyos veleszületett rendellenességet okozhat. Ezek közül a legjelentősebbek a szívhibák, a kis fül és a vízfejűség (hidrokefalusz). A veleszületett rendellenesség előfordulási valószínűsége 25% körüli. Az etretinát, melyet szintén bőrbetegségekben használnak, ugyancsak veleszületett rendellenességet okozhat. Ez a szer még akár 6 hónappal a szedés abbahagyása után is előidézhet fejlődési rendellenességet, mert a bőr alatti zsírszövetben tárolódik és
onnan fokozatosan szabadul fel. Emiatt az etretinátot szedő nőknek tanácsos legalább 1 évet várniuk a teherbeeséssel.
A különböző vérképzőszervi betegségekben alkalmazott androgének (férfi nemi hormonok) és a szintetikus gesztagének a megtermékenyítés utáni első 12 hét során szedve a leánymagzat nemi szerveit maszkulini- zálhatják (férfi jellegzetességeket alakíthatnak ki rajtuk). Megnagyobbodhat a csikló, a férfi hímvesszőjének megfelelő képződmény – ez az állapot maradandó, hacsak műtéttel meg nem oldják a hüvely és a húgycső bemenetét körülvevő kisajkak pedig összenőhetnek. A fogamzásgátló tablettákban lévő gesztagének nincsenekjelen olyan mennyiségben, aminek ilyen hatása lenne.
Gyógyszerszedés a terhesség alatt
1169
A dietilstilbösztrol (DES), mely szintetikus ösztrogén, hüvelyrákot okozhat azokban a serdülő leányokban, akiknek édesanyja ezt a szert szedte a terhessége alatt. Később ezekben a lányokban méhüreg-rendelle- nességeket, menstruációs problémákat, a vetélés veszélyét növelő gyenge (elégtelen) méhnyakat észlelhetünk, és nagyobb valószínűséggel lesz méhen kívüli terhességük, gyermekük esetleg a szülés előtt vagy után rövid idővel meghal. A magzatkorukban dietilstilbösztrol hatásának kitett fiúknál hímvessző-rendellenesség léphet fel.
Az utazás okozta émelygés, hányinger, hányás ellen gyakran alkalmazott meklizin születési rendellenességet okoz állatokban, de emberben ilyen hatást még nem tapasztaltak.
Görcsgátló (antikonvulzív) gyógyszerek
Ha az epilepsziás nő a terhessége alatt görcsgátló szert szed, akkor ez a magzatban szájpadhasadékot és a szív, az arc és a koponya, a kéz vagy a hasi szervek fejlődési rendellenességét idézheti elő. A gyermek szellemi fejlődése néha visszamarad. A görcsgátlók közül kettő különösen gyakran okoz veleszületett rendellenességet: a trimetadion esetében 70%-os, a valproát- sav esetében 1%-os a valószínűség. Egy másik görcsgátló, a karbamazepin, valószínűleg szintén jelentős számú, bár enyhébb fokú születési rendellenességet okoz. A fenitoin nevű görcsgátló szert korábban számos fejlődési rendellenesség előidézésével vádolták, de ezek a rendellenességek olyan epilepsziás nők gyermekeiben is megjelentek, akik terhességük alatt egyáltalán nem szedtek antikonvulzív szereket.
A fenitoin és fenobarbitál (barbiturát csoportba tartozó görcsgátló szer) hatásának méhen belül kitett újszülöttek gyakran meglehetősen vérzékenyek, mert ezek a szerek K-vitamin-hiányt okoznak, és a K-vita- min szükséges a véralvadáshoz. Ez a mellékhatás kiküszöbölhető azzal, ha a szülést megelőző egy hónapban a terhes asszony naponta K-vitamin tablettát szed, vagy ha az újszülöttnek röviddel megszületése után K- vitamin injekciót adnak. Terhesség alatt az epilepsziás nőknek a görcsgátlót a legkisebb hatékony dózisban kell szedniük és állapotuk alakulását gondosan meg kell figyelni.
A terhesség alatt görcsgátló szert nem szedő epilepsziás asszonyok gyermekei esetében is nagyobb a fejlődési rendellenesség kockázata, mint a nem epilepsziás nők gyermekeinél. A kockázat fokozottabb, ha gyakori, súlyos görcsök vagy terhességi szövődmények je-
A gyógyszerek terhesség alatti biztonságosságának beosztása a Federal Food and Drug Administration (az Egyesült Államok gyógyszerügyi főhatósága) szerint
| Kategória | Leírás |
| A | Emberen kipróbált, veszélytelennek bizonyul szer. |
| B | Állatkísérletek tanúsága szerint veszélytelen, de emberrel kapcsolatban nem állnak rendelkezésre adatok, vagy állatkísérletekben veszélyesnek mutatkozott, de emberben alkalmazva nem. |
| C | Sem emberi, sem állati alkalmazásról nincsenek adatok, vagy az állatkísérletek veszélyesnek ítélik, de emberről nincs adat. |
| D | Emberben veszélyesnek bizonyult, de használatuk egyes esetekben indokolt lehet. |
| X | A szert terhességben szedni tilos: az emberben tapasztalt kockázat mértéke meghaladja a lehetséges haszonét. |
lentkeznek, illetve azoknál, akik szűkös szociális-gazdasági körülmények között élnek, mert ők sokszor nem részesülnek megfelelő orvosi ellátásban.
Néhány különleges körülménytől eltekintve az esetlegesen vagy biztosan terhes nőket nem oltják élő vírusból készített oltóanyaggal. A rubeola elleni, élő vírusból előállított oltás mind a méhlepényt, mind a fejlődő magzatot megfertőzheti. Az élő vírusból előállított oltóanyagokat – például a kanyaró, a mumpsz, a gyermekbénulás, a bárányhimlő és sárgaláz elleni vakcinát – és más egyéb oltóanyagokat – például a kolera, a hepatitisz A és B, az influenza, a pestis, a veszettség, a tetanusz, a diftéria és a tífusz elleni készítményt –
1170
csak abban az esetben adják terhes asszonynak, ha fennáll a valós veszélye annak, hogy a fenti mikroorganizmusok valamelyike megfertőzi.
Ha a terhes nő pajzsmirigy-túlműködését (hiper- tireózisát) radioaktív jóddal kezelik, akkor az átjuthat a méhlepényen, és tönkreteheti a magzat pajzsmirigyét, vagy súlyos pajzsmirigy-alulműködést (hipotireózist) okozhat. A pajzsmirigy-túlműködést kezelik tiouracil- lal és metimazollal is, ezek a szerek is átjutnak a lepényen és a magzat pajzsmirigyének megnagyobbodását okozhatják. Ha feltétlenül szükség van ilyen kezelésre, akkor inkább a propiltiouracilt használják, mert ezt a szert mind az anya, mind a magzat jobban tűri.
A vércukorcsökkentő tablettákat diabéteszes betegek vércukorszintjének (glükózszintjének) csökkentésére használják, terhességben azonban gyakran elégtelen a hatásuk, a diabétesz karbantartására nem alkalmasak, a magzatban viszont nagyon alacsony vércu- korszintet (hipoglikémiát) idézhetnek elő. A cukorbeteg terhes nőket ezért inkább inzulinnal kezelik.
Narkotikumok és nem-szteroid gyulladáscsökkentő szerek
A terhes nő által szedett narkotikumok és nem-szteroid gyulladáscsökkentő szerek (NSAlD-ok) számottevő mennyiségben átjuthatnak a magzatba. A narkotikumhoz hozzászokott nők gyermekei már születésük előtt hozzászokhatnak a szerhez, és a megszületést követő 6. óra és 8. nap között az újszülöttnek elvonási tünetei jelentkezhetnek. Ha az asszony terhessége alatt nagy dózisú aszpirint vagy más NSAID-ot szed, akkor ennek következtében egyes esetekben néha később indul meg a szülés. Egy másik hatásuk, hogy a magzatban még megszületése előtt záródik az aortát (a vért a testbe juttató nagy verőeret) és a tüdőartériát (a vért a tüdőbe szállító eret) összekötő ér (ductus arteriosusj.A Ez a vezeték normális esetben csak közvetlenül születés után záródik. Ha ez mégis a születés előtt történik, akkor ezzel arra kényszeríti a vért, hogy keresztüláramoljon a tüdőn, a tüdő azonban ilyenkor még nem tágult ki, emiatt a magzat keringése túlterhelődik.
A terhesség késői szakaszában szedett nem-szteroid gyulladáscsökkentő csökkentheti a magzatvíz (az amnionzsákot kitöltő, a fejlődő magzatot körülvevő folyadék) mennyiségét – ez adott esetben veszélyes le-
▲ lásd az 1227. oldalon lévő ábrát
Nőgyógyászati egészségügyi kérdések hét. Aszpirin nagy dózisa vérzékenységet okozhat az anyában és az újszülöttben. Az aszpirin és egyéb szalicilátok növelik a magzat bilirubinszintjét, ami sárgasághoz és esetenként agykárosodáshoz vezet.
Szorongáscsökkentő szerek és antidepresszánsok
Elképzelhető, hogy az első 3 terhességi hónapban szedett szorongáscsökkentő szerek veleszületett rendellenességet okozhatnak, jóllehet ezt a hatásukat még nem bizonyították be. Az antidepresszánsok legtöbbje meglehetősen biztonságosnak tűnik, kivéve a lítiumot, mely fejlődési rendellenességet okozhat – főképpen a szívben. A terhes nő által szedett barbiturátok, például a fenobarbitál, csökkenteni látszanak az újszülöttek között gyakori enyhe sárgaságot.
Terhességben problémát okozhatnak az antibiotikumok. A tetraciklin típusú antibiotikumok átjutnak a placentán és elraktározódnak a magzat csontjában és fogaiban, ahol kalciumhoz kötődnek. Ennek következtében lelassulhat a csontnövekedés, a gyermek fogai maradandóan megsárgulhatnak, a fogzománc pedig meglágyul és kórosan könnyen szuvasodik. A fogfejlődési rendellenességek kialakulásának veszélye a terhesség közepétől a végéig a legnagyobb. Minthogy számos más antibiotikum áll rendelkezésre a tetraciklinek helyett, ez utóbbiakat terhességben nem alkalmazzák.
Terhességben a sztreptomicin és kanamicin nevű antibiotikumok károsíthatják a magzat belsőfulét, s ez esetenként süketséget okoz. A kloramfenikol nem károsítja a magzatot, de az újszülöttben súlyos betegséget, ún. gray baby (szürke csecsemő) szindrómát okozhat. A ciprofloxacin állatkísérletek tanúsága szerint ízületi rendellenességeket okoz, ezért terhességben nem használható. A penicillinek biztonságosnak tűnnek.
A késői terhességben szedett szulfonamid típusú antibiotikumok legtöbbje sárgaságot okozhat az újszülöttben, s ez agykárosodáshoz vezethet. Az egyik szulfonamid típusú antibiotikum, a szulfaszalazin azonban valószínűleg a többinél sokkal ritkábban okoz ilyen bajt.
A fejlődő magzat igen érzékeny a warfarin nevű alvadásgátló szerre. A terhesség első 3 hónapjában e gyógyszer hatásának kitett magzatok csaknem egynegyedében jelentős fejlődési rendellenesség alakul ki. Rendellenes vérzés is előfordulhat az anyában és a magzatban is. A vérrögösödésre (trombózis) hajlamos terhes asszony, sokkal biztonságosabban kezelhető he- parinnal. Ennek huzamosabb használata a terhesség alatt esetleg alacsony vérlemezkeszámhoz vezet az
Gyógyszerszedés a terhesség alatt
1171
anyában (a vérlemezkék az alvadást elősegítő sejtrészecskék), továbbá csontritkulást (oszteoporózist) okozhat.
Szív- és érbetegségek gyógyszerei
A nők néha terhességben is kénytelenek ilyen szereket szedni, ha betegségük krónikus, vagy a terhesség során alakul ki. Szükség lehet e gyógyszerekre preek- lampsziában (terhesség során fellépő magas vérnyomással, fehérjevizeléssel és folyadékvisszatartással járó betegségben) és eklampsziában (a paeeklampszia okozta görcsökben). A preeklampsziás és eklampsziás nők gyakran szednek vérnyomáscsökkentő szereket – ezek megváltoztatják a méhlepény működését, ezért nagy elővigyázatossággal alkalmazzák őket, nehogy a magzatra káros hatást fejtsenek ki. Ezek az ártalmak rendszerint annak következményeként jönnek létre, hogy túl gyorsan csökken az anya vérnyomása, s emiatt a méhlepény vérellátása nagy mértékben romlik. Terhességben súlyos magzatkárosító hatásuk miatt kerülik az angiotenzin konvertáló enzim gátlókat (ACE- gátlókat) és a tiazid típusú vizelethajtó szereket. A szívelégtelenség és egyes szívritmuszavarok kezelésében használt digoxin könnyen átjut a lepényen, de a gyermekre jellegzetesen csekély hatással van születése előtt és után is.
Bizonyos gyógyszerek, például a nitrofurantoin, a K-vitamin, a szulfonamidok és a kloramfenikol, a vörösvértestek pusztulását okozhatják, ha az anya vagy a magzat glukóz-6-foszfát-dehidrogenáz-hiányban, a vö- rösvértestmembránt érintő örökletes betegségben szenved. Emiatt ezeket a gyógyszereket nem használják, ha a fenti enzimhiány áll fenn.
A vajúdás és a szülés során használatos gyógyszerek
A helyi érzéstelenítők, narkotikumok és egyéb fájdalomcsillapítók általában átjutnak a lepényen és hatással lehetnek az újszülöttre – csökkenthetik például a légzőközpont ingerlékenységét, és így gyengítik a légzést.® Épp ezért, ha a szülés során gyógyszerre van szükség, akkor ezeket a legkisebb hatásos dózisban használják, és a lehető legkésőbb adják be, mert így kisebb valószínűséggel jutnak át a magzatba megszületése előtt.
Társadalmilag elfogadott és illegális drogok
Terhesség alatt káros a dohányzás. A A terhesség alatt dohányzó nők gyermekei átlag 18 dekagrammal kevesebbet nyomnak születésükkor, mint a nem dohányzó nők gyermekei. A terhesség alatt dohányzó nők között gyakoribb a vetélés, a halvaszülés, a koraszülés,
és gyermekeik között a hirtelen csecsemőhalál (sudden infant death syndrome, SIDS).
A terhesség alatti alkoholfogyasztás különböző fejlődési rendellenességeket okozhat. A terhességük alatt nagy mennyiségű alkoholt fogyasztó asszonyok gyermekeiben ún. magzati alkohol szindróma alakulhat ki.® Az ilyen babák kis méretűek, kicsi a fejük (mikro- kefáliások), arcfejlődési rendellenesség és enyhe értelmi fogyatékosság alakulhat ki bennük. Némileg ritkábban ízületi és szívhibák jelentkezhetnek. Az ilyen csecsemők nem gyarapodnak és gyakran nem sokkal a szülés után meghalnak. Mivel nem ismert az az alkoholmennyiség, amely e tünetegyüttes előidézéséhez szükséges, legjobb, ha a terhes nők egyáltalán nem fogyasztanak alkoholt.
Vitatott kérdés, hogy a koffein károsítja-e a magzatot. Egyes vizsgálatok szerint napi hét-nyolc csészénél több kávé fogyasztása fokozza a halvaszülés, a koraszülés, a gyermek alacsony súllyal való születésének és a vetélésnek a kockázatát. Számos ilyen vizsgálat azonban hibás alapokon állt, mert a kávéfogyasztók közül sokan cigarettáztak is. Egy későbbi, a cigarettá- zást is figyelembe vevő tanulmány rámutatott, hogy a problémákat nem a koffein, hanem a dohányzás okozta. Végeredményben tehát nem tudjuk pontosan, hogy a sok kávé fogyasztásának van-e kóros hatása az újszülöttre vagy sem.
Az aszpartám nevű mesterséges édesítőszer az édeskésre használt szokásos mennyiségben terhesség alatt is biztonságosnak látszik.
A terhesség alatti kokain-használat következtében nagyobb valószínűséggel fordul elő vetélés, a lepény idő előtti leválása a méhfalról (abrupció piacenté), az agy, a vese és a nemi szervek fejlődési rendellenessége, és az újszülött olyan viselkedészavara, melyben gyakran az átlagosnál kevésbé létesít kapcsolatot környezetével. <♦
Nem találtak egyértelmű bizonyítékot arra, hogy a marihuána fejlődési rendellenességet okozna vagy a magzat növekedését, illetve fejlődését befolyásolná. A tanulmányok szerint azonban a terhesség alatti masszív marihuána-használat az újszülött kóros viselkedését idézheti elő.
á lásd az 1161. oldalt
® lásd az 1175. oldalt
- lásd az 1149. oldalt
- lásd az 1214. oldalt
- lásd az 1214. oldalt
1172
![]()
Habár minden egyes vajúdás és szülés valamelyest különbözik egymástól, a legtöbb mégis általános törvényszerűségek szerint zajlik. Éppen ezért egy várandós anya tudhatja, hogy milyen változások fognak végbemenni a szervezetében, amelyek képessé teszik őt gyermeke megszülésére, és hogy milyen eljárások lesznek a segítségére. Lehetősége van választani is – például, hogy az apa jelen legyen-e, vagy, hogy hol szülje meg a gyermekét (kórházban, szülőotthonban vagy otthonában).
A várandós anyák rendszerint igénylik, hogy az apa jelen legyen a szülésnél. Az apa buzdítása és érzelmi támogatása segít az anyának az ellazulásban, így a fájdalomcsillapító gyógyszerek iránti igény csökkenhet. Ezenfelül, a születés felemelő érzésének megosztása érzelmi és pszichológiai előnyökkel is jár a családi kötődés szempontjából. A szülésre felkészítő oktatás felkészíti mind az anyát, mind az apát az egész folyamatra. Ugyanakkor az anya igényelheti az egyedüllétet is a szülés alatt, vagy előfordulhat, hogy az apa nem akar jelen lenni, vagy lehet, hogy egy másik személy jelenléte megfelelőbb. A várandós anya és az apa döntheti el, hogy számukra mi a legmegfelelőbb.
A legtöbb gyermek kórházban születik, de néhány anya otthon akar szülni. Sok orvos nem szívesen ajánlja az otthoni szülést, mert aggályaik vannak a nem várt komplikációk miatt, amelyek a következők lehetnek: hirtelen méhlepény leválás, magzati ártalom (distressz – amit leggyakrabban a magzat vajúdás alatti oxigénhiánya okoz), nem várt ikerterhesség, valamint szülés utáni komplikációk, mint például a szülés utáni vérzés (posztpartum hemorrágia). ((Az otthon szülést Magyarországon a szülészeti szakmai kollégium nem tartja elfogadhatónak.)) Az otthoni szülés csak olyan nőnek engedhető meg, akinek már legalább egy eseménytelen terhessége és szülése volt. Egy orvosnak, vagy egy képzett szülésznőnek – lehetőség szerint ugyanaz a személy legyen, aki a terhesgondozást vezette – jelen kell lennie. A lakásnak lehetőség szerint közel kell lennie a kórházhoz; ha az anya otthona túl messze van, egy rokon vagy egy ismerős lakása megfelelőbb. Szükség esetére az otthonról a kórházba történő sürgős szállítást is előre meg kell tervezni.
A szülőotthonok normál, komplikációmentes szülések ellátására vannak berendezve. Mivel ezek a centrumok otthonszerű légkört teremtenek és a barátok is je
len lehetnek, ezért azoknak az anyáknak vonzók, akik a szülést kötetlen, személyes élménynek tartják. A szülés alatt fellépő komplikáció esetén az anyát a közeli kórházba szállítják, amellyel a centrumok kapcsolatban állnak.
Számos kórháznak van szülő centruma, ami egyesíti az otthonszerű elhelyezés kevésbé szabályozott voltát – például a látogatási idő és a látogatók számának a kötetlenségét – és a kórházi személyzetet, a sürgősségi ellátást és a teljes kórházi segítséget szükség esetén. Néhány kórháznak vannak magánszobái is, amelyekben az anya a vajúdás kezdetétől egészen a hazabocsátásig tartózkodhat; ezeket hívják LDRP-nek (az angol vajúdás, szülés, lábadozás és szülés után szavak rövidítéséből).
Bárhogyan dönt is a kismama, szülésre való legjobb felkészülés a várható események pontos ismerete.
A vajúdás a méh ritmikus, fokozódó összehúzódás-sorozata, amely a magzatot fokozatosan továbbítja a méhnyakon (a méh alsó része) és a hüvelyen (szülőcsatorna) át a külvilágba.
Az összehúzódások eredményezik a méhnyak fokozatos kitágulását (dilatáció), majd elvékonyodását és visszahúzódását (elsimulás), amíg az szinte teljesen beolvad a méh többi részébe. Ezek a változások teszik lehetővé a magzat számára a szülőcsatomán való áthaladást.
A vajúdás rendszerint a szülés előre várható időpontját megelőző vagy azt követő két hétben indul meg. A vajúdás megindulásának pontos oka nem ismert. Valószínűleg az agyalapi mirigyben termelődő hormon, az oxytocin a felelős, mely a vajúdás alatt a méh összehúzódását okozza, de ez nem bizonyított. A vajúdás általában nem tart tovább 12-14 óránál az első terhességben, és a következő terhességeknél az időtartam átlagosan 6-8 órára csökken.
A nyákdugó megjelenése (kevés vér keveredve a méhnyak nyákjával) jelzi, hogy a vajúdás hamarosan kezdődik; mindazonáltal megjelenhet a hüvelyben akár 72 órával is az összehúzódások kezdete előtt. Néha a magzatburok megreped a vajúdás kezdete előtt, és folyadék (magzatvíz) távozik a méhnyakon és a hüvelyen át (magzatvízcsorgás). Ha a magzatburok megre-
Vajúdás és szülés
1173
A szülés szakaszai
Első szakasz
A vajúdás kezdetétől a méhszáj teljes – körülbelül 10 cm-es – megnyílásáig (dilatáció) tart.

Második szakasz
A méhszáj teljes megnyílásától a magzat megszületéséig tart. Ez a szakasz kb. 60 perc az első terhességben, és 15-30 perc a következő terhességekben.

Bevezető (látens) fázis
- Az összehúzódások fokozatosan erősödnek és ritmusossá válnak.
- A diszkomfort érzés minimális.
- A méhnyak elvékonyodik és körülbelül 4 centiméterig nyílik.
- Ez a fázis átlagosan 8 1/2 óráig tart az első terhességben, és 5 óráig a következő terhességekben.
Aktív fázis
- A méhszáj a körülbelül 4-röl 10 centiméterre, a teljes tágasságra nyílik.
- Az elölfekvő rész, rendszerint a fej, leszáll a medencebemenetbe.
- Ahogy a magzat leszáll a medencebemenetbe, az anya székelési ingert érez.
- E fázis mintegy 5 óráig tart az első terhességben, és 2 óráig a következő terhességekben.

Az újszülött világrajöttétől a méhlepény megszületéséig tart. Ez a szakasz rendszerint csak néhány perc hosszúságú.
Tradicionálisan a szülést három szakaszra osztják; mindazonáltal a méhlepény megszületését követő 4 órát, amikor a vérzés veszélye a legnagyobb, gyakran a szülés negyedik szakaszának hívják.
1174
Nőgyógyászati egészségügyi kérdések
A magzat állapotának vizsgálata
Az elektronikus magzati szívmonitorozást a magzati szívműködés frekvenciájának és a méh összehúzódásainak figyelemmel kísérésére használják. Sok orvos minden szülésnél alkalmazza, mert a szülés közben fellépő problémák és halálesetek 30-50%-ában nincsen előzetes figyelmeztető jel. Az elektronikus monitorozás ezeknek az újszülötteknek az életét mentheti meg. Ugyanakkor az elektronikusan monitorozott vajúdók körében magasabb a császármetszés aránya, mint azoknál, akiket sztetoszkóppal figyeltek meg. Az elektronikus monitorozást általában a magas rizikójú terhességek esetén alkalmazzák, ahol a magzat szívműködése nem hallható sztetoszkóppal (például a magzat fekvése vagy tartása miatt), illetve ahol a magzat szívhangja sztetoszkóppal hallgatva abnormális. A magzat szívfrekvenciája vizsgálható ultrahangkészülékkel (mely ultrahang hullámokat bocsát ki és fog fel) az anya hasfalán keresztül, vagy belülről, elektródát illesztve a magzat fejére az anya hüvelyén keresztül. A belső megfigyelést
általában a magas rizikójú terhességek esetén alkalmazzák.
Magas rizikójú terhességekben az elektronikus szívmonitorozást néha a non-stressz teszt részeként használják, amikor a magzat nyugalmi helyzetében és mozgása közben is megvizsgálják a szívfrekvenciáját. Ha a frekvencia mozgás alatt nem emelkedik, kontrak- ciós stressz teszt végezhető el. A méhet ösz- szehúzódásra serkenteni a mellbimbó ingerlésével vagy oxytocinnal (amely hormon a vajúdás során a méh összehúzódásait idézi elő) lehet. Az összehúzódások alatt a magzat szívfrekvenciájának monitorozása előre jelzi, hogy a magzat képes lesz-e elviselni a szülést.
Egy másik vizsgálat, a magzati fejbőrből vett vérmintából történik, melynek során a magzat fejbőréből nyert kevés vérből azt határozzák meg, hogy a magzat mennyi savas anyagcsereterméket produkál a vajúdás alatt.
Ezen tesztek alapján az orvos engedheti tovább a szülést természetes úton, vagy sürgős császármetszést végez.
ped, azonnal értesíteni kell az orvost vagy a szülésznőt. A magzatburok megrepedését követően a várandós anyák 80-90%-a 24 órán belül spontán szül. A nőnek be kell mennie a kórházba, ahol, ha a vajúdás nem indul meg 24 órán belül és a magzat elég érett, a szülést megindítják (indukálják), hogy csökkentsék a magzat fertőzésének a kockázatát, amelyet a hüvelyből a méhbe fejutó baktériumok okoznak. ((Magyarországon az elfogadott várakozási idő rövidebb, 6-8 óra.)) A fertőzés egyaránt veszélyezteti az anyát és a magzatot. A szülés megindítására oxytocint, vagy hasonló szert használnak. A magzat éretlensége esetén gondos megfigyelés javasolható a szülés megindítása helyett, azonban nem tanácsos újabb kismedencei vizsgálatot végezni, amíg a szülés megindulása nem várható. A
A lásd az 1178. oldalt
■ lásd az 1206. oldalt
★ lásd az 1180. oldalt
Amikor egy nő vajúdni kezd – erős méhösszehúzó- dások jelentkeznek 5 percenként vagy sűrűbben, és a méhszáj több mint 4 centiméterre tágult – kórházba kerül, ahol súlyt és vérnyomást mérnek, légzés- és a szívfrekvenciát számolnak, hőmérsékletet mérnek, valamint vizelet- és vérmintát vesznek. Megvizsgálják a hasát, hogy a magzat nagyságát felbecsüljék, és hogy megtudják a magzat fekvését (koponya vagy medencevégű) és tartását (a fej, a far vagy a váll illeszkedik a medencebemenetbe). Az orvos vagy más egészségügyi személy sztetoszkóppal megfigyeli a magzat szívhangjait. A méhösszehúzódások erejét, tartamát és sűrűségét feljegyzik. Rendszerint hüvelyi vizsgálatot is végeznek, hogy eldöntsék: a magzatburok megrepedt-e, mennyire simult el a méhszáj – de ezeket a vizsgálatokat mellőzhetik ha a nő vérzik, vagy ha a magzatburok spontán megrepedt. A magzatvíz zöldes színét a magzatburok megrepedése után a magzat első széklete (meconium) okozza, amely magzati ártalmat jelezhet.® A magzat a megszületés előtt székletet rendszerint csak magzati ártalom vagy farfekvés esetén ürít.
A magzat fekvésétől és tartásától függ, hogy hogyan jut majd át a hüvelyen.* * Koponyatartás esetén, ami
Vajúdás és szülés
messze a leggyakoribb forma, a legbiztosabb a szülés kimenetele. A szülést megelőző egy-két hét során a legtöbb magzat koponyatartásba fordul. A fartartás jelentősen megnehezíti a szülést mind az anya, mind a magzat, mind pedig az orvos számára. A fartartás a fej világrajövetelének késleltetésével növeli a magzati dis- tressz valószínűségét. Mivel a fej szélesebb mint a far, a fej beilleszkedése a far által tágított szülőcsatomába nehezebb, mint fordítva, és a fej nagyobb valószínűséggel akad el. A válltartás még nehezebbé teszi a szülést. Ha a magzat koponyatartású, és arccal az anya háta felé forog a szülés rendszerint könnyebb, mint ha a magzat arccal az anya hasa felé forog.
Vajúdás során a nők rendszerint intravénásán kapnak folyadékot a kiszáradás megelőzésére. Az intravénás katéter teszi lehetővé gyógyszer sürgős bejuttatását is. Az intravénás folyadékbevitel előnyös, mert a vajúdónak nem szabad ételt és folyadékot fogyasztania a vajúdás alatt, mivel fennáll a hányás és a félrenyelés lehetősége. A hányadék belégzése potenciálisan életveszélyes állapotot, Mendelson-szindrómát okozhat, ami tüdőgyulladással jár. A kórházba kerüléskor és azt követően három óránként a nőknek gyakran savkötőszert adnak, hogy a gyomorsavat semlegesítsék. Az antaci- dok csökkentik a tüdők károsodásának esélyét hányadék belélegzése esetén.
A szülés első szakasza során az anyának rendszerint nem szabad préselnie, mert a méhszáj teljes megnyílása előtti préselés csak elvesztegetett energia, és méhszájrepedést okozhat. A magzat és az anya szívfrekvenciáját 15 percenként ellenőrzik. A magzat szivfrekven- ciájának ellenőrzése – magzati sztetoszkóppal vagy elektronikus magzati szívfrekvencia monitorozással – a legegyszerűbb módja a fenyegető magzati distressz észrevételének. Amennyiben a magzat szívfrekvenciája túlságosan lelassul vagy felgyorsul, az orvos a császármetszés, vagy fogóműtét végzését határozhatja el, vagy egyéb kisegítő eljárásokat alkalmazhat. Ilyen például az anya bal oldalára való fordítása, az intravénás folyadékmennyiség növelése vagy oxigén adása orrszondán át.
A második szakaszban az anya – aki folyamatos megfigyelés alatt áll – minden egyes összehúzódáskor présel, hogy a magzatot a hüvelyen áttolja. A magzat szívfrekvenciáját vizsgálják minden összehúzódás után, vagy legalább 3 percenként, ha az öszehúzódások annál ritkábbak.
_______ _ ______ ______ J175
A várandós anya a szülész vagy a szülésznő tanácsai alapján már jóval a szülés megindulása előtt választhat megoldást a fájdalomcsillapításra. Választhatja a természetes szülést, amely relaxációra és légzési technikákra alapozva csökkenti a fájdalmat, vagy választhat a különböző fájdalomcsillapító és érzéstelenítő eljárások közül, ha szükséges. A vajúdás megkezdődése után az előzetes elképzelés módosulhat, attól függően, hogy a folyamat hogyan halad előre, a szülő nő hogyan érzi magát és a szülész vagy a szülésznő mit javasol.
A nők fájdalomcsillapítás iránti igénye a vajúdás alatt meglehetősen változó, az egyéni fájdalomtűréstől függően. A vajúdásra és a szülésre való felkészülés, csakúgy, mint a vajúdót körülvevő személyek érzelmi támogatása jelentősen csökkentheti a szorongást és a fájdalomcsillapítók iránti igényt. Sok nő nem kér gyógyszert.
Ha a szülő nő fájdalomcsillapítást kér, rendszerint megkapja, de amilyen keveset csak lehet, mert egyes gyógyszerek lassíthatják (deprimálhatják) a magzat légzését és egyéb életműködéseit a megszületés után. A szülés kritikus szakasz az újszülött életében: számos folyamat megy a szervezetében végbe, amint az anyától való teljes függés után a függetlenséghez kell alkalmazkodnia. Az az újszülött, aki erélyes anyai fájdalomcsillapítás miatt gyógyszerhatás alatt áll, kevésbé képes alkalmazkodni. Leggyakrabban intravénás mepiri- dint vagy morfmszármazékot használnak fájdalomcsillapításra. Mivel azonban ezek a szerek lassítják a szülés első szakaszát, ezért rendszerint az aktív fázisban adják őket. Ezen kívül, mivel a hatásuk 30 perc után a legkifejezettebb, nem adhatók olyan esetben, amikor a szülés rövid időn belüli lezajlása várható. A gyógyszerek nyugtató hatásának ellensúlyozására az újszülöttnek naloxon nevű gyógyszert lehet adni közvetlenül a megszületés után.
Ha a szülés előrehaladtával a nőnek erősebb fájdalomcsillapításra van szüksége, helyi érzéstelenítés jöhet szóba a hüvelybemenetnél. Ez teljesen érzésteleníti a fájdalmas területet, de ébren hagyja a szülő nőt, és nem lassítja a magzat funkcióit. Kivitelezhető puden- dális blokk formájában, vagy regionális érzéstelenítés útján. A pudendális blokk gyakran használt eljárás, mely során érzéstelenítőt juttatnak a hüvely falán keresztül a pudendális ideghez, érzéstelenítve az egész hüvelyt, a vulva (külső nemi szervek) kivételével. Ez
1176
Nőgyógyászati egészségügyi kérdések
A természetes szülés során relaxációt és légzési technikákat használnak a fájdalom csillapítására. A várandós anya és a partnere szülést előkészítő kurzusra jár, rendszerint 6-8 alkalommal néhány hét alatt, hogy megtanulják használni ezeket a technikákat. Megtanulják azt is, hogy mi történik a vajúdás és a szülés egyes szakaszai alatt.
A relaxációs technika a test egyes részeinek tudatos megfeszítését majd elernyesztését használja fel. Ez a módszer segít az anyának elernyeszteni a test többi részét, amíg a méh összehúzódik a vajúdás alatt, és pihenni az összehúzódások között. Különböző légzéstípusok segítenek a vajúdás első szakaszában, mielőtt a préselés megkezdődne:
- Az összehúzódások elején és végén a mély lélegzetvétel segíti a relaxációt.
- Az összehúzódások csúcsán gyors, felületes mellkasi légzés segít.
• Egyfajta lihegő és fúvó légzés segít leállítani a préselést, amikor ilyen késztetést érez, mielőtt a méhnyak teljesen kitágulna.
A második szakaszban az anya váltakozva présel és liheg.
A nőnek és a partnerének a terhesség alatt rendszeresen kell gyakorolniuk ezeket a légzési technikákat. A vajúdás alatt a nő partnere segíthet azzal, hogy emlékezteti őt az egyes szakaszokban a teendőkre, nem is beszélve az érzelmi támogatásról. Masszírozás is segíthet a nőnek ellazulni. A természetes szülés gyakran csökkenti vagy meg is szűnteti a fájdalomcsillapítás és érzéstelenítés iránti igényt.
A legismertebb természetes szülési módszer talán a Lamaze-féle módszer. Egy másik, a Leboyer-féle módszer alapja az, hogy a magzat elsötétített szobában, rögtön kézmeleg vízbe merítve jön világra.
az eljárás hasznos a komplikáció nélküli szülés alatt, amikor a szülő nő préselési ingert jelez.
Ha a nő nem akarja a tolófájásokat érezni és erősebb fájdalomcsillapításra van szüksége, akkor regionális érzéstelenítés használható. Az érzéstelenítő szert leggyakrabban a gerincoszlopot körülvevő térbe (epidu- rális tér) juttatják a hát alsó szakaszán; ezt hívjuk lum- bális epidurális injekciónak. Lehetséges kábító fájdalomcsillapítók, mint a fentanil és sufentanil folyamatos epidurális adása is infúzió formájában. Ezeket az eljárásokat igen gyakran használják, de emelhetik a császármetszés előfordulási arányait, mert az érzéstelenítés a kellő mértékű préselést gátolhatja. A gerincvelői érzéstelenítés, melynek során az érzéstelenítőszert a gerinccsatornába juttatják, használható császármetszésnél és hüvelyi szülésnél is, azonban nem használják túl gyakran a szülés utáni fejfájás – ami néha súlyos is lehet – kisfokú kockázata miatt. Hüvelyi szülés esetén gerincvelői érzéstelenítés akkor alkalmazható csu
pán, ha a szülés küszöbön áll, mert a gyógyszer hatása kikapcsolja a tolófájásokat. A regionális érzéstelenítés súlyos vérnyomásesést okozhat, ezért az anya vérnyomását gyakran ellenőrizni kell.
Az általános érzéstelenítést (altatást), mely a vajúdó tudatát átmenetileg kikapcsolja, lehetőség szerint nem alkalmazzák, mert lassítja a magzat szívműködését, légzését, agyműködését – csakúgy, mint az anyáét. Használható sürgős császármetszéseknél, mert ez a leggyorsabb módja az érzéstelenítésnek.
A szülés a magzat és a placenta áthaladása a méhből a külvilágba.
Amikor a kórházban a szülés időpontja közeledik, vagy áthelyezik az anyát vajúdószobából a szülőszobára, ami egy, csak szülések számára fenntartott kis szoba, vagy a LDRP-ben (lásd fent) maradhat. Az intravé-
Vajúdás és szülés
1177
nás kanül még bennmarad. Az apa, vagy más kísérő rendszerint az anyával maradhat.
A szülőszobában a nő fél-ülő helyzetben helyezkedik el, a hátát párnával vagy háttámlával támasztják meg. A fél-ülő helyzet jól kihasználja a gravitációt: a magzat lefelé irányuló nyomása segíti a szülőcsatoma és a gát (a hüvelybemenet és a végbélnyílás közötti terület) fokozatos tágulását, csökkentve ezzel a repedés veszélyét. Ezenkívül ez a helyzet csökkenti az anya hátában és a medencéjében a terhelést. Néhány nő a fekve szülést részesíti előnyben; ez a helyzet azonban elhúzódóbb szülést eredményezhet, és gyakrabban van szükség segítségre is. A szívfrekvencia rendellenességei is gyakoribbak a fekve szülők körében, mint a ferde helyzetben szülők között.
Ahogy a szülés halad előre, az orvos vagy a szülésznő hüvelyi vizsgálatot végez, hogy ellenőrizze a magzat fejének helyzetét. Az anyát megkérik, hogy igyekezzen préselni minden egyes összehúzódásnál, átsegítve ezzel a magzat fejét a medencén és tágítva mind jobban a hüvelyt, amíg a fej mind nagyobb része meg nem jelenik. Amikor 4-5 centiméter megjelent a fejből, az orvos vagy a szülésznő a kezét a magzat fejére helyezi a összehúzódás alatt, hogy kontrolálja azt, és szükség szerint lassítson egy kicsit az előrehaladáson. A fejet és az állat kisegítik a hüvelyből, hogy megóvják az anyai szöveteket a repedéstől. Ezek a manőverek jelentősen megkönnyítik a szülést.
A fogók (a harapófogóhoz hasonló fém eszközök, lekerekített végekkel, amelyek körülfogják a magzat fejét) segítenek az orvosnak a magzat kihúzásában, és viszonylag biztonságosan alkalmazhatók. Normál esetben ritkán használják; inkább csak akkor, amikor az anya az epidurális érzéstelenítés miatt nem képes préselni, amikor a kitolási szak progressziója nem megfelelő, vagy amikor magzati distressz áll fenn.
Ha a hüvely tágulása nem elegendő a magzat számára és a gátrepedés valószínű, az orvos epiziotómiát, gátmetszést végezhet (a gát és a hüvely szöveteinek bemetszése). Ez az eljárás a szülés megkönnyítését és a repedés elkerülését célozza, ugyanis sokkal könnyebb egy rövid, éles metszést összevarrni, mint egy erősen repedezett sebfelületet. A területet helyileg érzéstelenítik. Ha a záróizom, ami a végbelet zárva tartja (rectal- is sphincter) az epiziotómia vagy a szülés kapcsán sérül, jól gyógyul, ha az orvos azonnal összevarrja.
A fej világrajövetele után a test oldalra forog, oly módon, hogy a két váll egymás után könnyen világra jöjjön. A test többi része már gyorsan kicsúszik. A nyá-
kot és a folyadékot leszívják az újszülött orrából, szájából és torkából. A köldökzsinórt két helyen leszo- rítjákA, és a két leszorítás között átvágják, megakadályozva ezzel a vérzést mindkét oldalról. Ezután az újszülöttet könnyű meleg takaróba csavarják, és az anya hasára vagy melegített mózeskosárba teszik.
A megszületés után az orvos vagy a szülésznő a kezét óvatosan az anya hasára teszi, hogy ellenőrizze a méh összehúzódását. A szülés utáni első vagy második összehúzódás során általában megszületik a méhlepény, amelyet kis mennyiségű vér is követ. Rendszerint az anya egyedül is képes a méhlepény kipréselésére. Amennyiben ez nem következik be, és a vérzés nagyfokú, az orvos vagy a szülésznő az anya hasának lefelé nyomásával segíti a méhlepény leválását és vi- lágrahozatalát. Amennyiben a méhlepény hiányos, az orvos vagy a szülésznő kézzel távolítja el a bennmaradt részeket. ((Magyarországon ezt a beavatkozást csak szakorvos végezheti.))
Amint a méhlepény megszületett, az anyának oxy- tocint adnak, és masszírozzák a hasat, hogy elősegítsék a méh összehúzódását. A méh összehúzódása alapvető a további vérzés megakadályozására, mely a méhlepény tapadási helyéről származhat.
Az orvos összevarrja az epiziotómia vágását és az összes többi esetleg sérült szövetet a méhnyakon és a hüvelyben. Az anya ezután a megfigyelő szobába kerül, vagy LDRP-ben marad; az újszülött, amennyiben nem igényel további ellátást, az anyával marad. Rendszerint az anya, az újszülött és az apa 3-4 óráig együttmaradnak egy meleg, külön szobában, hogy a kötődés kialakuljon. Sok anya szereti rögtön a szülés után megkezdeni a szoptatást. Később a gyermeket a kórház nővérei veszik át. Számos kórházban kérésre a gyermek az anyjával együtt maradhat (rooming in). A LDRP-vel működő kórházaknál ez alapvető. A rooming in megoldásnál a gyermeket kérésre megetetik, és megtanítják az anyát ellátni a gyermekét, mielőtt hazavinné. Ha az anyának pihenésre van szüksége, a gyermeket odaadja a nővéreknek.
Mivel a szövődmények, különösen a vérzés, a szülést követő négy órán belül léphetnek fel (a szülés negyedik szakasza), ezért az anyát ez idő alatt gondosan figyelik.
▲ lásd az 1191. oldalt
1178
és a szülés során
A vajúdás és a szülés az izgatottság és a feszültség időszaka még akkor is, ha semmilyen probléma nem adódik. A várandós anya csökkentheti a szorongást és javíthatja a kimenetel esélyeit, ha előre felveszi a kapcsolatot az orvossal vagy a szülésznővel.
A vajúdással kapcsolatos elsődleges problémák az időzítéssel kapcsolatosak. A vajúdás nem mindig indul meg, amikor a burok megreped (idő előtti burokrepedés), vagy éppen a 37. terhességi hét előtt (koraszülés), vagy két héttel a megfelelő idő után (túlhordott terhesség) indul meg. Gondot okozhat a magzat vagy az anya betegsége, a vajúdás túl lassú előrehaladása, vagy a magzat rendellenes fekvése. További veszélyre utaló jelek az erős hüvelyi vérzésA, és a magzati szívfrekvencia rendellenességei. A komoly problémák viszonylag ritkák és rendszerint előre láthatók, de felbukkanhatnak hirtelen és váratlanul is. Ideális esetben időben észlelik őket, és a megfelelő beavatkozással a jó kimenetel biztosítható.
Az idő előtti burokrepedés a magzatot tartó folyadékkal teli membrán átszakadása egy órával, vagy többel a vajúdás kezdete előtt.
A burokrepedés, akár idő előtti, akár nem, rendszerint magzatvízfolyással jár. A burkon belüli magzatvíz (amnionfolyadék) a hüvelyen át távozik.
Régen, ha a magzatburok megrepedt idő előtt, minden erővel a szülés megindítására törekedtek, hogy a magzatot vagy az anyát fenyegető fertőzést megakadályozzák. Ez a stratégia azonban ma már nem indokolt, mert a fertőzés veszélye csökkenthető a hüvelyi vizsgálatok ritkításával. A spekulummal (a hüvely falát széttartó eszköz) való egyszeri vizsgálattal igazolható a burok megrepedése, megítélhető a méhnyak tágulása,
á lásd az 1182. oldalt
■ lásd az 1201. oldalt
és magzatvízmintát lehet venni a hüvelyből. Ha a magzatvíz elemzése bizonyítja, hogy a magzat tüdeje elég érett, a szülést mesterségesen megindítják (indukálják) és a magzat megszületik. Ha magzat tüdeje éretlen, az orvos próbálja elhalasztani a szülést addig, amíg az érettsége megfelelő lesz.
Agynyugalom és intravénásán adott folyadék az esetek 50%-ában késleltetik a szülést, de az anyák egy részénél a méh összehúzódásainak gátlásához gyógyszerre is szükség van, például intravénás magnéziumszulfátra, szájon át adott vagy bőr alá fecskendezett terbutalinra, vagy ritkán intravénás ritodrinra. Ilyenkor az anyának kórházban kell feküdnie, ágynyugalomban, de a fürdőszobába kimehet. A hőmérsékletét és a pulzusát rendszeresen ellenőrzik, legalább kétszer naponta. A hőmérséklet vagy a pulzusszám emelkedése a fertőzés korai jele lehet. Ha fertőzés lép fel, a szülést megindítják, és a magzat megszületik. Ha a magzatvíz nem folyik tovább, és nincsenek méhösszehúzódások, az anya hazamehet, de továbbra is ágyban kell maradnia, és legalább hetente egyszer az orvosnak látnia kell. ((Magyarországon, amennyiben az idő előtti burokrepedés egyértelműen igazolható, a terhest a szülés megindulásáig mindenképpen kórházban tartják és gondosan megfigyelik [hőmérséklet, fehérvérsejtszám, stb.].))
Koraszülés a terhesség 37. hete előtt megindult szülés.
Minthogy a koraszülötteknek gyakran vannak alkalmazkodási problémái, az orvosnak meg kell próbálnia megakadályozni a koraszülést.■ A koraszülés megállítása nehéz, ha hüvelyi vérzés lép fel, vagy ha a magzatburok megreped. Ha nincsen hüvelyi vérzés és a magzatburok nem repedt meg, ágynyugalom és az intravénás folyadék az esetek 50%-ában segít. Ha azonban a méhnyak 5 cm-nél tágabbra nyílik, a koraszülés rendszerint lezajlik.
A magnézium-szulfát az esetek közel 80%-ában megállítja a vajúdást, de mellékhatásai is vannak, mint például magas anyai és/vagy magzati szívfrekvencia. A
Szövődmények a vajúdás és a szülés során
1179
bőr alá fecskendezett terbutalin szintén használható a vajúdás megállítására. Ha a koraszülés leállt, kortiko- szteroidot – például betametasont – adnak az anyának, hogy a magzat tüdőhólyagocskái megnyíljanak, és csökkenjen a légzési problémák (újszülöttkori respi- ratórikus distressz szindróma) kockázata a megszületés után.
A túlhordás a terhesség 42. hete után fennálló terhesség. A túlérettség olyan tünetcsoport, melyben a méhlepény normális működése a túlhordás miatt beszűkül, veszélyeztetve a magzatot. A
A 42. terhességi hét betöltésének megállapítása nehézségekbe ütközhet, mivel a megtermékenyülés pontos időpontja nem mindig határozható meg. A megtermékenyülés időpontja néha azért nem egyértelmű, mert a nő menstruációs ciklusa szabálytalan, és esetleg nem biztos a ciklus időtartamában. Például, ha a nő ciklusa 35 napos vagy hosszabb, úgy tűnik, hogy a szülés nem indult meg időben, holott ez nem áll fenn. A terhesség korai szakában az ultrahangvizsgálat, amely biztonságos és fájdalmatlan, segíthet a terhesség idejének megállapításában. Később, de még a 32. hét előtt (ideálisan a 18. és a 22. hét között) ismételt vizsgálatokkal, a magzat fejének átmérője alapján pontosítani lehet a terhesség idejét. A 32. hét után az ultrahangvizsgálat segítségével már csak 3 hetes pontossággal lehet a terhesség idejét meghatározni.
Ha a terhesség az utolsó menstruációs ciklus első napjától számított 42. hét után is fennáll, az anyánál és a magzatnál túlérettségre utaló jeleket kell keresni: a méh nagyságának és a magzatmozgások csökkent számának kiértékelésével. A 41. héten vizsgálatokat kell kezdeni, hogy meg lehessen becsülni a magzat mozgását, szívfrekvenciáját és a magzatvíz mennyiségét, amelynek csökkenése túlérettség esetén igen kifejezett. A magzat fejméretét össze kell hasonlítani hasa méretével. A túlérettség diagnózisának bizonyítására az orvos amniocentézist végezhet (magzatvíz vétele és elemzése). A túlérettség egyik jele a magzatvíz zöldes elszíneződése, amelyet a magzat széklete (meconium) okoz; ez az elváltozás magzati distresszt jelez.
Amennyiben a vizsgálatok nem mutatnak túlérettségre utaló jeleket, további várakozás megengedhető a terminus túllépés ellenére is. Ha azonban a vizsgálatok túlérettséget bizonyítanak, a szülést megindítják, és a magzat megszületik. Ha a méhnyak nem elég
érett a magzat áthaladásához, császármetszést (sebészi úton történő szülés az anya hasfalának és méhének átmetszésével) végeznek.
A méhszájnak óránként legalább egy centiméterrel tágulnia kell, és a magzat fejének legalább egy centiméterrel lejjebb kell szállnia a medencébe. Ha ezek nem történnek meg, a magzat túl nagy lehet a szülőcsa- tomán való áthaladáshoz, és fogóműtétre vagy császármetszésre van szükség. Ha a szülőcsatoma elég tág a magzat számára, de a szülés mégsem halad előre kellőképpen, az anyának oxytocint adnak a méh összehúzódásainak erősítésére. Ha az oxytocin hatástalan, császármetszést végeznek.
rendellenességei
A vajúdás során a magzat szívfrekvenciáját legalább 15 percenként meghallgatják magzati sztetoszkóppal, vagy folyamatosan elektronikus magzati szívmonitorozást végeznek.éí A magzat szívfrekvenciájának állandó vizsgálatával állapítható meg legkönnyebben a magzati distressz. Ha a szívhangok kifejezetten abnormálissá válnak, további beavatkozások – mint például oxigén adása az anyának, az intravénás folyadékbevitel meny- nyiségének emelése, vagy az anya bal oldalra fordítása – rendszerint hatásosak. Amennyiben nem, a körülményektől függően fogóműtétet vagy császármetszést kell végezni.
Néha az újszülött nem kezd el lélegezni, holott semmilyen probléma nem volt a szülést megelőzően. Éppen ezért a szülést vezető személynek járatosnak kell lennie az újszülöttek újraélesztésében.
Rendellenes a fekvés, amikor a magzat nagyobb helyet vesz igénybe a szülöcsatornán való áthaladás során,
A lásd az 1202. oldalt í( lásd az 1174. oldalt
1180
Nőgyógyászati egészségügyi kérdések
A magzat fekvése és tartása
A normális fekvés fejjel lefelé és arccal hátrafelé (az anya háta felé), behajlított nyakkal, a tartás pedig koponyatartás. Kevésbé gyakori az arccal előrefelé fekvés, és kóros tartásnak számít az arc-, a homlok-, a medencetartás és a harántfekvés.
Normál fekvés
és tartás
Kevésbé gyakori
testhelyzet
Arccal hátrafelé
Fejjel előre

Arccal előrefelé
Rendellenes testhelyzetek
Arctartás
Homloktartás

Medencevégű fekvés
mint rendes fekvés – arccal hátrafelé, fejjel a szülőcsatorna nyílása felé – esetén.
fs magzat méhben való helyzetének leírásakor a pozíció és tartás mutatja az irányt, amerre a magzat arccal elhelyezkedik, a fekvés pedig a szülőcsatoma irányában elől elhelyezkedő részt jelöli meg. A leggyakoribb és legbiztonságosabb testhelyzet: fejjel a szülő
csatoma felé (fejvégű fekvés), arccal az anya háta felé rézsűt jobbra vagy balra fordulva, előrehajtott fejjel és behúzott állal (koponyatartás); a mellkas előtt keresztezett karokkal. Amennyiben a magzat más fekvésben vagy tartásban helyezkedik el, a hüvelyi szülés nehezebbé válik, vagy nem is lehetséges.
Szövődmények a vajúdás és a szülés során
1181
A magzat elhelyezkedhet arccal előrefelé, kiegyenesedett nyakkal (deflexió). Ebben a helyzetben a fejnek nagyobb helyre van szüksége a szülőcsatomán való áthaladáshoz, így a vajúdás elhúzódhat, a szülés nehezebbé válik. A probléma észlelése után az orvos dönthet, hogy fogót használ, vagy császármetszést végez. Arctartás esetén a nyak hátrahajlik, ily módon az áll kerül előre. Ha az áll hátra van szegve és úgy is marad, a hüvelyi szülés nem lehetséges. Homloktartás esetén a nyak mérsékelten hátrahajlik, így a homlok jelenik meg először. Rendszerint a magzat nem marad ebben a tartásban, de ha igen, a hüvelyi szülés nem lehetséges.
Medencevégű fekvés, amelynél a far az elől fekvő rész, szintén előfordulhat. A magzati károsodás és halálozás a szülés előtt, alatt és után ebben az esetben négyszer gyakoribb, mint koponyatartás esetén ■ leginkább azért, mert a medencevégű tartás sokkal gyakoribb koraszülés és magzati fejlődési rendellenesség esetén. A szövődményeket csak akkor lehet elkerülni, ha a rendellenességet a szülés előtt észlelik. Néhány esetben az orvos koponyatartásba tudja fordítani a magzatot az anya hasának nyomásával még a vajúdás megkezdése előtt, rendszerint a terhesség 37. és 38. hete között.
Mivel a far keskenyebb, mint a fej, a far által tágított szülőcsatoma nem elég tág a fej áthaladásához. Ezen túlmenően, amikor a fej követi a fart, nem biztos, hogy be tud illeszkedni a szülőcsatomába. így a magzat teste megszülethet ugyan, de a fej elakadhat az anyában. Ennek eredményeként a gerincvelő és más idegek is meghúzódhatnak, ami azok károsodásához vezet. Amikor a magzat köldöke már megjelenik, a köldökzsinór összenyomódik a magzat feje és a szülőcsatoma fala között, így túl kevés oxigén jut el a magzathoz. Az agykárosodás, melyet az oxigén hiánya okoz, sokkal gyakoribb medencevégű fekvés esetén, mint fejvégű fekvésnél. Először szülőknél a helyzet még rosszabb, mert az anyai szövetek nem tágultak még ki egy előző szülés során. Mivel a magzat akár meg is halhat, ezért a legtöbb orvos császármetszést javasol először szülőknél szinte minden, koraszülés esetén pedig minden medencevégű fekvésnél.
Néha a magzat vízszintesen is feküdhet a szülőcsatoma bemenete fölött, válltartásban. Rendszerint császármetszést végeznek, hacsak a magzat nem egy ikerpár második tagja – ilyenkor a magzat hüvelyi szüléshez beforgatható.
Minden 70-80. szülésre jut egy ikerszülés. Ezek a szülés előtt legjobban ultrahangvizsgálattal mutathatók ki, vagy elektronikus magzati monitorozással, amely különálló szívhangokat jelez.
Az ikrek túlnyújtják a méhet, és a túlnyújtott méh esetén a terminus elérése előtt kezdődnek az összehúzódások. Ennek eredményeként az ikrek gyakran koraszülöttek és kicsik. Mivel az ikrek különböző fekvésekben és tartásokban helyezkedhetnek el, a szülés komplikált lehet. A méh összehúzódása az első magzat megszületése után a második iker méhlepényének leválásához vezethet. Ily módon az ikerpár második tagjával gyakoribbak a problémák a szülés során, és nagyobb a valószínűsége a károsodásnak és a halálozásnak is.
Néhány esetben a túlnyújtott méh nem húzódik ösz- sze eléggé a szülés után, ennek következménye anyai vérzés lehet. Az orvos előre dönthet a hüvelyi szülés vagy a császármetszés mellett; esetleg dönthet az első magzat hüvelyi úton való megszülése után úgy, hogy a császármetszést alkalmazza a második magzat világra- hozatalánál, biztonsági okokból.
A váll elakadása nem gyakori komplikáció, a koponyatartások 1 ezrelékénél fordul elő, melynek során a magzat egyik válla a szeméremcsonton elakad a szülőcsatornában.
Amikor a fej világra jön úgy tűnik, hogy kissé visz- szahúzódik és beszorul a hüvelybemenetbe. A mellkast a szülőcsatoma összenyomja, és a száj csukva marad, megnehezítve ezzel az orvos számára a lélegeztető cső behelyezését. így a magzat nem tud lélegezni, és az oxigén szint 4-5 perc alatt leesik. Ez a komplikáció gyakoribb nagy magzatoknál, különösen amikor fogóra van szükség még mielőtt a magzat feje teljesen le- szállna a szülőcsatomába. Nem minden nagy magzatnál fordul elő váll-elakadás.
Az orvos gyorsan megpróbál különböző technikákat alkalmazni a váll kiszabadítására, hogy a magzat hüvelyi úton születhessen meg. Ha ezek nem sikerülnek, a magzatot kivételesen vissza lehet tolni a hüvelybe, és császármetszéssel lehet világra hozni.
1182
Nőgyógyászati egészségügyi kérdések
Az előesett köldökzsinór ritka komplikáció, a szülések mintegy 1 ezrelékében fordul elő, melynek során a köldökzsinór megelőzi a szülőcsatornában a magzatot.
Amikor a magzat áthalad a szűk szülőcsatomán, az elöesett köldökzsinór összenyomódik, így a magzat vérellátása megszűnik. Ez a komplikáció lehet nyilvánvaló (manifeszt), vagy előfordulhat csak elölfekvő köldökzsinór formájában.
Az előesés nyilvánvaló, amikor a magzatburok megrepedt, és a köldökzsinór a hüvelybe jut a magzat előtt. Ez rendszerint a magzat medencevégű fekvése esetén fordul elő, de előfordulhat koponyatartás esetén is, különösen ha a burok idő előtt reped meg, vagy a magzat nem illeszkedett a medencebemenetbe. Ha a magzat illeszkedett, a magzatvíz kiömlése kisodorhatja a köldökzsinórt a magzat előtt. Ez az egyik oka annak, hogy az orvosok nem repesztik meg a burkot, amíg a magzat feje be nem illeszkedett a medencébe. Ha a köldökzsinór előre esik, a magzat sürgős világra- hozatala – rendszerint császármetszés – szükséges a magzat károsodásának elkerülése érdekében, melyet a vérellátás megszűnése okoz. Amíg a műtét elkezdődik, egy nővér vagy egy orvos visszanyomja a magzatot, hogy a köldökzsinór ne nyomódjon össze, és a vérellátás ne szűnjön meg.
Elölfekvő köldökzsinór esetén a magzatburok ép, és a köldökzsinór a magzat előtt, vagy a váll elé szorulva helyezkedik el. Az elölfekvő köldökzsinórt rendszerint a magzat rendellenes szívműködéséből lehet észrevenni. Az anya helyzetének változtatásával, vagy a magzat fejének emelésével a köldökzsinór összenyomása megszűntethető. Néha császármetszés szükséges.
Magzatviz embólia esetén az anya tüdő (pulmonális) artériáját magzatviz (a méhben a magzatot körülvevő folyadék) zárja el.
Nagyon ritkán egy embólus (idegen anyagból álló massza az anyai vérkeringésben), mely magzatvízből áll, bekerül az anya vérkeringésébe – ez rendszerint a traumás szülésnél vagy idő előtti burokrepedés után történik. Az embólus eljut az anya tüdejébe és elzár egy artériát; ezt az elzáródást hívják tüdőembóliának. Ez
szapora szívverést, szabálytalan szívritmust, ájulást, sokkot vagy akár szívleállást és halált is okozhat. Ha az anya ezt túléli, az egész érpályára kiterjedő vérrögösö- dés (disszemiált intravaszkuláris koaguláció) a leggyakoribb következmény, mely intenzív ellátást igényel.
A méh nagyfokú vérzése (hemorrágia) a legjelentősebb szülés utáni probléma.A Rendesen az anya kevesebb, mint fél liter vért veszít a szülés során. Ahogy a méhlepény leválik a méhfalról, az erek megnyílnak. A méh összehúzódása segít zárva tartani ezeket az ereket, amíg azok maguk el nem záródnak. így a vérzés sokkal nagyobb mértékű, ha a méh nem húzódik össze eléggé, vagy ha a méhlepény egy része a szülés után bennmarad a méhben, megakadályozva ezzel a méh teljes összehúzódását. A hüvely vagy a méhnyak sérülése szintén nagyfokú vérzést okozhat.
Ha a vajúdás vagy a szülés során komplikáció lép fel, különböző beavatkozásokat lehet végezni: szülésmegindítás, fogóműtét vagy vákuum-extrakció, esetleg császármetszés.
A szülésmegindítás (szülésindukció)
A szülésindukció a szülés művi megindítása. A vajúdás erősítésére ugyanazokat a technikákat és gyógyszereket használjuk, mint a szülésmeginditáshoz, de a vajúdás spontán megindulása után.
Szülésindukciót rendszerint csak akkor alkalmaznak, ha az anyának szülészeti problémája van, vagy ha akár az anya, akár a magzat állapota nem megfelelő. Ha a terhesség lefolyása megfelelő, ritkán van szükség szülésindításra, kivéve ha az anya nem tud a szülés megindulásakor időben a kórházba menni. Ilyen esetekben a szülés várható időpontja (terminus) előtt kevéssel már felveszik az anyát a kórházba. A dátum pontos meghatározása nagyon fontos, ennek érdekében az orvos végezhet amniocentézist a magzat érettségének meghatározására, mielőtt a szülést megindítaná.
A szülést rendszerint oxytocinnal indítják meg, ami egy, a méh összehúzódását erősítő hormon. Intravénásán adják infúziós pumpával, így a beadott szer mennyisége pontosan kontrollálható. A szülésindítás és a vajúdás során a magzat szívfrekvenciáját elektronikusan monitorozzák. Először a monitort az anya hasára helyezik. Aztán, miután a burok biztonságosan meg- repeszthető, a hüvelyen át a magzat fejére skalpelek-
lásd az 1187. oldalt
Szövődmények a vajúdás és a szülés során
1183
Fogó és szívófogó (vákuum-extraktor)
A fogó és a szívófogó (vákuum-extraktor) segíthetik a szülést. A fogót a magzat feje köré illesztik. A szívófogó egy kicsi, gumiszerű anyagból készült sapka, ami a magzat fejére illeszke
dik, majd vákuumot hoznak létre. A magzat mindkét eszközzel óvatosan kihúzható, mialatt az anya présel.
tródot helyeznek. Ha a szülésindítás sikertelen, a magzatot császármetszéssel hozzák világra.
Ha a méh összehúzódásai nem elegendők a magzatnak a szülőcsatomán való átjuttatásához, a vajúdást oxytocinnal lehet erősíteni. Ugyanakkor, ha a nő még a szülés bevezető szakaszában van – amikor a méhnyak még nem teljesen simult el, és az összehúzódások még szabálytalanok – a pihenés, sétálás és a bátorítás hatékonyabb, mint a vajúdás erősítése.
Néha a szülő nő összehúzódásai túl erősek, vagy túl gyakoriak, esetleg mindkettő. Ez az állapot, melyet hipertóniás diszfunkcionális vajúdásnak hivnak, nehezen kontrollálható. Ha ezeket az összehúzódásokat oxy- tocin adása váltotta ki, a szer adása azonnal felfüggesztendő. Az anyát vissza kell helyezni és fájdalomcsillapítót kell adni neki. Terbutalin vagy ritodrin, amelyek csökkentik az összehúzódásokat, szintén adhatók.
A fogók fémből készült sebészi eszközök, a harapófogóhoz hasonlóak, lekerekített végekkel, melyek illeszkednek a magzat fejére. A szívófogó egy gumiszerű anyagból (Silastic) készült sapka, vákuummal összekötve, amelyet a hüvelyen keresztül a magzatfejére illesztenek.
A fogókat a kitolási szak megkönnyítésére, vagy a magzat fejének vezetésére használják bizonyos esetekben. Akkor van rá szükség, ha a magzati distressz fenyeget, ha rendellenes fekvésben van, vagy ha a szülés elhúzódik. A szülés olykor az érzéstelenítés miatt húzódik el, ami gátolja az anyát az elégséges préselésben. Minden ilyen esetben az orvos dönt a fogó használatáról vagy a császármetszésről. Ha fogóval próbálkoznak, de ez túl kockázatosnak bizonyul (az orvos már nem húzhatja a magzatot nagyobb erővel biztonságosan), császármetszést végeznek.
1184
Nőgyógyászati egészségügyi kérdések
A fogó alternatívája a szívófogó, amelyet szívás segítségével erősítenek a magzat fejére. Ezzel az eszközzel a magzat óvatosan kihúzható.
A fogó megnyomhatja a magzat arcát, vagy megsértheti az anya hüvelyét. A szívófogó megsértheti a magzat fejbőrét. Ezek a sérülések azonban ritkák.
A császármetszés a magzat sebészi világrahozatala, az anya hasfalának és méhének megnyitása útján.
Az orvos akkor dönt emellett az eljárás mellett, ha úgy gondolja, hogy ez biztonságosabb a hüvelyi szülésnél az anya, a magzat, vagy mindkettő számára. Az Egyesült Államokban a szülések 22%-a császármetszéssel történik. Az eljárásban részt vesz a szülész, az altatóorvos, nővérek, az újszülöttkori betegségek specialistája (neonatológus) vagy valaki, aki szükség esetén újra tudja éleszteni az újszülöttet. A császármetszés biztonságát garantálja a megfelelő érzéstelenítés, az intravénás szerek és antibiotikumok alkalmazhatósága és a vérátömlesztés lehetősége. Az anya minél előbbi felkelése a műtét után csökkenti a pulmonális embólia kockázatát, amikor a lábban vagy a medencében kialakuló vérrög a tüdőbe jut, és ott elzár egy artériát. A császármetszés azonban nagyobb szülés utáni fájdalommal jár, mint a hüvelyi szülés, és a kórházi benntartóz- kodás is hosszabb.
A metszés történhet a méh felső részén (klasszikus metszés), vagy az alsó részen (alsó szegmens metszés). A klasszikus metszést rendszerint csak akkor alkalmazzák, amikor a méhlepény rendellenesen helyezkedik el (a rendellenesség neve elölfekvő lepény, placenta prévia)A, vagy amikor a magzat harántfekvésben helyezkedik el. A vérveszteség nagyobb, mint az alsó szegmens metszésnél, mert a felső rész vérellátása gazdagabb. A metszés utáni heg itt gyengébb, így nagyobb a megnyílás esélye a következő terhességek során. Az alsó szegmens metszés lehet függőleges vagy vízszintes. A legtöbb esetben vízszintes metszést alkalmaznak. A függőleges metszést rendszerint akkor alkalmazzák, ha a magzat rendellenesen helyezkedik el.
Rendszerint csak az a császármetszésen átesett nő választhat, hogy hüvelyi úton történjen-e a következő szülés, vagy császármetszéssel, akinek az előző terhesség során alsó szegmens metszése volt; a hüvelyi szülés az ilyen esetek háromnegyed részében sikeres. Mindenesetre a hüvelyi szülésnek is olyan intézetben kell történnie, ahol a császármetszés kivitelezéséhez szükséges feltételek megvannak, mert a szülés alatt csekély mértékben ugyan, de fennáll a méh-heg szétnyílásának a veszélye.
250. FEJEZET
A magzat megszületése után a gyermekágyast megfigyelés alatt tartják és ha szükséges, fájdalomcsillapítókat kap. Információkat kap azokról a változásokról, amelyek végbemennek a szervezetében, beleértve azokat is, amelyek a tej elválasztással kapcsolatosak, és a szülés utáni időszakban választható fogamzásgátló módszerekről. Orvosa megvizsgálja, mielőtt elhagyja a kórházat, majd hat hét múlva ismételten. A cél a – ritka – szövődmények megelőzése és kezelése. A leggyakoribb komplikációk a nagyfokú vérzés, a húgyúti fertőzések és a tejelválasztással kapcsolatos problémák.
A szülést követően a gyermekágyasnak még 6-8 hétig enyhe, időszakos panaszai lehetnek, ahogy a nem terhes állapotnak megfelelő változások bekövetkeznek. Az első 24 órában a pulzusszáma csökkenhet, a hőmérséklete pedig enyhén emelkedhet. A szülést követően még 3-4 napig véres hüvelyi folyás jelentkezhet, ami a 10-12. napon barnássá, majd végül sárgás-fehérré válik. A gyakran cserélt tisztasági betét vagy tampon jól felszívja ezt a váladékot.
Szülés után a megnagyobbodott méh összehúzódásai folytatódnak, a méh fokozatosan egyre kisebbé válik, mígnem eléri eredeti méretét. Ezek a rendszertelen összehúzódások gyakran fájdalmasak, és fájdalomcsil-
lásd az 1157. oldalt
A szülés utáni időszak
1185
lapítókkal csökkenthetők. A méhösszehúzódások mintegy 5-7 napig tartanak és fokozódhatnak szoptatás idején az oxytocin hormon miatt, amely normálisan a szoptatás kezdetén szabadul fel a tej kiürülésének reflexes megindítására, ugyanakkor azonban a méh összehúzódásait is serkenti. 5-7 nap múlva a méh már összehúzódik és nem hajlamos ellazulásra, de az orvos még tudja tapintani a hasfalon keresztül a megszokott helyén a szeméremcsont és a köldök között. Két héttel a szülés után a méh kívülről már nem tapintható. Mindazonáltal a gyermekágyas hasa még hónapokig nem lesz olyan lapos, mint a szülés előtt volt, még ha rendszeresen tornázik is. A hasfal tágulása okozta csíkok egy év után is fennmaradhatnak.
A kórház személyzete mindent elkövet, hogy a lehető legkisebbre csökkentsék a vérzés veszélyeit, a fájdalmat és a fertőzés kockázatát. A méhlepény megszületése után oxytocint adnak a méh összehúzódásának segítésére, és a hasat a nővér szabályos időközönként masszírozza, hogy a méh jobban összehúzódjon. Ezek a lépések segítenek abban, hogy a méh biztosan összehúzódjon, és ne alakuljon ki masszív vérzés. Ha a szülés során általános érzéstelenítést alkalmaztak, az anyát még 2-3 óráig megfigyelik a szülés után, egy jól felszerelt észlelő-szobában, ahol van oxigén csatlakozás, valamint vérátömlesztésre és intravénás folyadékpótlásra lehetőség.
Az első 24 óra után a javulás gyors. Az anya a megszokott étrendet kaphatja amint kívánja, néha akár röviddel a szülés után is. Felkelhet és sétálhat is amint tud. Gyakran akár már egy nappal a szülés után hasizom-erősítő gyakorlatokat végezhet; hatásos az ágyban is végezhető, hajlított térdekkel való felülés.
Mielőtt az anya elhagyja a kórházat, teljes vérképvizsgálat történik annak kizárására, hogy nem vérszegény-e. Ha a vérmintából kiderül, hogy még soha nem esett át rubeola fertőzésen, védőoltást kap azon a napon, amikor elhagyja a kórházat. Ha az anya vércsoportja Rh negatív, és az újszülötté Rh pozitív, Rh0 (D) immunglobulint adnak a szülést követő három napon belül; ez az anya által a magzati vörösvértestek ellen termelt ellenanyagokhoz kötődik, elpusztítva azokat. Ezek az antitestek ugyanis veszélyeztethetnék a további terhességeket.
Enyhe depresszió (a hangulatot postpartum depresz- sziónak is hívják) gyakori, mely rendszerint a szülést követő 3 napon belül jelentkezik, és rendszerint 2 hétnél rövidebb ideig tart. Rendszerint a családi támogatás a legjobb ellenszer. Az a depresszió, mely a gyermek iránti érdeklődés csökkenésével, erőszakos vagy
öngyilkos gondolatokkal, hallucinációkkal vagy bizarr magatartással jár, abnormálisnak tekinthető, és terápiát igényel. A depresszió valószínűsége nagyobb a szülés előtt már valamely mentális zavarban szenvedő anyák körében.
Az anya és a gyermeke rendszerint elhagyhatják a kórházat 24 órán belül, ha mindketten egészségesek. Valójában sok orvos már 6 óra után elengedi az anyákat, amennyiben nincsen komplikáció és nem volt érzéstelenítés. Bár a komoly problémák ritkák, az orvos, a kórházi személyzet otthoni látogatásokkal, vagy szoros követéses program alapján ellenőrzi az anya és gyermeke állapotát. ((Magyarországon hivatalosan szülés után legalább öt napos kórházi megfigyelés javasolt, elsősorban az újszülöttkori sárgaság követése céljából.))
A gyermekágyas zuhanyozhat vagy furödhet, de a hüvelyzuhanytól tartózkodnia kell a szülés után még legalább 2 hétig. A hüvely körüli terület napi két-há- romszori lemosása langyos vízzel csökkenti az érzékenységet. Az epiziotómia (gátmetszés) fájdalmát naponta többszöri meleg ülőfürdővel lehet csökkenteni, amíg csak szükséges. Ha az anyának további fájdalomcsillapításra van szüksége, ha nem szoptat, kodeint és aszpirint kaphat, ha igen, acetaminofent kodein nélkül.
A vizelet mennyisége jelentősen megnő a szülés után, különösen az oxytocin adásának abbahagyását követően. Mivel a hólyag érzékenysége csökkenhet, az anyának rendszeresen kell vizelnie a szülés után, legalább 4 óránként. Ez megakadályozza egyrészt a hólyag túlfeszülését, másrészt a húgyúti fertőzéseket is. Székletlazítókat kaphat a székrekedés megelőzésére, ugyanis a székrekedés aranyér kialakulását okozhatja. Az aranyeres panaszok enyhíthetők langyos ülőfürdők- kel.
A mell tejtől feszül a tejtermelés megindulásakor (laktáció), és keménnyé, érzékennyé válhat.® Ha az anya nem szoptat, a tejtermelés gyógyszeresen gátolható, a gyógyszer elhagyásakor viszont gyakran újra megindul.
Sok anya, aki nem akar szoptatni, 3-5 napig szoros melltartót hord, erősen megtámasztja a melleit, keveset iszik, és aszpirint vagy acetaminofent szed a kényel
lásd az 1155. oldalt
lásd az 1195. oldalt
1186
Nőgyógyászati egészségügyi kérdések
metlen érzés csökkentésére. A panaszok rendszerint 3-5 nap alatt megszűnnek.
Azok az anyák, akik nem szoptatnak, szedhetnek altatókat, vagy fájdalomcsillapítókat. A szoptató anyáknál csak korlátozottan használhatók ezek a szerek, mert az anyatejbe kiválasztódnak.
A gyermekágyasok visszatérhetnek a normális aktivitáshoz, amint arra késznek érzik magukat. Élhetnek nemi életet is amint kívánják, és amint nem jár kellemetlenséggel. Mivel a teherbeesés lehetősége fennállhat, ezért gondoskodni kell fogamzásgátlásról, vagy a közösülés kerülendő. Az orvosok a szülés után néhány hónapig nem javasolnak újabb terhességet, hogy a teljes felépülés bekövetkezzen. Az orális fogamzásgátlóké rendszerint az első menstruáció után javasolhatók, függetlenül attól, hogy az anya még szoptat vagy sem. Néhány orvos még előbb javasolja a fogamzásgátlók szedésének elkezdését – már a szülés utáni első héten – azoknak, akik nem szoptatnak. Pesszárium is felhelyezhető, amint a méh eredeti mérete visszaállt, rendszerint 6-8 héttel a szülés után. A köztes időben habok, zselék és gumióvszer használhatók a terhesség megelőzésre, ha a nő nem szed fogamzásgátló tablettát.
Azoknál az anyáknál, akik nem szoptatnak, az első ovuláció (egy petesejt kiszabadulása a petefészekből) körülbelül a szülés utáni negyedik héten történik, az első menstruáció előtt. Ugyanakkor az ovuláció hamarabb is megtörténhet – akár már két héttel a szülés után is. A szoptató anyáknál később jelentkezik az első ovuláció, rendszerint 10-12 héttel a szülés után. Néha a szoptató anya is ovulál, menstruál és teherbe esik, ugyanúgy, mint aki nem szoptat. A rubeola ellen frissen oltott anya legalább három hónapig nem lehet újra terhes, a magzat károsodásának elkerülése érdekében.
Az orvosnak szülés utáni fertőzésre kell gondolnia, ha az anya hőmérséklete a szülést követő 24 óra után 6 órás különbséggel mérve legalább kétszer 38 °C fölött volt, és ennek más, nyilvánvaló oka (például bronchi- tis) nem áll fenn.
A szülést követő 12 órában is lehet infekció jele a 38 °C feletti láz, ez azonban általában nincs így. A szüléssel közvetlen kapcsolatos fertőzések a méhből,
a méh körüli területekből, vagy a hüvelyből indulnak ki. Vesefertőzés is előfordulhat. A láz egyéb okai, mint például a vérrög a lábban, vagy emlőgyulladás, rendszerint 4 vagy több nappal a szülés után jelentkeznek.
Méh fertőzések
A szülés utáni fertőzések rendszerint a méhből indulnak ki. A fertőzött petezsák (a burok, amely a magzatot és az azt körülvevő folyadékot tartalmazza), és a szülés alatti láz okozhat fertőzést a méh belső nyálkahártyájában (endometritis), a méhizomban (myo- metritis), vagy a méhet körülvevő területeken (para- metritis).
Bizonyos körülmények között az egészséges hüvelyben élő baktériumok fertőzést okozhatnak a szülés után. Ezek a körülmények, amelyek fogékonnyá teszik az anya szervezetét a fertőzésekkel szemben: a vérszegénység, a preeklampszia (terhesség alatti magas vérnyomás, fehérje a vizeletben és ödéma), ismételt hüvelyi vizsgálatok, több mint 6 óra eltelte a burokrepedés és a szülés között, elhúzódó szülés, császármetszés, a méhlepény részeinek visszamaradása a méhben vagy jelentős szülés utáni vérzés (postpartum hemor- rágia).
Hidegrázás, fejfájás, gyengeségérzés és étvágytalanság gyakori. Rendszerint sápadtság, szapora pulzus és emelkedett fehérvérsejtszám észlelhető. A méh duzzadt, érzékeny és puha. A gyermekágyi folyás, mely változó mennyiségű lehet, rendszerint bűzös. Amikor a méhet körülvevő szövetek is érintettek, a fájdalom és a láz kifejezettebb; a duzzadt kötőszövet mereven tartja a helyén a megnagyobbodott, érzékeny méhet.
Szövődményként jelentkezhet a hashártya gyulladása (peritonitisz), vérrög a kismedencei vénákban (kismedencei tromboflebitisz), amely a vérrög tüdőbejutásának a veszélyével jár (tüdőembólia). A mérgező anyagok (toxinok), melyeket a kórokozó baktériumok termelnek, magas szintet érhetnek el a vérben (endo- toxémia), ami toxikus sokkhoz vezethet – a vérnyomás drámai esésével és a szapora pulzussal járó, az életet veszélyeztető állapot. A toxikus sokk súlyos vesekárosodást, és akár halált is okozhat.
A fertőzés diagnosztizálásához az orvos megvizsgálja a tüdőt és a méhet, mintát küld a laborba a vizeletből és a méhváladékból baktériumtenyésztésre.
▲ lásd az 1119. oldalt
A szülés utáni időszak
1187
Az orvos igyekszik megelőzni vagy gyógyítani azokat az elváltozásokat, amelyek fertőzést okozhatnak. A hüvelyi szülés ritkán okoz fertőzést. Ha az anyánál fertőzés lép fel, rendszerint intravénás antibiotikumot adnak, amíg 48 órán át láztalan nem lesz.
A VESE FERTŐZÉSE
A vese fertőzése is (pyelonephritis) jelentkezhet a szülés után, amit a hólyagból feljutó baktériumok okoznak. Néha a katéter okozza, amit a vajúdás alatt, illetve a szülés után a vizelet elvezetésére helyeznek fel. Már a terhesség alatt jelentkezhet tünet nélküli baktérium-vizelés formájában. A megjelenő tünet lehet magas láz, deréktáji- vagy oldalfájdalom, gyengeségérzés, székrekedés és rendszerint fájdalmas vizelés.
Az anya intravénásán kap antibiotikumot, amíg 48 órán át láztalan nem lesz. Vizeletmintából baktériumot tenyésztenek, és antibiotikumot váltanak, ha a baktérium nem érzékeny a megkezdett szerre. Az anya még 2 hétig szedi szájon át az antibiotikumot, miután elhagyta a kórházat. Bőséges ivással a normális vesefunkció fenntartható. Újabb vizeletvizsgálat szükséges 6-8 héttel a szülés után, hogy nem maradt-e baktériumürítés.
Egyéb szülés utáni fertőzések
A szülés után 4-10 nappal jelentkező láz a lábban lévő vérrög kialakulását jelezheti (véna saféna trom- boflebitisze), amit melegítéssel, fáslizással és a láb fel- polcolásával lehet gyógyítani. Alvadásgátlóra is szükség lehet. Nyugvó tuberkulózis is aktiválódhat a szülés után; ezt antibiotikummal gyógyítjuk.
A szülés után 10 napon túl fellépő lázat általában az emlő fertőzése okozza (masztitisz), habár a hólyag gyulladása (cisztitisz) is gyakori. A hólyag és az emlő fertőzéseit antibiotikummal gyógyítjuk. Annak az anyának, akinek emlőgyulladása van, folytatnia kell a szoptatást, mert ez csökkenti az emlőtályog kialakulásának a kockázatát. Az emlőtályog ritka; antibiotikumot kell adni és általában sebészi beavatkozás is szükséges (cső behelyezése, drenálás).
A szülés utáni vérzés (postpartum hemorrágia) több mint fél liter vér elvesztését jelenti a szülés harmadik szakasza alatt, amikor a méhlepény megszületik vagy utána.
Ez a szövődmény a harmadik leggyakoribb anyai halálok a szülés kapcsán, a fertőzések és az altatási szövődmények után. Az okok különbözőek, de legtöbbjük megelőzhető. Az egyik ok a méhlepény méh- falon való tapadási helyéről eredő vérzés. Ez a vérzés akkor léphet fel, ha a méh összehúzódása nem megfelelő – mert a méh túlságosan megnyúlt, a szülés rendellenesen hosszú ideig tartott, az anyának sok megelőző terhessége volt, vagy izom-relaxánst használtak a vajúdás és a szülés során. Szülés utáni vérzés eredhet szöveti sérülésből (laceratio) spontán szülés során; azokból a szövetekből (rendszerint a méhlepény nem teljesen levált részeiből), amelyek nem ürültek ki a szülés során; vagy kialakulhat a fibrinogén (egy fontos véralvadási faktor) alacsony szintje miatt. A súlyos vérzések rendszerint közvetlen a szülés után jelentkeznek, de felléphetnek akár egy hónap elteltével is.
Mielőtt a nő vajúdni kezdene, az orvos megteszi a szülés utáni vérzés megelőzéséhez szükséges lépéseket. Az egyik ilyen lépés az olyan állapotok kezelése, mint például a vérszegénység. A másik az anyáról a lehető legtöbb információ összegyűjtése. Ha a magzatvíz mennyisége fokozott, ha többes terhesség áll fenn (ikerterhesség), ha ritka az anya vércsoportja, vagy ha az előző szülés kapcsán nagyfokú vérzése volt, az orvosnak fel kell készülnie az esetleges vérzési problémákra.
Az orvos – szándéka szerint – a lehető legkevésbé avatkozik bele a szülésbe. A méhlepény megszületése után az anya oxytocint kap a méh összehúzódásának elősegítésére, és a vérveszteség csökkentésére. Ha a méhlepény nem válik le magától a magzat megszületése után 30 percen belül, az orvos kézzel távolítja el. Amennyiben a megszületett méhlepény nem teljes, az orvos méhűri betapintással eltávolítja a hiányzó részeket. Ritkán a fertőzött méhlepényrészleteket vagy szövetdarabokat sebészileg kell eltávolítani (gyógykapa- rással). A méhlepény megszületése után az anyát még legalább egy óráig megfigyelés alatt kell tartani, hogy biztosak lehessenek a méh összehúzódásában, és hogy a hüvelyi vérzés mennyisége megbecsülhető legyen.
Ha súlyos vérzés lép fel, az anya hasának masszírozásával segítik a méh összehúzódását, és intravénásán oxytocint adnak. Ha a vérzés nem szűnik, transzfúzióra lehet szükség. Meg kell győződni róla, hogy nincs-e méhsérülés, vagy nem maradt-e méhlepény – esetleg más szövet – vissza. Ezeket sebészileg kell eltávolítani, azonban ezek az eljárások mind altatást igényelnek. A méhszáját és a hüvelyt szintén ellenőrizni kell. A
1188
Nőgyógyászati egészségügyi kérdések
méhbe prosztaglandint lehet fecskendezni az összehúzódás előidézésére, illetve fokozására. Ha a méh összehúzódását nem sikerül elérni, akkor a méhet ellátó artériákat kell lekötni. A kismedence bőséges vérellátása miatt ez az eljárás nem jár késői következménnyel a vérzés csökkenése után. A méh eltávolítása (hysterec- tomia) csak ritkán szükséges.
A méh kifordulása a méhtest belsejének kifordulását jelenti, a méhnyakon át elötüremkedve a hüvelybe, vagy a hüvely elé.
Előfordulása ritka. A méh rendszerint akkor fordul ki, amikor egy nem megfelelően képzett orvos/szülész- nő túl erősen nyomja a méh felső részét, vagy túl erősen húzza a még le nem vált méhlepényt a köldökzsinórral. A kifordult méh krízishelyzetet jelent, sokkhoz, fertőzéshez vagy akár halálhoz is vezethet.
Az orvos a kifordult méhet visszatolja a hüvelycsa- tomába, egy csövet helyez a hüvelybe és zárva tartja a hüvelybemenetet. Ezután sóoldatot juttat a méhbe a csövön át, hogy feltöltse és visszafordítsa azt. Műtétre ritkán van szükség, ezen eljárás után rendszerint teljes a felépülés.
1189
- RÉSZ
- Egészséges újszülöttek 1190
és csecsemők
Első ellátás • Fizikális vizsgálat • Az első néhány nap • Táplálás • Testi fejlődés • Viselkedési és szellemi fejlődés • Vizsgálatok az első életév során • Védőoltások
- Újszülött- és csecsemőkori 1201
betegségek
Koraszülöttek • Túlhordás • Retardáció (terhességi korhoz képest kis súlyú újszülött) • Terhességi korhoz képest nagy súlyú újszülött • Szülési sérülések • Légzési distressz szindróma • Átmeneti tachypnoe • Koraszülöttek légzésszünete (apnoe) • Pulmonális hipertenzió • Mekónium aspirációs szindróma • Légmell • Bronchopulmonális diszplá- zia • Koraszülöttek retinopátiája • Táplálási és bélrendszeri problémák • Nekrotizáló enterokolitisz • Kólika • Vérszegénység • Policitémia • Hiperbili- rubinémia • Hipotermia • Hipoglikémia • Hiper- glikémia • Hipokalcémia • Hipernatrémia • Magzati alkohol szindróma • Terhesség alatti kábítószerfogyasztás • Görcsrohammal járó betegségek • Hirtelen csecsemőhalál szindróma
- Újszülött- és csecsemőkori fertőzések 1216
Kötőhártya-gyulladás • Szepszis • Tüdőgyulladás • Agyhártyagyulladás • Liszteriózis • Veleszületett rubeola • Herpesz • Májgyulladás • Citomegalo- vírus fertőzés • Veleszületett toxoplazmózis • Veleszületett szifilisz • Tuberkulózis • Akut fertőző hasmenés
- Veleszületett fejlődési 1223
rendellenességek
Szívfejlődési rendellenességek • Emésztőrendszeri betegségek • Csont- és izom rendellenességek • Agy- és gerincvelő rendellenességek • A szem veleszületett fejlődési rendellenességei • A vesék és a húgyvezetékek rendellenességei • Interszex állapotok • Kromoszóma rendellenességek
Újszülöttkori betegségek • Betegség gyermekkorban
- A fejlődés zavarai fiatal 1245
gyermekekben
Növekedési zavar • Magatartászavarok • Táplálkozási zavarok • Alvászavarok • Szobatisztaságra neveléssel járó problémák • Éjszakai ágybavizelés • Beszékelés • Fóbiák • Hiperaktivitás • Figyelemzavarok • Tanulási zavarok • Diszlexia
- Serdülés és problémák 1254
a serdülőkorban
Növekedés és fejlődés • Késői nemi érés • Korai serdülés (pubertás praecox) • Fogamzásgátlás és tizenéveskori terhesség • Visszaélés az anabolikus szteroidokkal
- Bakteriális fertőzések 1259
Torokgyík (diftéria) • Szamárköhögés • Rejtett bak- teriémia • Fertőző gyomor- és bélhurut • Súlyos bakteriális szemfertőzés • Gégefedő-gyulladás • Garat mögötti tályog
- Vírusfertőzések 1266
Kanyaró • Szubakut szklerotizáló panenkefalitisz • Rózsahimlö • Progresszív rubeola okozta agyvelő- gyulladás (panenkefalitisz) • Rozeola infantum • Eritéma infekciózum • Bárányhimlő • Járványos fül- tőmirigy-gyulladás • RS („respiratory syncytial”) -vírus fertőzés • Krupp • Tüdöhörgőcske-gyulladás • Járványos gyermekbénulás
| 261. Humán immundeficiencia vírus fertőzés | 1275 |
| 262. Cérnagiliszta fertőzés | 1278 |
| 263. Valószínűleg fertőzés okozta | 1279 |
| betegség |
Ismeretlen eredetű láz • Reye-szindróma • Kawasaki-szindróma
- Gyermekkori rosszindulatú daganatok 1283
Wilms-tumor • Neuroblasztóma • Retinoblasztóma
1190
Gyermekegészségügyi kérdések
- Az emésztőrendszer betegségei 1285
Visszatérő hasi fájdalom • Peptikus fekély • Meckel-divertikulum
E-vitamin-hiány • K-vitamin-hiány • Csecsemőkori skorbut • Esszenciális zsírsavhiány
A szénhidrát-anyagcsere zavarai • Piruvát-anyag- csere-zavarok • Aminosav-anyagcsere-zavarok • Fenilketonuria
Az agyalapi mirigy (hipofízis) betegségei • Pajzsmirigybetegségek • Mellékvese-betegségek • A herék betegségei
- A váz- és izomrendszer betegségei 1300
Gerincferdülés • Csípő- és combcsont-rendellenes- ségek • A térd rendellenességei • A lábfej rendellenességei • Reumás láz • Juvenilis reumatoid artritisz • Ehlers-Danlos-szindróma • Marfan- szindróma • Pszeudoxantoma elasztikum • Kutisz laxa • Mukopoliszacharidózisok • Oszteo- kondrodiszpláziák • Oszteopetrózis • Legg-Calvé- Perthes-betegség • Osgood-Schlatter-betegség • Scheuermann-betegség • Köhler-csontbetegség
- Agyi eredetű bénulás 1311
- A fül, az orr és a gége betegségei 1313
Idegentest az orrban • Juvenilis angiofibromák • Juvenilis papillomák
Autizmus • Gyermekkori dezintegratív megbetegedés • Gyermekkori skizofrénia • Depresszió • Mánia és mániás-depressziós betegség • Öngyilkos magatartás • Magatartászavarok • Szeparációs szorongás • Szomatoform zavarok
- A gyermek bántalmazása és elhanyagolása 1322
- Mérgezések 1323
Paracetamol mérgezés • Aszpirin mérgezés
• Mérgezés maró anyagokkal • Ólommérgezés • Vas mérgezés • Szénhidrogén mérgezés
- Sérülések 1329
Gépjármű balesetek • Fejsérülések

Egészséges újszülöttek és csecsemők
Csodálatos dolog, ahogyan a magzatvízben lebegő, táplálék- és oxigénellátás szempontjából teljes mértékben a méhlepénytől függő magzat önállóan lélegző, síró újszülötté válik. Az egészséges újszülöttek megfelelő ellátása normális fejlődésük és egészségük biztosítása érdekében elengedhetetlenül fontos.
Közvetlenül a baba megszületése után az orvos vagy a nővér nyákszívóval finoman kitisztítja a nyákot és
egyéb anyagokat a szájból, az orrból és a garatból. Az újszülött ekkor vesz először levegőt. A köldökzsinórra egymás mellé két kapcsot helyeznek fel, majd a kapcsok között átvágják. Az újszülöttet megszárítják és óvatosan a mama hasára vagy steril, meleg takaróra helyezik.
Megmérik a baba súlyát és hosszát. Az orvos megnézi van-e a gyermeknek valamilyen nyilvánvaló rendellenessége; a részletes orvosi vizsgálat később következik. A születést követő első és ötödik percben az újszülött általános állapotát az Apgar-féle értéke-
Egészséges újszülöttek és csecsemők
1191
A köldökzsinór elvágása
lés segítségével jellemzik. Az Apgar-féle értékelés pontszámait az újszülött bőrszíne (rózsaszín vagy kék), pulzusszáma, légzése, ingerlékenysége és izomtónusa (ernyedt vagy erőteljes mozgású) határozza meg.
Az újszülött melegen tartása rendkívül fontos. A test hőveszteségének csökkentése céljából az újszülöttre minél előbb könnyű ruhát adnak (bepólyázzák), fejét betakarják. A baba szemeibe néhány csepp ezüst-nitrátot vagy antibiotikumot cseppentenek olyan ártalmas kórokozók által okozott fertőzések megelőzésére, amelyekkel az újszülött a szülés során fertőződhet.
A szülőszobában az anya, az apa és a baba általában együtt vannak. Amint az újszülöttet az újszülöttosztályra viszik, kiságyba helyezik, oldalára fektetik és melegen tartják. Oldalra fektetéssel megelőzhető, hogy a nyák és a folyadékok a légutakba kerüljenek és akadályozzák a légzést. Az újszülöttek K-vitamin-szintje születéskor alacsony, ezért az orvos vagy a nővér K-vi- tamin-injekciót ad a vérzések (újszülöttkori vérzéses betegségek) megelőzésére. A frissen átvágott köldökzsinór ellátásánál a fertőzések kivédésére általában fertőtlenítő oldatot használnak. A születés után 6 órával vagy még később a babát megfürdetik. A nővér a fúr-
1192
Gyermekegészségügyi kérdések
Miért lehet egy újszülött kisebb vagy nagyobb súlyú az átlagosnál?
Nagyobb, mint az átlagos
- Anyai cukorbetegség esetén
- Az anya elhízása esetén
- Újszülött szívbetegsége esetén
- Ha az újszülött öröklötten hajlamos magas születési súlyra^pl. Montanában a Crow és Cheyenne indiánok)
Kisebb, mint az átlagos
- Az anya alkoholt vagy kábítószert fogyasztott a terhesség során
- Az anya dohányzott a terhesség alatt
- Nem megfelelő táplálkozás a terhesség során
- Nem megfelelő terhesgondozás
- Az újszülött a születés előtt fertőződött •
- Az újszülöttnek kromoszóma rendellenessége van
detés során az újszülöttek bőrét fedő, szürkés-fehér, zsíros anyagot (magzatmáz) lehetőség szerint nem mossa le, mert ez az anyag a fertőzések elleni védekezésben fontos szerepet játszik.
Az orvos általában az első 12 óra során alaposan megvizsgálja az újszülöttet. A vizsgálat mérések sorozatával kezdődik, beleértve a súly-, hossz- és fejkörfo- gatmérést. Az Egyesült Államokban az átlagos születési súly 3175 gramm ((Magyarországon 3250 gramm)), a hossz pedig 50,8 cm ((Magyarországon 52 cm)). Ezek után az orvos megvizsgálja az újszülött bőrét, fejét és arcát, a szívét és a tüdejét, valamint az idegrendszerét, a hasát és a nemi szerveit.
A bőr színe általában vöröses árnyalatú, habár a kéz- és lábujjak kékes színezetűek lehetnek, mert az első néhány órában a vérkeringés még rossz.
■A lásd az 1063. oldalon lévő ábrát
Hagyományos, fejvégű szülés esetén az újszülött feje kissé torzul és néhány még napig így marad. A koponyát alkotó csontok széle egymásra torlódik, lehetővé téve ezzel a szülés során a fej összenyomódását. A fejbőr szüléskor kialakuló duzzanatai és zúzódásai jellegzetesek. A fej általában nem torzul ha az újszülött farfekvéssel születik; ilyenkor inkább a far, a nemi szervek és a lábak duzzadhatnak, zúzódhatnak. Néha előfordul vérzés a koponya valamelyik csontjából vagy az ezeket borító csonthártyából (periosteum), aminek következménye kis dudor a fejen (kefal- hematoma), ez néhány hét alatt felszívódik.
Hüvelyi szülésnél a nyomás zúzódásokat okozhat az arcon. Ezenkívül a szülőcsatomán történő áthaladás közben az összenyomódás az arcot eleinte aszimmetrikussá teheti. A szülés során az arcizmokat beidegző idegek valamelyikének sérülése is az arc aszimmetriáját eredményezheti. Ajavulás fokozatos a születést követő néhány hétben.
Az orvos hallgatóval meghallgatja a szívet és a tüdőket, hogy az esetleges rendellenességeket kiszűrje. Az újszülött bőrszíne és általános állapota szintén árulkodhat valamilyen problémáról. A vizsgáló orvos megtapintja a lágyékban a pulzus erősségét.
Az orvos idegrendszeri rendellenességeket keresve megvizsgálja az újszülött reflexeit. A legfontosabb újszülöttkori reflexek a Moro-reflex, a fogó- és a szo- pó-reflex.
Az orvos megfigyeli a has alakját, megítéli a belső szervek, így a vesék, a máj és a lép méretét, alakját és helyzetét is. Megnagyobbodott vesék a vizeletelfolyás akadályoztatottságát jelezhetik.
Az orvos megvizsgálja a karok, a lábak és a csípők hajlékonyságát és mozgékonyságát. A csípőficam talán a leggyakoribb újszülöttkori probléma; ez az állapot gyógyítható pelenkázásnál két vagy három pelenka egyidejű használatával, amellyel a csípők megfelelő, a gyógyuláshoz szükséges helyzetben tarthatók. Szükség esetén ortopéd szakorvos rögzítőkötést helyez fel.
Az orvos megtapintja a nemi szerveket. Fiúkban a heréknek a herezacskókban kell lenniük. Újszülöttkorban a herék ritkán és látszólag fájdalmatlanul megcsavarodhatnak (heretorzió), A ami sürgős sebészeti beavatkozást igényel. Lányokban a nagyajkak előemel- kedettek; az anyai hormonok hatására az első néhány hétben duzzadtak.
Problémamentes szülést követően a szülőszoba személyzete segít az anyának a babát kézben tartani. Ha az édesanya akarja, a szoptatást már ekkor meg lehet kéz-
Egészséges újszülöttek és csecsemők
1193
deni. Az apát is bátorítják, hogy fogja meg a gyermeket és osztozzon ezen pillanatok örömeiben. Egyes szakemberek szerint a korai testi érintkezés az újszülöttel segít megalapozni a kötődést a szülő és gyermeke között. A szülők és az újszülött kapcsolata azonban akkor is jó lehet, ha az első órákat nem töltik együtt.
A szülés utáni első napokban a szülők megtanulják a babát etetni, fürdetni és öltöztetni és hozzászoknak az újszülött mozgásaihoz és hangjához. Az anya és az újszülött régebben egy hetet vagy még többet is kórházban töltött, napjainkban ez az idő az Egyesült Államokban egy vagy két napra rövidült. ((Magyarországon öt napra))
A köldökzsinórra felhelyezett műanyag kapcsot 24 órával a szülés után távolítják el. A köldökcsonkot naponta fertőtleníteni kell alkoholos oldattal. A kezelés meggyorsítja a leszáradást és csökkenti a köldökcsonk elfertőződésének esélyét.
Fiúgyermekeknek a körülmetélést, ha a szülők kívánják, általában az első napokban elvégzik. A beavatkozást azonban bizonytalan ideig el kell halasztani, ha a hímvesszőnek valamilyen rendellenessége van, mert a fitymát a későbbiekben plasztikai sebészeti beavatkozásnál felhasználhatják. A döntés az újszülött körülmetéléséről általában a szülők vallási és egyéni meggyőződésétől függ. Orvosi szempontból a körülmetélés leginkább akkor indokolt, ha a szokatlanul szűk fityma a vizeletelfolyást akadályozza. Egyéb indok, például a hímvesszőrák kockázatának csökkentése, ellentmondásosabb. A körülmetélés akkor lehet veszélyes, ha vérzési rendellenesség fordult elő a családban. El kell halasztani, ha az anya a terhesség során olyan gyógyszert szedett, amely növeli a vérzések kockázatát, így pl. véralvadásgátlókat vagy aszpirint; az orvos addig vár, amíg ezek a gyógyszerek kiürülnek a baba keringéséből. A gyermeknek K-vitamint is adnak a véralvadásgátló gyógyszerek hatásának ellensúlyozására.
A legtöbb újszülöttnek az első hetekben enyhe bőrkiütései vannak. A kiütések általában olyan helyeken jelennek meg, ahol a ruha dörzsöli a testet – a karokat, a lábakat és a hátat -, de ritkán az arcon is előfordulnak. Általában kezelés nélkül is eltűnnek. Testápolók, hintőpor vagy illatosított szappanok alkalmazása és pelenkát védő műanyag vagy gumibugyi használata, különösen meleg időben, valószínűleg súlyosbítja az elváltozásokat. Bőrszárazság és enyhe fokú bőrhámlás gyakran fordul elő néhány nap múlva, különösen a csukló és boka körüli redőkben.
Az újszülött bőre alatt kemény dudorok (bőr alatti zsírelhalás) lehetnek azokon a helyeken, ahol a csontok nyomása károsítja a zsírszövetet. Ilyen dudorok leggyakoribbak a fejen, az arcon és a nyakon, ha a szülés
Újszülöttkori reflex
Reflex Leírás
Moro Ha az újszülöttet megijesztik, kezeit és lábait lassan oldalra és előre lendíti, az ujjak .kinyújtásával.
Kereső Ha a valamelyik oldalon az arcát a szájához közel megérintik, az újszülött a fejét ebbe az irányba fordítja. Ez a reflex teszi lehetővé az újszülött számára a mellbimbó megtalálását.
Szopó Ha egy tárgyat az újszülött szájába helyeznek, azonnal beindul a szopó mozgás.
során fogót használtak. A dudorok áttörhetnek a bőrfelszínre, világossárga folyadékot ürítenek, de általában gyorsan és könnyen gyógyulnak.
Az egyébként egészséges újszülöttek az első nap után kis mértékben besárgulhatnak. A A 24 óránál hamarabb jelentkező sárgaság speciális probléma.
Az újszülött első vizelete koncentrált és gyakran olyan, urátoknak nevezett kémiai anyagokat tartalmaz, amelyek a pelenkát rózsaszínűvé tehetik. Ha az újszülött nem vizel az első 24 óra során, az orvos elkezdi keresni ennek az okát. A vizelés késleltetett megindulása gyakoribb fiúkban. A késés oka lehet a szűk fityma vagy a hímvessző körülmetélést követően kialakuló átmeneti megduzzadása.
Az első székletürítés során ragadós, zöldes-fekete anyag (mekonium) távozik. Minden újszülöttnek az első 24 órában mekoniumot kell ürítenie. A székletürítés zavarát általában megkeményedett mekonium dugó okozza a baba beleiben, amelyet általában egy vagy több óvatos beöntéssel lazítanak fel. Veleszületett rendellenességek súlyosabb elzáródást okozhatnak.■
Az újszülött rendszerint születési súlyának 5-10%- át veszíti el az első néhány életnapban. Ezt a súlyt azonban gyorsan visszanyeri, amint elkezd rendesen táplálkozni.
A lásd az 1212. oldalt
E lásd az 1231. oldalt
1194
Gyermekegészségügyi kérdések
Az egészséges újszülöttnek aktív kereső- és szopóreflexe van, és közvetlenül a szülés után el tud kezdeni szopni. Ha a babát nem helyezik a szülőszobában az anya mellére, akkor szokásos módon a szülés után 4 órával kezdődik az etetés.
Nyák felöklendezése a szülés utáni első napon gyakori. Ha az öklendezés ennél tovább tart, az orvos vagy a nővér a maradék nyákot egy az orron keresztül óvatosan a gyomorba vezetett csövön keresztül kimossa.
Mesterségesen táplált újszülött tej érzékenység (allergia) miatt hányhat. Ilyenkor kevésbé allergizáló tápszerre lehet váltani. Ha ez sem segít, az orvos kideríti a hányás okát. Szoptatott, folyamatosan hányó újszülöttnek a gyomor ürülését akadályozó elzáródása lehet. A babák anyatejjel szemben sohasem allergiásak.
Az újszülötteknek naponta legalább hat-nyolcszor van vizeletük a pelenkában. Az első hetekben naponta van székletük, erőteljesen sírnak, bőrük jó állapotú és erőteljes a szopó-reflexük. Ezek a jelek azt mutatják, hogy a baba elég anyatejet vagy tápszert kap. A megfelelő súlygyarapodás megerősíti ezt a tényt. Az etetések közötti hosszú ideig tartó alvás általában annak a jele, hogy a baba eleget kap enni, azonban időnként az a szoptatott baba is alhat hosszabb ideig, amelyik nem kap elegendő mennyiségű tejet. Ezért az anyatejes babákat már korán és rendszeresen kell az orvosnak ellenőriznie, hogy megfelelő táplálásukéi megbizonyosodjon.
A nem szoptatott babának az első etetéskor gyakran steril desztillált vizet adnak, hogy meggyőződjenek arról tud-e szopni és nyelni, valamint hányás-reflexe helyesen működik-e. A víz nem árthat azoknak az újszülötteknek, akiknek problémájuk van a táplálkozással. Ha a baba nem öklendezi vissza a vizet, a következő etetésnél tápszert lehet adni neki. Kórházban a babákat általában négy óránként etetik.
Az Egyesült Államokban energiát és vitaminokat megfelelő mennyiségben tartalmazó, előrecsomagolt csecsemőtápszerek steril üvegekben, 114 grammos kiszerelésben kaphatóak. Az anyának nem szabad sürgetnie a babát, hogy mindegyik üveg tartalmát maradéktalanul fogyassza el, inkább lehetővé kell tennie, hogy annyit egyen amennyit akar. Az első élethetekben az egy etetés alkalmával elfogyasztott mennyiség fokozatosan nő, 30-60 grammról 90-120 grammra kb. naponta hatszor.
A kereskedelemben kapható csecsemőtápszerek előnyösebbek, mint a tehéntej, amely az első évben nem
megfelelő. A tehéntej ugyan a csecsemőknek jól kiegyensúlyozott táplálék, azonban kevés vasat tartalmaz, ami pedig rendkívül fontos a vörös vérsejtek fejlődéséhez. A-, C- és D-vitamint tartalmazó multivitamin cseppeket naponta kell adni mind tápszerrel táplált, mind anyatejes csecsemőknek az első év során és a második télen, hideg időben, amikor kevés a napsütés és korlátozott a D-vitamin aktiválása. A tápszerhez lehet fluoridot adni, ha nem érhető el fluorozott víz.
A mesterségesen táplált babákat az étkezések között vízzel kell megkínálni, különösen meleg időben és meleg, száraz környezetben. Nem helyesen táplált csecsemőknek intravénás táplálásra lehet szükségük. Ezt követően az orvos megpróbálja kideríteni, hogy mi volt a hiba az etetésben.
Csecsemők ideális tápláléka az anyatej. Azon kívül, hogy könnyen emészthető, felszívódásra alkalmas formában biztosítja a szükséges tápanyagokat, az anyatej ellenanyagokat és fehérvérsejteket is tartalmaz, amelyek a fertőzésekkel szemben védik a csecsemőt. Az anyatej előnyösen változtatja meg a széklet és a bélflóra kémhatását, amely a bakteriális hasmenések elleni védelemben fontos. A fertőző betegségek kevésbé gyakoriak az anyatej védő hatása miatt az anyatejjel táplált csecsemőkben, mint a mesterségesen tápláltakban. A szoptatás az anya számára is előnyös; például testközelben érzi a babát, jobban erősíti a kötődést az anya és gyermeke között, mint mesterséges táplálás esetén. Az Egyesült Államokban az anyák több mint fele szoptatja gyermekét és ez az arány folyamatosan nő.
Híg, sárga előtejnek (kolosztrum) nevezett folyadék ürül a mellbimbóból az anyatej termelődésének beindulása előtt. Az előtej energiában, fehéijékben és ellenanyagokban gazdag. Az ellenanyagok az előtejben különösen értékesek, mert a szervezetben közvetlenül a gyomorból szívódnak fel. Ily módon a csecsemő védett lesz azon betegségekkel szemben, amelyek ellen az anya már ellenanyagot termelt.
Az anyának nincs szüksége a mellbimbók különösebb előkészítésére a szoptatás megkezdése előtt. Szülés előtt, kézzel az emlőkből folyadék kipréselése az emlő fertőződéséhez (mastitis) vagy idő előtti szüléshez vezethet. A természet a bimbóudvart és az emlőbimbót felszínt védő kenőanyag kiválasztásával készíti elő a szoptatáshoz. Ezt a kenőanyagot nem szabad letörölni. Az a nő aki a gyermekét szoptatni szeretné, szívesen beszél olyan asszonnyal, aki sikeresen szoptatott. Másik szoptató anya megfigyelése és kérdések feltevése szintén ösztönző és bíztató az anya számára.
Egészséges újszülöttek és csecsemők
1195
Az édesanya kényelmes, ellazult helyzetben, majdnem vízszintesen fekve helyezkedik el, és egyik oldaláról a másikra fordulva kínálja mindkét emlőjét a babának. A csecsemő szembenéz az anyával. Az anya a mellét felül a hüvelyk- és mutatóujjával, alul pedig többi ujjával támasztja és az emlőbimbóját a baba alsó ajkához érintgeti. Ez a babát a száj kinyitására – kereső-reflex – és az emlő megragadására ingerli. Az anya meggyőződik róla, hogy amikor az emlőbimbó és a bimbóudvar a baba szájába kerül, az emlőbimbó középen van-e, hogy óvja az emlőbimbót a kisebesedéstől. Mielőtt az anya a babát leveszi a melléről, megszakítja a szopást ujjának a baba szájába helyezésével és az áll gyengéd lenyomásával.
A csecsemő kezdetben mindkét mellből csak néhány percig szopik. A szoptatás az anyában reflexszerűen tejtermelést vált ki. Első alkalommal kerülni kell a túlzott mértékű szoptatást. Az emlőbimbók kisebesedése rossz elhelyezkedés eredménye, amit könnyebb megelőzni, mint gyógyítani. A tejtermelés a megfelelő szoptatási időtől is függ. Az etetési idő fokozatosan nő a tejtermelés teljes beindulásáig. Általában a tejtermelés fenntartásához elegendő 10 perc az egyik, és a baba igényeinek megfelelő idő, a másik mellen. Első gyermeknél a tejbelövellés általában a szülést követő 72-96 órán belül következik be. A további gyermekeknél ehhez kevesebb idő szükséges. Ha az anya különösen fáradt az első éjszakán, a hajnali két órás etetést vízzel lehet helyettesíteni. Azonban az első napokban 6 óránál több idő nem telhet el az etetések között. Az etetések között eltelt időt a baba igényeihez és nem szigorúan az órához kell igazítani. Ehhez hasonlóan a szoptatások hosszát is a baba szükségletei szabják meg.
Az anyának az újszülöttet, különösen az első gyermeket, 7-10 nappal a születés után orvoshoz kell vinnie, hogy az orvos tájékozódjon a szoptatásról és válaszoljon a felmerülő kérdésekre.
Az emlők hajlamosak kellemetlenül megduzzadni (vérbővé válnak) a szoptatás első napjaiban. A vérbőséget rendszeres szoptatással lehet csökkenteni. Kényelmes, ún. szoptatós melltartó 24 órán át tartó viseleté segíthet a fájdalom csillapításában. A tej fejése meleg zuhany alatt, kézzel szintén csökkenti a nyomást. A mama közvetlenül szoptatás előtt kézzel kipréselhet pár csepp tejet, hogy lehetővé tegye, hogy a baba szájával körbe érhesse a duzzadt bimbóudvart. Az etetések között túlzásba vitt fejés azonban folyamatos vérbőséget okozhat, ezért csak a kellemetlen feszülés csillapítására szabad alkalmazni.
A gyermek rossz elhelyezése az anya emlőbimbójának kisebesedését okozhatja. Néha a baba szopás köz
ben behúzza az alsó ajkát és azt is szopja, ami irritálja az emlőbimbót. Ilyenkor az anya hüvelykujjával gyengéden kifordíthatja a baba szájából az ajkát. Szoptatás után inkább hagyni kell az emlőbimbón megszáradni az anyatejet, mint letörölni vagy lemosni. Ha az anya az emlőbimbóját meg akarja szárítani, megteheti hajszárítóval alacsony fokozaton. Nagyon száraz éghajlaton, kevéssé allergizáló hatású lanolin vagy kenőcs használható az emlőbimbókhoz. A műanyag melltartóbetéteket kerülni kell.
Az anyának a szoptatás ideje alatt bővebb, különösen kalciumban gazdag táplálkozásra van szüksége. A tejtermékek kitűnő kalciumforrások, ha azonban az anya ezeket nem tűri, a tejtermékek helyett diófélék és zöld leveles zöldségek adhatók. Szájon át kalciumtabletta is szedhető. Vitaminkészítmények nem szükségesek, ha a táplálkozás megfelelően kiegyensúlyozott, különösen, ha elegendő C-, B6– és B12-vitamint tartalmaz. Az átlagos amerikai étrend azonban B6-vitamin- ban szegény és a vegetáriánus étrend is jellemzően alacsony B12-vitamin tartalmú.
A szoptatás abbahagyásának (a csecsemő elválasztása) ideje mind az anya, mind a gyermek szükségleteitől és igényeitől függ. Mindezek figyelembevételével a szoptatás legalább 6 hónapos korig kívánatos. A fokozatos elválasztás heteken vagy hónapokon keresztül mind az anyának, mind a csecsemőnek könnyebb, mint a szoptatás hirtelen abbahagyása.
Az elválasztás általában szilárd táplálék bevezetését jelenti, így a napi 8-10 szoptatás helyett három alkalommal szilárd ételt adnak és a szoptatások számát fokozatosan csökkentik. Ha a csecsemő 7 hónapos, akkor a nap során egy szoptatást egy cumisüveg vagy csésze gyümölcslével, lefejt anyatejjel vagy tápszerrel helyettesítenek. A baba szellemi fejlődésében fontos mérföldkő megtanulni pohárból inni, az átállás csészéből itatásra 10 hónapos korban fejeződik be. Néhány csecsemő 18-24 hónapos koráig naponta egy-két szoptatáshoz továbbra is ragaszkodik. Abban az esetben is el kell kezdeni a gyermeket szilárd ételekkel etetni és csészéből itatni, amikor az anya tovább szoptat.
A szilárd táplálékok bevezetésének időpontja a csecsemő szükségleteitől és hajlandóságától függ. A csecsemők általában nem igényelnek szilárd táplálékot hat hónapos koruk előtt, bár 3-4 hónapos korukban már le tudják nyelni a falatot. Ha a szilárd ételt a nyelv hátulsó részére helyezzük, már fiatalabb korban is lenyelik, de ezt általában elutasítják. Egyes szülők csecsemőjüket nagyobb mennyiségű szilárd táplálék elfő-
1196
Gyermekegészségügyi kérdések
A csecsemők első életéve: testi fejlődés
A csecsemők súlyát és hosszát a rendszeres orvosi vizsgálatok alkalmával megmérik, az értékeket grafikonon feljegyzik, hogy meggyőződjenek a növekedés egyenletes üteméről.
A percentilek alkalmasak a hasonló korú csecsemők összehasonlítására. Egy 10-es súly- percentillel rendelkező csecsemőnél a csecsemők 10%-a kisebb súlyú, míg 90%-a nagyobb.
Fiúk
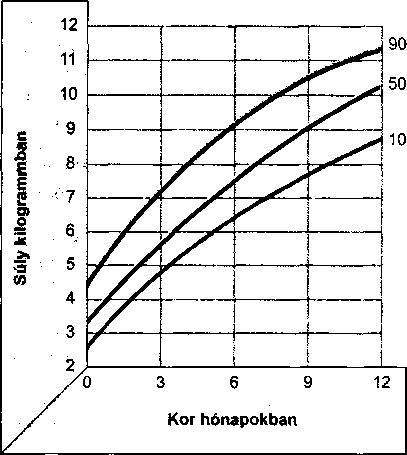

gyasztására ösztönzik azért, hogy az éjszakát átalud- hassák. Ez nem tanácsos, mert a csecsemő idő előtti, erőltetett etetése a későbbiekben táplálási zavarokhoz vezethet. Sok gyermek szoptatás vagy cumisüvegből elfogyasztott táplálék után kap szilárd ételt, ez kielégíti szopási szükségleteiket és gyorsan csökkenti az éhséget.
Először általában glutént nem tartalmazó gabonaféléket adnak, ezeket követi az egyszerre mindig egyféle gyümölcs és zöldség. Allergia vagy érzékenység az ételekkel szemben könnyebben felismerhető, ha a csecsemőt néhány napig mindig ugyanazzal a glutént nem tartalmazó gabonafélével, gyümölccsel, vagy zöldséggel kínáljuk meg. Az ételt kiskanállal kell adni, hogy a csecsemő megtanulhassa ezt az új etetési formát.
Sok, kereskedelemben kapható bébiétel, különösen desszertek és leveskeverékek keményítőtartalma magas. A keményítő nem tartalmaz vitaminokat és ásványi anyagokat, azonban magas az energiatartalma és a csecsemők rosszul emésztik meg. Néhány, kereskedelemben kapható bébiétel nátriumtartalma magas: 200 mg/üveg feletti. Az alacsony tápanyagtartalmú ételeket címkéjük alapján lehet azonosítani. A pépesí- tett, otthon készített ételek kevésbé drágák, mint a kereskedelemben kapható bébiételek és megfelelő meny- nyiségű tápanyagot tartalmaznak.
Húsféléket később, kb. hét hónapos kor után kell bevezetni és előnyösebbek azokkal az ételekkel szemben, amelyeknek magas a szénhidráttartalmuk, mert a csecsemők nagy mennyiségű fehérjét igényelnek. Sok
Egészséges újszülöttek és csecsemők
1197
Egy 90-es súlypercentillel rendelkező csecsemőnél a csecsemők 90%-a kisebb súlyú, míg 10%-a nagyobb. Egy 50-es súlypercentillel rendelkező csecsemőnél a csecsemők 50%-a
kisebb, míg 50%-a nagyobb súlyú. Még jelentősebb az aktuális percentileknél, a percentilek jelentős változása két orvosi vizsgálat között eltelt idő alatt.
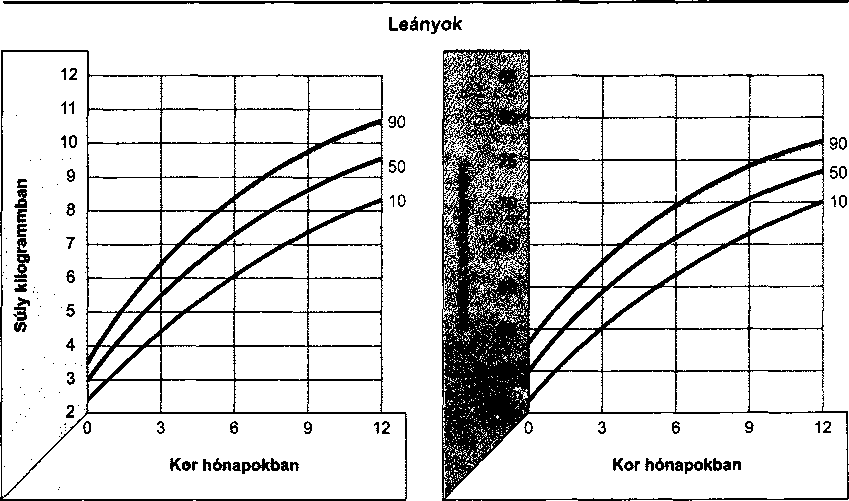
csecsemő elutasítja a húst, ezért óvatosan, odafigyelve kell bevezetni. Sok gyermek allergiás búzára, tojásra és csokoládéra, így ezeket az ételeket 1 éves kor alatt kerülni kell. Ezeknek az ételeknek a fogyasztása a későbbiekben allergiát okozhat. Az első életév során kerülni kell a mézet, mert Clostridium botulinum spórákat tartalmazhat, amely ebben a formában idősebb gyermekeknek és felnőtteknek nem árt, csecsemőkben azonban botulizmust okozhat.
A csecsemő testi fejlődése öröklött tényezőktől, a táplálkozástól és a környezettől függ. Testi és szellemi rendellenességek befolyásolhatják a növekedést. Az
optimális növekedéshez megfelelő táplálkozás és egészség szükséges.
A csecsemő hossza 5 hónap alatt kb. 30%-kal nő és több mint 50%-kal egy éves korig. A születési súly 5 hónapon belül megkétszereződik, és egy éves korra megháromszorozódik.
A különböző szervek növekedése eltérő ütemben történik. Például a szaporító szervek a születés után rövid növekedési kiugrást mutatnak, majd a serdülőkorig nagyon keveset változnak. Ezzel szemben az agy növekedése az első évek során kifejezett. Születéskor az agy egynegyede a későbbi felnőtt méretnek, egy év múlva már háromnegyede lesz. A vesék működése az első év végére eléri a felnőttkori szintet.
1198
Gyermekegészségügyi kérdések
A csecsemő első életéve: A fejlődés mérföldkövei
Életkor Mérföldkövek Életkor Mérföldkövek
1 hónap • Szeme és szája felé emeli kezeit
- Hason fekve fejét egyik oldalról a másikra fordítja
- Szemével követ egy tárgyat, amelyet 15 cm-es ívben mozgatnak az arca felett a középvonal irányába (egyenesen előre)
- Zajokra bizonyos módon válaszol, megijed, sír vagy elcsendesedik
- Esetleg ismerős hangok és zörejek felé fordul
- Felfigyel az arcokra
3 hónap • A fejét 45 fokban emeli (esetleg
90 fokban),, ha hason fekszik
- Nyitja és zárja az öklét
- Ellöki magát, ha a lábát sima felszínre helyezik
- Lengő játékok felé lendül, illetve utánuk nyúl
- Követi a tárgyakat, amelyek az arc előtti ívben mozognak egyik oldalról a másikra
- Figyelmesen nézi az arcokat
- Mosolyog az anya hangjára
- Elkezd beszédszerű hangokat kiadni
5 hónap • A fejét egyenesen tartja, függőleges helyzetben
- Egy irányba megfordul, általában hasról hátra
- Tárgyak után nyúl
- Felismer embereket távolról
- Figyel az emberi hangra
- Spontán mosolyog
- Örömében sikongat
7 hónap • Segítség nélkül ül
- A lábai valamennyi súlyt elbírnak, ha egyenesen tartják
- Egyik kezéből a másikba vesz át tárgyakat
- A leejtett tárgyak után néz
- A saját nevére reagál
- „Nem”-re reagál
- Magánhangzókat és mássalhangzókat kombinálva gagyog
- A játékot várva izgatottan izeg- mozog
- Kukucskálóst játszik
9 hónap • Igyekszik, hogy megszerezzen számára elérhetetlen játékokat
- Tiltakozik, ha elveszik a játékot
- Csúszik-mászik a kezein és térdein
- Állásba felnyomja magát
- Állva tartja magát valamibe vagy valakibe kapaszkodva
- „Mamát” és „papát” mond válogatás nélkül mindenkinek
12 hónap • Hason fekvő helyzetből felül
- Sétál a bútorokba kapaszkodva; egy vagy két lépést megtehet segítség nélkül
- Néhány pillanatig egyedül megáll
- „Papát” és „mamát” mond a megfelelő személynek
- Pohárból iszik
- Tapsol és pá-pát int
Az alsó metszőfogak öt és kilenc, a felsők nyolc és tizenkét hónapos kor között jelennek meg.
Viselkedési és szellemi fejlődés
A viselkedési és szellemi fejlődés üteme gyermekenként nagy mértékben változik. Néhány csecsemő gyorsabban fejlődik, ugyanakkor bizonyos minták a
családon belül ismétlődhetnek, mint pl. a késői járás és beszéd. Környezeti tényezők, így a megfelelő ingerek hiánya lassíthatja a normális fejlődést. Testi tényezők, mint pl. a süketség, szintén lassíthatja a fejlődést. Bár a gyermekek fejlődése általában folyamatos, időnként előfordulhatnak bizonyos részfunkciókban, így pl. a beszédben, átmeneti lemaradások.
Egészséges újszülöttek és csecsemők
1199
Kezdetben az újszülött a nap nagy részében alszik. A csecsemő képes enni, köhög, ha a légútjaiba kerül valami, és sírással jelzi kellemetlenségeit vagy rossz élményeit.
A csecsemő hat hetes korban a közvetlenül előtte elhelyezett tárgyakat nézi és ha beszélnek hozzá, mosolyogni kezd. Ha ülő helyzetbe emelik, fejét még nem tartja meg, inog.
Három hónapos korban a csecsemő mosolyog, ha hallja édesanyja hangját, hangokat hallat, ami kezdetleges beszédre hasonlít, és a mozgó tárgyakat szemével követi. Ülő helyzetben a fejét biztosan tartja. A kezébe helyezett tárgyakat megragadja. Hat hónapos korban segítséggel ül, és megfordul. A legtöbb csecsemő kapaszkodva állni tud, és egyik kezéből a másikba átvesz tárgyakat. A csecsemő gügyög a játékokhoz.
Kilenc hónapos korban a csecsemő biztosan ül, csú- szik-mászik, felnyomja magát álló helyzetbe, és válogatás nélkül mondja, hogy „mama” és „papa”. 12 hónapos korban, ha kezét fogják, általában tud járni, és már mond néhány szót.
során
A szűrővizsgálatokat rendellenességek, betegségek korai felismerése céljából végzik. A korai diagnózis és az azonnali kezelés csökkenti vagy megelőzi a csecsemő egészséges fejlődését befolyásoló rendellenességek kialakulását.
Mielőtt az újszülöttet hazaviszik a kórházból, számos laboratóriumi vizsgálathoz vesznek vérmintát. Az egyik ilyen vizsgálattal például a vérben a pajzsmi- rigyhormonok szintjét mérik. Ez a hormonvizsgálat fontos, mert alacsony szintjének következménye kreténizmus, idült pajzsmirigy-elégtelenség, amelyet csökkent testi fejlődés és értelmi fogyatékosság jelle- mez.A Az alacsony pajzsmirigy hormon-szintű újszülöttnek már az első 7-10 életnapon belül szájon át pajzsmirigyhormon pótló kezelést kell kapnia. Másik, a szűrő vizsgálatok szempontjából fontos betegség, a kezelés nélkül szintén értelmi fogyatékosságot okozó fenilketonuria.B
Napjainkban már számos egyéb szűrővizsgálat végezhető. így például szűrhető a homocisztinúria, a jávorfaszirup betegség, a galaktozémia és a sarlósejtes vérszegénység. A szűrővizsgálatok kiválasztása részben a szülők etnikai, részben genetikai hátterének figyelembevételével történik. Egyes államokban a költségek és a technikai nehézségek korlátozzák a rutin szűrővizsgálatok elvégzését.
Az első életévben az orvos minden találkozás alkalmával megméri a gyermek hosszát, súlyát és fejkörfo-
gatát. Hallgatóval (fonendoszkóppal) meghallgatja a csecsemő szívét: rendellenes szívhangok szívbetegségre utalhatnak. Az orvos minden alkalommal megtapintja a csecsemő hasát is, mert bizonyos ritka, rosszindulatú daganatokat, pl. a Wilms-tumort és a neuroblasztó- mát, csak a csecsemő növekedése során lehet felismerni. Megvizsgálja a baba hallását és látását. A koraszülöttek (betöltött 37. terhességi hétnél előbb születettek) szemét rendszeresen ellenőrzik koraszülött retinopátia, egy a koraszülöttekre jellemző szembetegség földerítése céljából.*
A gyermekeket immunizálni kell, hogy védjük őket a fertőző betegségekkel szemben. Az oltóanyagok rendkívül biztonságosak és hatásosak, néha azonban előfordul enyhe fokú oltási reakció. A legtöbb oltóanyagot injekció formájában adják, néhányat azonban, mint pl. a gyermekbénulás ellenit (polio) szájon át.
A csecsemő első oltása az Egyesült Államokban a hepatitisz B elleni védőoltás ((Magyarországon az első védőoltás a BCG. A hepatitisz B ellen születéskor csak a fertőzött anyától született csecsemőket oltják)), amelynek első adagját az első élethéten, általában még a kórházban adják be. A kötelező védőoltások közül a következőt 6-8 hetes korban ((3 hónapos korban)) adják, vagy a csecsemő betegsége esetén, valamivel később. A védőoltások beadásának időpontját nem kell elhalasztani, ha a csecsemőnek mérsékelt láza vagy enyhe fertőzése, például közönséges náthája van.
A védőoltások nagy részét több adagban kell beadni a teljes védelem elérése érdekében. A legtöbb orvos az Amerikai Gyermekgyógyász Akadémia (American Academy of Pediatrics) által kiadott oltási naptár ajánlásait követi. A védőoltások beadásának ajánlott időpontját azonban nem kell szigorúan venni, például a 2 hónapos kor 6-10 hetes kor közötti időpontot jelenthet. A szülőknek igyekezniük kell gyermekeiket az oltási naptárnak megfelelően beoltatni, azonban kisebb csúszás nem befolyásolja az elérhető védelmet és nem teszi szükségessé az injekció sorozat újrakezdését. Egyes oltások csak speciális körülmények között ajánlottak. Például a hepatitisz A elleni védőoltás azoknak javasolt, akik kollégiumba költöznek, vagy akik a tengerentúlra utaznak.
▲ lásd az 1296. oldalt
■ lásd az 1293. oldalt
★ lásd az 1207. oldalt
1200
Gyermekegészségügyi kérdések
Oltási naptár csecsemőknek és gyermekeknek
A védőoltások fontos szerepet játszanak a csecsemők és gyermekek egészségének megőrzésében. Az ábra mutatja a csecsemők és gyermekek különböző védőoltásaira általában javasolt életkorokat. A védőoltások ajánlott időpontja függhet a körülményektől. Például, ha egy csecsemő anyjának vérében hepatitisz B felszíni antigén van, az orvos valószínűleg javasolja a hepatitisz B védőoltást a szülést követő első 12 órában. Más csecsemők azonban az első adag hepatitisz B oltást valószínűleg 1 vagy 2 hónapos korban kapják meg. Sok oltás beadásának időpontját szélesebb időintervallumban adják
meg és a gyermek saját orvosa ad ajánlásokat. Gyakran védőoltások kombinációját használják, amelyek csökkentik a gyermekeknek adandó oltások számát.
Jelmagyarázat
A védőoltás egy adagja
Jk „Felzárkóztató” oltások azoknak a gyerekeknek, akiket előzőleg nem oltottak
(vagy varicella zoszter vírus esetén azoknak, akiknek nem volt bárányhimlője)
■ Elfogadható időintervallum az egyszeri adag beadására
| Hepatitisz B 1. Adag | |||||||||
| 2. adag | |||||||||
| 3. adag | — —p — | ||||||||
| „Felzárkóztató” |
“ r r—
I 1 |
||||||||
| Diftéria és tetanusz toxoid o és pertusszisz | 1 | ) < | < | > | * | ||||
| ‘CB
§ HIB b típusú Haemophilus influenzáé |
I 1 | ► | |||||||
| Poliovirus | ► | ||||||||
| MMR kanyaró- mumpsz-rubeola | 1 1 | < | )vagy( | ||||||
| Varicella zoszter vírus (bárányhimlő)
„Felzárkóztató” |
1. | ||||||||
| 1 1 | k | ||||||||
| 0 1 2 4 6 12 15 18 4-6 11-12 14-16
hónap hónap hónap hónap hónap hónap hónap év év év Életkor |
|||||||||
* Csak diftéria és tetanusz toxoidot (pertusszisz oltás nélkül) tartalmazó ismétlő adag, ajánlott 11 és 16 év között, ha legalább öt év telt el az utolsó adag óta.
Egy időben egynél több oltás is beadható, bizonyos oltóanyagok pedig gyakran gyári kombinációban, egy injekcióban kerülnek forgalomba, például a torokgyík- (diftéria), szamárköhögés- (pertusszisz), tetanusz- és b
típusú Haemophilus influenzáé elleni védőoltások. A kombinált oltások csökkentik a szükséges injekciók számát és nem befolyásolják az oltóanyagok biztonságát és hatékonyságát.
1201
Újszülött- és csecsemőkori betegségek
Időre született az az újszülött, aki 37 42 hetet töltött az anyaméhben. A koraszülöttek a 37. hétnél hamarabb születnek. Túlhordásról beszélünk, ha az újszülött a 42. hét után jön világra. A várható gondok különbözőek a koraszülötteknél, az időre született és a túlhordott újszülötteknél.
A koraszülöttek olyan alulfejlett újszülöttek, akik 37 hétnél kevesebb időt töltöttek az anyaméhben.
A születés utáni betegségek és halálozás hátterében leggyakrabban az egyedüli ok az, hogy a kisbaba koraszülött, különösen ha ez igen kifejezett. A koraszülött egyes belső szervei nem fejlődhettek ki teljesen, ezért bizonyos betegségekkel szemben fogékonyabbak.
A koraszülés oka általában ismeretlen. Előfordulási gyakorisága nagyobb a házasságon kívül élőkben, valamint az alacsony jövedelműeknél és iskolázottsá- gúaknál. Nem rendszeres terhesgondozás, nem megfelelő táplálkozás, vagy kezeletlen betegség, fertőzés a terhesség során szintén növeli a koraszülés veszélyét. Ismeretlen annak az oka, hogy fekete bőrűeknél miért gyakoribb a koraszülés, mint az egyéb népcsoportokban.
Minél korábban kezdődik a terhesgondozás, annál inkább csökken a koraszülés veszélye, de ha a terhesség mégis korábban fejeződne be, legalábbis javítja a kimenetelt. Ha idő előtt megindul a vajúdás és koraszülés valószínű, az orvos gyakran fájáscsökkentő gyógyszereket ad az anyának a vajúdás időleges megállítására és kortikoszteroidokat a magzati tüdő érésének fel gyorsítására. A
Az újszülöttek tüdejének megfelelő kifejlődése életfontosságú. Önálló légzésükhöz szükséges ugyanis, hogy a tüdő-léghólyagocskák (alveolusok) születéskor töltődjenek fel levegővel és nyitva maradjanak. A léghólyagocskák a tüdőben termelődő és a felületi feszültséget csökkentő felületaktív anyag (surfactant) segítségével maradhatnak tágak, a koraszülöttek pedig gyakran nem termelnek elég felületaktív anyagot, így a léghólyagok a tüdőben nem maradnak nyitva. A légvételek között a tüdő ilyenkor teljesen összeesik. Akialakuló betegséget légzési distressz szindrómánakB nevezzük, amely súlyos állapothoz, egyes esetekben akár halálhoz is vezethet. Légzési distressz szindró
mában szenvedő újszülöttek a kezelés során oxigént igényelnek; ha betegségük súlyos, lélegeztetőgépre helyezik őket és egy csövön keresztül közvetlenül a légcsövükbe (trachea) csepegtethető felületaktív anyagot adnak.
A fejletlen tüdőkön kívül a koraszülöttek agya sem megfelelően érett. Ez szerepet játszik a légzésszünetek kialakulásában (apnoe), mert agyi légzőközpontjuk éretlen. Gyógyszereket lehet adni a légzésszünetek gyakoriságának csökkentésére, s az újszülött agya az érés során kinövi ezt a rendellenességet. A kifejezetten éretlen agyat, ha az oxigén- vagy vérellátás megszakad, vérzések és sérülések könnyen károsítják. Még agyvérzés ellenére is a legtöbb koraszülött normálisan fejlődik, hacsak agyuk károsodása nem nagyon súlyos.
Az agy éretlensége kezdetben gátolhatja a csecsemőt a szopásban és nyelésben. A koraszülötteket először intravénásán táplálják, majd fokozatosan térnek át a gyomorba vezetett csövön keresztül a tejes táplálásra. Körülbelül 34 hetes korban a babáknak képesnek kell lenniük szopásra vagy a cumisüveg elfogadására. Kezdetben a gyomor kicsiny mérete korlátozhatja az egy etetés során adható mennyiséget, a túl sok tej ugyanis visszafolyik.
A koraszülöttek vércukorértékei különösen gyakran mutatnak jelentős ingadozást – mind az alacsonyabb, mind a magasabb értékek irányában.
A koraszülöttek immunrendszere nem teljesen fejlődött ki. A méhlepényen keresztül nem kapták meg a fertőzések ellen az anya által termelt antitestek mindegyikét. Súlyos fertőzések, elsősorban a vérmérgezés (szepszis) kialakulásának veszélye jelentősen nagyobb koraszülöttekben, mint érett, időre született újszülöttekben. A koraszülöttek fogékonyabbak nekrotizáló enterokolitisz (a bélrendszer súlyos gyulladásos betegsége) kialakulására is.*
Születés előtt, a magzat által termelt salakanyagok átjutnak a méhlepényen és az anya választja ki őket.
▲ lásd az 1178. oldalt
■ lásd az 1204. oldalt
★ lásd az 1209. oldalt
1202
Gyermekegészségügyi kérdések
Koraszülöttek testi jellemzői
- Kis méret
- Alacsony születési súly
- Vékony, fényes, rózsaszín bőr
- Látható vénák a bőr alatt
- Kevés a bőr alatti zsírszövet
- Gyér haj
- Vékony, puha fülek
- Viszonylag nagy fej
- Alulfejlett emlőállomány
- Gyenge izmok és csökkent fizikai aktivitás (a koraszülött nem emeli úgy a karjait és lábait mint az időre született újszülött)
- Gyönge szopó- és nyelő-reflex
- Szabálytalan légzés
- Kicsi herezacskók, kevés ránccal (fiúk)
- A nagyajkak még nem fedik a kisajkakat (lányok)
Születés után pedig a veséknek és a bélrendszernek kell átvenniük ezt a feladatot. Igen éretlen koraszülöttekben a vesék működése korlátozott, ami a vesék érésével fokozatosanjavul. Születés után az újszülötteknek megfelelő máj- és bélműködésre van szükségük ahhoz, hogy a bilirubint (epefesték, a vörösvértestek lebomlása során keletkező sárga festékanyag) a széklettel kiválaszszák. Az újszülöttek, különösen a koraszülöttek vérében a bilirubin szintje átmeneti emelkedést mutat, amely sárgasághoz vezethet. A bilirubinszint emelkedésének oka, hogy az idősebb csecsemőkhöz képest viszonylag éretlenebb a májműködés, rosszabb az etethetőség és kevesebb a széklet. Nagyon magas bilirubinszintek ún. magikteruszhoz, az agykárosodás egyik formájához vezethetnek. A legtöbb újszülöttnek enyhe fokú, következményekkel nem járó sárgasága van, amely oldódik, ahogy a csecsemő táplálhatósága és bélműködése javul.
A koraszülöttek gyorsan veszítenek hőt és nehezen képesek fenntartani normális testhőmérsékletüket, ezért általában inkubátorba helyezik őket.
Túlhordásnak nevezzük azt a helyzetet, amikor a terhesség 42 hétnél hosszabb ideig tart.
Általában ismeretlen annak az oka, hogy a magzat miért marad 38 -42 hétnél tovább az anyaméhben.
A terhesség során a terminushoz (40 hét) közeledve a méhlepény zsugorodni kezd, működése beszűkül és a számított idő túllépése után fokozatosan tovább romlik. A méhlepény az idő előrehaladásával egyre inkább képtelen lesz a tápanyagellátás biztosítására, így a magzatnak saját zsír- és szénhidráttartalékait kell energiaforrásul felhasználnia, s ennek következményeként a növekedés üteme lassul. Ha a vajúdás alatt a méhlepény nem szolgáltat elegendő oxigént, a magzat károsodhat, agya és egyéb szen ei sérülhetnek. Ezen sérülések jelentik a legnagyobb veszélyt a túlhordott újszülöttek számára, ezért megelőzésükre a legtöbb orvos a 42. terhességi hét után megindítja a szülést.
Bizonyos kórképek igen gyakran lépnek fel túlhordott újszülöttekben. A születés után hajlamosabbak alacsony vércukor- (glükóz) szint kialakulására, mert energiatartalékaik korlátozottak, különösen akkor, ha az oxigénellátottság elégtelen volt a vajúdás alatt. Ezeknél az újszülötteknél gyakoribb az ún. mekonium aspirációs szindróma előfordulása is.A
képest kis súlyú újszülött)
Azt a koraszülött, időre született, vagy akár túlhordott újszülöttet, aki a méhben töltött időhöz képest az átlagosnál kisebb súlyú, terhességi korhoz képest kis súlyúnak (retardált) nevezzük.
Születéskor az újszülött kisebb lehet öröklődő tényezők – alacsony szülők vagy genetikai betegségek -, vagy a méhlepény elégtelen működése miatt, amely így a magzat számára nem megfelelő tápanyagot és oxigént szállít. A méhlepény működése a terhesség során elégtelen lehet, ha az anyának magas a vérnyomása, vesebetegsége vagy régóta fennálló cukorbetegsége (diabétesz) van. Kokain- és egyéb kábítószerfüggő, vagy nagymértékű alkoholfogyasztó, illetve erős dohányos anyának nagyobb valószínűséggel születik retardált gyermeke. Ritkábban az anya és a magzat cito-
▲ lásd az 1206. oldalt
Újszülött- és csecsemőkori betegségek
1203
megalovírus, rubeola vírus vagy Toxoplasma gondii fertőzése megzavarja a magzat növekedését.
Kisebb méretük ellenére az ilyen újszülöttek megjelenése és viselkedése általában igen hasonlít az azonos időre született, normál méretű újszülöttekhez. Azoknak a terhességi korhoz képest kis súlyú újszülötteknek, akik időre (terminusra) születtek, szerveik már teljesen kifejlődtek. Ha az újszülött növekedése az elégtelen tápanyagellátás miatt volt lassúbb a méhben, akkor születés után megfelelő táplálás esetén az egészségesekhez gyorsan felzárkózik.
Ha a magzat a méhlepény nem megfelelő működése miatt lassabban növekszik, a vajúdás alatt esetleg nem jut elegendő oxigénhez. Minden méhösszehúzódás alatt az anyaméh verőerei azon a helyen, ahol átlépnek a méhfalon a méhlepényhez, összenyomódnak, ezért kevesebb vér folyik át rajtuk. Ha a vajúdás előtt a méhlepény működése még éppen csak kielégítő, a csökkent vérellátás a vajúdás alatt veszélyeztetheti az oxigénszállítást, s ez magzati károsodáshoz vezet. A vajúdás során, a méhösszehúzódások ideje alatt lassul a magzati pulzus. Lassan visszaálló (késői akceleráció) vagy a magzat mozgására nem változó pulzusszám elégtelen oxigénellátottságra utal. Ha a magzat veszélyeztetettsége nyilvánvaló, a szülést gyorsítani kell, és gyakran császármetszést kell végezni.
A vajúdás során a rossz oxigénellátottságú magzat székletet (mekonium) üríthet a magzatvízbe. A tüdők károsodásához vezet, ha a baba félrenyeli, illetve belé- legzi a mekonium tartalmú magzatvizet. A A mekonium eldugaszolhatja a hörgőcskéket, ezáltal bizonyos tüdőrészek összeesnek, légtelenné válnak. A tüdőkbe félrenyelt mekonium fertőzéses vagy nem fertőzéses tüdőgyulladást okozhat. Mindkét betegségben romlik a tüdő működése.
A túlhordott újszülöttekhez hasonlóan, a retardált újszülöttek a születést követő első órákban és napokban hajlamosak alacsony vércukorszint (glükóz) – ezt az állapotot hipoglikémiának® nevezzük – kialakulására, mert a terhesség során nem raktároztak elegendő mennyiségű cukrot.
súlyú újszülött
Az újszülött akár koraszülött, akár időre született, akár túlhordott, ha a méhben töltött időhöz képest az átlagosnál nagyobb súlyú, terhességi korhoz képest nagy súlyú újszülöttnek nevezzük.
Öröklődő tényezőkön kívül az újszülött szokatlanul nagy méretének leggyakoribb oka az anya terhesség
Túlhordott újszülöttek testi jellemzői
- Hosszuk az időre születettekkel azonos, súlyuk azonban alacsonyabb, így vékonynak tűnnek
- Érett, éber megjelenés
- Kevés zsír a bőr alatt, így a bőr laza lehet a karokon és a lábakon
- Száraz, hámJó bőr
- Hosszú körmök a kéz- és lábujjakon
- A kéz- és lábujjak, valamint a köldökzsinór zöld vagy barna foltos lehet a mekoniumtól (székletet ürít a szülés előtt)
alatti cukorbetegsége (diabétesz). Az anyai vércukor (glükóz) átjut a méhlepénybe, és a magas vércukor- szintre reagálva a magzati hasnyálmirigy nagy mennyiségű inzulint termel. Ez okozza, hogy a magzat kifejezetten nagyra nő. Minél rosszabb az anya cukorbetegségének kezelése, várhatóan annál nagyobb lesz az újszülött. Az újszülött nagy mérete a hüvelyi úton történő szülést megnehezítheti és növelheti a sérülések lehetőségét, ezért a terhességi korhoz képest nagy súlyú újszülötteket császármetszéssel hozzák világra.
Születéskor, a köldökzsinór átvágása után az anyából a magzatba a vércukoráramlás hirtelen megszűnik, az újszülött inzulinszintje azonban ekkor még magas. Az újszülött vércukorszintje ezután hajlamos arra, hogy gyorsan leessen, és ún. hipoglikémia lép fel a szülést követő első-második órában. ★ A hipoglikémiás újszülött lehet tünetmentes vagy nyugtalan, közömbös, ernyedt vagy aluszékony, rosszul szoptatható és görcsölhet is. Az anya cukorbetegségének megfelelő kezelésével az újszülött hipoglikémiája megelőzhető. Az újszülött vércukorszintjét szigorúan ellenőrizni kell, és ha szükséges, intravénás cukor-infúziót kell adni közvetlenül a szülés utáni órákban.
A lásd az 1206. oldalt
■ lásd az 1213. oldalt
* lásd az 1213. oldalt
1204
Gyermekegészségügyi kérdések
Cukorbeteg anyák újszülötteinek vörösvértestszáma kórosan magas, ezért várhatóan magas bilirubinszint (a vörösvértestek lebomlása során keletkező sárga festékanyag) alakul ki vérükben, aminek sárgaság a következménye. Ez kékfénykezelést, A ritkán vércserét tehet szükségessé.
Cukorbeteg anyák újszülötteinek nagyobb az esélye arra, hogy a tüdejük fejletlenebb legyen és ún. légzési distressz szindróma alakuljon ki akkor is, ha a gyermek közel időre születik. A szülés idejének megválasztása előtt magzatvíz-vizsgálatot kell végezni a magzati tüdő érettségének felmérése céljából.
A szülőcsatomát az anya medencecsontjai alkotják. Az újszülöttnek rendszerint elegendő helye van a csatornán való áthaladáshoz, ha azonban a csatorna kicsi vagy ha a magzat nagy (mint ahogy az gyakori cukorbeteg anyák esetén), az áthaladás nehézségekbe ütközhet vagy sérüléseket okozhat. Ha a vizsgálatokkal azt állapítják meg, hogy az újszülött túl nagy az anya szü- lőcsatomájához képest, a császármetszés jobban csökkenti az újszülött sérülésének esélyét, mint a fogóval történő szülés.
Az újszülött majdnem minden testrésze sérülhet a szülés során. A legtöbb sérülés csekély és gyorsan gyógyul. A gyakori véraláfutásoknak nincsen következményük. A magzat koponyacsontjai még nem csontosodtak össze, ezért bizonyos mértékig a fej képes a szülöcsatomához idomulni. Az alakváltozás szinte törvényszerű, és a fej rendes alakját néhány nap múlva visszanyeri. A fej súlyos sérülései ritkák, az agy trau- más sérülése napjainkban igen ritka. Nehéz szülés során az újszülött idegei, különösen a kar idegei meghúzódhatnak, aminek következménye a kar ideiglenes vagy tartós izomgyengesége lehet (Erb-féle bénulás). Törések, különösen a kulcscsont törései előfordulhatnak, de általában gyorsan, hosszú távú szövődmények nélkül gyógyulnak.
A légzési distressz szindróma (régebbi nevén hialin membrán betegség) olyan légzési betegség, amelyben az újszülött tüdejében a léghólyagocskák (alveolusok)
nem képesek nyitva maradni, mert a felületaktív anyag (surj’actant) elégtelen termelődése miatt nagy a felületi feszültség.
Az újszülöttek önálló légzéséhez a tüdő-léghólya- gocskáknak nyitva kell maradniuk, és a születés után levegővel kell kitöltődniük. Ez nagyrészben a surfactant- nak nevezett felületaktív anyagnak köszönhető. A felületi feszültséget csökkentő felületaktív anyagot a léghólyagocskák sejtjei termelik, mikor a magzat tüdeje éretté válik, gyakran már a 34., de a 37. terhességi héten már csaknem mindig.
A légzési distressz szindróma majdnem kizárólag koraszülötteknél fordul elő – minél korábban születik, annál nagyobb a kialakulásának az esélye. A tünetegyüttes nagyobb valószínűséggel alakul ki cukorbeteg anyák gyermekeiben is.
Igen éretlen koraszülöttek esetleg képtelenek a légzés megkezdésére, mert felületaktív anyag hiányában a tüdejük túl merev. Kevésbé éretlen koraszülöttek lélegezni kezdhetnek, de tüdejük hajlamos az összeesésre, ezért légzési distressz alakulhat ki. Ezekben a újszülöttekben a légzés szapora és nehézkes, az orrlyukak kitágulnak, belégzéskor a mellkas behúzódik és kilégzéskor nyögés hallható. A distressz a szülés után azonnal vagy néhány órával később kezdődhet. Ha a légzési distressz szindróma súlyos, a légzési izmok kifáradnak, a légzés hatékonysága egyre csökken, elégtelen meny- nyiségű oxigén szállítódik a szövetekhez, ami a bőr kékes elszíneződését okozza. Kezelés nélkül a légzési distressz szindrómában szenvedő újszülöttek meghalnak.
A légzési distressz szindróma diagnózisa az anya kortörténetén (például koraszülés vagy cukorbetegség), az újszülött szülés utáni fizikális vizsgálatán, valamint mellkasi röntgenfelvételen alapul, amely megmutatja, hogy az újszülött tüdeje nem tágult ki teljesen.
A tüdők merevsége miatt nagyobb nyomás szükséges a kitágításukhoz, amelyet vagy maga az újszülött vagy lélegeztetőgép tart fenn. Emiatt a tüdő megrepedhet és levegő kerülhet a mellüregbe. A mellüregbe kerülő levegő a tüdők összeesését fokozza és tovább rontja a légzést és a vérkeringést. A tüdők összeesése (ezt az állapotot légmellnek nevezzük) általában azonnali kezelést igényel. A kezeléshez tartozik a szabad levegő eltávolítása fecskendővel és tűvel a mellüregből, ezután légszívóhoz csatlakoztatott csövet helyeznek az
A lásd az 1212. oldalt
Újszülött- és csecsemőkori betegségek
1205
újszülött mellüregébe, hogy ne gyűlhessen ismét össze szabad levegő.
Légzési distressz szindrómában szenvedő újszülötteknek nagyobb valószínűséggel lesz agyvérzésük is. A vérzés veszélye sokkal kisebb, ha az anyát szülés előtt kortikoszteroiddal kezelik.
A légzési distressz szindróma kialakulásának veszélye nagymértékben csökkenthető, ha a szülést későbbre lehet halasztani, amikor a magzat tüdeje már elegendő felületaktív anyagot termel. Ha koraszülés várható, a felületaktív anyag szintjének meghatározásához magzatvíz-mintavétel (amniocentézis) végezhető.
Ha az orvos arra számít, hogy a magzati tüdő még éretlen, de a szülést nem lehet már tovább halasztani, a szülés becsült időpontja előtt legalább 24 órával az anyának kortikoszteroid gyógyszert lehet adni. A kortikoszteroid átjut a méhlepényen és a magzat tüdejét felületaktív anyag termelésére serkenti.
Szülés után az enyhe légzési distressz szindrómás újszülöttet oxigénbúra alá helyezik. Súlyosabb állapot esetén gépi lélegeztetés és surfactant gyógyszeres kezelés szükséges.
A surfactant gyógyszert, amely nagyon hasonlít a természetes felületaktív anyaghoz, közvetlenül az újszülött légcsövébe (trachea) helyezett lélegeztető csőbe lehet csepegtetni. Ez javítja a túlélés esélyét azzal, hogy csökkenti a légzési distressz szindróma súlyosságát és a szövődmények, mint például tüdőrepedés gyakoriságát. Surfactant gyógyszer adható közvetlenül a születés után, légzési distressz szindróma megelőzésére, olyan igen éretlen koraszülötteknek, akiknél nagy valószínűséggel kialakul ez a betegség, vagy amikor a tünetegyüttes első jelei megjelennek. Az újszülöttet szigorúan ellenőrizni kell, hogy a gyógyszert hogyan tűri és a légzése javul-e. A kezelés néhány napig folytatható, amíg az újszülött saját felületaktív anyag termelése beindul.
Az átmeneti tachypnoe (átmeneti szapora légzés, újszülöttkori nedves tüdő szindróma) a vér alacsony oxigénszintjével járó átmeneti légzészavar, amely nem olyan súlyos, mint a légzési distressz szindróma.
A magzat tüdejében levő folyadék a születés után rendszerint gyorsan felszívódik. Az átmeneti tachypnoe általában a felszívódás késésének következménye. Ezek az újszülöttek általában majdnem vagy teljesen időre születnek, gyakran császármetszéssel. Röviddel a
születés után a csecsemő szaporán kezd lélegezni, nyögő hangot ad és belégzés alatt behúzódik a mellkasa. Az újszülött bőre a vér oxigénhiánya miatt kékessé válhat. A mellkas röntgenfelvétele a tüdőkben folyadékot mutat.
A terápiában gyakran elegendő oxigén adása, habár néhány újszülöttnek szüksége lehet folyamatos pozitív légúti nyomású (légzés pozitív nyomás ellenében az orrlyukakba helyezett csövön át) vagy akár gépi lélegeztetésre. A legtöbb újszülött 1-3 nap alatt teljesen rendbe jön, ahogy a folyadék a tüdőből felszívódik.
(apnoe)
A koraszülöttek légzésszünete olyan rendellenesség, amelyben a koraszülött légzése átmenetileg megáll. Légzésszünetnek a 15-20 másodperces légzéskimaradást tekintik.
A koraszülöttek légzésszünete általában a 34. terhességi hét előtt születetteknél fordulhat elő, a korábban született újszülöttek között a gyakoriság még magasabb. Úgy gondolják, hogy ezt a légzészavart az agyi légzőközpont éretlensége okozza. A felső légutak fejletlenségével összefüggő elzáródás szintén megzavarhatja a légzést. Időnként a savas gyomortartalom visz- szaáramlása a nyelőcsőbe (gasztroözofageális reflux) kiválthatja a légzésszünethez vezető reflexet.
A légzésszünetek gyakran a születés utáni első néhány napban kezdődnek. Az újszülöttnek lehet szabályos légzése rövid szünetekkel (periodikus légzés). Ha a szünetek 20 másodpercnél tovább tartanak, a vérben az oxigénszint leeshet, ami az újszülött elszürkülését vagy elkékülését, valamint a szívverés lassulását okozza.
A újszülött fejének és nyakának egyenesen tartásával, valamint hátára vagy oldalára fektetésével megelőzhető a légutak elzáródása. Ha a légzésszünetek tovább tartanak és az újszülött az oxigénhiány miatt el- kékül vagy szívverése lassul, gyógyszerek, például aminofillin vagy koffein adható. Ezek a gyógyszerek ingerük az agy légzőközpontját, ezáltal folyamatosabbá teszik a légzést és kevesebb lesz a légzésszünet. Ha továbbra is ismétlődnek a jelentős légzésszünetek, második választandó gyógyszerként, doxapramot lehet adni. Ha a probléma nagyon súlyossá válik, az újszü-
1206
Gyermekegészségügyi kérdések
lőtt légzését folyamatos pozitív légúti nyomással vagy gépi lélegeztetéssel kell támogatni.
A gyomortartalom visszaáramlását (gasztroö- zofageális reflux) a csecsemőtápszerek rizsnyákkal történő sűrítésével és az ágy fejrészének megemelésével kezelik. Bizonyos esetekben gyógyszerek is adhatók a reflux gyakoriságának csökkentésére.
A legtöbb koraszülöttnél a légzésszünetek száma jelentősen csökken, amint elérik a szülés eredetileg számított idejét, gyakran már a 34. hetet, és a tünetek teljesen megszűnnek, amikorra elhagyják a kórházat. Időnként nagyobb koraszülöttek, akiknek továbbra is vannak légzésszüneteik, légzés- vagy szívmonitorral engedhetők haza.
A pulmonális hipertenzió (magas vérnyomás a tüdőkben) olyan rendellenesség, amelyben az újszülött tüdejének vérerei összehúzódnak és így súlyosan korlátozzák a tüdőn átfolyó vér mennyiségét. Ennek következményeként a vér oxigénszintje vészesen lecsökken, és az állapot életveszélyessé válhat.
A méhben a magzat nem vesz levegőt, ezért a vérnek nem kell keresztülfolynia a tüdőkön ahhoz, hogy oxigénben gazdag legyen. A magzat véráramának nagy része, a két pitvar közötti összeköttetésen (forámen ovále), a jobb szívfélből közvetlenül a bal szívfélbe ömlik. A jobb szívfélből továbbáramló vér legnagyobb része a tüdőverőerekből az aortába jut az őket összekötő vérérén keresztül (duktusz arteriózusz), így a jobb szívfél vérének csak kis része jut el a tüdőkig. Születéskor a forámen ovále és a duktusz arteriózusz rendszerint záródik, és a jobb szívfélen átáramló vér eljut a tüdőkbe. Néhány újszülöttben a tüdő vérerei összehúzódnak, a kisvérkörben a nyomás megemelkedik, és ez a forámen ovále nyitvamaradását okozza. Ilyenkor a duktusz arteriózusz is nyitva maradhat. Ebben az esetben a jobb szívfélből kipumpált vér legnagyobb része elkerüli a tüdőket (mint a magzatban) és ennek a vérben igen alacsony oxigénszint lesz a következménye.
A pulmonális hipertenzió leggyakoribb túlhordott újszülöttekben, illetve akiknél az anya a terhesség alatt nagy mennyiségű aszpirint vagy indometacin tartalmú gyógyszereket szedett. Újszülöttekben gyakran fordul elő egyéb tüdőbetegségekkel együtt, így társulhat mekonium aspirációs szindrómához vagy tüdőgyulladáshoz, kialakulhat azonban egyébként egészséges tü- dejű újszülöttekben is.
A pulmonális hipertenziós újszülötteket általában 100%-os oxigéntartalmú környezetbe helyezik, gyakran gépi lélegeztetést alkalmazva. Intravénásán nátrium-bikarbónát adható. Mindkét fenti kezeléssel tágíthatok a tüdő vérerei. Az újszülött egyéb testrészein a megfelelő vérnyomás fenntartásához folyadékok vagy gyógyszerek adása válhat szükségessé, különben a test többi részén kialakuló alacsony vérnyomás ahhoz vezet, hogy még kevesebb vér áramlik a tüdőkhöz, mert megnöveli a jobb szívfélből a bal szívfélbe áramló vér mennyiségét.
Igen kritikus állapotú beteg újszülötteknél, testen kívüli, membrán-oxigenálásnak nevezett módszert lehet használni a pulmonális hipertenzió oldódásáig. Ezzel a módszerrel az újszülött vére szív-tüdő gépen keresztül kering (membrán oxigenátor), amely a vért oxigénnel dúsítja és kivonja belőle a széndioxidot, majd a vér visszajut az újszülöttbe. Kutatás tárgya egy új kezelési forma, melynek során az újszülöttel nagyon alacsony koncentrációjú nitrogén-oxidot lélegeztetnek be, amely a tüdőben a vérerek kitágulását okozza.
szindróma
Mekonium aspirációs szindróma alakul ki, ha a magzat mekóniumot lélegez be, amely a légutakat elzárja és irritálja a tüdőket.
A mekonium sötétzöldes anyag az érett magzatok bélrendszerében. Bármilyen eredetű zavarra, így például elégtelen mennyiségű oxigén szállítására a méhlepényből, válaszként a magzat mekóniumot ürít a magzatvízbe. A károsodott magzat erőteljesen lélegzik, mintha levegő után kapkodna és így mekóniummal szennyezett magzatvizet lélegzi be a tüdejébe. Születés után a mekonium a légutak egy részét elzárhatja, ami ezekből a légutakból kiinduló léghólyagocskák (alveo- lusok) összeesését okozza. A belélegzett levegő a részben elzárt hörgőcskék által ellátott területeken összegyűlhet, ami így ezen tüdőrészek felfujódását okozza. A felfújódás tüdőrepedéshez, majd a tüdők összeesésé- hez (légmell) vezethet.
A mekonium aspirációs szindróma túlhordott újszülöttekben gyakran igen súlyos, mivel őket a méhben csak kis mennyiségű magzatvíz veszi körül. A belélegzett mekonium ezért sűrűbb és nagyobb valószínűséggel zárja el a légutakat.
Újszülött- és csecsemőkori betegségek
1207
A mekonium aspirációs szindróma kialakulásának megelőzésére tett erőfeszítések a szülőszobában kezdődnek. Az orvos azonnal leszívja az újszülött szájüregéből, orrából és garatjából a mekóniumot tartalmazó folyadékot. Ezek után az újszülött légcsövébe vezethető cső segítségével az összes mekóniumot ki lehet szívni.
Az újszülöttosztályon az újszülött tüdejét ismételten leszívják. Szükség esetén az újszülöttnek oxigént adnak vagy lélegeztetőgépre helyezik és szorosan ellenőrzik a súlyos szövődmények, például tartós pul- monális hipertenzió vagy légmell, kialakulásának veszélye miatt.
Légmellnek nevezik, ha a mellüregben a tüdő körül levegő gyülemlikfel, ami a tüdők összeeséséhez vezet.
Rugalmatlan tüdejű újszülöttekben, különösen akiknek a légzését gépi lélegeztetéssel támogatják, levegő szivároghat a léghólyagocskákból a tüdő kötőszövetébe és ezután a tüdő és a szív közötti lágy szövetekbe – ezt az állapotot pneumomediasztinumnak hívják. Általában nem befolyásolja a légzést és nem szükséges kezelni. A pneumomediasztinum súlyosbodásával azonban légmell alakulhat ki.
Légmell alakul ki, ha a mellüregbe, a tüdőt körülvéve (pleurális tér), levegő szivárog ki, ami a tüdőt összenyomhatja. A részben összeesett tüdő tünetmentes lehet, kezelést nem igényel. Ha azonban az összeesett tüdő kifejezetten összenyomódik, az állapot életveszélyessé válhat, különösen súlyos tüdőbetegségben szenvedő újszülötteknél. A beszorult levegő erőteljesen összenyomhatja a tüdőt, nagyon megnehezíti a légzést és rontja a vérkeringést a mellüregben. Ezekben az esetekben a tüdőt körülvevő levegőt tűvel vagy csővel gyorsan el kell távolítani.
A bronchopulmonális diszplázia gépi lélegeztetés szövődményeként kialakuló tüdőkárosodás.
A hosszú ideig, általában több mint egy hétig lélegeztetett újszülötteknek bronchopulmonális diszplá- ziájuk alakulhat ki. Ez a rendellenesség sokkal gyakoribb koraszülötteknél. Az orvos a bronchopulmonális diszplázia kialakulásának megelőzésére csak akkor helyezi gépre az újszülöttet, ha az feltétlenül indokolt és csak a szükséges legrövidebb ideig.
A károsodás valószínűleg a légutak megfeszülése miatt alakul ki, ami a tüdő felfújásához szükséges ma
gas nyomás és a magas koncentrációjú oxigén adásának a következménye. Ezek a tényezők tüdőgyulladáshoz vezetnek, amelyet több héttel követően a tüdőben hegesedések jönnek létre.
A kezelés lényege az újszülöttek fokozatos leszokta- tása a lélegeztetőgépről. A megfelelő táplálás alapvetően fontos a tüdők gyógyulásához és az új, egészséges tüdőszövet kialakulásához. A gyulladt tüdőben folyadék gyűlhet össze, ezen a folyadékbevitel megszorítása és a szervezetből a folyadék kiválasztását fokozó vízhajtók adása segíthet.
Ritkán előfordul, hogy bronchopulmonális diszplá- ziás csecsemők még hónapokig tartó kezelés ellenére is meghalnak. A túlélő csecsemőknél a légzési problémák fokozatosan csökkennek. Ezeknek a csecsemőknek azonban az első néhány életévben nagyobb valószínűséggel lesz tüdőgyulladásuk, elsősorban vírusos tüdőgyulladás.
A koraszülött retinopátia olyan rendellenesség, amelyben a szem hátsó részén (ideghártya) a vérerek rendellenesen fejlődnek ki; ezekből az erekből vérzések indulhatnak ki, súlyosabb esetekben pedig az ideghártya leválhat, ami a látás elvesztéséhez vezet.
A magzatban az ideghártyát ellátó erek az ideghártya közepe felől a széle felé nőnek, amit csak a terhesség késői szakaszában érnek el. Koraszülöttekben ennek megfelelően ezek az erek még nem fejlődhettek ki teljesen. Születés után ezek az erek folyamatosan tovább nőnek, néha azonban rendezetlenül, és ez okozza a retinopátiát. A retinopátia kialakulásának fő kockázati tényezője az igen éretlen koraszülöttség. A légzési rendellenességek kezelésének következményeképp fellépő magas oxigénszint a vérben szintén növelheti a rizikót.
A rendszeres terhesgondozás csökkenti a koraszülés kockázatát. Légzési probléma esetén a koraszülöttek oxigén felhasználását gondosan ellenőrizni kell, hogy megelőzzék a vérben túl magas oxigén koncentráció kialakulását.
A koraszülöttek szemét a születés után hat héttel, majd az ezt követő hetekben megvizsgálják, amíg az erek növekedése a ideghártyában teljesen befejeződik. A koraszülött retinopátia enyhébb elváltozásai gyakran spontán gyógyulnak, az orvosnak azonban folyamatosan ellenőriznie kell a csecsemő szemeit. Azokban az esetekben is, amikor a retinopátia gyógyul, a csecsemő
1208
Gyermekegészségügyi kérdések
nagyobb valószínűséggel lesz rövidlátó, kancsal vagy gyengült látású. A retinopátia nagyon súlyos formájában a retinaleválás veszélye magas.
Nagyon súlyos retinopátiában a fagyasztásos kezelés (krioterápia) – melynek során a retina külső részeit lefagyasztják – csökkentheti a retinaleválás és a látás elvesztésének veszélyét. Azokat a csecsemőket, akiknek retinopátiás gyógyult sebeik vannak, egész életük során legalább évente szemésznek meg kell vizsgálnia. Ahhoz, hogy a gyermek a későbbiekben jól lásson, a látási rendellenességeket már az első életévben kezelni kell. Ha korán észlelik, a retinaleválás néha még korrigálható, egyébként a csecsemő az érintett szemére elveszítheti a látását.
problémák
A leggyakoribb újszülöttkori táplálási és bélrendszeri problémák orvosi szempontból nem súlyosak. Általában spontán elmúlnak vagy a rendszeres táplálás beállításával rendeződnek.
Regurgitáció és hányás
A csecsemők az étkezések alatt vagy röviddel utána, böfögtetéskor gyakran kis mennyiségű tejet buknak, „böfiznek” fel (regurgitálnak). Ez nem kóros. A regur- gitációt néha mohó ivás és levegő nyelése okozza. Cumisüvegből táplált csecsemőknél a regurgitáció csökkenthető erősebb, kisebb lyukú cumival. Etetés közben a csecsemő gyakori böfögtetése mind a szoptatott, mind a cumisüvegből táplált csecsemőknek segíthet. Kifejezett regurgitáció túletetés következménye is lehet. Sok csecsemő megfelelő táplálás mellett is folyamatosan, kis mennyiségeket bukik, ez még normálisnak tekinthető.
Nagymennyiségű hányás viszont problémákat jelezhet. Ismétlődő, erőteljes hányás (sugárhányás) a gyomorkimenet szűkületét vagy elzáródását jelezheti (pylorus stenosis). Vékonybél-elzáródás esetén a hányadék zöldessárgás, epés, amire az orvosnak fel kell figyelnie. Bizonyos anyagcsere-betegségek, mint például gáláktozémiaA (magas a vér galaktóz szintje)
▲ lásd az 1291. oldalt
■ lásd az 1245. oldalt
- lásd az 1196. és az 1197. oldalon lévő ábrát
• lásd az 1222. oldalt
szintén okozhatnak hányásokat. Az ismételten hányó, lázas csecsemőnek akár aluszékonysággal, akár anélkül, fertőzése is lehet.
Alultáplálás
Fiatal csecsemők, ha eleget kapnak enni, közvetlenül etetés után általában nyugodttá válnak vagy elalszanak. Az alultáplált csecsemő gyakran nyugtalan marad vagy etetés után egy-két órával felébred, éhesnek tűnik. Ha négy hónapnál fiatalabb csecsemő súlygyarapodása kórosan alacsony, kevesebb mint 170-230 gramm hetente, ez alultáplálást jelenthet. Néha alultáplálás az oka a növekedésbeli elmaradásnak.”
Az orvos annak megállapítására, hogy alultáplálás vagy súlyosabb betegség áll-e a háttérben, a szülőkkel megbeszéli a csecsemő táplálásának részleteit. Nem megfelelően gyarapodó szoptatott csecsemők súlyát meg lehet mérni az etetések előtt és után, hogy tejfogyasztásukról pontosabb becslést kapjunk. Mesterségesen táplált csecsemők étrendjét meg lehet változtatni az ajánlott tápszer teljes mennyiségének megnövelésével.
Túltáplálás
Az élet későbbi szakaszaiban kialakuló kövérséggel kapcsolatos problémák sokszor a csecsemőkori túltáp- lálásra vezethetők vissza. Ha a szülők elhízottak, a csecsemő is nagyobb valószínűséggel lesz elhízott. Ténylegesen a csecsemőnek 80%-os valószínűsége van hízás kialakulására, ha mindkét szülő elhízott. Ha a súlygyarapodás túl gyors, amint ez a hitelesített növekedési görbéről leolvasható,* * értékes lehet a súlygyarapodás ütemének ellenőrzése.
Hasmenés
Az újszülötteknek naponta általában 4—6 laza székletük van. Az anyatejes csecsemők hajlamosak gyakoribb, habos székletürítésre, különösen a szilárd ételek bevezetése előtt. A széklet állaga önmagában aggodalomra nem ad okot mindaddig, amíg a csecsemő gyarapszik, nincs rossz étvágya és súlyvesztése, illetve nem jelentkezik hányás vagy véres széklet ürítése.
Bakteriális és vírusos fertőzések okozhatnak váratlan, súlyos hasmenést. Fiatal csecsemőkben az akut hasmenés leggyakoribb oka a fertőzés.® Hetekig, hónapokig tartó enyhe hasmenést okozhatnak különböző egyéb betegségek is, így lisztérzékenység (cöliákia), a cisztás fibrózis, cukor-felszívódási zavar vagy allergia.
A cöliákia öröklődő betegség, amelyben elsősorban a búzában megtalálható fehérje, a glutén, a bélrendszer belső felszínét érintő allergiás reakciót indít el, ami a
Újszülött- és csecsemőkori betegségek
1209
zsírok rossz felszívódásához vezct.A A cöliákia alultápláltságot, rossz étvágyat és nagy mennyiségű, világos, bűzös székletet okoz. A betegség kezelése a búzatartalmú termékek kiiktatása az étrendből.
A cisztás fibrózisB különböző szervek, többek között a hasnyálmirigy működését befolyásoló betegség. Cisztás fibrózisban szenvedő betegek hasnyálmirigye nem termel elegendő enzimet a fehérjék és a zsírok emésztésére. Megfelelő emésztőenzim nélkül a szervezet túl sok fehérjét és zsírt veszít a széklettel, ez alultápláltsághoz és a növekedés lelassulásához vezet. A széklet nagy mennyiségű és gyakran bűzös. A betegség okozta tünetek javítására szájon át hasnyálmirigy kivonat adható.
Cukor felszívódási zavarról beszélünk, ha a csecsemőnek a cukrok emésztéséhez hiányoznak bizonyos enzimei – például a laktáz a laktóz megemésztésére. Az enzimek hiányozhatnak átmenetileg, bélrendszeri fertőzés miatt vagy állandóan, öröklődő betegség következtében. A zavar kezelhető az érintett cukor elhagyásával az étrendből.
Tejallergia ritkán hasmenést, hányást és véres székletet okoz. A tünetek általában azonnal megszűnnek, amint a tejalapú tápszert szójakészítménnyel váltják fel, azonban ismét kiújulnak, ha a tejalapú tápszerek adását újra elkezdik. Néhány tejalapú tápszert nem tűrő csecsemő a szója alapú tápszerekkel szemben is érzékenységet mutat. A csecsemők szinte soha nem allergiásak anyatejjel szemben.
Székrekedés (konstipáció)
Csecsemők székrekedésének felismerése nehéz, mert a székletürítésük száma normálisan is igen változó. Egy csecsemőnek lehet naponta négyszer, máskor pedig csak kétnaponta széklete.
A legtöbb csecsemőnek kellemetlenséget okoz, ha széklete kemény és nagy, ezzel szemben mások akkor sírnak, ha székletük lágy. Három éves kor alatt a gyermekek végbélnyílása esetleg szűk, aminek következménye állandó erőlködés és vékony széklet lehet. Az orvos ezt az állapotot gumikesztyűs ujjal, a végbél gyengéd vizsgálatával diagnosztizálhatja. A végbél tágítása kétszer-háromszor általában megszűnteti a panaszokat.
A hirtelen ürített, nagymennyiségű széklet a végbél nyálkahártyáját berepesztheti (físszura analisz), ami székelés közben fájdalommal jár és kis mennyiségű, világos vér jelenhet meg a székletben. Az orvos vég- béltükrözéssel igazolhatja a nyálkahártya-repedést. Csecsemőkben a legtöbb repedés kezelés nélkül gyorsan gyógyul. Enyhe székletlazítók segíthetik a nyálkahártya gyógyulását.
Tartósan fennálló súlyos székrekedés, különösen ha egy hónapos kor előtt kezdődik, súlyosabb betegségre utalhat. Ide tartozik a Hirschsprung-betegség (kitágult, rendellenesen beidegzett vastagbél) vagy a csökkent pajzsmirigyműködés.
A nekrotizáló enterokolitisz olyan betegség, amelyben a bélrendszer belső felszíne megsérül és begyullad; súlyos esetben a bélszakasz egy része elhalhat (nekro- tizál), ez bélperforációhoz és hashártyagyulladáshoz vezet.
Nekrotizáló enterokolitisz főleg koraszülöttekben fordul elő, a betegség oka nem teljesen ismert. A bélrendszer nem megfelelő vérellátása beteg koraszülöttekben a bél egy részének sérülését okozhatja. Ezt követően baktériumok törhetnek be a károsodott bélfalba és itt gázokat termelnek. Ha a bélfal kilyukad, a béltartalom kijut a hasüregbe és annak fertőzését okozhatja (hashártyagyulladás), ez vérrel tovaterjedő fertőzéshez (szepszis) és végül halálhoz vezethet.
Nekrotizáló enterokolitiszben szenvedő csecsemők nem etethetők, hasuk puffadt. Epével festenyzett béltartalmat hányhatnak és székletükben vér jelenhet meg. A vérben megjelenő fertőzés levertséget és rendellenes, általában alacsony testhőmérsékletet okozhat. A vér savassá válhat és a csecsemőnek rövid, légzésmegállással járó légzésszünetei lehetnek. A has röntgenvizsgálata során kimutatható a bélfalban a baktériumok által termelt gáz, amely megerősíti a nekrotizáló enterokolitisz diagnózisát.
Több bizonyíték van arra, hogy az anyatej megvédheti a koraszülötteket a nekrotizáló enterokolitisszel szemben. Kis súlyú vagy beteg koraszülöttek esetében a betegség veszélye csökkenthető a szájon át táplálás néhány napos felfüggesztésével, majd ezután a táplálék mennyiségének lassú emelésével. Ha a nekrotizáló enterokolitisz gyanúja felmerül, az újszülött szájon át való etetését azonnal leállítják. A belekben csökkenti a nyomást, ha a gyomorba helyezett szívócsővel a gázokat és a folyadékokat eltávolítják. A folyadékpótlás
▲ lásd az 536. oldalt
■ lásd a 201. oldalt
1210
Gyermekegészségügyi kérdések
intravénásán történik és azonnal antibiotikus kezelést kezdenek.
Ha a belek perforálnak vagy a hasüreg fertőződik, sebészeti beavatkozás szükséges. Esetleg műtét indokolt akkor is, ha a csecsemő állapota rohamosan romlik. A nekrotizáló enterokolitiszben szenvedő csecsemők kb. 70%-a azonban nem igényel sebészeti beavatkozást. A műtét során a perforált vagy elhalt (nekro- tizált) bélszakaszt eltávolitják. A megmaradt ép bélszakasz végét a bőrfelszínre szájaztatják ki és nyitva hagyják (sztóma). Abban az esetben, ha a bélszakaszok végei egészségesek, már az első műtétnél egyesíteni lehet azokat. Máskülönben a végeket néhány héttel vagy hónappal a műtétet követően, miután a bélszövet egészséges lett, egyesítik.
Az intenzív orvosi ellátás és a megfelelő sebészi beavatkozás javította a nekrotizáló enterokolitiszben szenvedő csecsemők prognózisát. Napjainkban ezeknek a csecsemőknek több, mint kétharmada meggyógyul.
Ritkán, a sebészeti beavatkozásban nem részesült csecsemők vastagbelének egy szakasza beszűkül a betegséget követő hetekben-hónapokban, ami a bélszakasz részleges elzáródását okozza. A hegesedett, beszűkült rész kitágításához műtét szükséges.
Kólika
A kólika a csecsemők sírással és nyugtalansággal járó, hasi fájdalomként jelentkező rendellenessége.
Akólikát (az elnevezés a vastagbélből [kólón] ered), talán a belekben felgyülemlő túl sok gáz okozza, pontos oka azonban ismeretlen. A kólika kezdődhet röviddel az újszülött kórházból történő hazaérkezése után vagy néhány héttel később. A kólika időszakosan fordulhat elő az első 3 4 hónap során.
Tünetek és kórisme
A kólikát csillapíthatatlan sírással járó rohamok jellemzik, amelyek gyakran előre megjósolható időpontokban nappal vagy éjszaka jelentkeznek. Néhány csecsemő azonban megszakítás nélkül sír. Az erőteljes sírás levegőnyeléssel jár, amit gázosság (flatulentia) és hasi puffadás követ. Akólikás csecsemő jól eszik, súly-
▲ lásd a 742. oldalt
■ lásd az 1156. oldalt
gyarapodása megfelelő, nagyon éhesnek tűnik és gyak- |
ran erőteljes szopómozgást végez.
Az orvos a kólikát a sírás és nyugtalanság egyéb okainak – többek között nem megfelelő etetés, túlin- gerlés, betegségek és tejallergia – kizárásával diagnosztizálja.
Kezelés
A kólikás csecsemő megnyugtatható, ha kézben tartják, ringatják vagy a hátát óvatosan megütögetik. Az étkezés után síró csecsemőnek, akinek erős szopási kényszere van, esetleg több szopási alkalomra lehet szüksége. Ha a cumisüvegből táplálás kevesebb mint 20 percig tart, kisebb lyukú cumikat kell használni. A cumi is megnyugtathatja a csecsemőt. Az igen aktív, nyugtalan csecsemő jól reagálhat bepólyázásra. Igen •
ritkán, nyugtató adható egy órával a várható nyugtalan időszak előtt. A kólika általában valamennyi esetben 3 hónapos korra megszűnik.
Vérszegénység
Vérszegénységben túl kevés vörösvértest (eritrocita) van a vérben.
Újszülöttben vérszegénységet vérvesztés, a vörös- vértestek kifejezett pusztulása vagy károsodott termelése, valamint ezek kombinációja okozhat.A Az újszülöttek jelentős mennyiségű vért veszíthetnek a szülés során, ha a méhlepény idő előtt leválik a méh faláról (abruptio placentae)B vagy ha a köldökzsinór elszakad. Ezekben az esetekben, az újszülött nagyon sápadt *
lehet, vérnyomása alacsony (sokk) és alig lélegzik születése után.
Koraszülöttekben a vérszegénységet gyakran vér- 4
veszteség (ismételt vérvételek a laboratóriumi vizsgálatokhoz) vagy az új vörösvértestek termelésének hiánya okozza. Születés után a csontvelő rendszerint 3-4 hétig nem termel új vörösvértesteket. Ez a vérszegénység még súlyosabb a koraszülöttek gyors növekedési üteme miatt, vagyis gyorsabban nőnek, mint ahogy az új vörösvértestek termelődni tudnak. Koraszülöttekben általában azonban nem alakulnak ki vérszegénység tünetei, és a probléma egy-két hónapon belül megoldódik.
Néha nagyszámú vörösvértest pusztul el, például az újszülöttek hemolitikus betegségében, amit a terhesség alatt az anyában a magzat vörösvértestei ellen termelődött antitestek okoznak. A vörösvértestek túl gyorsan elpusztulhatnak, ha az újszülöttnek a vörösvértestek rendellenes alakjával járó öröklődő betegsége van. Ilyen például az öröklődő szferocitózis,
Újszülött- és csecsemőkori betegségek
1211
Mi az újszülöttek hemolitikus betegsége?
Az újszülöttek hemolitikus betegsége, melyet eritroblasztózis neonatorumnak is hívnak, az az állapot, amelyben az újszülött vörösvér- testeit az anya véréből a méhlepényen átjutó antitestek pusztítják el. A hemolitikus betegség már a magzatban elkezdődik, akiben a betegséget eritroblasztózis fötálisznak nevezzük.
Sok esetben súlyos hemolitikus betegség alakul ki, ha a magzat vére Rh pozitív, az anyáé pedig Rh negatív. A magzat vére Rh pozitív, mert az apa Rh pozitív tulajdonságát örökli, amely domináns jellegű. Az anya az inkompatibilis (számára összeférhetetlen) vérrel szemben antitestek termelésével válaszol. Ezek az antitestek átjutnak a méhlepényen a magzat keringésébe, ahol a magzat vörösvértesteihez kapcsolódnak és elpusztít- . ják ezeket, vérszegénységet okozva. Néha egyéb vércsoport összeférhetetlenségek is
előfordulnak. Például az anyának lehet 0 vércsoportja és a magzatnak A vagy B. Ritkább összeférhetetlenségek közé tartoznak a Kell és Duffy vércsoportok.
Az újszülöttek hemolitikus betegsége okozta súlyos vérszegénységet ugyanúgy kezelik, mint a többi vérszegénységet. Az orvos megfigyeli az újszülöttön a sárgaság jeleit, amelynek az az oka, hogy a folyamatosan pusztuló vörösvértestek hemoglobinja átalakul élénksárga, bilirubinnak nevezett festékanyaggá. Ha a bilirubin sokkal gyorsabban halmozódik fel a szervezetben, mint ahogy a máj képes azt kiválasztani, az újszülött bőre sárgás színű lesz (sárgaság). A sárgaságot könnyű kezelni az újszülött kékfény alá helyezésével, nagyon ritkán azonban agykárosodás alakulhat ki (magicterus), ha a sárgaság különösen súlyos.
amelyben a vörösvértestek gömb alakúak. A vörösvértestek akkor is gyorsan elpusztulhatnak, ha kóros hemoglobint (oxigént szállító fehérje a vörös vértestekben) tartalmaznak, mint a sarlósejtes vérszegénység- ben A vagy talasszémiában.B Méhen belül szerzett fertőzések, így toxoplazmózis, rubeola, citomegalovírus, herpesz szimplex vagy szifilisz, is gyors vörösvértest lebomlást okozhatnak. A vörösvértestek pusztulása során a hemoglobin bilirubinná bomlik le, melynek magas szintje a vérben (hiperbilirubinémia) sárgaságot okoz és súlyos esetekben agykárosodáshoz vezethet (magikterusz).*
Avashiány miatt kialakuló vérszegénység tehéntejjel vagy vassal nem dúsított tápszerrel táplált 3-6 hónapos csecsemők betegsége. Kezeletlen vashiányos vérszegénységben szenvedő csecsemő levert lehet.
A szülés alatt jelentős mennyiségű vért veszítő újszülöttnek azonnal vérátömlesztést adnak. Ha a vérszegénységet a vörösvértestek mértéktelen pusztulása okozza, vércserét végeznek, amelynek során az újszülött vérét lassan friss vérrel cserélik ki. A vércsere során a károsodott vörösvértesteket, a bilirubint és az
anyai antitesteket eltávolítják. A vashiányos vérszegénységet vaspótlással kezelik. Súlyos vérszegénység esetén vérátömlesztés szükséges.
Policitémiában, a vérszegénységgel ellentétben, a vörösvértestek száma kórosan magas. •
A policitémia megnöveli a vér sűrűségét, ezáltal csökkenti a kis vérerekben az áramlás mértékét. Súlyos esetben véralvadékok alakulnak ki az erekben. Túlhordott újszülötteknek, vagy akiknek az édesanyja dohányzik, cukorbeteg, nagy tengerszint feletti magasságon él vagy magas vérnyomása van, nagyobb valószínűséggel alakul ki policitémiájuk. Policitémiát okoz-
▲ lásd a 749. oldalt
■ lásd a 751. oldalt
- lásd az 1212. oldalon lévő táblázatot
• lásd a 782. oldalt
1212
Gyermekegészségügyi kérdések
A magikterus olyan állapot, amely során bilirubin halmozódik fel az agyban, és ott agykárosodást okoz. A magikterus ma már ritka betegség, leginkább koraszülöttekben és súlyosan beteg újszülöttekben alakul ki.
A magikterus aluszékonysággal, rossz etet- hetöséggel és hányással kezdődik. Ezt követheti a hát és nyak görcsös hátrafelé hajtása (opisthotonus), a szemek felfelé fordulása, görcsrohamok és halál. A magikterus későbbi hatásai a szellemi visszamaradottság, rendellenes izomszabályozás (agyi bénulás), süketség és a felfelé történő szemmozgások bénulása.
hat, ha a megszületés után, a köldökzsinór lekötése és átvágása előtt az újszülött túl sok vért kap a méhlepényből.
A újszülöttek arcszíne ilyenkor vöröses-piros vagy kékes árnyalatú lehet. Rosszul etethető, elesett, szaporán lélegzik és gyors a szívverése. Görcsök igen ritkán fordulnak elő.
A vércsapolás segíthet ugyan eltávolítani a felesleges vörösvértesteket, de így csökken a vérmennyiség és rosszabbodnak a policitémia tünetei. Ehelyett részleges vércserét végeznek, amelynek során az újszülött vérének egy részét egyenlő mennyiségű plazmával (a vér folyékony része) cserélik ki.
Hiperbilirubinémiában kórosan magas a bilirubinszint a vérben.
fsz elöregedett, károsodott vagy kóros vörösvértesteket a szervezet eltávolítja a keringésből, ez főleg a lépben történik. A folyamat során a hemoglobin (oxigént szállító fehérje a vörösvértestekben) sárga, bilirubinnak nevezett festékanyaggá bomlik le. A bilirubin a keringéssel a májba jut, ahol kémiailag átalakul (kon- jugálódik) és ezután az epe összetevőjeként kiválasztódik a bélcsatomába.
A legtöbb újszülöttben a születés után az első néhány napban a bilirubin vérszintje rendszerint átmenetileg megemelkedik, ez a bőr sárgaságát okozza.
Egészséges felnőttek bélcsatomájában bilirubint bontó baktériumok találhatók. Újszülöttekben nincsenek még jelen ezek a baktériumok, így a széklettel nagy mennyiségben választódik ki bilirubin, ami annak jellegzetes élénksárga színét okozza. Az újszülött bélcsatomájában is található egy enzim, amely képes megváltoztatni a bilirubin egy részét és lehetővé teszi visszaszívódását a vérbe, ami szintén hozzájárul a sárgaság kialakulásához. A vér bilirubinszintjének emelkedésével a sárgaság egyre kifejezettebbé válik, a fej felől a láb felé haladva, vagyis először az arcon, azután a mellkason, majd a lábszárakon és végül a lábfejeken látszik. Egészséges újszülött hiperbilirubinémiája és a látható sárgasága az első hetek után elmúlik.
A vérben szokatlanul magas bilirubinszint a bilirubin túltermelésének vagy csökkent kiválasztásának, esetleg mindkettőnek a következménye lehet. Olykor időre született, szoptatott újszülöttekben a vér bilirubinszint je az első élethéten gyorsan emelkedik – ezt az állapotot anyatejes sárgaságnak hívjuk, melynek pontos oka ismeretlen, legtöbb esetben ártalmatlan. Ha a bilirubinszint kifejezetten magas lesz, kékfény-kezelés válhat szükségessé.
A bilirubinszint emelkedése legtöbbször következmény nélküli, ritkán azonban a nagyon magas bilirubinszint agykárosodást okozhat. Ez a betegség a mag- icterus, amely általában igen éretlen koraszülöttekben és súlyosan beteg újszülöttekben fordul elő.
Az enyhe hiperbilirubinémia nem igényel kezelést. Gyakori etetések felgyorsítják a béltartalom mozgását, így csökkentik a bilirubin felszívódását a bélből és ezáltal a vér bilirubinszintjét. Magasabb bilirubinszint fo- toterápiával kezelhető, amelynek során az újszülöttet kékfény alá helyezik. A lámpa fénye az újszülött bőr alatti szöveteiben a bilirubin molekulák kémiai módosulását okozza, így az átalakult bilirubin sokkal gyorsabban választódik ki a máj által, anélkül, hogy a májnak módosítania kellene (konjugálódás). Ha az újszülött vérében a bilirubinszint veszélyesen magas értéket ér el, friss vérrel vércserét végeznek a bilirubin eltávolítására.
Ritkán, ha az anyatejes sárgaságban szenvedő újszülött bilirubinszintje különösen magas lesz, a szoptatást
Újszülött- és csecsemőkori betegségek
1213
egy-két napig abba kell hagyni. Az anyának rendszeresen továbbra is fejnie kell az anyatejet, hogy a szoptatást folytatni lehessen, amint az újszülött bilirubinszint- je csökkenni kezd. A szoptatás újrakezdése ekkor már semmilyen veszélyt nem jelent az újszülött számára.
A hipotermia kórosan alacsony testhőmérsékletet jelent.
Az újszülöttek testfelszíne, különösen a kis súllyal születetteké, nagy a testsúlyukhoz viszonyítva, ezért gyorsan veszíthetnek hőt, így testhőmérsékletük hideg környezetben könnyen lecsökken. Hőt gyorsan veszíthetnek párologtatással is, ha bőrük magzatvíztől nedves.
Kórosan alacsony testhőmérséklet alacsony vércu- korszinttel (hipoglikémia) járhat, a vérben kifejezett savas kémhatást (metabolikus acidózis) és halált okozhat. A test melegen tartásához a szervezet gyorsan energiát használ fel, emiatt ha kihűl, a csecsemő több oxigént igényel. A hipotermia tehát a szövetek elégtelen oxigén ellátottságát okozhatja.
Minden újszülöttet melegen kell tartani a hipotermia megelőzésére. Az erről való gondoskodás már a szülőszobában megkezdődik, az újszülöttet gyorsan megszárítják a párologtatással történő hővesztés megelőzésére, és ezután meleg pokrócba burkolják. Az újszülött fejére sapkát tesznek, hogy megelőzzék a hővesztést a fejbőrről. A megfigyelés vagy kezelés miatt fedetlenül hagyott újszülöttet speciális hősugárzó alá helyezik.
A hipoglikémia kórosan alacsony vércukorszintet (glükóz szintet) jelent.
Hipoglikémiával általában akkor találkozunk, ha az újszülöttnek születéskor kevés a cukortartaléka (raktározott glikogén). Továbbá koraszülötteknél, túlhordott újszülötteknél fordul elő, valamint ha a terhesség alatt a méhlepény működése elégtelen. A kevés cukortartalékkal rendelkező újszülöttek az első néhány napban bármikor hipoglikémiásakká válhatnak, különösen túl ritka vagy alacsony tápanyagbevitel esetén.
Hipoglikémia alakulhat ki magas inzulinszint következtében is. Cukorbeteg anyák újszülötteinek gyakran magas az inzulinszintjük, mert a terhesség során a magas anyai vércukorszint miatt az anya véréből nagy
mennyiségű cukor jut át a méhlepénybe, és válaszként a magzat inzulintermelése megnő. Az újszülöttek súlyos hemolitikus betegsége is emelheti az inzulin vérszintjét. A magas inzulinszint következménye a vércukorszint gyors esése a születés utáni első órában, amikor a méhlepényből a folyamatos cukorellátás hirtelen véget ér.
Sok hipoglikémiás újszülött tünetmentes. Mások levertek, rosszul etethetők, gyenge az izomtónusuk, ingerlékenyek, szaporán lélegeznek vagy átmenetileg leáll a légzésük (apnoe). Görcsök is előfordulhatnak.
A hipoglikémiát a probléma súlyosságától függően szájon át vagy intravénásán adott glükózzal kezelik.
A hiperglikémia kórosan magas vércukorszintet (glükóz szintet) jelent.
Újszülöttekben a hiperglikémia kevésbé gyakori, mint a hipoglikémia. Igen kis súlyú újszülöttekben az intravénásán adott glükóz jelentősen megemelheti a vércukorszintet. Súlyos állapotban lévő vagy fertőzött (szeptikus) újszülötteknek is lehet magas vércukor- szintjük. Ha a vércukorszint nagyon magas, cukor jelenhet meg a vizeletben.
A kezelés során csökkentik az újszülöttnek adott cukor mennyiségét. Ha a hiperglikémia tartósan fennáll, intravénásán inzulin adható.
Hipokalcémiában kórosan alacsony a vér kalciumszintje. A
Kisfokú hipokalcémia meglehetősen gyakori beteg újszülöttekben az első egy-két napon. Nagyobb valószínűséggel alakul ki súlyosabb hipokalcémia koraszülöttekben, terhességi korhoz képest kis súlyú újszülöttekben, akiknek szülés alatt az oxigénellátása elégtelen volt, vagy akiknek az édesanyja cukorbeteg. A születés után röviddel fellépő hipokalcémia oka nem teljesen ismert, részben azonban összefügghet az anyai kalciumforrás hirtelen megszűnésével.
▲ lásd a 672. oldalt
1214
Gyermekegészségügyi kérdések
A vér magas foszfátszintje szintén hipokalcémiát okozhat. A hipokalcémia ez utóbbi típusa idősebb, tehéntejjel (gyakrabban mint anyatejjel vagy tápszerrel) táplált csecsemőkben fordul elő, a tehéntej túl magas foszfáttartalma miatt.
A hipokalcémia tünetmentes lehet, vagy gyengeséget, átmeneti légzésmegállással járó légzésszüneteket, rossz táplálhatóságot, ingerlékenységet, esetleg görcsöket okozhat. A tünetmentes csecsemők általában nem igényelnek kezelést. Tünetek fellépése esetén a csecsemőt szájon át vagy intravénásán adott kalciumoldattal kezelik.
Hipematrémiában kórosan magas a vér nátriumszintje. A
Hipematrémiát okozhat a jelentős nátrium(só)-bevi- tel vagy a szervezet fokozott vízvesztése. A vízvesztés különösen gyakori igen éretlen koraszülöttekben, mert a nagyon vízáteresztő bőrükből könnyen párologtatnak vizet. A helyzetet rontja, hogy a koraszülöttek éretlen veséje a vizeletből nem képes vizet visszaszívni, hogy koncentrálja azt, így a vizelettel folyamatosan további vizet veszítenek.
Ha az újszülöttek túl sok nátriumot kapnak, szöveteik gyakran megduzzadnak (ödéma), és nagy mennyiségű nátriumot választanak ki a vizelettel. Ezzel ellentétben a túl sok vizet veszítő újszülött kiszárad. A kiszáradt újszülött bőre és szájának nyálkahártyája száraz, keveset vagy egyáltalán nem vizel, és alacsony vérnyomása alakulhat ki. Súlyos esetekben a hipernatrémia vagy a kiszáradás agykárosodást vagy halált okozhat. A kiszáradást (dehidrációt) folyadék intravénás adásával kezelik.
A magzati alkohol szindróma a terhesség alatt alkoholt j’ogyasztó anyák újszülötteit érintő állapot.
Alkoholfogyasztás a terhesség alatt veleszületett fejlődési rendellenességeket okozhat, elsősorban akkkor, ha az anya nagy mennyiségű alkoholt ivott. Nincs bizonyíték arra, hogy kis mennyiségű alkohol fogyasztása veszélytelen lenne, ezért a terhesség alatt egyáltalán nem szabad alkoholt fogyasztani. Nagymennyiségű alkohol vetélést vagy magzati alkohol szindrómát okozhat.
A magzati alkohol szindrómás újszülöttek a terhességi időhöz képest kis súlyúak, fejük kicsi, ami az agy nem megfelelő méhen belüli fejlődésére utal. A számos előforduló rendellenesség közül néhány tünet: kicsi szemek, az arc középső része ellaposodott, a tenyéren rendellenes redők láthatóak, szívhibák és ízületi rendellenességek. A legsúlyosabb következmény a károsodott agyfejlődés, ami értelmi fogyatékossághoz vezet. Az értelmi fogyatékosság leggyakoribb megelőzhető oka a terhesség alatti alkoholfogyasztás.
fogyasztás
A terhesség alatti kábítószerfogyasztás ártalmas a fejlődő magzatra és az újszülöttre. A kokain és az opiá- tok a jelentős problémákat okozó két legfontosabb tiltott kábítószer.
A kokain összehúzza a vérereket és emeli a vérnyomást. Az anya terhesség alatti kokainfogyasztása vetéléshez vezethet. Ritkán, a terhesség korai szakaszában a kokain veleszületett fejlődési rendellenességeket okoz, mely érintheti a veséket, a szemeket, az agyat vagy a végtagokat. Kokain-függő anya gyermeke nagyobb valószínűséggel lesz alacsonyabb születési súlyú, és az átlagosnál kisebb lesz a hossza és a fejkörfo- gata.
Az opiátok, például a heroin, a métádon és a morfin, ritkán okoznak veleszületett fejlődési rendellenességeket, az opiátok azonban átjutnak a méhlepényen és az újszülött ehhez hozzászokva születik. Az elvonási tünetek általában a születés után 72 órán belül jelentkeznek: nyugtalanság erőteljes sírással, ingerlékenység, merev izmok, hányás, hasmenés, verejtékezés, szapora légzés és görcsök lépnek fel. Az enyhe elvonási tünete- k az újszülött bepólyázásával, valamint gyakori etetésekkel kezelhető a nyugtalanság csökkentésére. A súlyos tüneteket kis adagú ópium oldat, vagyis kábítószer adásával enyhítik. Az adagokat a tünetek múlásával nagyon fokozatosan, napok-hetek alatt csökkentik, majd elhagyják.
A felsoroltakon kívül sok egyéb tiltott szer fogyasztása is előfordul, és gyakori a terhesség alatt többféle szert együttes használata. A terhesség alatt kábítószerélvező anyák csecsemőit kiemelten ellenőriznie kell az egészségügyi szolgálatnak és a szociális gondozónak. Egyes újszülötteknek különös figyelmet igénylő veleszületett fejlődési rendellenességeik vannak, míg mások, hasonlóan a magzati alkohol szindrómás gyermekekhez, fejlődésben elmaradottak lehetnek. Ezeket a
▲ lásd a 669. oldalt
Újszülött- és csecsemőkori betegségek
1215
csecsemőket figyelemmel kell kísérni és korán gondozásba kell venni. Sokuknak az iskoláskor elérésével különleges nevelésre lesz szükségük.
Kábítószer-élvező anya csecsemőjének állapotát a helyi védőnői szolgálatnak követnie kell. Az anya kábítószerfogyasztása vagy -függősége, és az ezzel járó életvitel, a bántalmazás vagy a gondatlanság veszélyének teszi ki az újszülöttet.
betegségek
A görcsrohamokat az agy kóros elektromos kisülései okozzák.
Görcsrobamokat okozhat bármilyen, az agyat közvetlenül vagy közvetve érintő betegség, például a vér alacsony cukor (glükóz), kalcium, magnézium és B6– vitamin-szintje, valamint alacsony vagy magas nátriumszint. Az agyat védő agyhártyák gyulladása (menin- gitisz) szintén görcsöket okozhat. További okok közé tartozik a vér alacsony oxigénszintje következtében kialakult agykárosodás, az agyvérzés, szülési sérülések, az agy veleszületett fejlődési rendellenességei vagy kábítószer elvonási tünetek. A lázgörcsök idősebb gyermekekben fordulnak elő és ritkán súlyosak. A
Az újszülöttekben görcsrohamokat okozó betegségek gyakran súlyosak. A görcsrohamon átesett újszülöttek nagy része azonban maradványtünetek nélkül felépül. Az alacsony vércukor- vagy vérkalcium-szint okozta görcsrohamok valószínűleg szintén nem járnak későbbi következményekkel. Az agy fejlődési rendellenességei, sérülései, agyhártyagyulladás kiváltotta görcsök gyakrabban hozhatók összefüggésbe később jelentkező idegrendszeri problémákkal.
A görcsrohamok felismerése nehéz lehet. Általában a karok és lábak ütemesen rángatóznak, előfordulhatnak rágó mozgások vagy a csecsemő tartósan kancsa- lít. Néha a légzés vagy a szívverés üteme hirtelen megváltozik.
Az orvos megpróbálja megtalálni a görcsrohamok hátterében álló okot, a teljes kórelőzmény tisztázásával és fizikális vizsgálattal. Indokolt a vér kalcium, elektrolit és cukorszintjének meghatározása. Gyakran végeznek agyi képalkotó vizsgálatokat is ultrahanggal, komputertomográffal (CT) vagy mágneses rezonancia vizsgálattal (MRI). Az agy elektromos aktivitását mérő elektroenkefalográfia (EEG) a görcsrohamok típusának elkülönítéséhez nyújt segítséget.
A kezelés célja általában a görcsök okainak megszüntetése. Tartósan fennálló görcsök gyógyszerekkel, mint például fenobarbitállal, fentoinnal és számos egyéb szerrel kezelhetők.
szindróma
A hirtelen csecsemőhalál szindróma látszólag egészséges csecsemők hirtelen váratlan halála.
A hirtelen csecsemőhalál szindróma a leggyakoribb halálok két hetes és egy éves kor között. Minden 2000 csecsemő közül hármat érint, legtöbbször alvás közben. Gyakorisága az elmúlt években csökkent. A legtöbben 2—4 hónapos korban halnak meg. A szindróma világszerte előfordul. A hirtelen csecsemőhalál szindróma előfordulása valamivel gyakoribb a téli hónapokban, alacsony jövedelmű családokban, koraszülöttek között, azoknál akiknél születéskor újraélesztés történt, akiknek a testvére ebben a betegségben halt meg és dohányzó anyák csecsemőinél. Valamivel több fiút érint, mint lányt.
A hirtelen csecsemőhalál szindróma oka ismeretlen, de több olyan tényező szerepe merül fel, amely a csecsemők hirtelen, váratlan halálában közrejátszhat. A legújabb kutatások felvetik, hogy a hirtelen csecsemőhalál szindróma gyakoribb azok között a csecsemők között, akik a hasukon alszanak, mint azoknál akik a hátukon vagy az oldalukon. Ezért napjainkban ajánlott az egészséges csecsemőket az ágyban hátukon vagy oldalukon fektetni. Fulladás veszélye miatt kockázatos a csecsemőt arccal lefelé lágy fekvőhelyre, például pokrócra vagy lágy habmatracra helyezni, ezért a csecsemőket kemény matracon kell altatni. Csecsemővel egy lakásban dohányozni szigorúan tilos.
Azok a szülők, akik csecsemőjüket hirtelen csecsemőhalál szindrómában veszítették el, összeomlanak és felkészületlenül éri őket a tragédia. Mivel a csecsemő halálára nem lehet kézzelfogható magyarázatot találni, a szülők vétkesnek érzik magukat. A rendőrség, a szociális gondozók és mások által végzett nyomozás további lelki sérüléseket okozhat. Fel lehet ajánlani különlegesen képzett orvos és nővér tanácsadását és segítségét. Más szülők, akik szintén hirtelen csecsemőhalál szindrómában veszítették el csecsemőjüket, átsegíthetik a szülőket a nehéz időszakon.
A lásd a 346. oldalt
1216
Újszülött- és csecsemőkori fertőzések
Az újszülött az anyától a szülés előtt vagy alatt fertőződhet. Születés után az újszülöttkori fertőzések gyakori forrása a kórházi ápolószemélyzet.
Születéskor a baba a méhen belüli steril környezetből egy olyan helyre kerül, ahol nyüzsögnek a mikroorganizmusok. A mikroorganizmusok egy része rendszerint megtelepedik az újszülöttben. Az egészséges emésztéshez szükséges bizonyos baktériumok jelenléte, amelyek a korai újszülöttkorban telepednek meg az emésztőrendszerben. A környezetben előforduló egyes baktériumok azonban betegségeket okozhatnak. A koraszülöttek különösen védtelenek a szervezetre ártalmas baktériumokkal szemben, mert immunrendszerük még éretlen. Ezen kívül a koraszülöttek több kezelésen és vizsgálaton mennek keresztül, mint más újszülöttek, így a fertőződés kockázata nagyobb.
Újszülöttekben a kötőhártya-gyulladás (újszülöttkori kötőhártya-gyulladás, konjunktivitisz neonatorum) a szemhéjat és a szemgolyó szabadon fekvő felszínét borító hártya fertőzése. ▲
Az esetek többségében az újszülöttek a szülőcsatornán történő áthaladáskor fertőződnek: a kötőhártyagyulladást okozó legtöbb kórokozó általában a hüvelyben élő baktérium. Az újszülöttkori kötőhártya-gyulladás leggyakoribb kórokozója a Chlamydia – kis baktérium fajta. Más baktériumok, így különösen a Streptococcus pneumoniae, Haemophilus influenzáé és Neisseria gonorrhoeae (a gonorreát okozó baktérium) szintén okozhatnak újszülöttkori kötőhártya-gyulladást. Kórokozók lehetnek vírusok is, közülük a leggyakoribb a Herpes simplex vírus.
A Chlamydia által okozott kötőhártya-gyulladás általában a születés után 5-14 nappal alakul ki. A fertő-
A lásd az 1037. oldalt
E lásd a 916. oldalt
zés lehet enyhe vagy súlyos lefolyású és kis vagy nagymennyiségű genny termelődésével járhat. Egyéb baktériumok okozta kötőhártya-gyulladás a születés után 4-21 nappal kezdődik és esetleg gennytermeléssel járhat. A herpesz szimplex vírus megfertőzheti kizárólag a szemeket vagy a test egyéb részeit is.B Súlyos esetben életveszélyes fertőzés alakulhat ki mindenütt a szervezetben és az agyban. A gonorrea baktérium által okozott kötőhártya-gyulladás a születés után 2-5 nappal vagy még ennél is korábban jelentkezik, ha a burokrepedés idő előtt történt és a fertőződés már a születés előtt bekövetkezett.
Függetlenül a kiváltó októl, az újszülöttek szemhéja és kötőhártyája (konjunktiva) általában kifejezetten beduzzad. A szemhéjak megnyitásakor genny lövellhet ki. Ha a kezelés megkezdése késik, maradandó látáskárosodáshoz vezető sérülések alakulhatnak ki a szaruhártyán. A fertőző kórokozó azonosítása céljából az orvos a gennyből mintát vesz mikroszkópos vagy te- nyésztéses vizsgálatokra.
A kötőhártya-gyulladás megelőzésére az újszülöttek rutinszerűen ezüstnitrát, eritromicin vagy tetraciklin tartalmú kenőcsöt vagy szemcseppet kapnak. Ezen gyógyszerek egyike sem képes azonban minden esetben megelőzni a chlamydia eredetű kötőhártya-gyulladást. Ismert anyai gonorrea esetén az újszülött ceftriaxon tartalmú antibiotikum injekciót kap, amely a szemben és máshol a szervezetben megelőzi a gonorr- hoeás fertőzéseket.
A bakteriális kötőhártya-gyulladások kezelésére polimixin és bacitracin, eritromicin vagy tetraciklin tartalmú szemkenőcsöt alkalmaznak. Tekintettel arra, hogy a Chlamydia kötőhártya-gyulladásban szenvedő újszülöttek legalább felének a szervezetében máshol is van chlamydia fertőzése, általában szájon át eritro- micint adnak. A herpesz szimplex vírus okozta kötőhártya-gyulladást trifluridin tartalmú cseppekkel és kenőccsel, valamint idoxuridint tartalmazó kenőccsel kezelik. Az újszülöttnek vírusellenes szert, aciklovirt is adnak, attól tartva, hogy a vírusfertőzés esetleg már ráterjedt vagy rá fog terjedni az agyra és más szervekre. Kortikoszteroid tartalmú kenőcsöt nem használnak újszülöttek kezelésére, mert jelentősen ronthatják a
Újszülött- és csecsemőkori fertőzések
1217
chlamydia és herpesz szimplex vírus fertőzések kimenetelét.
Az újszülöttkori szepszis (szepszis neonatorum) az élet első hónapjában az egész szervezetben a vérárammal szétterjedő, súlyos, bakteriális eredetű fertőzés.
Szepszis az újszülöttek kevesebb mint l %-nál fordul elő, az első néhány élethéten bekövetkező haláleseteknek azonban több mint 30%-ért felelős. A bakteriális fertőzés ötször gyakoribb 2500 grammnál kisebb súlyú újszülötteknél, mint érett, normál súlyú, időre született újszülöttek között, és kétszer gyakrabban érinti a fiúkat, mint a lányokat. A szülés során fellépő szövődmények, így az idő előtti burokrepedés, vérzés vagy az anya fertőzése, az újszülötteknél növelik a szepszis kialakulásának veszélyét.
A szepszis az esetek több mint felében a születés után 6, de a nagy többségben is legkésőbb 72 órán belül indul. A négy vagy több nappal a születés után kezdődő szepszis valószínűleg a kórházi ápolószemélyzettől szerzett (ún. nozokomiális) fertőzés.
A szeptikus újszülött általában apatikus, erőtlenül szopik, szívverése lassú és testhőmérséklete ingadozik (alacsony vagy magas). Egyéb tünetei a nehézlégzés, görcsök, nyugtalanság, sárgaság, hányás, hasmenés és haspuffadás.
A tünetek a fertőzés kiindulásának helyétől és annak szóródásától függnek. A köldökcsonk fertőzése (omfa- litisz) például a köldök gennyes folyását vagy vérzését okozhatja. Az agyhártya fertőzése (agyhártyagyulladás) vagy az agytályog okozhat kómát, görcsöket, a hátgerinc ívelt megfeszülését és kiemelkedő, lüktető kutacsokat (két puha terület a koponyacsontok között). A csontok fertőzése (oszteomielitisz) korlátozhatja az érintett kar vagy láb mozgását. Az ízületi fertőzések duzzadást, melegséget, bőrpírt és érzékenységet okozhatnak az ízület felett. A hasüreg belső hártyájának fertőzése (peritonitisz) haspuffadással és véres hasmenéssel járhat.
A fertőzésért felelős kórokozót vérminta és a fertőzés nyilvánvaló helyéről vett minta tenyésztésével, továbbá esetleg antitest vizsgálatokkal azonosítják. Általában a vizeletminta mikroszkópos vizsgálatára és te
nyésztésére is sor kerül. Gerinccsapolást (lumbálpunk- ció) végeznek agyhártyagyulladás gyanúja esetén. ▲ A fülből és a gyomorból nyert folyadékmintát is lehet mikroszkóp alatt vizsgálni.
Az újszülöttkori szepszist intravénás antibiotikumokkal kezelik. A kezelést már akkor elkezdik amikor a laboratóriumi vizsgálati eredmények még nem állnak rendelkezésre, a laboratóriumi leletek ismeretében lehet antibiotikumot váltani. Ritka esetekben az újszülöttnek tisztított antitest vagy fehérvérsejt készítmény is adható.
A modem antibiotikumok és az intenzív ellátás ellenére a szeptikus újszülöttek 25 vagy még több százaléka meghal. A halálozási arány kétszer nagyobb kis súlyú koraszülöttekben, mint érett, normál súlyú, időre született újszülöttekben.
A tüdőgyulladás a tüdők fertőzése, amelynek során a tüdőt folyadék tölti ki, s ez nehezíti a légzést. ■
Tüdőgyulladás újszülöttkorban gyakran alakul ki idő előtti burokrepedést követően, amikor a magzatvíz fertőződik (amnionitisz). A magzat az őt körülvevő fertőzött magzatvizet belélegzi a tüdejébe, ez okozza a tüdőgyulladást, és néha a vérmérgezésnek nevezett fertőzést (szepszis) is. Tüdőgyulladás kialakulhat hetekkel a születés után is, leggyakrabban azokban az újszülöttekben, akiket géppel kellett lélegeztetni.
A születéskor jelentkező tünetek változatosak lehetnek, a szapora légzéstől a légzési elégtelenségen át az igen alacsony vérnyomásig (szeptikus sokk). Ha a tüdőgyulladás születés után lép fel, a tünetek fokozatosan kezdődnek: lélegeztetőgéppel lélegeztetetteknél az orvos nagyobb mennyiségű váladékot szív le a légcsőbe helyezett lélegeztető csövön át, és az újszülöttnek egyre nagyobb segítségre van szüksége a légzéshez. Máskor azonban az újszülött hirtelen betegszik meg, testhőmérséklete ingadozó, hol alacsony, hol magas.
▲ lásd a 374. oldalon lévő ábrát
■ lásd a 194. oldalt
1218
Gyermekegészségügyi kérdések
Idő előtti burokrepedést követően születetteknél az orvos figyeli az esetlegesen kialakuló tüdőgyulladás tüneteit. A vérből, valamint a légutak váladékából nyert mintát tenyésztésre küldik a laboratóriumba. A vérmintából a fehérvérsejtek és a vérlemezkék számát is meghatározzák. Mellkasi röntgenfelvétel is készíthető és néha gerinccsapolással (lumbálpunkció) a gerincvelői folyadékból is mintát vesznek tenyésztés céljára.
A tüdőgyulladást intravénásán adott antibiotikumokkal kezelik, a lehető legkorábban elkezdve. A megkezdett antibiotikus kezelést módosítani lehet, miután a tüdőgyulladásért felelős baktérium típusát tisztázták a tenyésztés során.
Az agyhártyagyulladás az agyat körülvevő hártyák többnyire bakteriális eredetű gyulladása. ▲
Agyhártyagyulladás 10.000 átlagos súlyú, időre született újszülöttből, illetve 1000 koraszülöttből két- két gyermeket érint. Fiúk gyakrabban betegszenek meg, mint a lányok. Az agyhártyagyulladás újszülöttekben legtöbb esetben szepszis szövődménye – a fertőzés a vér útján terjed az agyra.
Az agyhártyagyulladás főbb tünetei a következők: láz vagy kórosan alacsony testhőmérséklet, légzészavarok, sárgaság, aluszékonyság, görcsök, hányás és ingerlékenység. Az agyhártyagyulladásban szenvedő újszülöttek kb. 25%-ában az agyat körülvevő folyadék megnövekedett nyomása a kutacsokat (puha-tapintatú nyílások a koponyacsontok között) kidomborítja és feszes tapintatúvá teszi. Az esetek kb. 15%-ában az újszülött tarkója merev, mert a fej mozgatása fájdalommal jár. Az egyes szem- és arcmozgásokért felelős agyidegek károsodása a szemgolyó befelé vagy kifelé fordulását, valamint az arc aszimmetriáját okozza.
Az újszülött agyában gennyes tályogok (absz- cesszps) alakulhatnak ki. A tályogok növekedésével az agynyomás fokozódik, aminek a következménye hányás, a fej megduzzadása és a kutacsok kidomborodá-
▲ lásd a 373. oldalt
■ lásd a 862. oldalt
sa lesz. Ezen tünetek hirtelen romlása arra utal, hogy a tályog az agyat körülvevő tér felé megnyílt, ami a fertőzés szóródását okozza.
Az orvos a bakteriális agyhártyagyulladást az agygerincvelői folyadék vizsgálatával és laboratóriumi tenyésztésével diagnosztizálja. A folyadékot gerinccsapolással (lumbálpunkció) nyerik. Ultrahangvizsgálat vagy komputertomográfia (CT) végezhető annak eldöntésére, vajon tályog felelős-e az agyhártyagyulladás kialakulásáért.
Intravénásán nagy dózisú antibiotikumokat adnak, hogy amilyen gyorsan csak lehet elpusztítsák az agygerincvelői folyadékban levő baktériumokat. Az orvos a laboratóriumi vizsgálatokkal meghatározott agyhártyagyulladást okozó baktérium típusa alapján választ antibiotikumot.
Korszerű kezelés ellenére is a bakteriális agyhártyagyulladásban szenvedő újszülöttek 30%-a meghal. Ha agytályog alakul ki, a halálozási arány megközelíti a 75%-ot. A gyógyult csecsemők 20-50%-ánál agy- és idegkárosodások maradnak vissza, például agykamra- tágulat (vízfejűség), süketség és értelmi fogyatékosság.
A liszteriózis Listeria baktérium ■ által okozott fertőzés, amelyet szülés előtt vagy alatt az anyától, szülés után pedig az ápolószemélyzettől kaphat el az újszülött.
Bár a liszteriózis az anyában influenzaszerű betegséget okozhat vagy lehet tünetmentes, a magzatban vagy újszülöttben akár halállal is végződhet. A magzatvíz fertőződésekor koraszülés, halvaszülés és az újszülött vérmérgezése (szepszis) alakulhat ki. A tünetek kezdődhetnek órákkal vagy napokkal a születés után, vagy néhány héttel később is. A liszteriózist antibiotikumokkal, például ampicillinnel vagy gentamicinnel kezelik.
A újszülött liszteriózisának megelőzése érdekében a terhes nőnek kerülnie kell pasztőrizálatlan tejtermékek vagy olyan nyers zöldségek fogyasztását, amelyek előzőleg marha vagy juh trágyával szennyeződhettek. A fenti élelmiszerek ugyanis esetleg Listeria baktériumokkal fertőződhettek.
A veleszületett rubeola a terhesség alatt rózsahimlőt okozó vírussal történt fertőzés következménye, ami ve-
Újszülött- és csecsemőkori fertőzések
1219
télést, halvaszülést vagy veleszületett fejlődési rendellenességeket okozhat.
A rubeola a vírus belégzésével vagy fertőzött személlyel történt testi érintkezéssel terjed.A A vírus ezután bejut a véráramba és a testben szétterjed, így terhes nőben a méhlepénybe is eljut. Ha a terhesség első 16, de főként ha az első 8-10 hetében történik a fertőzés, 40-60%-os a vetélés vagy a veleszületett fejlődési rendellenességek kockázata. A korai hetekben átélt fertőzés szív- vagy szemrendellenességeket okozhat. A harmadik hónap során szerzett fertőzés 30-35%-ban okoz veleszületett fejlődési rendellenességeket, így süketséget vagy szívhibákat. Ez az arány 10%-ra csökken a negyedik hónap során.
A koraterhesség során fertőzött nőknek immunglobulint lehet adni, e terápia hatékonysága azonban bizonytalan. A terhesség előtt adott rubeola védőoltással megelőzhető a veleszületett rubeolás gyermek születése, tehát minden rubeolával nem fertőzött nőt oltani kell, az oltás után azonban három hónapot várni kell a teherbeeséssel. 1969 óta, amióta elérhetővé vált a rubeola elleni védőoltás, a veleszületett rubeola előfordulása jelentős mértékben csökkent.
Újszülöttekben a herpesz szimplex a jelentősebb szerveket (agy, máj, tüdő) érintő súlyos vírusos fertőzés, gyakran okoz maradandó károsodást vagy halált.
A herpesz szimplex vírus fertőzés minden 2500-5000 újszülöttből egy gyermeket érint. A baba fertőződhet a szülés előtt vagy után. A herpesz szimp- lexes újszülött édesanyja általában nincs tudatában annak, hogy herpesze lenne, és tünetmentes a szülés ide- jén.B
Az első tünetek általában az első és második élethetek között jelennek meg, azonban az is lehetséges, hogy a negyedik hétig semmi tünet nincs. A betegség kezdődhet kicsiny, folyadékkal telt, hólyagos, vörös bőrkiütésekkel, a fertőzött újszülöttek több mint 45%-ának azonban nincs bőijelensége. Ha a kezelést nem kezdik meg időben, gyakran 7-10 napon belül súlyos tünetek jelentkeznek: ingadozó hőmérséklet, aluszékonyság és az agy fertőződése miatt kialakuló görcsök, izomtónuszavar, légzészavar, májgyulladás (hepatitisz) és az erekben a vér általános fokozott alvadékonysága.
Az orvos könnyen felismeri a herpeszre jellemző folyadékkal telt hólyagokat, a többi tünet azonban nem
jellegzetes. A fertőzés diagnózisát általában a hólyag folyadékából vett minta 24—48 órát igénylő laboratóriumi tenyésztése erősíti meg. A herpesz szimplex vírust ki lehet mutatni vizeletből, a szemhéj és az orrlyukak váladékából, vérből vagy agyvízből is.
Kezelés nélkül az egész szervezetet érintő betegségben szenvedő újszülöttek 85%-a meghal. Ha a betegség csak a bőrre, a szemekre, a szájra korlátozódik, a halálos kimenetel nem gyakori, azonban ezen újszülöttek kb. 30%-ának agy- vagy idegkárosodása lesz, amely esetleg 2-3 éves kor előtt nem észlelhető.
A kezelés vírusellenes szerek, például aciklovir, intravénás adásával 50%-kal csökkenti a halálozási arányt és nagymértékben növeli a tünetmentesen gyógyuló herpeszes csecsemők számát. A szem fertőzéseit általában trifluridin cseppel vagy kenőccsel, valamint idox- uridin kenőccsel kezelik.
A májgyulladás (hepatitisz) a máj, csaknem mindig hepatitisz B vírussal történő fertőzése.*
Az Egyesült Államokban az újszülött hepatitisz B fertőzésének a forrása rendszerint a fertőzött anya. A baba általában nem a terhesség során, hanem a szülés alatt fertőződik, mert a vírus nem jut át könnyen a méhlepénybe. Az anyától szülés után szerzett fertőzés ritka.
A legtöbb hepatitisz B vírussal fertőzött újszülöttnek idült májgyulladása alakul ki (krónikus hepatitisz), amely általában fiatal felnőttkorig tünetmentes. A fertőzés azonban súlyos: a fertőzött betegek negyede végül májbetegségben hal meg. Olykor egyes gyermekek mája megnagyobbodik, a hasüregben folyadék halmozódik fel (ez az állapot a hasvíz, aszcitesz) és a vér bilirubinszintje megemelkedik, ami sárgasághoz vezet.
▲ lásd az 1268. oldalt
■ lásd a 916. oldalt
★ lásd az 571. oldalt
1220
Gyermekegészségügyi kérdések
A hosszú távú prognózis nem tisztázott. Az újszülöttkorban szerzett hepatitisz B fertőzés megnöveli a májbetegségek kialakulásának veszélyét a későbbi életkorokban, így gyakoribb lesz az idült aktív májgyulladás, a májzsugor és a májrák.
A terhes nők hepatitisz B vírus szűrését rutinszerűen végzik. A magzat általában a szülésig nem fertőződik, így a fertőzött édesanya gyermekének hepatitisz B immunglobulin injekciót lehet adni a születés után 24 órán belül, a fertőzés kialakulása előtt. Ez a kezelés átmeneti védettséget nyújt, ugyanekkor a babát hepatitisz B elleni védőoltással is beoltják a hosszú távú védettség elérése céljából.±
A szoptatás jelentősen nem növeli meg a hepatitisz B fertőzés veszélyét, különösen ha az újszülött mind immunglobulint, mind védőoltást is kapott. Ha azonban az emlőbimbók berepedtek vagy az anyának egyéb, emlőt érintő betegsége van, a szoptatás során a hepatitisz B vírus átterjedhet a gyermekre.
A tünetmentes idült májgyulladásos újszülötteket nem kezelik. A májgyulladás tüneteinek jelentkezése esetén tüneti kezelést nyújtanak.
A citomegalovírus fertőzés vírusos megbetegedés, amely újszülöttekben agykárosodást és halált okozhat.
tsz ember citomegalovírussal születés előtt vagy születés után bármely életkorban fertőződhet meg. Minden 50-500 újszülöttből egy már a születés előtt fertőződött citomegalovírussal. A vírus az anyából a méhlepényen keresztül jut át magzatba. Ha az anya a terhesség első felében fertőződik, a magzat fertőzése súlyosabb.
Az újszülött születés után citomegalovírussal fertőződhet fertőzött anyatej fogyasztásakor vagy szennyezett vérrel történt vérátömlesztés során. Fertőzött anyák időre született újszülöttjei legtöbbször tünetmentesek, a szoptatott újszülöttek az anyatejjel kapott antitestek révén a fertőzéssel szemben védetté válnak.
a lásd az 1200. oldalt
■ lásd a 919. oldalt
* lásd a 899. oldalt
Ha nem szoptatott koraszülöttek fertőzött vért kapnak, a citomegalovírus ellenes antitestek hiánya miatt súlyos állapotba kerülhetnek.
Születéskor a citomegalovírussal fertőzött újszülöttek kb. 10%-ának vannak tünetei, például alacsony születési súly, koraszülés, kis fej, sárgaság, kisebb vér- aláfútások, máj- és lépnagyobbodás, kalcium lerakódások az agyban és a szem belső részének gyulladása. Ezen újszülöttek több mint 30%-a meghal. A túlélők több mint 90%-ánál és a születéskor tünetmentesek 10%-ánál ideg- és agykárosodás alakul ki, így többek között süketség, értelmi fogyatékosság és látászavar. Születés után citomegalovírussal fertőződött újszülötteknek tüdőgyulladásuk lehet, májuk nagyobbá és gyulladttá válhat, és lépük is megnagyobbodhat.
Az orvos a citomegalovírus fertőzést általában az anyai vér antitest vizsgálataival állapítja meg. Sok, terhesség alatt citomegalovírussal fertőzött nő tünetmentes, néhány esetben azonban mononukleózisa fertőzéshez hasonló betegség alakul ki. Újszülöttekben a diagnózis általában a vírus kitenyésztésén alapul, vizeletből vagy vérből.
Mivel a citomegalovírus fertőzés gyakori az óvodás és bölcsődés gyermekek között, a terhes nőknek mindig alaposan kezet kell mosniuk, amikor ezen gyermekek vizeletével vagy orr- és szájváladékaival érintkeznek. A citomegalovírus elleni védőoltást napjainkban fejlesztik ki.
Az újszülöttek citomegalovírus fertőzését nem lehet kezelni. Habár felnőttekben a vírusellenes ganciklovirt használják a kezelésre, a gyógyszernek súlyos mellékhatásai lehetnek. Ezt jelenleg vizsgálják újszülöttekben.
A veleszületett toxoplazmózis terhesség alatt szerzett fertőzés, amelyet az anyából a magzatba átjutó Toxoplasma gondii nevű parazita okoz.
A Toxoplasma gondii az egész világon előfordul* * és minden 1000 újszülöttből 1-8-at fertőz meg.
A terhesség alatt fertőződött nők kb. felének születik veleszületett toxoplazmózisban szenvedő gyermeke. A magzat fertőződésének veszélye nagyobb, ha a
Újszülött- és csecsemőkori fertőzések
1221
nő a terhesség későbbi szakaszában fertőződik, a betegség azonban általában sokkal súlyosabb, ha a magzat a terhesség korai szakában fertőződött.
A Toxoplasma a macskákat fertőzi meg, a parazita petéi bekerülnek a macska ürülékébe, és több hónapig fertőzőképesek maradnak. A nők fertőződhetnek macskaalommal vagy macskaürülékkel szennyezett anyaggal történt érintkezés során. Nyers hús (birkahús, disznóhús és marhahús) fogyasztása szintén fertőzés forrása lehet.
Toxoplazmával fertőzött terhes nők és újszülöttek általában tünetmentesek. A magzat fejlődése azonban lassabb lehet a méhben és nagyobb a koraszülés kockázata. Az újszülöttnek lehet kis feje, sárgasága, megnagyobbodott mája és lépe, szív-, tüdő- és szemgyulladása, bőrkiütése, az agy körül megnövekedett folyadékmennyiség miatt magas agyvíz nyomása vagy az agyban kalcium-lerakódása, valamint görcse.
Az ezekkel a tünetekkel születő csecsemők egy része súlyos beteg és hamar meghal. Mások maradandóan károsodnak: így kialakulhat a szem belső részének gyulladása (chorioretinitis), értelmi fogyatékosság, süketség és görcsök. Születéskor egészségesnek tűnő gyermekeknél ezek a rendellenességek évekkel később alakulhatnak ki.
A toxoplazmózis diagnosztizálásához vizsgálatokat végeznek mind az anya, mind az újszülött véréből. Újszülöttekben a koponyáról röntgenfelvételt készítenek, valamint elvégzik az agyvíz és a szem alapos vizsgálatát is. Születéskor az orvos megvizsgálja a méhlepényt, hogy fertőzött-e.
Terhes, vagy potenciálisan terhes nőknek kerülniük kell minden érintkezést macskaalommal vagy más, macskaürülékkel szennyezett tárggyal. A húsokat alaposan meg kell főzni, hogy a lehetséges élősködők elpusztuljanak, és kezet kell mosni nyers hússal vagy mosatlan termékekkel történt érintkezést követően.
A fertőzés átvitelét a magzatba spiramicin szedésével lehet megelőzni. A magzat fertőzöttsége esetén pirimetamin és szulfonamid adható a terhesség későbbi szakaszában. Tüneteket mutató fertőzött újszülötteket pirimetaminnal, szulfadiazinnal és fólinsavval kezelnek. Az újszülötteknél jelentkező gyulladásos folyamatokat kortikoszteroidokkal is lehet kezelni.
A veleszületett szifilisz az anyából a magzatba átjutó Treponema pallidum nevű baktérium által okozott fertőző megbetegedés. ▲
A szifiliszes terhes nők magzatai 60-80%-ban fertőződhetnek. Korai stádiumú, kezeletlen szifilisz általában a magzatot is megfertőzi, míg a lappangó vagy a késői stádiumú szifilisz nem kerül át.
A szifiliszes újszülöttek tenyerén és a talpán nagy, folyadékkal telt hólyagok vagy lapos vörösréz színű kiütések lehetnek, kiemelkedő csomók gyakoriak az orr és a száj körül, valamint a pelenkával fedett részeken. A nyirokcsomók, a máj és a lép általában megnagyobbodott. Az újszülöttek nem fejlődnek megfelelően és a száj körüli repedésekkel jellegzetes „öreg ember” megjelenésűek. Az orrból nyák, genny vagy vér folyhat. Néhány újszülöttnél az agyhártyák (meningi- tisz) vagy a szem (choroiditis) gyulladása alakulhat ki. Ezeknél a csecsemőknél görcsök jelentkezhetnek vagy fokozódhat az agynyomás, amit a folyadékkal kitöltött terek növekedése követ (vízfejűség). Mások értelmi fogyatékosok lehetnek. Az élet első három hónapjában a csontok és a porcok gyulladása olyan állapotot hozhat létre, mely a karok és lábak bénulásának tűnik.
Sok veleszületett szifiliszes gyermek az élete során végig a betegség lappangó fázisában marad és soha nem lesznek tünetei. Másoknak a későbbiekben tüneteik lesznek, így sebek (fekélyek) az orr belsejében és a szájpadláson, gombszerű kiemelkedések (dudorok) jelennek meg a láb csontjaiban és a koponyában. Az agy fertőzése gyermekkorban általában nem okoz tüneteket, azonban süketség és vakság előfordulhat. A metszőfogak boltívesek lehetnek (Hutchinson-fog).
A jellegzetes tünetek nagy segítséget nyújtanak a diagnózis felállításához. Az orvos a diagnózist kiütésekből, hólyagokból vagy orrváladékból vett minta mikroszkóp alatt történő vizsgálatával vagy antitest meghatározással támasztja alá.
▲ lásd a 938. oldalt
1222
Gyermekegészségügyi kérdések
A veleszületett szifilisz csaknem teljes mértékben megelőzhető, ha a terhesség alatt az anyának penicillin injekciókat adnak. A túl későn kezdett kezelés a terhesség alatt már nem fordíthatja vissza teljesen a magzatban már kialakult rendellenességeket. A születés után a fertőzött újszülöttet is penicillinnel kezelik.
A kezelés súlyos reakciókat válthat ki (Jarisch- Herxheimer-reakció) az anyában, és halvaszülést is okozhat. Újszülöttekben az ilyen reakciók általában enyhék.
A tuberkulózis a Mycobacterium tuberculosis által okozott, több szervet, főleg a tüdőt érintő hosszan tartó fertőzés.
A magzat megkaphatja a tuberkulózist az anyától születés előtt, a születés előtt vagy a szülés során fertőzött magzatvíz belélegzésével vagy lenyelésével, illetve a születés után, fertőzött cseppecskéket tartalmazó levegő belélegzésével. Aktív tuberkulózisban szenvedő anyák újszülötteinek kb. a felénél a betegség az élet első évében kialakul, amennyiben nem kezelik őket antibiotikumokkal vagy nincsenek beoltva.
Újszülöttben a tuberkulózis tünetei közé tartozik a láz, az aluszékonyság, a rossz etethetőség és a légzészavar. A fertőzés kiterjedtségétől függően sok egyéb tünet is előfordulhat. A máj és a lép megnagyobbodhat, mert ezek a szervek szűrik ki a tuberkulózist okozó baktériumokat, amelyek ott a fehérvérsejteket aktiválják. Az újszülött növekedése és súlygyarapodása nem megfelelő (fejlődésbeli elmaradás).
A tuberkulózis bőrpróbát (tuberkulin teszt) rutinszerűen végzik a terhes nőkben. A tuberkulin tesztre adott pozitív reakció esetén mellkasi röntgenfelvételt kell készíteni.
A tuberkulin próbát gyakran végzik el a pozitív anyák gyermekeinél is. Egyes újszülöttek vizsgálata azonban álnegatív eredményt adhat. Ha tuberkulózisra van gyanú, a gerincvelői folyadékból, a légutak váladékából és a gyomorból vett mintákat tenyésztésre küldik a laboratóriumba. A mellkasi röntgenvizsgálat
általában kimutathatja, vajon az újszülött fertőzött-e. Májból, nyirokcsomókból, tüdőből és mellhártyából vett biopsziára lehet szükség a diagnózis megerősítéséhez.
Ha a terhes nő bőrpróbája pozitív, azonban nincsenek tünetei és mellkasi röntgenfelvételén nem található eltérés, általában szájon át adott isoniazid gyógyszer az egyetlen szükséges kezelés a betegség gyógyítására. Az isoniazid kezelést azonban általában elhalasztják a terhesség utolsó három hónapjáig vagy a szülés utánra, mert a gyógyszer okozta anyai májkárosodás veszélye nagyobb a terhesség során.
Ha a terhes nőnek tuberkulotikus tünetei vannak, isoniazid, pirazinamid és rifampin kezelésre kerül sor. Ha ezen szerekkel szemben ellenálló baktériumtörzsre van gyanú, további gyógyszereket lehet adni. Úgy tűnik, ezek nem károsítják a magzatot. A fertőzött anyát mindaddig el kell különíteni gyermekétől, amig fertőzőképes. Megelőzésként a baba isoniazidot kap.
A babának BCG oltás adható. A védőoltás nem minden esetben előzi meg a tuberkulózist, de általában csökkenti a gyakoriságot. Mivel a BCG oltás nem 100%-os hatékonyságú, az Egyesült Államokban rutinszerűn nem adják sem a gyermekeknek, sem a felnőtteknek. Ha egyszer egy személyt beoltanak, mindig pozitív lesz a tuberkulin próbája, így az új fertőzést nem lehet észlelni. Sok országban, ahol magas a tuberkulózis előfordulási aránya, a BCG oltást rutinszerűen végzik.
A tuberkulózisban szenvedő újszülötteket isoniazid, rifampin és pirazinamid antibiotikumokkal kezelik. Ha az agy is érintett, az előbbiekkel együtt kortikoszteroi- dok is adhatók.
A fertőző hasmenés gyakori laza és formálatlan széklet ürítésével járó, fertőzés következményeként kialakuló megbetegedés.
Csecsemőkorban a bakteriális és vírusos fertőzések messze a leggyakoribb okai az akut hasmenéseknek, habár a hasmenésnek számos egyéb oka is lehet.B A baba fertőződhet, ha a fertőzött szülőcsatomán történő áthaladáskor kórokozókat nyel, vagy ha szennyezett kézzel érintik meg. Egyéb, kevésbé gyakori források a fertőzött háztartási eszközök, a szennyezett ételek és cumisüvegek. Időnként fertőzést okozhat a levegőbe került kórokozó belélegzése, elsősorban vírusos járványok idején. A túlzsúfolt kórházi gyermekosztályok a
A lásd a 885. oldalt
■ lásd az 1208. oldalt
Veleszületett fejlődési rendellenességek
1223
fertőző hasmenéses járványok melegágyai. A hasmenések gyakrabban fordulnak elő nem megfelelő higiéniás körülmények mellett vagy rossz anyagi helyzetben élő, népes családokban. A fertőző hasmenések gyakoribbak bölcsődékben és óvodákban is.
A fertőzés hirtelen hasmenést, hányást, véres székletet, lázat, rossz étvágyat vagy csüggedtséget okozhat. A hasmenés gyakran kiszáradással jár, enyhe esetben, csak a csecsemő szája száraz. Közepes kiszáradás a bőr feszességének elvesztését okozza. A szemek és a kutacsok (lágy rész a fejtetőn) besüppednek. Súlyos kiszáradás életveszélyes állapotot jelent, kialakulhat gyorsan is, és általában jelentős vérnyomáseséssel jár (sokk).
Hasmenés során a szervezet folyadékot és elektrolitokat, például nátriumot és káliumot veszít, emiatt a csecsemő aluszékony vagy nyugtalan lehet, ritkán a szívritmus szabálytalanná válhat és agyvérzés is előfordulhat.
A betegtől vett vérmintából megmérik az elektrolitok szintjét és a fehérvérsejtek számát, amely utóbbi a bakteriális fertőzések során magas. Az orvos megpróbálja azonosítani a hasmenést okozó kórokozót a székletminta mikroszkópos vizsgálatával és laboratóriumi tenyésztésével.
A gyakori széklettel és hányással veszített folyadékmennyiség és az elektrolitok pótlása az első és legfontosabb lépés a csecsemő kezelésében. Amennyiben a csecsemő nagyon rossz állapotban van, a folyadékot kórházban intravénásán pótolják, egyébként a csecsemő itatható a különböző kereskedelemben kapható, elektrolitokat tartalmazó termékek valamelyikével. A fertőzés továbbterjedésének megelőzésében rendkívül fontos, hogy a csecsemővel érintkező személyek igen alaposan mossanak kezet.
A szoptatás folytatandó, hogy elkerüljük a csecsemő alultáplálását és fenntartsuk az anyában a tejelválasztást. Nem szoptatott csecsemőknek laktóz-mentes tápszert kell adni, amint rendeződött a kiszáradás. Az általában használt tápszert néhány nappal később fokozatosan vezethetjük vissza az étrendbe, de ha a hasmenés visszatér, több héten át laktóz-mentes tápszerrel pótolhatjuk továbbra is.
Habár az akut fertőző hasmenést okozhatja baktérium, antibiotikumra általában nincs szükség, mert a fertőzés legtöbbször kezelés nélkül elmúlik. Bizonyos fertőzéseket azonban antibiotikummal kezelnek, hogy megelőzzék a fertőzés szóródását a bélrendszerből. Mindazonáltal, a hasmenést megállító gyógyszerek adása árthat a csecsemőnek, mert meggátolja, hogy a szervezet a fertőző kórokozókat a széklettel kiürítse.

rendellenességek
A veleszületett fejlődési rendellenességek a születéskor jelenlevő testi elváltozások.
Az újszülöttek kb. 3 4%-a születik jelentősebb fejlődési rendellenességgel. A veleszületett fejlődési rendellenességek egy részére nem derül fény addig, amíg a gyermek nem kezd nőni. A gyermekek kb. 7,5%-ánál diagnosztizálnak valamely fejlődési rendellenességet 5 éves korukig, ezek közül a legtöbb azonban csak enyhe elváltozás. Nem meglepő, hogy a fejlődési rendellenességek ilyen gyakoriak, ha figyelembe vesszük az egyedfejlődés bonyolultságát, összetettségét, ahogyan egyetlen megtermékenyített petesejtből az emberi testet alkotó, specializált sejtek milliói alakulnak ki.
A súlyosabb rendellenességek közül sok már születés előtt diagnosztizálható. A A veleszületett hibák az enyhé
től a súlyosig sokfélék lehetnek, közülük sok javítható vagy gyógyítható. Néhány még méhen belül, magzati állapotban kezelhető, a legtöbbet azonban születés után közvetlenül vagy még később gyógyítják. Egyes rendellenességeket nem szükséges minden esetben kezelni. A veleszületett rendellenességek egy része nem gyógyítható, a gyermek súlyosan és maradandóan károsodott.
A legtöbb veleszületett fejlődési rendellenesség oka ismeretlen, ismert azonban néhány tényező, amely nö-
▲ lásd az 1129. oldalt
1224
Gyermekegészségügyi kérdések
véli a születési hibák kialakulásának kockázatát, ide tartoznak többek között: a nem megfelelő táplálkozás, a radioaktív sugárzás, bizonyos gyógyszerek, az alkohol, fertőzések bizonyos típusai és egyéb anyai betegségek, balesetek, valamint az öröklődő betegségek.
Egyes tényezők elkerülhetőek, míg mások nem. Az egyik terhes nő megtesz mindent, hogy egészséges gyermeke szülessen – megfelelő étrend, elegendő pihenés, gyógyszerszedés kerülése stb. – az újszülött mégis veleszületett fejlődési rendellenességekkel jön világra. Mások számtalan, a magzatot károsító hatásnak teszik ki magukat, gyermeküknek mégsem lesz fejlődési rendellenessége.
Teratogének
Azokat a tényezőket és anyagokat, amelyek veleszületett fejlődési rendellenességeket idéznek elő vagy növelik a kialakulás veszélyét, magzatkárosítóknak, teratogéneknek nevezik. A radioaktív sugárzás, bizonyos gyógyszerek és mérgek (toxinok) mind teratogének. Különböző teratogének hasonló hibákat okozhatnak, amennyiben a teratogénnel történő találkozás a magzati fejlődés azonos szakaszában történt. A találkozás ugyanazzal a teratogénnel a terhesség más-más idejében viszont különböző rendellenességekhez vezethet. Ezért a terhes nőknek bármilyen gyógyszer bevétele előtt ki kell kérniük orvosuk véleményét. A várandós mamáknak tartózkodniuk kell a dohányzástól és az alkoholfogyasztástól. Hacsak nem feltétlenül szükséges, kerülni kell a röntgensugárzást. Ha röntgenfelvétel szükséges, a röntgenorvost vagy az asszisztenst a nőnek azonnal tájékoztatnia kell a terhességről, így a magzatot, a lehetőségekhez képest, megvédik.
A terhesség alatt szerzett fertőzések, különösen a rózsahimlő (rubeola),A szintén teratogének lehetnek. Rubeola fertőzésen még át nem esett nőket, a tervezett terhesség előtt védőoltásban kell részesíteni. Terheseknek, akiknek korábban nem volt rubeolájuk, vagy nincsenek beoltva, kerülniük kell az érintkezést olyan személlyel, akinek esetleg rubeolája lehet.
Teratogén hatásnak kitett terhes nő kérheti annak meghatározását, vajon a magzat károsodott-e. A legtöbb, a terhesség alatt a fenti tényezőkkel találkozó nő
▲ lásd az 1218. oldalt
■ lásd az 1234. oldalt
- lásd az 1231. oldalt
• lásd az 1132. oldalon lévő táblázatot
- lásd a 68. oldalt
nek mégis veleszületett fejlődési rendellenességek nélkül jön világra a gyermeke.
Étrendi tényezők
A magzat számára egészséges körülmények biztosításához nemcsak a teratogének elkerülése szükséges, hanem tápanyagban gazdag ételek fogyasztása is. Jól ismert a fólsav (folát) fontossága a megfelelő fejlődésben: az étrend nem kielégítő fólsavtartalma növeli a magzatban a nyitott gerinc vagy más velőcső fejlődési rendellenesség kialakulásának valószínűségét. Mivel azonban a nyitott gerinc a fejlődő magzatban már azelőtt kialakulhat, mielőtt a nő a terhességről tudna, fogamzóképes korú nőknek naponta legalább 400 mikrogramm fólsavat kell fogyasztaniuk. A terhes nőknek a legtöbb orvos megfelelő mennyiséget tartalmazó vitaminkészítményeket javasol, a tápanyagban gazdag étrend kiegészítéseként.
Fizikai tényezők az anyaméhben
Az anyaméhben a magzatot magzatvíz veszi körül, megvédve őt az esetleges sérülésektől. Kóros mennyiségű magzatvíz veleszületett fejlődési rendellenességeket jelezhet vagy okozhat. Túl kevés magzatvíz befolyásolhatja a tüdők és a végtagok normális fejlődését, vagy csökkent vizelettermeléssel járó veserendellenességet jelezhet. Túl sok magzatvíz halmozódhat fel, ha a magzatnak valamilyen nyelési nehezitettsége van, amelyet súlyos agykárosodás, például agykoponyahiány,■ vagy nyelőcsőhiány* * okozhat.
Genetikai és kromoszomális tényezők
A veleszületett fejlődési rendellenességek egy része az egyik vagy mindkét szülőtől kapott kóros géneken keresztül öröklődik. Másik részüket a génekben spontán és tisztázatlanul kialakuló változások (mutációk) okozzák. Egyes betegségek hátterében kromoszómarendellenességek állnak, így például szám feletti vagy hiányzó kromoszóma. Minél idősebb a terhes nő – főként ha már elmúlt 35 éves – annál nagyobb a veszélye annak, hogy a magzatnak kromoszóma-rendellenessége® lesz. Több kromoszóma-rendellenességet már a terhesség elején ki lehet mutatni.
Szívfejlődési rendellenességek
Minden 120 újszülöttből egy szívhibával születik, amelyek közül sok nem súlyos. A szív veleszületett fejlődési rendellenességei közé tartoznak a sövények, a billentyűk, valamint a be- és kilépő erek rendellenes alakjai. A hiba miatt általában a vér nem a megfelelő irányba áramlik, néha megkerüli a tüdőt, ahol oxigénben feldúsulna.* Oxigénben dús vér szükséges az
Veleszületett fejlődési rendellenességek
1225
A kamrai és a pitvari sövény rendellenességei (defektusok)
A
Egészséges keringés
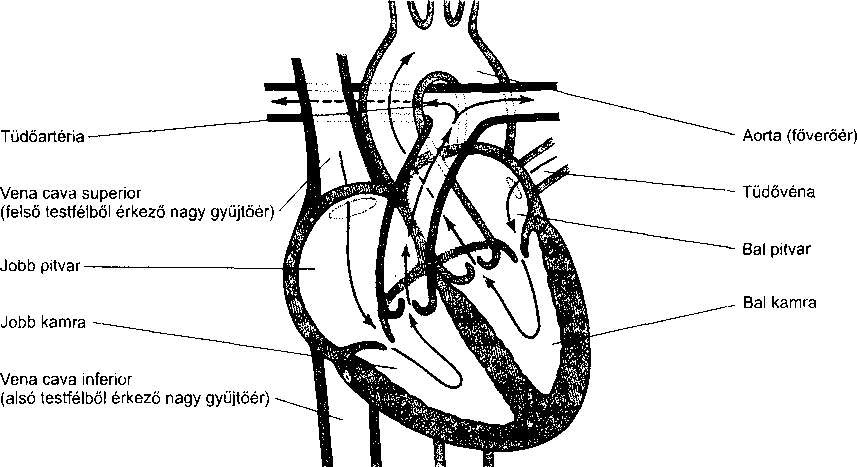

1226
Gyermekegészségügyi kérdések
egészséges növekedéshez, fejlődéshez és fizikai aktivitáshoz. Egyes szívhibák súlyos problémákat okoznak és sürgős, általában szívsebészeti beavatkozást tesznek szükségessé.
Gyermekekben a szívhibák diagnosztizálásához ugyanazokat a módszereket használják mint felnőttekben. A Szívfejlődési rendellenességgel született gyermekekben a kóros véráramlás általában zörejt, hallgatóval észlelhető, rendellenes hangot okoz. A hiba pontos természetének meghatározására általában elektro- kardiográfiát (EKG), mellkasröntgent és ultrahangvizsgálatot (echokardiográfia) végeznek. Sok szívhiba műtéttel korrigálható. A műtét idejének megválasztása az adott rendellenességtől, annak tüneteitől és súlyosságától függ.
A pitvari és a kamrai sövények
rendellenességei
A pitvari és kamrai sövényfejlődési rendellenességek tulajdonképpen lyukak a szív bal és jobb felét elválasztó sövényen.
A pitvari sövény rendellenessége a szív felső két üregét (pitvarok, ezekbe áramlik be a vér a szervezet felől) elválasztó fal hiányossága, a kamrai sövény rendellenessége pedig a szív alsó két üregét (kamrák, ezek pumpálják ki a vért a szervezetbe) elválasztó fal hiányossága.
Mindkét rendellenességben a tüdőkből a szívbe visszaáramló vér útja rövidre záródik: a vér egy része visszajut a tüdőbe ahelyett, hogy a szervezet többi része felé lökődne ki. Ennek következményeként a tüdő ereiben a vér mennyisége megnő, s ez nehézlégzéshez, táplálási zavarokhoz, fokozott verejtékezéshez és rendszerint növekedésbeli elmaradáshoz vezet. Ezek a tünetek gyakrabban fordulnak elő kamrai sövényhiány esetén. A pitvari sövényhiány, amelyet általában csak a csecsemőkor után fedeznek fel, kevésbé drámai tünetekhez vezet.
Néhány gyermek kivizsgálásakor az elektrokardiog- ráfia, az echokardiográfia és a mellkasi röntgenfelvétel mellett esetleg szívkatéterezésB is szükséges. A pitvari és kamrai sövény-hibákat műtéttel lehet gyógyítani.
▲ lásd a 72. oldalt
■ lásd a 78. oldalt
★ lásd a 97. oldalt
A nyitott duktusz arteriózusz az aorta (a testhez oxigénben dús vért szállító fő artéria) és a tűdöartéria (a tüdőkbe oxigénben szegény vért szállító artéria) között lévő magzati összeköttetés fennmaradása.
A duktusz arteriózusz lehetővé teszi a vér számára a tüdők megkerülését. A magzati élethez ez nélkülözhetetlen, mert a magzat nem lélegzik be levegőt és oxigénfelvételért a vérnek nem kell a tüdőkön áthaladnia. Születés után azonban az oxigénfelvételért a vérnek át kell folynia a tüdőkön. A duktusz rendszerint nagyon gyorsan záródik a születést követő egy-két napon belül. Ha a duktusz nyitva marad, a test felé továbbítandó vér egy része visszajut a tüdőbe, túlterhelve a tüdő ereit. Ennek következményeként a betegek egy részében szívelégtelenség alakul ki, ami légzészavarban, szapora szívverésben és nem megfelelő súlygyarapodásban nyilvánul meg.
Ha a duktusz nyitva marad, az időre született csecsemőknek néhány hetes korukra szívelégtelenségük alakulhat ki. Ezekben az esetekben a duktuszt műtéttel zárni kell. Gyakoribb, hogy a nyitott duktuszt csak akkor észlelik, amikor a zörejt hallgatóval meghallják, ezekben az esetekben a duktuszt a gyermek egy éves kora körül, választott időben, műtéttel zárják, főként a későbbi élet során esetleg kialakuló súlyos fertőzések megelőzése érdekében.
Koraszülöttekben a duktusz nyitvamaradása sokkal gyakoribb, mint érett, időre született újszülötteknél. Koraszülöttekben a tüdő felé áramló vérmennyiség megnövekedése szintén hatással van a szív működésére, de ennél jelentősebb, hogy az éretlen tüdők funkcióját a keringészavar tovább rontja. Ezekben az esetekben a folyadékbevitel megszorítása, indometacin adása vagy sebészeti beavatkozás szükséges a duktusz zárására.
(aortasztenózis)
Aortabillentyü-szükületről beszélünk, ha az aortabil- lentyü, amely nyitódásával lehetővé teszi a vér kiáramlását a bal kamrából az aortába és innen a test többi része felé, beszűkül, -k
Az aortabillentyű rendszerint három zsebecskéből áll, amelyek nyílásukkal és záródásukkal lehetővé teszik a vér kiáramlását. Veleszületett aortabillentyű-szű- kületben a billentyűnek általában csak két zsebecskéje van, ennek következtében beszűkül, és gátolja a véráramlást. Következésképpen a bal kamrának nagyobb
Veleszületett fejlődési rendellenességek
1227
Nyitott duktusz arteriózusz
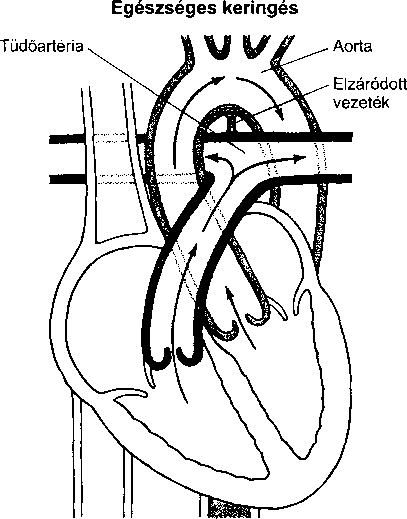
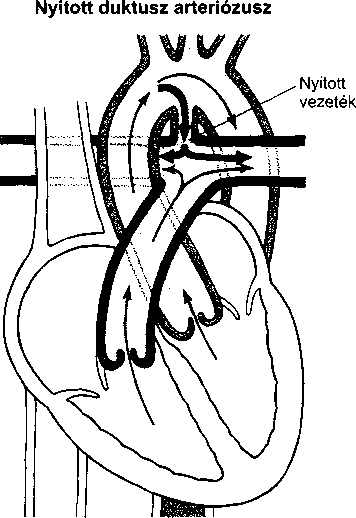
erővel kell pumpálnia, hogy a vér átjusson a billentyűn. Aortaszűkületben szenvedő gyermekek billentyűszűkülete néha elég súlyos ahhoz, hogy sebészeti beavatkozást tegyen szükségessé, a műtétet igénylő szűkületek azonban felnőtteknél gyakoribbak. Néhány csecsemőben szívelégtelenség alakul ki és a szervezet felé a véráramlás nem kielégítő. Az ilyen csecsemők sürgősen gyógyítandók: általában gyógyszeres és sürgős sebészeti kezelésre vagy ballon valvuloplasztikának nevezett beavatkozásra van szükség, amelynek során egy ballonos végű csővel (katéter) a billentyűt kitágítják és berepesztik. Idősebb gyermekekben és fiatal felnőttekben a billentyűt esetleg műtétileg kell megnyitni vagy műbillentyűvel kell pótolni, habár egyes betegeknél egyéb módszerek is szóbajönnek.
(pulmonális sztenózis)
A tüdöbillentyű-szükület során a tüdöbillentyű, amely lehetővé teszi a véráramlást a jobb kamrából a tüdők felé, beszűkül.
Újszülöttekben a tüdőbillentyű-szűkület súlyossága széles skálán mozoghat, a kezelést nem igénylő enyhe esetektől a súlyos, életet veszélyetető formáig.
Gyermekek tüdőbillentyű-szűkülete esetén általában a billentyű enyhétől közepes fokig szűkülhet be, ami arra készteti a jobb kamrát, hogy erőteljesebben pumpáljon és magasabb nyomáson áramoltassa a vért a billentyűn át. Ha a betegség kifejezetten súlyos, amit a fizikális vizsgálat, az elektrokardiográfia, az echokar- diográfia és alkalmanként a szívkatéterezés is megerősít, a billentyűt a láb vénáján keresztül bevezetett ballonos végű műanyag csővel meg lehet nyitni. Ha a billentyű nem megfelelő alakú, műtét válhat szükségessé a billentyű rekonstrukciójához.
Még súlyosabb elzáródás esetén nagyon kis mennyiségű vér áramlik a tüdőkbe, hogy ott oxigénnel telitőd- jék. A nyomás megnő a jobb kamrában és pitvarban, ami a kékes színű, oxigénben szegény vért présel át a jobb és bal pitvar közötti sövényen. A vér ezután átjut a bal kamrába, majd a vért a test többi része felé szállító aortába. Ennek következményeként a csecsemő bőre kékes színű lesz – ezt az állapotot cianózisnak nevezik. Ebben az esetben prosztaglandin készítményt,
1228
Gyermekegészségügyi kérdések
például alprosztadilt adnak, amely nem engedi záródni a duktusz arteriózuszt, mindaddig, amíg a sebész kapcsolatot nem tud létrehozni az aorta és a tüdőartéria között, vagy műtétileg megnyitja a tüdőbillentyűt. Egyes esetekben mindkét eljárásra sor kerül. Ezek a beavatkozások lehetővé teszik, hogy a vér elkerülje a beszűkült billentyűt és a tüdőbe jusson, s ott oxigénnel telítődjön. A gyermekek egy részénél idősebb korban a sebészeti beavatkozást meg kell ismételni.
Aortaszűkületről beszélünk, ha az aorta, általában a duktusz arteriózusz becsatlakozási pontjánál és ott ahol az aorta lefelé fordul a mellkas alsó része és a hasüreg felé, beszűkül.
Az aorta a szívből a test minden része felé oxigénben gazdag vért szállító nagy artéria. A szűkület csökkenti az alsó testfél felé áramló vér mennyiségét, ezáltal a pulzus ereje és a vérnyomás az alsó végtagokban a normálisnál alacsonyabb, a karokban pedig a normálisnál inkább magasabb lesz. Csecsemőkorban a szűkület legtöbbször nem okoz problémát. Több gyermeknek fejfájása vagy orrvérzése van a felső testfélben uralkodó magas vérnyomás miatt, és mozgás során lábfájdalom jelentkezik az alsó végtagokban mérhető alacsony vérnyomás miatt, legtöbbjük azonban tünetmentes. A szűkületben szenvedő legtöbb gyermeknek az aortabillentyűje is rendellenes, a normális három zse- becske helyett ilyenkor általában csak kettő van.
A szűkületet az orvosi vizsgálat során a kóros pulzus- és vérnyomásértékek alapján észlelik, a diagnózist pedig röntgenvizsgálattal, elektrokardiográfiával és echokardiográfiával erősítik meg. Ezt az elváltozást a korai gyermekkorban műtéttel kell gyógyítani, részben a bal kamra terhelésének csökkentése céljából, szűkület esetén ugyanis erőteljesebben kell pumpálnia ahhoz, hogy a vért a beszűkült aortán keresztül juttassa, másrészt a későbbi korban jelentkező következményes betegségek, például a magas vérnyomás kialakulásának megelőzése végett. A műtétet többnyire kisgyermekkorban végzik el (általában 3 és 5 éves kor között).
Néhány újszülöttnek pár napos és kb. 2 hetes kora között súlyos szívelégtelensége alakul ki a duktusz arteriózusz záródását követően. Súlyos légzési di-
▲ lásd a 676. oldalt
stressz bontakozik ki, a babák nagyon sápadtak, a vérvizsgálatok a vér kémhatásának savas irányba tolódását mutatják (metabolikus acidózisj.A Ez az állapot életveszélyes, beavatkozás szükséges, a pontos diagnózis felállítása és a megfelelő kezelés mihamarabbi elkezdése érdekében. A kezelés során prosztaglandint, például alprosztadilt adnak a duktusz arteriózusz ismételt megnyitására, gyógyszerekkel támogatják a szívműködést és sürgős sebészeti beavatkozást végeznek az aorta hibájának kijavítására. Ez a műtét megmentheti az újszülött életét, néhány gyermeknél azonban a sebészeti beavatkozást idősebb korban meg kell ismételni. A gyakori társuló problémák, így a háromzsebes helyett kettős aortabillentyű vagy a kamrai sövény rendellenessége szintén kezelést igényelhetnek.
A nagy artériák áthelyeződéséről beszélünk, ha a szívben felcserélődik az aorta és a tüdőartéria csatlakozási helye.
A tüdőartéria oxigénben szegény vért szállít a jobb kamrából a tüdőkbe, az aorta pedig oxigénben dús vért visz a bal kamrából a test többi részéhez. A nagy artériák áthelyeződése esetén a test felől visszajutó oxigénben szegény vér a jobb kamrából az aortába áramlik, amely az oxigénben szegény vért a tüdőket megkerülve juttatja vissza a testbe. Az újszülöttnek megfelelő mennyiségű oxigénben gazdag vére van, de ez a vér főleg a tüdőkbe jut vissza, és nem a test egyéb részeihez áramlik.
Ilyen rendellenességgel születő újszülöttek röviddel túlélhetik a születést, mert a jobb és a bal pitvar között a születéskor rendszerint kis nyílás (forámen ovále) van. Ez; lehetővé teszi kis mennyiségű a tüdőből érkező oxigenizált vér átjutását a bal pitvarból a jobb pitvarba, majd innen a jobb kamrába és az aortába, így a csecsemő életben maradásához elegendő mennyiségű oxigén juthat a szervezethez.
A diagnózist általában közvetlenül a születés után felállítják fizikális vizsgálat, röntgenfelvétel, elektro- kardiográfia és echokardiográfia alapján. Általában a sebészeti beavatkozást az első néhány életnapon elvégzik. A műtét során az aortát és a tüdőartériát a megfelelő kamrákhoz kapcsolják és a szívet ellátó koszorúereket a normális viszonyok kialakítása után beültetik az aortába. A sebészeti beavatkozás előtt a csecsemők egy részének prosztaglandin, például alprosztadil, adása szükséges a duktusz arteriózusz nyitvatartásához. Egyeseknél szükség lehet a pitvarok közötti nyílás
Veleszületett fejlődési rendellenességek
1229
megnagyobbítására ballonvégű katéterrel, hogy így több oxigénben gazdag vér érje el az aortát.
A bal kamra alulfejlettségének
tünetegyüttese
Ezt a betegséget hipopláziás bal szívfél szindrómának is nevezik. A bal kamra elsődleges feladata vér pumpálása a testbe. Ha a szív bal üregei és billentyűi súlyosan fejletlenek vagy éppen hiányoznak, nem tartható fenn rendes véráramlás a szervezet felé. Születéskor a csecsemő egészségesnek tűnik, mert a vér a jobb kamrából a nyitott duktusz arteriózuszon A átáramolhat a test felé, a duktusz záródásával azonban súlyos szívelégtelenség alakul ki. A legtöbb hipopláziás bal szívfél szindrómás csecsemő meghal.
A Fallot-tetralógia összetett szívrendellenesség, amelynek összetevői: nagy kamrai sövényhiány, az oxigénben szegény vérnek a jobb kamrából közvetlenül az aortába történő áramlását megengedő rendellenes aorta elhelyezkedés, a jobb kamrából való kiáramlás útjának szűkülete (pulmonális sztenózis) és a jobb kamra falának következményes megvastagodása.
Fallot-tetralógiás csecsemőknek általában születéskor vagy röviddel utána jól hallható szivzörejük van. Bőrszínük kékes (cianózis) a testen átáramló vér alacsony oxigéntartalma miatt. Ennek az az oka, hogy a jobb kamra szűkült kimenete korlátozza a tüdőkbe áramló vér mennyiségét és az oxigénben szegény, kékes színű vér a jobb kamrából a sövényhiányon átjut a bal kamrába, majd az aortába és így kering a szervezetben. A csecsemők egy része enyhe cianózissal stabil állapotban marad, így a hibák műtéti kijavítását a későbbi csecsemőkorban lehet elvégezni. Másoknál súlyosabb tünetek alakulnak ki, amelyek hátráltatják a rendes növekedést és fejlődést. Ezeknek a csecsemőknek olyan rohamaik jelentkezhetnek, amelyek során a cianózis terhelésre, így például sírásra vagy székletürítéskor hirtelen romlik. A csecsemő erősen elkékül, nehézlégzéssel küszködik és elvesztheti eszméletét. Roham esetén oxigént és morfint lehet adni, a rosszullétek megelőzésére pedig átmenetileg propranololt. Ezeknek a csecsemőknek műtétre van szükségük, vagy a tetralógia kijavításához vagy az aorta és a tüdőartériák között átmenetileg mesterséges kapcsolat létrehozásához, hogy így növeljék az oxigénfelvételhez a tüdőkbe jutó vér mennyiségét.
Fallot-tetralógia (négy fejlődési rendellenesség)
billentyűje dottjobb sövény „lovagló”
beszűkült kamra defektus aorta
A betegség sebészeti megoldásához tartozik a kamrai sövényhiány befoltozása, a jobb kamrából eredő ér és a beszűkült tüdőbillentyű kitágítása, valamint az aorta és a tüdőartériák közötti mesterséges összeköttetés zárása.
Veleszületett fejlődési rendellenesség az emésztőrendszer mentén bárhol előfordulhat – a nyelőcsőben, a gyomorban, a vékonybelekben, a vastagbelekben, a végbélben vagy a végbélnyílásban. Legtöbb esetben a rendellenesség lényege a szerv tökéletlen kifejlődése,
▲ lásd az 1227. oldalon lévő ábrát
1230
Gyermekegészségügyi kérdések
Részleges nyelőcsőhiány (atrézia) és sipoly
Részleges nyelőcsőhiány során a nyelőcső beszűkül vagy vakon végződik, nem biztosít kellő ösz- szeköttetést a gyomorral. A légcső-nyelőcső sipoly rendellenes összeköttetés a nyelőcső és a légcső között.
Egészséges anatómiai helyzet

Sipoly
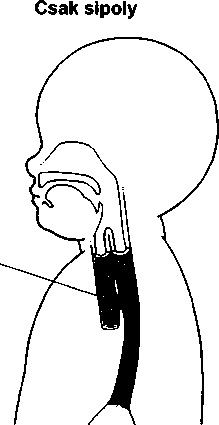
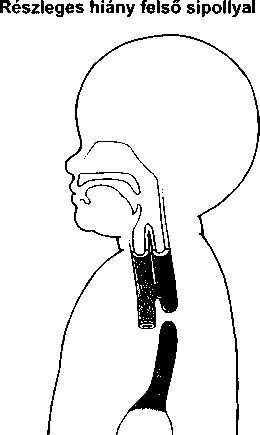
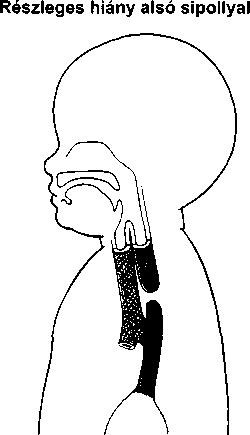

Veleszületett fejlődési rendellenességek
1231
ami gyakran elzáródást okoz. Az emésztőrendszer hibáit általában műtéttel kell gyógyítani.
Ez a fejlődési rendellenesség a nyelőcső nem megfelelő kifejlődésének következménye.
Részleges nyelőcsőhiány esetén a nyelőcső beszűkült vagy vakon végződik, nem áll összeköttetésben a gyomorral. A legtöbb részleges nyelőcsőhiányos újszülöttnek a nyelőcső és a légcső között rendellenes összeköttetést okozó légcső-nyelőcső sipolya is van.
Részleges nyelőcsőhiányos újszülötteknek jellegzetesen nagy mennyiségű a nyáluk, nyelési kísérletnél köhögnek és cianotikusak lesznek (a bőrük kékesen elszíneződik). A légcső-nyelőcső sipoly nyelés során lehetővé teszi a nyál tüdőkbe kerülését, s ez fokozott veszélyt jelent aspirációs tüdőgyulladás kialakulására.
Ha az újszülött állapota stabil, műtétet végeznek a nyelőcsőhiány kijavítására és záiják a légcső-nyelőcső sipolyt. Az elváltozás sebészeti korrigálása előtt az orvos megpróbálja megelőzni az aspirációs tüdőgyulladás kialakulását, felfüggeszti az etetetést. szájon át, és a nyál tüdőbe jutásának elkerülésére szívókatéterrel folyamatosan szívják a felső nyelőcsőcsonkot. Ezeket az újszülötteket intravénásán táplálják.
A rekeszsérv a rekeszizom olyan hiányossága, amelynek következtében a hasüregi szervek egy része a mellüregbe türemkedik.
A rekeszsérv általában egyoldali, előfordulása gyakoribb a bal oldalon. Gyomor, vékonybélkacsok, valamint a máj és a lép türemkedhet át a sérvkapun. Nagy sérv esetén az érintett oldalon a tüdő általában nem fejlődik ki teljesen.
Születés után, amint az újszülött sírni és lélegezni kezd, a vékonybélkacsok gyorsan megtelnek levegővel. Ez a gyorsan növekvő képlet a szívet az ellenkező oldalra tolja, ami összenyomja az ellenoldali tüdőt és légzési elégtelenséget okoz. Súlyos esetekben azonnal légzési elégtelenség alakul ki.
Ha ezt a hibát ultrahanggal már születés előtt diagnosztizálják, akkor a csecsemőt születéskor lélegeztető csővel látják el (intubálják). A rekeszizom defektusának kijavítására sebészeti beavatkozás szükséges.
Hirschprung-betegségben (veleszületett megakolon) a vastagbél egy részén hiányzik a belek ritmusos összehúzódásait szabályozó ideghálózat.
A vastagbél működését a bélfalban elhelyezkedő ideghálózat szabályozza, összehangolja a ritmusos ösz- szehúzódásokat és továbbítja a béltartalmat. Az idegek nélkül a belek nem képesek rendesen összehúzódni. A salakanyagok továbbítása elmarad, ami súlyos székrekedést, időnként hányást okoz.
A súlyos Hirschprung-betegséget sürgősen kezelni kell a fenyegető halálos szövődmény, a toxikus enterokolitisz megelőzése érdekében, amely betegség igen súlyos hasmenéssel jár. A sebészeti beavatkozás során az ép bélszakasz alsó végét mesterséges nyílással kiszájaztatják a hasfalra (kolosztómia). A széklet a nyíláson keresztül gyűjtőzsákba kerül és helyreáll az emésztőrendszer működése. A kóros bélszakaszt az ép résztől elvágva visszahagyják. Ha a gyermek idősebb lesz, a kóros bélszakaszt eltávolítják és az egészséges bélszakaszt a végbélhez és a végbélnyíláshoz kapcsolják.
Az omfalokele a hasfal középső részének hiányossága, amelyen a hasüregi szervek előtüremkednek.
A hiány méretétől függően különböző mértékben tü- remkednek elő a bélkacsok és más hasüregi szervek. A belek sérülésének és a hasüregi fertőzések megelőzésére műtétet kell végezni.
A végbélnyílás-hiány a végbélnyílás nem megfelelő kifejlődése.
Az orvos az újszülött első vizsgálatánál fedezi fel a végbélnyílás hiányát, mert a rendellenesség általában szembetűnő. Ha a diagnózist a rutin vizsgálat során mégsem állítják fel, a bajt általában az újszülött táplálásának megkezdése után észlelik, a bélelzáródás tüneteinek kialakulásakor.
A legtöbb végbélnyílás hiányos újszülöttnek rendszerint valamilyen rendellenes összeköttetése (sipoly) alakul ki a végbél tasak és a húgycső, illetve a gát vagy a hólyag között. Röntgenvizsgálattal lehet diagnosztizálni a sipoly fajtáját. E vizsgálat eredménye alapján választják ki a megfelelő sebészeti beavatkozást.
1232
Gyermekegészségügyi kérdések
Arcrendellenességek: Ajak- és szájpadhasadék
Ajakhasadék

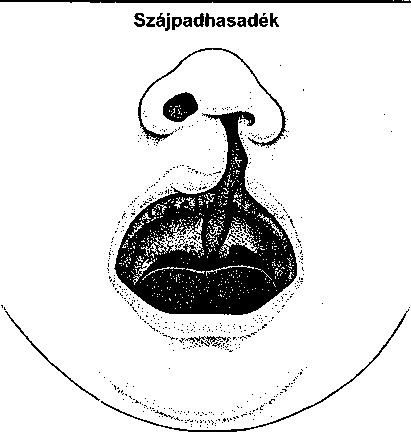
Epeúthiányról beszélünk, ha az epevezetékek kifejlődése befejezetlen vagy teljesen elmaradt.
A máj által termelt epe a máj salakanyagait szállítja el és a vékonybelekben a zsír lebontásában játszik szerepet. A májban az epevezetékek gyűjtik össze az epét és szállítják a belekbe. Epeúthiányban az epevezetékek csak részben vagy egyáltalán nem fejlődtek ki, ennek következményeként az epe nem éri el a beleket és felhalmozódik a májban. Végső soron a felhalmozódott epe a vérbe jut és sárgaságot okoz.
Az epeúthiányos csecsemők vizelete fokozatosan sötétedik, székletük világos színű és bőrük fokozatosan egyre jobban besárgul. Ezeket a tüneteket és a megnagyobbodott májat általában először a születés után 2 héttel veszik észre. A csecsemőnek 2-3 hónapos korára megtorpanhat a növekedése, bőre viszket, esetleg nyugtalan és emelkedhet a portális vénák (a gyomorból, a belekből és a lépből a májba vért szállító nagy erek) nyomása.
A diagnózis felállításához az orvos laboratóriumi, valamint ultrahangvizsgálatot végez. Bizonytalan diagnózis esetén még általában a csecsemő 2 hónapos kora előtt laparotómiának nevezett felderítő műtétet végeznek. Az időpont fontos, mert a májban fokozatosan súlyosbodó, visszafordíthatatlan, májzsugomak nevezett hegesedés alakulhat ki.A
Sebészeti beavatkozás szükséges a májban az epe nyomásának csökkentésére. A legjobb módszer, a belekbe vezető epevezetéket helyreállító műtét, ennek elvégzése azonban az epeúthiányos csecsemők csak 5-10%-ában lehetséges. Ezeknek a gyermekeknek a prognózisa jó, és legtöbbjük a későbbiekben normális életet élhet. A többi sebészeti eljárást követően nem ilyen jó a prognózis, a csecsemők végül általában meghalnak. Az egyik ilyen eljárás a máj helyzetének megváltoztatása úgy, hogy felszíne közvetlenül érintkezzék a belekkel és így lehetővé váljon az epevezetékek hiányának ellenére a máj felszínéről epeszivárgás a belekbe.
A lásd az 569. oldalt
Veleszületett fejlődési rendellenességek
1233
Csont és izom
rendellenességek
A veleszületett fejlődési rendellenesség valamennyi csontot és izmot érintheti, habár leggyakoribb a koponya, az arc, a gerinc, a csípő, a lábszár és a lábfej izmainak és csontjainak hibája. ‘Az elváltozások többsége műtéttel gyógyítható.
A koponya és az arc leggyakoribb hibája az ajak- és szájpadhasadék. Az ajakhasadék (nyúlajak) a felső ajkak befejezetlen egyesülése, általában az orr szintjéig. A szájpadhasadék (farkastorok) rendellenes összeköttetés a szájpadon át az orr légútjaival.
Az ajakhasadék elcsúfítja a csecsemőt, és meggátolja ajkainak záródását az emlőbimbó körül. A szájpadhasadék nehezíti a táplálkozást és a beszédet. Az ajakhasadék és a szájpadhasadék általában együtt fordul elő, minden 600-700 újszülöttből egyet érint. Ajakhasadék önmagában kb. minden 1000 újszülöttből egynél jelenik meg. Szájpadhasadék önmagában kb. minden 1800 újszülöttből egyet érint.
Fogászati eszközzel átmenetileg elzárható a szájpad, így a csecsemő jobban tud szopni. Az ajak- és szájpad- hasadékot tartósan műtéttel lehet korrigálni.
Az arcot érintő hibák másik formája a kis alsó állkapocs (mandibula). Ha az alsó állkapocs túl kicsi, ahogy az mind a Pierre Robin, mind a Treacher- Collins-szindrómában előfordul, a csecsemő etetése nehéz lehet. Sebészeti beavatkozással javítható az elváltozás.
A veleszületett tortikollisz-ban az újszülött nyaka az egyik oldal felé csavarodik és a fej természetellenesen erre az oldalra billen. Általában a nyakizmok szülési sérülései okozzák. Egyéb okai lehetnek a nyakcsigolyák összenövése (Klippel-Feil-szindróma) vagy az első nyakcsigolya összenövése a koponyával (atlanto- occipitalis egyesülés).
A veleszületett gerincferdülés (szkoliózis) újszülöttekben a gerinc rendellenes meggörbülése. A veleszületett gerincferdülés ritka, gerincferdülés általában idősebb gyermekeknél fordul elő. A Mivel a gerincferdülés a gyermek növekedésével súlyos testi fogyatékossághoz vezethet, gyakran korán elkezdik a merevítővel történő kezelést. Ha a kóros görbület romlik, sebészeti beavatkozás szükséges.
A dongaláb gyakori típusai
Befelé hajló dongaláb
Kifelé hajló dongaláb

Lóláb állású dongaláb
Sarokállású dongaláb
A csípő, a lábszár és a lábfej
rendellenességei
Veleszületett csipőficamról beszélünk, ha az újszülött csipőízületének vápája, mélyedése és a normálisan beilleszkedő combcsont (combcsont fejecs) különválik. A hiba oka ismeretlen. A csípőficam gyakoribb lányokban, farfekvéssel született csecsemőknél és azoknál, akiknek a rokonai között előfordult már a betegség. Ultrahangvizsgálat megerősíti a diagnózist. A csecsemőnél kettő, esetleg három pelenka használata gyakran sikeresen javítja a ficamot. Egyébként sínezés, rögzítőkötés vagy ortopédiai műtét szükséges.
Combtorziónak nevezzük, ha a térdek nem állnak párhuzamosan előrefelé, hanem egymás felé (ante- verzió) vagy kifelé fordulnak (retroverzió). A combtorzió általában magától rendeződik, amikor a csecsemő idősebb lesz és képes állni és járni.
A lásd az 1300. oldalt
1234
Gyermekegészségügyi kérdések
Térdficam során az alsó lábszár a térdtől előrehajlik. A térdficam újszülöttekben ritka, ha azonban jelen van, azonnal kezelni kell. Segíthet az újszülött térdének óvatos előre-hátra csavargatása a rendes helyzetbe naponta többször, valamint a nap többi részében a térd rögzítése sínezéssel.
Dongalábról beszélünk, ha a lábfej helyzetéből kicsavarodik. A lábfej íve nagyon magas lehet vagy a lábfej befelé, illetve kifelé fordul. A dongalábat anatómiai rendellenességek okozzák. Néha a lábfej kórosnak tűnik a magzat méhen belüli helyzete miatt, ez azonban nem igazi dongaláb. Ha nincs anatómiai rendellenesség, az elváltozást gipszkötéssel és gyógytornával lehet javítani. Az igazi dongaláb korai kezelése eredményes lehet gipszkötéssel, rendszerint azonban sebészeti beavatkozás szükséges.
Végtaghiányról (veleszületett végtaghiány) beszélünk, ha a kar vagy a láb, esetleg annak részei hiányoznak a születéskor.
Az ok gyakran ismeretlen. A thalidomid nevű gyógyszert, amelyet az 1950-es évek végén és az 1960-as évek elején a terhes nők egy részének reggeli rosszulléteire adtak, kivonták a forgalomból, miután kóroki szerepe a végtaghiányok kialakulásában egyértelművé vált. A thalidomid a karok és a lábak helyén uszonyszerű függelékek kifejlődését okozta. A gyermekek gyakran igen ügyesen használják a rosszul fejlődött végtagot és sok esetben művégtag készíthető a végtag hatékonyabb használatára.
Az oszteogenezis imperfekta (osteogenesis imperfecta) olyan betegség, amelyben a csontok kórosan törékenyek.
Oszteogenezis imperfektában a csontok olyan köny- nyen törnek, hogy az újszülöttek általában már több törött csonttal születnek. Szülés során a koponya puhasága miatt fejsérülés és agyvérzés fordulhat elő: ezek a gyermekek a születés után napokkal vagy hetekkel hirtelen meghalhatnak. A legtöbb újszülött életben marad, a többszörös törések azonban gyakran testi fogyatékosságokat és törpeséget okoznak. Az intelligencia megtartott, ha a gyermek agya nem sérült.
▲ lásd az 1133. oldalt
artrogripózis
Veleszületett többszörös artrogripózis során egy vagy több ízület összenő és ennek következtében nem hajlítható.
Az ok ismeretlen. Néha együtt jár a csípők, a térdek és a könyökök ficamával. Az ízületi mozgásokat javíthatja naponta végzett gyógytorna, amelynek során az ízületeket óvatosan megmozgatják.
A mellkas nagy mellizma teljesen vagy részlegesen hiányozhat. Ez a rendellenesség lehet különálló tünet vagy társulhat a kéz rendellenességeivel.
Egy másik izomrendellenességben a hasfal izmai érintettek (prune-belly szindróma). A hasfal izmainak egy vagy több rétege hiányozhat, ami a csecsemő hasának kidomborodását okozza. A rendellenesség súlyos vese és húgyúti fejlődési hibákkal társul. A megtartott veseműködésű gyermekek prognózisa a legjobb.
Agy- és gerincvelő
rendellenességek
Agy- és gerincvelő rendellenességek az agy fejlődése során alakulhatnak ki, vagy miután az már teljesen kifejlődött. Sok agy- és gerincvelő rendellenességet ultrahang- vagy magzatvíz vizsgálattal már születés előtt ki lehet mutatni. A
Az agy veleszületett fejlődési
rendellenességei
Agyvelőhiányról (anenkefália) beszélünk, ha az újszülött agyának legnagyobb része hiányzik, mert nem fejlődött ki. Az agyvelőhiányos gyermek nem marad életben: halva születik, vagy néhány napon belül meghal.
Mikrokefáliáról (kisfejüség) beszélünk, ha a fej nagyon kicsi. A kisfejű csecsemők általában életben maradnak, azonban gyakori közöttük az értelmi fogyatékosság, valamint az izomkoordináció hiánya. Néhá- nyuknál görcsök is jelentkeznek.
Agysérvnek (enkefalokele) hivják, ha az agyszövet a koponya fejlődési defektusán keresztül kidomborodik. Sebészi beavatkozással a rendellenesség javítható. A prognózis gyakran jó.
Veleszületett fejlődési rendellenességek
1235
Nyitott gerinc (velőcsőzáródási rendellenességek)
A nyitott gerinc súlyossága változó. A legkevésbé súlyos típusban, amely a leggyakoribb, egy vagy több csigolya nem fejlődik ki rendesen, azonban a gerincvelő és az ezt körülvevő szövetrétegek (agyhártyák) nem domborodnak ki. Szőrcsomó, gödröcske vagy festenyzett terület látható a rendellenesség felett. Meningokelében, a nyitott gerinc súlyosabb esetében, az agyhártyák kidomborodnak a nem teljesen kialakult csigolyákon át, aminek a következménye a bőr alatt folyadékkal töltött dudor lesz. A legsúlyosabb tí
pus a mielokele, amely során a gerincvelő előesik; az érintett rész nyílt és vörös, és a csecsemő nagy valószínűséggel súlyosan rokkant lesz.
Mielokele
Normális anatómiai helyzet
Meningokele
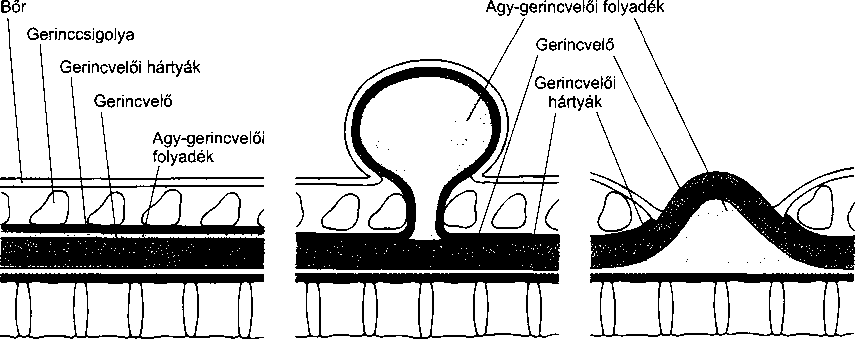
![]()
Az agylyukacsosság (porenkefália) olyan betegség, amelyben rendellenes ciszta vagy üreg található a nagyagy valamelyik féltekéjében. Az agylyukacsosság agykárosodás, jele és általában agyműködési rendellenességekkel társul. A gyermekek egy részének azonban normális az intelligenciája.
A hidranenkefália az agylyukacsosság extrém formája, amelyben a nagyagy-féltekék majdnem teljesen hiányoznak. A hidranenkefáliás gyermekek nem fejlődnek rendesen és súlyosan fogyatékosok lesznek.
A vízfejűség (hidrokefalusz) az agykamrák, az agy szabályos üregeinek a megnagyobbodása. Az agykamrák által termelt agyvíz az agy külső felszíne felé áramlik, ahol felszívódik a vérbe. Ha a folyadék nem tud el
vezetődni, az agyban uralkodó nyomás megnő, és vízfejűség alakul ki. Sok elváltozás, így például veleszületett fejlődési rendellenességek, agyvérzés stb. elzárhatja az elvezetést és vízfejűséget okoz. Idősebb gyermekekben gyakran rosszindulatú daganat okoz vízfejűséget. Újszülöttek kórosan nagyméretű fejének leggyakoribb oka a vízfejűség.
A kezelés során más elvezető utak kialakítására törekszenek, az agynyomás normális szinten tartása céljából. A gyógyszeres kezelés – acetazolamiddal és glicerollal – vagy az ismételt gerinccsapolás (lumbálpunkció) a gyermekek egy részében átmenetileg csökkentheti az agyban uralkodó nyomást, amíg állandó elvezető csövet (sönt) nem ültetnek be. A söntöt az agy
1236
Gyermekegészségügyi kérdések
kamrákba ültetik és a bőr alatt a fejtől a hasüregbe vagy esetleg máshova vezetik. A söntnek billentyűje van, ami így csak az agynyomás fokozódása esetén ad utat az elfolyásnak. A gyermekek egy része idővel végül is képes lehet sönt nélkül élni, a söntöt azonban ritkán távolítják el. A prognózis a vízfejűséget kiváltó okon múlik. A gyermekek egy része átlagos intelligenciájú, mások értelmi fogyatékosok lehetnek.
Az Arnold-Chiari rendellenesség az agy alsó részeinek (agytörzs) defektusa. Gyakran jár vízfejűséggel.
A nyitott gerinc vagy velőcsö záródási rendellenesség olyan állapot, amelyben egy vagy több csigolya nem fejlődik ki teljesen és a gerincvelő egy része védtelenül marad.
A nyitott gerinc kialakulásának veszélye szorosan összefügg az étrend fólsavhiányával, különösen a terhesség elején. A rendellenesség súlyos formája az Egyesült Államokban 1000 újszülöttből kb. egynél fordul elő.
A tünetek a gerincvelő és ideggyökök érintettségének súlyosságától függnek. Néhány gyermeknek kevés a tünete vagy tünetmentes; másokban gyengült vagy bénult minden, az érintett gerincvelői szint alatti ideg által beidegzett régió.A
A nyitott gerinc gyakran diagnosztizálható születés előtt, először ultrahangvizsgálattal lehet felfedezni. Ha az orvos nyitott gerincre gondol, magzatvíz vizsgálatot ajánlhat. Ha a magzatban a nyitott gerinc súlyos fokú, a magzatvíz alfa-fötoprotein szintje remdszerint magas.
A súlyos fokú nyitott gerinccel születő csecsemők hosszantartó, intenzív kezelést igényelnek a veseműködés és a testi adottságok romlásának megelőzésére, valamint az elérhető maximális fejlődés biztosításának érdekében. Sebészeti beavatkozás szükséges a nyílás zárására és gyakran a társuló vízfejűség, húgyhólyag- és veserendellenességek, valamint az egyéb testi hibák kezelésére. A gyógytorna az ízületeket mozgékonyán tartja és a működő izmokat erősíti.
▲ lásd a 324. oldalon lévő ábrát
■ lásd az 1043. oldalt
* lásd a 618. oldalt
A szem veleszületett
fejlődési rendellenességei
A veleszületett zöldhályog (glaukóma) ritka szemelváltozás, amely általában mindkét szemben növeli a szemgolyón belüli nyomást. Kezelés nélkül a szemgolyók megnőnek, és csaknem biztosan teljes vakság alakul ki. A közvetlenül születés után végzett műtét nyújtja a legjobb esélyt a szemen belüli nyomás csökkentésére és így a csecsemő látásának megőrzésére.
Veleszületett szürkehályogban (katarakta) a születéstől kezdve homályos területek vannak a szemlencsében. A veleszületett szürkehályogot okozhatják kromoszóma-rendellenességek, fertőzések, például rubeola vagy néhány más betegség, amelyen az anya a terhesség alatt esett át. A szürkehályogot amint lehet, el kell távolítani, hogy a csecsemőnek ép látása alakulhasson ki.l
Veleszületett vese- és
húgyúti fejlődési
rendellenességek
A vese és a húgyutak veleszületett fejlődési rendellenességeinek előfordulása, a test más szervrendszereihez viszonyítva gyakoribb. A vizeletelfolyást akadályozó rendellenességek következménye vizeletpangás lesz, ami fertőzések vagy vesekövek kialakulásához vezet. Az elváltozás ronthatja a veseműködést, vagy a későbbi életben nemi működészavart és meddőséget okozhat.
rendellenességei
Számos rendellenesség alakulhat ki a vesék fejlődése során. Lehetnek rossz helyen (ektópia), rossz helyzetben (mairotáció), összenőhetnek (patkóvese) vagy hiányozhatnak (vese agenézia). Az újszülött nem marad életben, ha mindkét veséje hiányzik (Potter-szin- dróma). A veseszövet is fejlődhet rendellenesen. Például a vesében kialakulhatnak üregek, ciszták, pl. a policisztás vesebetegségben.*
A húgyvezetékek, a vesét a hólyaggal összekötő csatornák, lehetséges rendellenességei a szám feletti, a rossz helyen lefutó és a szűk vagy kitágult húgyvezetékek. A vizelet visszafolyhat a húgyhólyagból a rendellenes húgyvezetékekbe, megnövelve a vesefertőzés (vesemedence-gyulladás) előfordulásának valószínűségét. A húgyvezeték szűkülete megakadályozza a vizelet normális elfolyását a veséből a hólyagba, és a ve-
Veleszületett fejlődési rendellenességek
1237
se megnagyobbodását (zsákvese), valamint következményes károsodását okozza.
Számos rendellenesség érintheti a húgyhólyagot. Előfordulhat, hogy a hólyag nem fejlődik ki teljesen, és a hasfal felszínén keresztül a külvilágba nyílik (extró- fia). A hólyag fala rendellenesen kitüremkedhet (diver- tikulum), ami vizeletpangást okoz, és növeli a húgyúti fertőzések veszélyét. A hólyagkimenet (átmenet a húgyhólyagból a vizeletet kivezető húgycsőbe) beszűkülhet, ami a hólyag elégtelen kiürülését okozza. Ebben az esetben a vizeletáramlás gyenge, és fertőzések alakulhatnak ki. A legtöbb hólyagrendellenességet műtéttel gyógyítani lehet.
A húgycső lehet rendellenes vagy teljesen hiányozhat. Fiúkban a húgycső nyílása lehet rossz helyen, például a hímvessző alsó oldalán (hipospadiázis). A hímvesszőben a húgycső zárt vezeték helyett nyitott maradhat (epispadiázis). Mind fiúkban, mind lányokban a beszűkült húgycső akadályozhatja a vizelet elfolyá- sát. Sebészi beavatkozással lehet javaítani ezt a rendellenességet.
Interszex állapotok
Interszex állapot (hermafroditizmus) fordul elő, ha a gyermek olyan nemi szervekkel születik, amelyek sem férfi, sem női nemi szerveknek nem felelnek meg egyértelműen (átmeneti nemi szervek).
Annak a gyermeknek, akinek nemi szervei születéskor nem egyértelműen férfi vagy női jellegűek, belső nemi szervei (gonádok) lehetnek normálisak vagy kórosak. A valódi hermafroditáknak mind petefészek-, mind hereszövetük és mind férfi, mind női belső szaporító szervük van, ez a fejlődési rendellenesség azonban ritka. A legtöbb átmeneti nemi szervekkel rendelkező gyermek pszeudohermafrodita – azaz interszex külső nemi szerveik vannak, azonban vagy petefészkük vagy hereszövetük van (nem mindkettő egyidejűleg).
A női pszeudohermafrodita genetikailag általában nő (két X-kromoszómával), aki kis hímvesszőre emlékeztető nemi szervvel születik, belső nemi szervei azonban női jellegűek. A női pszeudohermafroditizmus akkor fordul elő, ha a születés előtt a magzat magas férfi nemi hormonszinttel találkozik. A magzat mellék
veséi általában megnagyobbodottak (adrenogenitális szindróma) és túlzott mennyiségű férfi nemi hormont termelnek, vagy hiányozhat egy a férfi hormonokat női hormonokká átalakító enzim. Néha a méhlepényen keresztül férfi nemi hormonok jutnak be az anya véréből a magzatba, például ha az anya progeszteront kapott a vetélés megelőzésére, vagy ha hormontermelő daganata van.
A férfi pszeudohermafrodita általában genetikailag férfi (egy X és egy Y kromoszómával), aki egészen kicsi hímvesszővel vagy anélkül születik. Szervezete nem termel elegendő férfi nemi hormont vagy a termelt hormonnal szemben nem érzékeny (androgén rezisztencia szindróma).
A gyermek nemének pontos meghatározása nagyon fontos és gyorsan el kell végezni. Máskülönben a szülők gyermekhez való kötődése bonyolultabb lesz és a gyermeknél nemi identitászavar alakulhat ki.A Az átmeneti nemi szervek műtétjét később, általában a serdülőkorhoz közel végzik el.
Kromoszóma-
rendellenességek
Az embereknek normálisan 23 pár kromoszómájuk van. A kromoszóma-rendellenesség érintheti a kromoszómák számát, bizonyos kromoszómák méretét és megjelenését vagy a kromoszómaszakaszok elrendeződését (egyik kromoszómából származó genetikai anyag másik kromoszómához kapcsolódik).
A magzatnál vagy az újszülöttnél kromoszóma-vizsgálat végezhető a következő körülmények fennállása esetén:
- a terhes nő 35 éves kor feletti;
- a magzatnak ultrahanggal észlelt anatómiai rendellenessége van;
- az újszülöttnek sok veleszületett fejlődési rendellenessége van, vagy mind férfi, mind női nemi szervei vannak.
A Down-szindróma (21-es triszómia, mongoloid idiotizmus) értelmi fogyatékossággal és testi rendellenességekkel járó kromoszóma-rendellenesség.
A számfeletti kromoszómát, amikor egy fajtából három van jelen, triszómiának nevezzük. A leggyakoribb
▲ lásd a 418. oldalt
1238
Gyermekegészségügyi kérdések
triszómia újszülöttekben a 2l-es triszómia, habár más triszómiák is előfordulnak.
A Down-szindrómás esetek kb. 95%-áért a 21-es triszómia a felelős. Más kromoszóma-rendellenességek felelősek a fennmaradó néhány százalékért. Down- szindróma 700 újszülöttből egynél fordul elő, azonban a szindróma megjelenésének kockázatát nagy mértékben befolyásolja az anya kora.A A Down-szindrómás csecsemők több mint 20%-ának édesanyja 35 év feletti, míg a gyermekek csupán 7-8%-a születik idősebb anyától. Az esetek egynegyedében-egyharmadában a 21-es számfeletti kromoszóma inkább apai, mint anyai eredetű.
Down-szindrómában mind a testi, mind az értelmi fejlődés elmaradott. A Down-szindrómás csecsemők általában csendesek, ritkán sírnak és izmaik kissé lazák. Az átlagos intelligencia hányados (IQ) Down- szindrómás gyermekekben kb. 50, szemben a normális 100-as IQ-val. Néhány Down-szindrómás gyermek 1Q- ja azonban 50 feletti.
A Down-szindrómás gyermekek feje kicsi. Az arc széles és lapos, ferde szemekkel és rövid orral. A nyelv nagy és gyakran kilóg a szájból. A fülek kicsik és a szokottnál alacsonyabban helyezkednek el. A kezek rövidek és szélesek, egy, a tenyeret keresztező redővel. Az ujjak rövidek, az ötödik ujj, amelynek gyakran három helyett kettő perce van, befelé hajlik. Az első és a második lábujj között rés látható. A Down-szindrómás gyermekek mintegy 35%-a szívhibával születik.
A Down-szindróma diagnózisát gyakran születés előtt fel lehet állítani, 35 év feletti terhes nőkben a szűrés általában ajánlott. Az anya vérében az alacsony alfa-fötoproteinszint a magzati Down-szindróma megnövekedett valószínűségét jelzi: ekkor az amniocen- tézissel vett magzatvíz-minta vizsgálatával megerősíthető a diagnózis.■ Ultrahangszűréssel az orvos gyakran meg tudja állapítani a magzat fejlődési rendellenességeit.
Születés után a Down-szindrómás csecsemők jellegzetes testi megjelenése felveti a betegség gyanúját. Az
orvos a diagnózist a csecsemő véréből vett minta 21-es triszómia irányában végzett vizsgálatával erősíti meg.
Down-szindrómás gyermekekben nagyobb valószínűséggel alakul ki szívbetegség és fehérvérűség (leukémia). Ezen betegségek megjelenése életkilátásaikat csökkenti, ha viszont ezek nincsenek jelen, a legtöbb Down-szindrómás gyermek megéri a felnőttkort. Sok Down-szindrómás személynél pajzsmirigy-betegségek alakulnak ki, amelyeket vérvizsgálatok nélkül nehéz kimutatni. Hajlamosak hallászavarok kialakulására a visszatérő fulfertőzések és az ehhez társuló középfülfolyadék pangás (otitisz szeroza) miatt, akárcsak látászavarokra a szaruhártya és a lencse elváltozásai következtében. Mind a hallás-, mind a látászavarokat lehet kezelni. Sok Down-szindrómás harmincas éveiben szellemi hanyatlás kezdődik, például memóriazavar, később intelligenciacsökkenés és személyiségváltozás. A halál általában korai, de néhány Down-szindrómás hosszú életű.
Kieséses (deléciós) szindrómák
Néhány csecsemőben hiányozhatnak kromoszómarészek. Példa erre a ritka cri du chat szindróma (macskanyávogás betegség, 5p-szindróma). Az ebben a szindrómában szenvedő csecsemőknek magas hangmagasságú, a kismacskák nyávogására nagyon hasonlító a sírásuk, mely a születés után azonnal hallható, néhány hétig tart és azután eltűnik. Ezek a csecsemők születéskor általában kissúlyúak, fejük kicsi, aszimmetrikus arccal és szájjal, amelyet nem tudnak rendesen becsukni. Egyes csecsemőknek kerek (holdvilág) arcuk van, szélesen ülő szemekkel. Az orr lehet széles, a fülek mélyen ülnek és rendellenes alakúak. A nyak lehet rövid. Az ujjak között bőrfelesleg található (úszóhártyás ujjak). Gyakoriak a szívhibák. A csecsemő izomzata gyakran petyhüdtnek tűnik. Az értelmi és a testi fejlődés nagymértékben visszamaradott. Ezen rendellenességek dacára sok macskanyávogási szindrómában szenvedő csecsemő megéri a felnőttkort.
Egy másik deléciós szindróma, a 4p-szindrómának elnevezett betegség, hasonló megjelenésű, de igen ritka előfordulású. Az értelmi fogyatékosság súlyos, számos testi rendellenesség fordulhat elő. Sok, ebben a szindrómában szenvedő gyermek csecsemőkorban meghal, az a viszonylag kevés, aki megéri húszas éveit, súlyosan mozgássérült, és magas a fertőzések és az epilepszia kialakulásának a kockázata.
A lásd az 1132. oldalon lévő táblázatot
■ lásd az 1134. oldalt
Veleszületett fejlődési rendellenességek
1239
| Triszómia betegségek | ||||
| Betegség | Előfordulási gyakoriság | Rendellenesség | Leírás | Kórjóslat |
| 21-es triszóma (Down- szindróma) | 700 újszülöttből 1 | Számfeletti 21-es kromoszóma | A testi és értelmi fejlődés elmaradása; számos testi rendellenesség | Általában az érintett emberek 30, 40 évig élnek |
| 18-as triszómia (Edwards- szindróma) | 3000 újszülöttből 1 | Számfeletti 18-as kromoszóma | Az arcot érintő rendellenességek kombinációja az arcnak elgyötört, beesett megjelenést ad. A fej kicsi, a fülek rosszul fejlődtek és alacsonyan ülnek. További lehetséges rendellenesség az ajak- és szájpadhasadék, hiányzó hüvelykujjak, dongalábak, úszóhártyás kezek, szívhibák és húgyivar- rendszeri rendellenességek | Több hónapos életkort meghaladó túlélés ritka, az értelmi fogyatékosság súlyos fokú |
| 13-as triszómia (Patau- szindróma) | 5000 újszülöttből 1 | Számfeletti 13-as kromoszóma | Gyakoriak a súlyos agy és szemrendellenességek. További fejlődési rendellenességek az ajak- és szájpadhasadék, szívhibák, húgyivar- rendszeri rendellenesség és rosszul fejlett fülek | Kevesebb mint 20%-uk él egy évnél tovább, az értelmi fogyatékosság súlyos fokú |
A Turner-szindróma (gonadális diszgenezis) lányokat érintő betegség: a két X-kromoszóma egyike részben vagy teljesen hiányzik.
Turner-szindróma kb. 3000 leány újszülöttből egynél fordul elő. Sok Tumer-szindrómás újszülött kézháta és lábfeje duzzadt (limfödéma). A duzzadás és a laza bőrredők gyakran szemmel láthatóak a nyak hátsó részén.
A Tumer-szindrómás nők vagy lányok alacsonyak, nyaki bőrredőjük van (széles bőrfüggelék a nyak és a vállak között), hajvonaluk mélyen húzódik hátul a nyakon. Lógó szemhéjuk, széles mellkasuk tág bordaközökkel és a bőrükön sok, sötét anyajegyük van. A negyedik kéz- és lábujj rövid, a körmök rosszul fejlettek. Az ilyen betegek nem menstruálnak (amenorrea), a mellek, a hüvely és a szeméremajkak éretlenek maradnak. A petefészkek általában nem tartalmaznak fejlődő petét. Az aorta alsó része beszűkülhet (koarktáció aorté), ez magas vérnyomást okozhat. A
Gyakoriak a veserendellenességek és a kisfokú érburjánzások (hemangioma). Időnként a rendellenes erek vérzést okoznak a belekben. Sok Tumer-szindrómás lánynak nehézségei vannak a térbeli viszonyok megítélésében. Bizonyos teljesítmény-vizsgálatokban és matematikában általában rosszul teljesítenek, még ha a verbális intelligencia vizsgálatokon átlagos vagy közel átlagos eredményt érnek is el. Ritka esetben értelmi fogyatékosság fordul elő.
Azt az állapotot, melyben egy lánynak három X- kromoszómája van, hármas X-szindrómának nevezzük. Minden ezerből kb. egy, látszólag egészséges le-
▲ lásd az 1228. oldalt
1240
Gyermekegészségügyi kérdések
ánycsecsemönél fordul elő ez a rendellenesség. A három X-kromoszómával rendelkező lányok intelligenciája nagy valószínűséggel alacsonyabb, mint egészséges fiú- és leánytestvéreiké. A betegség időnként meddőséget okoz, habár néhány hármas X-szindrómás nőnek normál kromoszóma-készletű, testileg egészséges gyermeke született.
Ritka az olyan csecsemő, akinek 4 vagy esetleg 5 X- kromoszómája van. Az értelmi fogyatékosság és a testi rendellenességek kialakulásának esélye a szám feletti kromoszómák számával emelkedik, különösen 4 vagy még nagyobb szám esetén.
A Klinefelter-szindrómában szenvedő fiúgyermekek számfeletti X-kromoszómával születnek. Ez a viszonylag gyakori kromoszóma-rendellenesség (XXY) 700 fiú újszülöttből kb. egyet érint.
A testi jellemzőik igen változatosak, a legtöbb Klinefelter-szindrómás fiú magas, egyébként azonban normális megjelenésű. Az intelligenciájuk átlagos, sokuknak azonban lehet beszéd- és olvasási zavara. A beszéd- és nyelvterápia általában hasznos, és végső soron az iskolában jól teljesítenek. A serdülőkor rendes időben jelentkezik, de a herék kicsik maradnak. Az érintett fiúk általában meddők. Az arcszőrzet növekedése gyakran gyér és a mellek kicsit megnőhetnek. Egyes betegek jól reagálnak férfi hormonpótló kezelésre, fokozódik a csontsűrűségük, és megjelenésük férfiasabb lesz.
Az XYY-szindrómás fiúcsecsemők számfeletti Y- kromoszómával születnek. Ezek a fiúk általában magasak és beszédnehézségeik vannak. Az XYY-szindró- máról régebben azt gondolták, hogy agresszív és erőszakos bűnöző viselkedésre hajlamosít, ez az elmélet azonban nem bizonyított.
Az értelmi fogyatékosság A gyakrabban érinti a fiúkat, mint a lányokat, részben azért mert az X-kromoszóma értelmi fogyatékosságért (X-hez kötött) felelős recesszív gént hordozhat, amit lányokban általában ellensúlyoz a másik X-kromoszómán elhelyezkedő egészséges gén. A betegséget, amelyben ilyen recesszív gén van jelen, törékeny X-szindrómának (fragilis X-szindróma) nevezik. Az értelmi fogyatékosság leggyakrabban diagnosztizált oka a Down-szindróma után a törékeny X-szindróma, amelyben az X-kromoszóma rendellenes.
A törékeny X-szindróma tünetei: értelmi fogyatékosság, nagy, kiugró fülek, erőteljes áll és homlok, továbbá a nagy herék (csak serdülőkor után jelennek meg). Különös módon néhány, a szindrómában szenvedő fiú szellemi képessége normális, viszont néhány, a recesszív gént csak hordozó leány, külsőleg normális megjelenése ellenére, értelmi fogyatékos. A törékeny X-kromoszóma jelenlétét vizsgálatokkal már születés előtti ki lehet mutatni, azt azonban nem lehet meghatározni, vajon fog-e értelmi fogyatékosságot okozni.

Az értelmi fogyatékosság születéstől vagy korai csecsemőkortól fennálló átlag alatti intellektuális képesség.
Értelmi fogyatékos embereknek az átlagosnál alacsonyabb az intellektuális fejlettségük, tanulási és szociális beilleszkedési nehézségeik vannak. A teljes népesség kb. 3%-a értelmi fogyatékos.
Az intelligenciát öröklődő és környezeti tényezők határozzák meg. Az értelmi fogyatékosság oka a legtöbb esetben ismeretlen. Néhány körülmény azonban a nő terhessége során okként szerepelhet vagy közreműködhet a gyermek értelmi fogyatékosságának kialakulásában. A gyakoribb okok közé tartozik bizonyos gyógyszerek használata, túlzott mennyiségű alkohol fogyasztása, sugárkezelés, nem megfelelő táplálkozás és bizonyos vírusos fertőzések, például a rubeola. Kromoszóma-rendellenességek, így a Down-
▲ lásd alább
Értelmi fogyetékosság
1241
Az értelmi fogyatékosság fokozatai
| Szint | IQ érték | Kisgyermekkori képességek (Születéstől 5 éves korig) | Iskoláskori képességek (6-20 éves korig) | Felnőttkori képességek (21 éves és idősebb) |
| Enyhe | 52-68 | Ki tud alakítani szociális . és kommunikációs jártasságot; az izomkoordináció kis mértékben károsodott; gyakran nem diagnosztizálják csak a későbbi életkorban. | A késői tizenéves korra a hatodik szintig tud tanulni; társadalmi szokások elfogadására rávehető, iskolázható. | Általában az önellátáshoz elég szociális és szakmai jártasságot ér el, azonban szüksége lehet vezetésre és támogatásra szokatlan szociális és gazdasági nehézségek idején. |
| Közepes | 36-51 | Tud beszélni és megtanul kommunikálni; a szociális jártasság nem megfelelő; az izomkoordináció tűrhető; az önsegítő gyakorlatokból profitál. | Képes megszerezni néhány szociális és foglal kozási jártasságot; az iskolai munka 2. szintjén túl a továbbjutás valószínűtlen; megtanulhat utazni egyedül a megszokott helyeken. | Elérhet önellátást, szakképzetlen vagy félig szakképzett munkát védett körülmények között; felügyeletet és vezetést igényel enyhe szociális vagy gazdasági nehézség idején. |
| Súlyos | 20-35 | Néhány szót tud mondani; néhány önellátó tevékenységet meg tud tanulni; gyenge vagy egyáltalán nincs kifejezőképessége; az izomkoordináció rossz. | Képes beszélni vagy elsajátítani a kommunikációt; egyszerű egészségügyi szokásokat meg tud tanulni; hasznára válnak a viselkedési gyakorlatok | Teljes felügyelet alatt részben közreműködhet az önellátásában; kialakíthat néhány hasznos önvédő képességet ellenőrzött környezetben. |
| Igen súlyos | 19 vagy alatt | Kifejezetten fogyatékos; kevés izomkoordináció; növéri ellátást igényelhet. | Kisfokú izomkoordináció; a járás és a beszéd nem valószínű. | Kisfokú izomkoordináció és beszéd; nagyon korlátozott önellátást érhet el; növéri gondozást igényel. |
| Átvéve Kenny TJ, Clemmens RL: Mentái retardation, | in Primary Pediatríc Care, szerk. | : RA Hoekelman. St. Louis, | ||
C.V. Mosby Company, 1997, p. 410; engedéllyel felhasználva.
szindrómaA szintén gyakori oka az értelmi fogyatékosságnak. Számos öröklődő betegség is okozhat értelmi fogyatékosságot. Egyes betegségek, például a fenil- ketonuriaB és a kreténizmus* (alacsony pajzsmirigy- hormon-szint) még az értelmi fogyatékosság kialakulása előtt kezelhetők. Koraszüléssel, szülés közbeni fejsérüléssel vagy szülés alatti nagyon alacsony oxigénszinttel társuló problémák is okozhatnak értelmi fogyatékosságot.
Ha az értelmi fogyatékosság kialakult, általában már visszafordíthatatlan. Az értelmi fogyatékosság korai
diagnosztizálása gyógyító nevelést és hosszú távú tervezést tesz lehetővé.
Az átlag alatti intelligenciát standardizált intelligencia tesztekkel lehet felismerni és mérni. Ezek a tesztek valamelyest megtévesztő eredményt adhatnak, azon-
▲ lásd az 1237. oldalt
■ lásd az 1293. oldalt
★ lásd az 1296. oldalt
1242
Gyermekegészségügyi kérdések
bán meglehetősen pontosan jósolják meg az intellektuális teljesítményt, különösen idősebb gyermekekben.
A 69 és 84 közötti IQ-val rendelkező gyermekeknek tanulási nehézségeik vannak, de nem értelmi fogyatékosok. Ritkán ismerik fel iskolakezdés előtt, csak amikor a nevelési, ritkán a magatartási problémák nyilvánvalóvá válnak. Különleges nevelési segítséggel általában sikerülhet nekik az iskolát elvégezni és rendes életet élhetnek.
Minden értelmi fogyatékos gyermeken segít a nevelés. Az enyhén fogyatékos gyermekek (IQ 52-68) negyed-hatod fokú olvasási jártasságot érhetnek el. Olvasási nehézségeik vannak, a legtöbb enyhén értelmi fogyatékos gyermek azonban meg tudja tanulni a mindennapi élethez szükséges alapokat. Szükségük van felügyeletre, támogatásra, speciális nevelésre és gyakorlati foglalkozásokra. Később védettebb életre és állásra lehet szükségük. Általában nincs nyilvánvaló testi rendellenességük, az enyhén fogyatékosoknak azonban lehet epilepsziájuk.
Az enyhén fogyatékosok gyakran éretlenek és naivak, szociális kapcsolataik fejletlenek. A gondolkodásuk konkrét és gyakran képtelenek általánosítani. Nehézségeik vannak új szituációkhoz történő alkalmazkodásban, gyenge az ítélőképességük, hiszékenyek, és az előrelátási képességük hiányzik. Általában nem követnek el súlyos szabálysértést, az enyhén fogyatékosok azonban általában valamilyen csoport tagjaként váratlan bűncselekményeket követhetnek el a csoporton belüli egyenrangúság elérése céljából.
A közepesen fogyatékos gyermekek (IQ 36 és 51 között) szemmel láthatólag lassabban tanulnak meg beszélni, és nehézségeik vannak bizonyos fejlődési fokozatok elérésében, például a fölülés és a beszéd elsajátításaiban. Megfelelő foglalkozásokkal és segítséggel az enyhén és közepes fokban fogyatékos felnőttek a közösségen belül a függetlenség különböző szintjein tudnak élni. Egyesek kis segítséggel is helyt tudnak állni egy védettebb környezetben, míg másoknak szorosabb felügyeletre van szükségük.
Súlyosan fogyatékos gyermekek (IQ 20 ás 35 között) képezhetősége rosszabb, mint a közepesen fogyatékosoké. Az igen súlyosan fogyatékosok (IQ 19 vagy ez alatt) általában nem tudnak megtanulni járni, beszélni és alig értenek meg valamit.
▲ lásd az 1135. oldalon lévő ábrát
■ lásd az 1134. oldalt
Az értelmi fogyatékos gyermekek várható élettartama rövidebb lehet a kiváltó októl és annak súlyosságától függően. Általánosságban elmondható, hogy minél súlyosabb a fogyatékosság, annál rövidebb a várható életkor.
A fogyatékos gyermek szüleinek a genetikai tanácsadás új ismereteket és a fogyatékosság okának megértését nyújtja. A tanácsadás segít megbecsülni egy következő értelmi fogyatékos gyermek születésének esélyét. A magzatvízvétel és a korionboholy-mintavétel olyan diagnosztikus vizsgálatok, amelyek számos rendellenesség, például a magzat genetikai rendellenességei, gerincvelő- és agyrendellenességA kimutatására alkalmasak. Magzatvízvétel és a korionboholy- mintavétel tanácsolható minden 35 év feletti terhes nőnek, mert esetükben a leendő gyermeknél nagyobb a Down-szindróma előfordulásának valószínűsége. Ultrahangvizsgálattal is megállapíthatók a magzat agyi rendellenességei. A Down-szindróma és a nyitott gerinc szűrésére az anyai vér szérum alfa-fötoprotein szintje is meghatározható.■ Az értelmi fogyatékosság születés előtti diagnózisa a terhesség megszakításának és a későbbi családtervezés lehetőségét nyújtja a szülőknek. A rubeola elleni védőoltás drámaian csökkentette az értelmi fogyatékosság egyik okának tartott rózsahimlő előfordulását.
A gyermeket az alapellátásban kezelő orvos számos szakemberrel konzultálva, a fogyatékos gyermek számára átfogó, személyre szabott programot dolgoz ki. Megkésett fejlődésű gyermeknél el kell kezdeni a korai cselekvési programot, amint az értelmi fogyatékosság diagnózisának gyanúja felmerül. A család lelki támogatása szerves alkotórésze a programnak. A fogyatékos gyermek általában jobban él otthon vagy közösség központú otthonban és ha lehet, járjon normál óvodába vagy iskolaelőkészítőbe.
A szociális alkalmazkodóképesség foka ugyanolyan fontos, mint az IQ, annak meghatározásában, vajon a fogyatékosság mennyire lesz korlátozó tényező. Az IQ és a szociális alkalmazkodás az IQ skála alsó végén helyet foglaló gyermekek komoly problémája. Magasabb IQ pontértékkel rendelkező gyermekeknek egyéb tényezők – mint testi fogyatékosság, személyiségzavarok, értelemzavarok és szociális beilleszkedés – határozhatják meg, milyen mértékű gondozásra van szükségük.
Beteg gyermek a családban
1243
Ritkán ajánlott a gyermek elhelyezése bentlakásos otthonban és az ilyen döntés alapos megbeszélést kíván a szülők és az orvos között. Habár az értelmi fogyatékos gyermek otthoni ápolása a családon belül feszültségeket okozhat, azonban ritkán ez az egyetlen oka a család széthúzásának. A családnak szüksége van lelki támogatásra, valamint a nappali gondozás terheiben is
segítséget igényelhetnek. Segítséget nyújthatnak a nappali gondozó központok, a házi ápolók, a házvezetőnők, a gyermekgondozók és átmenetileg a nevelőotthonok. Értelmi fogyatékos felnőtteknek hosszú távú bennlakást tesznek lehetővé speciális társas házak, szállók vagy ápolási otthonok.

Minden beteg gyermeket gondozó személy – család, barát, orvos, nővér és más gondozó – rendkívüli igénybevételnek van kitéve. Egy másik ember betegségének megélése mindig fájdalmas, ugyanezt azonban gyermekben látni különösen nyugtalanító és aggodalomhoz, szorongáshoz, bűntudathoz, haraghoz és nehezteléshez vezet.
Erős lelki kötődés kezd kialakulni a szülők és gyermekük között a születés utáni első órákban és napokban. A kötődést befolyásolják a szülők gyermekkori élményei, a gyermeknevelés irányában elfoglalt szociális és kulturális álláspontjuk, személyiségük és szülői mivoltukkal kapcsolatos vágyaik és lelki felkészültségük. A kötődés biztosítja, hogy a gyermek megfelelő támogatást kapjon szüleitől az egészséges testi és lelki fejlődés során.
Az újszülött betegsége vagy koraszülés esetén a kötődés jóval bonyolultabbá válik, különösen ha az újszülöttnek intenzív osztályon kell maradnia. A szülőknek el kell szakadniuk a babától napokra vagy hetekre és ez alatt az idő alatt nincs lehetőség a megfelelő kapcsolat kialakulására. A szülőknek és a közeli hozzátartozóknak ezért a születés után amint lehet, gyakran kell látogatniuk a gyermeket. Alapos kézmosást követően és kórházi köpenyt felvéve meg kell érinteniük a babát és kézbe kell venniük, amennyire a baba állapota ezt lehetővé teszi. Egyetlen újszülött, még lélegeztető géppel lélegeztetett, sem túl beteg ahhoz, hogy ne látogathassák és ne érinthessék meg. A kötődés megerősödik, ha a szülőknek módjukban áll etetni, fürdetni és tisztába tenni a babájukat és ha az anyának van teje, anyatej
jel kell ellátni, még ha először csak szondán át etethető is a kicsi.
Ha az újszülöttnek veleszületett fejlődési rendellenessége van, az orvos megbeszéli mindkét szülővel a baba állapotát, a lehetséges kezelést és a valószínű prognózist. A születés után, amint lehet, mindkét szülőnek együtt kell látnia a babát, tekintet nélkül annak egészségi állapotára.
Ha az újszülött meghal és a szülők nem látták vagy érintették, úgy érezhetik mintha nem lett volna soha gyermekük. Az üresség érzése igen erős lehet. Egyik vagy mindkét szülő elhúzódó és mély depresszióba eshet, mert nehéz elsiratni a csecsemőt, akit sohasem láttak és a gyászuk így befejezetlen marad. A szülőknek, akik nem láthatták vagy érinthették babájukat amíg élt, általában hasznukra válik ezt megtenni legalább a baba halála után, még ha az élmény nagyon fájdalmas is. A szülők számára segítség, ha kérdéseket tehetnek fel, ha az orvos elmagyarázza a baba betegségét és a kapott kezelést. Azoknak, akik elvesztik gyermeküket, gyakran bűntudatuk van, amely általában nem indokolt és ezt meg kell beszélni.
A szülők túl nagy vagy szokatlanul elhúzódó szomorúsága esetén a pszichológiai tanácsadás sokat segíthet. Ha öröklődő tényezők játszanak szerepet az eseményekben, a genetikai tanácsadás segíthet a szülőknek megtudni leendő gyermekeik betegségének kockázatát.
A gyermekkori krónikus betegségek közé tartoznak többek között az asztma, a központi idegrendszeri bénulás, a cisztás fibrózis, a szívhibák, a cukorbetegség,
1244
Gyermekegészségügyi kérdések
a nyitott gerinc, a gyulladásos bélbetegségek, a veseelégtelenség, az epilepszia, a rosszindulatú megbetegedések, a fiatalkori ízületi gyulladás, a vérzékenység, a sarlósejtes vérszegénység és az értelmi fogyatékosság. Habár ezek önmagukban ritkák, összességükben a gyermekek 10-20%-át érintik.
A betegségek hatása a gyermekekre
A fenti betegségek tünetei és súlyossága közötti különbségek ellenére a krónikus betegségben szenvedő gyermekeknek lehet néhány hasonló élményük: » fájdalom és kellemetlenség érzése;
- gátolt növekedés és fejlődés;
- rendszeres orvosi és kórházi ellenőrzés;
- naponta ismétlődő orvosi ellátás szükségessége (néha fájdalmas és kellemetlen kezelésekkel);
- kevesebb lehetőség a játékra a többi gyermekkel.
A testi különbségek miatt a kortársak kiközösíthetik a beteg gyermeket. A rokkantság meggátolhatja a gyermeket céljainak elérésében. Rokkant, felnőtt mintaképek hiánya (mint pl. televízió sztár) nehezebbé teszi, hogy kialakuljon a rokkant gyermek énazonossága.
A betegségek hatása a családra
A család számára a gyermek krónikus betegsége fájdalmas csalódáshoz vezethet a gyermekről alkotott álmaikkal szemben. A beteg gyermekkel töltött idő megfosztja a testvéreket a szüleikkel töltött időtől. További problémák a nagyobb költségek, a nehézkesen működő egészségügyi rendszer, az elvesztett lehetőségek (például ha a szülő nem tud visszamenni dolgozni) és a társadalmi elszigetelődés. Ezek a gondok feszültségekhez vezetnek, amelyek még kitaszítottabbá teszik a szülőket, különösen ha egyéb problémáik is vannak, például anyagi nehézségek. A gyermeket elcsúfító állapotok, mint például ajakhasadék vagy vízfejűség (olyan betegség, amelynek során folyadék halmozódik fel az agyban, ami az agyszövet összenyomódását és a fej megnagyobbodását okozza) zavarhatják a kapcsolatot a gyermek és a család között.
A szülőket elszomorítja a tudat, hogy gyermekük beteg vagy fogyatékos. Döbbenetét, megtagadást, haragot és szomorúságot érezhetnek, bűntudatuk lehet, depresszióssá és szorongóvá válhatnak. Ezek a reakciók a gyermek fejlődése során bármikor előfordulhatnak, a szülők különbözőképpen reagálnak, amely feszültebbé teheti köztük a kommunikációt. A gyermek iránti rokonszenv és a családra nehezedő követelmények a fegyelmezés következetlenségéhez és magatartási problémákhoz vezethetnek. Az egyik szülő túlzottan belebonyolódhat a gyermekkel való kapcsolatba és ez megzavarja a megszokott családi kapcsolatokat. A dolgozó szülő, aki nem tudja gyermekét az orvosi vizs
gálatokra kísérni, esetleg úgy érzi, hogy eltávolodott a gyermektől.
A betegségek hatása a közösségre
A gyermek szomszédságában és közösségében élő emberek esetleg nem értik meg a rokkantság és az ezzel járó gondozás nehézségeit. A társadalombiztosítók és alapítványok gondozási és iskolázási segítsége néha következetlen és elégtelen, továbbá hiányozhatnak bizonyos szolgáltatások, mint például a járdáknál kiépített feljárók. Elégtelen lehet a kommunikáció és az ösz- szehangoltság az orvosi szakma, a szülők és az egészségügyi ellátók ügyintézői között.
A problémák többségénél a megoldást gyakran nehéz megtalálni, különösen azért, mert az egészségügyi rendszer mára túlzottan tagolttá vált. Ideális helyzetben egy ember, általában a háziorvos vagy a gyermekorvos szervezi az ellátást és tervezi a kezelési programot.
A betegség ellátásának irányítása a következőket foglalja magába:
- A gyermek és a család orvosi, nevelési, szociális és pszichológiai igényeinek felmérése.
- Az orvosi és nem orvosi szolgáltatások megszervezése, minden résztvevő szerepének egyértelmű meghatározása.
- A szolgáltatások és a szolgáltatók összehangolása.
- A gyermek és a család ellenőrzése, a szolgáltatások és szolgáltatók szükség szerinti eligazítása.
- A gyermek számára megfelelő közösségek kialakítása, foglalkozások biztosítása, hogy segítsék a hatékonyabb beilleszkedését a saját korosztályába és a felnőttek közé.
- A családnak megfelelő tanácsadás, nevelés, támogató-rendszer, iskolák és pihenés biztosítása, hogy alkalmanként kikapcsolódjanak a gyermek ellátása miatt rájuk nehezedő felelősségből.
Mivel az ellátás ritkán tökéletes, a szülőknek alaposan tisztában kell lenniük gyermekük betegségével, szakkönyvek és az orvossal és más gondozókkal folytatott beszélgetések segítségével. Hatékony lehet orvosok, szociális gondozók, tanárok és mások közötti együttműködés – hogy segítsék a gyermek támogatására és fejlődésére szakosodott csoport munkáját. Szükség esetén a családnak keresnie kell családi és pénzügyi tanácsadó támogatását. Ezek mellett a legtöbb országban léteznek szülőtámogató csoportok, melyek lehetővé teszik a találkozást olyan családokkal, akik már szembenéztek a különleges betegségből vagy fogyatékosságból adódó hasonló problémákkal, erről készségesen beszélnek velük és támogatják az új szülőket.
1245
gyermekekben
Fiatal gyermekekben a fejlődési problémák, többek között a következők: növekedési eltérések, magatartászavarok, táplálkozási nehézségek, alvászavarok, a szobatisztasággal kapcsolatos problémák, szorongások, fokozott aktivitás, figyelemzavarok és tanulási nehézségek.
A növekedési zavar elsősorban a testi növekedés elmaradására (méret) utal, a fejlődés (érés) is késhet, egyrészt elégtelen testi növekedés, másrészt a növekedés elmaradása által okozott problémák következtében.
A növekedési elmaradás általában fiatal, különösen 2 éves kor alatti gyermekekre vonatkozik. A nem megfelelően növekedő gyermek rendes növekedéséhez és fejlődéséhez szükséges tápanyagellátása nem kielégítő. A gyermeknek lehet valamilyen szervi alapbetegsége, amely befolyásolja az evést, a felszívódást, a lebontást vagy a tápanyagok tárolását. Esetleg szerepet játszhatnak lelki, szociális és gazdasági tényezők is. Lehet a gyermek rossz étvágya vagy előfordul, hogy nem kap elegendő táplálékot. A rossz étvágyat okozhatja depresszió. Depresszió a következménye annak, hogy a gyermek nem jut elegendő környezeti ingerhez, mint ahogy ez előfordul inkubátorban elkülönített csecsemőnél vagy annál a gyermeknél, aki szüleitől vagy más gondozóitól nem kap megfelelő figyelmet.
Csecsemők és fiatalabb gyermekek hosszát és súlyát minden ellenőrző vizsgálaton megmérik. Az orvos ezeket a mérési eredményeket összehasonlítja az előzőleg mért értékekkel és az egészségesekre jellemző standard súly-hossz görbékkel. A Megfelelő növekedési ütem esetén a gyermek egészséges lehet alacsony termete, kis súlya ellenére is.
Annak tisztázása céljából, hogy a gyermek miért kicsi, az orvos megvizsgálja és a szülőket részletesen kikérdezi etetési szokásaikról, szociális problémáikról és a gyermek betegségeiről vagy azokról, amelyek a családban előfordulnak. Rutin vizsgálatokat, például teljes vérképvizsgálatot végezhet. Szélesebb körű vizsgálatokat csak akkor végeznek, ha az orvos valamilyen betegséget gyanít.
A gyermek növekedési elmaradásáért feltételezhetően felelős betegségeket kezelik. A növekedési rendellenességet okozó adott betegségtől vagy környezeti ártalomtól függ, hogy mennyire reagál jól a kezelésre a gyermek. Ha nem eszik megfelelő mennyiségű ételt, az orvos foglalkozik a lehetséges pszichológiai, szociális és anyagi okokkal is a testi tényezőkön kívül. Alkalmanként, különösen azokban az esetekben, amikor nem találnak alapvető okot a tünetek hátterében, szükség lehet gyermekvédelmi beavatkozására, esetleg a szülők vagy a gondozók pszichológiai vagy pszichiátriai kezelésére. Ritka esetekben ajánlatos lehet a gyermek nevelőotthoni elhelyezése.
Azok a gyermekek, akik különösen az első életév során – amely fontos időszak az agy fejlődése szempontjából – növekedésükben elmaradnak, sohasem fogják kortársaikat fejlődésben és szociálisan utolérni, habár testi fejlettségük javulhat. A fejlődési vagy szociális és érzelmi problémák fajtája és jelentősége gyermekenként változik. A gyermekek kb. egyharmadának szellemi fejlődése, különösen verbális képessége a normális szint alatt marad. A gyermekek kb. felének tartóssá válnak szociális és érzelmi vagy étkezési problémái, így válogatósak vagy lassú evők lesznek.
A magatartászavarok a magatartás olyan súlyos problémái, amelyek a gyermek és mások közötti normális kapcsolatokat jényegetik.
Magatartászavarokat okozhat a gyermek környezete, egészsége, öröklött vérmérséklete vagy fejlődési zavara. A szülők, a tanárok és a gondozók közötti rossz kapcsolat is lehet gyökere a magatartászavaroknak.
A magatartászavarok diagnózisához az orvos vagy a terapeuta elbeszélget a szülőkkel, és egy átlagos napra vonatkozóan a gyermek tevékenységeitől teljes időrendi leírást kér. A megbeszélések a probléma magatartászavarrá válásának körülményeire és a magatartás részleteire összpontosítanak. Az orvos megfigyeli, hogy a gyermek és a szülők milyen hatással vannak egymásra.
▲ lásd az 1196. és 1197. oldalon lévő ábrát
1246
Gyermekegészségügyi kérdések
A magatartászavarok az idő előrehaladásával romolhatnak, a korai kezelés segíthet megelőzni ezt a folyamatot. A szülők és a gyermek közötti jobb és élménytelibb kapcsolat növeli mind a szülők, mind a gyermek önbecsülését. A kölcsönhatás javulása segíthet megtörni a negatív magatartást kiváltó negatív válaszok ördögi körét.
A GYERMEK-SZÜLŐ KAPCSOLAT ZAVARAI
A gyermek-szülő kapcsolat zavarai a gyermekek és szüleik közötti viszony nehézségei.
A kapcsolat zavarai már az első élethónapokban kezdődhetnek. Az anya és a baba közötti viszony feszült lehet nehéz terhesség vagy szülés következményeként. Szülés utáni depresszió vagy az apa, a rokonok vagy a barátok támogatásának hiánya szintén feszültté teheti az anya és gyermeke közötti kapcsolatot. A feszültség miatt a baba etetési és alvási rendje kiszámíthatatlan lesz. A legtöbb baba 2-3 hónapos koráig nem alussza át az éjszakát. Ez idő alatt a legtöbb babának gyakori, hosszan tartó, kifejezett sírással járó időszakai vannak. A szülők kimerültsége, ellenségeskedése, bűnösségérzése keveredhet azzal a kétségbeeséssel, amit a baba-szülő kapcsolat megromlása vált ki. A rossz viszony lassíthatja a gyermek értelmi és szociális fejlődését és növekedési elmaradást okozhat. A
A szülőknek a helytálláshoz a csecsemő fejlődésével kapcsolatos információkat és segítő ötleteket lehet nyújtani. A körzeti gyermekorvos is képes megítélni és a szülőkkel megbeszélni a baba vérmérsékletét. Ez segíti a szülőket abban, hogy reményteljesebben, a valóságnak megfelelően lássák saját helyzetüket, továbbá annak a felismerésében, hogy a bűnösségérzés és az összeütközések a korai gyermekneveléssel együttjáró érzelmek. Ezek az ismeretek lehetővé teszik a szülőknek saját érzéseik elfogadását és új, egészséges kapcsolat kialakítását.
Szeparációs szorongás
Szeparációs szorongás akkor fordul elő, amikor a szülő egyedül hagyja gyermekét.
A gyermek sírni kezd, amikor az anya elhagyja a szobát vagy amikor idegen közeledik a gyermekhez, ezek a fejlődés szokásos lépései, kb. 8 hónapos korban
▲ lásd az 1245. oldalt
kezdődik és 18-24 hónapos korig tart. Ennek a magatartásnak a hevessége gyermekenként változik, néhány, különösen az első gyermekes szülő azonban azt gondolja, hogy a szeparációs szorongás érzelmi probléma és gyermekük túlzott védelmezésével és az elszigetelés vagy az új helyzetek kerülésével akarják óvni őt. Ez a szülői magatartás azonban problémához vezet a gyermek szellemi érésében és fejlődésében. Az apák a szeparációs szorongást a gyermek elkényeztetésének jeleként értelmezik, és bírálják az anyát vagy a gyermek magatartását próbálják megváltoztatni szidással és büntetéssel.
Az orvos és az ápolónő meg tudja nyugtatni a szülőket, hogy a gyermek magatartása normális és megbeszélik a probléma kezelésének lehetőségeit. A szülőknek azt tanácsolják, hogy kevésbé legyenek védelme- zőek és korlátozóak, hogy így ne akadályozzák a gyermek rendes fejlődését.
Fegyelemzavarok
fegyelemzavarok a fegyelmezés hatástalansága esetén megfigyelhető helytelen viselkedést jelölik.
A fegyelmezés a kívánt magatartás elérése jutalmazással és büntetéssel. A gyermek magatartásának irányítására tett erőfeszítések szidással és testi fenyítéssel, például elfenekeléssel, ha mértékkel történik, eredményesek. Hatástalanná válnak azonban, ha túl gyakran alkalmazzák. A szidás és az elfenekelés szintén csökkentheti a gyermek biztonságérzését és önérzetét. A megfelelő fegyelmezés hiánya a gyermek szociálisan elfogadhatatlan magatartásához vezethet. A fenyegetés, hogy a szülő elhagyja vagy elküldi gyermekét, pszichológiailag káros lehet.
A dicséret és ajutalom megerősíti a jó magatartást. Rossz viselkedéskor a time-out (rövid szünet) módszer hasznos. Az eljáráshoz szükség van egy kis méretű, hordozható órára és egy székre. A széket egy zavaró körülményektől, például tévétől, játékoktól mentes helyre teszik. A széket nem szabad a gyermek hálószobájába és sötét vagy ijesztő helyre tenni. A time-out módszer a gyermek számára tanulási folyamat. Mindössze egy vagy csak néhány nem megfelelő magatartási forma befolyásolására érdemes használni.
A legtöbb gyermek a figyelemfelhívó rossz magatartást választja inkább, semhogy ne figyeljenek rájuk, ezért a szülőknek minden nap időt kell szakítaniuk arra, hogy gyermekükkel kellemes együttlétet biztosíthassanak, amely során lehetőség nyílik a jó magatartás jutalmazására is.
A fejlődés zavarai fiatal gyermekekben
1247
Ördögi kör séma
Az ördögi kör séma a gyermek negatív (csintalan) magatartására adott negatív válasz (düh) a szülőtől vagy a gondozótól, amit a gyermek további negatív viselkedése, illetve a szülők további negatív reakciója követ.
Az ördögi kör általában akkor kezdődik, amikor a gyermek agresszív és ellenálló. A szülők vagy a gondozók szidással, ordítással és elfenekeléssel válaszolnak. A szülők ellenszegülhetnek a kétéves gyermek jellegzetesen negatív hozzáállásának, illetve a négyévesek visszabeszélésének, vagy megpróbálkozhatnak együttműködni a születése óta temperamentumos gyermekkel. Ezek a gyermekek feszültségre vagy érzelmi terhelésre sírás helyett gyakran inkább makacssággal, feleseléssel, agresszivitással és indulatkitöréssel reagálnak.
Szintén ördögi körök alakulhatnak ki, ha szülők a félénk, ragaszkodó és könnyen befolyásolható gyermeket túlzásba vitt féltéssel, illetve engedékenységgel óvják. A szülők a gyermeket általában valamely vélt betegség miatt viszik orvoshoz, amelyről kiderül, hogy magatartászavarokkal áll összefüggésben. Az átlagos naphoz hozzátartoznak a konfliktusok étkezési időben és amikor a szülőknek egyedül kell hagyniuk gyermeküket, így például délutáni vagy esti lefektetéskor. A szülők hajlamosak a gyermek azon feladatait, melyeket önállóan végre tudna hajtani, így például az öltözködést és az étkezést, helyettük elvégezni. A szülők gyakran tévesen feltételezik, hogy a gyermeknek árthat a fegyelmezés.
Az ördögi kört meg lehet szakítani, ha a szülők megtanulják a mások személyi jogait nem érintő rossz magatartás, így például dühroham vagy étkezés elutasításának figyelmen kívül hagyását. A figyelmen kívül nem hagyható magatartás esetén elterelési vagy timeout módszert lehet megpróbálni. A szülők csökkenteni tudják a súrlódást és jó magatartásra buzdíthatnak a gyermek megfelelő dicsérésével. Ezeken kívül a szülőknek és a gyermeknek naponta legalább 15-20 percet kell együtt tölteniük kölcsönösen örömet okozó tevékenységgel.
Ha ezek az előírások a magatartás ördögi kör jellegét 3 4 hónapon belül nem szakítják meg, a gyermeket pszichológushoz vagy pszichiáterhez kell vinni.
Egy és nyolcéves kor között az étvágy rendszerint csökken, a növekedési ütem csökkenésének következtében. Táplálkozási zavarok alakulhatnak ki, ha a szü-
Time-out módszer (elkülönítési technika)
- A gyermek olyan rosszaságot követ el, ami egy korábbi megegyezés szerint elkülönítéssel végződik (a gyermek büntetést kap).
- A rossz magatartást röviden elmagyarázzák a gyermeknek. A gyermeket azután nyugodt hangon felszólítják, hogy üljön le a büntető székbe vagy ha szükséges, odavezetik.
- Amikor a gyermek a székben ül, beállítják az órát: ahány éves a gyermek, annyi percet kell, hogy a székben töltsön, de maximum 5 percet.
- Ha a gyermek feláll a székből mielőtt az óra megszólal, visszaültetik a székbe és az órát újra indítják. Az ismételten felkelő gyermeket a székben kell tartani, de nem szabad ölben tartani. A beszédet és a szemkontaktust kerülik. Ha a gyermeket az egész idő alatt kényszerítve kell a székben tartani amíg a csengő megszólal, az órát újra indítják.
- Ha a gyermek a székben marad, de nem ül nyugodtan, az órát újra indítják.
- Amikor lejár az idő, a gondozó harag és zsörtölődés nélkül megkérdezi a büntetés alkalmazásának okát. Ha a gyermek nem emlékezik vissza a kiváltó okra, röviden emlékeztetik rá.
- A gondozónak rövid időn belül meg kell dicsérnie az arra méltó viselkedést. A kívánt viselkedést könnyebben el lehet érni, ha a gyermek új tevékenységet kezd, távol a nem megfelelő viselkedés színhelyétől.
lő vagy a gondozó megpróbálja a gyermeket evésre kényszeríteni vagy túl sok aggodalmat mutat a gyermek étvágyával vagy étkezési szokásaival kapcsolatban. A szülői rábeszélés és fenyegetés alatt a táplálkozási zavarokkal küszködő gyermek étellel a szájában ül. Néhány gyermek a szülő által erőltetett étkezésre hányással válaszol.
A kezeléshez az étkezésekkel járó feszültséget és a negatív érzelmeket csökkenteni kell. Az érzelmi jeleneteket el lehet kerülni az étel gyermek elé helyezésé-
1248
Gyermekegészségügyi kérdések
vei és 15—20 perc múlva annak eltávolításával egyéb megjegyzések nélkül. A gyermeknek meg kell engedni, hogy az étkezési időt maga válassza meg, az étkezések közötti evést azonban korlátozni kell. Ezzel a módszerrel az étvágy, az étkezések mennyisége és a tápanyagszükséglet közötti egyensúly gyorsan helyreáll.
A rémálmok az alvás RÉM (rapid eve movement, azaz gyors szemmozgások) fázisa alatt előforduló ijesztő álmok. A rosszat álmodó gyermek általában teljesen felébred és színesen emlékszik vissza az álom részleteire. A ritkán előforduló rémálom nem kóros és a szülő vagy gondozó nyújtotta biztonság megnyugtatja a gyermeket. Gyakori rémálmok azonban rendellenesek, és mélyen meghúzódó pszichológiai problémát jelezhetnek. Az ijesztő élmények, így a félelmetes, ijesztő történetek, erőszakos tévéműsorok okozhatnak rossz álmokat. Ez az ok különösen 3—4 éves korban gyakori, amikor a gyermekek még nem tudják egyértelműen a fantáziát a valóságtól elkülöníteni.
Az éjszakai rémület röviddel elalvás után félálomban jelentkező, kifejezett szorongással járó történés. A gyermek nem képes felidézni ezeket az időszakokat. Az alvajárás során a gyermek az ágyból felkel és kör- be-körbe sétál, mialatt szemmel láthatólag alszik. Mind az éjszakai rémület, mind az alvajárás általában mély alvásból (nem RÉM fázis) történő nem teljes felébredéskor fordul elő, megszakítva az alvás első három óráját. A Az epizódok másodpercektől több percig is tarthatnak. Az éjszakai rémület rendkívül ijesztő a riadt gyermek sikoltozása és elkeseredett kétségbeesése miatt. Az éjszakai rémület 3 és 8 éves kor között a leggyakoribb.
Az alvajáró esetlenül sétál, általában azonban elkerüli az ütközést a tárgyakkal. Zavartnak tűnik, de nem rémültnek, hirtelen ébred fel üres vagy zavart tekintettel. Az alvajárás alatt nem ébred fel teljesen és nem reagál más emberekre. Reggel a történteket nem tudja felidézni. Az 5-12 év közötti gyermekek kb. 15%-ának legalább egy alkalommal van alvajárásos epizódja. A gyermekek 1-6%-ánál, leggyakrabban az iskoláskorú
fiúknál rendszeresen megfigyelhető alvajárás. Megterhelő esemény szintén kiválthat alvajárást.
A lefekvéssel kapcsolatos ellenállás gyakori probléma, különösen egy-kétéves korú gyermekek között. Fiatal gyermekek, ha egyedül hagyják őket a kiságyban, sírnak vagy kimásznak és megkeresik szüleiket. A magatartás összefügg a szeparációs szorongással, valamint a gyermek próbálkozásaival, hogy környezetét több szempontból is befolyásolja.
Fiatal gyermekek másik alvászavara az éjszakai felébredés. A 6-12 hónapos csecsemők kb. fele ébred fel éjszaka. A szeparációs szorongásos gyermekeknek is gyakran vannak éjszakai ébredései. Idősebb gyermekekben az éjszakai felébredés gyakran költözést, betegséget vagy más megterhelő eseményt követ. Az alvászavarokat súlyosbítja a délutáni hosszú szendergés vagy a lefekvés előtti, túlzottan élénkítő játék.
Mind a éjszakai rémület, mind az alvajárás majdnem mindig magától elmúlik, habár alkalmi történések még évekig előfordulhatnak. Azoknak a gyermekeknek, akiknek a betegsége serdülőkorig és felnőttkorig tartósan fennáll, mélyebb pszichológiai problémáik lehetnek.
Általában eredménytelen, ha a lefeküdni nem akaró gyermeket hagyják felkelni vagy engedik, hogy hosz- szan a közös szobában maradjon nyugalma biztosítására. Együttalvás a szülőkkel általában meghosszabbítja az éjszakai ébredési problémákat. Szintén nem kívánatos eredményre vezet az éjszakai játék, vagy a gyermek etetése, az elfenekelés és a szidás. Általában hatásosabb a gyermek visszakísérése az ágyba egyszerű megnyugtatással. A gyermek mellé ülve rövid történet elmesélése, kedvenc baba vagy takaró felajánlása vagy éjszakai fény használata gyakran hasznos. A probléma teljes kézbentartásához a szülők egy másik helyiségben, de a gyermek látóterébe esve kényelmesen leülhetnek, megbizonyosodva arról, hogy a gyermek az ágyában marad. A gyermek így megtanulja, hogy az ágyból való felkelés nem megengedett. A gyermek megtanulja azt is, hogy a szülőket nem tudja becsábítani a szobába még több mesére vagy játékra. Végül a gyermek lefekszik és elalszik.
Felkelő és kószáló gyermek esetén a hálószoba ajtajára kívülről felszerelt kampózár jelentheti a megoldást. Az ajtót azonban csak gondos mérlegelés után szabad bezárni, nehogy a gyermek elkülönítettnek érezze magát.
▲ lásd a 301. oldalon lévő ábrát
A fejlődés zavarai fiatal gyermekekben
1249
járó problémák
A legtöbb gyermek székletürítések tekintetében 2-3 éves kor között, vizeletürítés szempontjából pedig 3-4 éves korra lesz szobatiszta. Öt éves korra az átlagos gyermek egyedül tud WC-re menni, egyedül elvégzi az öltözés-vetkőzés és a kitörlés minden részletét. Az egészséges négyéves gyermekek kb. 30%-a és a hatévesek 10%-a azonban még nem rendelkezik szabályos éjszakai kontrollal.
A legjobb út a szobatisztasági problémák elkerülésére annak felismerése, mikor mutatkozik a gyermek késznek az új dolog elsajátítására. Az alkalmasságot jelzi, ha a gyermeknek több órás száraz időszakai vannak és ha nedvesség esetén pelenkacserét akar. A gyermek érdeklődést mutat a bili vagy WC iránt, arra szívesen ráül és képes egyszerű szóbeli utasításokat követni. A gyermekek általában 24-36 hónapos korukra lesznek erre képesek.
A leggyakoribb szobatisztaságra nevelő módszer az ütemezési módszer. A gyermeket, aki úgy tűnik kész a bili elfogadására, fokozatosan megkérik, hogy rövid ideig ugyan még teljesen felöltözve, üljön a bilire. A gyermeket azután bíztatják a nadrág levételének gyakorlására, a bilin ülésre nem több mint 5-10 percig és a felöltözésre. Ismételten egyszerű magyarázatokat adnak, megerősítve ezt a nedves vagy koszos pelenka bilibe helyezésével. Dicséret vagy jutalom adandó a sikeres magatartásért. A harag és a büntetés a siker hiányáért vagy az esetleges „balesetért” nem kívánatos eredményre vezethet. Az ütemezési módszer azoknak a gyermekeknek hasznos, akiknek kiszámítható a székelési és vizelési rendje. A szükséges bíztatás és a jutalmazás nehéz a kiszámíthatatlan időrendű gyermekeknél. Ezen gyermekek szobatisztaságra nevelését érdemes elhalasztani, amíg saját maguktól megérzik, hogy mikor kell felkeresniük a fürdőszobát.
A másik szoktatási módszerhez játék baba szükséges. A gyermeknek, aki úgy tűnik felkészült a szobatisztaságra, megtanítják a babával imitálva a WC-hasz- nálat lépéseit. A babát megdicsérik a száraz nadrágért és a folyamat minden egyes lépésének sikeres elvégzéséért. Ezután a gyermek ismételten, eljátssza ezt a cselekvéssort a babával, szintén megdicséri a babát. Végül a gyermek utánozza a babát és ő is teljesiti a lépéseket, miközben a szülő dicséri és jutalmazza.
A WC-re ülésnek ellenálló gyermekeknek megengedhető a felkelés és az étkezés utáni ismételt próbál-
Az éjszakai bevizelés magatartás terápiája
A gyermek kötelességei
- Naptár vezetése a száraz és nedves éjszakák rögzítésére
- Tartózkodás folyadékok fogyasztásától 2-3 órával lefekvés előtt
- Vizelés lefekvés előtt
- Bevizelés esetén a ruházat és az ágynemű cseréje <
A szülők kötelességei
- A bevizelő gyermeket nem szabad megbün
tetni és nem szabad mérgelődni, ha bevizelés fordul elő ■■
- Dicséretet és jutalmat (csillagot a naptárban vagy más jutalmat, a gyermek korától függően) kell adni a száraz éjszakákért
kozás. Ha az ellenállás napokig is eltart, a legjobb stratégia a begyakorlás elhalasztása néhány hétre. A WC-n ülésnek és eredmény produkálásának dicsérettel és jutalommal történő díjazása sikerrel jár mind egészséges, mind fogyatékos gyermekeknél. Miután a magatartási mintázat megalapozódott, jutalmat adnak minden sikerért és azután ezt fokozatosan elhagyják. Az erőltetés eredménytelen, és feszült szülő-gyermek kapcsolathoz vezethet. Ha az erőltetés és az ellenállás ördögi köre alakul ki, a kör más módszerekkel megtörhető.A
Éjszakai ágybavizelés
Az éjszakai ágybavizelés (enurezis nokturna) akaratlan, ismétlődő bevizelés olyan alvó gyermek esetében, aki elég idős már ahhoz, hogy ez ne forduljon elő.
A négyéves gyermekek kb. 30%-a, a hatévesek 10%-a, a 12 évesek 3%-a és a 18 évesek 1%-a még bevizel éjszakánként. Az ágybavizelés gyakoribb fiúkban, mint lányokban és családi halmozódást mutat. Az ágybavizelést általában megkésett érés okozza, habár néha kisérhet alvászavarokat, így alvajárást és éjszakai rémületet. Testi rendellenesség – általában húgyúti fer-
▲ lásd az 1247. oldalt
1250
Gyermekegészségügyi kérdések
A beszékeléshez vezető idült székrekedés okai
- A széklet visszatartása a WC használatától való félelem miatt
- Ellenállás a szobatisztaságra szoktatással szemben
- Fájdalmas berepedés a végbélnyílás nyálkahártyáján (anális fisszura)
- Veleszületett fejlődési rendellenességek, például gerinczáródási rendellenességek vagy a végbélnyílás rendellenességei
- Hirschprung-betegség
- Alacsony pajzsmirigyhormon-szint
(hipotireózis)
- Nem megfelelő tápanyag ellátás
- Agyi eredetű gyermekbénulás
- A gyermek vagy valamely családtag pszichiátriai betegsége
tőzés – az esetek mindössze 12%-ában mutatható ki. Ritka esetekben más rendellenességek, így például cukorbetegség is okozhatja a gyermek bevizelését. Az ágybavizelést időnként a gyermek vagy valamelyik családtag pszichiátriai problémái okozzák.
Az ágybavizelés néha megszűnik, majd ismét elkezdődik. A visszaesés általában érzelmileg megterhelő esemény vagy állapot után alakul ki, azonban szervi okok, mint például húgyúti fertőzés is felelős lehet érte.
Hat évesnél fiatalabb korban az orvos általában vár, hogy meglássa, vajon az idő javít-e a betegségen. Minden évben, a 6 évesnél idősebb gyermekek 15%-ában az ágybavizelés beavatkozás nélkül megszűnik. Ha ez nem így történik, háromféle kezelést lehet megpróbálni: tanácsadást és magatartásterápiát, bevizelés-riasztót és gyógyszeres kezelést.
A tanácsadás és magatartásterápia valószínűleg a leggyakrabban használt kezelési forma. Mind a gyermek, mind a szülők tanácsadáson vesznek részt. Megtanulják, hogy az ágybavizelés meglehetősen gyakori, gyógyítható és senkinek sem kell bűntudatot éreznie emiatt.
A bevizelés-riasztó messze a leghatásosabb, jelenleg elérhető módszer. A gyermekek mintegy
70%-ában gyógyítja az ágybavizelést és csak 10-15%-ában indul újra az ágybavizelés a riasztás megszűntetésével. A riasztók, amelyeket néhány csepp vizelet indít be, viszonylag nem drágák és könnyen felszerelhetők. Hátránya a kezelés lassúsága. A használat első néhány hetében a gyermek csak akkor ébred fel, ha már teljesen bevizelt. A következő néhány héten, a gyermek kis mennyiség bevizelése után is felébred és az ágyat ritkán nedvesíti meg. Végül a vizelési inger már felébreszti a gyermeket mielőtt ágybavizelne. A legtöbb szülő tapasztalata alapján a riasztót 3 hetes bevizelés mentes időszak után el lehet távolítani.
Gyógyszeres kezelést napjainkban kevésbé gyakran használnak, mint régebben, mert az ágybavizelés- riasztók hatásosabbak és a gyógyszernek mellékhatásai is lehetnek. Ha egyéb kezelés nem sikerült, és a család kifejezetten kéri a gyógyszeres kezelést, az orvos imi- pramint írhat fel. Az imipramin olyan depresszió elleni gyógyszer, amely ellazítja a hólyagot és szűkíti a vize- letelfolyást megakadályozó záróizmot. Ha az imipramin hatásos, akkor általában már a kezelés első hetében hat. A gyógyszernek ez a gyors hatása az egyetlen előnye, különösen ha a család és a gyermek úgy érzi, hogy a probléma gyógyítása gyorsan szükséges. Miután a gyermek egy hónapig nem vizel be, a gyógyszer adagjait 2—4 hét alatt csökkentik, majd leállítják. Az imipraminnal kezelt gyermekek kb. 75%-a azonban ismét elkezd ágybavizelni. Ekkor 3 hónapos gyógyszeres kezelést lehet ismét megpróbálni. Az imipramin szedése alatt 2-4 hetente vérmintát kell venni annak biztosítására, hogy a fehérvérsejtszám nehogy súlyos mértékben csökkenjen – ez a gyógyszer ritka, de súlyos mellékhatása.
Választási lehetőség még a dezmopresszin orrspray is. Ez a gyógyszer csökkenti a vizelettermelést. Kevés mellékhatása van, de igen drága.
Beszékelés
A beszékelés (enkoprezis) akaratlan székletürités, amelyet nem betegség vagy testi rendellenesség okoz.
A hároméves gyermekek kb. 17%-ában és a négyéves gyermekek 1%-ában fordul elő akaratlan székletürités. Ezen „balesetek” többsége ellenállás eredménye a szobatisztasággal szemben. Néha azonban krónikus székrekedés okozza, amely megnyújtja a bélfalat, csökkenti a gyermek tudatosságát a teli bélről és károsítja az izomkontrollt.
Az orvos először megpróbálja meghatározni, vajon testi vagy lelki ok áll-e a háttérben. Székrekedés esetén hashajtót ír fel és más eljárásokat kezdeményez a szabályos székletürítések biztosítására. Eredmény hiányá-
A fejlődés zavarai fiatal gyermekekben
1251
bán diagnosztikai vizsgálatokat kell végezni. Ha a be- székelés oka a szobatisztasággal szembeni ellenállás, pszichológiai tanácsadás válhat szükségessé.
A fóbia irracionális vagy eltúlzott félelem olyan tárgyaktól, szituációktól vagy testi működésektől, amelyek egyébként nem veszélyesek.
A fóbiák nem azonosak azokkal a félelmekkel, amelyek a gyermek különböző fejlődési lépcsőiben megszokottak, vagy amelyek otthoni konfliktusok következményei. Az iskolafóbia példa az eltúlzott félelmekre. Ez 6-7 éves korú gyermekeknél okozhatja az iskolába járás elutasítását. A gyermek vagy közvetlenül elutasítja az iskolába indulást, vagy gyomorfájásra, hányingerre esetleg egyéb tünetekre panaszkodik, amelyek az otthonmaradást indokolják. Ezek a gyermekek túlzott félelemmel reagálnak a tanár érzékeny gyermeket megijesztő szigorára és szidására. Idősebb gyermekekben, 10-14 éves kor között, az iskolafóbia súlyosabb pszichológiai problémát jelezhet.
Fiatalabb, iskolafóbiában szenvedő gyermeket azonnal vissza kell küldeni az iskolába, hogy ne maradjon le az iskolai munkában. Ha a fóbia olyan nagyfokú, hogy a gyermek tevékenységeit zavarja, és ha a gyermek nem reagál a szülők és a tanárok egyszerű megnyugtatására, indokolt lehet pszichológushoz vagy pszichiáterhez fordulni. A gyermekek egy része megszabadul az iskolafóbiától, bár ismételten kialakulhat valódi betegség vagy nyári vakáció után. Idősebb gyermekek esetében, akiknél a kezeléséhez az értelmi képesség vizsgálatára van szükség, az iskolába való visz- szaküldés nem olyan sürgős.
Hiperaktivitásról beszélünk, ha gyermekekben a tevékenykedés és az izgatottság olyan fokú, hogy aggodalommal tölti el a szülőket és a gondozókat.
Kétéves gyermekek többnyire aktívak és ritkán maradnak nyugton. Fokozott aktivitás és zajkeltés gyakori négyéves korban is. Mindkét korcsoportban a gyermekek fejlődési szintjének megfelelően ez a magatartás megszokott. Az aktív magatartás azonban gyakran okoz konfliktust a szülők és gyermekek között, és elkeserítheti a szülőket. A bosszankodó személy toleranciájától függ, hogy az aktivitást hiperaktivitásnak tekinti-e vagy sem, a gyermekek egy része azonban kétségtelenül aktívabb, és az átlaghoz képest rövidebb ideig
Szokásos gyermekkori félelmek
3-4 éves gyermekekben gyakori a félelem a sötéttől, szörnyektől, bogaraktól és pókoktól. A félelem a balesetektől és a haláltól idősebb gyermekekben gyakori. Ijesztő történetek, filmek vagy televízió műsorok gyakran nyugtalanítják a gyermekeket és rontják a félelmeket. A szülőnek lehetnek dühös vagy tréfálkozó kijelentései, amit az óvodáskorú gyermekek szó szerint érthetnek. A félénk gyermekek az új helyzetekre kezdetben félelemmel vagy visz- szahúzódással reagálnak.
A gyermeket a szülei megnyugtathatják, hogy szörnyek nincsenek, hogy a pókok nem ártanak vagy hogy amit a TV-ben látott, nem igaz. Ha a szülő zavaró kijelentést tesz méregből vagy tréfából, a kijelentést meg kell magyarázni, hogy enyhítsék a gyermek aggodalmát. A szülők segíthetnek a félénk gyermeknek a félelmetes helyzetek megszokásában, ismételten kitéve a gyermeket az új helyzetnek erőszak nélkül, egyidejű megnyugtatással.
köthető le a figyelme. A hiperaktivitás a gyermekre felügyelőnek is problémát jelenthet.
A hiperaktivitásnak számos oka lehet, így érzelmi zavarok és az agyműködés rendellenességei, lehet azonban egyszerűen a gyermekre jellemző temperamentum eltúlzása is.
A felnőttek a gyermek hiperaktivitására általában szidással és büntetéssel válaszolnak. Ez a reakció azonban általában visszafelé sül el, tovább növelve a gyermek aktivitását. Hasznos lehet a hosszú ideig tartó, nyugodt egyhelyben ülést igénylő helyzetek kerülése vagy a hiperaktív gyermekkel megbirkózni képes, hozzáértő tanár keresése.
Figyelemzavar esetén a figyelem nem megfelelően vagy csak rövid ideig köthető le, illetve a gyermek korához képest túlságosan indulatos, hiperaktivitással vagy anélkül.
1252
Gyermekegészségügyi kérdések
A figyelemzavarok tünetei
A figyelemzavar diagnózisához általában az kell, hogy a gyermeknél a következő 14 tünetből legalább 8 gyakran előforduljon:
- Gyakran izeg-mozog kezeivel vagy lábaival és fészkelődik a helyén (nyugtalanság)
- Nehezen marad ülve, amikor arra kénysze-
- Külső ingerekkel könnyen elterelhető a figyelme
- Nehezére esik várakozni, hogy sorra kerüljön a játékban vagy a csoport helyzetekben
- Gyakran kiböki a választ, mielőtt a kérdés teljes lenne
- Nehézségei vannak mások utasításainak követésében, még ha megérti is és nem ellenkezik szándékosan
- Nehézségei vannak a figyelem fenntartásában munka vagy játék során
- Gyakran átpártol egy félkész munkáról egy másikra
- Nehezen tud csöndben játszani
- Gyakran túl sokat beszél
- Gyakran megszakítja mások beszédét, illetve közbevág
- Gyakran úgy tűnik, hogy nem figyel arra, amit mondanak neki
- Gyakran elveszíti az iskolai és az otthoni munkához, illetve az egyéb tevékenységekhez szükséges dolgokat
- Gyakran fizikai veszélyekkel járó tevékenységet végez, anélkül, hogy átgondolná lehetséges következményeit
A figyelemzavar becslések szerint az iskolás korú gyermekek 5-10%-át érinti, és tízszer gyakrabban diagnosztizálják fiúkban mint lányokban. Sok jelét gyakran már négyéves kor előtt, hétéves korra azonban mindig észreveszik, azonban az iskolás évek közepéig általában nem okoznak jelentős problémát.
A betegség általában öröklődik. Újabb kutatások azt mutatják, hogy a betegséget a neurotranszmitterek (az agyban ingerületet szállító anyagok) rendellenességei okozzák. A figyelemzavart a gyermek otthoni és iskolai környezete gyakran eltúlozza.
A figyelemzavarok elsődlegesen a hosszan tartó figyelem, az összpontosítás és a kitartás problémái. A figyelemzavarban szenvedő gyermek lehet impulzív és túlságosan aktív is. Sok óvodáskorú figyelemzavaros gyermek szorongó, kommunikációs és kapcsolatteremtő problémái vannak, viselkedése nem megfelelő. A késői gyermekkor során az ilyen gyermekek gyakran folyamatosan mozgatják lábaikat, dörzsölik és hajlítgat- ják kezüket, hadarva beszélnek, gyorsan felejtenek és szétszórtak, általában azonban nem agresszívek. A figyelemzavaros gyermekek kb. 20%-ának tanulási nehézségei vannak és kb. 90%-uknak van továbbtanulási problémájuk. Kb. 40%-uk lehangolt, szorongó és a serdülőkor elérésével ellenkező lesz. A fiatal gyermekek kb. 60%-ában egyéb gondok is jelentkeznek, például hangulatváltozással járó dührohamok, és a legtöbb idősebb gyermekben alacsony a frusztrációs tolerancia (vagyis az akadályoztatással kapcsolatos tűrőképesség alacsony foka). Az indulatosság és a hiperaktivitás a korral általában csillapodik, a figyelmetlenség és a társuló tünetek azonban a felnőttkorig eltarthatnak.
A diagnózis a tünetek számán, gyakoriságán és súlyosságán alapul. Gyakran nehéz a diagnózis, mert ez jórészt a megfigyelő ítélőképességén múlik. Ráadásul sok tünet nem kizárólag csak figyelemzavaros gyermekeknél van jelen, egészséges gyermekeknél is egy vagy több tünet előfordulhat.
A pszichostimuláns gyógyszerek jelentik a leghatásosabb kezelést. A gyermek pszichológusa által vezetett magatartásterápiát gyakran kombinálják gyógyszeres kezeléssel. Gyakran szükségesek tréningek, rutin gyakorlatok és változtatás a szülői hozzáállásban. A nem túl agresszív és biztos otthoni háttérrel rendelkező gyermekek gyógyszeres kezelése önmagában is hatékony lehet.
A leggyakrabban felírt gyógyszer a metilfenidat. Hatásosabbnak bizonyult, mint az antidepresszánsok, a koffein és egyéb pszichostimulánsok és kevesebb mellékhatást okoz a dextroamfetaminnál. A metilfenidat
A fejlődés zavarai fiatal gyermekekben
1253
gyakori mellékhatásai az alvászavarok, az álmatlanság és az étvágytalanság, valamint a depresszió vagy a lehangoltság, a fejfájás, a gyomorfájás és a magas vérnyomás. Hosszú ideig nagy adagban szedett metil- fenidat visszafoghatja a növekedést.
A figyelemzavaros gyermekek nehézségei általában nem javulnak az életkorral. Serdülőkorban és felnőttkorban is felbukkanó vagy tartósan fennálló problémák közé tartozik a továbbtanulás sikertelensége, az alacsony önbecsülés, a szorongás, a depresszió és a megfelelő szociális magatartás zavarai. A figyelemzavaros emberek láthatóan jobban alkalmazkodnak a munkához, mint az iskolai helyzetekhez. Ha a figyelemzavart nem kezelik, az alkohol- vagy kábítószerfogyasztás, és az öngyilkosság veszélye nagyobb lehet ebben a betegségben az általános népességhez képest.
A tanulási zavarokban szenvedő gyermekek képtelenek a tudás és információk megszerzésére, megtartására és széleskörben történő használatára. Okai a figyelem, az emlékezés vagy a gondolkodás zavarai, következménye pedig a tanulmányi teljesítményben való lemaradás.
A tanulási zavaroknak sok fajtája van és nincs egy megnevezhető kiváltó ok, ami ezeket indokolná. Minden tanulási zavar alapja azonban, a jelenlegi vélemények szerint, a kóros agyi működés. Becslések szerint az Egyesült Államokban az iskolás gyermekek 3-15%- ának lehet szüksége speciális oktatási intézményre a tanulási zavarok ellensúlyozására. A tanulási zavar fiúkban ötször gyakoribb, mint lányokban.
Fiatal, tanulási zavarral küszködő gyermekeknek gyakran vannak a látást a mozgással összehangoló problémái, és fizikai feladatok megoldásában is ügyetlenek lehetnek, például vágásban, gombolásban, cipő bekötésben és futásban. Gondjaik lehetnek a vizuális érzékeléssel vagy a fonológiai feldolgozással – például mondatok és beszédszerkezetek felismerésével és a hangok megkülönböztetésével -, valamint az emlékezéssel, a beszéddel, a gondolkodással és a figyelemmel. Egyes gyermekeknek problémájuk van az olvasással, másoknak az írással vagy a számolással. A legtöbb tanulási zavar azonban összetett egynél több működés érintettségével.
A kisebb gyermekek lassan tanulják meg a színek vagy betűk neveit, lassan jelölik meg a mindennapi tárgyak szavait, lassan számolnak és lassan haladnak más
Gyakori szó és betű cserék diszlexiában
| Ezekkel a betűkkel és szavakkal | felcserélik | ezeket a betűket és szavakat |
| IIIIBIIIIIII | ||
| m | w | |
| h | n | |
| vas | sav | |
| kép | pék |
korai tanulási folyamatokban is. Az olvasás és írás megtanulása is csúszhat. Tünetei még a rövid ideig leköthető és könnyen terelhető figyelem, az elakadó beszéd és a rövid emlékezőképesség. A gyermeknek nehézségei lehetnek a betűkkel, valamint a másolásban és a finom motoros koordinációt igénylő tevékenységekben.
A tanulási zavarban szenvedő gyermeknek nehézségei vannak a kommunikációban és indulatainak kontrollálásában, valamint fegyelmi problémái lehetnek. Lehet könnyen befolyásolható, hiperaktív, zárkózott, félénk vagy agresszív.
Az orvos megvizsgálja a gyermeket, testi betegséget keresve. A gyermeket ezután mind verbális, mind non- verbális intelligencia-tesztek sorozatának vetik alá, így értékelik az olvasási, írási és számolási jártasságot is. A kivizsgálás végső lépése a pszichológiai vizsgálat.
Gyakran próbálkoznak olyan eljárásokkal, mint például az ételadalék-anyagok eltávolítása, nagy adag vitamin adása és a gyermek szervezetében a nyomelem készletek vizsgálata, ezen beavatkozások hatása azonban nem igazolt. Semmilyen gyógyszeres kezelésnek nincs hatása a tanulmányi teljesítményre, intelligenciára és az általános tanulási képességre. Bizonyos gyógyszerek azonban, például metilfenidat, javíthatják a figyelmet és a koncentrálást. Ez a javulás növeli a gyermek tanulási képességét. A tanulási zavarokban leginkább hasznos kezelés az oktatás, amelyet gondosan a gyermek egyéniségéhez kell igazítani.
1254
Gyermekegészségügyi kérdések
Diszlexia
A diszlexia elsősorban a nyelvre épülő tanulás zavara, amely gondot okoz a szótanulásban és az olvasásban, átlagos vagy közel átlagos intelligencia, megfelelő motiváció és nevelés, valamint ép látás és hallás ellenére.
A diszlexia családi halmozódást mutat, több fiút érint, mint lányt. A diszlexiát leginkább az agyban a hang és a beszélt nyelv feldolgozási zavara okozza. E zavarok születéstől fogva fennállnak, érintik a szófelismerést, és betűzési, valamint írás-problémákhoz vezethetnek.
Az óvodáskorú diszlexiás gyermekek nagyon későn kezdenek beszélni, beszéd artikulációs problémáik és nehézségeik jelentkeznek a betűk, számok és színek nevének felidézésében. A diszlexiás gyermekeknek gyakran gondot okoz a hangok összeillesztése, a szavak ritmusa, a hangok helyzetének meghatározása a szavakban, a szavak hangokká tagolása, a szavakban a hangok számának azonosítása. Halasztás vagy tétovázás a szóválasztásban, szópótlások használata, betűk és képek rossz megnevezése korai figyelmeztető jelei a diszlexiának. A hangok rövidtávú megjegyzése és a hangok helyes sorrendbe rakása gyakori probléma.
Sok diszlexiás gyermek a betűket és szavakat egy másik hasonlóval téveszti össze. írás közben a betűk megfordítása – például sé, és helyett – vagy a betűk összetévesztése – például d, b helyett – gyakori.
Kisiskolás gyermekeket, akik nem haladnak megfelelően a szótanulásban az első osztály közepére-végé- re, diszlexia irányába ki kell vizsgálni. Tesztelni kell továbbá azokat is, akik nem a verbális és intellektuális képességük alapján elvárt szinten olvasnak. Minden olyan gyermeket is ki kell vizsgálni, aki lassan tanul meg olvasni vagy folyékonyan beszélni.
A legjobb kezelés a közvetlen utasítás, amely magában foglalja a többérzékszerves megközelítést. A hangos olvasás javítása előre meghatározott program szerint általában egyénileg történik, különféle módszerek felhasználásával.
A közvetett utasítás is hasznos. Általában a szókiejtés és az olvasás megértés javításának gyakorlásából áll. A gyermekeket megtanítják, hogyan dolgozzák fel a hangokat, a hangok keverésével szavakat formálva, valamint megtanitják a szavak elkülönítését szótagokká és a hangok helyzetének meghatározását a szavakban.
Közvetett kezelést is lehet alkalmazni, ez azonban nem ajánlott. A gyermekeket közvetett úton tanítják meg olvasni, jobban olvasni vagy beszélni, így például színezett lencsék használatával, amelyek lehetővé teszik a szavak és betűk könnyebb olvasását, szemmozgás gyakorlatokkal vagy látásérzékelési gyakorlatokkal. Gyógyszereket, például piracetamot is próbáltak. A legtöbb közvetett kezelés jótékonyságát azonban még nem bizonyították.

a serdülőkorban
A serdülőkor jelentős változások ideje, melynek során felgyorsul a testi fejlődés és elkezdődik a pszichoszo- ciális átmenet: általában az élet második évtizedét öleli át.
A serdülőkor leggyakoribb egészségi problémái összefüggnek a növekedéssel és a fejlődéssel, a gyermekkori betegségek folytatódásával a serdülőkorban és a tapasztalatszerzési vággyal. A serdülők új maga
tartási formákkal próbálkoznak, fogékonyak lesznek bizonyos, magatartásukkal összefüggő betegségekre, így például a nemi úton terjedő betegségekre. A heteroszexuálisán aktív serdülő lányok teherbeesésének a veszélye is fennáll.
A serdülőkor az az idő, amikor bizonyos pszichiátriai betegségek, így a depresszió és más kedélybetegségek megjelennek, ami növeli az öngyilkosságok elő
Serdülés és problémák a serdülőkorban
1255
fordulási gyakoriságát.* * Táplálkozási zavarok, így az anorexia nervosa és a bulimia nervosa, serdülőkorban különösen gyakran fordulnak elő®
Az utóbbi időben az erőszak vált a betegségek és halálesetek legfőbb okává serdülőkorban. Sok tényező, így a fejlődési zavarok, a bandákhoz csapódás, hozzáférés lőfegyverekhez, kábítószerek használata és a szegénység játszik közre a tizenévesek erőszakosságának megnövekedésében. A balesetek, elsősorban a gépkocsi és motorbalesetek, a serdülők halálozásának vezető okai. Égések, többszörös törések és más balesetek felelősek a tizenévesek között előforduló súlyos sérülések magas arányáért.
Serdülőkorban a normál fejlődéshez hozzátartozik a nemi érés és a test méreteinek megnövekedése. Ezeknek a változásoknak az ideje és sebessége egyénenként változik és mind öröklődő, mind környezeti tényezők befolyásolják. A testi érés napjainkban korábban kezdődik, mint egy századdal ezelőtt, valószínűleg ajavuló táplálkozás, az általánosan kedvezőbb egészségi- és életkörülmények miatt. A lányok első menstruációja például számottevően fiatalabb korban következik be, mint 100 évvel ezelőtt. 1850 és 1950 között az Egyesült Államokban az első ciklus ideje (menarche) 10 évente két hónappal hamarabb jelentkezett, 1950 óta nem változik.
A serdülőkor során a fiúk és a lányok többsége eléri a felnőtt magasságot és súlyt. Két személy azonban, aki végül ugyanazt a felnőttkori magasságot éri el, jelentősen eltérő idő alatt juthat el idáig. A növekedési csúcs fiúkban 13 és 15,5 éves kor között van, a legnagyobb növekedés évében 10 cm növekedés várható. A növekedési csúcs lányokban 11 és 13,5 éves kor között van, a legnagyobb növekedés évében 9 cm növekedés várható. Általánosságban a fiúk nehezebbek és magasabbak lesznek, mint a lányok. 18 éves korra a fiúknak már csak 2 cm növekedésük marad, a lányoknak még ennél is valamivel kevesebb. A csontok, az izmok és minden egyéb szerv nő, a méretében csökkenő nyirokrendszer és az agy kivételével, amely a serdülőkor során eléri maximális súlyát.
A nemi változások általában meghatározott sorrendben folynak. Fiúkban az első nemi változások a herezacskó és a herék növekedése, amit a hímvessző, az ondóhólyag és a dülmirigy növekedése követ. Ezután jelenik meg a fanszőrzet. A arcszőrzet és a hónalj szőr
zet növekedése 2 évvel a fanszőrzet megjelenése után kezdődik. Az első magömlés általában 12,5-14 éves kor között fordul elő, egy évvel a hímvessző hosszabbodásának elkezdődése után. A magömlés pontos idejét pszichológiai, etnikai és testi tényezők kombinációja határozza meg. A mellek növekedése (ginekomasz- tia) egyik vagy mindkét oldalon gyakori fiatal serdülő fiúkban, de általában egy éven belül eltűnik.
A lányok többségében a nemi érés első látható jele a mellbimbók megnövekedése, amelyet szorosan követ a növekedési csúcs.* Ezután nemsokára megjelenik a fan- és a hónalj szőrzet. Az első menstruációs ciklus általában kb. két évvel a mellek növekedésének megindulása után jelentkezik. A magasságnövekedés legtöbbször az első menstruáció jelentkezése előtt a legjelentősebb.
Késői nemi érésről beszélünk a nemi fejlődés késése esetén.
A serdülők egy részének nemi fejlődése nem kezdődik el a megszokott korban. A csúszás lehet normális is, a késői nemi érés családi halmozódása előfordulhat. Ezeknek a serdülőknek a serdülőkor előtti növekedése általában szabályos. Habár a növekedési csúcs és a nemi érés csúszik, végülis a fejlődés rendesen folytatódik.
Különböző rendellenességek halaszthatják vagy gátolják a nemi fejlődést. Kromoszóma-rendellenesség lányokban Tumer-szindrómát,® fiúkban Klinefelter- szindrómát* okozhat. Más genetikai betegségek a hormontermelést befolyásolják. Az agyalapi mirigyet vagy az agy nemi érésért felelős részeit károsító daganat a nemi szervek növekedését serkentő növekedési hormon szintjét csökkentheti vagy akár teljesen leállítja a hormon termelését. Krónikus betegségek, így cukorbetegség, vesebetegségek, cisztás fibrózis szintén késleltethetik a nemi érést.
a lásd az 1319. oldalt
■ lásd a 415. oldalt
- lásd az 1075. oldalt
• lásd az 1239. oldalt
- lásd az 1240. oldalt
1256
Gyermekegészségügyi kérdések
A nemi fejlődés stádiumai
A pubertás során a nemi fejlődés általában meghatározott sorrendben következik be. A változások kezdete minden embernél különböző, de
meghatározott életkoron belül fordul elő, amit az alábbi ábrán látható négyzetek jelölnek. A változások kezdetének átlagéletkorát pont jelöli.
Lányok Fiúk
A késői nemi érés tünetei fiúkban a herék növekedésének hiánya J 3,5 éves korban, 15 évesen a fanszőrzet hiánya vagy több mint 5 év a nemi kiteljesülés kezdete és vége között. Lányokban a tünetek a mell növekedésének hiánya 13 éves korban, több mint 5 év a mellek növekedése és az első menstruációs ciklus jelentke
zése között, a fanszőrzet hiánya 14 éves korban vagy a menstruáció jelentkezésének elmaradása 16 évesen. Az alacsony testmagasság késői érést jelezhet fiúkban is, lányokban is.
A késői nemi érés okának meghatározására az orvos vérmintát vesz és egyes esetekben kromoszóma-vizsgálatot végeztet. A minták laboratóriumi vizsgálatával
Serdülés és problémák a serdülőkorban
1257
kideríthetők a nemi kromoszómák és hormonszintek rendellenességei. A vért megvizsgálják cukorbetegség, vérszegénység és más olyan betegségek irányában is, amelyek késleltethetik a nemi érést. Röntgenvizsgálat, komputertomográfia (CT) és mágneses rezonancia (MRI) vizsgálatok az agy rendellenességeit mutathatják ki. Ezen kívül a kéz és a mellkas röntgenfelvételét lehet használni a csont érettségének megbecsülésére.
A késői nemi érés kezelése a kiváltó októl függ. Az alapbetegség kezelésével a nemi érés általában bekövetkezik. A családi halmozódást mutató késői nemi érés nem igényel kezelést. Genetikai ok következtében kialakult betegséget nem lehet gyógyítani, habár hormonok pótlásával kialakíthatók a másodlagos nemi jellegek. Egyes esetekben sebészeti beavatkozás válhat szükségessé.
(pubertás praecox)
A korai serdülés leányokban 8 éves kor, fiúkban 10 éves kor előtti nemi érést jelent.
Valódi korai serdülésben a nemi mirigyek (petefészkek vagy herék) érésnek indulnak és a gyermek külső megjelenése felnőttes lesz. A fanszőrzet megnő és a gyermek testének alakja megváltozik. Korai ál-serdü- lésben csak a külső megjelenés válik felnőttessé, míg a nemi mirigyek éretlenek maradnak.
Valódi korai serdülés előfordulása 2-5-ször gyakoribb lányokban mint fiúkban.
A valódi korai serdülést az agyalapi mirigy nemi hormonjainak (gonadotropinok) korai felszabadulása okozza, ezek a hormonok hatnak ugyanis a nemi szervekre. Korai hormon-felszabadulást okozhat az agyalapi mirigy rendellenessége, például hormontermelő daganat vagy az agyalapi mirigyet szabályozó agyrésznek, a hipotalamusznak a betegsége. A korai serdülésben szenvedő fiúk kb. 60%-ának van meghatározható rendellenessége. Ezzel szemben az ebben a betegségben szenvedő 6 éves vagy idősebb lányok kb. 80%- ában nem lehet semmilyen kórokot találni, a legtöbb 4 év alatti kislánynak viszont kimutatható agyi rendellenessége van.
Korai ál-serdülésben nagy mennyiségű férfi (andro- gén) vagy női (ösztrogén) nemi hormon termelődik, a mellékvese vagy a herék vagy a petefészkek daganata következtében. Ezek a hormonok nem váltják ki a nemi mirigyek érését, de a gyermek felnőttesebb megjelenését okozzák.
Egy ritka, fiúkat érintő öröklődő betegségben a korai ál-serdülés egyik formájában (tesztotoxikózis) az idő előtti serdülés közvetlenül a herék érésének eredménye, függetlenül a hipotalamusz vagy az agyalapi mirigy működésétől. Hasonlóképpen a McCune- Albright-szindróma korai ál-serdülést okoz csontbetegséggel, szabálytalan bőrfestenyzettséggel (tejeskávé foltok) és hormonális rendellenességekkel együtt.
Mind valódi, mind korai ál-serdülésben a fiúknak arc-, hónalj- és fanszőrzetük alakul ki. A hímvesszőjük megnő és megjelenésük férfiasabb lesz. A leányoknak, különösen ha valódi korai serdülésük van, menstruációs ciklusaik jelentkezhetnek, vagy melleik megnőnek, fanszőrzetük és hónalj szőrzetük fejlődhet ki. Fiúkban és lányokban egyaránt testszagváltozások és pattanások jelenhetnek meg. A magasság gyorsan nő, de fiatal korban megáll, a végső magasság ezért a várhatónál alacsonyabb. Valódi korai serdülésben a herék és a petefészkek a felnőtt méretűre nőnek, korai ál-serdülésben azonban általában nem.
A diagnosztikai vizsgálatokhoz tartozik a vér hormonszintjeinek meghatározása, a kéz és a mellkas röntgenvizsgálata a csont érettségének megbecsülésére. A medence és a mellékvesék ultrahangvizsgálata és az agy komputertomográfiás (CT) vagy mágneses rezonancia (MRI) vizsgálata végzendő annak kiderítésére, vajon nem a mellékvesékben, a hipotalamuszban vagy az agyalapi mirigyben kifejlődött daganat áll-e a tünetek hátterében.
Valódi korai serdülésben gyógyszer, így például hisztrelin (szintetikusan előállított, ivarmirigy stimuláló hormont felszabadító hormon) adása megakadályozza az agyalapi mirigy ivarmirigy stimuláló hormon termelését. Ha a korai serdülést nem az ivarmirigy serkentő hormon korai felszabadulása okozza (korai álserdülés), az orvos megpróbálhatja különféle gyógyszerekkel a nemi hormonok hatását gátolni. A gombaellenes ketokonazol csökkenti a tesztotoxikózisban
1258
Gyermekegészségügyi kérdések
Az anabolikus szteroidok mellékhatásai
- Hangulatváltozások
- Megnövekedett agresszivitás
- Pattanások súlyosbodása
- Izom- és ínsérülések
- A növekedési zónák korai záródása, ami alacsony testmagassághoz vezet (ha azelőtt használták, hogy a serdülő végleges magasságát elérte volna)
- Kóros májműködés és májdaganatok, esetleg sárgaságot okozva
- Magas vérnyomás
- Az összkoleszterinszint emelkedése és a magas sűrűségű lipoprotein (a „jó” koleszterin) szint csökkenése
- Fiúkban nincsen ondósejt az ondóban, csökken a herék mérete és a mellek megnöveked-
- Lányokban férfias típusú szőrnövekedés, rekedt hang, csökkent mellméret, a hüvelynyálkahártya elvékonyodása és szabálytalan vagy kimaradó menstruációs ciklusok
- Mindkét nemben megnövekedett nemi vágy
szenvedő fiúkban a vérben keringő tesztoszteron mennyiségét. A tesztoalaktonnak nevezett gyógyszer csökkenti McCune-Albright-szindrómában szenvedő serdülők ösztrogénszintjét.
Ha a daganat felelős a valódi korai serdülés vagy korai ál-serdülés kialakulásáért, ennek eltávolítása gyógyíthatja a betegséget.
tizenéveskori terhesség
A serdülőknek lehetnek szexuális próbálkozásaik. Sok szexuálisan aktív tizenéves azonban nem teljesen
A lásd az 1119. oldalt
■ lásd az 1128. oldalt
tájékozott a fogamzásgátlás módszereiről^ magáról a terhességről és a nemi úton terjedő betegségekről (beleértve az AIDS-t is).
A fogamzásgátláshoz kapcsolódó problémák közé tartozik a tabletta rendszertelen szedése, a nem tervezett, spontán közösülés, amely komplikálja a fogamzásgátlók használatát; a fogamzásgátlókkal kapcsolatos szorongás és a születésszabályozó módszerek korlátozott választási lehetősége (például a megfelelő pesszáriumot nővérnek vagy orvosnak kell kiválasztania és a közösülés előtt már a helyén kell lennie). Az új módszerek, például a bőr alá beültetett, 5 évig folyamatosan hatásos fogamzásgátló anyagok valószínűleg sikeresebbek, mint a többi módszer.
A tizenévesek az élet átmeneti szakaszában vannak, és számukra a terhesség vagy házasság nagyfokú lelki feszültségfokozódást jelenthet. A terhes lányok és partnereik kimaradnak az iskolából vagy első munkahelyükről, ami nehezíti anyagi helyzetüket, csökkenti önbecsülésüket és megterheli a személyes kapcsolatokat.
Az állapotos, terhesgondozásra nem járó tizenévesek, különösen a nagyon fiatalok terhessége során, a 20 év feletti nőkhöz viszonyítva nagyobb valószínűséggel jelentkeznek különböző orvosi problémák, például vérszegénység vagy toxémia. Jó orvosi ellátással azonban a serdülőknek a terhességi szövődmények tekintetében a hasonló hátterű felnőttekhez képest nincsen nagyobb kockázatuk. Fiatal anyák gyermekei (különösen ha az anya 15 évesnél fiatalabb) nagyobb valószínűséggel lesznek koraszülöttek és alacsony születési súlyúak.
A terhességmegszakításB nem szűnteti meg a nem várt terhesség lelki hatásait – sem a lánynál, sem a partnerénél. Érzelmi krízis fordulhat elő a terhesség diagnózisakor, a terhességmegszakítás melletti döntés meghozatalánál, közvetlenül az abortusz elvégzését követően, ha a babát mégis szerették volna megtartani és a megszakítás évfordulóin. Családi tanácsadás és felvilágosítás a fogamzásgátló módszerekről mind a lánynak, mind a partnerének igen hasznos lehet.
szteroidokkal
Az anabolikus szteroidok használata során a szteroid- tartalmú gyógyszereket testépités vagy erőnlét, bátorság növelésére szedik.
Az anabolikus szteroidok nagyon hasonlítanak a természetes tesztoszteron hormonra. Ezen gyógyszerek szájon át történő szedése vagy injekcióval történő beadása a versenysportban előnyt nyújt az adott személynek – fokozza az izmok növekedését és javítja az erőn
Bakteriális fertőzések
1259
létet, azonban mellékhatásokat is okozhatnak. Használatuk ezért etikai és egészségügyi problémák sorát veti fel. Az amatőr és professzionális sportszervezetek anabolikus szteroidok használatára vonatkozó, az egész világot átfogó tilalma ellenére sok erő-fiiggő sportágban jelentkeznek az ilyen típusú nehézségek.
Az Egyesült Államokban a középiskolás fiúk 6-11%-a, ide értve a nem sportolók meglepően nagy számát is, használ szteroidokat. Egy nemzeti felmérésben a szteroidokat először használók legnagyobb csoportja a 15 évesnél fiatalabb fiúkból állt. A szteroidokat használók 95%-a férfi és 65%-uk sportoló, jellemzően birkózó és súlyemelő.
Az anabolikus szteroidok használatának leggyakoribb tünete a testtömeg drámai megnövekedése. A gyógyszert szedők erőteljesebbnek érzik magukat és
gyakran megnő a nemi vágyuk (libidó). A mellékhatások szoros összefüggésben állnak a használt mennyiséggel. A magas adagok jellegzetes pszichológiai mellékhatásokat okozhatnak, így szeszélyes kedélyváltozásokat, irracionális viselkedést és fokozott erőszakosságot (gyakran szteroid-dühnek is hívják).
A pattanások gyakran rosszabbodnak, ez egyike az anabolikus szteroid szedés azon kevés mellékhatásának, amely a serdülőt orvoshoz viheti. Májkárosodás esetén sárgaság alakulhat ki, nagyobb valószínűséggel tabletták szedésekor, mint az anabolikus szteroidok injekciós alkalmazásakor.
Az anabolikus szteroidok használatát hat hónappal abbahagyásuk után is ki lehet mutatni. A laboratóriumi vizsgálatok során az anabolikus szteroidok lebomlási termékeit mérik a vizeletben.

Gyermekekben a legtöbb lázas betegséget vírusos fertőzések okozzák, habár a bakteriális fertőzéseket is kísérheti láz. A bakteriális fertőzések lehetnek súlyosak, általában azonban antibiotikummal kezelhetők. A bakteriális fertőzés azonnali diagnózisa fontos a kezelés azonnali elkezdéséhez.
A bakteriális fertőzést gyakran nehéz elkülöníteni a vírusos fertőzésektől. Általánosságban, a bakteriális fertőzés magas lázzal jár – olykor akár 41 °C-nál is magasabb lehet – és magas fehérvérsejtszámot okoz. A bakteriális fertőzésekkel szemben különösen veszélyeztettek a 2 hónaposnál fiatalabb csecsemők, azok a gyermekek, akiknek nincs lépük vagy akiknek egyéb immunrendszert érintő betegségük van, valamint akik sarlósejtes vérszegénységben szenvednek. Mérsékelt övi éghajlaton sok bakteriális és vírusos fertőzés a téli hónapokban fordul elő, amit talán a zsúfolt, zárt helyek is elősegítenek, de egy részük nyáron is előfordulhat.
A torokgyík a Corynebacterium diphtheriae által okozott fertőző, néha halálos kimenetelű megbetegedés.
Sok évvel ezelőtt egyike volt a gyermekhalálozás vezető okainak. Napjainkban a torokgyík a fejlett országokban ritka, főként a betegség elleni védőoltás széles körű elterjedésének köszönhetően. 1980 óta az Egyesült Államokban évente ötnél kevesebb eset fordul elő, de a betegséget okozó baktérium még jelen van a világban és okozhat járványokat, ha a védőoltást nem a lehetséges legszélesebb körben alkalmazzák. Ötven év óta a legnagyobb járvány Oroszországban és a volt Szovjetunió egykori tagállamaiban zajlik jelenleg is.
A diftéria baktérium általában a levegőbe köhögött cseppekkel terjed. Ritkán a baktérium terjedhet fertőzött háztartási tárgyakkal, így ruhával vagy játékokkal. A baktérium általában a száj vagy a garat nyálkahártyájának felszínén vagy ahhoz közel szaporodik és itt gyulladást is okoz. A Corynebacterium diphtheriae néhány fajtája a szívet és az agyat károsító toxint termel.
A betegség 1-4 nappal a baktériummal történt találkozást követően kezdődik, általában enyhe torokfájással és nyeléskor jelentkező fájdalommal. A betegnek többnyire nem túl magas láza, szapora szívverése,
1260
Gyermekegészségügyi kérdések
émelygése, náthaszerű tünetei és fejfájása van és többször előfordul hányás. A nyaki nyirokcsomók megduzzadhatnak. A gyermek náthás lehet, ez gyakran csak az egyik oldali orrüreget érinti, ha a baktériumok az orra lokalizálódnak. A gyulladás a garatból a gége felé is terjedhet és a garat duzzadását okozhatja, elzárja a légutakat és a légzést különösen nehezítetté teszi.
Jellemző módon a baktérium álhártyát képez – elpusztult fehérvérsejtekből, baktériumokból és más anyagokból álló réteget – közel a mandulákhoz vagy a garat más részein. Az álhártya kemény és piszkos-szürke színű, erőteljes eltávolításakor az alatta fekvő nyálkahártya vérezhet. Az álhártya szűkítheti a légutakat és hirtelen leszakadva teljesen elzárhatja azokat, gátolva a gyermek légzését – ez életveszélyes állapot. Néhány enyhe diftériában szenvedő gyermeknél azonban soha nem alakul ki álhártya.
Ha a baktérium toxint termel, a toxin a véráramon keresztül szétterjed, károsíthatja a szervezet szöveteit, különösen a szivet és az idegeket. A szívizom károsodása (miokarditisz) általában a 10-14. nap között a legsúlyosabb, de bármikor előfordulhat az első és a hatodik hét között. A szívkárosodás lehet enyhe, amikor az elektrokardiogram kisebb rendellenességeket mutat vagy nagyon súlyos, ami szívelégtelenséghez és hirtelen halálhoz vezet.
A toxin rendszerint bizonyos idegeket, mint például a garatot beidegzőket érinti, ami nyelési nehézséget okoz. Ezek az idegek gyakran érintettek a betegség első hetében. A harmadik és hatodik hét között a karokhoz és lábakhoz futó idegek begyulladhatnak és erőtlenséget okoznak. A szív és az idegek lassan, több hét alatt gyógyulnak.
A torokgyík érintheti a bőrt is (bőrdiftéria). Bár ez elsősorban a trópusokon gyakori, bőrdiftéria előfordul az Egyesült Államokban is főleg a rossz higiénéjű, zsúfolt körülmények között élő embereknél (például hajléktalanokon). Ritka esetekben a diftéria a szemet is érintheti.
▲ lásd az 1200. oldalon lévő ábrát
Az orvos a torokgyík lehetőségét minden olyan beteg gyermek esetében felveti, akinek fájó garatja álhártyával fedett. A diagnózist a gyermek garatjából tamponnal vett hártyaminta laboratóriumi tenyésztésével lehet megerősíteni.
A torokgyík tüneteit hordozó gyermeket intenzív osztályon kell elhelyezni. Amint lehet, a betegnek anti- toxint (keringő diftéria toxint semlegesítő antitesteket) adnak. Az orvosnak azonban először speciális bőrvizsgálat elvégésével kell megbizonyosodnia arról, hogy a gyermek nem allergiás a lószérumból készített antito- xinnal szemben. Az allergiás gyermeknek először nagyon kicsi, majd fokozatosan emelkedő antitoxin adagokat adnak (deszenzitizálják).
Az intenzív osztályon az orvos és a nővérek gondoskodnak arról, hogy a légutak ne záródjanak el és a szív működése kielégítő legyen. Antibiotikumokat, így penicillint vagy eritromicint adnak a diftéria baktérium teljes kiirtására.
Súlyos diftériából a felépülés lassú, és a fertőzött gyermeknek el kell kerülnie a mindennapi tevékenységek túl korai újrakezdését. Még a szokásos testi erőfeszítés is károsíthatja a gyulladt szívet.
A gyermekeket rutinszerűen oltják torokgyík ellen. A diftéria védőoltást általában tetanusz és szamárköhögés (pertusszisz) elleni védőoltásokkal kombinálják, DiPerTe oltás (Diftéria-Pertusszisz-Tetanusz) formájában.A Ha torokgyík ellen oltott személy fertőzött egyénnel találkozik, az emlékeztető oltás megnövelt védelmet nyújt.
Mindenkit, aki diftériával fertőzött gyermekkel érintkezik, meg kell vizsgálni és torokkenetet kell küldeni laboratóriumi tenyésztésre. Megelőző antibiotikumokat adnak 7 napig és a személyt megfigyelik a betegség esetlegesen megjelenő tünetei irányában. Elölt diftéria baktériumot tartalmazó oltást vagy emlékeztető adagot kell adni mindenkinek, aki közeli kapcsolatban van fertőzött gyermekkel és aki nem kapott diftéria oltást vagy emlékeztetőt a megelőző öt év során. Torokgyík ellen nemrég oltott, normál torokflórájú embereknek nincs szükségük kezelésre, és másokhoz viszonyítva nem nagyobb a veszélyeztetettségük. A diftéria baktérium (tünetmentes) gazdák terjeszthetik a
Bakteriális fertőzések
1261
betegséget, ezért ezeknek az embereknek antibiotikus kezelése szükséges és a betegség bizonyítására ismételt torokleoltásokat kell végezni.
A szamárköhögés (pertusszisz) Bordetella pertussis baktérium által okozott nagyon fertőző betegség, amely általában elhúzódó, magas hangmagasságú, mély bordaközi behúzódással járó légzésben végződő, a szamár ordításához hasonló köhögési rohamokat okoz.
A szamárköhögés, amely egykor széles körben elterjedt betegség volt az Egyesült Államokban, és világszerte nagy probléma még napjaikban is, 1980 óta ismét gyakoribb lett az Egyesült Államokban. Helyi járványok 2^4- évenként jelentkeznek. A szamárköhögés bármilyen életkorban előfordulhat, az esetek felében azonban négy év alatti gyermekeket érint. Szamárköhögésen egyszer már átesett személyek nem mindig lesznek egész életükre teljesen védettek, a második alkalommal azonban a betegség általában enyhébb és nem mindig emlékeztet szamárköhögésre.
A fertőzött személy a köhögéskor levegőbe szórt nedvességcseppekkel terjeszti a betegséget. A közelben bárki belélegezheti ezeket a cseppeket és fertőződhet. A szamárköhögésben szenvedő személy a betegség harmadik hete után általában nem fertőző.
A tünetek átlagban 7-10 nappal a Bordetella pertussis baktériummal történő találkozás után kezdődnek. A baktérium betör a garat, a légcső és a légutak nyálkahártyájába és fokozza a nyákelválasztást. A nyák először híg, de később sűrű és ragadós lesz. A fertőzés kb. 6 hétig tart és három fázisát különíthetjük el: enyhe megfázásszerű tünetek (hurutos fázis), súlyos köhögőrohamok (roham fázis) és fokozatos felépülés (lábado- zási fázis).
A gyermeket az első (hurutos) fázisban vizsgáló orvosnak a szamárköhögést el kell különítenie hörghuruttól, influenzától, egyéb vírusos fertőzésektől és az esetleg hasonló tüneteket okozó tuberkulózistól. Az orvos kicsi tamponnal nyákmintát vesz az orrból és a garatból. A mintát ezután tenyésztik. A korai fázisban tenyésztéssel a baktérium 80-90%-ban felismerhető. A baktérium a betegség folyamán később sajnos nehezebben tenyészthető, annak ellenére, hogy a köhögés
Rutin védőoltásokkal megelőzhető bakteriális fertőzések*
- Torokgyík (diftéria)
- B típusú Hemophilus infhjenzae-‘je\ történő fertőzés (agyhártyagyulladás, gégefőgyulla- dás, néhány súlyos szemfertőzés, rejtett bakteriémia néhány típusa).
- Szamárköhögés (Pertusszisz)
- Tetanusz
- Figyelem: Sok vírusos fertőzést is meg lehet előzni rutin védőoltásokkal (lásd az 1200. gidaion lévő ábrát).
ekkor a legerősebb. Gyorsabban lehet eredményhez jutni, ha a levett mintából különleges antitestek használatával mutatják ki a Bordetella pertussis baktériumot, ez a módszer azonban kevésbé megbízható.
A leggyakoribb szövődmények a légutakat érintik. Csecsemőkorban különösen nagy a károsodás veszélye, amely a légzési szünetek (apnoe) vagy a köhögési rohamokat követő oxigénhiány miatt léphet fel. Gyermekekben akár halállal végződő tüdőgyulladás is kialakulhat. A köhögési rohamok során levegő juthat ki a tüdőkből a körülötte elhelyezkedő szövetekbe vagy a tüdő elszakadhat és összeeshet (légmell). Súlyos köhögési roham bevérzést okozhat a szemben, a nyálkahártyákban, ritkán a bőrben és az agyban. Seb alakulhat ki a nyelv alatt, ha a nyelv a köhögési rohamok során az alsó fogakhoz préselődik. Ritkán a köhögés végbél elő- esést (rektális prolapszus) vagy kidudorodásként látható köldöksérvet okozhat.
Csecsemőkben görcsök fordulhatnak elő, ez idősebb gyermekekben ritka. Az agyban a vérzés, duzzanat vagy gyulladás agykárosodáshoz, értelmi fogyatékossághoz, bénuláshoz vagy más idegrendszeri problémákhoz vezethet. Fülfertőzés (középfülgyulladás) is gyakran kialakulhat szamárköhögés következményeként.
1262
Gyermekegészségügyi kérdések
A szamárköhögés stádiumai
Első (hurutos) stádium
Második (roham) stádium
Harmadik (gyógyulás) stádium
Kezdet
A kórokozóval történt találkozás Az első tünetek után 10-14 nappal Az első tünetek után 4-6 után 7-10 nappal (3 hétnél nem kezdődik. héttel kezdődik,
több) fokozatosan kezdődik.
Tünetek
Tüsszögés, váladékozó szemek, más megfázásszerű tünetek; étvágytalanság; csüggedtség; fáradságos, fűrészelő köhögés, először éjszaka, fokozódva, majd nappal is; a láz ritka.
A köhögési roham, 5-15 vagy több gyors egymás utáni köhögés, szamárköhögéssel fejeződik be (gyors, mély belégzés, amely a magas hangot adja). Néhány rendes légvétel után ismét köhögési roham kezdődhet. Nagy mennyiségű nyákot köhöghet fel (általában a csecsemők és gyermekek lenyelik vagy az orrban nagy buborékokként jelenik meg) a köhögési roham alatt vagy után. A tartós köhögési roham vagy a sűrű nyák hányást okozhat. Csecsemőkben fulladásos időszak vagy légzésszünet a bőr kékes elszíneződését okozhatja, gyakoribb, mint a szamárhanggal kísért köhögés.
A köhögési roham egyre ritkul és enyhül; a hányás mérséklődik;’ a gyermek jobban érzi magát és jobban néz ki. Időnként köhögési rohamok hónapokig előfordulnak, általában légúti fertőzések, például nátha által kiváltott légúti irritáció hatására.
A szamárköhögésben szenvedő gyermekek nagy többsége ugyan lassan, de teljesen meggyógyul. Az egy év alattiak fertőzése 1-2%-ban végződik halállal. Két év alatti gyermekekben a betegség súlyos és kínzó lehet, de ritkán idősebb gyermekekben és felnőttekben is súlyos. Az enyhe betegségben szenvedő idősebb gyermekek és felnőttek azok, akik nagy valószínűséggel átadják a szamárköhögést fiatalabb gyermekeknek.
A súlyos állapotú csecsemőket általában kórházba viszik, mert nővéri ellátásra és oxigénre van szükségük: intenzív ellátást igényelhetnek. Ezeket a csecsemőket általában besötétített, csöndes szobába fektetik, és a lehetőségekhez képest minimális mértékben zavar
ják csak őket. A zaklatás ugyanis köhögési rohamot provokálhat, ami nehézlégzést okozhat. Ha a betegség enyhe, idősebb gyermekeknek nem kell ágyban feküdniük.
A kezelés során a nyákot le lehet szívni a garatból. Súlyosabb esetekben szükség esetén a légcsőbe csövet (tubus) helyeznek, hogy azon keresztül közvetlenül kerüljön oxigén a tüdőkbe. Köhögéscsillapító gyógyszerek hatása kérdéses, és általában nem használják ezeket.
Intravénás folyadék adható a hányással veszített folyadék pótlására, valamint ha a köhögés megakadályozza a csecsemő táplálhatóságát. Fontos a megfelelő táplálás, idősebb gyermekekben a kis mennyiségű, gyakori étkezés a legajánlatosabb.
Bakteriális fertőzések
1263
Általában eritromicin nevű antibiotikumot adnak a pertussziszt okozó baktérium teljes kiirtására. Antibiotikummal kezelik a szamárköhögést kísérő fertőzéseket is, mint például a tüdőgyulladást és középfülgyulladást.
A gyermekeket rutinszerűen oltják szamárköhögés ellen. A szamárköhögés oltást általában torokgyík és tetanusz elleni oltással kombinálják, DiPerTe oltás (Diftéria-Pertusszisz-Tetanusz) formájában. ▲ Szamár- köhögéses beteggel érintkezőknek megelőzésként eritromicint adnak.
Rejtett (okkult) bakteriémia során a véráramban baktériumok vannak jelen, habár a szervezetben szemmel láthatólag sehol nincs fertőzés és a gyermek nem tűnik betegnek.
Rejtett bakteriémia okozza az 1-24 hónapos korú csecsemők lázas állapotainak több mint 4%-át. Az ösz- szes esetek több mint 75%-ában Streptococcus pneu- moniae a kórokozó. A gyermeknek néha enyhe légúti fertőzése vagy torokfájása van, de gyakran a láz az egyetlen tünet (általában 38,5 °C vagy magasabb). A diagnózis felállításának egyetlen módja a baktérium kimutatása a vérből. Általánosabb vizsgálatokkal, így például a fehérvérsejtszám meghatározásával lehet eldönteni azt, hogy fennáll-e a bakteriális fertőzés lehetősége (szemben a virális fertőzésekkel), ami antibiotikus kezelést tesz szükségessé már a vérminta tenyésztési eredményének ismerete előtt. A rejtett bakteriémiát antibiotikummal kezelik.
A fertőző gyomor- és bélhurut (gasztroenteritisz) az emésztőrendszer hányással és hasmenéssel járó fertőzése. ■
Számos baktériumfajta okozhat gyomor- és bélhurutot, egyesek mérgező anyagok (toxinok) termelése útján, mások pedig a bélfalban szaporodnak. Az utóbbiak bejuthatnak a véráramba is. Vírusok és paraziták, például Giardia is okozhat gyomor- és bélhurutot. Tény, hogy az Egyesült Államokban és más országokban kórházi ellátást igénylő súlyos hasmenések majdnem feléért egy vírus (rotavírus) a felelős. A baktériumok és a paraziták kevésbé állnak előtérben az Egyesült Államokban, mint a fejlődő országokban, de okoz
nak ételmérgezési járványokat és hasmenést is. A súlyos hasmenések következményei teljesen mások az iparilag fejlett és a fejlődő országokban. Például annak ellenére, hogy az Egyesült Államokban évente több millió gyermekkori hasmenéses eset zajlik le, csak néhány száz gyermek hal meg, míg a hasmenéses betegségek több mint 3 millió, 5 évnél fiatalabb áldozatot követelnek a fejlődő országokban egy év alatt.
A gyomor- és bélhurut rendszerint hányást és hasmenést okoz. Az ok kiderítéséhez az orvos megítéli, vajon a gyermek érintkezett-e fertőző forrással (például különleges étellel, állattal vagy beteg emberrel), milyen régóta vannak a gyermeknek tünetei és melyek ezek a tünetek, milyen gyakori a hányás és van-e hasmenés is, a diagnózishoz az orvos figyelembe veszi a gyermek korát is.
A gyomor- és bélhurut tüneteinek megjelenése után 24 órával a hat hónapos kor alatti csecsemők már kiszáradhatnak, mert túl sok vizet vagy sót (elektrolitok) veszítenek.* Bármelyik gyermek kiszáradhat 24 órán belül is, ha a hányás és a hasmenés súlyos, és a folyadékbevitel nem megfelelő. A kiszáradt gyermeknek rossz az étvágya, száraz a szája, lázas, kevés a vizelete, szomjas és veszít a súlyából. Súlyosabb kiszáradás esetén a szemek besüppedtek és szárazak, és a fej tetején a kutacs is behúzódik. A gyermek aluszékony lehet. Idősebb csecsemőknél és túlsúlyos, fiatal gyermekek esetében a tünetek nem jelentkeznek, amíg a kiszáradás súlyossá nem válik. Olykor ezek a gyermekek nagyon gyengék, bőrük száraz és meleg, szemük száraz és beesett.
Először folyadékot és elektrolitokat adnak – általában oldat formájában szájon át, de súlyos kiszáradás esetén intravénásán – a hányással és hasmenéssel veszített folyadékok és elektrolitok pótlására. Idősebb csecsemőknek és egyébként egészséges gyermekeknek antibiotikumokat csak bizonyos baktériumok és paraziták esetén adnak, igy azoknál, amelyek véres hasmenést vagy kolerát okoznak. Hat hónapnál fiatalabb cse-
▲ lásd az 1200. oldalon lévő ábrát
■ lásd az 514. oldalt
* lásd a 665. oldalt
1264
Gyermekegészségügyi kérdések
csemőket és károsodott immunrendszerű gyermekeket antibiotikumokkal kezelnek, még ha a bélrendszeren kívül egyéb jele nincs is a fertőzésnek. Az antibiotikumok hatástalanok vírusok okozta gyomor- és bélhurut esetén. Ha a hasmenést utazás előzte meg, vagy a hasmenés súlyos és tartós, gyakran használnak antibiotikumot.
Súlyos bakteriális szemfertőzés
A súlyos bakteriális szemfertőzés a szemhéj, a szemet körülvevő bőr (periorbitális cellulitisz) és a szemüregen belüli rész (orbitális cellulitisz) duzzanatát és vörösségét okozza.
A szemet körülvevő rész fertőződhet a gyermek sebesüléséből, rovarcsípéséből vagy arcüreggyulladásából (szinuszitisz) kiindulva. A fertőzés a szervezet egyéb helyeiről véráram útján is átterjedhet a szemre. Az egyszerű szemfertőzést, így például a kötőhártyagyulladást (konjunktivitisz) baktériumok vagy vírusok okozzák. Vörös szem allergia jele is lehet. A Az egyszerű szemfertőzések és az allergia okozta szemtünetek sokkal gyakoribbak, mint a szemüreg körüli (periorbitális cellulitisz) és azon belüli (orbitális cellulitisz) súlyos szemfertőzések.
A súlyos szemfertőzés első tünete általában a duzzadt, vörös szem. A szemfertőzés gyermekek több mint 90%-ában csak az egyik szemet érinti. A legtöbb gyermek lázas, kb. 20%-uk náthás és másik 20%-uknak van kötőhártya-gyulladása. Orbitális cellulitisz esetén a szem előrenyomódik, ez bénítja a szemizmokat és a szem nem tud mozogni. A szem ilyenkor sérül és a látás is károsodik. Különösen periorbitális cellulitiszben, de orbitális cellulitiszben is, a szemhéj annyira megduzzadhat, hogy a szemrést, különleges eszközzel szemésznek kell szétnyitnia.
Az orbitális cellulitiszben vérrög zárhatja el az ideghártyát ellátó fő artériát és vénát. Ez károsítja az ideghártyát (retina), és a fertőzött szem vakságát okozhatja. Néha a fertőzés a szemüregből az agy felé terjedhet,
ahol tályogot okoz vagy az agyat határoló hártyák felé, ahol bakteriális agyhártyagyulladáshoz vezet. Vérrög zárhatja el az agyat ellátó vénákat és fejfájást, eszméletlenséget vagy akár halált is okozhat. A periorbitális cellulitisz járhat véráramfertőzéssel, azonban általában nem terjed a szemüreg (orbita) vagy az agy felé.
Az orvos megvizsgálja a szemet a fertőzés tüneteit keresve, és eldönti vajon a szem képes-e még mozogni, előre nyomódott-e és a látás romlott-e. Vérminta tenyésztése útján azonosítható a fertőzést okozó baktérium. Komputertomográfiás (CT) vizsgálattal meg lehet állapítani a fertőzés helyét és a távolabbi terjedések is felismerhetők.
A súlyos szemfertőzésben szenvedő gyermekek kórházi ellátást igényelnek és azonnal intravénás antibiotikus kezelést kell kapniuk. A periorbitális cellulitisz kezelésében 10-14 napon át tartó antibiotikus kezelés szükséges (először intravénásán, majd szájon át folytatva). Orbitális cellulitisz esetén sebészi drenálásra és 2-3 hetes, főként intravénásán adott antibiotikus kezelésre van szükség. Az enyhébb periorbitális celluli- tiszek néhány esete jól reagál szájon át adott antibiotikumokra. A leggyakoribb, de kevésbé súlyos kötőhártya-gyulladást (konjunktivitisz) antibiotikus szemcsep- pel vagy krémmel vagy 7-10 napig szájon át adott antibiotikummal kezelik, feltéve, hogy a kórokozó baktérium és nem vírus.
A gégefedő-gyulladás (epiglottitisz, néha szupraglotti- tisznek hívják) a gégefedő gyorsan súlyosbodó, súlyos fertőzése, amely légúti elzáródást és halált okozhat.
A gégefedő nyelés során elzárja a gégebemenetet és a légcsövet (larinx és trachea). A gégefedő fertőzését majdnem mindig b típusú Haemophilus influenzáé okozza. Nagyon ritkán Streptococcus baktériumok a felelősek, különösen idősebb gyermekekben és felnőttekben. Az epiglottitisz leggyakrabban 2-5 éves kor között fordul elő. Két éves kor alatt nem gyakori, de bármilyen korú személyt, akár felnőttet is érinthet.
A fertőzés általában felső légúti huruttal kezdődik, így az orr és a garat gyulladásával, azután lehúzódik a gégefedőre. Gyakran társul a véráramban baktériumok megjelenésével (bakteriémia).
▲ lásd a 826. oldalt
Bakteriális fertőzések
1265
A gégefedő-gyulladás hirtelen halállal végződhet, mert a fertőzött szövettörmelék belélegzése elzárhatja a légutakat és megakadályozza a légzést.
A fertőzés általában hirtelen kezdődik és gyorsan rosszabbodik. Az előzőleg egészséges gyermeknek fáj a torka, bereked és gyakran magasra szökik a láza. Gyakoriak a nyelési és légzési nehézségek. A gyermek általában nyáladzik, szaporán lélegzik és belégzéskor sípoló hangot ad. A nehézlégzés következtében a gyermek gyakran előrehajol, miközben nyakát hátrafeszíti, hogy így próbálja növelni a tüdőbe jutó levegő meny- nyiségét. A nehezített légzés a vérben széndioxid felhalmozódásához és alacsony oxigénszint kialakulásához vezethet. A duzzadt gégefedő megnehezíti a nyák felköhögését. Ezek a tényezők néhány órán belül halálhoz vezethetnek.
A gégefedő-gyulladást tüdőgyulladás kísérheti. A fertőzés néha az ízületek, az agyhártyák, a szívburok vagy a bőr alatti szövetek felé is terjed.
A gégefedő-gyulladás sürgősségi eset és az orvos ilyen irányú gyanúja esetén azonnali kórházi ellátást igényel.
A diagnózis a gégefedő gégetükörrel végzett vizsgálatán alapul, ez a vizsgálat azonban a légutak hirtelen halált okozó elzáródásához vezethet. Ezért ezt a vizsgálatot általában szakorvos végzi, ideális körülmények között műtőben, miután a gyermeket elaltatták. Elzáródás esetén az orvos azonnal újra átjárhatóvá teszi a légutakat kemény cső bevezetésével (endotracheális tubus) vagy a nyak elülső részén készített nyílás segítségével (gégemetszés, tracheosztómia).
Az orvos a felső légutak váladékaiból és a vérből mintákat vesz és tenyésztésre a laboratóriumba küldi. Az antibiotikus kezelést azonban elkezdik még mielőtt a tenyésztés eredményét kézhez vennék.
Napjainkban hozzáférhető a b típusú Haemophilus influenzáé elleni védőoltás. A gégefedő-gyulladás ily módon jelenleg a csecsemők oltásával megelőzhető. Az Egyesült Államokban a gégefedő-gyulladás szerencsére ritka betegség lett a rutin védőoltások bevezetése
óta. A b típusú Haemophilus influenzáé elleni védőoltás-sorozatból az elsőt általában 2 hónapos korban adják. A
A garat mögötti (retrofaringeális) tályog a garat hátsó részén elhelyezkedő nyirokcsomók fertőzése.
A garat hátsó falának nyirokcsomói a gyermekkor után eltűnnek, ezért a garat mögötti tályog felnőttekben nem gyakori, habár más nyaki és garat tályogok felnőttekben is előfordulnak. A tályogot általában Streptococcus fertőzés okozza, amely a mandulákból, a garatból, az arcüregekből, az orrmandulákból, az orrból és a középfülből terjed át. A hátsó garatfal megsértése hegyes tárggyal, így például halszálkával, olykor szintén okozhat garat mögötti tályogot. Ritkán tuberkulózis is vezethet garat mögötti tályog kialakulásához.
A garat mögötti tályog vezető tünetei a nyelési fájdalom, a láz, és a nyaki nyirokcsomók megnagyobbodása. A tályog elzárhatja a légutakat és nehézlégzést okoz. A légzés könnyítésére a gyermek gyakran oldalra hajtja a fejét, nyakát hátra dönti és állát megemeli.
Szövődményként a tályog körüli vérzés, a tályog megrepedése a légutak felé (a váladék elzárhatja a légutakat) és tüdőgyulladás fellépése fenyeget. Gégegörcs is jelentkezhet, ami tovább rontja a légzést. Vérrögök alakulhatnak ki a nyak nagy vénáiban (véna jugularis). A fertőzés terjedhet lefelé, a mellkas felé is.
A garat mögötti tályog tüneteinek észlelésekor az orvos röntgen- és komputertomográfiás (CT) vizsgálatot kér a diagnózis megerősítésére.
A legtöbb tályogot be kell csövezni (drenázs), a tályogot műtétileg megnyitják és lehetővé teszik a genny elfolyását. Penicillint, klindamicint vagy más antibiotikumot adnak kezdetben intravénásán, majd szájon át folytatva.
▲ lásd az 1200. oldalon lévő ábrát
1266
Számos vírusfertőzés gyakori gyermekekben. A gyermekkori vírusos fertőzések többsége nem súlyos, ezért a legtöbb vírusos fertőzésben szenvedő gyermek kezelés nélkül is meggyógyul, s az orvosnak általában nincs szüksége a vélelmezett vírus laboratóriumi azonosítására. Néhány fertőzés annyira jellegzetes megjelenésű és lefolyású, hogy a tünetek alapján diagnosztizálható.
A kanyaró (9 napos kanyaró) igen fertőző, változatos tünetekkel és jellegzetes kiütésekkel járó vírusos megbetegedés.
Az emberek kanyaróval elsősorban a fertőzött ember köhögésével levegőbe juttatott parányi nyálcsep- pek belélegzése útján fertőződnek. A kanyaró vírusával fertőzött ember 2-4 nappal a kiütések megjelenése előtt már fertőző, és az marad a kiütések eltűnéséig.
Az oltás széleskörű elterjedése előtt 2-3 évenként robbantak ki kiterjedt kanyaró járványok, különösen óvodás és iskoláskorú gyermekek között; a közbeeső években csak helyi járványok fordultak elő. Napjainkban járványok jellegzetesen az előzőleg beoltott tizenévesek és fiatal felnőttek, valamint fiatal gyermekek (oltatlan óvodáskorú gyermekek és az oltásra még túl fiatal csecsemők, azaz 12 hónaposak vagy fiatalabbak) között fordulnak elő. Kanyarón előzőleg már átesett vagy védőoltásban részesült nő a védettséget (antitestek formájában) átadja gyermekének, ez a védettség az első életév nagyobb részére elegendő. Ezután a kanyaróval szembeni fogékonyság azonban nagy. Egyszeri kanyaró megbetegedés egész életre szóló védelmet nyújt.
A kanyaró tünetei 7-14 nappal a fertőzés után kezdődnek. A fertőzött személyben először láz, nátha, torokfájás, elfojtott köhögés és a szemek belövelltsége jelentkezik. Kettő-négy nappal később kicsi fehér foltok (Koplik-foltok) jelennek meg a szájban. Az enyhén viszkető kiütések a tünetek megjelenését követő harmadik-ötödik napon jelentkeznek. A kiütések a fülek előtt és alatt és a nyak oldalán kezdődnek, szabálytalan, lapos, vörös mezők formájában, amelyek még to
vább nőnek. A kiütések egy-két napon belül, ahogy az arcon halványodni kezdenek, átterjednek a törzsre, a karokra és a lábakra.
A betegség csúcspontján a beteg nagyon rosszul érzi magát, a kiütések kiterjedtek és a hőmérséklet meghaladhatja a 40 °C-t. Három-öt nap múlva a hőmérséklet csökken, a beteg jobban érzi magát és a néhány megmaradt kiütés gyorsan eltűnik. A diagnózis a típusos tüneteken és jellegzetes kiütéseken alapul. Speciális vizsgálatot általában nem végeznek.
Egészséges, jól táplált gyermekben a kanyaró ritkán súlyos. Szövődményes bakteriális fertőzés azonban, így például tüdőgyulladás (különösen csecsemőkben) vagy középfülgyulladás, elég gyakori; a kanyarós betegek különösen fogékonyak a Streptococcus baktérium fertőzéssel szemben. Ritkán a vérlemezkeszint olyan alacsony lehet, hogy a gyermeken véraláfutások és vérzések lépnek fel.
Az agyvelő fertőzése (enkefalitisz), mint szövődmény, 1000-2000-ből egy esetben fordul elő. Agyvelő- gyulladás gyakran magas lázzal, görcsökkel és kómával jelentkezik, általában a kiütések megjelenését követő második naptól a harmadik hétig. Ez a betegség lehet rövid lefolyású, kb. 1 héten belüli gyógyulás, de lehet elhúzódó, súlyos agykárosodással járó vagy akár halállal végződő is. Ritka esetekben hónapokkal-évek- kel később agykárosodáshoz vezető ún. szubakut szklerotizáló panenkefalitisz – a kanyaró súlyos szövődménye – alakulhat ki.
A kanyaró elleni védőoltás egyike a gyermekkori rutin védőoltásoknak. A Az oltást általában mumpsz és rubeola elleni oltóanyagokkal kombinálva adják, a comb vagy a felkar izmaiba.
A kanyarós gyermeket melegben és kényelmesen kell elhelyezni. Paracetamol vagy ibuprofen adható a láz csillapítására. Másodlagos fertőzés kialakulásakor antibiotikumot adnak.
panenkefalitisz
A szubakut szklerotizáló panenkefalitisz egyre súlyos-
bodó, általában halállal végződő megbetegedés, a ka-
nyaró hónapokkal vagy évekkel később megjelenő rít-
A lásd az 1200. oldalon lévő ábrát
Vírusfertőzések
1267
Néhány vírusos fertőzés áttekintése
| Fertőzés | Lappangási idő | Fertőzőképesség ideje | A kiütések helye | A kiütések természete |
| Kanyaró | 7-14 napig | 2-4 nappal a kiütések megjelenése előtt kezdődik és 2-5 nappal a kezdet utánig tart. | A fülek körül, a nyakon és az arcon indul és súlyosabb esetekben ráterjed a törzsre, a karokra és a lábakra. | Szabálytalan, lapos, vörös mezők, amelyek hamarosan egybefolynak, 3-5 nappal a tünetek kezdete után kezdődnek, 4-7 napig tartanak. |
| Rózsahimlö
(rubeola) |
14-21 napig | Röviddel a tünetek kezdetétől a kiütések eltűnéséig; a fertőzött újszülöttek általában több hónapig fertőzőképesek. | Az arcon és a nyakon indul, a törzsre, a karokra és a lábakra terjed. | Finom, rózsaszínű, lapos kiütések.
1-2 nappal a bevezető tünetek után jelennek meg; 1-3 napig tartanak. |
| Rozeola infantum | Valószínűleg
5-15 napig |
Ismeretlen | A mellkason és a hason láthatók, az arc, a karok és a lábak mérsékelt érintettségével. | Vörös és lapos, esetleg összefolyó mezők, kb. a negyedik napon kezdődik, a testhőmérséklet hirtelen normalizálódásakor jelenik meg, egy vagy két napig tart. |
| Eritéma infekciózum (ötödik betegség) | 4-14 napig | A kiütések megjelenésétől néhány nappal eltűnésük utánig. | Az arcon indul, a karokra, a lábakra és a törzsre terjed. | Vörös és lapos összefolyó mezőkkel, gyakran pettyes csipkés széllel, röviddel a tünetek kezdete után jelentkezik. 5-10 napig tart, több hétre visszatérhet. |
| Bárányhimlő (varicella) | 14-21 napig | Néhány nappal a tünetek kezdete elöttől addig, amíg az utolsó hólyagon is pörk alakul ki. | Általában először a törzsön jelenik meg, később az arcon, a nyakon, a karokon és a lábakon, ritkán a tenyereken- és a talpakon. | Kicsi, lapos, vörös pettyek, amelyek összefolynak, kerek, folyadékkal telt hólyagok alakulnak ki vörös háttérrel, mielőtt végül pör- kösödnek. A kiütések nem egyidőben jelennek meg, így változatos stádiumok |
vannak jelen egyidejűleg. Röviddel a tünetek kezdete után kezdődik, néhány naptó1-2 hétig tart.
1266
Számos vírusfertőzés gyakori gyermekekben. A gyermekkori vírusos fertőzések többsége nem súlyos, ezért a legtöbb vírusos fertőzésben szenvedő gyermek kezelés nélkül is meggyógyul, s az orvosnak általában nincs szüksége a vélelmezett vírus laboratóriumi azonosítására. Néhány fertőzés annyira jellegzetes megjelenésű és lefolyású, hogy a tünetek alapján diagnosztizálható.
A kanyaró (9 napos kanyaró) igen fertőző, változatos tünetekkel és jellegzetes kiütésekkel járó vírusos megbetegedés.
Az emberek kanyaróval elsősorban a fertőzött ember köhögésével levegőbe juttatott parányi nyálcsep- pek belélegzése útján fertőződnek. A kanyaró vírusával fertőzött ember 2-4 nappal a kiütések megjelenése előtt már fertőző, és az marad a kiütések eltűnéséig.
Az oltás széleskörű elterjedése előtt 2-3 évenként robbantak ki kiterjedt kanyaró járványok, különösen óvodás és iskoláskorú gyermekek között; a közbeeső években csak helyi járványok fordultak elő. Napjainkban járványok jellegzetesen az előzőleg beoltott tizenévesek és fiatal felnőttek, valamint fiatal gyermekek (oltatlan óvodáskorú gyermekek és az oltásra még túl fiatal csecsemők, azaz 12 hónaposak vagy fiatalabbak) között fordulnak elő. Kanyarón előzőleg már átesett vagy védőoltásban részesült nő a védettséget (antitestek formájában) átadja gyermekének, ez a védettség az első életév nagyobb részére elegendő. Ezután a kanyaróval szembeni fogékonyság azonban nagy. Egyszeri kanyaró megbetegedés egész életre szóló védelmet nyújt.
A kanyaró tünetei 7-14 nappal a fertőzés után kezdődnek. A fertőzött személyben először láz, nátha, torokfájás, elfojtott köhögés és a szemek belövelltsége jelentkezik. Kettő-négy nappal később kicsi fehér foltok (Koplik-foltok) jelennek meg a szájban. Az enyhén viszkető kiütések a tünetek megjelenését követő harmadik-ötödik napon jelentkeznek. A kiütések a fülek előtt és alatt és a nyak oldalán kezdődnek, szabálytalan, lapos, vörös mezők formájában, amelyek még to
vább nőnek. A kiütések egy-két napon belül, ahogy az arcon halványodni kezdenek, átterjednek a törzsre, a karokra és a lábakra.
A betegség csúcspontján a beteg nagyon rosszul érzi magát, a kiütések kiterjedtek és a hőmérséklet meghaladhatja a 40 °C-t. Három-öt nap múlva a hőmérséklet csökken, a beteg jobban érzi magát és a néhány megmaradt kiütés gyorsan eltűnik. A diagnózis a típusos tüneteken és jellegzetes kiütéseken alapul. Speciális vizsgálatot általában nem végeznek.
Egészséges, jól táplált gyermekben a kanyaró ritkán súlyos. Szövődményes bakteriális fertőzés azonban, így például tüdőgyulladás (különösen csecsemőkben) vagy középfülgyulladás, elég gyakori; a kanyarós betegek különösen fogékonyak a Streptococcus baktérium fertőzéssel szemben. Ritkán a vérlemezkeszint olyan alacsony lehet, hogy a gyermeken véraláfutások és vérzések lépnek fel.
Az agyvelő fertőzése (enkefalitisz), mint szövődmény, 1000-2000-ből egy esetben fordul elő. Agyvelő- gyulladás gyakran magas lázzal, görcsökkel és kómával jelentkezik, általában a kiütések megjelenését követő második naptól a harmadik hétig. Ez a betegség lehet rövid lefolyású, kb. 1 héten belüli gyógyulás, de lehet elhúzódó, súlyos agykárosodással járó vagy akár halállal végződő is. Ritka esetekben hónapokkal-évek- kel később agykárosodáshoz vezető ún. szubakut szklerotizáló panenkefalitisz – a kanyaró súlyos szövődménye – alakulhat ki.
A kanyaró elleni védőoltás egyike a gyermekkori rutin védőoltásoknak. A Az oltást általában mumpsz és rubeola elleni oltóanyagokkal kombinálva adják, a comb vagy a felkar izmaiba.
A kanyarós gyermeket melegben és kényelmesen kell elhelyezni. Paracetamol vagy ibuprofen adható a láz csillapítására. Másodlagos fertőzés kialakulásakor antibiotikumot adnak.
panenkefalitisz
A szubakut szklerotizáló panenkefalitisz egyre súlyos-
bodó, általában halállal végződő megbetegedés, a ka-
nyaró hónapokkal vagy évekkel később megjelenő rit-
A lásd az 1200. oldalon lévő ábrát
Vírusfertőzések
1267
Néhány vírusos fertőzés áttekintése
| Fertőzés | Lappangási idő | Fertőzőképesség ideje | A kiütések helye | A kiütések természete |
| Kanyaró | 7-14 napig | 2-4 nappal a kiütések megjelenése előtt kezdődik és 2-5 nappal a kezdet utánig tart. | A fülek körül, a nyakon és az arcon indul és súlyosabb esetekben ráterjed a törzsre, a karokra és a lábakra. | Szabálytalan, lapos, vörös mezők, amelyek hamarosan egybefolynak, 3-5 nappal a tünetek kezdete után kezdődnek, 4-7 napig tartanak. |
| Rózsahimlő (rubeola) | 14- 21 napig | Röviddel a tünetek kezdetétől a kiütések eltűnéséig: a fertőzött újszülöttek általában több hónapig fertőzőképesek. | Az arcon és a nyakon indul, a törzsre, a karokra és a lábakra terjed. | Finom, rózsaszínű, lapos kiütések, 1-2 nappal a bevezető tünetek után jelennek meg; 1-3 napig tartanak. |
| Rozeola infantum | Valószínűleg
5-15 napig |
Ismeretlen | A mellkason és a hason láthatók, az arc, a karok és a lábak mérsékelt érintettségével. | Vörös és lapos, esetleg összefolyó mezők, kb. a negyedik napon kezdődik, a testhőmérséklet hirtelen normalizáló- dásakor jelenik meg, egy vagy két napig tart. |
| Eritéma infekciózum (ötödik betegség) | 4-14 napig | A kiütések megjelenésétől néhány nappal eltűnésük utánig. | Az arcon indul, a karokra, a lábakra és a törzsre terjed. | Vörös és lapos összefolyó mezőkkel, gyakran pettyes csipkés széllel, röviddel a tünetek kezdete után jelentkezik. 5-10 napig tart, több hétre visszatérhet. |
| Bárányhimlő
(varicella) |
14-21 napig | Néhány nappal a tünetek kezdete előttől addig, amíg az utolsó hólyagon is pörk alakul ki. | Általában először a törzsön jelenik meg, később az arcon, a nyakon, a karokon és a lábakon, ritkán a tenyereken- és a talpakon. | Kicsi, lapos, vörös pettyek, amelyek összefolynak, kerek, folyadékkal telt hólyagok alakulnak ki vörös háttérrel, mielőtt végül pör- kösödnek. A kiütések nem egyidöben jelennek meg, így változatos stádiumok |
vannak jelen egyidejűleg. Röviddel a tünetek kezdete után kezdődik, néhány naptó1-2 hétig tart.
1268
Gyermekegészségügyi kérdések
ka szövődménye, amely szellemi hanyatlást, izomrángásokat és görcsöket okoz.
A szubakut szklerotizáló panenkefalitisz valószínűleg kanyaró vírussal történt agyi fertőzés következménye. A vírus a kanyaró fertőzés során jut az agyba és hosszú ideig ott marad anélkül, hogy bármilyen problémát okozna. A vírus azonban ismeretlen okból ismét aktiválódhat és szubakut szklerotizáló panenkefalitiszt okoz. Nagyon ritkán szubakut szklerotizáló panenkefalitisz kialakulhat olyan személyben is, akinek nem volt kanyarója, de élő kanyaró vírus oltást kapott.
A szubakut szklerotizáló panenkefalitiszben szenvedő betegek száma az Egyesült Államokban és Nyugat- Európában csökken. A férfiak gyakrabban betegszenek meg.
A betegség általában gyermekekben és fiatal felnőttekben, 20 éves kor előtt kezdődik. Első tünetei a romló iskolai teljesítmény, feledékenység, hangulat-kitörések, figyelmetlenség, álmatlanság és hallucinációk lehetnek. Ezt görcsök követik a karokban, a lábakban vagy a törzsön hirtelen megjelenő izomrángások formájában. Végül a görcsök az egész testre kiteijednek, a kóros, irányíthatatlan izommozgásokkal együtt. Az értelmi képesség folyamatosan hanyatlik és a beszéd megváltozik. Később az izmok egyre merevebbek lesznek és a nyelés nehezítetté válik. A beteg megvakulhat. Végső állapotban a testhőmérséklet emelkedik, a vérnyomás és a pulzusszám kóros lesz.
Az orvos a diagnózist a tünetek alapján állítja fel. A diagnózist megerősítheti vérvizsgálat, amely a kanyaró vírus ellenes antitestek magas szintjét mutatja, kóros elektroenkefalogram (EEG) vagy az agy rendellenességeit ábrázoló mágneses rezonancia (MRI) vagy komputertomográfiás (CT) vizsgálat.
A betegség egy-három éven belül majdnem mindig halállal végződik. A halál oka általában tüdőgyulladás, mely a betegség miatt kialakuló kifejezett gyengeség és a kóros izomszabályozás következménye.
A betegség súlyosbodásának megállítására semmit nem lehet tenni. Görcsellenes gyógyszereket lehet adni a görcsök meggátlására vagy csökkentésére.
▲ lásd az 1218. oldalt
■ lásd az 1223. oldalt
A rózsahimlő (rubeola, 3 napos kanyaró) fertőző, enyhe tünetekkel, így ízületi fájdalommal és kiütésekkel járó vírusos megbetegedés.
A rózsahimlő főleg fertőzött ember köhögésével a levegőbe jutatott vírust tartalmazó parányi nedvesség- cseppek belélegzésével teljed. Közeli kapcsolat fertőzött személlyel szintén terjesztheti a betegséget. A beteg már egy héttel a tünetek megjelenése előtt fertőző, és az is marad a tünetek eltűnését követő egy héten keresztül. Születés előtt fertőződött csecsemő a születés után több hónappal is fertőző lehet. A
A rózsahimlő kevésbé fertőző, mint a kanyaró és sok gyermek soha nem kapja el a betegséget. Mégis a rubeola veszélyes betegség, különösen terhes nőkben. A terhesség első 16 hetében (főleg a 8.-10. hétig) fertőződött nő elvetélhet, előfordulhat halvaszülés vagy a születendő újszülöttnek veleszületett fejlődési rendellenességei lehetnek.® Fiatal felnőtt nők kb. 10-15%-ának nem volt soha rózsahimlője, így fennáll annak a kockázata, hogy a terhesség korai szakaszában fertőződve a gyermek súlyos veleszületett fejlődési rendellenességekkel születik.
A járványok szabálytalan időközökkel, tavasszal fordulnak elő, nagy járványok kb. 6-9 évente. Az Egyesült Államokban a rózsahimlő esetszáma és a rózsahimlővel születés előtt fertőzött csecsemők száma 1988-ban növekedésnek indult, de ez a tendencia 1991-ben elérte a csúcsát. Jelenleg az esetek száma alacsonyabb mint régebben bármikor. Egyszeri rubeolafertőzés egész életre szóló védelmet nyújt.
A tünetek kb. 14-21 nappal a fertőzés után kezdődnek. Gyermekekben a betegség egy-öt napos enyhe rosszulléttel, a nyak és a tarkótáj nyirokcsomóinak duzzadásával, és esetleg ízületi fájdalmakkal kezdődik. A torok nem fájdalmas, de a betegség kezdetén vörös lesz. Ezek a korai tünetek esetleg nagyon enyhék, vagy egyáltalán meg sem jelennek serdülőkben és felnőttekben. Enyhe kiütések is kialakulhatnak és kb. három napig tartanak. A kiütések az arcon és a nyakon kezdődnek, majd gyorsan terjednek a törzsre, a karokra és a lábakra. Ahogy a kiütések eltűnnek, a bőr enyhén vöröses lesz (pír), különösen az arcon. A szájpadláson megjelenő rózsaszínű foltok később vörös pírrá olvadnak össze és a szájüreg hátsó részéig terjednek.
A diagnózis a jellegzetes tüneteken alapul. Sok rubeolás esetet azonban tévesen diagnosztizálnak, vagy a betegség olyan enyhe, hogy észrevétlen marad. Terhesség alatt igen fontos biztos diagnózist felállítani;
Vírusfertőzések
1269
ez a vérben megjelenő, rubeolavírus elleni antitestszint mérésével lehetséges.
A legtöbb rózsahimlős gyermek teljesen meggyógyul. Tizenéves fiúk és férfiak átmeneti fájdalmat érezhetnek a herékben. A nők több mint egyharmadánál ízületi gyulladás vagy fájdalom alakul ki. Ritka esetekben középfülgyulladás (otitisz média) fordulhat elő. Az agyvelő fertőzése (enkefalitisz) ritka, olykor azonban halálos szövődmény. A rózsahimlő terhes nőkben a magzatra nézve nagyon veszélyes lehet, veleszületett fejlődési rendellenességeket, halvaszülést vagy vetélést okozhat.
A rózsahimlő elleni oltás egyike a gyermekkori rutin védőoltásoknak.A Az oltást általában mumpsz és kanyaró elleni oltóanyaggal kombinálva izomba adják.
A rózsahimlő tünetei ritkán súlyosak annyira, hogy kezelésre lenne szükség. A középfülgyulladást® antibiotikummal lehet kezelni, de az agyvelőgyulladás semmilyen kezeléssel nem gyógyítható.
agyvelőgyulladás
(panenkefalitisz)
A progresszív rubeoláspanenkefalitisz nagyon azoknak a gyermekeknek ritka, az agyat érintő, egyre súlyosbodó betegsége, akik még a méhen belül rubeolavirussal találkoztak és ennek következtében veleszületett fejlődési rendellenességük alakult ki.
A terhesség alatt rubeolavírussal fertőződött magzatot veleszületett fejlődési rendellenességek fenyegetik, így például süketség, szürke hályog, kis fej és értelmi fogyatékosság. A vírus az agyban sokáig nyugalmi állapotban húzódik meg és ismeretlen okok miatt újraaktiválódik a gyermek idősebb korában, főleg a tizenéveskor elején. Ekkor rohamosan romló izommerevség (spasztikusság), rossz koordinációs működés, az értelmi képesség hanyatlása és epilepszia alakul ki. Vérvizsgálattal a rubeola vírus elleni antitestek magas szintje mutatható ki, és a komputertomográfiás (CT) vagy a mágneses rezonancia vizsgálat (MRI) során agyi elváltozások láthatók. A betegség gyógyítására nincs hatásos kezelés.
A rozeola infantum csecsemők és kisdedek fertőző, kiütést és magas lázat okozó vírusos betegsége.
A rozeola leggyakrabban tavasszal és ősszel fordul elő, néha helyi járványok formájában. Általában a herpesz vírusok egyike, a herpeszvírus-6 okozza.
A tünetek általában kb. 5-15 nappal a fertőzés után kezdődnek. A hirtelen kezdődő 39,5-40,5 °C fokos láz három-öt napig tart. A betegség első óráiban gyakoriak a lázgörcsök, különösen a hőmérséklet emelkedésekor. A magas láz ellenére a gyermek általában talpon van és aktív. A fej hátulsó részén, a nyak oldalán és a fülek mögött a nyirokcsomók megnagyobbodhatnak. A lép is kissé megnagyobbodhat. A láz általában a negyedik napon eltűnik.
A gyermekek kb. 30%-ánál kiütések jelennek meg, gyakran a testhőmérséklet csökkenésével párhuzamosan. A kiütések vörösek és laposak, lehetnek azonban kiemelkedő foltok is, leginkább a mellkason és a hason, kisebb mértékben az arcon, a karokon és a lábakon. A kiütés nem viszket és néhány órától két napig is eltarthat.
Az orvos a diagnózist a tünetek alapján állítja fel. Antitest vizsgálat és a vírus tenyésztése ritkán szükséges.
A tüneteket szükség szerint kezelik. A láz csökkentése fontos, különösen ha a gyermeknek volt már lázgörcse. Paracetamol vagy ibuprofen használható a láz csökkentésére, aszpirin azonban nem. Aszpirint általában nem adnak gyermekeknek és tizenéveseknek, mert növeli a Reye-szindróma kialakulásának veszélyét.*
Az eritéma infekciózum (erythema infectiosum, fertőző bőrpir, ún. ötödik betegség) fertőző, pörsenés szerű vagy kiemelkedő vörös kiütéseket okozó, enyhe vírusos megbetegedés.
A betegséget a humán parvovírus B19 okozza, leggyakrabban a tavaszi hónapokban, gyakran földrajzilag körülhatárolt járványok formájában, kisgyermekek és tizenévesek között. A fertőzés főleg fertőzött ember ál-
▲ lásd az 1200. oldalon lévő ábrát
■ lásd az 1006. oldalt
★ lásd az 1280. oldalt
1270
Gyermekegészségügyi kérdések
tál kilégzett parányi nedvességcseppek belélegzésével terjed. Terhesség során átjuthat az anyából a magzatba is és halvaszülést vagy súlyos vérszegénységet, továbbá folyadék felhalmozódást, ödémát okozhat.
A tünetek kb. 4—14 nappal a fertőzés után kezdődnek, igen változatosak, a betegek egy része akár tünetmentes lehet. Az eritéma infekciózumot jellemzően alacsony láz, enyhe betegségérzet és vörös arc kíséri, ami gyakran úgy néz ki, mintha megütötték volna a beteget. Egy vagy két napon belül megjelennek a kiütések, különösen a karokon, a lábakon és a törzsön, de a tenyereken és a talpakon általában nem. A kiütés nem viszket és pörsenésszerű, kiemelkedő vörös mezők jellemzik csipkés mintázattal, különösen a kar ruhával nem fedett részein, mert a kiütést rontja a napfény.
A betegség általában 5-10 napig tart. A következő néhány hét alatt a kiütés átmenetileg ismét megjelenhet napfény, mozgás, hő, láz vagy érzelmi stressz hatására. Felnőttekben enyhe ízületi fájdalom és duzzanat maradhat vissza, illetve hetekkel-hónapokkal később is hol megjelennek, hol eltűnnek ezek a tünetek.
Az orvos a diagnózist a kiütések jellegzetes megjelenésére alapozza. Vérvizsgálatok segíthetik a vírus azonosítását. A kezelés célja a tünetek enyhítése.
A bárányhimlö (varicella) fertőző, jellegzetes viszkető kiütéseket okozó virushetegség, melynek során csoportokban kicsiny, lapos vagy kiemelkedő foltok, majd folyadéktartalmú hólyagok és pörkök jelennek meg.
Az igen ragályos bárányhimlő a levegőben lebegő varicella-zooster vírust tartalmazó cseppekkel terjed. A bárányhimlős személy közvetlenül a tünetek megjelenése után a legfertőzőbb, azonban fertőző marad mindaddig, amíg az utolsó hólyag is pörkösödik. A fertőzött egyén elkülönítésével megakadályozható a fertőzés tovaterjedése bárányhimlőn még át nem esett emberre.
Ha valakinek volt már bárányhimlője, az egész életre szóló védelmet nyújt, tehát nem kaphatja meg ismét a betegséget. A varicella-zooster vírus azonban a szervezetben nyugalomban maradhat a kezdeti betegség, a
▲ lásd a 918. oldalon lévő ábrát
bárányhimlő, után, néha az élet későbbi szakaszában ismét aktiválódik és övsömört okoz.A
A tünetek a fertőzés után 10-21 nappal kezdődnek. Tíz év feletti gyermekekben az első tünetek az enyhe fejfájás, alacsony láz és rossz közérzet. Fiatalabb gyermekekben ezek a kezdeti tünetek általában nem jelentkeznek és a tünetek általában súlyosabbak felnőttekben.
Kb. 24-36 órával az első tünetek megjelenése után kicsiny, sima, vörös foltos kiütések (papulák) jelennek meg. Minden folt növekedni kezd, viszkető, kerek, folyadékkal töltött hólyagok alakulnak ki vörös alapon, majd végül pörkösödnek. Ez a teljes folyamat hatnyolc órát vesz igénybe. A kiütések egymást követő csoportjai folyamatosan alakulnak ki és pörkösödnek. Az új foltok megjelenése általában az ötödik napon megáll, nagyobb részük a hatodik napra pörkösödik és legtöbbjük 20 napon belül eltűnik.
Az arcon, a karokon és a lábakon viszonylag kevés hólyag jelenik meg, kivéve a súlyos eseteket, amikor az egész testfelszín érintett. Ha a betegnek csak néhány hólyagja van, az általában a törzs felső részén található. Hólyagok gyakran jelennek meg a fejtetőn. A szájban levő hólyagok gyorsan felszakadnak és nyílt sebek alakulnak ki (fekélyek), amelyek gyakran fájdalmassá teszik a nyelést. Nyílt sebek előfordulhatnak a szemhéjakon, a felső légutakban, a végbélben és a hüvelyben is. Ritkán a gégében és a felső légutakban található elváltozások súlyos nehézlégzést okozhatnak. A nyak oldalán a nyirokcsomók megnagyobbodnak és érzékenyek lehetnek. A betegség legrosszabb szakasza általában 4-7 napig tart.
Az orvos a kiütések és az egyéb tünetek jellegzetessége miatt általában biztos a bárányhimlő diagnózisában. Ritkán szükséges a vér antitest szintjeinek meghatározása és a vírus laboratóriumi azonosítása.
A gyermekek általában problémák nélkül felépülnek a bárányhimlőből. A fertőzés azonban felnőttekben súlyos vagy akár halálos is lehet, és különösen veszélyes immunhiányos betegekre (akár gyermekek, akár felnőttek).
Súlyos szövődmény a virus okozta tüdőgyulladás, ami főleg felnőttekben, újszülöttekben vagy immunhiányos emberekben fordulhat elő. A szív gyulladását
Vírusfertőzések
1271
szívzörej kíséri. Az ízületi gyulladás ízületi fájdalommal jár. A máj szintén begyulladhat, de ennek általában nincsenek tünetei. Néha a szövetekben bevérzések léphetnek fel. A bőrsebek baktériumokkal felülfertőződhetnek és ez a szövődmény orbáncot, A piodermát vagy hólyagos ótvartH okoz.
Az agyvelőgyulladás (enkefalitisz), amely a betegség vége felé vagy 1-2 héttel később fordulhat elő, átlagosan 1000 betegből kevesebb mint egyet érint. Az agyvelőgyulladás fejfájást, hányást, bizonytalan járást, zavartságot és görcsöket okozhat, s bár lehet halálos, a teljes felépülés esélye általában jó. A Reye-szindróma ritka, de nagyon súlyos szövődmény, csaknem mindig 18 éven aluliakban lép fel; 3-8 nappal a kiütések megjelenése után kezdődik.* *
A bárányhimlő megelőzésére rendelkezésre áll védőoltás. A varicella vírus elleni (zooster immunglobulin vagy varicella-zooster immunglobulin) antitesteket azoknak a személyeknek lehet adni, akik nem voltak beoltva, nem estek még át a betegségen, illetve akiknél a szövődmények kialakulásának veszélye nagy, így például immunhiányos betegeknek.
Az enyhe lefolyású esetek csak tüneti kezelést igényelnek. Nedves borogatással a bőrön enyhíthető a kínzó viszketés és így meggátolható a vakarózás, amely továbbterjesztheti a fertőzést és hegeket okoz. A bakteriális fertőzés veszélye miatt a bőrt szappannal és vízzel gyakran le kell mosni, a kezeket tisztán kell tartani, a kivakarás minimálisra csökkentése céljából a körmöket le kell vágni és a ruházatot tisztán és szárazon kell tartani.
Viszketést csökkentő gyógyszereket, így például antihisztaminokat is lehet használni. Ha bakteriális fertőzés alakul ki, antibiotikum adása szükséges. A súlyos lefolyású bárányhimlős eseteket aciklovirral lehet kezelni.
fültőmirigy-gyulladás
A járványos fültőmirigy-gyulladás (mumpsz) fertőző, a nyálmirigyek fájdalmas megnagyobbodását okozó vírusos betegség. A fertőzés – különösen felnőttekben – más szerveket is érinthet.
A betegséget a kanyaróvírussal rokon paramixo- vírus okozza. A betegség levegőbe tüsszentett vagy kö
högött vírust tartalmazó nedvességcseppek belélegzésével vagy fertőzött nyállal szennyezett tárggyal történő közvetlen érintkezés útján terjed.
A mumpsz kevésbé fertőző, mint a kanyaró vagy a bárányhimlő. Sűrűn lakott területeken az egész év során előfordul, de késő télen és kora tavasszal a leggyakoribb. Fertőzésre hajlamos személyek összezsúfoló- dásakor járványok fordulhatnak elő. A betegség bármilyen életkorban felléphet, a legtöbb eset azonban 5-15 éves kor közötti gyermekeknél jelentkezik. 2 év alatti gyermekek betegsége ritka. A mumpsz vírusával történt egyszeri fertőzés egész életre szóló védettséget jelent.
A vírus a nyálmirigyeket fertőzi meg. A tünetek 14—21 nappal a fertőzés után kezdődnek. 12-24 órával egy vagy több nyálmirigy megduzzadása előtt hidegrázás, fejfájás, rossz étvágy, rossz közérzet és mérsékelt láz jelentkezhet; a betegek 25-30%-nál azonban ezek a tünetek hiányoznak. A nyálmirigy fertőzésének első tünete a fájdalom rágás vagy nyelés közben, különösen savas folyadék, így például citromlé nyelésekor. A mirigyek tapintásra érzékenyek. Ebben a fázisban a testhőmérséklet általában 39.5 40 °C fokra emelkedik. A nyálmirigyek a második nap körül a legduzzadtabbak.
Duzzadt nyálmirigyek esetén az orvos mumpsz irányában vizsgálja a beteget. A diagnózis különösen valószínű, ha a beteg nyálmirigyei mumpsz járvány idején nagyobbodnak meg. Más esetben laboratóriumi vizsgálatok lehetnek szükségesek egyéb lehetséges okok kizárására. Mikrobiológiai vizsgálatokkal azonosítható a vírus és a termelődő antitestek, ezeket a vizsgálatokat azonban a diagnózis felállításához ritkán használják.
Majdnem minden mumpszos gyermek szövődmények nélkül, teljesen felépül, ritka esetekben azonban a tünetek kb. 2 hét múlva ismét romolhatnak.
A szövődmények a nyálmirigyeken kívül más szerveket is érinthetnek, különösen serdülőkor után fertő-
A lásd a 977. oldalt
■ lásd a 976. oldalt
* lásd az 1280. oldalt
1272
Gyermekegészségügyi kérdések
Mumpszos gyermek
A mumpszos gyermeken nagy valószínűséggel érzékeny duzzanat alakul ki a fül és az alsó állkapocs szöglete között.
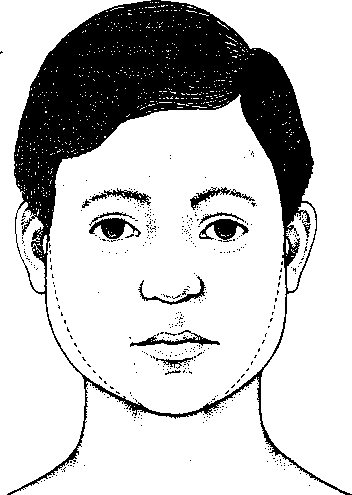
ződött betegeknél. A szövődmények jelentkezhetnek a nyálmirigyek duzzanata előtt, alatt és után, vagy előfordulhatnak a nyálmirigyek érintettsége nélkül is.
A serdülőkor után fertőződött férfiak kb. 20%-ánál az egyik vagy mindkét oldali here fájdalmas gyulladása alakul ki (ezt orchitisnek hívják). Gyógyulás során az érintett here zsugorodhat. Ritkán a herék tartósan károsodnak, mindkét here károsodásakor meddőség alakulhat ki. Nőkben egyik vagy mindkét petefészek gyulladása szintén ritka szövődmény, mely enyhe hasi fájdalmat és ritkán meddőséget okoz.
A lásd az 1200. oldalon lévő ábrát
■ lásd az 1280. oldalt
A mumpsz az agy vagy az agyat körülvevő hártyák vírusos gyulladásához (enkefalitisz vagy meningitisz) vezethet és ilyenkor fejfájást, tarkómerevséget, aluszé- konyságot, kómát és görcsöket okoz. A mumpszos betegek kb. 5-10%-ánál alakul ki agyhártyagyulladás, ezeknek a betegeknek nagy része teljesen meggyógyul. Kb. minden 400-6000 mumpszos beteg közül egynek lesz agyvelőgyulladása; akinél ez a szövődmény fellép, azt a későbbiekben nagy valószínűséggel ideg- vagy agykárosodás, így például idegeredetű süketség vagy arcizombénulás fenyegeti. Ezek a károsodások általában csak a test egyik oldalát érintik.
Hasnyálmirigy-gyulladás az első hét vége felé fordulhat elő. Ez a betegség enyhe vagy súlyos hányingert és hányást okoz, hasi fájdalommal. A tünetek kb. egy hét alatt eltűnnek és a beteg meggyógyul.
Gyulladás érinthet számos más szervet is. Ha például a gyulladás a veséket érinti, a beteg nagy mennyiségű híg vizeletet ürít; egy vagy több ízület gyulladása fájdalommal jár.
A mumpsz elleni védőoltást rutinszerűen végzik, gyermekkorban. A A mumpsz oltást általában kanyaró és rubeola elleni oltóanyaggal együtt adják, izomba.
Ha egyszer a fertőzés elindult, akkor szokásos lefolyás szerint zajlik tovább. A rágás fájdalmas lehet, ezért pépes ételeket kell fogyasztani. Savas ételek és italok, igy citromlé a nyálmirigyek nyáltermelését serkenti, ami további fájdalmakat okoz. Fájdalomcsillapítók, pl. paracetamol vagy ibuprofen szedhető a fejfájás és kényelmetlenség enyhítésére. Aszpirint gyermekeknek és tizenéveseknek nem adnak, mert növelheti Reye-szin- drómaB kialakulásának a veszélyét.
A fiúk és férfiak hereduzzadása ágynyugalmat kíván. A herezacskót a combok közé illesztett ragasztószalaghoz rögzített vatta alkalmazásával alá lehet támasztani. Jegeléssel a fájdalom enyhíthető.
Ha a hasnyálmirigy gyulladás súlyos hányingert és hányást okoz, intravénás folyadékot lehet adni.
-vírus fertőzés
Az RS (respiraratory syncytial)-vírus fertőzés a tüdőket megbetegítő vírusfertőzés.
Az RS-vírus minden évben késő ősszel vagy télen a tüdő megbetegedésével járó járványokat okoz. A fertőzés a vírust tartalmazó, levegőben lebegő cseppek be-
Vírusfertőzések
1273
lélegzésével vagy fertőzött személy, tárgy érintésével terjed. Csecsemőkben és kisdedekben az RS-vírus a fő okozója a tüdőfertőzéseknek, így a tüdőhörgőcske- gyulladásnak (bronchiolitisznek) és a tüdőgyulladásnak. A csecsemőkori fertőzések súlyosak, akár halálosak is lehetnek, idős emberek és krónikus tüdőbetegségben szenvedők RS fertőzése szintén súlyos betegség. Egészséges felnőttek és idősebb gyermekek tüdőfertőzése általában enyhe vagy közepesen súlyos. Az átvészelt fertőzés csak részleges védettséget nyújt, ismételt betegség előfordulhat, a későbbi RS-vírus fertőzések azonban az elsőkhöz viszonyítva kevésbé súlyosak.
Az RS-vírus betegség tünetei a fertőzés után 2-8 nappal kezdődnek. Nátha és torokfájás jelentkezik először, amit néhány nap múlva nehézlégzés, zihálás, köhögés követ. Csecsemők esetleg belázasodnak. A tünetek enyhébbek lehetnek idősebb gyermekekben és felnőttekben, akiknél a fertőzés influenzára hasonlíthat, s a panaszaik nem súlyosabbak, mint a szokványos meghűléskor vagy akár tünetmentesek is lehetnek. A tünetek enyhék lehetnek a vírussal előzőleg már találkozott betegekben is. A fertőzés legsúlyosabb csecsemőkben és kisdedekben, valamint azokban, akik valamilyen alapbetegségben, különösen légzőszervi betegségben szenvednek.
Az orvos a diagnózist általában a tünetekre alapozza. Laboratóriumi vizsgálatokkal ki lehet mutatni a vírust és a vérben a vírus elleni antitesteket, erre azonban csak ritkán van szükség.
Idősebb gyermekek és felnőttek kezelés nélkül általában átlagosan kilenc nappal a tünetek kezdete után jobban lesznek. A nagyon fiatalok és súlyos betegségben szenvedők azonban hosszabb ideig betegek lehetnek, és kórházban a megfelelő légzés biztosítására intenzív kezelésre van szükségük.
A vírusellenes ribavirin nevű gyógyszer gátolja a vírus szaporodási képességét és gyorsíthatja a gyógyulást, ezt azonban csak súlyos fertőzésben szenvedőknek rendelik. Ribavarint magzatkárosító hatása miatt terhes nőknek nem írnak fel.
.4 krupp (croup) a felső és alsó légutak fertőző, különösen belégzéskor nehézlégzést okozó vírusos betegsége.
Kruppot számos különböző vírus okozhat. Ősszel a parainfluenzavírus a legvalószínűbb kórokozó. Kevésbé gyakran, különösen télen és tavasszal kruppot okozhatnak kanyaró vagy egyéb vírusok is, így az RS-vírus vagy az influenzavírus. A krupp elsősorban a hathónapos és hároméves kor közötti gyermekek betegsége, habár ritkán fiatalabbak és idősebbek is megbetegszenek. Az influenzavírus okozta krupp különösen súlyos lehet és nagyobb valószinűséggel fordul elő három-hét éves kor közötti gyermekekben. Ez a betegség is általában levegőben lebegő, vírust tartalmazó cseppecskék belélegzésével vagy fertőzött tárggyal történő érintkezéssel terjed.
A krupp általában megfázásszerű tünetekkel kezdődik. A fertőzés a légutak nyálkahártyájának duzzanatát okozza, így a légutak beszűkülnek és nehézlégzés alakul ki. A belégzési nehezítettség ugató köhögéssel és rekedtséggel együtt először gyakran éjszaka fordul elő. A nehézlégzés felébreszti a gyermeket. A légzés szapora és mély, a gyermekek felénél láz jelentkezik. A gyermek állapota reggelre javulhat, de éjszaka ismét romlik. A betegség általában 3-4 napig tart. A visszatérő kruppot görcsös (spasztikus) kruppnak nevezik. Allergia is lehet a görcsös krupp oka, általában azonban vírusos fertőzéssel indul. Az orvos a kruppok különböző fajtái között jellegzetes tüneteik alapján tesz különbséget.
Az enyhén beteg kruppos gyermeket otthon lehet kezelni. A gyermeket kényelmesen elhelyezik, bőven itatják és biztosítják a nyugalmát, mert fáradtság és kiabálás rontja a betegséget. Otthoni légnedvesítő eszközökkel (például hidegpárásítóval vagy légnedvesítővei) csökkenthető a felső légutak szárazsága és könnyíthető a légzés. A páratartalmat gyorsan növelni lehet forró zuhannyal, ami bepárásítja a fürdőszobát. A nehézlégzés fokozódása vagy tartós fennállása, szapora szívverés, fáradtság, kékes börelszíneződés vagy kiszáradás arra utal, hogy a gyermeket kórházba kell vinni.
Kórházban alacsony vér oxigénszint esetén oxigént lehet adni. A vér magas széndioxid szintje a gyermek kimerültségét jelzi. Mechanikai légzéstámogatás biztosítható a légutakba helyezett cső segítségével és gépi lélegeztetéssel, vagyis a tüdőkbe levegő be- és kiáramoltatásával.
Az otthoni párásítótól különböző, ultrahangos párá
sító az alsó légutak eléréséhez megfelelően kis méretű
1272
Gyermekegészségügyi kérdések
Mumpszos gyermek
A mumpszos gyermeken nagy valószínűséggel érzékeny duzzanat alakul ki a fül és az alsó állkapocs szöglete között.
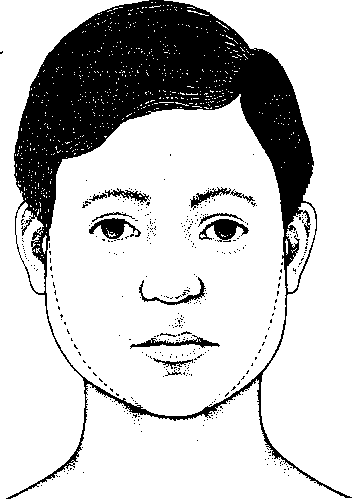
ződött betegeknél. A szövődmények jelentkezhetnek a nyálmirigyek duzzanata előtt, alatt és után, vagy előfordulhatnak a nyálmirigyek érintettsége nélkül is.
A serdülőkor után fertőződött férfiak kb. 20%-ánál az egyik vagy mindkét oldali here fájdalmas gyulladása alakul ki (ezt orchitisnek hívják). Gyógyulás során az érintett here zsugorodhat. Ritkán a herék tartósan károsodnak, mindkét here károsodásakor meddőség alakulhat ki. Nőkben egyik vagy mindkét petefészek gyulladása szintén ritka szövődmény, mely enyhe hasi fájdalmat és ritkán meddőséget okoz.
A mumpsz az agy vagy az agyat körülvevő hártyák vírusos gyulladásához (enkefalitisz vagy meningitisz) vezethet és ilyenkor fejfájást, tarkómerevséget, aluszé- konyságot, kómát és görcsöket okoz. A mumpszos betegek kb. 5-10%-ánál alakul ki agyhártyagyulladás, ezeknek a betegeknek nagy része teljesen meggyógyul. Kb. minden 400-6000 mumpszos beteg közül egynek lesz agyvelőgyulladása; akinél ez a szövődmény fellép, azt a későbbiekben nagy valószínűséggel ideg- vagy agykárosodás, így például idegeredetű süketség vagy arcizombénulás fenyegeti. Ezek a károsodások általában csak a test egyik oldalát érintik.
Hasnyálmirigy-gyulladás az első hét vége felé fordulhat elő. Ez a betegség enyhe vagy súlyos hányingert és hányást okoz, hasi fájdalommal. A tünetek kb. egy hét alatt eltűnnek és a beteg meggyógyul.
Gyulladás érinthet számos más szervet is. Ha például a gyulladás a veséket érinti, a beteg nagy mennyiségű híg vizeletet ürít; egy vagy több ízület gyulladása fájdalommal jár.
A mumpsz elleni védőoltást rutinszerűen végzik, gyermekkorban. A A mumpsz oltást általában kanyaró és rubeola elleni oltóanyaggal együtt adják, izomba.
Ha egyszer a fertőzés elindult, akkor szokásos lefolyás szerint zajlik tovább. A rágás fájdalmas lehet, ezért pépes ételeket kell fogyasztani. Savas ételek és italok, így citromlé a nyálmirigyek nyáltermelését serkenti, ami további fájdalmakat okoz. Fájdalomcsillapítók, pl. paracetamol vagy ibuprofen szedhető a fejfájás és kényelmetlenség enyhítésére. Aszpirint gyermekeknek és tizenéveseknek nem adnak, mert növelheti Reye-szin- drómaB kialakulásának a veszélyét.
A fiúk és férfiak hereduzzadása ágynyugalmat kíván. A herezacskót a combok közé illesztett ragasztószalaghoz rögzített vatta alkalmazásával alá lehet támasztani. Jegeléssel a fájdalom enyhíthető.
Ha a hasnyálmirigy gyulladás súlyos hányingert és hányást okoz, intravénás folyadékot lehet adni.
-vírus fertőzés
Az RS (respiraratory syncytial)-virus fertőzés a tüdőket megbetegitő vírusfertőzés.
Az RS-vírus minden évben késő ősszel vagy télen a tüdő megbetegedésével járó járványokat okoz. A fertőzés a vírust tartalmazó, levegőben lebegő cseppek be-
A lásd az 1200. oldalon lévő ábrát
■ lásd az 1280. oldalt
Vírusfertőzések
1273
lélegzésével vagy fertőzött személy, tárgy érintésével terjed. Csecsemőkben és kisdedekben az RS-vírus a fő okozója a tüdőfertőzéseknek, így a tüdőhörgőcske- gyulladásnak (bronchiolitisznek) és a tüdőgyulladásnak. A csecsemőkori fertőzések súlyosak, akár halálosak is lehetnek, idős emberek és krónikus tüdőbetegségben szenvedők RS fertőzése szintén súlyos betegség. Egészséges felnőttek és idősebb gyermekek tüdőfertőzése általában enyhe vagy közepesen súlyos. Az átvészelt fertőzés csak részleges védettséget nyújt, ismételt betegség előfordulhat, a későbbi RS-vírus fertőzések azonban az elsőkhöz viszonyítva kevésbé súlyosak.
Az RS-vírus betegség tünetei a fertőzés után 2-8 nappal kezdődnek. Nátha és torokfájás jelentkezik először, amit néhány nap múlva nehézlégzés, zihálás, köhögés követ. Csecsemők esetleg belázasodnak. A tünetek enyhébbek lehetnek idősebb gyermekekben és felnőttekben, akiknél a fertőzés influenzára hasonlíthat, s a panaszaik nem súlyosabbak, mint a szokványos meghűléskor vagy akár tünetmentesek is lehetnek. A tünetek enyhék lehetnek a vírussal előzőleg már találkozott betegekben is. A fertőzés legsúlyosabb csecsemőkben és kisdedekben, valamint azokban, akik valamilyen alapbetegségben, különösen légzőszervi betegségben szenvednek.
Az orvos a diagnózist általában a tünetekre alapozza. Laboratóriumi vizsgálatokkal ki lehet mutatni a vírust és a vérben a vírus elleni antitesteket, erre azonban csak ritkán van szükség.
Idősebb gyermekek és felnőttek kezelés nélkül általában átlagosan kilenc nappal a tünetek kezdete után jobban lesznek. A nagyon fiatalok és súlyos betegségben szenvedők azonban hosszabb ideig betegek lehetnek, és kórházban a megfelelő légzés biztosítására intenzív kezelésre van szükségük.
A vírusellenes ribavirin nevű gyógyszer gátolja a vírus szaporodási képességét és gyorsíthatja a gyógyulást, ezt azonban csak súlyos fertőzésben szenvedőknek rendelik. Ribavarint magzatkárosító hatása miatt terhes nőknek nem írnak fel.
l krupp (croup) a felső és alsó légutak fertőző, különösen bevégzéskor nehézlégzést okozó vírusos betegsége.
Kruppot számos különböző vírus okozhat. Ősszel a parainfluenzavírus a legvalószínűbb kórokozó. Kevésbé gyakran, különösen télen és tavasszal kruppot okozhatnak kanyaró vagy egyéb vírusok is, így az RS-vírus vagy az influenzavírus. A krupp elsősorban a hathónapos és hároméves kor közötti gyermekek betegsége, habár ritkán fiatalabbak és idősebbek is megbetegszenek. Az influenzavírus okozta krupp különösen súlyos lehet és nagyobb valószínűséggel fordul elő három-hét éves kor közötti gyermekekben. Ez a betegség is általában levegőben lebegő, vírust tartalmazó cseppecskék belélegzésével vagy fertőzött tárggyal történő érintkezéssel terjed.
A krupp általában megfázásszerű tünetekkel kezdődik. A fertőzés a légutak nyálkahártyájának duzzanatát okozza, így a légutak beszűkülnek és nehézlégzés alakul ki. A belégzési nehezítettség ugató köhögéssel és rekedtséggel együtt először gyakran éjszaka fordul elő. A nehézlégzés felébreszti a gyermeket. A légzés szapora és mély, a gyermekek felénél láz jelentkezik. A gyermek állapota reggelre javulhat, de éjszaka ismét romlik. A betegség általában 3-4 napig tart. A visszatérő kruppot görcsös (spasztikus) kruppnak nevezik. Allergia is lehet a görcsös krupp oka, általában azonban vírusos fertőzéssel indul. Az orvos a kruppok különböző fajtái között jellegzetes tüneteik alapján tesz különbséget.
Az enyhén beteg kruppos gyermeket otthon lehet kezelni. A gyermeket kényelmesen elhelyezik, bőven itatják és biztosítják a nyugalmát, mert fáradtság és kiabálás rontja a betegséget. Otthoni légnedvesítő eszközökkel (például hidegpárásítóval vagy légnedvesítővei) csökkenthető a felső légutak szárazsága és könnyíthető a légzés. A páratartalmat gyorsan növelni lehet forró zuhannyal, ami bepárásítja a fürdőszobát. A nehézlégzés fokozódása vagy tartós fennállása, szapora szívverés, fáradtság, kékes bőrelszíneződés vagy kiszáradás arra utal, hogy a gyermeket kórházba kell vinni.
Kórházban alacsony vér oxigénszint esetén oxigént lehet adni. A vér magas széndioxid szintje a gyermek kimerültségét jelzi. Mechanikai légzéstámogatás biztosítható a légutakba helyezett cső segítségével és gépi lélegeztetéssel, vagyis a tüdőkbe levegő be- és kiáramoltatásával.
Az otthoni párásítótól különböző, ultrahangos párá
sító az alsó légutak eléréséhez megfelelően kis méretű
1274
Gyermekegészségügyi kérdések
cseppeket állít elő és így csökkenti a váladék tapadós- ságát, melytől azután köhögéssel a légutak könnyebben feltisztulnak.
Párásítón keresztül légutakat tágító gyógyszereket, így epinefrint lehet belélegeztetni. Ezek a gyógyszerek megkönnyítik a gyermek légzését. A kórházban fekvő gyermeknek kortikoszteroidot lehet adni a súlyos vírusos krupp korai kezeléseként, azonban ennek használata napjainkban ellentmondásos. Antibiotikumokat csak ritka helyzetekben adnak, általában csak amikor a kruppos gyermeknek bakteriális fertőzése is van.
A tüdőhörgőcske-gyulladás (bronchiolitisz) csecsemők és kisgyermekek alsó légutainak fertőző, különösen a kilégzés során nehézlégzést okozó, vírusos megbetegedése.
Több különböző vírus okozhat bronchiolitiszt, így például az RS-vírusA és a parainfluenzavírus. Bronchiolitisz gyakran járvány formájában fordul elő, leginkább 18 hónapnál fiatalabb gyermekekben és leggyakrabban 6 hónapnál fiatalabb csecsemőknél. Az első életévben minden 1000 gyermekből kb. 11 betegszik meg tüdőhörgőcske-gyulladásban.
A tüdőhörgőcske-gyulladás általában megfázást, a felső légutak fertőzését követően alakul ki. Hirtelen, különösen a kilégzés során jelentkező nehézlégzés alakul ki szapora légzéssel, szapora szivveréssel és fémes színezetű köhögéssel. A gyermek gyakran nagyon alu- székony és lázas, fáradt és felületesen, csökkenő hatékonysággal kezd lélegezni. Hányás vagy kevesebb ivás kiszáríthatja a gyermeket. Az orvos a tünetekre alapozza a diagnózist.
A legtöbb gyermek három-öt nap alatt otthon meggyógyul. A betegség alatt gyakori etetések során kis mennyiségű folyadék adható. A nehézlégzés fokozódása, kékes bőrelszíneződés, fáradtság és kiszáradás azt mutatja, hogy a gyermeket kórházba kell vinni.
Egyéb alapbetegségben, így például szívbetegségben szenvedő vagy károsodott immunrendszerű gyermeket már korábban kórházban kell elhelyezni. Megfelelő kezelés mellett a súlyos tüdőhörgőcske-gyulladás (bronchiolitisz) halálozási kockázata kevesebb mint 1%.
A kórházban ellenőrzik a vér oxigén és széndioxid szintjét. Oxigént általában oxigénsátorban vagy arcmaszkkal adnak. A légzés támogatására lélegeztetőgép alkalmazására lehet szükség. Ultrahangos párásító használható a légutak nyitva tartására és a váladék fellazítására, továbbá intravénás folyadék is adható. Vírusellenes szer (ribavirin) adható koraszülötteknek vagy azoknak a csecsemőknek, akik egyéb, kockázatot növelő betegségben szenvednek.
A járványos gyermekbénulás (poliomielitisz) nagyon fertőző, tartós izomgyengeséget, bénulást és egyéb tüneteket okozó, néha halálos kimenetelű vírusos betegség.
A poliovírus egy enterovírus fajta, amely különböző anyagok, pl. fertőzött széklet vagy szennyezett víz lenyelésével terjed. A fertőzés a bélrendszerből szóródik a szervezetben mindenfelé, azonban az agy és a gerincvelő betegsége a legsúlyosabb.
A XX. század elején az egészségügyi források nagy részét a poliovírussal fertőzött emberekre fordították. Napjainkban a legtöbb orvos nem látott új poliofer- tőzést. Iparosodott országokban a gyermekbénulás járványok gyakorlatilag eltűntek a széleskörű védőoltási program eredményeként. Az oltások elterjedése előtt a mérsékelt éghajlaton nyáron és ősszel fordultak elő járványok. Fejlődő országokban a vírus emberi széklettel szennyezett vízellátással terjedhet. Az öt év alatti gyermekek fertőződése a vírussal ezeken a fertőzőforrásokon keresztül különösen valószínű.
A gyermekbénulás kisgyermekekben gyakran enyhe lefolyású. A fertőzést követően három-öt nappal kezdődő tünetek az általános betegségérzet (rossz közérzet), mérsékelt láz, fejfájás, torokfájást és hányás. A gyermek általában 24-72 órán belül meggyógyul.
Idősebb gyermekeknél és felnőtteknél nagyobb valószínűséggel alakul ki súlyosabb betegség. A fertőzés után 7-14 nappal megjelenő tünetek a láz, súlyos fejfá-
A lásd az 1272. oldalt
Humán immundefíciencia vírus fertőzés
1275
jás, merev nyak és hát, valamint a mélyizom-fájdalom. Néha a bőr egyes részein furcsa érzések alakulnak ki, így tűszúrásérzés vagy fájdalommal szembeni szokatlan érzékenység. Attól függően, hogy az agy és a gerincvelő melyik része érintett, a betegség előrehaladása megállhat, vagy bizonyos izmokban gyengeség, illetve bénulás alakulhat ki. A betegnek nyelési nehézsége lehet vagy félrenyelt nyáltól, ételektől és folyadékoktól fulladhat. Néha a folyadék feljut az orrba és beszéde orrhangú lesz.
Az orvos a gyermekbénulást tünetei alapján diagnosztizálhatja. A diagnózist megerősíti a poliovírus kimutatása székletmintából és a vírus elleni antitestek magas szintje a vérben.
A gyermekbénulás legsúlyosabb szövődménye a maradandó bénulás, mely 100 esetből kevesebb mint egy betegnél alakul ki, de egy vagy több izom tartós gyengesége gyakori.
Néha érintett lehet az agy légzőközpontja, ami a mellkasi izmok gyengeségét vagy bénulását okozza. Az 1940 és 1950-es évek járványai alatt ez a szövődmény vezetett a vastüdő, egy nehézkes légzéstámogató mechanikai eszköz használatához. Napjainkban a gyermekbénulás okozta halálozás ritka.
Néhány embernél későbbi szövődmények alakulnak ki 20-30 évvel a gyermekbénulás lezajlása után. Ezt a
betegséget (posztpoliomielitisz szindróma) gyakran súlyos rokkantságot okozó, egyre romló izomgyengeség jellemzi.
A gyermekbénulás elleni védőoltás hozzátartozik a gyermekkori rutin védőoltásokhoz.A Az oltásnak két formája ismert: az inaktivált poliovírus-oltást (Salk vakcina) injekció formájában adják; az élő poliovírus- oltást (Sabin cseppek) szájon keresztül juttatják a szervezetbe. Az élő, szájon át adott oltóanyag biztosabb védettséget nyújt és általában ezt részesítik előnyben. Nagyon ritka esetben azonban az élő oltás okozhat gyermekbénulást, különösen immunhiányos betegekben. Ezért élő oltást nem adnak immunhiányos embereknek és azoknak, akik ilyen személlyel közeli kapcsolatban állnak, mert az oltás után egy ideig még élő vírus ürül a széklettel.
Első oltás 18 év felett rutinszerűen nem ajánlott, mert az Egyesült Államokban a járványos gyermekbénulás veszélye felnőttekre nézve igen alacsony. A soha nem oltott felnőtteket, akik olyan helyre utaznak, ahol a gyermekbénulás még egészségügyi veszélyt jelent, be kell oltani.
A gyermekbénulást nem tudják gyógyítani, vírusellenes szerek nem hatnak a betegség lefolyására. A légzési izmok gyengeségekor lélegeztetőgép használható.

fertőzés
A humán immundefíciencia vírus fertőzés a fehérvérsejteket súlyosan károsító, és a szerzett immunhiányos szindrómát (AIDS) okozó vírusos megbetegedés.
A humán immundefíciencia virus (HÍV) fertőzés végső soron a szervezet immunrendszerének súlyos hanyatlásához vezet, ami opportunista fertőzések, és különösen felnőtteknél, bizonyos rosszindulatú megbetegedések kialakulását teszi lehetővé. Az AIDS a HIV- fertőzés késői fázisa, jelenleg halálos betegség.
A HIV-fertőzés és az AIDS elsősorban fiatal felnőtteket érint;B az Egyesült Államokban a fertőzött emberek csak kb. 2%-a gyermek vagy serdülő. A fiatal, fel-
▲ lásd az 1200. oldalon lévő ábrát
■ lásd a 926. oldalt
1276
Gyermekegészségügyi kérdések
Fiatal gyermekek a HIV- fertőzésének gyakori korai tünetei
- Nem megfelelő növekedés, fogyás, tartós vagy visszatérő láz, tartós vagy visszatérő hasmenéses rohamok, megduzzadt nyirokcsomók, megnagyobbodott máj és lép, duzzadt és gyulladt nyálmirigyek az arcon
- Tartós vagy visszatérő gomba fertőzések (szájpenész) a szájban és a pelenkával fedett részeken
- Visszatérő bakteriális fertőzések, mint például középfülgyulladás, tüdőgyulladás és agyhártyagyulladás
- Változatos, szokatlan ún. opportunista vírusos, gomba és parazita fertőzések
- Az idegrendszer megkésett fejlődése vagy visszafejlődése.
tételezhetően serdülőkorban fertőződött felnőtt HIV- fertőzöttek száma azonban rohamosan nő. 1995-ben az Egyesült Államokban több, mint 3000 AIDS-es gyermek élt és legalább további 1200 volt a vírussal fertőzöttek száma; évente 800-1000 új esetet jelentenek be. A HIV-vel fertőzött gyermekek kb. 90%-a születés előtt vagy röviddel születés után fertőződött; kb. 61%- uk volt fekete, 23%-uk spanyol és 15%-uk fehér.
A HIV-fertőzést a HIV-1 vírus vagy kevésbé gyakran a közeli rokon HIV-2 vírus okozza.A A fiatal HIV- fertőzött gyermekek a vírust majdnem mindig születés előtt vagy alatt édesanyjuktól szerzik, habár HlV-fer- tőzött anyák gyermekeinek több mint kétharmada nem fertőződik. A vírus az anyatejjel terjedhet, ezért anya-
▲ lásd a 926. oldalt
■ lásd a 759. oldalt
tejjel szoptatott csecsemők a születés után is megkaphatják a fertőzést az anyától.
A vírus anyáról gyermekre teijedése nem az egyetlen útja a gyermek fertőződésének. Habár ritka, de előfordul a fertőzés másik útja, a szexuális érintkezés, a nemi erőszak. Végül a gyermek fertőződhetett fertőzött vérátömlesztésével, ha az 1985 előtt történt. VérzékenységbenB szenvedő fiúk, akik alvadási faktor koncentrátumot kaptak az 1980-as évek közepe előtt, szintén fertőződhettek, ha a vérkészítmény HIV-vel szennyezett volt. 1985 óta a véradóktól levett vért ellenőrzik HIV-antitestek vonatkozásában, és nagy haladás történt a véralvadási faktor koncentrátumok biztonságos előállításában is. Napjainkban vérrel vagy vérkészítményekkel történő HIV- fertőzés nagyon ritka az Egyesült Államokban.
Serdülőkben a fertőzés forrásai ugyanazok, mint felnőttekben: nemi közösülés, injekciós tű közös használata kábítószer beadására és ritkábban, 1985 előtt kapott vérátömlesztés. A vírus mind homoszexuális, mind heteroszexuális kapcsolat során terjedhet. Férfi homoszexualitás felelős felnőtt férfiak között az új HIV-fertőzések 33 százalékáért, a heteroszexuális aktivitás felelős a felnőtt nők közötti friss esetek kb. 54%- ért. Fertőzött tű közös használata az összes újabb felnőtt eset kb. 11%-át okozta.
A vírus nem terjed étellel, vízzel, háztartási tárgyakkal és társadalmi érintkezéssel otthon, munkahelyen vagy iskolában. Nagyon ritka esetekben a betegség HIV-fertőzött vér bőrre kerülésével terjedt. Majdnem minden ilyen esetben a bőrfelszín verekedés miatt sérült, vagy a bőrön nyílt seb volt, esetleg más tényezők voltak jelen. A nyál tartalmazhatja a vírust, azonban a vírus csókkal vagy harapással történő átvitelét soha nem bizonyították.
A születés előtt, alatt vagy röviddel utána szerzett fertőzés nem jelenik meg azonnal. A gyermekek kb. 10-20 százalékánál az első-második életévben kezdődnek, a gyermekek maradék 80-90 százalékánál esetleg évekig nem jelentkeznek tünetek. A HIV-vel fertőzött gyermekek kb. felénél az AIDS-t a harmadik életév vége felé diagnosztizálják. Csecsemőkor után kezdődő betegség esetén a beteg időszakok viszonylag egészséges szakaszokkal váltakozhatnak. A serdülőkor alatt szerzett HIV-fertőzés gyakran szunnyadó marad, vagy hónapokig, illetve akár évekig nagyon kevés tünetet okoz és hasonlít a felnőttkor alatt szerzett HIV-fertőzés lefolyásához.
Humán immundeficiencia vírus fertőzés
1277
A tünetek és szövődmények a gyermek immunrendszerének hanyatlásával jelennek meg. A HIV-fertőzött gyermekek kb. harmadánál tüdőgyulladás alakul ki (limfocitás intersticiális tüdőgyulladás) általában az első néhány életév alatt. A tüdő érintettségének súlyosságától függően, köhögés és az ujjak végeinek duzzanata (dobverőujj) jelenik meg.
A Pneumocystis carinii okozta tüdőgyulladás AIDS- ben szenvedő gyermekeket súlyosan fenyegető veszély. HIV-fertőzéssel született gyermekeknek gyakran legalább egy Pneumocystis tüdőgyulladásos betegsége lezajlik életük első 15 hónapjában. A HIV-vel fertőzött gyermekek több mint felénél kialakul valamikor tüdőgyulladás. A Pneumocystis tüdőgyulladás az AlDS-ben szenvedő gyermekek és felnőttek halálozásának vezető oka.
A HIV-vel fertőzött gyermekek jelentős számában a súlyosbodó agy károsodás meggátolja vagy késlelteti a fejlődés lépcsőfokainak megfelelő készségek, így a járás és a beszéd elsajátítását. Ezeknek a gyermekeknek csökkent intelligenciájuk lehet és fejük a testük méretéhez képest kicsi. A fertőzött gyermekek több mint 20%-a fokozatosan elveszti szociális és nyelvi képességeit, valamint izomkontrollját. Részben megbénulhatnak, bizonytalanul állnak a lábukon vagy izmaik valamennyire merevvé válnak.
A gyermekek egy részénél májgyulladás (hepatitisz), szívkárosodás (szívelégtelenség) vagy vesekárosodás (veseelégtelenség) alakul ki. A rosszindulatú daganatok AIDS-es gyermekeknél ritkák, azonban előfordulhat non-Hodgkin limfóma és agyi limfóma. A bőrt és belső szerveket érintő rosszindulatú daganat, a Kaposi-szarkóma gyermekekben igen ritka.
HIV-fertőzésre van gyanú, ha ismert az anya HIV- fertőzése, vagy ha a gyermeknek HIV-fertőzésre jellemző tünetei vannak, illetve ha immunrendszeri betegségek jelentkeznek. Újszülöttekben a standard vérvizsgálat HIV-antitestek kimutatására nem diagnosztikus értékű, mert az anya HIV-fertőzése esetén vérük majdnem mindig tartalmaz HIV-antitestet, még akkor is ha ők maguk nem fertőzöttek. A legtöbb csecsemőben rendszerint 12-15 hónapig vagy még tovább megmaradnak ezek az anyai antitestek, HIV-vel nem fertőzött csecsemőkben azonban végül eltűnnek a véráramból. 18 hónapos kornál fiatalabb gyermekek HlV-fer- tőzésének végleges diagnózisára ezért különleges vérvizsgálatot használnak (polimeráz láncreakciós vizsgá
lat vagy HIV-tenyésztés). Ilyen vizsgálatok ismétlésével sok HIV-fertőzött csecsemő, talán legtöbbjük, 6 hónapos korra HIV-fertőzés szempontjából diagnosztizálható.
A HIV-antitestek standard vérvizsgálati módszerét használják 18 hónaposnál idősebb gyermekek és serdülők HIV-fertőzésének diagnosztizálására.
Egyre több gyógyszert használnak felnőttek és gyermekek HIV-fertőzésének kezelésére.A Közülük gyermekekben sok, de nem az összes gyógyszert próbálták ki, és találták használhatónak. Sok vizsgálat azt tartja, hogy hasznosabb a gyógyszereket kombinációban, mint önmagukban adni. A gyermekeknél használt gyógyszerek a zidovudin (AZT), a didanozin (ddl), a stavudin (d4T), a lamivudin (3TC) és a zalcitabin (ddC). Néhány felnőtt esetben már használt gyógyszert gyermekeken még vizsgálnak: ezek közé tartozik a saquinavir, a ritonavir és az indinavir. Néhány gyógyszer, így a nevirapin és a delavirdin mind felnőtteknél, mind gyermekeknél egyelőre még vizsgálat alatt áll.
A Pneumocystis tüdőgyulladás megelőzésére HIV- fertőzött anyák 1 hónapnál idősebb gyermekei és jelentősen károsodott immunrendszerű gyermekek antibiotikumokat kapnak. Általában trimetoprim-szulfame- toxazolt adnak, néhány gyermeket azonban pentami- dinnel vagy dapszonnal lehet kezelni. Az aktuális gyógyszeres kezeléssel napjainkban a HIV-fertőzéssel született gyermekek 75%-a él 5 évig és 50%-uk él 8 évig. Bár a HIV-vel fertőzött gyermekek élettartamának átlagos ideje kb. 10 év, egyre több és több gyermek éri meg jó állapotban a serdülőkort.
Ritkán intravénás immunglobulint adnak a gyermek fertőzésekkel szembeni védekezőképességének fellendítésére. A rutin gyermekkori védőoltásokat a legtöbb HIV-fertőzött gyermeknek megadják, akár jelen vannak, akár nincsenek a HIV-fertőzés tünetei. Elő vírussal és baktériummal azonban általában nem oltják őket. Kanyaró-mumpsz-rubeola oltást (ami élő vírust tartalmaz) mégis adnak, amióta kiderült, hogy a kanyaró súlyos vagy halálos betegséget képes okozni HlV-fer- tőzött gyermekekben, és eddig az oltás semmilyen ártalmas hatását nem közölték.
▲ lásd a 932. oldalt
1278
Gyermekegészségügyi kérdések
Nevelőotthoni, nappali ellátást vagy iskolai oktatást igénylő gyermekeknek a fertőző betegségekkel történő találkozással kapcsolatos kockázatát az orvos segít megbecsülni. A fertőzések, így például a bárányhimlő átvitele HIV-fertőzött gyermekre (vagy bármilyen immunkárosodott gyermekre) nagyobb veszélyt jelent, mint a HÍV átvitele ezekről a gyermekekről másokra. Az a HIV-fertőzött kisgyermek, akinek nyílt bőrsebei vannak vagy aki esetleg agresszív magatartásit, például harap, nem helyezhető el óvodában, bölcsődében. Általánosságban azonban a szülőkön, az orvoson és talán az iskolaorvoson kívül nem szükséges másnak is tudni a gyermek HIV-fertőzéséről.
A HIV-fertőzött gyermekek, ahogy állapotuk romlik, szoros orvosi ellenőrzést igényelnek, a kezelést azonban lehetőség szerint helyes a legkisebb mértékű környezeti megszorítással biztosítani. Ha otthoni egészségügyi és szociális ellátásra mód van, a gyermek több időt tölthet otthon, mint a kórházban.
A megelőzés a HÍV terjedéséről szóló információk ismeretének és ezen ismeretek gyakorlati alkalmazásának elterjesztését jelenti. Az önmegtartóztatás fontosságának és a biztonságos nemi életnek a tanítása alapvető az AIDS tizenévesek és felnőttek közötti terjedésének megállítására.
Újszülöttkori fertőzések megelőzésének leghatásosabb módja az, hogy a HIV-fertőzött nők ne legyenek terhesek. Egyes kutatók kimutatták, hogy császármetszéssel történő szülés csökkentheti a baba HlV-fer- tőzésének veszélyét, ez azonban jelenleg nem elfogadott gyakorlat.
A HÍV kutatásban egyike a legjelentősebb eredményeknek az, hogy sok esetben HÍV ellenes gyógyszerek használatával meg lehet előzni a HÍV anyáról gyer
mekre történő terjedését. Az ismerten HIV-fertőzött terhes nőnek zidovudint (AZT) adnak szájon át a terhesség második és harmadik harmada alatt (vagyis az utolsó 6 hónapban) és intravénás zidovudint a vajúdás és a szülés alatt. Az újszülöttnek 6 hétig adnak zidovudint. Ezek az eljárások az anyáról gyermekre történő átvitel arányát több mint kétharmaddal (25%- ról 8%-ra) csökkentették. Több vizsgálat folyamatban van még annak kiderítésére, vajon más gyógyszerekkel még tovább csökkenthető-e az átvitel aránya. Ezért minden terhes nőnek fontolóra kell venni, hogy a terhesség korai szakaszában HIV-szűrésen részt vegyen, és így szükség esetén időben részesülhessen zidovudin kezelésben.
A HIV-fertőzés terjedése anyatejjel viszonylag kismérvű, HIV-fertőzött anyáknak azonban kerülniük kell a szoptatást, különösen ott, ahol könnyen hozzá lehet jutni jó csecsemőtápszerekhez és tiszta vízhez. Azokban az országokban, ahol az alultápláltság és a fertőző hasmenés veszélye a szennyezett víz miatt nagy, a szoptatás haszna egyértelműen meghaladja a HÍV átvitelének veszélyét.
Mivel mindenütt lehetnek még fel nem ismert HIV-fertőzött gyermekek, minden iskolának, óvodának és bölcsődének különleges eljárásokat kell alkalmaznia a balesetek, így például orrvérzések ellátása során, valamint a vérrel szennyezett felületek tisztítására és fertőtlenítésére. A takarítás során fel kell hívni a személyzet figyelmét, hogy kerüljék bőrük vérrel való érintkezését. Kesztyűket kell rutinszerűen hozzáférhetővé tenni és kezet kell mosni a kesztyű eltávolítása után. A szennyezett felszíneket meg kell tisztítani és frissen készített hypós oldattal kell fertőtleníteni, 1 rész háztartási hypót 10-100 rész vízzel hígítva.
A cérnagiliszta fertőzés a belekben növekvő és szaporodó Enterobius vermicularis nevű, kicsiny cérnagiliszta által okozott betegség.
A cémagiliszta a mérsékelt égövön élő gyermekek leggyakoribb élősködője. Az összes gyermek legalább 20%-ának, az intézetben nevelt gyermekeknek pedig mintegy 90%-ban van végbélgilisztájuk.
A fertőzés általában kétlépcsős folyamat formájában jelentkezik. A peték először a végbél körüli részekről jutnak el a ruhára, az ágyba vagy a játékokra. Ezután a peték gyakran az ujjak közvetítésével másik gyermek szájába kerülnek, aki ezeket lenyeli. A petéket a levegőből is be lehet lélegezni és azután lenyelni. A gyér-
Valószínűleg fertőzés okozta betegség
1279
mekek maguk is újrafertőződhetnek, a peték átvitelével a végbél környékéről a szájba.
A végbélgiliszták a bélszakasz alsó részében 2-6 héten belül érnek meg. A nőnemű féreg általában éjszaka a végbél körüli részekre mászik, hogy petéit a gyermek végbelénél található bőrráncokba lerakja, ragadós, kocsonyás közegben. Ez utóbbi anyag és a nőstény féreg gilisztaszerü mozgása viszketést okoz.
A peték a szervezeten kívül szobahőmérsékleten 3 hétig is elélhetnek, de gyorsan ki is kelhetnek, és a fiatal férgek vissza tudnak vándorolni a végbélbe és az alsóbb bélszakaszokba.
A legtöbb, cémagilisztákat hordozó gyermek tünetmentes. Néhány gyermek azonban viszketést érez a végbélnyílás körül és folyamatosan vakarja ezt a testtájat. A végbél körüli bőrön nyílt sebek lehetnek. Lányokban a végbélgiliszta fertőzés hüvelyi viszketést és imitációt (bőr-, illetve nyálkahártya izgalmat) okozhat. Hasi fájdalmat, álmatlanságot, görcsöket és más bizonytalan tüneteket tévesen tulajdonítanak a cémagi- liszta fertőzésnek. Ritka esetekben vakbélgyulladás alakulhat ki, ha a féregnyúlványt cémagiliszták zárják el.
A cémagiliszta fertőzés diagnózisa a féreg kimutatásán alapul. A keresés a legeredményesebb az esti lefek
tetés után a gyermek végbélnyílásának vizsgálatával. A férgek fehérek és haj szál vékonyak, de fejük kiszélesedett és szabad szemmel is láthatóak. Petékhez és a férgekhez lehet jutni úgy, hogy a gyermek felkelése előtt kora reggel a végbélnyílása körüli bőrredőkre átlátszó ragasztócsíkot ragasztunk. A szalagot azután összehajtva orvoshoz, illetve laboratóriumba kell vinni. A szalagon a petéket és a férgeket mikroszkóp alatt fel lehet ismerni.
Kezelés általában nem szükséges. Ez a kifejezetten gyakori élősködő ritkán okoz bármilyen károsodást. A legtöbb szülő azonban irtózik a végbélgiliszta fertőzés gondolatától; és gyakran meg akarja szabadítani gyermekét a féregtől. Mebendazol vagy pirantel egyszeri adagja az esetek kb. 90%-át meggyógyítja. Minden családtagnak be kell vennie az orvosságot, mert a fertőzés ismételten átterjedhet az egyik családtagról a másikra. Viszketés elleni krémek vagy kenőcsök alkalmazása két-három alkalommal naponta, közvetlenül a végbélnyílás körüli részre, csillapíthatja a viszketést.
A gyógyszeres kezelés ellenére gyakori a vissza- fertőződés, mert a széklettel élő peték folyamatosan ürülnek a kezelés után még több mint egy hétig. A ruházatot, az ágyneműt és a játékokat mosógéppel gyakran ki kell mosni, hogy valamennyi petét sikerüljön kiirtani.

betegség
Néhány gyermekbetegségben a kiváltó ok vagy ismeretlen vagy fertőző eredet feltételezhető. Ilyen betegség az ismeretlen eredetű láz, a Reye-szindróma és a Kawasaki-szindróma.
Ismeretlen eredetű lázról beszélünk akkor, ha a gyermek lázának az okát nem találják, és a végbélben mért hőmérséklet két héten át minimum négy alkalommal legalább 38,5 °C.
Felső légúti fertőzés miatt gyermekeknél gyakran alakul ki rövid ideig tartó láz, az ismeretlen eredetű láz azonban hosszabb időtartamú. Ilyen jellegű láz súlyos betegséget jelezhet, ezért fokozott orvosi figyelmet igényel.
Az Egyesült Államokban az ismeretlen eredetű lázas gyermekek kb. 50%-ánál végül fertőzést diagnosztizálnak. A fertőzés a gyermekek életkorától függően változik. Hat éves korig a gyermekek 65%-ánál az ok
1280
Gyermekegészségügyi kérdések
Ismeretlen eredetű láz tünetei
Általános tünetek
- Étvágytalanság
- Fogyás
- Fáradtság
- Hidegrázás
- Izzadás
Szervekre jellemző tünetek
- Bőrtünetek, például viszketés, kiütés, a bőr- festenyzettség elváltozásai
- Mellkasi fájdalom
- Nehézlégzés
- Jelentős szívzörej
- ízületi fájdalom
- Megnagyobbodott nyirokcsomók
jellegzetesen felső légúti (arcüreg, orr és garat) vírusos fertőzés. Hat év felett valószínűbb a szívbelhártya fertőzése (endokarditisz) vagy fertőző mononukleózis megjelenése.
Hat évesnél idősebb gyermekekben az ismeretlen eredetű lázak 20%-át autoimmun betegségi okozza. Erre példa a fiatalkori reumatoid artritisz, a gyulladásos bélbetegség és a szisztémás lupusz eritematózusz.
Gyermekekben a rosszindulatú daganatok, leggyakrabban leukémia vagy limfóma az ismeretlen eredetű lázas esetek kb. 10%-ért felelős. Az esetek kb. 10%-át okozó vegyes okok közé tartoznak a gyógyszer allergiák, a Kawasaki-szindróma, a genetikai betegségek és egyéb szervek, így a csontok, a pajzsmirigy, a hasnyálmirigy vagy az agy és a gerincvelő gyulladása. A gyermekek kb. 15%-ában az ismeretlen eredetű láz oka az elvégzett számos vizsgálat ellenére sem derül ki soha.
▲ lásd a 816. oldalt
Az ismeretlen eredetű lázat más típusú láztól tartós fennállása különbözteti meg. A láz gyakran legalább két hetes időszakon át hol megjelenik, hol eltűnik. Bizonytalan tünetek, így étvágytalanság, fogyás, fáradtság, hidegrázás és verejtékezés gyakran jelentkezik. Ezek az általános tünetek azonban nem mindig jelentenek támpontot az ok kiderítésében. A tünetek, az előző betegségek, gyógyszerekkel, ételekkel, kisállatokkal, vadállatokkal, beteg emberekkel történt találkozás és az utazások részletes dokumentációja alapján azonban – alapos, ismételt fizikális vizsgálattal együtt – az orvos gyakran meg tudja állapítani a láz okát. Az időtartam, a súly, a lázmenet is segítségre lehet a diagnózis felállításában. Különböző bőrjelenségek, így például viszketés, kiütések vagy fokozódó festenyzettség (pig- mentáció) fertőzést vagy egyéb alapbetegséget jelezhet a háttérben, például rosszindulatú daganatot vagy autoimmun betegséget. Mellkasi fájdalom vagy szívzörej is súlyos betegségre, így szívbelhártya fertőzésre (endokarditisz) utalhat. A kortörténet adatai alapján irányítottan kért vér-, vizeletvizsgálatokra és mellkasröntgenre, valamint fizikális vizsgálatra ismételten szükség lehet a végső diagnózis felállítása előtt, és megfigyelés céljából gyakran kórházba fektetik a gyermeket.
A prognózis a kiváltó októl függ. Az ismeretlen eredetű láz az esetek többségében gyakori gyermekkori megbetegedések kísérője. Ezek a gyermekek megfelelő kezelés mellett, antibiotikummal vagy anélkül, meggyógyulnak. A láz gyógyszeres csökkentésére általában paracetamolt adnak.
A Reye-szindróma ritka, de nagyon súlyos, gyakran életveszélyes megbetegedés, melynek során agyvelőgyulladás és a máj heveny elzsírosodása alakul ki.
A Reye-szindróma oka ismeretlen, bizonyos vírusok azonban, így például influenza A vagy B, illetve varicella (bárányhimlő) vírus kiválthatja, talán az említett betegségek alatt szedett aszpirinnel együtt. Influenzában vagy bárányhimlőben aszpirin szedése a Reye- szindróma kialakulásának veszélyét több mint 35-szö-
Valószínűleg fertőzés okozta betegség
1281
rösére növelheti. Aszpirin vagy hasonló összetevőjű (szalicilátoknak nevezett) gyógyszerek használata gyermekeknél és tizenéveseknél a Reye-szindróma rizikója miatt veszélyes lehet. Néhány különleges betegségben azonban ezeknek a gyógyszereknek a használata indokolt.
A Reye-szindrómát először 1963-ban írták le. Az Egyesült Államokban 1974 és 1980 között évente 200-550 eset fordult elő. Napjainkban a Reye-szin- dróma nagyon ritka lett, évente 20 gyermeknél kevesebb betegszik meg az Egyesült Államokban, legalábbis részben azért, mert a gyermekeknek aszpirin helyett más fájdalom- és lázcsillapító gyógyszereket adnak.
A Reye-szindróma általában gyermekeket és serdülőket érint, igen ritkán azonban felnőttek is megbetegszenek. Az Egyesült Államokban a legtöbb eset késő ősszel vagy télen fordul elő. Jelentős mértékű járványok fordultak elő influenzás és bárányhimlős emberek között. Reye-szindrómás beteg testvére szintén nagyobb valószínűséggel lesz érintett. Nem ismert, vajon a fertőzés az egyik testvérről a másikra terjed-e, vagy a testvérek ugyanazzal a toxinnal találkoztak-e, vagy esetleg öröklődő tényezők játszanak-e szerepet.
A Reye-szindróma súlyossága nagy mértékben változó. Először általában a vírusos fertőzés, pl. felső légúti hurut, influenza vagy bárányhimlő tünetei jelentkeznek. Azután, jellegzetesen négy-öt nappal később, kifejezett hányinger és hányás lép fel. Egy vagy több nap múlva a hányinger csökkenésével egyidejűleg a gyermek zavarttá válik. A zavartságot tájékozódási zavar, izgatottság és később görcsök és kóma követheti. Ha a szindróma bárányhimlőt követően alakul ki, a tünetek általában négy-öt nappal a kiütések megjelenése után indulnak. A halál gyorsan bekövetkezhet – átlagosan négy nappal a kórházi felvétel után -, egyes esetek azonban enyhe lefolyásúak lehetnek.
Az orvos Reye-szindrómára gondol minden gyermeknél, aki sokat hány és hirtelen agyödéma tünetei lépnek fel elfogadható magyarázat nélkül. A Reye- szindróma diagnózisának felállításához az orvos többnyire májbiopsziátA és gerinccsapolást (lumbálpunk- ció)B fog végezni.
A gyermek prognózisa a tudatzavar mértékétől és a súlyosbodás fokától függ. Továbbá attól is, hogy a koponyán belül milyen magas nyomás alakul ki és menynyi ammónia jelenik meg a vérben (magas ammóniaszintek kóros májműködést jeleznek). A halálos kimenetel kockázata kb. 20%, ez azonban úgy oszlik meg, hogy 2%-nál kevesebb a betegség enyhe formájában, míg 80% a mély kómában levő betegeknél.
A betegség akut fázisát túlélő gyermekek általában teljesen felépülnek. Ha a betegség során görcsök léptek fel, később agykárosodásra utaló jelek alakulhatnak ki, így pl. értelmi fogyatékosság, görcsrohamokkal járó betegségek, rendellenes izommozgások vagy specifikus idegkárosodás. Reye-szindróma ritkán lép fel kétszer ugyanazon gyermeken.
Semmilyen célzott kezelés sem képes megállítani a Reye-szindróma lefolyásának menetét. A korai diagnózis és az intenzív ellátás az életműködések, így a vérkeringés és a légzés fenntartásának támogatása alapvető. Intravénásán folyadékokat, elektrolitokat és cukrot, a vérzések megelőzésére K-vitamint adnak. Gyógyszerek, így például mannitol, kortikoszteroidok (pl. dexa- metason) vagy glicerin adható az agynyomás csökkentésére. Szükség lehet a gyermek légzését lélegeztetőgéppel támogatni. A kórházban csövet (katéter) helyeznek a gyermek artériáiba és vénáiba a vérnyomás és a vérgáz értékek folyamatos megfigyelésére.
A Kawasaki-szindróma elsősorban öt évesnél fiatalabb gyermekek betegsége, amely bőrkiütéseket, lázat, megnagyobbodott nyirokcsomókat és néha szív- és ízületi gyulladást okoz.
A Kawasaki-szindróma oka ismeretlen, néhány bizonyíték azonban vírus vagy más fertőző ágens kóroki szerepére utal. A Kawasaki-szindrómát először az
▲ lásd az 560. oldalt
■ lásd a 374. oldalon lévő ábrát
1282
Gyermekegészségügyi kérdések
A Kawasaki-szindróma szövődményei
Szívet érintő szövődmények
- A szívhez vért szállító artériák (koszorúerek) gyulladása
- A koszorúerek egy szakaszának kitágulása (aneurizma)
- A szívet borító hártya gyulladása (perikardi-
- A szívizom gyulladása (akut miokarditisz)
- Szívelégtelenség
- A szívizom elhalása (infarktus)
Egyéb szövődmények
■ Szokatlan kiütések
- A szem belső részének gyulladása (elülső uveitisz)
- Fájdalmas vagy gyulladt ízületek (különösen a kisízületek)
- Az agyhártyák nem fertőző eredetű gyulladása (aszeptikus meningitisz)
- Az epehólyag gyulladása
- Hasmenés
1960-as évek végén írták le Japánban. Azóta világszerte több ezer esetet diagnosztizáltak különböző faji és etnikai csoportokban, habár a szindróma Japánban maradt a leggyakoribb. Az Egyesült Államokban néhány ezerre becsülik évente a Kawasaki-szindrómás esetek előfordulását.
A Kawasaki-szindróma gyermekekben két hónapos kortól ötéves korig a leggyakoribb, de a szindróma tizenévesekben is előfordulhat. Nagyjából kétszer annyi fiú betegszik meg, mint leány. A betegség ritkán ugyanannak a háztartásnak több tagját is érintheti.
A betegség lázzal kezdődik, amely hol magasabb, hol alacsonyabb, de általában 39 °C feletti. A gyermek ingerlékeny, gyakran aluszékony és ritkán görcsös hasi fájdalma van. Az első napon általában vörös, egyenetlen kiütés jelenik meg a törzs felett és a pelenkával fedett testtájakon. Néhány napon belül kiütések jelennek meg a nyálkahártyákon, így a szájüreg vagy a hü
vely széli részein. A gyermek torka vörös, ajkai kipirosodtak, szárazak, repedezettek; nyelvük epervörös. Mindkét szem bevörösödik, de váladékozás nem jelentkezik. A tenyerek és a talpak is vöröses színbe vagy rózsaszínbe hajlanak, a kezek és lábak gyakran megduzzadnak. Az ujjakon és a lábujjakon a bőr a betegség kezdete után 10-20 nappal hámlani kezd. A nyaki nyirokcsomók gyakran megduzzadnak és kissé érzékenyek.
A Kawasaki-szindróma legsúlyosabb szövődménye a szívbetegség, a betegség egyéb tünetei a bőrben, a szemben vagy a nyirokcsomókban nem vezetnek idült károsodás kialakulásához. A Kawasaki-szindrómás gyermekek kb. 5-20%-nál alakul ki szívet érintő szövődmény, mely általában a betegség megjelenése után 2-4 héttel kezdődik. A legsúlyosabb jelenség a koszorúerek rendellenes kitágulása (dilatáció). Az artériák kisebb kitágulása magától megoldódhat, súlyos kitágulás (aneurizma) azonban szívrohamot és hirtelen halált okozhat.
A Kawasaki-szindróma egyéb szövődményei, így az agyburkok gyulladásai, az ízületi gyulladás és az epehólyag-gyulladás végül tartós károsodás nélkül meggyógyulnak.
Az orvos a diagnózist inkább a tünetekre, mint célzott laboratóriumi vizsgálatok eredményeire alapozza. Legalább 5 napig tartó láz és az öt szervi elváltozás (kiütés, vörös, duzzadt végtagok, vöröses szem, elváltozások az ajkakon és a szájban, és duzzadt nyirokcsomók) közül négy jelenléte a diagnózist megerősíti. A vérvizsgálatok először magas fehérvérsejtszámot és alacsony vörösvértestszámot (vérszegénység), később magas vérlemezkeszámot mutatnak. A többi laboratóriumi vizsgálat eredménye is kóros lehet a különböző szervrendszerek érintettségétől függően.
A gyermekek általában teljesen felépülnek, ha a koszorúereik nem érintettek. A Kawasaki-szindrómás gyermekeknek általában kb. 1-2 százaléka hal meg a szivet érintő szövődmények miatt. Ezek közül több mint 50% az első hónapban, 75%-uk 2 hónapon belül és 95%-uk pedig 6 hónapon belül hal meg, de haláleset néha hirtelenül és váratlanul 10 évvel később is bekövetkezhet. Kisebb koszorúér-tágulatok egy éven belül eltűnhetnek, a koszorúerek azonban gyengültek maradhatnak, és évekkel később szívtüneteket okoznak.
Gyermekori rosszindulatú daganatok
1283
A korai kezelés jelentősen csökkenti a koszorúerek károsodásának veszélyét és gyorsítja a láz, a kiütések és a diszkomfortérzés oldódását. Egy-négy napig intravénásán, nagy adagban immunglobulint, szájon át pedig nagy dózisban aszpirint adnak. A láz elmúltával kis adagban általában még néhány hónapig ajánlják aszpirin szedését, a koszorúér károsodás és a véralvadás veszélyének csökkentése céljából.
Az orvos ismételten ultrahangvizsgálatot végez a szívet érintő esetleges szövődmények ellenőrzése céljából. A nagy koszorúér-aneurizmákat az aszpirin mellett véralvadásgátló gyógyszerekkel, így például warfarinnal, a kisebb tágulatokat elegendő lehet csak aszpirinnel kezelni. Ha a gyermek influenzás vagy bárányhimlős lesz, olykor átmenetileg dipiri- damolt adnak a Reye-szindróma veszélyének csökkentésére.

daganatok
Rosszindulatú daganatok gyermekeknél ritkán, évente 5000 gyermekből csak egynél fordulnak elő. A gyermekkori rosszindulatú daganatok különböznek a felnőttkoriaktól; sok gyermekkori rosszindulatú daganat csak ritkán fordul elő felnőttekben. Ellentétben sok felnőttkori rosszindulatú daganattal, a gyermekkoriak sokkal jobban gyógyíthatók. Három viszonylag gyakori gyermekkori rosszindulatú daganat a Wilms-tumor, a neuroblasztóma és a retinoblasztóma. Egyéb rosszindulatú megbetegedések, így a leukémia, A a limfómaB és az agydaganatok* is viszonylag gyakoriak gyermekekben.
A Wilms-tumor (nefroblasztóma) a vesék rosszindulatú daganata, amely már a magzatban kifejlődhet, de a születés után esetleg évekig nem okoz tüneteket.
A Wilms-tumor általában 5 év alatti gyermekekben fordul elő, habár időnként idősebb gyermekekben és ritkán felnőttekben is megjelenik. Oka ismeretlen, de kialakulásában néhány esetben genetikai rendellenességek is szerepet játszhatnak. Bizonyos genetikai rendellenesség okozta veleszületett fejlődési rendellenességekkel, például szivárványhártya hiánnyal vagy a test egyik felének mértéktelen növekedésben szenvedő gyermekek esetében nagyobb a Wilms-tumor kialakulásának a veszélye is.
A tünetek közé tartozik a nagy has (figyelemfelhívó például a hirtelen váltás nagyobb pelenkaméretre), hasi fájdalom, láz, rossz étvágy, hányinger és hányás. 15-20%-ban a vizeletben vér jelenik meg. A Wilms-tumor magas vérnyomást okozhat. Ez a rosszindulatú daganat átterjedhet a szervezet más részei, különösen a tüdők felé, ami köhögést és nehézlégzést okoz.
Az orvos általában daganatot tapint a gyermek hasában. Ha Wilms-tumorra gondol, ultrahangvizsgálatot, komputertomográfiás (CT) vagy mágneses rezonancia vizsgálatot (MRI) végez, a daganat természetének és méretének meghatározására.
A prognózis a daganat mikroszkópos megjelenési formájától, a diagnózis felállításának idejében észlelt kiterjedésétől és a gyermek korától függ. Fiatalabb gyermekek, kis daganat vagy a tovaterjedés hiánya esetén a prognózis jobb. A Wilms-tumor nagyon jól
▲ lásd a 765. oldalt
■ lásd a 770. oldalt
* lásd a 379. oldalt
1282
Gyermekegészségügyi kérdések
A Kawasaki-szindróma szövődményei
Szívet érintő szövődmények
- A szívhez vért szállító artériák (koszorúerek) gyulladása
- A koszorúerek egy szakaszának kitágulása (aneurizma)
- A szívet borító hártya gyulladása (perikardi- tisz)
- A szívizom gyulladása (akut miokarditisz)
- Szívelégtelenség
- A szívizom elhalása (infarktus)
Egyéb szövődmények
- Szokatlan kiütések
- A szem belső részének gyulladása (elülső uveitisz)
- Fájdalmas vagy gyulladt ízületek (különösen a kisízületek)
- Az agyhártyák nem fertőző eredetű gyulladása (aszeptikus meningitisz)
- Az epehólyag gyulladása
- Hasmenés
1960-as évek végén írták le Japánban. Azóta világszerte több ezer esetet diagnosztizáltak különböző faji és etnikai csoportokban, habár a szindróma Japánban maradt a leggyakoribb. Az Egyesült Államokban néhány ezerre becsülik évente a Kawasaki-szindrómás esetek előfordulását.
A Kawasaki-szindróma gyermekekben két hónapos kortól ötéves korig a leggyakoribb, de a szindróma tizenévesekben is előfordulhat. Nagyjából kétszer annyi fiú betegszik meg, mint leány. A betegség ritkán ugyanannak a háztartásnak több tagját is érintheti.
A betegség lázzal kezdődik, amely hol magasabb, hol alacsonyabb, de általában 39 °C feletti. A gyermek ingerlékeny, gyakran aluszékony és ritkán görcsös hasi fájdalma van. Az első napon általában vörös, egyenetlen kiütés jelenik meg a törzs felett és a pelenkával fedett testtájakon. Néhány napon belül kiütések jelennek meg a nyálkahártyákon, így a szájüreg vagy a hü
vely széli részein. A gyermek torka vörös, ajkai kipirosodtak, szárazak, repedezettek; nyelvük epervörös. Mindkét szem bevörösödik, de váladékozás nem jelentkezik. A tenyerek és a talpak is vöröses színbe vagy rózsaszínbe hajlanak, a kezek és lábak gyakran megduzzadnak. Az ujjakon és a lábujjakon a bőr a betegség kezdete után 10-20 nappal hámlani kezd. A nyaki nyirokcsomók gyakran megduzzadnak és kissé érzékenyek.
A Kawasaki-szindróma legsúlyosabb szövődménye a szívbetegség, a betegség egyéb tünetei a bőrben, a szemben vagy a nyirokcsomókban nem vezetnek idült károsodás kialakulásához. A Kawasaki-szindrómás gyermekek kb. 5-20%-nál alakul ki szívet érintő szövődmény, mely általában a betegség megjelenése után 2-4 héttel kezdődik. A legsúlyosabb jelenség a koszorúerek rendellenes kitágulása (dilatáció). Az artériák kisebb kitágulása magától megoldódhat, súlyos kitágulás (aneurizma) azonban szívrohamot és hirtelen halált okozhat.
A Kawasaki-szindróma egyéb szövődményei, így az agyburkok gyulladásai, az ízületi gyulladás és az epehólyag-gyulladás végül tartós károsodás nélkül meggyógyulnak.
Az orvos a diagnózist inkább a tünetekre, mint célzott laboratóriumi vizsgálatok eredményeire alapozza. Legalább 5 napig tartó láz és az öt szervi elváltozás (kiütés, vörös, duzzadt végtagok, vöröses szem, elváltozások az ajkakon és a szájban, és duzzadt nyirokcsomók) közül négy jelenléte a diagnózist megerősíti. A vérvizsgálatok először magas fehérvérsejtszámot és alacsony vörösvértestszámot (vérszegénység), később magas vérlemezkeszámot mutatnak. A többi laboratóriumi vizsgálat eredménye is kóros lehet a különböző szervrendszerek érintettségétől függően.
A gyermekek általában teljesen felépülnek, ha a koszorúereik nem érintettek. A Kawasaki-szindrómás gyermekeknek általában kb. 1-2 százaléka hal meg a szívet érintő szövődmények miatt. Ezek közül több mint 50% az első hónapban, 75%-uk 2 hónapon belül és 95%-uk pedig 6 hónapon belül hal meg, de haláleset néha hirtelenül és váratlanul 10 évvel később is bekövetkezhet. Kisebb koszorúér-tágulatok egy éven belül eltűnhetnek, a koszorúerek azonban gyengültek maradhatnak, és évekkel később szívtüneteket okoznak.
Gyermekori rosszindulatú daganatok
1283
A korai kezelés jelentősen csökkenti a koszorúerek károsodásának veszélyét és gyorsítja a láz, a kiütések és a diszkomfortérzés oldódását. Egy-négy napig intravénásán, nagy adagban immunglobulint, szájon át pedig nagy dózisban aszpirint adnak. A láz elmúltával kis adagban általában még néhány hónapig ajánlják aszpirin szedését, a koszorúér károsodás és a véralvadás veszélyének csökkentése céljából.
Az orvos ismételten ultrahangvizsgálatot végez a szívet érintő esetleges szövődmények ellenőrzése céljából. A nagy koszorúér-aneurizmákat az aszpirin mellett véralvadásgátló gyógyszerekkel, így például warfarinnal, a kisebb tágulatokat elegendő lehet csak aszpirinnel kezelni. Ha a gyermek influenzás vagy bárányhimlős lesz, olykor átmenetileg dipiri- damolt adnak a Reye-szindróma veszélyének csökkentésére.

daganatok
Rosszindulatú daganatok gyermekeknél ritkán, évente 5000 gyermekből csak egynél fordulnak elő. A gyermekkori rosszindulatú daganatok különböznek a felnőttkoriaktól; sok gyermekkori rosszindulatú daganat csak ritkán fordul elő felnőttekben. Ellentétben sok felnőttkori rosszindulatú daganattal, a gyermekkoriak sokkal jobban gyógyíthatók. Három viszonylag gyakori gyermekkori rosszindulatú daganat a Wilms-tumor, a neuroblasztóma és a retinoblasztóma. Egyéb rosszindulatú megbetegedések, így a leukémia,A a limlőmaB és az agydaganatok* * is viszonylag gyakoriak gyermekekben.
A Wilms-tumor (nefroblasztóma) a vesék rosszindulatú daganata, amely már a magzatban kifejlődhet, de a születés után esetleg évekig nem okoz tüneteket.
A Wilms-tumor általában 5 év alatti gyermekekben fordul elő, habár időnként idősebb gyermekekben és ritkán felnőttekben is megjelenik. Oka ismeretlen, de kialakulásában néhány esetben genetikai rendellenességek is szerepet játszhatnak. Bizonyos genetikai rendellenesség okozta veleszületett fejlődési rendellenességekkel, például szivárványhártya hiánnyal vagy a test egyik felének mértéktelen növekedésben szenvedő gyermekek esetében nagyobb a Wilms-tumor kialakulásának a veszélye is.
A tünetek közé tartozik a nagy has (figyelemfelhívó például a hirtelen váltás nagyobb pelenkaméretre), hasi fájdalom, láz, rossz étvágy, hányinger és hányás. 15-20%-ban a vizeletben vér jelenik meg. A Wilms-tumor magas vérnyomást okozhat. Ez a rosszindulatú daganat átterjedhet a szervezet más részei, különösen a tüdők felé, ami köhögést és nehézlégzést okoz.
Az orvos általában daganatot tapint a gyermek hasában. Ha Wilms-tumorra gondol, ultrahangvizsgálatot, komputertomográfiás (CT) vagy mágneses rezonancia vizsgálatot (MRI) végez, a daganat természetének és méretének meghatározására.
A prognózis a daganat mikroszkópos megjelenési formájától, a diagnózis felállításának idejében észlelt kiterjedésétől és a gyermek korától függ. Fiatalabb gyermekek, kis daganat vagy a tovaterjedés hiánya esetén a prognózis jobb. A Wilms-tumor nagyon jól
▲ lásd a 765. oldalt
■ lásd a 770. oldalt
* lásd a 379. oldalt
1284
Gyermekegészségügyi kérdések
gyógyítható. Még az idősebb gyermekek és a nagyméretű daganat esetén is nagyon jó a prognózis.
Ha az orvos úgy gondolja, hogy a daganatot el lehet távolítani, sebészeti beavatkozást végeznek, rögtön a diagnózis felállítása után. A műtét alatt óvatosságból megvizsgálják a másik vesét is, hogy megnézzék nincs-e ott is daganat. Az esetek kb. 4%-ában Wilms- tumor egyidejűleg mindkét vesében előfordul. Daganatellenes szerek, így aktinomicin D, vinkrisztin és doxorubicin, valamint besugárzásA alkalmazható, attól függően, hogy milyen messzire szóródott a daganat.
A neuroblasztóma az idegrendszert érintő, gyakori gyermekkori rosszindulatú daganat.
A neuroblasztóma bárhol a szervezetben különböző fajta idegszövetekből alakulhat ki. Általában a mellkas vagy a has idegeiből, leggyakrabban a mellékveséből (mindkét vese felett megtalálhatóan) ered. Nagyon ritkán a neuroblasztóma az agyból indul ki.
Az összes neuroblasztóma kb. 75%-a 5 év alatti gyermekeknél fordul elő. Jóllehet az oka ismeretlen, ez a rosszindulatú daganat a családokban néha halmozódást mutat.
A tünetek a neuroblasztóma kiindulási helyétől és daganat szóródásától függenek. Gyermekekben az első tünetek közé tartozik a nagy has, a teltségérzés és a hasi fájdalom. A tünetek összefüggésben lehetnek a daganat szóródásával. A daganat csontokba terjedése fájdalmat okoz. A csontvelőt érintő rosszindulatú daganat csökkentheti a vörösvértestszámot és vérszegénységhez vezet, valamint a vérlemezkék számát, ami véralá- futásokat okoz, vagy a fehérvérsejtek számát, ami csökkenti a fertőzésekkel szembeni ellenállást. A rosszindulatú daganat szóródhat a bőrbe, ahol csomókat képez, vagy a gerincvelő felé, mely esetben a karok vagy lábak gyengeségét okozza. A neuroblasztómák kb. 90%-a hormont, például epinefrint termel, amely növeli a pulzusszámot és szorongást okoz.
A neuroblasztóma korai diagnózisa nem könnyű. A rosszindulatú daganat nagy mérete esetén az orvos tapinthatja a daganatot a hasban. Neuroblasztómára
gondolva az orvos a mellkasról és a hasról ultrahang, komputertomográfiás (CT) és mágneses rezonancia vizsgálatot (MRI) javasolhat. A vizeletmintában ki lehet mutatni az epinefrinszerű hormonok mértéktelen termelődését. Ha a daganat áttéteket adott, az orvos erre utaló nyomokat találhat a röntgenfelvételeken és a májból, a tüdőből, a bőrből, a csontvelőből vagy a csontból biopsziával vett szövetmintákban (mikroszkópos vizsgálat).
A neuroblasztómás gyermekek prognózisa a gyermekek korától, a daganat méretétől és a daganat szóródásától függ. Egy évnél fiatalabb gyermekek kisméretű daganata esetén nagyon jó a prognózis. A korai kezelés nyújtja a gyógyulásra a legjobb esélyt. Ha a daganat nem szóródott, általában sebészileg el lehet távolítani. Ha azonban nagy, vagy szóródott, daganatellenes szerek, így vinkrisztin, ciklofoszfamid, doxorubicin és ciszplatin, valamint besugárzás alkalmazható. Idősebb gyermekekben a gyógyulási arány alacsonyabb, ha a daganat már áttéteket adott.
A retinoblasztóma a szem hátsó fényérzékeny részének, az ideghártyának a rosszindulatú daganata.
A retinoblasztóma a gyermekkori rosszindulatú daganatok kb. 2%-áért felelős. A retinoblasztómás gyermekek kb. 10%-ának van ugyanebben a betegségben szenvedő rokona, és a betegségért felelős gént szüleiktől öröklik. A gyermekek további 20-30%-ának mindkét szemében jelen van a daganat, amely új génmutáció kialakulását jelzi. Összesen tehát a retinoblasztómás gyermekek kb. 30-40%-ánál van jelen a retinoblasztómáért felelős gén, amelyet gyermekeikre örökíthetnek.
A retinoblasztóma tüneteihez tartozhat a fehér pupilla vagy a kancsalság. A fehér pupilla vagy a kancsalság egyéb okai azonban sokkal gyakoribbak. A retino- blasztómák néhány egyéb tünetet is okozhatnak. Ha az orvos retinoblasztómára gyanakszik, altatásban megvizsgálja a gyermek mindkét szemét. Altatás szükséges, mert a kisgyermekek képtelenek együttműködni a retinoblasztóma diagnózisához szükséges alapos, időigényes vizsgálat során. A daganatot komputertomográfiás (CT) vizsgálattal is ki lehet mutatni.
A retinoblasztóma a látóidegen (a szemből az agyba vezető agyideg) keresztül az agy felé is terjedhet, ezért
A lásd a 800. oldalt
Az emésztőrendszer betegségei
1285
az agyvízmintában ráksejtek után kutatnak. Mivel a daganat a csontvelő felé szóródhat, a vizsgálatokhoz csontvelőmintát is vesznek.
Napjainkban a szemre korlátozódó retinoblasztó- mák több mint 90%-át meggyógyítják. Ha a daganat csak az egyik szemet érinti, az egész szemgolyót eltávolítják, a látóideg adott részével együtt. Ha a daganat mindkét szemet érinti, speciális mikrosebészeti módszereket alkalmaznak a daganat eltávolítására vagy elpusztítására, de nem távolítják el mindkét szemet. Máskor az egyik szemet eltávolítják és más módszereket, például sugárterápiát és mikrosebészeti technikákat alkalmaznak a másik szemben a daganat gyógyítására. Daganatellenes szerek (kemoterápia) adhatók, különösen akkor, ha a daganat a szemen kívülre terjedt. A szemeket 2 4 havonta ismételten meg kell
vizsgálni. A daganat kiújulása esetén a kemoterápia ismételhető.
Öröklődő retinoblasztómában nagy az esélye a ki- újulásnak. Továbbá, a diagnózis felállításától számított 30 éven belül az öröklődő retinoblasztómás betegek mintegy 70%-ánál második rosszindulatú daganat alakul ki.
Az orvos ajánlhatja, hogy a retinoblasztómás gyermekek közvetlen családtagjainál legalább egyszer szemvizsgálat történjék. A családban a többi fiatal gyermeknél is keresni kell retinoblasztómát, és a felnőtteket retinocitóma irányában kell vizsgálni, ami ugyanazon gén által okozott, de nem rosszindulatú daganat. Azoknál a családtagoknál, akiknek nagy valószínűséggel nincsen retinoblasztómájuk, DNS-vizsgálat végezhető, hogy megállapítsák, vajon hordozzák-e a retinoblasztómáért felelős gént vagy sem.

Gyermekkorban a legtöbb emésztőrendszeri betegség fájdalommal jár. Közülük több, így például a cöliákiaA és a laktóz érzékenységi felszívódási zavart vagy hasmenést is okozhat.
A fájdalom kezdődhet hirtelen és kifejezett lehet, például akut vakbélgyulladásbanA vagy lehet kevésbé súlyos és múló. A változó erősségű, átmenetileg múló fájdalommal járó emésztőszervi betegségek közé tartozik a visszatérő hasi fájdalom, a peptikus fekély és a Meckel-divertikulum (gurdély).
Visszatérő hasi fájdalomról beszélünk, ha legalább három hónapon át három vagy több alkalommal jelentkezik hasfájás.
Az iskolás gyermekek több, mint 10%-ának van visszatérő hasi fájdalma. Nyolc és tíz éves kor között a leggyakoribb, négy éves kor alatt ritkán fordul elő. A visszatérő hasi fájdalom valamivel gyakoribb lányokban, mint fiúkban és igen gyakori lányoknál a serdülőkor elején.
Visszatérő hasi fájdalmak hátterében mindössze kb. 5-10%-ban áll valamilyen szervi betegség. Sokféle, így húgyivarszervi, bélrendszeri betegség, valamint általános megbetegedések okozhatnak visszatérő hasi fájdalmakat.
A visszatérő hasi fájdalmat néha a belső szervek kóros működése okozza. Kórosan működhetnek például a belek, ha a gyermek étrendje nem megfelelő, különösen akkor, ha bizonyos ételekkel, így tejjel vagy tejtermékekkel® szemben érzékeny. A kóros bélműködés másik lehetséges oka a vastagbél elégtelen működése következtében kialakuló székrekedés, amely néha nem
▲ lásd az 536. oldalt
■ lásd az 535. oldalt
- lásd az 547. oldalt
- lásd az 535. oldalt
1286
Gyermekegészségügyi kérdések
A visszatérő hasi fájdalom néhány szervi oka
Emésztőrendszeri betegségek
- Gyomorszájsérv
- Hepatitisz (májgyulladás)
- Epehólyag-gyulladás
- Hasnyálmirigy-gyulladás
- Peptikus fekély betegség
- Parazita fertőzések (például giardiasis)
- Meckel-divertikulum
- Crohn-betegség
- A belek tuberkulózisa
- Kolitisz ulceróza (fekélyes vastagbélgyulladás)
- Idült vakbélgyulladás
Húgy-ivarrendszeri betegségek
- Veleszületett fejlődési rendellenességek
- Húgyúti fertőzések
- Kismedencei gyulladásos betegségek (lányokban) .
- Petefészek ciszta (lányokban)
- Endometriózis (lányokban)
Általános betegségek
- Ólommérgezés
- Henoch-Schönlein purpura
- Sarlósejtes.vérszegénység
- Ételallergia
- Porfiria
- Familiáris mediterrán vérszegénység
- Öröklődő angioödéma
- Migrén
megfelelő szobatisztasági szoktatás miatt jelentkezik. Tizenéves leányokban a menstruációs ciklus alatti fájdalmas méhizomgörcs (dizmenorrea)A is okozhat hasi fájdalmat. Időnként a menstruációs ciklus alatt a pete kilökődését a petefészekből szintén kísérheti fájdalom.
Az esetek 80-90 százalékában a visszatérő hasi fájdalomnak inkább pszichológiai oka van, mint szervi vagy működési zavar. A pszichológiai eredetű fájdalmat kiválthatja vagy ronthatja stressz, szorongás és depresszió.
A visszatérő hasi fajdalom tünetei a kiváltó októl függően változnak. A szervi betegség okozta fájdalom általában nem múlik el vagy ismételten visszatér, gyakran bizonyos tevékenységek vagy ételek idézik elő. A fájdalom jelentkezhet a has különböző helyein, általában nem a köldök körül és hártrafelé sugározhat. A húgyúti fertőzések, szemben a felnőttekben gyakori hátfájással, inkább hasi vagy kismedencei fájdalmat okozhatnak. A fájdalom a gyermeket gyakran az alvásból is felébresztheti.
A lásd az 1086. oldalt
A háttérben megbúvó szervi betegségektől függően a gyermeknél a következő tünetek jelentkezhetnek: étvágytalanság, fogyás, visszatérő vagy tartós láz, sárgaság, a széklet alakjának és színének változása, székrekedés vagy hasmenés, vér a székletben, étel- vagy vérhányás, haspuffadás és ízületi fájdalom vagy duzzanat.
A kóros szervműködés okozta visszatérő hasi fájdalom tünetei a kiváltó oknak megfelelően alakulnak. Laktóz érzékenységben szenvedő gyermeknél például a fájdalom felléphet tej vagy tejtermék fogyasztása után néhány perccel vagy akár több mint két órával Ha a gyermeknek epehólyag-betegsége van, a hasi fájdalom röviddel zsíros ételek fogyasztása után jelentkezik.
A pszichológiai tényezők okozta fájdalom naponta rendszeresen, vagy szórványosan jelentkezhet. A gyermeknek időnként hetekig-hónapokig nincs fájdalma. A fájdalom általában nem éles, gyakran bizonytalan, néha görcsös színezetűnek írják le. Ez a fajta fájdalom ritkán ébreszti fel a gyermeket éjjel, reggel azonban korábban ébredhet fel, mint általában.
A pszichológiai okok következtében fellépő hasi fájdalom leggyakrabban a köldök körül jelentkezik. Minél távolabb érezhető a fájdalom a köldöktől, annál valószínűbb a szervi ok a tünetek hátterében. A pszichológiai eredetű fájdalom néha szervi betegségre hasonlít, általában azonban nem változik, illetve nem súlyosbodik. A fájdalom természetében megfigyelhető jelentősebb változás a gyermek esetleges szervi betegségére hívhatja fel a figyelmet.
fa emésztőrendszer betegségei
1287
A fájdalom okának meghatározásához az orvos bizonyos kérdéseket tesz fel a gyermeknek és a szülőknek: Mire hasonlít a fájdalom? Mikor fordul elő? Hol érzi? Mi váltja ki? Mi rontja vagy javítja? Az orvos a fájdalommal járó egyéb tünetek, így például hányinger, hányás, láz vagy kiütések után is érdeklődik.
A fájdalom pszichológiai eredetének igazolása nehéz lehet. Az orvos először a fájdalmak hátterében esetlegesen meghúzódó szervi betegségek lehetőségét záija ki. A gyermekre hatással lehet a családban frissen megjelent betegség, anyagi problémák miatti otthoni feszültség, elválás a szeretett személytől, vagy a szeretet hiánya. Ne feledjük azonban, hogy a feszült légkörben élő gyermekeknek ugyanolyan valószínűséggel alakulhatnak ki szervi betegségei, mint másoknak.
A szervi vagy működési okok miatt visszatérő hasi fájdalmak kezelése az alapbetegségtől függ. Segíthet például az étrend megváltoztatása, ha a fájdalmat bizonyos ételek elfogyasztása váltja ki. A menstruációs görcsök fájdalomcsillapítókkal, például ibuprofennel enyhíthetők.
A pszichológiai okhoz társuló visszatérő hasi fájdalom nem elképzelt, hanem valós fájdalom, melyet bizonyos pszichés tényező, például stressz vagy lelki feszültség okoz. A szülők, amennyire csak lehet, segíthetnek a stressz és a feszültség csökkentésében, támogatják a gyermeket, hogy megbirkózzék az elkerülhetetlen stresszhelyzetekkel és helyes, ha a fájdalom ellenére a gyermeket az iskolába járásra bíztatják. A tanároknak kell segíteniük az iskolával kapcsolatos konfliktusok enyhítésében.
Iskolában annak a gyermeknek, akinek a tanítás közben 15-30 perc szünetre van szüksége, meg kell engedni, hogy elmenjen az iskolai orvosi szobába pihenni vagy lefeküdni. A szülőkkel egyeztetve szükség esetén az iskolaorvos a gyermeknek enyhe fájdalomcsillapítót, így ibuprofent vagy paracetamolt adhat. Esetleg megengedik a gyermeknek, hogy szüleit felhívja, akik bátoríthatják a gyermeket az iskolában maradásra. A gyermek a kezelés első vagy második hetében a nap során egyszer vagy többször kérni fogja, hogy a nővérszobában lehessen. Ez a magatartás általában gyorsan abbamarad. Általánosságban elmondható, hogy amennyiben a szülők már nem kezelik a normálistól eltérőként vagy betegként a gyermeket, a pszichés okú fájdalom eleinte romlik, de később javul.
Az orvos a pszichológiai eredetű hasi fájdalommal küszködő gyermekeket általában rendszeres időközönként ellenőrzi – hetente, havonta vagy minden második hónapban, a gyermek szükségleteitől függően. A prob
léma megoldódása után az orvos esetleg a gyermeket néhány havonta rendszeresen ellenőrizni kívánja. A kezelés nem mindig sikeres. Néhány gyermeknek változatos szervi tünetei és érzelemzavarai alakulnak ki. Ha minden erőfeszítés ellenére a fájdalom tartósan fennáll, különösen ha a gyermek lehangolt vagy ha házassági vagy pszichológiai problémák is jelen vannak a családban, a gyermeket esetleg pszichológushoz kell vinni.
A peptikus fekély jól körülírt kerek vagy ovális seb a gyomor vagy a nyombél gyomorsav és emésztőenzimek miatt károsodott és kimaródott nyálkahártyáján.
Újszülöttben a peptikus fekély első tünete véres széklet lehet. Ha a fekély kilyukasztja a gyomrot vagy a vékonybeleket, a csecsemő fájdalmat jelez. Gyermekeknél általában láz jelentkezik. Idősebb csecsemőkben és kisdedekben a véres széklet ismételt hányással vagy hasi fájdalommal járhat együtt, mely utóbbi étkezéskor gyakran rosszabbodik vagy javul. A fájdalom éjjel akár fel is ébresztheti a gyermeket. A nyombélfe- kély, a gyomorhoz közeli vékonybélszakasz fekélye, kb. 50%-ban a közeli rokonok között is előforduló betegség.
Sok, idült fekélybetegségben szenvedő gyermek fertőzött a Helicobacter pylori-nak nevezett baktériummal. Nem tisztázott, vajon a baktérium okozza-e a fekélyt vagy csak meggátolja a gyógyulást, tapasztalatok szerint azonban a baktérium teljes kiirtása jó eredményhez vezet a gyógyulásban és a visszatérő fekélyek kezelésében.
Csecsemők és fiatal gyermekek peptikus fekélybetegségét nehéz diagnosztizálni, mert tüneteiket nem tudják pontosan leírni. Az iskoláskorú gyermekek jobban le tudják írni a fájdalom helyét és jellegét, és elmondják, hogy a fájdalom a nap meghatározott időszakában jelentkezik-e, továbbá összefüggésben áll-e az étkezésekkel.
Ha az orvos a gyermeknél peptikus fekélybetegségre gondol, báriumos röntgenvizsgálat erősítheti meg a diagnózist. A vizsgálat elején a beteggel báriumtartalmú folyadékot itatnak, amely röntgenképen kirajzolja a gyomorhatárokat. A Ha a röntgenfelvétel nem mutat eltérést és az orvos még mindig fekélyre gondol, gyomortükrözést lehet végezni. A vizsgálat során, a moz-
▲ lásd a 486. oldalt
1288
Gyermekegészségügyi kérdések
gás és a fájdalom minimálisra csökkentése érdekében a 8 év alatti gyermekeket általában elaltatják.
A peptikus fekély kezelése ugyanúgy történik, mint felnőtteknél,A vagyis általában H2-blokkolókkal, így ranitidinnel, famotidinnel vagy cimetidinnel. A trau- matikus és kényelmetlen vizsgálatok helyett, ha az orvos peptikus fekélyt feltételez, H2-blokkolóval elkezdi a kezelést. Megerősíti a diagnózist, ha a tünetek a kezelés után elmúlnak.
Ha a gyermek Helicobacter pylori fertőzését igazolták, néhány hétig kettős kombinált amoxicillin és metronidazol vagy amoxicillin és bizmut kezeléssel ki kell irtani a kórokozót. Néhány esetben amoxicillin, metronidazol és bizmut hármas kombinációját alkalmazzák.
A Meckel-divertikulum (Meckel-gurdély) a vékonybél falának zsákszerű kiboltosulásával járó veleszületett fejlődési rendellenesség.
A Meckel-divertikulum elég gyakori veleszületett fejlődési rendellenesség. Ezt a betegséget más okból műtétre kerülő felnőtt betegek kb. 2%-ában véletlenül veszik észre.
A Meckel-divertikulum általában nem okoz tüneteket, azonban a kiboltosulásban sav termelődhet, ez fe
kélyt okozhat, amely fájdalmatlan végbélvérzéshez vezet. A Meckel-divertikulumos gyermekeknek jellegzetesen téglavörös, málna-zselé vagy fekete színű a székletük. Serdülőkben és felnőttekben a gurdély nagyobb valószínűséggel okoz bélelzáródást, ami görcsös fájdalommal és hányással jár. Bármely korban hirtelen gyulladás alakulhat ki a gurdélyban, ezt a betegséget akut divertikulitisznekB hívják. A gyulladás súlyos fájdalmat és hasi nyomásérzékenységet okoz, gyakran hányással.
A Meckel-divertikulum diagnózisa nehéz. Laboratóriumi vizsgálatok nem mindig segítenek, és a Meckel- divertikulumot a vékonybelek báriumos röntgenfelvételén csak ritkán lehet látni. A leghasznosabb vizsgálat a Meckel-izotópvizsgálat, amely a feltételezett esetek kb. 90%-ában segít az orvosnak a diagnózis felállításában. A diagnózist sokszor más okból végzett sebészeti beavatkozás során állítják fel.
A tüneteket nem okozó gurdélyokat nem szükséges kezelni. A vérző divertikulumot műtéttel kell eltávolítani a szomszédos, károsodott bélszakaszokkal együtt. Tüneteket mutató betegekben, ha nincs szomszédos bélkárosodás, csak a gurdélyt távolítják el. Ha más okból végzett műtét során tüneteket nem okozó, kis gurdélyt találnak, gyakran nem távolítják el.

Világvilágviszonylatban az alultápláltság az egyik vezető oka a gyermekkori halálozásnak és rossz egészségi állapotoknak. Az alultápláltságot okozhatja hely-
A lásd a 498. oldalt
■ lásd az 539. oldalt
★ lásd a 649. oldalt
télén vagy elégtelen tápanyagbevitel, továbbá a tápanyagok felszívódásának vagy lebontásának zavara. Alultápláltság fordulhat elő, ha az alapvető tápanyagok szükséglete megnő – például stressz, fertőzés, sérülés vagy betegségek során.
A fehérje-kalória alultápláltság egyike a legsúlyosabb alultápláltsági formáknak.* Csecsemőkben a szoptatás vagy az elválasztó étrend elégtelensége esetén fordul elő. Az alultápláltságnak ez a típusa viszonylag gyakori a fejlődő országokban; iparilag fejlett országokban enyhe formája rossz anyagi helyzetben élő családokban fordul elő.
Táplálkozási betegségek
1289
A rendszeres gyermekellátás részeként az orvos a szülőknek vagy a gyermeknek kérdéseket tesz fel az étrend és az ételérzékenységek után érdeklődve, megvizsgálja a gyermeket, esetleges tápanyaghiány-állapot vagy táplálkozási betegségek, így felszívódási zavar, vesebetegség, hasmenés, anyagcsere- vagy genetikai betegségek tünetei után kutatva. Az orvos a gyermek növekedését a hossz- és a súlyváltozások alapján kiértékeli és ezeket az egészséges növekedési görbékhez hasonlítja. Ha felszívódási zavar lehetősége merül fel, a diagnózis megerősíthető a tápanyag-szintek megmérésével, vér- és vizeletvizsgálatokkal.
A legtöbb vitaminhiányos állapot előfordulása csecsemők és gyermekek között az iparilag fejlett országokban ritka. Leggyakoribb az E-, a K- és a C- (csecsemő skorbut) vitamin vagy az esszenciális zsírszavak hiánya.
Az E-vitamin-hiány A viszonylag gyakori koraszülötteknél, mert a méhlepényen a zsírban oldódó vitaminok (például az E-vitamin) nem jutnak át könnyen és a koraszülöttség tovább rontja a rossz ellátásból adódó hiányt. A magas telítetlen zsírsavtartalmú tápszerek különösen a koraszülöttek E-vitamin szükségletét növelik, akikben az E-vitamin rosszul szívódik fel. E-vita- min-hiány előfordulhat olyan gyermekekben is, akiknek zsírfelszívódást befolyásoló betegségük van, így például cisztás fibrózis és bizonyos genetikai rendellenességek. Nagy mennyiségű vasbevitel szintén súlyosbíthatja az E-vitamin-hiányt.
E-vitamin-hiányos koraszülötteknek 6-10 hetes korban izomgyengeségük van hemolitikus (a vörösvér- sejtek fokozott szétesésével járó) vérszegénységgel együtt, ami a vér csökkent E-vitamin szintjével magyarázható. Ezeket a problémákat E-vitamin pótlásával javítani lehet. Az E-vitamin-hiány szerepet játszik a koraszülöttek retinopátiájánakB kialakulásában is, amely inkubátorban magas oxigén koncentrációval lélegeztetett koraszülöttek szembetegsége. Felszívódási zavarban szenvedő gyermekekben különböző súlyos neurológiai tüneteket, például csökkent reflexeket, járászavart, kettős látást, helyzetérzékelési zavart és izomgyengeséget okozó E-vitamin-hiány alakulhat ki. Ezek a tünetek egyre súlyosbodnak, kezeléssel azonban visszafordíthatóak. A diagnózis a vér E-vitamin szintjének meghatározásán alapul.
A K-vitamin a véralvadási folyamatokhoz elengedhetetlenül szükséges.* Újszülöttekben a K-vitamin-hiány az újszülöttek vérzéses betegségében nyilvánul meg. Kialakulásában több tényező is szerepet játszik: a méhlepényen nehezen jutnak át a zsírok, így a zsírban oldódó K-vitamin is, az újszülött mája éretlen elegendő mennyiségű protrombin (a véralvadáshoz szükséges egyik faktor) termeléséhez, amihez K-vitamin szükséges, az anyatej K-vitamin tartalma alacsony, literenként csak 1-3 mikrogrammot tartalmaz, míg a tehéntej 5-10 mikrogrammot, az élet első napjaiban még nincsenek a bélben a K-vitamin termelő baktériumok. Az újszülöttek vérzéses betegsége általában 1-7 nappal születés után jelentkezik. Tünetei bőr-, gyomor- és mellkasvérzések. Igen súlyos esetben vérzés léphet fel az agyban is.
A késői vérzéses betegség a születés után 1-3 hónappal alakul ki és ugyanazokat a tüneteket okozza, mint az újszülöttek vérzéses betegsége. Általában felszívódási zavarokhoz vagy májbetegségekhez társul. A vérzéses betegség mindkét fajtájának előfordulása gyakoribb azon csecsemők között, akiknek az édesanyja görcs ellen hidantoin származékot, (például fenitoint) cefalosporin antibiotikumot vagy kumarin véralvadásgátlót (például warfarint) szedett a terhesség alatt.
Az Amerikai Gyermekgyógyászati Akadémia újszülötteknek a születést követő egy órán belül izomba adott K-vitamin injekciót javasol az újszülöttkori vérzéses betegség megelőzésére. K-vitamin szájon át adása nem ajánlott, mert a felszívódása változó és tárolása kiszámíthatatlan.
A csecsemőkori skorbut nem elégséges C-vitamin (aszkorbinsav) bevitel miatt kialakuló betegség, általában tehéntej-tartalmú tápszerekkel való táplálás során. E készítményekben nincs C-vitamin és fogyasztásuk
A lásd a 656. oldalt
■ lásd az 1207. oldalt
★ lásd a 657. oldalt
1290
Gyermekegészségügyi kérdések
mellett vitaminpótlásra van szükség. A fenti betegség általában 6-12 hónapos kor között fordul elő. Korai tünetei az ingerlékenység, a rossz étvágy és az elégtelen súly gyarapodás. A csecsemő mozgatásra sikongat és előfordulhat, hogy nem mozgatja a lábait, mert a csontokat borító vékony szövetréteg alatti vérzés fájdalmat okoz. Idősebb gyermekekben vérzés fordulhat elő a bőr alatt, és a kibújó fogakat körülvevő íny is könnyen vérezhet. C-vitamin szükséges a kötőszövet (a test szerveit összetartó szövet) felépítéséhez, ezért a skor- but csontrendellenességeket okozhat a bordaporcokban és a lábak hosszú csontjaiban. A bordaporcokban a porc és a csont közötti átmenet megnagyobbodik, dudorok sora alakul ki, amelyet skorbutos rózsafüzémek hívnak. A skorbut következménye rossz sebgyógyulás.
Az étrend megfelelő C-vitamin tartalmával megelőzhető a skorbut kialakulása: a citromlé és különféle gyümölcslevek kitűnő C-vitamin források. Tápszerrel táplált csecsemőknek naponta 35 milligramm C-vita- mint kell kapniuk (egyenértékű 85 gramm narancsvagy citromlével). A szoptató anyáknak szájon át naponta 100 milligramm C-vitamint kell szedniük. A skorbut kezelésére a csecsemőnek 100-200 milligramm C-vitamint adnak szájon át egy hétig, majd ezt követően naponta 50 milligrammot.
Esszenciális zsírsavakat a táplálékkal kell fogyasztani. Ezek közé tartozik a linói-, linóién-, arachidori-, eikozapentano és dokozahexaénsav. A szervezet az
arachidonsavat linolsavból tudja előállítani, az eikozapentano és dokozahexaénsavat pedig linolénsavból. A növényi olajok, így a gabonaolaj, a gyapotolaj és a szójaolaj linói- és linolénsav források, a halolajok eikozapentano- és dokozahexaénsavforrások. A esszenciális zsírsavak számos élettani folyamathoz szükségesek, így a bőr sértetlenségének és a sejthártyák szerkezetének fenntartásához, továbbá fontos összetevők biológiailag aktív vegyületek, így a prosztaglandinok és leukotriének előállításához. Néhány állatkísérlet eredménye szerint az esszenciális zsírsavak szükségesek a csecsemők ép látásának kialakulásához.
A linolsavhiány olyan csecsemőknél fordulhat elő, akiknek a tápszere többszörösen telítetlen zsírsavakban szegény. Tünete a száraz, pikkelyezett, hámló bőr. Gennyszerű folyadék szivároghat a bőrredők körüli részekből, különösen a végbélnyílás körül. Az esszenciális zsírsavhiány súlyos anyagcserezavarokat okozhat, befolyásolja a vér lipid (zsír) szintjét, a vérlemezke működést, a gyulladásos és bizonyos immunválaszokat. Hasonló tünetek fordulhatnak elő azokban a betegekben, akik hosszabb ideig intravénásán jutottak hozzá minden tápanyaghoz (hosszabb idejű teljes par- enterális táplálás), de nem kaptak esszenciális zsírsavakat. Ha a hosszú idejű teljes parenterális táplálásra használt készítmény nem tartalmaz linolénsavat, idegrendszeri szövődmények, így zsibbadás, gyengeség, járásképtelenség, lábfájdalom és elmosódott látás fordulhat elő, a vér nagyon alacsony linolénsav szintjének következményeként. Linolénsav adására a tünetek megszűnnek;

Betegségek érinthetik az anyagcsere-folyamatokat is, vagyis a szervezet működéséhez szükséges anyagok előállítását és feldolgozását. Ezeket a betegségeket gyakran genetikai rendellenességek okozzák, amelyekben az anyagcsere-folyamatok serkentéséhez szükséges specifikus enzimek hiányozhatnak. A rendellenességtől függően a hatás lehet súlyos, de ártalmatlan is.
zavarai
A szénhidrátok a cukrok. Az ételekben a jól ismert glükózon, szukrózon és fruktózon kívül sok más cukor is jelen van. Néhány cukrot, például a répacukrot, a szervezetben az enzimeknek le kell bontaniuk ahhoz, hogy energiaforrásként szolgáljanak. Ezek a cukrok a
Anyagcsere-betegségek
1291
lebontáshoz szükséges enzim hiánya esetén felhalmozódnak és különböző problémákat okoznak.
A galaktozémiát (a galaktóz magas vérszintjét) általában a galaktóz 1-foszfát-uridil-transzferáz hiánya okozza, ami a galaktóz lebontásához szükséges enzimek egyike. A betegség veleszületett.
Kb. 50.000- 70.000 gyermekből egy az enzim hiányával születik. Az újszülött először egészségesnek tűnik, néhány napon vagy héten belül azonban étvágytalanná válik, hányni kezd, besárgul és súlygyarapodása megtorpan. A máj megnagyobbodik, kifejezetten nagy mennyiségű fehétje és aminosav jelenik meg a vizeletben, a szövetek megduzzadnak és a szervezet vizet tart vissza. A kezelés megkezdésének késése esetén a gyermek alacsony növésű és értelmi fogyatékos lesz. Sokuknál szürke hályog alakul ki. A tünetek oka legtöbbször ismeretlen.
Galaktozémia gyanúja merül fel, ha a laboratóriumi vizsgálatok a vizeletben galaktózt és galaktóz-1-foszfátot mutatnak ki. A diagnózist megerősíti a galaktóz- 1-foszfát-uridil-transzferáz hiánya a vérben és a májsejtekben. Ha az orvos vagy a szülők galaktozémia lehetőségét vetik fel, mert a családban előfordul a betegség, a vérminta vizsgálatával már születéskor fel lehet állítani a diagnózist.
A tejet és tejtermékeket – galaktóz tartalmúak – teljesen el kell távolítani az érintett gyermek étrendjéből. Galaktóz megtalálható néhány gyümölcsben, zöldségben és néhány tengeri termékben, így az algában is, amiket szintén kerülni kell. Nem ismert, hogy ezeknek az ételeknek kis mennyisége hosszú távon okoz-e problémát. Annak a nőnek, aki tudja, hogy a betegségért felelős gént hordozza, már a terhesség alatt ki kell iktatni étrendjéből a galaktóz-tartalmú ételeket. A betegségben szenvedő terhes nőnek szintén kerülnie kell a galaktózt. A terhes nő vérének magas galaktóz szintje esetén a galaktóz átjuthat a magzatba és szürke hályogot okozhat. A betegeknek egész életük során korlátozniuk kell a galaktóz fogyasztást.
A galaktozémia megfelelő kezelésével a legtöbb gyermeknél elkerülhető az értelmi fogyatékosság kialakulása. Intelligencia hányadosuk kortársaikhoz képest azonban alacsonyabb és gyakoribb a beszédzavarok előfordulása. A serdülő és felnőtt lányoknak gyakran van petefészek működési zavaruk és csak néhányan képesek természetes fogamzásra.
Az öröklődő betegségek egyik csoportját, a glikogéntárolási betegségeket (glikogenózis) egy vagy több enzim hiánya okozza, amelyek a cukor raktározott formájának, azaz a glikogénnek a felépítésében vagy a
glikogén energiafelhasználás céljából cukorrá történő lebontásában vesznek részt. A glikogéntárolási betegségekben kóros típusú vagy mennyiségű glikogén rakódik le a különböző szervekben, leggyakrabban a májban.
A tüneteket a glikogén vagy közti termékeinek felhalmozódása vagy szükség esetén a cukor-előállítás képtelensége eredményezi. A betegség súlyossága és a tünetek fellépésének időpontja meglehetősen különböző ebben a betegségben, mert mindegyik típusban másmás enzim érintett.
A diagnózist úgy állítják fel, hogy általában izomból vagy májból vett szövetminta vizsgálataival meghatározzák a hiányzó specifikus enzimet.
A kezelés a gikogéntárolási betegség típusától függ. Sok betegnél minden nap gyakori, kis mennyiségű, szénhidrátban gazdag étkezésekkel megelőzhető a vércukorszint esése. A fiatal gyermekek egy részének 4-6 óránként nyers kukoricaliszt adása szintén enyhítheti a tüneteket. Egyes esetekben minden éjjel gyomorszondán át szénhidrát-oldatot adnak.
A glikogéntárolási betegség egy salakanyagnak, a húgysavnak a felhalmozódását okozhatja – aminek következménye köszvényA és vesekövességB lehet. A felhalmozódás meggátlására gyakran gyógyszeres kezelés szükséges. A glikogéntárolási betegségek néhány típusában a gyermek mozgásmennyiségét korlátozni kell az izomgörcsök csökkentése céljából.
Az öröklődő fruktóz intolerancia olyan öröklődő betegség, amelyben a szervezet nem képes a fruktóz felhasználására, mert a fruktóz-1-foszfát aldoláz nevű enzim hiányzik. Következményeként a fruktóz köztiterméke, a fruktóz-1-foszfát felhalmozódik a szervezetben, megakadályozza a glikogén képződését és az energiaforrásként fontos glükózzá történő átalakítását.
Már kis mennyiségű fruktóz, vagy a szervezetben fruktózzá lebomló répacukor (asztali cukor) elfogyasztása is alacsony vércukorszintet (hipoglikémia) okoz, izzadással, akaratlan remegéssel (tremor), zavartság- gal, hányingerrel, hányással, hasi fájdalommal, néha görcsökkel és kómával. Vese- és májkárosodás, valamint értelmi hanyatlás alakulhat ki fruktóz tartalmú ételek további ismétlődő fogyasztása esetén.
▲ lásd a 244. oldalt
■ lásd a 627. oldalt
1292
Gyermekegészségügyi kérdések
A glikogéntárolási betegségek típusai és jellemzőik
| Név | Érintett szervek | Tünetek | Hiányzó enzim |
| 0 típus | Máj, izom | Megnagyobbodott máj, a májsejtekben zsír felhalmozódásával (zsírmáj); éhezéskor alacsony vércukorszinttel járó történések (hipoglikémia) | Glikogén szintetáz |
| von Gierke- betegség (IA típus) | Máj. vese | Megnagyobbodott máj és vese; meglassult növekedés; nagyon alacsony vércukorszintek; a vérben kórosan magas sav. zsír és húgysav-szint | Glükóz-6- foszfatáz |
| IB típus | Máj, fehérvérsejtek | Ugyanaz, mint a von Gierke betegségben, de kevésbé súlyos lehet; alacsony fehérvérsejtszám; visszatérő száj- és bélfertőzések | Glükóz-6- foszfatáz transzlokáz |
| Pompe-kór (II. típus) | Minden szerv | Megnagyobbodott máj és szív | Lizoszómális glukozjdáz (különböző típusok) |
| Forbes-kór (III. típus) | Máj, izom, szív, fehérvérsejtek |
Megnagyobbodott máj; alacsony
1 vércukorszint; néhány emberben izomkárosodás |
Debrancher enzimrendszer |
| Andersen- betegség (IV. típus) | Máj, izom, legtöbb szövet | A fiatalkori típusban májzsugor; felnőttkori (késői kezdetű) típusban izomkárosodás és szívelégtelenség | Brancher enzimrendszer |
| McArdle-kór (V. típus) | Izom | Fizikai tevékenység során izomgörcsök | Izom foszforiláz |
| Hers-kór (VI. típus) | Máj | Megnagyobbodott máj; éhezéskor alacsony vércukorszintekkel járó történések; gyakran tünetmentes | Máj foszforiláz |
| Tarui- betegség (VII. típus) | Vázizomzat, vörösvértestek | Fizikai tevékenység során izomgörcsök; vörösvértest-pusztulás (hemolízis) | Foszfofrukto- kináz |
A diagnózist a máj szövetminta-vizsgálatával a hiányzó enzim meghatározása útján állítják fel. Az orvos megvizsgálja a szervezet reakcióját intravénásán adott ffuk- tózra és glükózra. A hordozókat (olyan emberek, akiknek a betegségért felelős egyik génjük megvan, de nem betegek) DNS- (genetikai anyag) analízissel és a vizsgálat
eredményének beteg, valamint egészséges ember DNS- ével történő összehasonlításával lehet felismerni.
A kezelés lényege a fruktóz (általánosságban édes gyümölcsökben található meg), a répacukor és a szor- bit (cukorhelyettesítő) kiiktatása az étrendből. A hipo- glikémiás rohamokat szőlőcukor-tablettákkal kezelik,
Anyagcsere-betegségek
1293
ezeket minden öröklődő fruktóz intoleranciában szenvedő betegnek magánál kell tartania.
A fruktózuria ártalmatlan állapot, amely során a vizelettel fruktóz ürül. A fruktokináz enzim öröklődő hiánya okozza. Az népességben kb. 130.000 emberből egynek van fruktózuriája. A betegség tünetmentes, azonban a vérben és vizeletben a magas fruktózszint cukorbetegség téves diagnózisához vezethet. Kezelés nem szükséges.
A pentózuria ártalmatlan betegség, melyben a xilulóz nevű cukor ürül a vizelettel, mert hiányzik ennek a cukornak a lebontásához szükséges enzim.
Ez a betegség majdnem kizárólag zsidó népességben fordul elő: 2500 amerikai zsidóból egynél jelentkezik. A pentózuria nem okoz problémákat, de a xilóz jelenléte a vérben cukorbetegség téves diagnózisához vezethet. Kezelés nem szükséges.
A piruvát a szénhidrátok, zsírok és fehérjék lebontása során keletkezik. A piruvát lebontását befolyásoló, öröklődő betegségek különböző zavarok széles skáláját okozhatják.
A piruvát az energiát előállító sejtalkatrészeknek, a mitokondriumoknak az energiaforrása. A A piruvát- anyagcsere betegségei megzavarhatják a mitokondri- umok működését és változatos tüneteket okoznak, így izomkárosodást, értelmi fogyatékosságot, görcsöket, a szervezet mértéktelen savasságához (acidózis)B vezető tejsav-felszaporodást vagy különböző szervek, így a szív, a tüdők, a vesék és a máj működészavarát. Ezek a betegségek a korai csecsemőkor és a késői felnőttkor között bármikor kialakulhatnak. Mozgás, fertőzések vagy alkohol fogyasztása ronthatja a tüneteket, ami izomgörcsökkel és gyengeséggel járó súlyos tejsav- acidózishoz vezet.
A piruvát feldolgozásához szükséges enzimcsoport, a piruvát-dehidrogenáz hiánya az energiatermeléshez alapvetően fontos acetil-koenzim-A elégtelen szintjéhez vezet. Főbb tünetei a lelassult izomműködés, a rossz koordináció és súlyos egyensúlyzavarok, amelyek a járást csaknem lehetetlenné teszik. Ezenkívül görcsök, értelmi fogyatékosság és az agy fejlődési rendellenességei fordulhatnak elő. Ez a betegség nem gyógyítható, néhány beteg állapotát azonban a magas zsírtartalmú étrend javíthatja.
A piruvát-karboxiláz-enzim hiánya a glükóztermelést megzavarja vagy gátolja a szervezetben. A tejsav és a ketontestek* * felszaporodnak a vérben, ami hányingert és hányást okoz. A betegség gyakran halálos
kimenetelű. A fehérjék építőelemeinek, az aminosa- vaknak a felépítéséhez szintén szükség van a piruvát- karboxiláz működésére. Az enzim hiánya esetén a neu- rotranszmitterek (idegingerületet továbbító anyagok) termelése csökken, ami idegrendszeri tünetek, például súlyos értelmi fogyatékosság megjelenéséhez vezet. Az alacsony vércukorszint (hipoglikémia) és a savak felszaporodása a vérben (acidózis) szénhidrátban gazdag ételek gyakori fogyasztásával enyhíthető, az idegrendszeri tünetek kezelésére azonban nem áll rendelkezésre semmilyen, a hiányzó neurotranszmittereket pótló anyag. Enyhébb megbetegedésben szenvedőknek kedvező lehet a fehérjékben szegény étrend.
A fehérjék építőelemeinek, az aminosavaknak számos feladatuk van a szervezetben. Az aminosavak kémiai folyamatainak öröklődő betegségei befolyásolhatják az aminosavak lebontását vagy ezek szállítását a sejtekbe. Ezek közül sokat már azonosítottak, ilyen például a fenilketonuria. Az Egyesült Államok összes államában az újszülötteket szűrik fenilketonuria, valamint más anyagcsere-betegségek irányában.
Fenilketonuria
A fenilketonuria (PKU, fenilalaninémia, fenil-piruvát oligofrénia) öröklődő betegség, amelyben a fenilalanin lebontásához szükséges egyik enzim hiányzik, és ez a vérben veszélyesen magas fenilalanin-szint kialakulásához vezet.
A fenilalanin egészségesekben egy másik aminosav- vá, tirozinná alakul és így távozik a szervezetből. Az átalakítást végző enzim nélkül az agy számára toxikus fenilalanin fel szaporodik a vérben és értelmi fogyatékosságot okoz. Fenilketonuria a legtöbb népcsoportban előfordul, ritka azonban a kelet-európai származású zsidó-népesség és a fekete lakosság körében. Az Egyesült Államokban 16.000 élveszületésre jut egy megbetegedés.
A fenilketonuria újszülöttekben általában nem okoz tünetet. Ritkán a csecsemő aluszékony és rosszul eszik.
A lásd a 3. oldalon lévő ábrát
■ lásd a 676. oldalt
* lásd a 718. oldalt
1294
Gyermekegészségügyi kérdések
Az érintett csecsemők bőre, haja és szeme világosabb lehet az egészséges családtagokhoz hasonlítva. Néhány csecsemőnek ekcéma-szerű kiütései vannak.A Ha a betegséget nem kezelik, az érintett csecsemők értelmi fogyatékosak lesznek, ami általában súlyos fokú.
A nem diagnosztizált vagy kezeletlen fenilke- tonuriás gyermekek tünetei görcsök, hányinger és hányás, agresszív vagy önveszélyes magatartás, túlzott élénkség (hiperaktivitás) és néha pszichiátriai tünetek. Az érintett gyermekeknek gyakran „egér”-szaguk van, amit a vizeletben és a bőrön fenilalanin köztitermék (fenilacetil-sav) kiválasztódás okoz.
Terhes nők fenilketonuriájának jelentős hatása van a fejlődő magzatra, gyakran értelmi és testi fogyatékosságot okoz az újszülöttekben. Sok ilyen baba mikroke- fáliával (rendellenesen kicsi fej, ami értelmi fogyatékossághoz vezet) és szívbetegséggel születik. A terhesség alatt az anya fenilketonuriájának szigorú ellenőrzése általában biztosítja a magzat egészséges fejlődését.
A korai diagnózist akkor állítják fel, amikor az újszülöttkori szűrés során magas fenilalanin- és alacsony tirozin-szint derül ki. Ha a családban előfordul fenilketonuria és az érintett családtagoktól DNS mintához lehet jutni, amniocentézis vagy korionboholy- mintavételB végezhető a magzati DNS-analízis elvégzéséhez annak tisztázására, vajon a magzat beteg-e.
A kezelés része a fenilalanin-bevitel korlátozása, teljes kiiktatása azonban nem lehetséges. Minden ter
mészetes fehéijeforrás kb. 4% fenilalanint tartalmaz, ezért elegendő mennyiségű fehérje fogyasztása az elfogadható mennyiségű fenilalanin-bevitel meghaladása nélkül lehetetlen. Ezért tej és hús helyett a betegnek mesterséges ételeket kell fogyasztania, amelyek a többi aminosavat pótolják. Alacsony fehérjetartalmú ételek, így gyümölcsök, zöldségek és bizonyos szemes gabonafélék korlátozott mennyisége fogyasztható. Rendelkezésre állnak fenilalanin-mentes termékek, ezekkel korlátozható a fenilalanin-bevitel és így a betegnek valamivel több szabadságot nyújtanak a természetes ételek fogyasztásában.
A fenilalanin-bevitelt az élet első néhány hetétől kezdve korlátozni kell az értelmi fogyatékosság kialakulásának megelőzésére. A korlátozott, korán kezdett és jól betartott étrend rendes fejlődést tesz lehetővé és meggátolja az agykárosodás kialakulását. Ha azonban az étrend nagyon szigorú betartása nem megoldott, az érintett gyermekeknek nehézségei lehetnek az iskolában. A 2-3 éves kor után elkezdett étrendi megszorítások csak a jelentős hiperaktivitást és a görcsöket befolyásolhatják. Egykor biztonságosnak gondolták a speciális étrend elhagyását, amikor az agy fejlődése csaknem teljessé válik; a tanulási- és magatartászavarok kialakulását és az intelligencia csökkenését mutató közlemények azonban ennek az ajánlásnak az újragondolásához vezettek. Napjainkban a legtöbb orvos úgy gondolja, hogy az étrend fenilalanin-tartalmának a megszorítását élethosszig folytatni kell.

Az endokrin rendszer a vérbe hormonokat kiválasztó mirigyek és szervek együttese.* A legfontosabb mi
▲ lásd a 959. oldalt
■ lásd az 1135. oldalon lévő ábrát
★ lásd a 694. oldalon lévő ábrát
rigyek az agyalapi mirigy (a hipotalamusz szabályozza), a pajzsmirigy, a mellékpajzsmirigy, a hasnyálmirigy sejtszigetei (amelyek inzulint termelnek), a mellékvese, férfiakban a herék és nőkben a petefészkek. A mirigyek által termelt hormonok szabályozzák a testi fejlődést, a nemi működést, az anyagcserét és más szervek működését. A felnőttek endokrin betegsége közül sok gyermekben is előfordul, azonban eltérő tüneteket okozhatnak.
Hormonbetegségek
1295
Az agyalapi mirigy (hipofízis)
betegségei
Az agy alapján elhelyezkedő borsó méretű agyalapi mirigy (hipofízis) számos hormont termel.A Ezek közül több, így a kortikotropin (mellékvese serkentő hormon), a pajzsmirigy stimuláló hormon, a tüszőérést serkentő hormon és a luteinizáló hormon (sárgatest serkentő hormon) különböző belső elválasztási) mirigyek működését szabályozza, és serkenti más hormon termelésére. Egy másik agyalapi mirigy hormon, a növekedési hormon a gyermekkori növekedést biztosítja.
Az agyalapi mirigy elégtelen működését hipopitu- itarizmusnak nevezik. Gyermekekben a hipopituitariz- must okozhatja az agyalapi mirigy jóindulatú daganata (kraniofaringeoma), sérülés vagy fertőzés, de lehet ismeretlen eredetű is (idiopátiás hipopituitarizmus). A hipopituitarizmus (és a diabétesz inszipiduszB) ritkán Hand-Schüller-Christian-betegség részeként fordul elő,* amely kis csontrészeket, a tüdők és az agyalapi mirigy működését érinti.
Ha serdülőkor előtt az agyalapi mirigy elégtelenül működik, a növekedés késik, a nemi jellegek nem alakulnak ki és a pajzsmirigy és mellékvese működése nem megfelelő. A serdülőkor után az agyalapi mirigy alulműködése csökkent nemi késztetést, impotenciát és a herék zsugorodását okozza.
Panhipopituitarizmusban az agyalapi mirigy minden hormonjának termelődése csökken vagy megszűnik. Ez az agyalapi mirigy egészének károsodása esetén alakul ki.
Néha csak az agyalapi mirigy egyetlen hormonja hiányzik. Ha például csak a luteinizáló hormon hiányzik (izolált luteinizáló hormonhiány) a herék fejlődnek ugyan és termelnek ondót, mert ezt a működést a tüszőserkentő hormon szabályozza, de nem termelnek elég tesztoszteront. A tesztoszteron nevű hormon serkenti a másodlagos férfi nemi jelleg kialakulását, így a hang mélyülését, az arcszőrzet növekedését és a hímvessző felnőttessé válását. Izolált luteinizáló hormonhiány esetén tehát ezeknek a nemi jegyeknek a kialakulása elmarad. Rendellenesen hosszú karok és lábak a betegség további jellemzői.
Hiányozhat a növekedési hormon is. Hipofizer törpe- ségben az agyalapi mirigy nem termel megfelelő mennyiségű növekedési hormont, ami kórosan lassú növekedést és alacsonynövést okoz arányos testalkattal. A legtöbb alacsony gyermek agyalapi mirigye azonban rendesen működik, és azért alacsony, mert a növekedési csúcs később következik be, vagy szülei is viszonylag alacsonyak.
Az agyalapi mirigy elégtelen működésének tünetei attól függenek, hogy melyik hormon hiányzik. Lassult lehet például a növekedés, az értelmi fejlődés pedig elmarad a pajzsmirigyserkentő-hormon hiánya esetén.
A tünetek jellege attól is függ, hogy a gyermek mennyi idős a hipofízis-elégtelenség kezdetekor. A magzatot érintő hatások mások, mint a hormonhiány újszülöttekre és idősebb gyermekekre gyakorolt hatásai.
Ha felmerül az agyalapi mirigy elégtelen működésének lehetősége, az orvos vérvizsgálatokat kér a hormonszintek meghatározására. A növekedési hormon szintjének mérése nem mindig hasznos, illetve nem feltétlenül jelzi a hiányt, mert a szervezet a hormont rövid időpillanatokban, csúcsokban választja ki, ami a szintek emelkedését és gyors csökkenését okozza. A növekedési hormon hiányának igazolására az orvos az inzulinszerű növekedési faktor I (IGF-1) szintjét méri. Egyes agyalapi mirigy hormonokat közvetlenül mérnek, másokat ismételten meghatároznak, célzott ingert kifejtő anyag szájon át vagy injekcióval történő beadása után 1-2 órával. A kéz röntgenvizsgálata végezhető a csontkor meghatározásra, amely megmutatja, vajon a csontok még nőnek-e és várhatóan milyen hosszúak lesznek. A fejről készített komputertomográfiás (CT) vagy mágneses rezonancia vizsgálat (MRI) kimutathatja a daganatot vagy az egyéb szerkezeti rendellenességeket az agyalapi mirigyben, vagy ahhoz közel.
Az agyalapi mirigy valamely hormonjának hiányában a hiányzó hormont mesterségesen pótolják. Növekedési hormonhiány miatt alacsony gyermekeknek például szintetikusan előállított növekedési hormont lehet adni. Ez a kezelés első évében 10-15 cm-es növekedést eredményezhet, a növekedés később már lassúbb. A növekedési hormon pótlása nem megfelelő kezelés, ha az alacsony gyermek növekedési hormon szintje normális. Napjainkban új kezelési módokat vizsgálnak, amelyek során a szervezet természetes növekedési hormontermelését serkentik.
A lásd a 697. oldalon lévő ábrát
■ lásd a 703. oldalt
★ lásd a 191. oldalt
1296
Gyermekegészségügyi kérdések
Golyva: megnagyobbodott pajzsmirigy
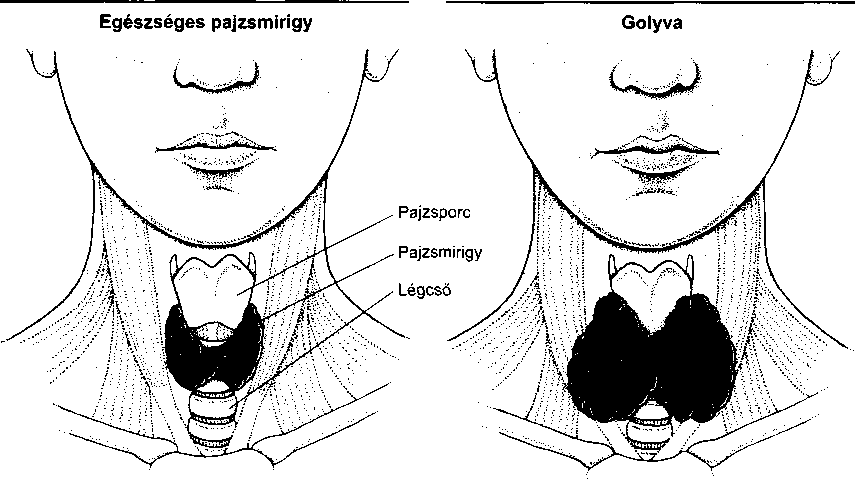
Elvileg vagy a hiányzó agyalapi mirigy hormont, vagy az általa serkentett mirigy hormonját pótolják. Általában az utóbbi eljárásra kerül sor. Pajzsmirigy stimuláló hormon termelésére képtelen gyermeknek például pajzsmirigyhormont, tüszőserkentő hormon és luteinizáló hormon termelésére képtelen fiúknak tesz- toszteront, lányoknak pedig ösztrogént adnak.
A pajzsmirigy a nyak elülső részén helyezkedik el, pajzsmirigyhormont termel, amely a szervezet kémiai működéseinek ütemét (az anyagcsere sebességét) szabályozza.
Bizonyos, a pajzsmirigy működését érintő betegségek a mirigy megnagyobbodását okozhatják – ezt golyvának hívják. Golyva állhat fenn, ha a pajzsmirigy mű
ködése csökkent (túl kevés pajzsmirigyhormont termel) vagy fokozott (túl sokat termel). Születéstől fogva megnagyobbodott pajzsmirigy esetén veleszületett golyváról beszélünk. Néhány gyermeknek öröklődő Pendred-szindrómája van, amelyben süketnémaság és veleszületett golyva együttesen fordul elő.
Hipotireózis alakul ki, amikor a pajzsmirigy a szervezet szükségleteihez elégtelen mennyiségű pajzsmirigyhormont termel. A hipotireózis tünetei gyermekekben és serdülőkben különböznek a felnőtteknél látottaktól. A. Újszülöttekben a hipotireózis kreténizmust (újszülöttkori hipotireózis) okoz, amelyet sárgaság, rossz étvágy, székrekedés, rekedt sírás, a köldök kiboltosulása (köldöksérv) és lassult csontnövekedés jellemez. A hipotireózis, ha születés után néhány hónapon belül nem diagnosztizálják és nem kezelik, értelmi fogyatékossághoz vezet. A gyermekkorban kezdődő hipotireózis (fiatalkori hipotireózis) lassítja a növekedést, néha aránytalanul rövid végtagok kialakulását okozza. A fogfejlődés is késik. A serdülőkorban induló hipotireózis (serdülőkori hipotireózis) a felnőttekhez hasonló, kivéve hogy ez késleltetheti a pubertást. Tü-
▲ lásd a 708. oldalt
Hormonbetegségek
1297
netei a rekedt hang, a meglassult beszéd, lógó szemhéjak, puffadt arc, hajhullás, száraz bőr, lassú pulzus és súlygyarapodás.
Minden újszülött pajzsmirigyhormon-szintjét a születés után két napon belül rutinszerűen meghatározzák. A hipotireózisos újszülöttet azonnal pajzsmirigyhor- mon-pótlásban részesítik, ezzel a kezeléssel ugyanis meggátolható az agykárosodás kialakulása. A gyermekkorban vagy serdülőkorban kezdődő hipotireózist szintén hormonpótlással kezelik.
Hipertireózis a pajzsmirigy túlműködése által okozott betegség.A Újszülöttben a hipertireózis leggyakoribb oka az életveszélyes újszülöttkori Basedow- Graves-kór, amely Basedow-Graves-kórban szenvedő anyák újszülötteiben fordul elő. A hipertireózis egyik formája, a Bascdow- Graves-kór autoimmun betegség, amelyben a szervezet pajzsmirigyet serkentő antitesteket termel. Terhes nőben ezek az antitestek átjutnak a méhlepényen és serkentik a magzat pajzsmirigyét. Az anya Basedow-Graves-kórja halvaszüléshez, vetéléshez vagy koraszüléshez vezethet. Újszülöttben a pajzs- mirigy-túlműködés tünetei – nem megfelelő súlygyarapodás, gyors szívverés, magas vérnyomás, idegesség és ingerlékenység, hányás és hasmenés – néhány nappal a születés után kezdődhetnek. A megnagyobbodott pajzsmirigy (golyva) nyomhatja a légcsövet és akadályozhatja a légzést. A magas pajzsmirigyhormon-szin- tek gyors szívverést okoznak, ami szívelégtelenséghez vezethet. A betegség felnőttkori formájában gyakori kidülledő szemek újszülöttben is előfordulnak. A Basedow-Graves-kór akár halállal is végződhet, ha nem ismerik fel és nem kezelik megfelelően.
A kezelésben részesülő csecsemők heteken belül meggyógyulnak, habár a betegség visszatérésének veszélye 6 hónapostól egy éves korig fennáll. A pajzsmirigy stimuláló antitestek tartósan magas szintje okozhatja a koponya csontjainak korai záródását is (kuta- csok), valamint az értelmi fogyatékosságot, a későbbi gyermekkorban hiperaktivitást és lassult növekedést.
A hipertireózist olyan gyógyszerrel kezelik, így pl. propiltiouracillal, amely a pajzsmirigyhormonok átalakulását gátolja. Adott esetben a csecsemők szívelégtelenségét is kezelni kell. Súlyosan beteg újszülöttek igen magas pajzsmirigyet stimuláló antitest szintje szükség esetén vércserével (amely során az újszülött vérének egy részét eltávolítják, majd vért adnak) csökkenthető.
A deréktájon a vesék felett elhelyezkedő két mel- lékveseB többféle hormont termel. A mirigyek belső része (velőállomány) adrenalint és noradrenalint termel, amelyek veszély és lelki stressz esetén a harc vagy menekülési reakciókra mozgósítják a szervezetet. A külső rész (kéregállomány) termeli a szervezet sóegyensúlyát szabályozó aldoszteront, a zsírok és szénhidrátok kémiai folyamataiban alapvető kortizolt, és bizonyos férfi nemi hormonokat (androgének).
Néhány mellékvese-betegségben nem termelődik kortizol és aldoszteron, leggyakrabban a termelődésükhöz szükséges enzim hiánya miatt. A hipotalamusz érzékeli e hormonok alacsony szintjét és serkenti az agyalapi mirigyet, amely „megpróbálja” tovább serkenteni a mellékvesét, hogy elegendő mennyiségű kortizolt és aldoszteront termeljen. A hipotalamusz és az agyalapi mirigy tartós serkentése hatására a mellékvese rendes súlyának akár 10-20-szorosára megnagyobbodik, mégis képtelen kortizol és aldoszteron termelésre. Termel azonban nagy mennyiségű egyéb hormonokat, így például androgéneket, amelyek elférfiasodáshoz vezetnek.
A mellékvesehormonok hiánya változatos tüneteket okoz attól függően, melyik hormon hiányzik. Ha az aldoszterontermelés alacsony, túl sok nátrium választódik ki a vizelettel, ami alacsony vérnyomást és a vérben emelkedett káliumszintet okoz. Ha a kortizol-ter- melés súlyosan elégtelen, különösen ha egyidejűleg az aldoszteron termelés is gátolt, születés után napokon heteken belül életveszélyes mellékvese-elégtelenség alakulhat ki, alacsony vérnyomással, szapora szívveréssel és sok más szerv elégtelen működésével.
Az androgének születés előtti hiánya fiúcsecsemőkben a nemi szervek elégtelen fejlődéséhez vezet – kóros húgycsőnyílás, kicsi hímvessző és kis herék – ez a betegség a férfi pszeudohermafroditizmus.* A mellék-
▲ lásd a 705. oldalt
■ lásd a 713. oldalon lévő ábrát
★ lásd az 1237. oldalt
1298
Gyermekegészségügyi kérdések
vesehormonok hiányában szenvedő lányok születéskor egészségesnek tűnnek, de pubertásuk elmarad és nem kezdenek menstruálni.
A mellékvesehormonok túltermelődése is tüneteket okoz. Ha a leánymagzat magas androgénszintnek van kitéve a terhesség korai szakaszában, nemi szervei kórosan fejlődnek. A külső nemi szervek férfias jellegűek (női pszeudohermafroditizmus).A Magas androgén- szintek hatása a 12. terhességi hét előtt az, hogy a szeméremajkak egyesülhetnek és a húgycsőnek és a hüvelynek egy közös nyílása alakul ki. A 12. terhességi hét után legfőbb jelenség a csiklók megnagyobbodása, ami azok hímvesszőszerű megjelenését okozza. A petefészkek, a méh, és a beteg belső nemi szervei ilyenkor rendesen fejlődnek. A fiúmagzatokat alapvetően nem befolyásolja a magas androgénszint.
Fiatal fiúkban a magas androgénszint felgyorsult növekedést okoz. A csontok azonban gyorsabban érnek, mint rendesen, ezért a növekedés túl hamar leáll, a végső magasság alacsonyabb, mint az várható lenne.
A mellékvese megbetegedéseit a vérben és a vizeletben a mellékvesehormon-szint mérésével lehet diagnosztizálni.
A kezelés a mellékvese nem termelődő hormonjainak a pótlásával, szintetikus hormonok adásával történik. Amint a hiányzó hormont pótolják, a hipotalamusz és az agyalapi mirigy abbahagyja a mellékvese serkentését, s így azután abbamarad más hormonok mértéktelen mennyiségű termelése. A kortizolhiányt kor- tikoszteroidokkal kezelik, például hidrokortizonnal vagy prednizolonnal, súlyos, sürgősségi ellátást igénylő hiány esetén a kezeléshez folyadék, nátrium és egyéb ásványi anyagok adása is szükséges. Az aldo- szteront aldoszteronhiány kezelésére használják, a tesztoszteront androgénhiány esetén alkalmazzák. A vérnyomást gyakran mérik, mert ha ezeknek a hormonoknak a szintje túl magas vagy túl alacsony, felborul a szervezet só-vízháztartása, és ez hatással van a vérnyomásra. A növekedés ütemét évente kétszer ellenőr-
▲ lásd az 1237. oldalt
■ lásd az 1237. oldalt
zik, a csontkort a kéz röntgenfelvételével évente határozzák meg. Elegendő mennyiségű hidrokortizonnal a növekedés megfelelő szinten tartható. Magas androgénszintnek kitett leányok nemi szerveit gyakran sebészileg kell helyreállítani, működési és kozmetikai szempontból is normális hüvelynyílást készítve.
A herék két feladata az elsődleges férfi nemi hormon (androgén), a tesztoszteron előállítása és az ondó termelése. A herék lehetnek csökkent aktivitásúak – ez a betegség a hipogonadizmus – mert az agyalapi mirigy nem választ el a heréket serkentő hormont vagy mert a herék működése nem megfelelő. Csökkent működésű herék androgén termelése elégtelen. A növekedés és a nemi fejlődés ilyenkor fogyatékos, az ondótermelés szintje alacsony és a hímvessző kicsi.
A tünetek nagymértékben függnek az életkortól, amikor az androgénhiány elkezdődik. Fiúmagzatokban a terhesség 12. hete előtt kezdődő androgénhiány a nemi szervek tökéletlen fejlődéséhez vezet. A húgycső a hímvessző vége helyett, annak alsó oldalán nyílhat, vagy a fiúcsecsemőnek női nemi szervei alakulnak ki (férfi pszeudohermafroditizmus).■ Ha a terhesség későbbi szakaszában alakul ki androgénhiány, a fiúmagzatnak kórosan kicsi hímvesszője (mikrofallusz) és heréi lesznek, amelyek nem szállnak le teljesen a herezacskóba.
Gyermekkorban az androgénhiány tökéletlen nemi fejlődéshez vezet. Az érintett fiú magas hangja megmarad és izmainak fejlettsége korához képest rossz lesz. A hímvessző, a herék és a herezacskó alulfejlett. A fan- és a hónalj szőrzet gyér, a karok és a lábak kórosan hosszúak.
Serdülőkor után az androgénhiány gyenge nemi késztetést, impotenciát és fiúkban az átlagnál kisebb izomerőt okozhat. A herék összezsugorodhatnak, a bőr a szemek és az ajkak körül finoman ráncos, a testszőrzet gyér, a csontok gyengék lehetnek. Ha az androgén- hiányt a herék betegségei okozzák, növekedésnek indulhatnak a mellek (ginekomasztia).
Körülbelül 700 fiú újszülöttből egy Klinefelter- szindrómás. A betegséget kromoszóma-rendellenesség okozza. A Klinefelter-szindrómás fiúknak általá-
Hormonbetegségek
1299
bán két X és egy Y kromoszómájuk van (XXY a rendes XY helyett), de előfordulhat, hogy még több az X kromoszómájuk. Ezt a szindrómát általában nem észlelik a serdülőkorig, amikor az érintett gyermek nemi érése késik, illetve hiányzik.
A Klinefeiter-szindrómás gyermekek heréi kicsik (kevesebb mint 2 cm a herezacskón keresztül), tömöttek és kötőszövettel kitöltöttek. A mellek általában kissé megnagyobbodtak és a testarányok kórosak: alsó végtagjuk hosszabb, mint a törzs és a fej együttesen. Előfordulhat antiszociális magatartás, magasabb a kockázatuk cukorbetegség, krónikus tüdőbetegségek, visszérbetegség, hipertireózis és mellrák kialakulására is. A diagnózis vérmintából nyert sejtek kromoszómavizsgálatán alapul.
Az eltűnt here szindróma (kétoldali herehiány) kb. 20.000 férfiból egynél fordul elő. A herék feltételezhetően a korai fejlődésig jelen vannak, azonban a születés előtt vagy után a szervezetben felszívódnak. Herék nélkül ezek a gyermekek képtelenek tesztoszteront vagy ondót termelni, ezért serdülőkorban nem alakulnak ki a másodlagos nemi jellegek és terméketlenek maradnak.
A veleszületett Leydig-sejt hiány (a herék tesztoszteront termelő sejtjei) köztes nemi szervek kialakulásához vezet (férfi pszeudohermafroditizmus), mert nem termelődik elegendő mennyiségű tesztoszteron ahhoz, hogy a magzatban rendes férfi nemi szervek kialakulását serkentse. Az érintett gyermekek genetikailag fiúk.
Rejtett heréjűségről beszélünk, ha egyik vagy mindkét here a hasüregben, magzati kialakulásuk helyén marad. A herék általában röviddel születés előtt szállnak le a herezacskóba. Születéskor a fiúk kb. 3%- ának van rejtett heréjűsége, de legtöbbjükben a herék egyéves korra maguktól leszállnak. Ha a herék nem szállnak le, sebészeti beavatkozással kell a heréket a herezacskóba helyezni, hogy a terméketlenség vagy herecsavarodás (a herék fájdalmas csavarodása saját ondózsinóijuk körül)A kialakulását meggátolják, és csökkentsék a hererák kifejlődésének veszélyét. A műtétet 5 éves kor előtt el kell végezni.
A Noonan-szindrómát kicsi, túl kevés tesztoszteront termelő herék jellemzik. Egyéb tünetei a nyaki redő, az alacsonyan ülő fülek, a lógó szemhéjak, az alacsony növés, a rövidebb negyedik (gyűrűs) ujj, a magasan ívelt szájpadlás és a szív- és érrendellenessé-
Rejtett heréjűség

lágyékgyűrű vezeték
gek. A vérvizsgálatok alacsony tesztoszteronszintet és a két agyalapi mirigy hormon, a luteinizáló és a tüszőérést serkentő hormon magas szintjét mutatják.
A miotóniás disztrófia egy izombetegség, amely az esetek 80%-ában hereérintettséggel jár. A herék helyén kötőszövet található és ez általában nem termel ondót. Egyéb tünetei az izom gyengesége és károsodása, a kopaszság, az értelmi fogyatékosság, a szürke hályog, a cukorbetegség, a hipotireózis és a kórosan vastag koponyacsontok.
Különböző vizsgálatokat alkalmaznak a herék betegségeinek megállapításához. Először az orvos megvizsgálja a fiú hímvesszőjét és heréit, hogy lássa, vajon korának megfelelően fejlettek-e. Meghatározzák a
▲ lásd az 1062. oldalt
1300
Gyermekegészségügyi kérdések
tesztoszteron vérszintjét. A herék működését az agyalapi mirigy és a hipotalamusz szabályozza, ezért a luteinizáló hormon és a tüszőérést serkentő hormon szintjét is meg lehet mérni. Serdülőkor után a fiúkból ondómintát vesznek, hogy meghatározzák annak térfogatát és az ondósejtek számát.
A hipogonadizmus diagnózisához ritkán kell a herékből szövetmintát venni. Azonban mintát vesznek, ha a fiúnak normál méretű heréi ellenére az ondóvizsgálattal azt állapították meg, hogy nincsenek ondósejtjei.
Kromoszómavizsgálatra is szükség lehet, különösen Klinefelter-szindróma gyanúja esetén. Általában vérmintából nyert sejteken végzik a vizsgálatot.
Ha az agyalapi mirigy nem termel heréket serkentő luteinizáló és tüszőérést serkentő hormont, tesz- toszteron-pótlásra kerül sor. Ha egy fiúnak pszichológiai problémái vannak a pubertás késése következtében tökéletlen nemi fejlődése miatt, tesztoszteron injekciót
lehet adni 3 hónapon át. Ez a kezelés kisfokú maszku- linizációt okoz, jelentősebb növekedés nélkül.
A tesztoszteron-hiány havonta egyszer-kétszer adott tesztoszteron injekciókkal kezelhető. A hormont injekcióban adják, mert ez a módszer biztonságosabb, mintha szájon át pótolnák, továbbá kisebb adag szükséges. A tesztoszteront bőrre ragasztható tapasz formájában naponta is lehet adni. A tesztoszteronnal történő kezelés helyreállítja a szervezet egyensúlyát és serkenti a növekedést, a nemi fejlődést és a termékenységet. Jelentősebb mellékhatásai a folyadék-visszatartás, a pattanások megjelenése és időnként az átmeneti mellnövekedés (ginekomasztia).
A kromoszóma-rendellenességek nem gyógyíthatók, azonban a tesztoszteronnal kezelhetők a tünetek.
Gyakran lehetséges a kórosan fejlett hímvessző sebészi javítása. Kozmetikai célból mesterséges heréket lehet a herezacskóba helyezni, ezek azonban nem termelnek ondót vagy hormonokat. A herék lehozatala a herezacskóba műtéttel általában lehetővé teszi a herék rendes működését.

A váz- és izomrendszer betegségei
Gyermekekben számos betegség érinti az izmokat, az ízületeket és a csontokat. A Ezeket okozhatja öröklődés, sérülés, gyulladás vagy fertőzés.
rendellenesség
Fejlődő gyermekekben a csontok rosszul rendeződhetnek el. Ilyen betegség a gerinc kóros görbületével járó gerincferdülés és különféle, a csípőcsontokat, a combcsontokat, a térdeket és a lábfejeket érintő rendellenességek. A probléma gyakran magától megoldódik, azonban a háttérben lehet kezelést igénylő betegség.
A gerincferdülés a gerinc kóros görbülete.
A 10-14 év közötti gyermekek kb. 4%-ának van kimutatható gerincferdülése. Az esetek kb. 60-80%-a lányokban fordul elő. A gerincferdülés veleszületett fejlődési rendellenesség is lehet. Ha később alakul ki, akkor az esetek 75%-ában nem lehet a háttérben okot találni; a fennmaradó eseteket gyermekbénulás, agyi bénulás, fiatalkori csontritkulás vagy egyéb betegségek okozzák.
Az enyhe gerincferdülés általában nem okoz tüneteket. Hosszabb ideig tartó ülés vagy állás után a hát fáradtsága érezhető. Ezt követheti háti izomfájdalom és végül súlyosabb fájdalom.
▲ lásd a 214. oldalt
A váz- és izomrendszer betegségei
1301
A legtöbb görbület a felső szakaszon jobbra és az alsó szakaszon balra domború, így a jobb váll magasabban áll, mint a bal. Az egyik csípő magasabb lehet a másikhoz képest.
Az enyhe gerincferdülés felfedezhető az iskolai rutin fizikális vizsgálat során. A szülő, a tanár vagy az orvos gerincferdülésre gondolhat, amikor a gyermek egyik válla magasabban áll, mint a másik vagy amikor a gyermek ruhái nem állnak egyformán mindkét oldalon. A betegség diagnózisának felállításához az orvos megkéri a gyermeket, hogy hajoljon előre és hátulról megnézi a gerincet, mert a kóros gerincgörbület köny- nyebben látható ebben a helyzetben. Röntgenvizsgálatok segítenek a diagnózis megerősítésében.
A prognózis attól függ, hogy hol van a kóros görbület, milyen súlyos és mikor kezdődtek a tünetek. Minél súlyosabb a görbület, annál nagyobb a valószínűsége a további állapotromlásnak.
Kimutatható gerincferdülés esetén a gyermekek felének gyógykezelésre vagy szoros orvosi ellenőrzésre van szüksége. Az azonnali kezelés megelőzheti a későbbi testi fogyatékosságok kialakulását.
A gerincferdüléssel a gyermeket általában ortopéd szakorvos kezeli. Merevítő vagy gipszkötés viselhető a gerinc egyenesen tartására. Néha elektromos gerinc ingerlést végzenek. Ilyenkor a gerincizmokat gyenge elektromos árammal ingerük, aminek hatására a gerinc kiegyenesedhet. Egyes esetekben műtét szükséges, amelynek során a csigolyákat egyesítik egymással; fémrudat helyeznek be a műtét során, hogy a gerincet egyenesen tartsák a csigolyák egyesüléséig.
A gerincferdülés és a kezelése pszichológiai problémákat okozhat, fenyegeti a serdülőkori önbecsülés kialakulását. Merevítő vagy kötés viselése gondot okozhat a kortársaktól elütő megjelenés miatt, a kórházi tartózkodás, valamint a sebészeti beavatkozás pedig a serdülőkori függetlenséget fenyegeti. Kezelés nélkül azonban szemmel látható, tartós testi fogyatékosság alakul ki. A tanácsadás és a támogatás sokat segíthet.
rendellenességek
Fiatal gyermekekben a combcsontok befelé fordulhatnak, így a térdek majdnem szemben állnak egymással (ún. „csókolódzó térdek”) és a lábujjak összeérnek.
Gerincferdülés
Alvás hasonfekve, egyenes lábakkal, vagy ülés és alvás a mellkashoz felhúzott térdekkel ront a helyzeten. Ha a betegség 8 éves kor után is fennáll, a gyermeket ortopéd sebészhez kell vinni.
Nagyon fiatal gyermekekben a combcsontok általában kifelé fordulnak. Hason fekvő helyzet a lábfejek egymással ellentétes irányban történő elhelyezkedésével és a lábak kifelé fordulásával megnyújthatja a betegség lefolyását. A lábak befelé fordítása minden pe- lenkázásnál hasznos lehet, a legtöbb esetben azonban a betegség önmagától gyógyul, amikor a gyermek megtanul járni.
Serdülőkben sántítást és csípőfájdalmat, illetve időnként térd- vagy combfájdalmat a combcsont fejvégi ficama okozhatja, amely során a combcsont felső növekvő vége (epifizis) kificamodik. Fiatalabb gyermekekben ugyanezeket a tüneteket okozhatja a comb- csontnyak vérellátásának elvesztése (Legg-Calvé- Perthes-betegség).
1302
Gyermekegészségügyi kérdések
A combcsontfej epifízisének ficama
Normális csípőízület Kificamodott epifízis
A COMBCSONTFEJ EPIFÍZISÉNEK FICAMA
A combcsontfej epifízisének ficama a combcsont (femur) felső növekvő végének kimozdulása egészséges helyzetéből.
Ez a betegség általában túlsúlyos serdülőkben, leggyakrabban fiúkban fordul elő. Habár az ok ismeretlen, a betegséget okozhatja a megvastagodott növekedési zóna (a csont azon része, ahol a növekedés történik), amely a vér növekedési hormon és ösztrogén szintjének szabályozása alatt áll.
Az első tünetek a csípő nyugalomban enyhülő merevsége. Később sántítás alakul ki, amit a comb belső felszínén a térd felé sugárzó csípőfájdalom követ. Az érintett láb általában kifelé csavarodik. A combcsont feje elhalhat, s ez a növekedési zóna összeeséséhez ve
zet. Az érintett csípő röntgenfelvétele a növekedési zóna kiszélesedését vagy a combcsont fejének kóros helyzetét mutatja.
A betegség korai diagnózisa igen fontos, mert a betegség romlásával a kezelés egyre nehezebb lesz.
Az esetleg szükséges helyreállító műtét során a növekedési zónát megfelelő helyzetébe visszahelyezik, és fémszegekkel biztosítják, hogy ott maradjon. A serdülő végtagját gipszkötéssel rögzítik néhány héttől akár két hónapig tartó időszakig.
Mind az Ó-láb, mind az X-láb – ha nem kezelik – az élet későbbi szakaszában térdízületi gyulladást okozhat.
Az Ó-láb gyakori totyogó kisgyermekekben, 18 hónapos korra általában magától javul. Ha az Ó-láb fennmarad vagy tovább romlik, az ok a sípcsont osz- teokondrózisa (Blount-betegség) vagy angolkór lehet, amely D-vitamin hiányában kialakuló csontfejlődési zavar. A D-vitamin szükséges a kalcium normális beépüléséhez a csontokba. A Blount-betegség néha kezelhető éjszakai rögzítősín alkalmazásával, gyakran azonban sebészeti beavatkozásra van szükség. Az angolkór általában D-vitamin-pótlással kezelhető.
Az X-láb kevésbé gyakori rendellenesség, még súlyos esetben is 9 éves korra magától javul. Ha 10 éves korra még tartósan fennáll, sebészeti beavatkozás szükséges.
Serdülőkben a térdkalács alatti porc meglágyulhat a porc tisztázatlan eredetű pusztulása miatt vagy a térdkalácsok rossz állása által okozott kis sérülések következtében. A kialakuló betegséget a térdkalács porclágyulásának (kondromalácia patellének) nevezik. A mozgatás térdfájdalommal jár, különösen lépcsőn történő le- és feljáráskor. A kezelés a térd körüli izmok nyújtására végzett gyakorlatokkal, a fájdalmat okozó tevékenységek elkerülésével és aszpirin adásával történik.
Minden száz újszülöttből egynek nyilvánvaló lábfej rendellenessége van, többnyire kezelés nélkül megoldódik. A csecsemő lúdtalpasnak tűnhet a lábfej ívének zsírpárnái miatt, de lábujjhegyre álláskor az ív általá-
A lásd a 656. oldalt
A váz- és izomrendszer betegségei
1303
bán jól látható. Ha egy idősebb gyermeknek lúdtalp miatt jelentkezik fájdalma vagy görcse, esetleg gyógy- cipőt kell hordania.
Néhány betegséget az ízületek vagy a kötőszövet gyulladása okoz. Ez a szövet a test szerveit tartja össze és támasztékul szolgál. A kötőszövet alkotja az izmok, csontok, porcok és inak nagy részét és megtalálható a test más részein is, így például a bőrben, valamint a szívet és a tüdőket körülvevő hártyákban.
A reumás láz az ízületek (artritisz) és a szív (karditisz) gyulladása, amelyet általában a torokból kiinduló Streptococcus fertőzés okoz.
Habár a reumás láz Streptococcus fertőzés következménye,A mégsem fertőzés, inkább a fertőzésre adott gyulladásos reakció, amely a szervezet számos részét: az ízületeket, szívet és a bőrt érinti. Az alultápláltság és a túlzsúfolt lakókörnyezet, úgy tűnik, növelik a reumás láz kialakulásának a veszélyét, de öröklött tényezők is szerepet játszanak.
Az Egyesült Államokban reumás láz ritkán alakul ki négyéves kor alatt és 18 éves kor felett, a fejlődő, országokhoz képest pedig kevésbé gyakori az előfordulása, valószínűleg azért, mert Streptococcus fertőzés kezelésére már a korai stádiumban széles körben használnak antibiotikumokat. Napjainkban a reumás láz előfordulási gyakorisága azonban – ismeretlen okokból – emelkedik. Az Egyesült Államokban Streptococcus fertőzésben – általában torokgyulladásról van szó – megbetegedett, kezeletlen gyermeknek 1 az 1000-hez a kockázata reumás láz kialakulására. Súlyosabb fertőzés esetén százból három esetben lép fel a betegség.
A reumás láz tünetei nagyon változatosak attól függően, hogy a szervezet melyik részének gyulladása lép fel. A tünetek jellegzetesen néhány héttel a Streptococcus okozta torokfájás eltűnése után jelentkeznek. A reumás láz fő tünetei az ízületi fájdalom (artritisz), a láz, a mellkasi fájdalom vagy szívdobogásérzés, amelyet a szív gyulladása okoz (karditisz), görcsös, szabályozatlan mozgások (Sydenham-chorea), kiütések (eritéma marginátum) és kicsi csomók a bőr
alatt. Jelentkezhet egy vagy több tünet, habár a kiütések és a csomók ritkán lépnek fel önmagukban.
Az ízületi fájdalom és a láz a leggyakoribb első tünet. Egy vagy több ízület hirtelen fájdalmassá, tapintásra érzékennyé válik. Az ízületek lehetnek vörösek, melegek, duzzadtak és esetleg folyadékot tartalmaznak. A boka, a térd, a könyök és a csukló gyakrabban érintett, a váll, a csípő és a kéz, illetve a láb kisízületei is megbetegedhetnek. Ahogy a fájdalom az egyik ízületben javul, úgy kezdődik a másikban, különösen ha a gyermeket nem fektetik azonnal ágyba és nem kap gyulladáscsökkentő gyógyszert. Néha az ízületi fájdalom nagyon enyhe. A láz az ízületi fájdalommal együtt hirtelen kezdődik és ingadozó lehet. Az ízületi fájdalmak és a láz gyakran 2 héten belül elmúlnak és ritkán tartanak tovább egy hónapnál.
A szív gyulladása gyakran az ízületi fájdalom és a láz kezdetével egyidőben jelentkezik. A szívgyulladás először nem okoz tüneteket. Az orvos fedezi fel, aki hallgatójával szívzörejt hall. A szívverés szapora lehet. A szívburok begyulladhat, s ez mellkasi fájdalmat okoz. Szívelégtelenség alakulhat ki.B A szívelégtelenség tünetei gyermekekben különböznek a felnőtteknél tapasztaltaktól: jelentkezhet nehézlégzés, hányinger, hányás, gyomorfájdalom és száraz, szaggató köhögés. A szívgyulladás miatt a gyermek kissé fáradékony. A szívgyulladás tünetei gyakran azonban olyan enyhék, hogy a gyermeket nem is viszik orvoshoz és a szívkárosodás nem derül ki, csak sokkal később, miután a reumás láz tünetei már elmúltak.
A szívgyulladás fokozatosan, általában 5 hónapon belül gyógyul. Tartósan károsíthatja azonban a szívbillentyűket és reumás szívbetegséget okoz. A bal pitvar és kamra közötti billentyű (mitrális billentyű) károsodik leggyakrabban. A billentyűn vér szivárog vissza (mitrális billentyűelégtelenség),* * kórosan szűk lesz (mitrális billentyűszűkület),® vagy egyszerre mindkettő előfordulhat. A billentyűkárosodás okozza a jellegzetes szívzörejt, ami lehetővé teszi az orvos számára a
▲ lásd a 875. oldalt
■ lásd a 87. oldalt
- lásd a 93. oldalt
• lásd a 96. oldalt
1304
Gyermekegészségügyi kérdések
reumás láz kórismézését. A későbbi életszakaszokban, általában a középkorúakban, e betegség szívelégtelenséget és pitvar fibrillációt, vagy egyéb szívritmuszavart okozhat A
A villanásszerű, akaratlan mozgások (Sydenham- chorea) fokozatosan kezdődhetnek. Egy hónap is eltelhet mielőtt a mozgások olyan intenzívvé válnak, hogy a gyermeket orvoshoz viszik. Ekkor a gyermeknek jellegzetes gyors, céltalan, rendezetlen mozgásai vannak, amelyek alvás alatt nem jelentkeznek. A mozgások a szemizmok kivételével minden izmot érinthetnek. Gyakori a grimaszoló arckifejezés. Enyhe esetekben a gyermek ügyetlennek tűnik és kisebb nehézségei lehetnek az öltözéssel és az evéssel. Szélsőséges esetekben a gyermeket esetleg meg kell védeni a kezekkel és lábakkal történő össze-vissza hadonászás miatt kialakuló sérülésektől. A chorea fokozatosan, 4 hónap után ér véget, időnként azonban 6-8 hónapig tart.
Lapos, fájdalmatlan, hullámos szélű kiütések jelenhetnek meg, amikor az egyéb tünetek enyhülnek. Csak rövid ideig látszanak, néha egy napig sem. Kicsi, kemény csomók alakulhatnak ki általában a szívgyulladásban szenvedő gyermekek bőre alatt. A csomók fájdalmatlanok és kezelés nélkül eltűnnek.
Időnként a gyermek étvágytalan, és olyan súlyos hasi fájdalma lehet, hogy vakbélgyulladással tévesztik össze.
A reumás láz diagnózisa a tünetek jellegzetes kombinációján alapul. A vérvizsgálatok magas fehérvérsejtszámot és gyorsult vörösvértest-süllyedést mutathatnak. A legtöbb reumás lázas gyermeknek vérvizsgálatokkal kimutatható Streptococcus ellenes antitestjei vannak. A szívgyulladás okozta kóros szívritmust az elektrokardiogramon (a szív elektromos aktivitását rögzíti) lehet látni. Echokardiogram (ultrahanggal a szív szerkezetének leképezése) alkalmas a szívbillentyűk rendellenességeinek diagnosztizálására.
A reumás láz megelőzésének legjobb módja a megfelelő táplálás és a Streptococcus eredetűnek gondolt fertőzés azonnali antibiotikus kezelése.
▲ lásd a 82. oldalt
■ lásd a 227. oldalt
A reumás láz kezelésének három célja van: a Streptococcus fertőzés gyógyítása és visszatérésének megelőzése, a gyulladás csökkentése különösen az ízületekben és a szívben, valamint a fizikai terhelés korlátozása, mert az az érintett szervek gyulladását súlyosbíthatja.
Ha Streptococcus fertőzést, például torokgyulladást diagnosztizálnak, tíz napig penicillint adnak. Reumás lázban szenvedő gyermeknek penicillin injekciót adnak a még fennálló fertőzés felszámolására. Aszpirin vagy egyéb nem-szteroid gyulladásgátló gyógyszerek (NSAlD-ok) nagy adagban adhatók a gyulladás és a fájdalom csökkentésére, különösen ha a gyulladás az ízületeket is eléri. Néha erősebb fájdalomcsillapítókra, mint például kodeinre, van szükség. Súlyos szívgyulladás estén valamely kortikoszteroid, például predni- zolon adható a gyulladásos folyamatok további csökkentésére.
Fontos az ágynyugalom. A gyermek mozgását korlátozni kell a gyulladt ízületek terhelésének elkerülése céljából. Szívgyulladás esetén még szigorúbb tartós ágynyugalom szükséges.
A szívbillentyűk károsodásakor a billentyűfertőzés (endokarditisz) kialakulásának veszélye egész életen át megmarad. A reumás lázon átesett gyermekeknek legalább 18 éves korig szájon át vagy havonta izomba adott injekció formájában penicillint kell rendelni a fertőzések megelőzésére. Akiknek szívkárosodásuk van, még felnőttkorban is antibiotikumot kell kapniuk minden sebészeti és fogászati beavatkozás előtt.
A juvenilis (fiatalkori) reumatoid artritisz az ízületek tartós gyulladása (artritisz), amely hasonló a reumás artritiszhez^ csak ez 16 éves kor előtt kezdődik.
Az ok ismeretlen. Öröklődő tényezők növelhetik a betegség kialakulásának kockázatát.
A betegség a beteg gyermekek kb. 40%-ában csak néhány ízületet érint, míg további 40%-ban több ízület is megbetegszik. A maradék 20%-ban szisztémás, vagyis az egész szervezetet és nem csak az ízületeket érintő, lázzal járó betegség alakul ki – ezt Still- betegségnek hívják.
A csak néhány ízületet érintő gyulladás jellegzetesen négyéves kor előtt (általában lányokban) jelentke
A váz- és izomrendszer betegségei
1305
zik. Leggyakrabban a térd-, a boka- és a könyökízület duzzad meg, fájdalmassá és merevvé válik. Olykor egy vagy több más ízületben, így a hüvelyk- és öregujjízületben, a csuklóban vagy az állkapocsban is jelentkezhet merevség és duzzanat. Az ízületi tünetek fennállhatnak tartósan vagy változó intenzitásúak lehetnek.
Különösen lányoknál nagy valószínűséggel alakul ki a szivárványhártya gyulladása (krónikus iridocikli- tisz), amely gyakran tünetmentes és csak szemészeti vizsgálat során ismerik fel. A szivárványhártya gyulladása esetleg vakságot okoz, ezért a gyermeket e szövődmény irányában vizsgálni és azonnal kezelni kell.
Sokízületi gyulladás bármilyen korú gyermekben előfordulhat, több lányt érint, mint fiút. Az ízületi fájdalom, a duzzanat és a merevség fokozatosan vagy hirtelen alakul ki. Általában először a térd-, a boka-, a csukló- és könyökízületek, később mindkét kéz-, a nyak-, az állkapocs- és a csipőízületek betegszenek meg. A gyulladás általában szimmetrikus, a test mindkét oldalán ugyanazokat az ízületeket érinti – például mindkét könyök- vagy csípőízületet.
A szisztémás juvenilis reumatoid artritisz egyenlő számban érinti a fiúkat és lányokat. A láz ingadozó, általában az esti órákban a legmagasabb (gyakran 39,5 °C vagy magasabb), majd gyorsan visszatér a normális értékre. A láz során a gyermek nagyon betegnek érezheti magát. Lapos, sápadt rózsaszín vagy vörös kiütések – különösen a törzsön és a lábak, karok felső részein – rövid időre (gyakran éjszaka) jelennek meg, vándorolnak és eltűnnek, majd visszatérnek. A lép és néhány nyirokcsomó megnagyobbodhat. Az ízületi fájdalom, duzzanat és merevség szokott utoljára megjelenni.
A juvenilis reumatoid artritisz mindegyik formája hátráltatja a növekedést. Az állkapocs érintettsége esetén csapott áll alakul ki (mikrognátia).
A reumafaktorA olyan antitest, amely reumatoid artritiszben szenvedő felnőttek vérében általában kimutatható, de ritkán van jelen juvenilis reumatoid artri- tiszes gyermekekben. Reuma faktor legnagyobb valószínűséggel azokban a lányokban fordul elő, akiknek sok ízülete beteg.
A juvenilis reumatoid artritisz tünetei a gyermekek 75%-ban teljesen eltűnnek. Aprognózis rosszabb azoknál, akiknek több ízülete betegszik meg és vérükben reumafaktor is kimutatható.
Nagy adagú aszpirin általában elnyomja a fájdalmakat és az ízületi gyulladást. Egyéb nem-szteroid gyulladásgátló gyógyszereket, például naproxent és tolme- tint, gyakran használnak aszpirin helyett, mert az aszpirin szedése fokozza a Reye-szindróma kialakulásának veszélyét.■ Súlyos, az egész szervezetet érintő betegség estén a gyermeknek szájon át kortikoszteroido- kat lehet adni, ezek a gyógyszerek azonban lassíthatják a növekedés ütemét és lehetőség szerint kerülendők. A kortikoszteroidokat a gyulladás csillapítására közvetlenül az érintett ízületbe is be lehet juttatni. Az aszpirinre vagy más gyulladásgátló szerre nem reagáló gyermeknek arany tartalmú injekciókat lehet adni.* Penicillamin, metotrexat és hidroxiklorokvin használható, ha az aranyvegyületek hatástalanok vagy mellékhatásokat okoznak.
Tomagyakorlatokkal előzik meg az ízületi merevség kialakulását. Rögzítőkötés megakadályozza az ízület kellemetlen helyzetben történő rögzülését.
A szemet hat havonta megvizsgálják esetlegesen fennálló szivárványhártya-gyulladás kimutatása végett. A gyulladást kortikoszteroid szemcseppel vagy kenőccsel és pupillatágító gyógyszerrel kezelik. Bizonyos esetekben szemműtétre van szükség.
öröklődő betegségei
A kötőszövet betegségeinek egy része öröklődik. Ilyen az Ehlers-Danlos-szindróma, a Marfan-szindró- ma, a pszeudoxantoma elasztikum, a kutisz laxa és a mukopoliszacharidózisok. Az oszteokondrodiszpláziák a csontokat és a porcokat érintik, míg az oszteopetrózis a csontokat.
Az Ehlers-Danlos-szindróma nagyon ritka, öröklődő kötőszöveti betegség, amelyet szokatlanul rugalmas ízületek, nagyon rugalmas bőr és törékeny szövetek jellemeznek.
A lásd a 228. oldalt
■ lásd az 1280. oldalt
* lásd a 229. oldalt
1306
Gyermekegészségügyi kérdések
A szindrómának több változata van, amelyeket a különböző, kötőszövet termelést szabályozó gének rendellenessége okoz. Sok gyermeknek nagyon rugalmas ízületei (jóindulatú hipermobilitás) vannak egyéb tünetek nélkül, a rugalmasság idővel csökkenhet.
A bőr néhány centiméterrel megnyújtható, elengedéskor azonban visszatér rendes helyzetébe. Az ízületek különösen rugalmasak lehetnek. Gyakran széles hegek alakulnak ki a test csontos részei, különösen a könyök, a térd és a lábszár felett. Kicsi, kemény, kerek, röntgenfelvételeken látható csomók alakulhatnak ki a bőr alatt.
Kis sérülések általában kevés vérzéssel járó, széles tátongó sebeket okozhatnak. Az Ehlers-Danlos-szin- drómás betegek kisebb része azonban hajlamos vérzésekre. A sebek gyógyulása elhúzódó lehet, mert a sebészi öltések könnyen kiszakadhatnak a sérülékeny szövetekből. A belső szervek is sérülékenyek lehetnek, ami műtétek során további problémákat okoz. Gyakoriak a rándulások és ficamok. A gyermekek kb. 15%- ánál púp alakul ki a gerinc kóros görbületével (kifo- szkoliózis), 90%-uk lúdtalpas. Gyakoriak a sérvek és a belek kiboltosulásai (divertikulumok). Ritkán a sérülékeny bél bevérzik vagy átlyukad (perforáció).
A szindrómában szenvedő terhes nőnek a könnyen nyúló testszövetek miatt koraszülése lehet. Magzati betegség esetén a magzatburok korán megrepedhet. Ezen kívül a terhes nőn végzett műtétek, például császármetszés vagy a gyermek megszületésének megkönnyítésére a hüvelybemenet bevágása (gátmetszés) nehezebben kivitelezhető a sérülékeny szövetek miatt. Szülés előtt, alatt és után súlyos vérzések fordulhatnak elő.
A sok és változatos szövődmények ellenére az Ehlers-Danlos-szindrómás betegek életkilátása általá-
▲ lásd a 9. oldalt
■ lásd a 137. oldalt
- lásd a 96. oldalt
• lásd a 95. oldalt
- lásd a 208. oldalt
bán jó. Néhány esetben a szövődmények (például a vérerek megrepedése) azonban halálosak lehetnek.
Jelenleg nem áll rendelkezésre megfelelő kezelés. Kerülni kell a sérüléseket a szövetek törékenysége miatt. Védelmet nyújtó öltözet és kipámázott ruhabélések viselése hasznos lehet.
Ela az Ehlers-Danlos-szindrómás betegek gyermeket szeretnének, genetikai tanácsadás ajánlott, hogy a leendő gyermeknél meghatározzák a szindróma öröklődésének kockázatát.
A Marfan-szindróma nem gyakori, öröklődő kötőszöveti betegség, amely a szem, a csontok, a szív és az erek rendellenességét okozza.
A Marfan-szindróma génje domináns öröklődésű, A de a betegséget öröklő személyek nem egyformán érintettek. Ebben a szindrómában szenvedő betegek a korukhoz és a családtagok átlagos testmagasságához képest magasabbak, a kar fesztávolsága (karok oldalra- nyújtásakor az ujjvégek közötti távolság) nagyobb, mint a magasság. Az ujjaik hosszúak és vékonyak, szegycsontjuk (sztemum) gyakran deformált és kifelé vagy befelé nyomódott, ízületeik nagyon rugalmasak. Gyakori a sérvek, valamint a lúdtalp és a púposság előfordulása a gerinc kóros görbületével (kifoszkoliózis). A betegnek általában kevés a bőr alatti zsírszövete, szájpadlása gyakran magas ívű.
A szem mindkét lencséje kimozdulhat normális helyéről. Az orvos szemtükörrel az elmozdult lencse szélét gyakran látja a pupillában. A beteg súlyosan rövidlátó lehet és az ideghártya (a szem hátsón részén található fényérzékeny réteg) leválhat.
Az aorta falának gyengesége, a nagy artéria fokozatos kiszélesedésével aneurizmát okoz (az erek falának kiöblösödése).® Az érfal rétegei közé vér szivároghat (aorta disszekció) vagy az aneurizma felrepedhet, ami jelentős vérzést okoz. Ahogy az aorta szélesedik, a szívből az aortába vezető aortabillentyű visszacsoigást tesz lehetővé (aorta regurgitáció).* A bal pitvar és kamra között elhelyezkedő mitrális billentyű is elégtelenül záródhat és előreeshet (visszadomborodhat a bal pitvarba).® A tüdőkben folyadékkal telt zsákok (ciszták) alakulhatnak ki, amelyek felrepedhetnek és nehézlégzéssel járó légmellet* (pneumotorax, levegő megjelenése a tüdőket körülvevő résnyi térben) okoznak.
A váz- és izomrendszer betegségei
1307
A szövődmények kialakulásának kockázata nagymértékben függ a rendellenességek súlyosságától. A legfőbb veszély az aorta hirtelen megrepedése, amely gyorsan halálhoz vezet. A repedés nagyobb valószínűséggel következik be aktív sporttevékenység közben.
Ha szokatlanul magas, vékony embernek valamilyen jellegzetes tünete van, az orvosban felmerülhet Marfan-szindróma lehetősége. Sok Marfan-szindrómás azonban soha nem tapasztal szokatlan betegséget és állapotát nem is tekintik rendellenességnek.
A kezelés fő célja az ereket és a szemet érintő szövődmények megelőzése. A szemet évente megvizsgálják. Látászavar esetén a Marfan-szindrómás betegnek azonnal orvoshoz kell mennie.
Rezerpin vagy propranolol a véráramlás erejének csökkentésével segít az aorta kitágulásának (dilatáció) és megrepedésének megelőzésében. Ha az aorta mégis tágul, az érintett szakaszt műtéttel néha javítani, vagy pótolni lehet.
A Marfan-szindrómás gyermekek nagyon magasra nőhetnek. Az orvos ezérta a nagyon magas lányoknak hormonkezelést (ösztrogént vagy progeszteront) javasolhat. Erre a kezelésre általában 10 éves korban kerül sor, hogy korai serdülést indítsanak el és ezzel megállítsák a növekedést.
Gyermek után vágyó Marfan-szindrómás betegeknek genetikai tanácsadót kell felkeresniük, hogy meghatározzák a gyermeknél a betegség öröklődésének valószínűségét.
A pszeudoxantoma elasztikum (pseudoxanthoma elas- ticum) öröklődő kötőszöveti betegség, amely a bőrt, a szemet és a vérereket érinti.
A betegség főleg az elasztikus (rugalmas) rostokat érinti, amelyek lehetővé teszik a szövetek megnyúlását, majd a visszaugrást a helyükre. A bőr a nyakon, a hónaljban, a lágyékban és a köldök körül vastag, ráncos, rugalmatlan és laza. Sárgás, kavicsszerű dudorok jelennek meg, amelyek miatt a bőr a kopasztott csirke bőrére emlékeztet. A szem hátsó részének (ideghártya) elváltozásai súlyos látáscsökkenést és végül vakságot okozhatnak. Az artériák beszűkülhetnek, ez mellkasi
fájdalmat és időszakos sántítást (nem megfelelő vérellátás következtében mozgásra kialakuló lábfájdalom) okoz. Előfordulhat orrvérzés, valamint vérzések az agyban, a méhben és a belekben. Gyakori a magas vérnyomás.
A prognózis attól függ, hogy milyen súlyos a betegség és melyik artériákat érinti. A szövődmények általában 30 és 70 éves kor között halálhoz vezetnek.
A kutisz laxa (cutis laxa) ritka kötöszöveti betegség, amelyben a bőr könnyen nyúlik és laza ráncokban lóg.
A betegség főleg az elasztikus rostokat érinti. Általában öröklődő, ritka esetekben és ismeretlen okból azonban olyan emberben is kialakul, akinek családjában nem fordult elő ez a betegség. Egyes öröklődő formák enyhe lefolyásúak, néhányuk értelmi fogyatékosságot okoz, mások halálos kimenetelűek lehetnek.
Az öröklődő formákban a bőr már születéskor nagyon laza lehet vagy később válik azzá. A bőr lazasága különösen szembetűnő az arcon; a gyermekek arckifejezése „gyászoló”. A kampós orr jellegzetes. Gyakoriak a sérvek és a belek kiboltosulásai (divertikulumok). A légutak kitágulása magas vérnyomást okozhat a tüdőben (cor pulmonále).
A nem öröklődő (szerzett) formák tünetei különböznek az öröklődő formánál megfigyeltektől. Később kezdődnek és a bőr járulékos részeit érintik. Az érintett bőr az öröklődő formához viszonyítva másképp néz ki és az orr nem kampós. Különösen gyermekekben és serdülőkben a kutisz laxa súlyos betegségként kezdődhet lázzal, a különböző testtájakon elhelyezkedő nyálkahártyák kiterjedt gyulladásával és súlyos bőrkiütésekkel (eritéma multiforme). Felnőttekben a betegség fokozatosan alakul ki. Néha a tüdőt érintő szövődményeket okoz, vagy az aorta repedése által halálhoz vezet.
Az orvos a kutisz laxát általában a bőr vizsgálatával diagnosztizálja.
Kezelésére ez idő szerint nincsen mód. Az öröklődő formában szenvedők külső megjelenését plasztikai
1308
Gyermekegészségügyi kérdések
műtéttel meglehetősen jól lehet javítani, a bőr azonban ismét meglazulhat. Plasztikai sebészeti beavatkozás kevésbé sikeres a szerzett formákban. A tüdőbetegségeket, például a tüdőtágulatot vagy a tüdőben uralkodó magas vérnyomást szükség szerint kezelik.
A mukopoliszacharidózis öröklődő betegség, amely az arc jellegzetes megjelenésével jár és különböző rendellenességeket okoz a csontokban, a szemben, a májban és a lépben, néha pedig értelmi fogyatékosság is társul hozzá.
A betegségcsoport kialakulásának alapvető oka az, hogy a szervezet képtelen lebontani és raktározni a kötőszövetek fő összetevőit, a mukopoliszacharidokat. Ennek következményeként nagy mennyiségű mukopo- liszacharid kerül a vérbe, és a testben mindenfelé lerakódik, egy részük kiürül a vizelettel. A mukopoli- szacharidoknak különböző fajtái vannak, és számos különböző enzim szükséges a lebontásukhoz. Ezért van a mukopoliszacharidózisoknak sok típusa, mindegyiket más enzimet érintő, specifikus genetikai rendellenesség okozza.
A tünetek születéskor általában még nem láthatók. A betegséget csecsemő- és gyermekkor során az alacsony növés, a kóros csontnövekedés, a szőrösödés és a kóros fejlődés teszi nyilvánvalóvá. Az arc durva megjelenésű lehet, vastag ajkakkal, nyitott szájjal és lelapított orral. A mukopoliszacharidózis típusától függően az érintett gyermekek egy részének átlagos az intelligenciája, míg mások születéskor egészségesnek tűnnek, de néhány év alatt fokozatosan értelmi fogyatékosak lesznek. Néhány esetben a szem is megbetegszik, ami a szaruhártya elhomályosodásában és látászavarokban nyilvánul meg. Más családtagnak is lehet mukopoliszachari- dózisa.
Az orvos a diagnózist a tünetekre alapozza. A mukopoliszacharidózist születés előtt diagnosztizálni lehet magzatvízből vagy magzatboholyból vett mintában A a kóros enzimaktivitás szűrésével. Születés
▲ lásd az 1135. oldalon lévő ábrát
■ lásd a 836. oldalt
után a vizeletmintából lehet szűrővizsgálatot végezni. A vizeletvizsgálat azonban gyakran téves eredményt ad, így vér- és egyéb vizsgálatok szükségesek a diagnózis megerősítésére. Röntgenvizsgálatot végeznek a csontrendellenességek kimutatására, ami szintén segít a diagnózis felállításában.
A prognózis a mukopoliszacharidózis típusától függ. Néhány típus korán halálhoz vezet.
Jelenleg nincs megfelelő kezelés. A kóros enzim pótlására tett kísérletek csak korlátozott, átmeneti sikerrel jártak. A csontvelőátültetés® némi javulást eredményezhet, gyakran azonban halált vagy rokkantságot okoz, így e kezelés javallata nem egyértelmű.
Az oszteokondrodiszpláziák olyan öröklődő betegségek csoportját jelentik, amelyekben a csont vagy porc növekedése kóros, így a vázrendszer egésze kórosan fejlődik.
Az oszteokondrodiszplázia számos típusa alacsony növéssel jár (törpeség). A rövid végtagokkal járó törpe- ség számos típusa közül az akondroplázia a leggyakoribb, 25000^10000 élveszületésből egynél fordul elő, mindkét nemben és valamennyi népcsoportban.
Mindegyik típus különböző tüneteket okoz. Az akondroplázia tünetei például a rövid végtagok, az Ó- lábak, a vaskos homlok, a nyeregorr és az ívben meggörbült hát.
A vázrendszer betegségei, így például a csípőficam, mindegyik oszteokondrodiszpláziás betegre jellemzők. Bizonyos típusokban a második nyaki gerinccsigolya rendellenessége (a fognyúlvány alulfej lettsége) miatt fenyeget az első csigolyával alkotott ízület ficama és a gerincvelő összenyomatása, ami azonnal halálos lehet.
Az orvos megpróbál pontos diagnózist felállítani, mert mindegyik típust különböző genetikai rendellenesség okozza, különböző a lefolyásuk és a prognózisuk. Születés előtti diagnózis lehetséges bizonyos esetekben a magzat közvetlen megtekintésével száloptikás eszközzel (fötoszkópia) vagy ultrahangvizsgálat elvégzésével. Ha egy oszteokondrodiszpláziás beteg vagy olyan személy, akinek a közeli rokonságában előfordul
A váz- és izomrendszer betegségei
1309
a betegség, gyermeket szeretne, genetikai tanácsadás során hasznos meghatározni, hogy milyen valószínűséggel születhet beteg gyermeke.
Ha ízületi problémák súlyosan befolyásolják a mozgást, a beteg ízületet néha mesterséges ízülettel lehet pótolni. A kóros második csigolyát műtét során rögzíteni kell a gerincvelő károsodásának megelőzésére.
Az oszteopetrózis (márványcsont) öröklődő betegség, amely fokozott csontsűrűséggel és vázrendszeri rendellenességekkel jár.
Az oszteopetrózisok egy része enyhe fokú rokkantságot okoz, más részük fokozatosan súlyosbodik és halálos kimenetelű. Egyes típusok nem okoznak rögtön tüneteket (késői kezdet), más típusokban a tünetek csecsemőkorban kezdődnek (korai kezdet).
A legtöbb típusnak nincs egyedi kezelése. Műtét szükséges a koponya rendellenességei által okozott agy- nyomásfokozódás csökkentésére. A koponyacsontok nyílásai körül, amelyeken át az idegek elhagyják a koponyát, a csontok mértéktelenül nőnek: ha a csont összenyomja az idegeket, sebészeti beavatkozás szükséges az idegek felszabadítására. A rágóvonal eltolódhat, ami meggátolja a száj megfelelő záródását (malokkluzió), ezt az állapotot száj sebészeti műtéttel lehet javítani. Az arc jelentősen eltorzulhat a csontok túlzott növekedése miatt, ami néha pszichológiai problémákat okoz.
A tünetek gyermekkorban, serdülőkorban vagy fiatal felnőttkorban jelennek meg. Az Albers-Schönberg- betegség, a késői típus enyhe formája, tünetmentes lehet. Ez a forma viszonylag gyakori, számos országban és sok népcsoportban előfordul. A vázrendszer születéskor általában egészséges, a csontsűrűség a gyermek korával párhuzamosan fokozódik. A betegség gyakran véletlenül kerül felismerésre, amikor más okból készített röntgenfelvétel fokozott csontsűrűséget mutat. Az arc megjelenése, az alkat, a szellemi funkciók és az életkilátások normálisak és az általános egészségi állapot megfelelő. Időnként arcidegbénulás vagy süketség jelentkezik az idegek nyomódása miatt, ami a csontok túlzott növekedésének következménye. Enyhe vérszegénység alakulhat ki.
A korai kezdetű oszteopetrózis nem gyakori, csecsemőkorban potenciálisan halálos megbetegedés. Tüne
tei a nem megfelelő növekedés és súlygyarapodás (növekedésbeli visszamaradottság),A könnyen kialakuló véraláfutások, rendellenes vérzések és vérszegénység. A máj és a lép megnagyobbodhat, a szemet és az arcot ellátó idegek károsodhatnak. A vérszegénység, súlyos fertőzések és vérzések okozta halál általában az első életévben következik be. A röntgenfelvétel a csontsűrűség idővel rosszabbodó, általános fokozódását mutatja. A csontvelő-átültetés sikeresnek tűnt néhány csecsemőnél, a hosszú távú prognózis ezután a kezelés után azonban ismeretlen.
Az oszteokondrózis gyermekkorban a növekedési zónát (a csont azon része, ahol a csontnövekedés történik) érintő betegségek csoportja, ami kóros csontnövekedéssel és deformitásokkal jár. Az oka ismeretlen. A különböző kórképek más-más csontokat érintenek: Legg-Calvé-Perthes-kórban a combcsont, Osgood- Schlatter-betegségben a sípcsont, Scheurmann- betegségben a gerinc és Köhler-csontbetegségben a lábfej kis csontjai (sajkacsont) betegek.
A Legg-Calvé-Perthes-betegség a combcsont nyaki részén elhelyezkedő növekedési zóna pusztulásával jár.
Ez a betegség 5-10 éves kor között 1000-5000 gyermekből egyet érint, gyakoribb fiúkban, mint lányokban. Általában csak az egyik csípő beteg. A combcsont nyakának vérellátási zavara okozza, a rossz vérellátás oka azonban ismeretlen.
Főbb tünetei a csípőfájdalom és a járási nehézségek. A tünetek fokozatosan kezdődnek és lassan súlyosbodnak. Az ízületi mozgások korlátozottakká válnak, a combizmok pedig elsorvadnak a csökkent igénybevétel miatt. Röntgenfelvételen a combcsont feje először elsimultnak, később töredezettnek tűnik.
A kezelés lényege a hosszan tartó ágynyugalom, a húzás, a felkötés, a gipszkötés és rögzítősín alkalmazása. Egyes szerzők ortopéd műtéti beavatkozást ajánlanak a csípő maradandó rendellenességeinek javítására.
Kezelés nélkül a betegség gyógyulása 2-3 évig tart. Ha rendellenességek maradnak vissza, megnő a csípő-
A lásd az 1245. oldalt
1310
Gyermekegészségügyi kérdések
Kifózis: a gerinc fokozott görbülete, púposság
ízületben a csont-ízületi gyulladás (oszteoartritisz) kialakulásának a veszélye. Oszteoartritisz kialakulása kevésbé valószínű, ha a betegséget megfelelően kezelik.
Az Osgood-Schlatter-betegség a sipcsont csúcsi részén a csont és a porc gyulladása.
A betegség 10 és 15 éves kor között jelentkezik, fiúkban gyakoribb. Úgy gondolják, hogy a betegség ki
alakulásának oka valamilyen sérülés, amely akkor keletkezik, amikor a térdkalács ina erőteljesen meghúzza a sipcsont (tibia) felső végén található tapadási pontot. Ezt a tapadási pontot sípcsont gumónak nevezik.
A betegség általában csak a sípcsontot érinti. Fő tünetei a fájdalom, a duzzanat és érzékenység a sípcsont felső végén, a térdkalácsról érkező ín tapadásának helyén. A térd röntgenfelvétele a sípcsont ezen részének feltöredezését mutathatja.
Az egyetlen szükséges kezelés a fájdalom csökkentése fájdalomcsillapítókkal, valamint tartózkodás a
Agyi eredetű bénulás
1311
sporttól és a mértéktelen, különösen mély térdhajlítás- sal járó tornagyakorlatoktól. A tünetek általában néhány hét vagy hónap múlva eltűnnek. Időnként a lábat gipszkötéssel nyugalomba kell helyezni. Néhány esetben az orvos helyileg hidrokortizon injekciót adhat, vagy műtéttel eltávolítja a laza csontdarabokat, belefúr a csontba, hogy elősegítse a gyógyulást vagy csontátültetést végez.
A Scheuermann-betegség viszonylag gyakori megbetegedés, amelyben a hátfájást és a púposságot (kifózis) a csigolyák rendellenességei okozzák.
A betegség serdülőkorban kezdődik, gyakrabban érinti a fiúkat, mint a lányokat. A Scheuermann-betegség valószínűleg nem önálló kórkép, hanem inkább hasonló megbetegedések csoportja. Az okok ismeretlenek.
A gerinc rendellenességeinek szűrésére végzett rutin iskolai vizsgálatok során gyakran diagnosztizálnak enyhe eseteket. Tünetei általában a legömbölyített váltak és a tartósan fennálló enyhe hátfájás. A felső gerincszakasz görbülete nagyobb, mint rendesen. A betegség hosszú ideig tarthat – gyakran több évig – legtöbbször azonban enyhe lefolyású. A tünetek megszűntével a gerinc alakja kis mértékben kóros maradhat.
Enyhe, nem súlyosbodó eseteket a hát megterhelését csökkentő fogyással és a fárasztó tevékenységek kerülésével lehet kezelni. Időnként, amikor a púposság súlyosabb, gerincmerevítő viselése vagy merev ágyon történő alvás válhat szükségessé. A betegség súlyosbodása esetén a gerinc rossz helyzete miatt műtét lehet indokolt.
A Köhler-csontbetegség a csontok és a porcok ritka gyulladása (oszteokondritisz), amely a lábfej egyik kis csontját érinti (sajkacsont).
A betegség leggyakrabban három és öt éves kor közötti gyermekeken fordul elő.
A lábfej megduzzad, fájdalmas és érzékeny lesz, különösen a lábboltozat belső oldalán. A lábfej terhelése vagy járkálás fokozza a fájdalmat. Gyakori a sántítás. A betegség több hónapig is tarthat, azonban ritkán tart tovább két évnél.
Fájdalomcsillapítók szedése és a lábfej terhelésének csökkentése enyhíti a tüneteket. A betegség korai stádiumában hasznos lehet néhány hétig, térd alatti gipszkötés viselése, ami lehetővé teszi a járást, miközben a lábboltozatot megfelelően alátámasztja.

Az agyi eredetű bénulást megromlott izomszabályozás, az izmok görcse, bénulás és egyéb idegrendszeri működéskiesések jellemzik, a betegséget a terhesség során, a szülés alatt vagy után, 5 éves kor előtt bekövetkezett agyi sérülés okozza.
Az agyi eredetű bénulás nem súlyosbodik. Az agy izommozgásokat szabályozó részei különösen sérülékenyek koraszülöttekben és fiatal csecsemőkben. Az agyi eredetű bénulás 1000 csecsemőből egy-kettőt érint, azonban tízszer gyakoribb koraszülöttekben és különösen gyakori igen kis súlyú koraszülöttekben.
Sok különböző sérülés okozhat agyi eredetű bénulást, de az ok leggyakrabban ismeretlen. Szülési sérü
lések és az agy szülés előtt, alatt, illetve közvetlenül utána fellépő elégtelen oxigén ellátottsága felelős az esetek 10—15%-áért. A koraszülöttek különösen sérülékenyek, mert agyi ereik fejletlenek és könnyen vérez- nek, továbbá mert nem tudnak megfelelő oxigénellátást biztosítani az agy számára. A bilirubin magas szintje a vérben, ami újszülöttekben gyakori, magikte- rusznak nevezett állapothoz és agykárosodáshoz vezethet. A Az újszülöttkori sárgaság, amit a vér magas ‘ bilirubinszintje okoz, napjainkban már könnyen gyó-
▲ lásd az 1212. oldalon lévő táblázatot
1312
Gyermekegészségügyi kérdések
gyítható és a magikterusz előfordulási gyakorisága jelentősen csökkent. Az élet első éveiben átélt súlyos betegségek, így az agyhártyagyulladás, a szepszisek (vérmérgezések), a balesetek és a súlyos kiszáradás szintén okozhatnak agysérülést és agyi eredetű bénulást.
A agyi eredetű bénulás tünetei széles skálán változnak az alig észlelhető ügyetlenségtől a súlyos izomgörcsig, amely eltorzítja a karokat és a lábakat, így a gyermeket tolókocsiba kényszeríti. A agyi eredetű bénulásnak négy fő típusa van:
- Spasztikus – amelyben az izmok merevek és gyengék – az agyi eredetű bénulások kb. 70%-ában fordul elő,
- Koreoatetoid – amelyben az izmok spontán, lassan mozognak és hiányzik a megfelelő szabályozás – az agyi eredetű bénulások kb. 20%-át kitevő forma,
- Ataxiás – amelyben a szabályozás rossz és a mozgások bizonytalanok – az agyi eredetű bénulásos gyermekek kb. 10%-ában fordul elő,
- Kevert – amelyben a fenti típusok közül kettő, leggyakrabban a spasztikus és a koreoatetoid forma kombinálódik – sok gyermekben előfordul.
Spasztikus agyi eredetű bénulás során a merevség érintheti mindkét kezet és lábat (kvadriplégia), vagy elsősorban a lábakat (diplégia), illetve csak az egyik oldali kart és a lábat (hemiplegia). Az érintett karok és lábak fejletlenek, merevek és gyengék.
Koreoatetoid agyi eredetű bénulás során a karok, a lábak és a test mozgásai lassúak, vergődőek és szabályozatlanok, lehetnek azonban hirtelen lökésszerűek is. Erős érzelem a mozgásokat rontja, alvás során a mozgások megszűnnek.
Ataxiás agyi eredetű bénulás során az izommozgások szabályozása nem megfelelő, izomgyengeség és remegés fordul elő. Ebben a betegségben szenvedő gyermekek ügyetlenek a gyors vagy finom mozgások terén és széles léptekkel, bizonytalanul járnak.
A agyi eredetű bénulás mindegyik formájában a beszédet nehéz megérteni, mert a gyermek nehezen szabályozza a beszédben résztvevő izmokat. A legtöbb agyi eredetű bénulás egyéb fogyatékosságokkal is jár, így átlag alatti intelligenciával: egyesek súlyosan értelmi fogyatékosak. Ugyanakkor az agyi eredetű bénulásos gyermekek kb. 40%-ának intelligenciája átlagos vagy közel átlagos. A gyermekek kb. 25%-ánál – leg-
▲ lásd a 349. oldalon lévő ábrát
■ lásd az 1243. oldalt
gyakrabban a spasztikus típusban – görcsrohamok jelentkeznek (epilepszia).
Az agyi eredetű bénulást a korai csecsemőkor során általában nem lehet diagnosztizálni. Olyan izom-tünetek észlelésekor, mint fejlődésbeli elmaradás, gyengeség, izommerevség vagy a mozgások összerendezettsé- gének hiánya, az orvos megfigyeli a gyermeket, hogy tisztázza, vajon a tünetek hátterében agyi eredetű bénulás vagy egyéb, esetleg gyógyítható, illetve fokozatosan súlyosbodó betegség áll-e. Az agyi eredetű bénulás különböző típusai között a gyermek 18 hónapos kora előtt gyakran nem lehet különbséget tenni.
Laboratóriumi vizsgálatokkal nem lehet bizonyítani az agyi eredetű bénulást. Más betegségek kizárására azonban az orvos vérvizsgálatokat, elektromos izomvizsgálatot, izombiopsziát és az agyról komputertomográfiás (CT) vagy mágneses rezonancia vizsgálatot végez.
Az agyi eredetű bénulást nem lehet gyógyítani, a probléma élethosszig tart. Sokat lehet azonban tenni azért, hogy a gyermek a lehetőségekhez képest függetlenné váljon. Fizikoterápia, foglakozásterápia, támasztó eszköz és ortopédiai műtét javíthat az izomszabályozáson és a járáson. A beszédterápia a beszédet tisztábbá teheti és segít az étkezési problémákban is. Az epilepsziás görcsöket görcsellenes gyógyszerekkel lehet megelőzni. A
Sok agyi eredetű bénult gyermek növekedése normális, és ha nincs súlyos szellemi vagy testi fogyatékossága, rendes iskolába járhat. Más gyermekek fizikoterápiát igényelnek, különleges nevelésre van szükségük, mindennapi tevékenységeik szigorúan korlátozottak, valamint élethosszig tartó gondozást és támogatást igényelnek. Még a legsúlyosabban érintett gyermekek számára is előnyös a nevelés és az állandó fejlesztés.
Információ és tanácsadás állhat a szülők rendelkezésére, hogy megértsék a gyermek állapotát és lehetőségeit, valamint segítséget kapjanak a felmerülő problémák megoldásában.■ A gyermek maximális lehetőségeinek eléréséhez a szerető szülői gondoskodást kombinálni lehet a csoportos és egyéni terápiás intézetek, mint például egészségügyi és szakmai rehabilitációs szervezetek támogatásával.
A prognózis általában az agyi eredetű bénulás típusától és súlyosságától függ. Az agyi eredetű bénulásos gyermekek több mint 90%-a megéri a felnőttkort. Csak a legsúlyosabban érintett, önellátásra képtelen gyermekek életkilátása lényegesen rövidebb.
1313
Gyermekkorban számos betegség érintheti a füleket, az orrot és a garatot. A hallást röviddel a születés után, majd a későbbiekben is rendszeresen megvizsgálják. A Ezer élveszületett közül egy újszülött már születésekor süket, ezt okozhatja rubeola vírus, oxigénhiány, szülés alatti sérülés, terhesség alatt bizonyos gyógyszerek szedése, a magzat hemolítikus betegségei, fertőzések vagy öröklődő betegségek. A korai észlelés és a lehetőség szerinti kezelés igen fontos, mert a beszédet fiatal korban lehet a legjobban megtanulni. A fül gyulladásos megbetegedései■ gyakoriak fiatal gyermekekben, különösen három hónapos és három éves kor között. A gyermekeknél kialakulhatnak az orrot és garatot érintő fertőzések is.* * Fiatal gyermekek idegentestet dughatnak a fülükbe® vagy az orrukba, ami fájdalmat, fertőzést vagy váladékozást okozhat. Előfordulhatnak jóindulatú daganatok serdülő fiúk orrában (juvenilis angiofibroma) vagy fiatal gyermekek gégéjében mindkét nemben egyaránt (juvenilis papilloma).
Kisgyermekek gyakran dugnak idegentestet az orrukba. Néhány tárgyat könnyű meglátni és eltávolítani, másokat azonban olyan magasra tolhatnak fel, hogy azok szabad szemmel nem látszanak. Magasan az orrba dugott tárgyak az egyik orrlyukból eredő rossz szagú, vérzéses folyást okozhatnak. Egy idő múlva az orrba helyezett tárgyat az orrváladékok ásványi sói befedik, ami csomót alkot az orrban (orrkő). Az orrköveket nehéz eltávolítani, mert alakjuk általában követi az orr belsejének alakját. Az eltávolításhoz ilyenkor altatás szükséges.
A csaknem kizárólag serdülő fiúkban előforduló, az orr hátsó részében növekvő juvenilis angiofibromák jóindulatú daganatok.
Habár ez a daganat nem rosszindulatú, roncsolhatja az orr nyálkahártyájában a szöveteket, és gyakran okoz orrvérzést (episztaxis), elzárhatja a levegő útját is. Ahogy a daganat nő, átterjedhet a szomszédos üregekbe, a szem- és a koponyaüregbe.
A gyermek visszatérő orrvérzései és akadályozott légzése juvenilis angiofibroma lehetőségét veti fel. A daganatot komputertomográfiás (CT) és mágneses rezonancia vizsgálattal (MRI) lehet mutatni. A daganatot ellátó ereket, valamint a daganat esetleges beterjedését a szem- és a koponyaüregbe érfestéssel lehet láthatóvá tenni, amikor röntgenfelvételen látható kontrasztanyagot juttatnak az erekbe, hogy az kirajzolja a daganatot.
Habár az angiofibroma a gyermek növekedésével néha összezsugorodik, kezelés jóformán mindig szükséges. A legjobb kezelés a daganatot ellátó artériák elzárása (angiográfiás embolizáció), majd a daganat sebészi eltávolítása. Abban az esetben azonban, amikor a daganat beterjed a koponyaüregbe és nem távolítható el, sugárterápiát alkalmaznak.
A juvenilis papillomák a gége jóindulatú daganatai.
A papillomákat vírusok okozzák, és általában egy év körüli gyermekekben fordulnak elő. A papilloma rekedtséget okozhat, és néha annyira súlyos, hogy meggátolja a beszédet és elzárja a légutakat.
A diagnózist gégetükrözéssel állítják fel, és a papil- lomából vett szövetminta vizsgálatával (biopszia) erősítik meg.
A papillomák néhány helyen olyan nagyok lehetnek, hogy a szabad légzés biztosításához műtét elvégzése szükséges, amelynek során a légcsövet (trachea) megnyitják. A kezelés a papilloma műtéti eltávolításával vagy lézerterápiával történik. Gyakori a kiújulás, serdülőkorban azonban a papillomák általában maguktól elmúlnak.
A lásd a 999. oldalt
■ lásd az 1006. oldalt
- lásd az 1265. oldalt
• lásd az 1002. oldalt
1314
Az újszülött szemét rendellenességeket keresve, például a veleszületett zöld- vagy szürkehályogot megvizsgálják.A Kancsalság már születéskor jelen lehet, de kialakulhat később is. Kötőhártya-gyulladás (a szemhéj belső felszínét és a szemfehéijét borító hártya gyulladása) gyermekekben gyakori.■ Gyermekkorban más jellegű szemfertőzések is előfordulhatnak.*
A kancsalság (strabizmus) a szemgolyó elmozdulása vagy rossz beállítódása, amelynek következtében a két szem tekintésének iránya nem párhuzamos és a két szem ugyanabban az időben nem ugyanarra a tárgyra néz.
Az egészséges ember két szeme együtt mozog, így mindkét szemről egy, egyesült kép keletkezik az agyban. Mivel a két szemnek kis mértékben különbözik a látótere, ez a kép háromdimenziós. Ha a szemek nem helyesen állnak be, az agy a két szemből túlságosan különböző képeket kap ahhoz, hogy egyesíthesse, ami kettős látást okoz (diplopia). A kettős látás elkerülésére az agy elnyomhatja a kancsal szem képét. Ha az agynak állandóan el kell nyomnia az egyik szemből érkező képet, a látás ebben a szemben fokozatosan elvész. Az egyetlen szem által előállított kép nem háromdimenziós, ezért a térbeli látás is megszűnik.
A kancsalságot általában egy vagy több szemmozgató izom nem egyenlő mértékű összehúzódása (nem bénulásos kancsalság) vagy valamelyik izom vagy izmok bénulása okozza (bénulásos kancsalság).
Egy vagy több szemizom nem egyenlő mértékű ösz- szehúzódását általában az agy rendellenessége okozza. Függetlenül attól az iránytól, amerre az ember néz, a kancsalság mértéke általában állandó marad, vagyis az egyik szem helyzete a másikhoz viszonyítva nem vál
▲ lásd az 1236. oldalt
■ lásd az 1037. és az 1216. oldalt
* lásd az 1264. oldalt
tozik. A rendellenes szemdeviációnak nevezett enyhe fokú kancsalságban a rossz beállítódás enyhe és az agy képes az izomegyensúly finom beállítására. Ennek eredményeként a szemek helyesen állnak be és a két szemből érkező kép egyesülhet. A rendellenes szemdeviáció általában nem okoz tüneteket, ezért ezt csak különleges szemészeti vizsgálatokkal lehet kimutatni.
A szemizmok bénulását az izmokat ellátó ideg károsodása okozhatja. Ilyenkor az érintett szem mozgásának képessége csökken, a kancsalság mértéke pedig a szem mozgásával változik. Ha a bénulás már születéskorjelen van, nem fordul elő kettős látás, mert az érintett szem látását az agy gátolja.
A kancsalság másik formája távollátó gyermekekben fordul elő. Közeli tárgyakra nézéskor normálisan a szemek befelé fordulással (konvergálás) és a lencsék fókuszálásával alkalmazkodnak. A távollátó szemeknek távoli tárgyakra nézéskor is így kell alkalmazkodniuk, ami a szemek befelé fordulását okozza (akkomo- dációs befelé irányuló kancsalság).
A kancsalságot először általában a szülő vagy az orvos észleli, mert a gyermek tekintésének iránya láthatóan kóros. A szemvizsgálat megerősíti a diagnózist és meghatározza a kancsalság típusát.
A kancsalságot soha nem szabad semmibe venni azzal a feltételezéssel, hogy a gyermek úgyis kinövi. Kezelés nélkül kilenc éves kor alatt a kancsalság az elhajló szem végleges látásvesztéséhez vezethet (ambly- opia). Az amblyopia gyorsabban alakul ki fiatalabb gyermekekben és a kezelés hosszabb időt igényel idősebb gyermekekben. így ha a korai kezelés elkezdődött, elmondható, hogy minél kevésbé súlyos a kezdeti látászavar, annál gyorsabb a kezelésre adott válasz. A kancsalság néha súlyos idegbetegségek korai jelzője is lehet.
Az egészséges szem tapasszal történő letakarása javíthatja az elhajló szem rossz látását az agy erőltetésével, hogy kettős látás kialakulása nélkül alkosson ebből a szemből képet. A látás javítása jobb esélyt nyújt rendes, háromdimenziós látás kialakulására. Amint a látás egyenlő lesz mindkét szemben, műtéti beavatkozás végezhető, hogy beállítsák a szemizmok megfelelő hosz- szát, amely ezután egyenlően húzódik össze mindkét szemben.
A szem betegségei
1315
Kancsalság: szemtengelyferdülés
A kancsalságnak több típusa van. A szem fordulhat befelé (konvergáló kancsalság) vagy kifelé (divergáló vagy széttartó kancsalság) vagy for
dulhat felfelé (vertikális kancsalság) vagy lefelé (lefelé irányuló kancsalság). Rajzainkon a jobb szem az érintett.
Divergáló (széttartó)
kancsalság
Fölfelé irányuló
kancsalság
Lefelé irányuló
kancsalság
Konvergáló (összetartó) kancsalság
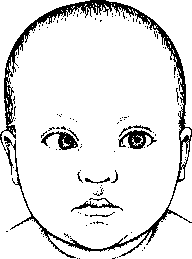
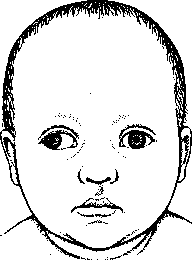
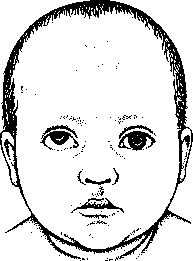

Az akkomodációs befelé irányuló kancsalság távollátó gyermekekben szemüveggel korán kezelhető, így válik távolra nézéskor az alkalmazkodás szükségtelenné. Néhány esetben hasznos lehet bifokális szemüveg használata. A kezelés további lehetőségei a szem közeli tárgyakra történő fókuszálását segítő gyógyszerek, pl. az echothiophate csepp.
A bénulásos kancsalságot vagy műtéttel lehet korrigálni, vagy prizma lencsét tartalmazó szemüveget lehet rendelni, amely úgy hajlítja el a fényt, hogy mindkét szem közel ugyanazt a képet kapja.
Legalább 10 éves korig rendszeres utánkövetéses vizsgálatok szükségesek.

Számos pszichiátriai betegség fordulhat elő gyermekkorban. Közéjük tartozik az autizmus, a gyermekkori dezintegratív betegségek, a gyermekkori skizofrénia, a depresszió, a mánia, mániás-depressziós betegségek, az öngyilkos magatartás, a magatartászavarok, a szeparációs szorongás és a szomatoform (testi tünetekben megnyilvánuló) zavarok. Ezen kívül a nemi identitás betegségeké először gyermekkorban válnak nyilvánvalóvá, és a kábítószer-fogyasztási beteg
ségek egyre elterjedtebbek mind gyermekekben, mind serdülőkbenB. Gyermekekben fontos pszichiátriai be-
▲ lásd a 418. oldalt
■ lásd a 440. oldalt
1316
Gyermekegészségügyi kérdések
tegségek még a figyelemzavarok,A a kényszerbetegség® és a Tourette-szindróma.* * A pszichiátriai betegségek gyermekekben és serdülőkben idültekké válhatnak, ezért sok család számára hasznos a család- és csoportterápia.
Az autizmus olyan fejlődési zavar, amelyben a fiatal gyermekeknél nem alakulnak ki a rendes szociális kapcsolatok, megszállottan és szertartásosan viselkednek és az intelligenciájuk általában átlag alatti.
Az autizmus jelei általában az első életév során, de mindig 3 éves kor előtt jelentkeznek. A betegség 2-4- szer gyakrabban fordul elő fiúkban, mint lányokban. Az autizmus különbözik az értelmi fogyatékosságtól vagy az agysérüléstől, habár néhány autista gyermek ezen betegségekben is szenvedhet.
Az autizmus oka ismeretlen. Nem megfelelő szülői magatartás azonban nem okoz autizmust. Egypetéjű ikreken végzett vizsgálatok azt mutatták, hogy a betegség részben genetikai eredetű lehet, mert ha az egyik ikerben már megjelent, gyakran a másikban is kialakul. A legtöbb esetben nincs nyilvánvaló ok, néhány eset mégis összefüggésben lehet vírusfertőzéssel (például veleszületett rubeola vagy citomegalovírus betegség), fenilketonuriával (öröklődő enzim betegség) vagy fragilis X-szindrómával (kromoszóma betegség).
Az autista gyermek szereti a magányt, nem alakít ki közeli személyes kapcsolatokat, nem akarja, hogy ölelgessék, kerüli a szemkontaktust, ellenáll a változásoknak, különösen kötődik megszokott tárgyakhoz és bizonyos cselekedeteket és szertartásokat állandóan ismétel. A gyermek a többiekhez képest később kezd el beszélni, sajátos nyelvet használhat vagy kép
▲ lásd az 1251. oldalt
■ lásd a 400. oldalt
- lásd a 312. oldalt
• lásd a 312. oldalt
- lásd a 400. oldalt
V lásd az 1251. oldalt
télén, illetve nem hajlandó beszélni. Ha beszélnek hozzá, a gyermek gyakran nehezen érti meg a mondottakat. A neki mondott szavakat ismételheti (echolália) és helytelenül használja a névmásokat, különösen jellemző, hogy „én’ helyett „íe”-t mond, amikor magáról beszél.
Az autizmus tünetei fiatal gyermekekben az orvost a szoros megfigyelés alapján vezetik a diagnózishoz. Nem áll rendelkezésre specifikus vizsgálat az autizmus igazolására, az orvos mégis végezhet bizonyos vizsgálatokat agyi rendellenességek után kutatva.
A legtöbb autista gyermeknek kiegyensúlyozatlan a szellemi teljesítménye, így az intelligenciájuk vizsgálata nehéz. A vizsgálatokat időnként meg lehet ismételni. Az autista gyermekek általában a standard IQ tesztek során jobbak a teljesítmény feladatokban (mozgási és térbeli teljesítmény vizsgálatok), mint a szóbeli feladatokban. A vizsgálatok szerint az érintett gyermekek kb. 70%-a valamilyen fokban értelmi fogyatékos (70- nél alacsonyabb IQ).
Az autista gyermekek kb. 20-40%-ánál, különösen akiknek az IQ-ja 50 alatt van, a serdülőkor elérése előtt görcsrohamok indulnak. Néhány autista gyermeknek kitágultak az agykamrái (üreges részek), amit komputertomográfiás vizsgálattal (CT) ki lehet mutatni. Autista felnőttekben a mágneses rezonancia vizsgálat (MRI) az agy további rendellenességeit mutathatja.
Az autizmus egyik változata, amelyet néha gyermekkori kezdetű átható fejlődési zavarnak vagy atípusos autizmusnak neveznek, később, de 12 éves kor előtt, kezdődhet. A csecsemőkorban induló autiz- mushoz hasonlóan az atípusos autizmusban szenvedő gyermekek sem alakítanak ki rendes szociális kapcsolatokat, és gyakran bizarrul modorosak, szokatlan a beszédstílusuk. Ilyen gyermekeknek lehet Tourette-szin- drómájuk,® kényszerbetegségük* vagy hiperaktivitá- suky is. Az orvosnak nehéz az egyik betegség tüneteit a másiktól elkülöníteni.
Az autizmus tünetei általában egész életen át fennállnak. Több szakértő véleménye szerint a prognózis leginkább attól függ, hogy a gyermek hétéves korára milyen mértékben tanul meg beszélni. Az átlag alatti intelligenciájú gyermekeknek – például, akiknek standard IQ vizsgálatokkal IQ-juk 50 alatti – a felnőttekhez hasonlóan általában állandó intézeti ellátásra van szükségük.
A közel átlagos vagy magasabb IQ-val rendelkező autista gyermekekre gyakran jó hatással van a pszicho-
Pszichiátriai betegségek
1317
terápia és a speciális, gyógypedagógiai fejlesztés. A beszéd-, a fiziko- és a foglalkozásterápiát korán kezdik. Néha jelbeszédet használnak a néma gyermekkel történő kommunikációhoz, habár ennek előnye ismeretlen. Viselkedésterápiával lehet hozzásegíteni a súlyosan autista gyermekeket, hogy megtanuljanak boldogulni otthon és az iskolában. Ez a kezelés akkor is eredményes lehet, amikor az autista gyermek próbára teszi még a legszeretőbb szülők és legodaadóbb tanárok türelmét is.
Néha gyógyszeres kezelés is hasznos lehet, habár az alapbetegséget nem lehet befolyásolni vele. Haloperi- dolt különösen a súlyosan agresszív és önveszélyes magatartás megfékezésére adnak. Fenfluramin, buspi- ron, rizperidon és a szelektív szerontonin visszavétel gátlók (fluoxetin, paroxetin és szertralin) mindegyikét használják az autista gyermekek változatos tüneteinek és viselkedészavarának kezelésére.
megbetegedés
Gyermekkori dezintegratív zavarról beszélünk, amikor egy normálisnak tűnő gyermek három éves kor után fiatalabb kornak megfelelően kezd viselkedni (visszafejlődik).
A legtöbb gyermekben a testi és a pszichológiai fejlődés hullámokban zajlik. A rendesen fejlődő gyermek is néha látszólag lépéseket tesz visszafelé, a szobatiszta gyermek például időnként véletlenül bevizel. A gyermekkori dezintegratív megbetegedés azonban súlyos betegség: a gyermek a rendes fejlődésben hároméves kor után megáll (gátolt fejlődés jeleit mutatja) vagy éppen visszafejlődik. Általában semmilyen okot nem lehet kimutatni, habár a háttérben néha elfajulásos agyi betegség bújik meg.
A gyermekkori dezintegratív zavarban szenvedő tipikus gyermek rendesen fejlődik 3-4 éves korig, megtanul beszélni, szobatiszta lesz és megfelelő szociális jártasságokról tesz tanúbizonyságot. Bizonytalan betegséggel és kedélyváltozással járó időszak után, amely során a gyermek ingerlékeny és beteges, szemmel láthatólag visszafejlődik. Elveszítheti előzőleg megszerzett beszédtudását, mozgási és szociális képességeit, és nem tudja tovább szabályozni a vizelet- és székletürítést. A gyermek fokozatosan hanyatlik és súlyosan értelmi fogyatékos lesz. Az orvos a diagnózist a tünetek alapján állítja fel és az esetlegesen fennálló alapbetegség után kutat.
Gyermekkori skizofrénia tünetei
Gondolat elakadás: a gondolatmenet hirtelen elakadása
Szóismétlés: különböző kérdésekre ugyanannak a válasznak az ismétlése
Kóros vonatkoztatás: meggyőződés, hogy mások szavai és a tettei a betegre irányulnak Hallucinációk: nem létező dolgok (látvány, hang, íz) érzékelése
Érzékcsalódás: hamis hiedelmekhez való ragaszkodás, ellenkezőjének nyilvánvalósága ellenére
Érzelmi elsivárosodás: egykedvű hangulat; sem a hang sem az arckifejezés nem változik érzelmi ingerekre reagálva
Gondolatirányítás: meggyőződés, hogy más emberek vagy erők irányítják a gondolatait
A prognózis rossz, a súlyosan értelmi fogyatékos gyermekeknek élethosszán tartó gondozásra van szükségük. Élettartamuk átlagos lehet, ha nincs alapbetegségük. A gyermekkori dezintegratív megbetegedést nem lehet kezelni és gyógyítani.
A gyermekkori skizofrénia kóros magatartással és gondolkodással járó betegség, hétéves kor és a serdülőkor kezdete között indul.
A gyermekkori skizofrénia oka ismeretlen. Feltételezések vannak arról, hogy milyen kémiai rendellenességek érintettek az agyban és milyen szerepet játszhat az öröklődés. Annak oka szintén ismeretlen, hogy vajon miért lesz néhány gyermeknek fiatalon skizofréniája, míg a legtöbb a késői serdülőkorig nem mutat tüneteket. Ami biztosan tudható, hogy a nem megfelelő szülői magatartás nem okoz skizofréniát.
A gyermekkori skizofrénia általában hétéves kor után jelentkezik. A gyermek zárkózott lesz, elveszíti az érdeklődését a megszokott tevékenységek iránt, továbbá a gondolkodása és észlelése eltorzul. A gyermekko-
1318
Gyermekegészségügyi kérdések
A depresszió tünetei
- Szomorú arckifejezés
- Apátia
- Visszavonulás a barátoktól és a társadalmi eseményektől
- Csökkent örömképesség
- Elutasítottság és szeretethiány érzése
- Alvászavarok
- Fejfájás
- Hasi fájdalom
- Bohóckodó és bolondos viselkedési mód
- Tartós önvádlás
- Rossz étvágy
- Fogyás
- Csüggedtség
- Öngyilkossági gondolatok
ri skizofrénia hasonló a késői serdülőkorban vagy a korai felnőttkorban kezdődő skizofréniához.^. Akárcsak a felnőttek esetében, a skizofréniás gyermekek is gyakran hallucinálnak, érzékcsalódásuk lehet. Paranoid módon félnek attól, hogy mások ártani fognak nekik vagy befolyásolják a gondolataikat. A skizofréniás gyermekek érzelmileg elsivárosodnak – érzelmi inger hatására sem hangjuk, sem arckifejezésük nem változik. Rendes körülmények között nevetést vagy sírást kiváltó események semmilyen reakciót nem váltanak ki.
Az orvos a diagnózist a tünetekre alapozza. Jelenleg nem áll rendelkezésre diagnosztikai vizsgálat, az orvosnak azonban keresnie kell gyógy szer-túl fogyasztás bizonyítékait, mérgező anyagokkal történt találkozás és agyi károsodás lehetőségeit.
A skizofrénia nem gyógyítható, habár egyes tünetei gyógyszerekkel és pszichoterápiával kézben tarthatók.
Antipszichotikus gyógyszerek javíthatnak az agy kémiai rendellenességeinek egy részén. Általában tioti- xent és haloperidolt adnak, habár újabb gyógyszerek, például rizperidon, nagyobb javulást eredményeznek. Gyermekekben azonban az antipszichotikus gyógyszerek mellékhatásai – remegés, meglassult mozgás és izomgörcsök – gyakoribbak és kifejezettebbek, a gyógyszert ezért nagy körültekintéssel használják.
A skizofréniás gyermekek a tünetek romlásakor átmenetileg kórházi ellátást igényelhetnek, ilyenkor a gyógyszeradagokat meg kell változtatni és figyelni kell, hogy a beteg magának, illetve másoknak ne ártson. Néhány gyermeknek intézetben kell maradnia.
A depresszió nagyfokú szomorúság érzése, frissen átélt veszteséget vagy más lehangoló eseményt követhet, a szomorúság az eseményhez képest azonban eltúlzott és az elfogadhatónál hosszabb ideig tart.
A súlyos depresszió viszonylag ritka kisebb gyermekek között, serdülőkben azonban gyakori. Ennek ellenére bizonyos mértékű depresszió problémát jelenthet iskoláskorúakban.
A gyermekekben és serdülőkben a depressziót a következő események vagy problémák válthatják ki:
- szülő halála,
- elszakadás a baráttól,
- beilleszkedési nehézségek az iskolában,
- barátkozási nehézség,
- gyógyszer- vagy alkoholfogyasztás.
Néhány gyermek depressziós lehet mélyreható szomorú élmény nélkül is. Gyakran ezen gyermekek családtagjai ismert depressziósok, kutatások szerint a depresszió családi halmozódást mutat.
Gyermekekben a depresszió tünetei a túlzott szomorúság és értéktelenség érzésének felelnek meg. Akárcsak a felnőtteknek, a depressziós gyermeknek is lehetnek öngyilkossági gondolatai. Az orvos a depressziót általában a tünetek alapján diagnosztizálja. A depresz- sziót azonban néha látszólag ellentmondó tünetek, így túlzott aktivitás és agresszív, antiszociális magatartás álcázza.
Az orvos megpróbálja kideríteni, hogy vajon családi vagy szociális stressz okozta-e a depressziót, és kizárja az esetlegesen háttérben álló szervi betegségeket.
A lásd a 435. oldalt
Pszichiátriai betegségek
1319
Általában antidepresszáns gyógyszer adására kerül sor, amely az agy kémiai egyensúlyának javításán keresztül hat.A Ugyanakkor csak kevés tanulmányban dokumentálták az antidepresszáns gyógyszerek hatékonyságát gyermekekben. A leggyakrabban felírt gyógyszerek a szelektív szerotonin visszavétel (re- uptake) gátlók, így a fluoxetin, a szertralin és a parox- etin. Az antidepresszánsok másik csoportját alkotják a triciklikus antidepresszánsok, mint például az imi- pramin, amelyeknek jelentősek a mellékhatásai, ezért gyermekekben csak különös körültekintéssel alkalmazhatók. Az antidepresszáns gyógyszerek optimális adagjának beállításakor az orvos figyeli a gyermek mentális állapotában beálló javulást és ellenőrzi a gyógyszer mellékhatásait.
Gyermekek és serdülők depressziójának kezelése a gyógyszer adásánál többet igényel. Egyéni pszicho-, csoport- és családterápia egyaránt kedvező hatású lehet. A családtagokat és az iskolai személyzetet megkérik, hogy csökkentsék a gyermeket érő stresszt és tegyenek erőfeszítéseket a gyermek önbecsülésének növelésére. Válságos helyzetben – öngyilkossági kísérlet megakadályozására – rövid kórházi elhelyezésre lehet szükség.
betegség
A mánia hangulatbetegség, amely során a gyermek túlzottan lelkes, izgatott és aktív, nagyon gyorsan gondolkozik és beszél. A mánia kevésbé kifejezett formáját hipomániának nevezik. Mániás-depressziós betegségben mániás vagy hipomániás szakaszok depressziós időszakokkal váltják egymást.
A mánia és a hipománia gyermekekben ritka. A mániás-depressziós betegség serdülőkor előtt igen ritka és gyakorlatilag ismeretlen a korai gyermekkorban. Néhány gyermeknek feltűnő hangulatkilengései vannak, ezek azonban általában nem utalnak mániás-depressziós betegségre.
Gyermekekben és serdülőkben a mániás-depressziós betegség tünetei és diagnózisa a felnőttek betegségéhez hasonló.B A kezelés azonban bonyolult és általában hangulatstabilizáló gyógyszerek (lítium, karba- mazepin és valproátsav) kombinációjából áll. A mániás-depressziós betegségben szenvedő gyermekeket és serdülőket gyermek-pszichiáternek kell kezelnie.
Az öngyilkos magatartás megjelölés felöleli az öngyilkossági gesztust (nem halálos szándékú öngyilkossági cselekmények), az öngyilkossági kísérletet
Esetleges öngyilkosságot jelző magatartásváltozások
Szomorú hangulat
Alacsony önbecsülés
Alvás- és étvágyzavar
Koncentrálási képtelenség
Iskolakerülés
Szervi tünetek (például fejfájás)
Állandó foglalkozás öngyilkossággal és halállal
(halálos szándékkal elkövetett, de sikertelen tett) és a befejezett öngyilkosságot (az élet önkezü kioltása).
Az öngyilkos magatartás idősebb gyermekek, különösen serdülők között gyakori. Gyermekekben az öngyilkosságok aránya, különösen fiúk és főleg 15-19 éves serdülők között, 1970 és 1990 között 50%-kal nőtt. A balesetek után az öngyilkosság a második vezető halálok serdülőkorban. Minden 100.000 serdülőből közel 14 kísérletezik öngyilkossággal, a fiúk négyszer gyakrabban, mint a lányok. Ezen kívül sok balesetnek, például gépkocsi és lőfegyver balesetnek tulajdonított haláleset valójában öngyilkosság.
Az öngyilkossági kísérlet pszichiátriai betegség, általában a depresszió egyértelmű jele. Az öngyilkos magatartást gyakran valamilyen veszteség váltja ki. A veszteségekre példa a barát vagy barátnő elvesztése, a hétköznapi környezet (iskola, szomszéd, barátok) elhagyása költözés miatt és az önbecsülés elvesztése családi veszekedést követően. Nem tervezett terhesség miatti aggodalom szintén közreműködhet az öngyilkos magatartásban. A háttérben álló további ok lehet az irányítás, a rendszer és a kötődés kifejezett hiánya a gyermek és a szülők, illetve más, a gyermek számára meghatározó személy kapcsolatában. Néhány család erős nyomást gyakorol a gyermekre a jó tanulmányi eredményért; a gyermek úgy véli, hogy nem felel meg a várakozásoknak és ez öngyilkossági kísérlethez vezethet.
▲ lásd a 406. oldalt
■ lásd a 409. oldalt
1320
Gyermekegészségügyi kérdések
Különösen nagy stressz hatásai a gyermekekre
A gyermekek és a serdülők ugyanúgy élik át a stresszt, mint a felnőttek. A különösen nagy stresszt megélő gyermek depresszió, szorongás vagy öngyilkos magatartás tüneteit mutathatja. Beilleszkedési nehézségek vagy poszt- traumás stressz betegség szintén előfordulhat extrém stressznek kitett gyermekekben.
A gyermekek életében a változások okozta feszültség, például költözés, a szülők válása, családtag vagy kisállat halála beilleszkedési betegséget válthat ki. A beilleszkedési betegség a környezeti stresszre adott, akut válasz. A gyermekben szorongás tünetei (például idegesség, aggódás és félelmek), depresszió tünetei (például, könnybe lábadt szemek és reménytelenség érzése) vagy magatartási prob
lémák jelentkezhetnek. A tünetek és a problémák csillapodnak, ahogy a stressz oldódik.
Poszttraumás stressz betegség fordulhat elő természeti katasztrófa, (így hurrikán, tornádó vagy földrengés) baleset vagy értelmetlen erőszakos tett után. A gyermeknek általában nem sikerül elkerülni az eseményre való emlékezést, és szenved a tartós szorongásos állapottól, szélsőséges és bizarr tüneteket és viselkedést mutat. Ilyenkor általában krízis terár pia szükséges. Sokszor még az empátia azonnali kinyilvánítása és megnyugtatás ellenére is egyéni csoport- vagy családterápiára lehet szükség, hogy enyhítsék a gyermek szorongását és szomorúságát.
Megalázó fegyelmezési esetek is kiválthatják az öngyilkossági kísérletet. Gyakori indíték az a vágy, hogy másokra mély hatást gyakoroljon vagy megbüntessen, azzal az elképzeléssel, hogy „ha én meghalok, ők szomorúak lesznek”.
Néha öngyilkossághoz vezet, hogy a gyermek mások tetteit utánozza. Például egy híres ember sajtóban sokat emlegetett öngyilkosságát gyakran követik más öngyilkosságok. Ehhez hasonlóan néha öngyilkosságok sorozata fordul elő fiatal emberek között középiskolában vagy kollégiumban.
A szülők, az orvosok, a tanárok és a barátok lehetnek olyan helyzetben, hogy észrevegyék az öngyilkosságra készülő gyermeket vagy tizenévest. Feltűnőek lehetnek az újabb keletű magatartásváltozások. Bármilyen öngyilkos gesztust komolyan kell venni. Olyan megjegyzések, mint például „bár meg se születtem volna” vagy „legszívesebben elmennék aludni és soha nem kelnék fel” esetleges öngyilkossági szándékot jelezhetnek. A gyermek öngyilkosságának veszélye megnő, ha a családtagok, közeli barátok vagy kortársak között valaki öngyilkosságot követett el, a közelmúltban valamelyik családtag meghalt, illetve ha a gyermek ká
▲ lásd a 414. oldalon lévő táblázatot
bítószer-fogyasztási problémától szenved vagy magatartászavara van.
A gyermek közvetlen megkérdezése az öngyilkossági gondolatokról vagy tervekről inkább csökkenti, mint növeli az elkövetés kockázatát. Öngyilkossági gondolatokkal küszködő fiatal embereket támogató, közösségi beavatkozási program szintén hasznos segítség lehet. Sok országban rendelkezésre állnak folyamatosan, 24 órán át segítséget nyújtó krízis telefonvonalak.A
Minden öngyilkossági kísérlet sürgős beavatkozást igényel. Amint a közvetlen életveszély elhárul, az orvos mérlegeli, vajon szükséges-e az illetőt a továbbiakban kórházban elhelyezni. A döntés az otthonmaradással járó veszély mértékétől és a család támasznyújtó lehetőségeitől függ. Az öngyilkossági kísérlet súlyossága különböző tényezők figyelembevételével mérhető fel, például, azzal hogy a kísérlet gondosan megtervezett volt-e vagy inkább spontán következett-e be, milyen elkövetési módot használt a gyermek (a fegyver súlyosabb szándékot jelez, mint a gyógyszer-túladagolás) és valóban okozott-e valamilyen sérülést magának.
Jobb kimenetel valószínű, ha a család szeretettel és törődéssel veszi körül a gyermeket. Negatív vagy elutasító válasz a szülők részéről tovább ronthatja a helyzetet. Bizonyos esetekben a kórházi elhelyezés nyújtja a legjobb védelmet, amely különösen akkor ajánlott, ha a gyermek súlyosan depressziós vagy más pszichiátriai betegségben, például skizofréniában szenved. A
Pszichiátriai betegségek
1321
pszichiáter (elmegyógyász) és a családorvos általában együtt vesz részt a gyermek ellátásában. A gyógyításban szerepe van a gyermek hangulata javításának és a lelki nyugalom helyreállításának a családban.
A magatartászavart ismétlődő rendbontó magatartás jellemzi.
A magatartászavaroknak több típusát különítik el. A magányos-agresszív magatartászavarral küszködő gyermekek és serdülők önzőek, másokkal nincs jó kapcsolatuk és nincs megfelelő bűnösség érzésük. A csoport magatartászavarosak hűségesek a kortársakhoz (így pl. banda), de gyakran a kívülállók rovására. Néhány gyermek és serdülő a magányos-agresszív magatartászavar és a csoport magatartászavarjeleit egyaránt mutatja. Az ellenszegülő dac rendellenesség negatív, dühös, dacos magatartás anélkül, hogy mások jogait aktuálisan sértené. A gyermekek ismerik a jó és rossz közötti különbséget és bűnösnek érzik magukat, ha valami kifejezetten rosszat tesznek. Habár ez kezdetben nem magatartászavar, az ellenszegülő dac rendellenesség enyhe formája gyakran előfordul.
A pszichoterápia javíthatja a gyermek vagy tizenéves önbecsülését és kontrollját, ezáltal javítva a magatartást. A moralizálás és a fenyegetés nem segít. Gyakran a legsikeresebb kezelés a gyermek kiemelése a veszélyes környezetből és szigorú fegyelem bevezetése.
A szeparációs szorongást túlzott szorongás jellemzi, amikor a gyermek otthonától távol vagy elkülönítve van olyan személyektől, akikhez szorosan kötődik.
A szeparációs szorongás bizonyos mértéke még normális, és majdnem minden gyermekben, különösen csecsemőkben és kisdedekben előfordul.A A szeparációs szorongás mint betegség azonban mértéktelen szorongás, amely tovább tart, mint ami a gyermek fejlődési szintjén elfogadható lenne. Bizonyos, az élethez hozzátartozó megpróbáltatás, például rokon, barát vagy kisállat halála, költözködés, valamint iskolaváltás általában kiválthatja a betegséget.
A szeparációs szorongás legalább egy hónapig tart és jelentős szomorúságot vagy pszichés zavart okoz. A szorongás időtartama a súlyosságot tükrözi. A beteg gyermekek nagy bánatot élnek meg, amikor elszakadnak az otthontól vagy azoktól az emberektől, akikhez
kötődnek. Gyakran tudniuk kell ezeknek az embereknek a hollétéről és teljesen leköti őket az aggódás, hogy valami szörnyűség történik velük. Az önálló közlekedés kellemetlen számukra, visszautasítják az iskolába járást és a táborozást, valamint a barátjuk otthonának felkeresését vagy azt, hogy ott aludjanak. Néhány gyermek képtelen egyedül lenni a szobában, ráakaszkodik a szülőkre vagy folyamatosan követi őket mindenfelé a ház körül.
Gyakoriak a lefekvés körüli nehézségek. A szeparációs szorongásos gyermekek ragaszkodnak hozzá, hogy valaki a szobájukban legyen amíg elalszanak. Rémálmok – például a család elpusztulása tűz vagy más katasztrófa során – kapcsán derülhetnek ki a gyermek félelmei.
A gyermek gyakran kerüli az iskolát, ezért a kezelés közvetlen célja annak elérése, hogy a gyermek visszamenjen az iskolába. Gyakran elegendő a támogató kezelés, különösen ha ezt a szülők és tanárok is elősegítik. Súlyosabb esetekben szorongásellenes gyógyszerek és antidepresszánsok lehetnek hatásosak. A gyermekek kis részénél súlyos tünetek alakulnak ki, s ez kórházi kezelést tesz szükségessé.
A szomatoform zavarok betegségek olyan csoportja, ahol a háttérben meghúzódó pszichológiai problémák kínzó vagy a normális életvitelt akadályozó testi tüneteket okoznak.
Szomatoform zavar esetén számos tünet (fájdalom, légzészavar, gyengeség) jelentkezhet nyilvánvaló szervi ok nélkül. A gyermek gyakran a családtagoknál megfigyelt betegségek tüneteit mutatja, általában nincs tudatában a tünetek és a háttérben meghúzódó pszichológiai problémák közötti kapcsolatnak.
A szomatoform zavarok fő típusai a konverziós zavar, a szomatizációs zavar és a hipochondria. Konverziós zavar során a gyermek a pszichológiai problémákat testi tünetekké alakítja. Például úgy látszik, mintha a gyermek karja vagy lába megbénult volna, süket vagy vak lenne, esetleg színlelt görcsei jelentkeznek. A szomatizációs zavar hasonló a konverziós zavarhoz, de ilyenkor számos, bizonytalanabb tünet alakul ki. Hipohondriában a gyermek megszállottan foglalkozik a test működéseivel, így a szívveréssel, az emésztéssel
▲ lásd a 1246. oldalt
1322
Gyermekegészségügyi kérdések
és az izzadással, és meg van győződve arról, hogy súlyos betegsége van annak ellenére, hogy aktuálisan semmi baja. A szomatoform zavarok e három típusa felnőttekben is előfordul.A
A konverziós zavar és a hipochondria egyforma gyakoriságú fiatal fiúkban és lányokban, serdülő lányokban azonban gyakoribb, mint serdülő fiúkban. Szomatizációs zavarok majdnem kizárólag lányokat érintenek.
Mielőtt megállapítja, hogy a gyermeknek szomatoform zavara van, az orvos bizonyosságot szerez arról, hogy a gyermeknek nincsen a tünetekért felelőssé tehető szervi betegsége. A széleskörű laboratóriumi vizsgálatokat azonban általában kerülik, mert ezek elvégzése még inkább meggyőzheti a gyermeket szervi probléma
fennállásáról. Ha nem lehet szervi eltérést találni, az orvos elbeszélget a gyermekkel és a családtagokkal, hogy megismerje a háttérben meghúzódó pszichológiai problémát vagy kóros családi kapcsolatokat.
A gyermek tiltakozhat a pszichoterápia ellen, mert az ilyen kezelés azzal fenyeget, hogy felfedik a háttérben megbújó pszichológiai konfliktusokat. Viszonylag rövid látogatás a terapeutánál, a megnyugtatás és az érdeklődés nem orvosi területek felől azonban fokozatosan megtörheti a gyermek ellenállását. Megnyugtatás és támogatás a családtagok részéről szintén segít minimalizálni a testi tüneteket, amelyek a gyermek eszközei a folyamatos orvosi és általános figyelem elérésére. Ha ezek a próbálkozások nem sikerülnek, az orvos a gyermeket nagy valószínűséggel gyermekpszichiáterhez küldi.

elhanyagolása
A gyermekbántalmazás nem megfelelő bánásmód, a gyermek testi vagy lelki bántalmazása, illetve szexuális zaklatása. A gyermek elhanyagolása a gyermek megfelelő etetésének, öltöztetésének, védelmének vagy szere- tetének az elmulasztása.
Az Egyesült Államokban több mint egymillió gyermeket bántalmaznak vagy hanyagolnak el évente. A testileg bántalmazottak kb. 20%-a tartósan sérül és 1200-an halnak meg évente ilyen okból. Ezeknek a gyermekeknek a legnagyobb része öt évesnél és majdnem 50%-uk egy évesnél is fiatalabb. Évente kb. 200.000 gyermeket szexuálisan bántalmaznak vagy zaklatnak. A gyermeket szexuálisan bántalmazó vagy zaklató felnőtt gyakran rokona a gyermeknek, általában közeli családtag. A szexuális kapcsolatot a gyermek és közeli vérrokona között vérfertőzésnek nevezzük.
A bántalmazott és az elhanyagolt esetek kb. 25%-a 2 éves kor alatt fordul elő. A fiúk és a lányok egyforma mértékben érintettek. Az elhanyagolás 10-15-ször gyakoribb, mint a bántalmazás, habár a bántalmazás és az
elhanyagolás gyakran együtt fordul elő. Az elhanyagolás 12-szer gyakoribb a rossz anyagi körülmények között élő gyermekeknél.
Bántalmazás fordul elő, amikor a szülők vagy a gyám nem tudja uralni az indulatait. Leggyakrabban négy tényező vezet ilyen kontrollvesztéshez.
- A szülő pszichiátriai betegsége, például személyiségzavar, alacsony önbecsülés, kábítószer- vagy alkoholfogyasztás.
- A gyermek különbözhet másoktól (ingerlékeny, nehezen kezelhető, hiperaktív vagy mozgássérült).
- Nem megfelelő a család, a szomszédok vagy a barátok érzelmi támogatása.
- Családi válság, például pénzhiány vagy munkanélküliség.
Elhanyagolás gyakran fordul elő olyan családokban, ahol többszörös nehézségek vannak. Kábítószer- vagy alkoholfogyasztás, esetleg idült betegség okozhat olyan anyagi nehézségeket, amelyek a gyermek elégtelen táplálásához és ellátásához, valamint ahhoz vezetnek, hogy egyszerűen nem törődnek vele. Ha az egyik szülő elhagyja a családot, a másik esetleg elhanyagolja a gyermeket.
▲ lásd a 392. oldalt
Mérgezések
1323
A bántalmazás felismerhetően megváltoztatja mind a gyermek, mind a bántalmazó viselkedését. A szülő például közönyösnek tűnhet, még akkor is, amikor a gyermek szemmel láthatóan sérült. A szülő vonakodhat pontosan leírni az orvosnak vagy a barátoknak, hogyan történt a sérülés, és a leírás minden alkalommal változhat, amikor a történetet elmondja. A sérülés szokatlan típusú lehet a gyermek korához képest.
A testileg ismételten bántalmazott gyermeken új és régebbi sérülések nyomai láthatóak. Zúzódások, égések, csíkok vagy karmolások gyakran szembetűnőek. Cigarettával vagy leforrázással okozott égési sebek lehetnek a karokon és a lábakon. Súlyos sérülések keletkezhetnek a szájban, a szemekben, az agyban és más belső szervekben is, ezek azonban nem láthatók. A gyermeken csonttörések jelei láthatók.
A szexuálisan bántalmazott fiatal gyermek a testi sérülések miatt nehezen jár vagy ül. Húgyúti fertőzés, hüvelyi folyás vagy szexuálisan terjedő betegség előfordulhat elő, a testi sérülés azonban gyakran nem látható. A gyermek inkább ingerlékeny vagy megfélemlített és nyugtalanul alszik. A gyermeket megfenyegethetik későbbi bántalmazással, ha elmondja bárkinek, hogy mi történt vele, ezért az orvosnak, a rendőrségnek vagy a rokonoknak nem könnyű tudomást szerezni a gyermeket ért bántalmazásról.
Az elhanyagolt gyermek lehet alultáplált, fáradt, piszkos vagy hiányozhat a megfelelő ruházata. Kirívó esetekben a gyermek lakhat egyedül vagy a testvérével, felnőtt felügyelete nélkül. Az elhanyagolt gyermek meghalhat éhezés vagy megfagyás miatt.
A szülő esetleg elmulasztja a gyermek számára a megelőző fogászati vagy orvosi ellátást, így a védőol
tások és rutin fizikális vizsgálat biztosítását. A szülő késlekedhet az orvost felkeresni a gyermek betegsége esetén.
Az elhanyagolt vagy bántalmazott csecsemő testi és érzelmi fejlődése gyakran nem megfelelő ütemű.A A szülői szeretet szempontjából hátrányos helyzetű csecsemő érzelemhiányosnak és érdektelennek tűnhet, ezért tévesen értelmi fogyatékosnak vagy szervi betegségben szenvedőnek diagnosztizálhatják. Szociális és nyelvi képességei az elhanyagoltság miatt megrendülhetnek. A fiatal gyermek bizalmatlan, érdektelen és a felnőttek tetszésének kivívása érdekében különösen szoronghat. Az idősebb gyermekek rendszeresen iskolakerülők vagy ha egyáltalán járnak iskolába, rosszul teljesítenek. Nehezen alakítanak ki kapcsolatot az osztálytársakkal vagy a tanárokkal.
A bántalmazott vagy elhanyagolt gyermeket olykor kórházban kell elhelyezni. A gyámhatóság szakemberei felmérik a család helyzetét. Sok helyen szociális munkás, pszichiáter és gyermekorvos együtt tervezi meg és biztosítja a gyermek és a család gondozását.
Jogi előírások szerint az orvosoknak és a nővéreknek azonnal tájékoztatniuk kell a helyi gyermekvédő szervezetet, ha bántalmazás vagy elhanyagolás jeleit észlelik egy gyermeken. Mihamarabb tájékoztatni kell mindenkit, akik foglalkozásuk alapján a 18 éven aluli gyermekek jólétéért felelősek, így a tanárokat, a napközbeni gyermekfelügyeletet végzőket (pl. óvónő), a rendőrséget és a jogi szempontból illetékeseket (pl. ügyész, ügyvéd). Tanácsos, hogy az állampolgárok jelezzék, ha környezetükben gyermek bántalmazását vagy elhanyagolását észlelik, erre azonban nem kötelezhetőek.
275 FEJ

A mérgezések az otthoni, nem halálos kimenetelű balesetek leggyakoribb okai.® Gyermekek súlyos mérgezése többnyire paracetamol, aszpirin, maró anyagok, ólom, vas és hidrokarbonok bevételének következménye. A legtöbb mérgezés fiatal gyermekekben baleset, idősebb gyermekekben azonban öngyilkossági kísérlet is állhat a háttérben. Az Egyesült Államokban gyermek vagy felnőtt mérgezése esetén az első lépés tanácsért felhívni a területi Mérgezési Központot. A telefonszá
muk megtalálható a helyi telefonkönyvben vagy megkapható a tudakozótól.
A lásd az 1245. oldalt
■ lásd az 1358. oldalt
1324
Gyermekegészségügyi kérdések
A mérgezések megelőzésének módjai
- Biztonsági tetők és gyógyszer-fiolák használata
- A veszélyes anyagok elzárt helységben való tárolása
- Háztartási termékeket ne tároljanak alacsony polcon vagy ne hagyják elől a földön
- A gyógyszereket és veszélyes anyagokat eredeti dobozukban tárolják
- Oktassák ki a gyermekeket a gyógyszerek és háztartási termékek elfogyasztásának és érintésének veszélyeiről
Több mint I00 paracetamol tartalmú készítmény kapható vény nélkül. Sok készítmény van forgalomban folyadék, tabletta és kapszula formájában gyermekek számára.
A paracetamol nagyon biztonságos gyógyszer, de nem ártalmatlan. Nagy mennyiségű paracetamol túlterheli a májat, így az nem képes lebontani a gyógyszert ártalmatlan köztitermékekké. Ennek következményeként a májat súlyosan károsító mérgező anyag termelődik. A paracetamol mérgezés a serdülőkort még el nem ért gyermekekben ritkán halálos kimenetelű; ennek oka nem teljesen érthető. Tizenkét évesnél idősebb gyermekeknél, a felnőttekhez hasonlóan, túladagolás esetén fennáll a májkárosodás kialakulásának veszélye.
A paracetamol túladagolás tünetei négy lépcsőben fordulnak elő:
• 1. stádium (első néhány óra): Ha valamilyen tünet egyáltalán kialakul, az csak nagy mennyiség fogyasztása esetén jelenik meg. A személy nem tűnik betegnek.
A lásd a 565. oldalt
■ lásd a 738. oldalt
* lásd az 1280. oldalt
- 2. stádium: (24 óra után): Gyakori a hányinger és a hányás. A vizsgálatok kóros májműködés jeleit mutatják.
- 3. stádium: (3-5 nappal később): A hányás folyató- dik. A vizsgálatok szerint a máj már alig működik. Megjelennek a májelégtelenség tünetei A
- 4. stádium (5 nap után): A beteg meggyógyul vagy máj elégtelenség tünetei között meghal.
Fel kell hívni a Mérgezési Központot, hogy megmondják, vajon szükséges-e kezelés. Ha igen, otthon sürgősségi ellátás kezdhető. A gyermeknek azonnal ipekakuána szirupot lehet adni, hogy a hányást és a gyomor kiürülését idézzék elő. Sürgősségi osztályon az orron keresztül csövet helyezhetnek a gyomorba, és a gyomrot vízzel kimossák. Aktív szén adható a csövön keresztül a maradék paracetamol megkötése céljából, mielőtt az a véráramba bejuthatna. A paracetamol vérszintjét a bevétel után 4-6 órával megmérik, és a vizsgálatot szükség szerint megismétlik.
Ha a gyermek nagy mennyiségű paracetamolt nyelt le, és különösen akkor, ha a vérszint is magas, a szén eltávolítása után rendszerint acetilciszteint adnak a paracetamol toxicitásának csökkentésére.
Mivel a májelégtelenség befolyásolhatja a véralvadást, K|-vitamin (fitonadion) adható injekció formájában, hogy megakadályozza ezt a hatást. A gyermeknek szüksége lehet friss fagyasztott plazma vagy véralvadási faktorok transz fúziójára®
Előzőleg egészséges gyermekben a máj általában nem károsodik tartósan a paracetamol túladagolásból történő felépülés után. Az idült mértéktelen használat vagy az ismételt túladagolás hatásai azonban ismeretlenek.
Aszpirin vagy hasonló gyógyszerek (szalicilátok) használata gyermekeknél és tizenéveseknél általában a Reye-szindróma kialakulásának veszélyével fenyeget.* * Ezen gyógyszerek használata azonban bizonyos betegségek kezelésében, így például juvenilis reumatoid artritiszben indokolt lehet.
Az aszpirin túladagolás (szalicilizmus) gyakori oka a véletlen mérgezéseknek, a biztonságos csomagolásról szóló előírások ellenére, amelyek szerint biztonsági kupak használata kötelező minden aszpirin tartalmú or- vosságos üvegen, és a csecsemő aszpirines üveg nem tartalmazhat többet, mint 36 tablettát. Lázas beteg gyermeknél vagy annál, aki aszpirint szed, nagyobb a
Mérgezések
1325
mérgezés veszélye. A mérgezés súlyosabb, ha a gyermek több napig nagy adagú aszpirint szedett.
A szalicilátok legtoxikusabb fajtája a gaulteria-olaj (metil-szalicilát). Kenőcsök és forró párologtatóban használt oldatok összetevőjeként ismert metil-szali- ciláttal való mérgezés fiatal gyermekekben potenciálisan halálos kimenetelű. A kisgyermek kevesebb mint egy kiskanálnyi tiszta metil-szalicilát lenyelésétől meghalhat.
Az aszpirin túladagolás korai tünetei a hányinger és a hányás, amelyet szapora légzés, hiperaktivitás, hőmérséklet emelkedés és néha görcsök követnek. A gyermek hamarosan aluszékonnyá válik, légzési nehézségei lesznek és elájul. A vér magas aszpirinszintje nagyon megnöveli a vizelet mennyiségét, ami – különösen fiatal gyermekekben – súlyos kiszáradást okozhat.
Ha a gyermek metil-szaliciláttal érintkezik, további útmutatásért a Mérgezési Központot azonnal fel kell hívni.
Az aszpirint a vizeletből és a vérből kémiai tesztcsíkkal ki lehet mutatni, a vérmintát azután el lehet küldeni pontos vérszint meghatározásra. A vizsgálatokat a kezelés hatásának követése céljából megismétlik.
A gyomrot, amint lehet, ki kell üríteni, de még az aszpirin lenyelése után 6-8 órával is hasznos lehet a gyomormosás. Hacsak nem eszméletlen, a gyermeknek aktív szenet adnak szájon át vagy gyomorszondán keresztül.
Enyhe kiszáradásban a gyermeknek bőven adnak folyadékot, például tejet vagy gyümölcslét. Súlyosabb esetben megfelelő mennyiségű folyadék pótlása alapvető, ezért pontosan meghatározott összetételű és mennyiségű folyadékot adnak intravénásán. A lázat langyos vízzel történő borogatással csillapítják. Kr vitamin adható a vérzéses szövődmények kezelésére. A veseelégtelenség ritka, ha mégis fellép, művesekezelés válhat szükségessé.
Maró anyagok (erős savak vagy lúgok) lenyelése égési sérülést okoz, és közvetlenül károsítja a szájüreget, a nyelőcsövet és a gyomrot. Maró anyagokat tar
talmazó általános háztartási termékek, a csatorna és WC-kagyló tisztítók és a mosogatógéphez használatos tisztítószerek; egyesek a legerősebb maró anyagokat, így a nátrium hidroxidot és a kénsavat tartalmazzák. Ilyen termékek szilárd és folyékony formában is kaphatók, az utóbbiak a veszélyesebbek. A szilárd termékek esetén, a nedves felszínhez tapadó részecske okozta égő érzés megakadályozza, hogy a gyermek a termékből még többet fogyasszon. Mivel a folyékony termékek nem tapadnak, könnyebben elfogyaszthatok és az egész nyelőcső károsodhat.
A fájdalom azonnal kezdődhet és súlyos lehet. A ki- maródott rész megduzzad és a nyelés fájdalmas lesz. A légzés felületes, a pulzus gyakran szapora és gyenge. Néha a duzzadás elzárja a légutakat. Gyakori a különösen alacsony vérnyomás (sokk).
A maró anyag károsítja a nyelőcső és a gyomor falát. A károsodott nyelőcső és gyomor egy héttel a mérgezés után vagy még később kilyukadhat, s ezt akár hányás vagy hevesebb köhögés is kiválthatja. A kezdeti károsodást túlélő gyermekek végül a nyelőcsőből a mellüregbe szivárgott anyagok okozta fertőzés miatt meghalhatnak. Még ha a korai hatás enyhe is, a nyelőcső hetekkel később beszűkülhet (nyelőcső-szűkület, striktura). Erős anyagok okozta súlyos esetekben a halált igen alacsony vérnyomás, a légutak elzáródása, a nyelőcső kilyukadása, a szövetek pusztulása vagy tüdőgyulladás okozza.
A Mérgezési Központot azonnal fel kell hívni. A legtöbb gyermeket azonnal sürgősségi osztályra kell vinni.
Ha a gyermek maró anyagot nyelt le, a károsodás általában nyilvánvaló. A száj látható felmaródásai vagy azok hiánya azonban nem jelzi megbízhatóan, hogy a nyelőcső kimaródott-e. Ha a gyermek elutasítja a nyelést és nyáladzani kezd, valószinüleg súlyos felmaródások állnak fenn. Az orvos hajlékony száloptikás endoszkóppal betekint a nyelőcsőbe, hogy megvizsgálja, vajon a nyelőcső sértetlen-e. A károsodás felmérése az endoszkópos vizsgálattal lehetővé teszi az azonnali kezelés módjának meghatározását, a későbbi szűkületek kockázatának felmérését és annak eldöntését, hogy a nyelőcső helyreállításához szükség van-e műtéti beavatkozásra.
1326
Gyermekegészségügyi kérdések
Ólomforrások
Az ember viszonylag nagy mennyiségű ólommal találkozhat a következő módokon:
- Ólom alapú festékzománc-szilánkok ismételt lenyelése
- Ólom tartalmú fémtárgyak, például lövedék, függöny súly, horgász ólom vagy játék a gyomorban vagy az ízületekben hagyása, ahol az ólom lassan feloldódik
- Olyan savas italok vagy savas ételek fogyasztása – gyümölcsök, gyümölcslevek, kólaitalok, paradicsom, paradicsomié, bor, almabor – melyeket ólommal szennyeződött ólomzo- máncos kerámiában helytelenül tároltak
- Ólommal festett fa vagy elemburkolat égése otthoni kandallóban vagy tűzhelyben
- Ólom összetevőjű népi orvosságok bevétele
- Ólomzománcos kerámiaedényben vagy ólmozott üvegben ételek tárolása vagy felszolgálása
- Otthon lepárolt vagy illegálisan importált ólom tartalmú whisky vagy bor fogyasztása
- Ólmozott benzingőz belélegzése
Munkával kapcsolatos ólomforrásokkal történő találkozás légtisztító, szellőző vagy porfojtó védelme nélkül Kisebb mennyiségekkel történt találkozás különösen ólommal szeny- nyezett por vagy talaj, növelheti gyermekben az ólomszintet, ami kezelést tehet szükségessé, még ha tünetek nem alakulnak is ki.
Minden gyermeket, aki maró anyagot nyelt le, azonnal orvoshoz kell vinni. A kezelést haladéktalanul meg kell kezdeni, a gyermeket vízzel vagy tejjel kell itatni, hogy a maró anyagok felhíguljanak. Gyermekeknek tej adása a legjobb. Ez nem csak bevonja és megnyugtatja
a nyálkahártyákat, de pótolja a szöveti fehérjéket, melyek a maró anyagok pusztításának célpontjai. A szeny- nyezett ruhát azonnal eltávolítják és a szennyezett bőrrészt lemossák. Hányást nem szabad előidézni és a gyomrot sem szabad kimosni, mert ezzel további károsodás okozható.
Antibiotikumot adnak, ha a gyermek lázas, vagy ha nyilvánvaló a nyelőcső kilyukadása. Enyhe esetekben a gyermeket arra buzdítják, hogy a mérgezés után meglehetősen hamar kezdjen el folyadékokat inni. Amíg szájon át nem biztosítható a folyadékbevitel, intravénásán adnak folyadékokat. A légutak műtéti megnyitását (tracheosztomia) végzik, ha azok elzáródtak a garat duzzanata miatt. Ha szűkület alakul ki, műtétileg csövet helyezhetnek a nyelőcsőbe, megelőzve a teljes elzáródást, így később a tágításos kezelés elvégezhető. Kortikoszteroidok adhatók a gyulladás csökkentésére. A tágítás sokszor hónapokig vagy évekig elhúzódhat, sebészeti helyreállításra is szükség lehet.
Az ólommérgezés általában idült betegség. Néha a tünetek időszakosan kiújulnak. A károsodás, így a gyermekek intellektuális károsodása és a felnőttek súlyosbodó vesebetegsége tartós lehet.
Az ólommérgezéses tünetek kialakulásának veszélye megnő, ahogy a vér ólomszintje emelkedik. Magas vérszint esetén az agykárosodás esélye nagy, de előre kiszámíthatatlan. Tartósan fennálló alacsony szintek megnövelik a hosszú távú szellemi hanyatlás veszélyét.
Felnőttekben néhány hét alatt vagy még hamarabb a tünetek jellegzetes sorrendben alakulhatnak ki: személyiségváltozások, fejfájás, fémes érzés a szájban, rossz étvágy és bizonytalan hasi diszkomfort, amely hányással végződik, székrekedés és görcsös hasi fájdalom. Az agykárosodás felnőttekben ritka.
Kisgyermekek tünetei néhány hetes ingerlékenységgel és a játékkedv csökkenésével kezdődhetnek. Ezután hirtelen súlyosabb tünetek jelentkeznek, amelyek I- 5 nap alatt tovább romlanak: tartósan fennálló erőteljes hányás, görcsök, zavartság, aluszékonyság és végül befolyásolhatatlan görcsök, majd kóma. Az agyká-
Mérgezések
1327
rosodás ezen tüneteit főleg az agy megduzzadása okozza. Mind a gyermekek, mind a felnőttek vérszegények lehetnek. A Egyes tünetek maguktól csökkennek, ha az ólommal való érintkezés megszűnik, és csak ismételt ólom-bevitel esetén romlanak tovább. Az ólom expozíció megszűnésével azonban nem múlik el az agykárosodás minden veszélye és kezelés szükséges.
Az ólommérgezést többnyire olyan gyermekek orvosi szűrő vizsgálata során diagnosztizálják, akiknek fokozott a kockázatuk ólommérgezésre, így például olyan régebbi építésű házban laknak, amit valószínűleg ólom tartalmú festék borít. Előfordul azonban, hogy az orvos felismeri a tüneteket, és a vér ólomszintjének meghatározására vizsgálatot végez. A kezelés első napján a vizelettel kiválasztott ólom mennyiségének mérésével is megerősíthető a diagnózis. További diagnosztikai információ nyerhető a csontvelő vizsgálatával és gyermekekben a has és a hosszú csöves csontok röntgenfelvételével.
A kezelés legfontosabb része az ólom teljes távolítása a gyermek környezetéből.
Ha a gyermek tünetei súlyosak, a kezelést gyakran még azelőtt meg kell kezdeni, mielőtt a vizsgálat eredményei rendelkezésre állnak a diagnózis megerősítéséhez. A felhalmozódott ólom eltávolítása a szervezetből bonyolult. Az ólommérgezés kezelése mindig időigényes és gondos ellenőrzést igényel, mert sok káros hatása is lehet. A szukcimer szájon át adva kötődik az ólommal és segíti az oldódását a testfolyadékokban, hogy kiválasztódjék a vizelettel. Gyakori mellékhatása kiütés, hányinger, hányás, hasmenés, étvágytalanság, fémes érzés a szájban, valamint a vérben a májfunkciós értékek eltérései (transzamináz emelkedés).
Ha az ólomszint olyan magas, hogy agykárosodás kialakulása valószínűsithető, sürgősségi kórházi elhelyezés szükséges. Dimerkaptol és edetat kalcium dinátriumot adnak injekciósorozat formájában. A kezelés 5-7 egymás utáni napon történik, hogy elkerüljék egyéb alapvető fémek, különösen a cink, szervezeten belüli raktárainak a kiürülését. A betegnek intravénásán adnak folyadékot vagy könnyű folyadékot szájon át, a dimerkaptol által gyakran okozott hányások
megelőzése céljából. Nyugalmi időszak után szükség lehet a kezelés ismétlésére.
Miután ezt a gyógyszeres kezelést abbahagyják, az ólom vérszintje általában ismét emelkedik, ahogy a szervezetben még elraktározott ólom felszabadul. Gyakran szájon át penicillamint adnak két nappal az edetat kalcium dinátriummal történt kezelés után, amivel az így felszabadult ólom eltávolítható. Nagyon magas ólomszint esetén azt az időt, amíg a fejlődő agy igen ártalmas ólommennyiségnek van kitéve, edetat kalcium dinátriumot követően penicillamin adásával lehet lecsökkenteni. Gyakran pótolják a vasat, cinket és rezet, hogy ellensúlyozzák ezen anyagok kiürülését a penicillaminnal történt hosszú idejű kezelés alatt.
Az edetat kalcium dinátrium mellékhatásait valószínűleg a cink hiánya okozza. Ide tartozik a vesekárosodás, a vérben a magas kalciumszint, a láz és a hasmenés. A vesekárosodás, amely valószínűbb a gyógyszer nagy adagjainál, általában visszafordítható. A penicillamin okozhat kiütéseket, fehérje megjelenését a vizeletben és alacsony fehérvérsejtszámot. Ezek a reakciók visszafordíthatok, ha a penicillamint azonnal leállítják. A dimerkaptol néhány emberben a vörösvértestek szétesését okozza (hemolízis).
Ezek közül a gyógyszerek közül megelőző céllal egyiket sem szabad adni ólommal foglalkozó munkásoknak vagy annak, aki magas ólomszinteknek van kitéve, mert ezek a gyógyszerek növelik az ólom felszívódását. Ilyenkor hosszú távú megelőzés szükséges, vagyis minimálisra kell csökkenteni az ólommal való találkozást. Amikor a gyermek ólomszintje 10 mikrogramm per deciliter (pg/dl) vagy magasabb, akkor az ólommal történő érintkezés lehetőségét csökkenteni kell.
Gyakran alkalmaznak vasat tartalmazó vitaminkészítményeket, amelyek sok háztartásban megtalálhatók, ezért a vas-túladagolás enyhe esetei gyakoriak. A vas túladagolása azonban lehet súlyos vagy halálos. Vasat tartalmaznak felnőtteknek és gyermekeknek készült multivitamin készítmények. A gyermekek számá-
▲ lásd a 742. oldalt
1328
Gyermekegészségügyi kérdések
ra készített vitamin rágótabletták vastartalmát biztonságos előírások szabályozzák a dobozban forgalomba hozható tabletták számának korlátozásával. Mindazonáltal nem minden készítmény egyforma. Néhány, felnőttek számára gyártott vastabletta bevétele a gyermeknek árthat. A Mérgezési Központot kell felhívni azonnal, annak eldöntésére, hogy a bevett mennyiség veszélyes-e.
A vas jelentős túladagolása hasmenést, hányást, magas fehérvérsejtszámot és magas vércukorszintet okozhat. Ha nem alakul ki tünet az első 6 órában és a vasszint alacsony, a mérgezés veszélye csekély.
A vas-túladagolás tünetei jellegzetesen a következő lépcsőkben fordulnak elő:
- 1. stádium (6 órán belül): Tünetei a hányás, ingerlékenység, kifejezett hasmenés, hasi fájdalom, görcsök, aluszékonyság és eszméletlenség. Az emésztőrendszer nyálkahártyájának ingerlése vérzést okozhat a gyomorban (vérzéses gasztritisz). Szapora légzés és szívverés, alacsony vérnyomás és megemelkedett vérsavasság alakulhat ki, ha a vér vasszintje magas. Nagyon alacsony vérnyomás és eszméletlenség az első hat órában az állapot kifejezett súlyosságát jelzi.
- 2. stádium (10 14 órán belül): Szemmel látható, de megtévesztő javulás fordulhat elő, ami 24 óráig tart.
- 3. stádium (12 és 48 óra között): Nagyon alacsony vérnyomás (sokk) léphet fel, a szövetek vérellátása romlik és a vércukorszint alacsony lehet. A vér vasszintje normális lehet, a vizsgálatok azonban májkárosodást jelezhetnek. Egyéb tünetei a láz, megemelkedett fehérvérsejtszám, vérzéses betegségek, a szívben kóros elektromos vezetés, tájékozódási zavar, nyugtalanság, aluszékonyság, görcsök és eszméletlenség. Halál is bekövetkezhet.
- 4. stádium (2—5 hét után): A vasmérgezés valamely szövődménye, például bélrendszeri elzáródás, májzsu- gorA vagy agykárosodás fordulhat elő.
Fel kell hívni a Mérgezési Központot. Ajánlott a gyermeknek otthon azonnal ipekakuána szirupot adni.
▲ lásd az 567. oldalt
■ lásd a 200. oldalt
Kórházban a vér vasszintjét a túladagolás után 2-4 órával megmérik. Ha ez alacsony, a gyermeket 6 órán keresztül megfigyelik, de ha nem lépnek fel tünetek, nem szükséges kórházi ápolás. Ha a vér vasszintje magas, vagy ha tünetek jelentkeznek, kórházi elhelyezés szükséges.
Igyekeznek a gyomorban maradt valamennyi vasat eltávolítani. A kórház sürgősségi osztályán a gyomrot gyomorszonda segítségével kimoshatják. Aktív szén használható, ha még nem szívódott fel minden vas. A bélrendszert ki lehet mosni (beöntés), hogy a vasat kiöblítsék a szervezetből. A vérben vashoz kötődő defer- oxamin injekciókat adnak magas vasszint vagy tünetek jelentkezése esetén.
Később a kezelés és a vérzés következtében vashiányos vérszegénység alakulhat ki. Hat vagy több héttel a túladagolás után röntgenfelvételt lehet készíteni a gyomorról és a felső bélszakaszról, hogy ezekben a szervekben kimutassák az esetlegesen kialakult szűkületeket, amelyeket az emésztőrendszer nyálkahártyájának izgalma okozott.
A prognózis általában jó. Általánosságban a vasmérgezés miatt kórházban elhelyezett gyermekek kb. 1%-a, sokkos állapotba került és eszméletlen gyermekeknek azonban kb. 10%-a hal meg.
A szénhidrogének (csak szénből és hidrogénből álló szerves vegyületek) gyakran a petróleumban, a természetes gázokban és a szénben fordulnak elő. Minden évben több, mint 25000 öt év alatti gyermek mérgező- dik petróleumpárlatok (benzin, kerozin és festékhígítók), halogénezett szénhidrogének, így például szén- tetraklorid (száraz takarító folyadékokban és oldószerekben) és etilén diklorid (festék leszedők) lenyelésének következtében. A szénhidrogén mérgezésben elhalálozottak legtöbbje azonban a tizenévesek között fordul elő, akik szándékosan szippantanak illő anyagokat. Ezekből az anyagokból, különösen a könnyen folyó folyadékokból, kis mennyiség bejuthat a tüdőkbe és közvetlenül károsítják azt. A sűrűbb folyadékok közül az ásványi olaj, amely például a bútorfényben található, a legveszélyesebb, mert különösen izgató és súlyos aspirációs tüdőgyulladást okozhat®
A tünetek leginkább a tüdő és a bélrendszer károsodását jelzik, kirívó esetekben az agy is érintett. A gyér-
Sérülések
1329
mek először köhög és fullad, még ha csak kis mennyiségeket ízlelt is meg. A légzés szapora lesz. A bőr kékes színűvé válik a vér csökkent oxigénszintje miatt, majd zihálás, hányás és tartós köhögés jelentkezik. Idősebb gyermekek hányás előtt a gyomorban égő érzésre panaszkodhatnak. Az idegrendszeri tünetek közé tartozik az aluszékonyság, a stupor vagy a kóma és a görcsök. Ezek a hatások a szervezetbe került mennyiségek növekedésével általában romlanak és a legsúlyosabbak olyan gyermekekben lesznek, akik öngyújtó folyadékot, ásványi olajat vagy halogénezett szénhidrogéneket, így széntetrakloridot nyeltek le.
A vese és a csontvelő károsodhat. Súlyos esetekben a szív megnagyobbodhat, a szívverés szabálytalanná válik, mint pitvar fibrillációban,A és előfordulhat szívmegállás is. Az esetleg halált okozó, súlyos tüdőgyulladás általában 24 órán belül alakul ki. A felépülés a tüdőgyulladásból jellegzetesen egy hétig tart. Kivétel az ásványi olaj fogyasztása után kialakuló tüdőgyulladás, amelynek gyógyulása általában 5-6 hétig is elhúzódik.
A mellkas röntgenvizsgálata az egyetlen fontos diagnosztikai vizsgálat. A szénhidrogén mérgezés követ
keztében kialakult tüdőgyulladás bizonyítékait röntgenfelvételen súlyos esetben két órán belül és az esetek 90%-ban hat-nyolc órán belül látni lehet. Ha a tüdőgyulladás jelei 24 órán belül nem alakulnak ki, azok már később sem fognak jelentkezni. A fehérvérsejtszám és a vizeletvizsgálat fertőzést vagy vesekárosodást igazolhat. Az artériás vérben az oxigén- és széndioxidszintek mérése segít a tüdőgyulladás diagnosztizálásában és a kezelésében.
Amint a mérgezést felfedezték, a Mérgezési Központot kell felhívni, a szennyezett ruhákat el kell távolítani és a bőrt le kell mosni. Ébren levő, ép tudatú gyermek kis pohár tejet ihat, hogy a lenyelt anyagot hígítsa és a gyomor izgalmát csökkentse. Azt a gyermeket, akin tüdőt érintő tünetek láthatók, például szapora légzés, gyors szívverés vagy köhögés, kórházba kell vinni. A tünetmentes gyermekeket általában otthon lehet kezelni, miután a Mérgezési Központ véleményét kikérték.
Mivel a kialakuló tüdőgyulladást általában kémiai izgalom okozza és nem bakteriális fertőzés, antibiotikumokat megelőzésre nem használnak. Ha tüdőgyulladás alakul ki, a kezelés oxigén belélegeztetéséből, a légzés támogatásából, intravénás folyadékok adásából és gondos megfigyeléséből áll.

Az Egyesült Államokban a gyermekek leggyakoribb haláloka a baleseti sérülés, több gyermek halálát okozzák, mint a rák, a veleszületett fejlődési rendellenességek, a tüdőgyulladás, az agyhártyagyulladás és a szívbetegség együttesen. Még egy éves kor alatti csecsemőknél is közel 1000 halálesetet okoz évente a leesés, az égés, a vízbe fulladás és a megfulladás. A sérülések a gyermekkori rokkantság kialakulásának vezető is okai: minden sérülés miatt meghalt gyermekre 1000 túlélő, de rokkanttá váló gyermek jut.
A sérüléseket gyakran a gyermek kíváncsisága váltja ki és a legtöbb esetben megelőzhetők. Gyakoribbak, amikor a gyermek éhes vagy fáradt (étkezés vagy alvás előtt), nagyon aktív, gyermekgondozó vigyáz rá, új környezetbe, így például új otthonba vagy üdülőhelyre
kerül. A sérülések kialakulása akkor a legvalószinűbb, amikor a szülők rohannak és elfoglaltak, vagy amikor nem számítanak arra, hogy a veszély a gyermek életkorával együtt nő.
A gépjármű-balesetekből eredő sérülések jelentik a fő halálokot mindegyik korcsoportban, egy éves kor alatt minden 100000 csecsemőből négy életét követeli,
▲ lásd a 82. oldalt
1330
Gyermekegészségügyi kérdések
Sérülések megelőzése
Megelőző nevelés fontos mind a szülők, mind a gyermek számára. A gyermeket óvni kell a veszélyhelyzetektől és megtanítani, hogyan kezelje azokat, amelyek elkerülhetetlenek. Az olyan helyzeteket, amelyek a sérülések kockázatát növelik, kerülni kell. A megelőző intézkedések a következők:
- Megfelelő biztonsági előírások betartása és gyermekülések használata a gépkocsikban.
- Füst- és hőérzékélők használata otthon.
- Elektromos dugaljvédők használata.
- A melegvíz hőfokának beállítása 50 °C-nál alacsonyabb hőmérsékletre.
- Ne használjanak bébikompot.
- A gyógyszerek, mérgek és más veszélyes anyagok tárolása a gyermek számára elérhetetlen dobozban, amely gyermekzáras vagy kulcsra zárható.
- Biztosítani, hogy a gyermek úszómellényt vagy fenntartó eszközt használjon, amikor vízbe megy (medencék, strandok).
- Biztosítani, hogy kerékpározáskor a gyermek sisakot viseljen.
- Biztosítani, hogy sportoláskor a gyermek megfelelő védőruházatot viseljen – például térdvédőt, könyökvédőt és sisakot görkorcsolyázáskor vagy gördeszkázáskor.
- Biztosítani, hogy a gyermek olyan helyen szánkózzon, ahol nincsenek fák.
A szülőknek jó példát kell mutatniuk – mint például biztonsági öv vagy kerékpározáskor védősisak használata – mert a gyermek utánozza szülei tevékenységeit.
hétét minden 100000 gyermekből 1 és 14 éves kor között és több mint negyvenét minden 100000-ből 15 és
24 éves kor között. Abban az esetben, ha a gyermek nem használja a biztonsági övét, vagy nincs beszíjazva helyesen felszerelt biztonsági gyermekülésbe, olyan hirtelen megállás is a gyermek halálához vezethet, amely sem vagyoni kárt, sem másoknak az autóban sérülést nem okoz.
Ütközéskor a sérülések lehetőségének és súlyosságának csökkentésére a gépkocsiban ülőknek használniuk kell a biztonsági övét vagy fiatal gyermekeknek (20 kg alatt) helyesen felszerelt biztonsági gyermekülést. A gyermek csak a hátsó ülésen ülhet, hogy elkerülje a légzsák okozta sérüléseket. Ezek az előírások a halálos baleseteket 40-50%-kal, a súlyos sérüléseket pedig 45 55%-kal csökkentik. Az Egyesült Államok legtöbb államában jogszabályok írják elő a gyermekek biztonsága érdekében szükséges korlátozásokat. Az a gyermek, akit az autóban egy felnőtt kézben, illetve ölben tart, még ha a felnőtt visel is biztonsági övét, különös veszélynek van kitéve. Baleseti esemény során a felnőtt képtelen lesz magához ölelni a gyermeket, aki félelmetes sebességgel fog előrerepülni, még alacsony haladási sebességnél is. Például, 4,5 kg-os gyermek megtartása hirtelen megállás közben 50 km/óra sebességgel haladó autóban akkora erőt igényel, mintha 135 kg-t 30 cm-re kellene fölemelnünk. Biztonsági övét nem viselő felnőtt előrerepülhet és a gyermeket az autó belsejének nyomhatja a felnőtt súlyának többszörösének megfelelő erővel.
A gyermeket be kell szíjazni, korának és súlyának megfelelő előírások szerint. Csecsemő biztonsági ülést arccal a jármű háta felé kell fordítani és 7 kg-ig lehet használni. A hátra felé néző csecsemőülést csak az autó hátsó ülésére szabad helyezni, ez az elhelyezés különösen fontos, ha az autóban légzsák van. Hét-tizennyolc kg súlyú gyermekek biztonsági ülésének előre kell néznie, legyen rajta válltartó és oldalvédő, stabilitást nyújtva a fejnek. A biztonsági ülést a gyártó előírásai szerint kell az autóban rögzíteni, különben a gyermek sérülésének kockázata megnő. Idősebb gyermeket biztonsági övvel kell biztosítani.
Sokféle biztonsági gyermekülést hagyott jóvá a Nemzeti Autópálya-forgalom Biztonsági Hivatal. Azokat, amelyek a szövetségi ütközési előírásoknak megfelelnek, címkével látják el.
Gyermekekben a sérülések miatt bekövetkező halálesetek nagy százalékát a fejsérülések és szövődményeik okozzák.A Súlyos fejsérülések komolyan károsíthatják a fejlődő agyat, megzavarják a gyermek testi, intellektuális és érzelmi fejlődését, hosszú távú rokkantságot okoznak. A legtöbb fejsérülés azonban enyhe.
▲ lásd a 357. oldalt
Sérülések
1331
A fejsérülések egy év alatti gyermekekben és 15 év feletti serdülőkben a leggyakoribbak. A fiúk gyakrabban sérülnek, mint a lányok. Súlyos fejsérüléseket általában gépjármű- és kerékpár-balesetek okoznak. Kis fejsérülések elsősorban a házban és ház körüli esések következményei. Mivel valamennyi fejsérülés elvileg súlyos lehet, minden gyermeket, aki fejsérülést szenvedett, gondosan meg kell figyelni.
Kis fejsérülések okozhatnak hányást, sápadtságot, izgatottságot és aluszékonyságot, eszméletvesztés vagy agykárosodás bármely egyéb tünete nélkül. Ha a tünetek több, mint hat óráig tartósan fennállnak vagy romlanak, a gyermeket orvosnak kell megfigyelnie, hogy megállapítsa, vajon a sérülés súlyos-e.
Az agyrázkódás a fejsérülés után azonnal kialakuló átmeneti eszméletvesztés. A Ilyenkor a gyermeket rögtön meg kell vizsgálni, még ha az eszméletvesztés nem is tartott tovább egy percnél. A gyermek gyakran nem tud visszaemlékezni magára a sérülésre vagy az azt közvetlenül megelőző eseményekre, azonban az agykárosodásnak egyéb tünete nincs.
A fejsérülések zúzhatják vagy elszakíthatják az agyszövetet vagy az agy körüli ereket, ami vérzést és agyödémát okoz. A leggyakoribb agysérülés diffúzán (kiterjedten) károsítja az agysejteket. A diffúz sérülés az agysejtek duzzadását okozza, ami a koponyán belül nyomásfokozódáshoz vezet. Ennek következtében a gyermek erőtlen lesz és érzékelése kiesik, aluszékony- nyá vagy eszméletlenné válhat. Ezek a tünetek súlyos agysérülés lehetőségét vetik fel, ami valószínűleg tartós károsodáshoz vezet, és emiatt rehabilitáció szükséges. Ahogy az ödéma súlyosbodik, az agynyomás emelkedik, így az addig még sértetlen szövetek is a koponyacsontokhoz nyomódnak, ami tartós károsodást vagy akár halált okozhat. Az ödéma, veszélyes szövődményeivel együtt, a sérülés utáni első 48-72 órában fordul elő.
Ha a koponyacsont törött, az agysérülés súlyosabb lehet. Agysérülés azonban gyakran koponyatörés nélkül fordul elő, ugyanakkor a koponyatörés gyakran nem okoz agysérülést. A törések a koponya hátsó vagy alsó (koponyaalap) részén általában nagy erő hatására következnek be, mert a koponya ezen részei viszonylag vastagok. Ilyen töréseket röntgenfelvételen vagy computer tomográfiás (CT) képen gyakran nem lehet észrevenni, a következő tünetek azonban ilyen típusú törésre utalnak:
• vér gyűlik össze a dobhártya mögött vagy vér szivárog a fülből, ha a dobhártya megreped,
A súlyos fejsérülések tünetei
Azt a gyermeket, akin a következő tünetek közül valamelyik megfigyelhető, azonnal orvoshoz kell vinni:
- Eszméletvesztés
- A test bármely részén mozgás vagy érzészavar
- Emberek és környezet felismerésének képtelensége
- Beszéd vagy látás képtelenség
- Egyensúlyzavar
- Tiszta folyadék (agyvíz) csörgés az orrból, szájból vagy fülből.
- Súlyos fejfájás
- vérzés a fül mögött (Battle-jel) vagy a szem körül (pápaszem-vérömleny),
- vér gyűlik össze az orrmelléküregekben (csak röntgenfelvételen lehet látni).
Csecsemőknél az agyat körülvevő hártyák kitürem- kedhetnek a koponyatörésen át és kiszorulhatnak, aminek következménye folyadékkal telt zsák lesz. Ezt növekvő törésnek hívják. A zsák 3-6 hét alatt alakul ki és a csonttörés első, szemmel látható jele lehet.
Darabos törés során a csont egy vagy több darabja benyomódik az agyba. A következményes agyi zúzó- dás görcsöket okozhat.
Görcsök az öt év feletti gyermekek kb. 5%-ánál és az öt év alattiak 10%-ában fordulnak elő a súlyos fejsérülés utáni első hetekben. A sérülés után azonnal fellépő görcsök kisebb valószínűséggel okoznak hosszú távú görcs-problémákat, mint azok, amelyek hét vagy több nappal később jelentkezhetnek.
Gyermekekben a fejsérülések súlyos, de viszonylag ritka szövődménye az agyat körülvevő hártyák rétegei között vagy magában az agyban fellépő vérzés.■ Az
A lásd a 359. oldalt
■ lásd a 356. oldalon lévő ábrát
1332
Gyermekegészségügyi kérdések
epidurális hematoma – a vér felgyülemlése a koponya és az ezt határoló hártya között (kemény agyhártya) – nyomást fejthet ki az agyra. A vérzés a koponyacsontok belső felszínén futó artériák és vénák károsodásának következménye. Felnőttben az epidurális hematoma tünete a kezdeti eszméletvesztés; később a beteg visszanyeri az eszméletét (világos időszak), majd agyi nyomásfokozódás tünetei jelentkeznek, pl. aluszé- konyság, erőtlenség. Fiatal gyermekekben azonban nincs világos időszak, inkább percek-órák alatt fokozatosan eszméletvesztés alakul ki az agynyomás fokozódása miatt.
Szubdurális hematoma fellépésekor vér gyűlik össze a kemény agyhártya alatt, amely általában az agyszövet jelentős károsodásával áll összefüggésben. Aluszékonyság egészen az eszméletlenségig, érzékelésromlás, erővesztés, kóros mozgások – ide értve a görcsöket is – általában gyorsan, enyhe sérüléskor azonban időnként fokozatosan alakulnak ki.
Vérzés előfordulhat az agy belső üregeiben (kamrák, intraventrikuláris vérzés) vagy az agy felszínét borító hártyán belül (szubarachnoideális vérzés). A vérzés ezen típusai nagyon súlyos agysérülés bizonyítékai és hosszú távú agykárosodással járnak.
Fejsérülést szenvedett gyermek vizsgálata során az orvos mérlegeli az előfordult sérülés módját és a kialakult tüneteket, és alapos fizikális vizsgálatot végez. Különösen figyel az eszméletlenség fokára, az érzékelési és mozgási képességre, minden kóros mozgásra, a reflexekre, a szemekre és a fülekre, a pulzusra, a vérnyomásra, és a légzésszámra. A pupillák mérete és fényre adott reakciójuk fontos adat, ezért a szem belsejét szemtükörrel vizsgálják meg, hogy megállapítsák, vajon az agynyomás fokozódott-e. Megrázott csecsemőknél (megrázott baba szindróma) gyakran alakulnak ki vérzések a szem hátsó részén (ideghártya vérzések). Ha jelentős agysérülés valószínűsíthető, koponya CT vizsgálatot végeznek. Agysérülés nélküli benyomatos koponyatörés gyanúja esetén a koponya röntgen-vizsgálatára kerülhet sor.
Az enyhe fejsérülést szenvedett gyermeket legtöbbször hazaküldik a kórházból, és a szülőknek elmagyarázzák, miként figyeljék meg a gyermeket tartós hányás vagy fokozódó aluszékonyság irányában. Ha a gyermek éjszakára hazamegy, nem kell ébren tartani, elegendő időnként felkelteni (ahogy az orvos mondja – például minden 2-4. órában), hogy megbizonyosodjanak ébreszthetőségéről. A gyermeket kórházban figyelik meg, ha aluszékony, rövid ideig eszméletlen volt, ha érzészavar (zsibbadás) vagy izomerőzavar jelentkezik, vagy ha nagy az állapotromlás veszélye. Azokat a gyermekeket, akiknek koponyatörésük van nyilvánvaló agysérülés nélkül, nem szükséges rutinszerűen kórházban elhelyezni. Ezzel szemben a koponyatörést szenvedett csecsemőt – különösen ha a törés benyomatos – majdnem mindig kórházban figyelik meg: darabos koponyatörésnél műtét válhat szükségessé a csonttörmelékek kiemelésére és a későbbi agysérülések kialakulásának megakadályozására. A gyermeket kórházban tartják akkor is, ha bántalmazás gyanúja merül fel. A
A kórházban gondosan figyelik az eszméletlenség fokának, a légzés- és pulzusszámnak, valamint a vérnyomásnak a változásait. Az orvos figyelemmel követi a koponyán belüli nyomásfokozódás jeleit is a pupilla rendszeres vizsgálatával, valamint az érzékelés és az izomerő változásait és a görcsöket. A fej CT vizsgálata végezhető vagy ismételhető, ha görcsök jelentkeznek, a hányás tartóssá válik, az aluszékonyság fokozódik vagy az állapot bármely más szempontból tovább romlik.
A már elszenvedett károsodást semmi sem fordíthatja vissza. A későbbi károsodás azonban megelőzhető annak biztosításával, hogy megfelelő mennyiségű oxigént tartalmazó vér érje el az agyat. Az agyban a nyomást, amennyire csak lehet, a normális szinten tartják az agy ödéma azonnali kezelésével és az agy- nyomás csökkentésével. Epidurális hematoma sürgősségi műtétet igényel, hogy eltávolítsák az összegyűlt vért és ezzel megakadályozzák az agyra nehezedő nyomást és károsodás kialakulását. Megfelelő kezeléssel a legtöbb gyermek, akinek egyszerű epidurális hematomája van, teljesen meggyógyul. A szubdurális hematomát adott esetben szintén műtéttel kell kezelni. Az agyödémát általában koponyán belüli nyomásmérővel vizsgálják, amely az agyban uralkodó
A lásd az 1332. oldalt
Sérülések
1333
nyomást méri. Cső helyezhető az egyik agykamrába is, hogy elvezesse az agyvizet és csökkentse a nyomást. Az ágy fejrészét megemelik, így is mérsékelve az agyban uralkodó nyomást, továbbá különböző gyógyszerek (mannitol vagy furoszemid) használhatók az agynyomás csökkentésére.
A görcsöket általában fenitoinnal kezelik. Azoknak a gyermekeknek, akiknek a fejsérülés után görcseik jelentkeznek, elektorenkefalográfiás vizsgálata (EEG) elvégezhető, hogy a diagnózishoz és a kezeléshez adatokat nyerjenek.
Az agyi működés helyreállásának mértéke az agysérülés súlyosságától, a gyermek korától, az eszméletlenség időtartamától és az agysérülés helyétől függ. Az
évente közel 5 millió, fejsérülést szenvedő gyermek közül 4000 hal meg és 15000 hosszú időtartamú kórházi ellátást igényel. A több mint 24 óráig eszméletlen súlyos sérülést elszenvedettek 50%-ánál hosszú távú szövődmények alakulnak ki (jelentős testi, intellektuális és érzelmi problémák), 2-5%-uk pedig súlyosan mozgássérült marad. Súlyos fejsérülés következtében a kisgyermekek, különösen csecsemők, nagyobb valószínűséggel halnak meg, mint az idősebb gyermekek.
A sérülést túlélőknek különösen az intellektuális és érzelmi fejlődésükben gyakran tartós rehabilitáció szükséges. A gyógyulás során gyakori probléma a közvetlenül a sérülést megelőző időszakra vonatkozó emlékezetvesztés (retrográd amnézia), magatartásváltozások, érzelmi ingatagság, alvászavarok és csökkent intellektuális képesség.
1335
- RÉSZ
| 277. Égési sérülések | 1335 |
| 278. Áramütés okozta sérülések | 1338 |
| 279. Sugársérülések | 1340 |
| 280. A hőháztartás zavarai | 1344 |
| Hőkimerülés • Hőguta • Meleg okozta görcsök | |
| 281. Hidegártalmak | 1345 |
| Kihűlés • Enyhe fagyási sérülés • Súlyos fagyási | |
| sérülés • Fagydaganat • Lövészárokláb | |
| 282. Hegyibetegség | 1347 |
| 283. Fuldoklás | 1349 |
284. Búvárbalesetek 1350
A nagy nyomás hatásai • A levegő térfogatának változásai • Légembólia • Dekompressziós betegség
285. A repüléssel kapcsolatos egészségügyi problémák 1356
Légnyomásváltozások • Csökkent oxigénkoncentráció • Légörvények • Időeltolódás (Jet lag) • Szellemi igénybevétel • Általános óvintézkedések • Külföldi utazás • Védőoltások
286. Mérgezések
1359
287. Mérges marások és csípések 1361
Mérgeskígyók marása • Mérges gyíkok okozta harapások • Pókcsípések • Méh-, darázs-, lódarázs- és hangyacsípések • Rovarcsípések • Kullancs- és atkacsípés • Százlábúak és ezerlábúak csípései • Skorpiószúrás • Tengeri állatok csípései és marásai
277. FEJEZET
Az égési sérülés a szövetek magas hőmérséklet, kémiai anyagok vagy elektromosság hatására létrejött károsodása.
A legtöbb ember azt hiszi, hogy csak a hőhatás képes erre, valójában bizonyos kémiai anyagok és az elektromos áram is okozhat égési sérüléseket. Bár általában a testet fedő bőr ég meg, a mélyebben fekvő szövetek is szenvedhetnek égési sérülést, és az is előfordulhat, hogy a bőr épen maradásával egyidejűleg károsodnak a belső szervek. Ilyen módon jön létre a nyelőcső és a gyomor égési sérülése forró folyadék vagy maró hatású anyag (pl. sav) lenyelése miatt. Hasonlóképp károsodik a tüdő, ha valaki egy kigyulladt épületben füstöt és forró levegőt lélegez be.
A megégett szövetek könnyen elhalhatnak. A sérült szövetek az erekből kiszivárgó folyadéktól megduz
zadnak. Kiterjedt égéseknél a fokozott áteresztőképességű ereken át létrejött nagymértékű folyadékveszteség akár sokkot is okozhat. A Sokkos állapotban a vérnyomás annyira lecsökken, hogy elégtelenné válik az agy és az egyéb életfontosságú szervek vérellátása.
Az áramütéseknél az áramforrásból a testbe lépő elektromos áram hatására akár 5000 °C feletti hőmérséklet is keletkezhet. Ezekre az elektromos ívfény jellegű sérülésekre az áram belépési pontja körüli bőr teljes pusztulása és elszenesedése jellemző.■ Mivel az áramforrással érintkező bőrfelület elektromos ellenál-
▲ lásd a 111. oldalt
■ lásd az 1338. oldalt
1336
Balesetek és sérülések
lása nagy, az elektromos energia nagy része itt alakul hővé, így égési sérülést okoz. A legtöbb áramütésnél a bőr alatti szövetek is súlyosan károsodnak. Ezek a sérülések mind alakjukat, mind kiterjedésüket tekintve igen változatosak, és jóval nagyobb területet is érinthetnek, mint amekkorára a bőrsérülések utalnak. A nagyobb áramütések légzésbénulást és veszélyes szívritmuszavarokat is okozhatnak.
Az égési sérülést okozó kémiai anyagok különböző szövetizgató hatású szerek és mérgek lehetnek, ideértve az erős savakat és lúgokat, valamint a fenolt, a kre- zolt a szerves oldószereket, a mustárgázt és a foszfort is. A kémiai anyagok még órákkal a sérülés után is lassan terjedő szövetelhalást okozhatnak.
Az égési sérüléseket súlyosságuk szerint – az érintett szövetmennyiség és a károsodás mélységének megfelelően – első-, másod- vagy harmadfokúnak minősítik.
Az elsőfokú égések viszonylag kevésbé súlyosak. Az égett bőrterület vörös, fájdalmas, érintésre igen érzékeny, nedvedző és duzzadt. A bőr óvatosan megtapintva kifehéredik, de hólyagok nem alakulnak ki.
A másodfokú égések mélyebb szövetkárosodást okoznak. A bőr ilyenkor felhólyagosodik. A hólyagok alapja lehet vörös vagy fehér, belsejükben sűrű, víztiszta folyadék gyűlik fel. A megégett rész megtapintva igen fájdalmas és érintés hatására kifehéredhet.
A harmadfokú égések okozzák a legmélyebb szövetkárosodást. Az égés felszíne lehet puha és fehér, vagy szilárd, feketére szenesedett. Mivel a megégett rész lehet sápadt is, halványabb bőrszínű egyénen könnyen összetéveszthető az egészséges résszel, de benyomva nem fehéredik ki. A sérülés helyén az elpusztult vörösvértestek élénk vörösre színezhetik a bőrt. Néha hólyagok is kialakulhatnak, és a megégett területen lévő szőrszálak könnyen kihúzhatok. Az égett rész érintésre nem érzékeny. A harmadfokú égések általában nem járnak fájdalommal, mivel az idegvégződések is elpusztulnak.
A mélyebb másodfokú égést néhány napig nehéz elkülöníteni a harmadfokútól.
A gyógyulás a sérülés helyétől és mélységétől függ. Az elsőfokú és a felszínes másodfokú égéseknél az elhalt bőrrétegek leválása után a bőr felső rétege, a hám újra kinőve befedi a mélyebben elhelyezkedő részeket.
A felszínes égések alapjából gyorsan és hegesedés nélkül vagy csak kevés hegesedéssel képes új hámréteg kifejlődni. Ezek az égések nem teszik tönkre a bőr mélyebben fekvő, megújulásra képtelen rétegét, az irhát.
A mélybe terjedő égések az irha sérülését okozzák. Új hámréteg csak a környező ép bőrből vagy a sérült rész esetleges hámmaradványaiból képződhet, tehát a gyógyulás igen lassú és jelentős hegesedéssel jár. Ehhez társul az is, hogy az égett terület zsugorodásra hajlamos, eltorzítva így a bőrt és akadályozva annak megfelelő működését.
A nyelőcső, a gyomor és a tüdők enyhe fokú égési sérülései általában problémamentesen meggyógyulnak. A súlyosabb égések viszont hegesedéssel és szűkületek, ún. kontraktúrák kialakulásával fenyegetnek. A hegesedés elzárhatja a táplálék útját a gyomorba, illetve megakadályozhatja a megfelelő mennyiségű oxigén felvételét a tüdőbe.
Az égések kb. 85%-a enyhe fokú, így otthon, orvosi rendelőben is, illetve intenzív ellátó részlegen is kezelhető. A megégett, forró kátránnyal bekenődött vagy valamilyen kémiai anyaggal szennyezett ruházat, különösen a ráolvadt anyagok (pl. szintetikus textíliák) eltávolításával megakadályozható a további károsodás. A bőrre került anyagokat – savakat, lúgokat és szerves vegyületeket – azonnal bő vízzel le kell mosni.
Kórházi ápolásra általában akkor van szükség, ha:
- Az arc, a kezek, a nemi szervek vagy a lábak is megégtek
- A beteg nem tudja otthon megfelelően ellátni a sérülését
- A sérült 2 évesnél fiatalabb vagy 70 évesnél idősebb
- A belső szervek is károsodtak
Enyhébb fokú égési sérülések
Enyhébb égési sérülések után az érintett részt azonnal hideg víz alá kell tartani. A kémiai anyagok által okozott sérülés helyét bő vízzel, hosszú ideig kell mosni. Az orvosi rendelőben, vagy a kórház sürgősségi részlegén a bőrről szappannal óvatosan eltávolítják az összes szennyeződést. Az erősebben odatapadt darabokat az orvos – a terület érzéstelenítése után – egy ecsetszerű eszköz segítségével távolítja el. A kifakadt vagy könnyen felszakítható hólyagokat szintén eltávolítják. A terület megtisztítása után antibiotikum tartalmú kenőcs, pl. ezüst-szulfadiazin alkalmazható.
Égési sérülések
1337
A megégett terület – általában gézzel történő – be- kötözésével megelőzhető a szennyeződés és a további sérülés. A terület tisztántartása azért különösen fontos, mert a bőr felső rétegének (hám) a károsodása szabad teret enged a fertőzések kialakulásának és terjedésének. Antibiotikumok segítségével megelőzhető a fertőzés, de erre nincs minden esetben szükség. Ha a tetanusz elleni védettség már nem megfelelő, akkor emlékeztető oltást adnak.
A megégett végtagokat általában a szívnél magasabb helyzetbe polcolják, így csökkentve azok duzzanatát. Ennek a testhelyzetnek a tartós biztosítására csak kórházi körülmények között van lehetőség, ahol az ágy egyes részei megemelhetők, és felfüggesztések is alkalmazhatók. Ha a másod- vagy harmadfokú égés az ízületre is kiterjed, úgy az érintett rész mozgásait rögzítőkötés felhelyezésével kell korlátozni, mivel a mozgatás súlyosbíthatja a sérülést. Több betegnek néhány napig – gyakran kábító hatású – fájdalomcsillapítókra van szüksége.
Súlyos égési sérülések
A súlyosabb, életveszélyes égések azonnali ellátást igényelnek, lehetőleg égési sérültek ellátására felkészült kórházban. A mentő személyzete elsősegélyként maszkon keresztül oxigént lélegeztet be az áldozattal, mert így kivédhető – az égés közben gyakran képződő mérgező gáz – a szénmonoxid hatása. A kórházban az orvosok és az ápolószemélyzet segítségével ellenőrzik, hogy a beteg légzése megfelelő-e, nincsenek-e más, az életet veszélyeztető sérülései, majd elkezdik az elvesztett folyadék pótlását és a fertőzések megelőzését célzó kezelést. Súlyos égési sérülések ellátásánál néha túlnyomásos oxigénterápiát alkalmaznak, vagyis a beteget különleges, nagy nyomású oxigénnel teli kamrába helyezik. Ezt a kezelést azonban a sérülés utáni 24 órán belül el kell kezdeni, ráadásul csak kevés helyen áll rendelkezésre.
Ha a légutak és a tüdők is károsodtak, akkor egy csövet a torokba vezetve (intubálás) támogatható a légzés. Ennek elvégzéséről a légzésszámtól függően döntenek: túlságosan gyors vagy lassú légzésnél a tüdőkbe nem jut elég levegő, és elégtelenné válik az oxigén bejutása a vérbe. Intubálásra lehet szükség akkor is, ha közvetlenül az arc sérült, vagy a torokban kialakult duzzanat fenyegeti a légzést. Ezt a beavatkozást néha még a nyilvánvaló tünetek jelentkezése előtt is elvégzik, ha az orvos gyanúja szerint légúti károsodás veszélye áll fenn. A légutak károsodását valószínűsíti, ha
zárt térben kialakult tűzben vagy robbanás során égett meg a beteg, ha korom található az orrban vagy a szájban, illetve ha az orrban lévő szőrszálak megperzselőd- tek. Ha a légzés normális, oxigén maszkon keresztüli alkalmazása is elég lehet.
Az égett terület megtisztítása és antibiotikus kenőcs alkalmazása után a sérülést steril kötszerrel bekötözik. A kötést általában naponta kétszer-háromszor cserélni kell. Mivel a kiterjedt égési sérülések különösen fogékonyak a súlyos fertőzésekre, ezért vénán keresztül antibiotikumok adhatók. Az utolsó oltás időpontjától függően emlékeztető tetanuszoltás alkalmazható.
A kiterjedt égések életveszélyt okozó folyadékveszteséget okozhatnak, ezért az elvesztett mennyiséget pótolni kell. A mélybe terjedő égések mioglobinuriát okozhatnak, vagyis egy, az izmok sejtjeiből származó fehérje a sérült sejtekből a vérbe, majd a vizeletbe jutva károsítja a veséket. A szükséges folyadékpótlás nélkül veseelégtelenség alakulhat ki.
Az égett bőrön vastag, pörkös felszín, égési var alakul ki, ami megkeményedve akadályozhatja a terület vérellátását. Ez különösen akkor veszélyes, ha az égés egy végtag teljes kerületére kiterjed. Esetleg arra van szükség, hogy az orvos a heg átvágásával csökkentse az alatta lévő, egészséges szövetekre gyakorolt nyomást.
Még a mély égések is meggyógyulhatnak maguktól, ha az érintett terület elég kicsi (kb. 3 cm-nél nem nagyobb), és gondosan tisztán van tartva. Ha a mélyebben lévő bőrréteg, az irha is komolyan károsodott, szükség lehet bőrátültetéssel befedni a megégett területet. A bőrátültetéshez a beteg egészséges részeiről származó saját bőre, más élő, esetleg halott ember bőre, vagy más állatfajból származó bőr – általában az emberihez legjobban hasonlító seretés bőre – használható. A saját bőr átültetése tartós megoldás, míg a többi módszerrel átültetett idegen bőr csak az alatta lévő szövetek gyógyulásáig marad meg, 10-14 nap után a szervezet kilöki.
Mozgás- és fizikoterápia alkalmazásával a minimálisra csökkenthető a kialakuló hegesedés, és az égett területek lehető legtöbb funkciója megőrizhető. Amint lehetséges, rögzítések alkalmazásával az ízületek kinyújtott állapotban tarthatók, így elkerülhető, hogy a bőr megfeszüljön és összezsugorodjon. A rögzítések a bőr teljes gyógyulásáig fennmaradnak.
Bőrátültetés előtt az érintett ízületeket megtomáztat- va lehetővé teszik ezek normális mozgását. A műtét után az orvos a terület 5-10 napig tartó rögzítésével
1338
Balesetek és sérülések
biztosítja, hogy az átültetett bőr megtapadjon, és a gyakorlatok csak ezután folytatódhatnak.
A betegeknek megfelelő mennyiségű és összetételű táplálékbevitelre van szükségük ahhoz, hogy sérüléseik meggyógyuljanak. Azok, akik nem képesek eleget enni, a táplálékot folyadék formájában is ihat- ják, vagy az orron keresztül a gyomorba vezetett csövön (orrszondán) keresztül kaphatják. Ha a beteg bél
rendszerének működése sérülés vagy többszöri operációk miatt nem megfelelő, akkor vénán keresztül táplálják.
Mivel a súlyos égési sérülések gyógyulása sokáig, olykor egy évig is eltart, a betegek gyakran depressziósak lesznek. A legtöbb, égési sérülésekre szakosodott centrumban pszichiáterek és szociális gondozók segítik a betegek felépülését.
278. FEJEZET
Az áramütés okozta sérülés a testen áthaladó áram hatására létrejött károsodás, mely egyaránt származhat a szövetek hőhatás következtében fellépő égéséből és a belső szervek működésének károsodásából is.
Az elektromos áram a szöveteken áthaladva hőt fejleszt, ami súlyos égési sérülést és károsodást okozhat. Áramütés következtében a test saját elektromos rendszere is rövidre záródhat, ami szívmegálláshoz vezet.
Áramütést okozhat villámcsapás, de a lakásban lévő elektromos vezetékek, leszakadt nagyfeszültségű légvezetékek vagy bármilyen, feszültség alatt lévő vezetékkel összeköttetésbe került tárgy – akár egy vízzel teli medence – megérintése is. A sérülések súlyossága az enyhe égési sérüléstől a halálos áramütésig terjedhet, attól függően, hogy milyen fajtájú és mekkora erősségű áram okozta, mekkora volt a test elektromos ellenállása az áram belépési helyénél, illetve, hogy mennyi ideig és milyen úton haladt keresztül az áram a szervezeten.
Az egyenáram általában kevésbé veszélyes a váltóáramnál. A váltóáram szervezetre gyakorolt hatása nagymértékben függ annak frekvenciájától. Az Egyesült Államokban általánosan használt 50 és 60 Hz közötti alacsony frekvenciájú váltóáram sokkal veszélyesebb a nagyfrekvenciás váltóáramnál, és 3-5-szőr veszélyesebb az azonos feszültségű és áramerősségű egyenáramnál. Az egyenáram általában erős izom-ösz- szehúzódást vált ki, ezáltal eltávolítva az áldozatot az
áramforrástól. A 60 Hz-es váltóáram hatására az izmok az adott helyzetben megmerevednek, így az áldozat gyakran nem képes elengedni az áram forrását. Ennek eredményeképp tovább tart az áram hatása, súlyos égési sérüléseket okozva. Általában mindkét áramfajta esetében elmondható, hogy minél magasabb a feszültség és az áramerősség, annál nagyobb az általa okozott károsodás.
Az elektromos áram erősségét amperben (jele: A) mérik, ennek ezred része a milliamper (mA). Az ember a kezet ért 5-10 mA-es egyenáramot és a háztartásokban használatos 1-10 mA-es, 60 Hz-es váltóáramot már képes érzékelni. Az a maximális áramerősség, aminél a kar izmai már összehúzódnak, de az áramforrás még elengedhető egyenáram esetében 75 mA, váltóáramnál gyermekeken 2-5 mA, nőkön 5-7 mA és férfiakon 7-9 mA, a karizomzat méretétől függően.
A másodperc töredékéig tartó, a mellkason áthaladó alacsony, 60-100 mA-es áramerősségű, kisfeszültségű (110-220 V) 60 Hz-es váltóáram is életveszélyes szívritmuszavarokat képes kiváltani. Hasonló hatáshoz 300-500 mA-es egyenáramra van szükség. Ha az áram közvetlenül a szívbe jut, pl. egy szívritmus-szabályzón (pacemakeren) keresztül, akkor jóval kisebb (1 mA alatti) áramerősség is képes ritmuszavarokat okozni.
Az elektromos ellenállás annak a mértéke, hogy a vezető (itt az emberi test) mennyire képes lecsökkenteni vagy lassítani a rajta átfolyó áramot. A test ellenállásának java részét a bőr adja, tehát közvetlenül ennek ál
Áramuütés okozta sérülések
1339
lapotától függ. A száraz, egészséges bőr ellenállása 40- szer akkora, mint a vékony és nedves bőrrétegé. Ha a bőr átlyukadt vagy megkarcolódott, esetleg az áram a száj, a végbél vagy a hüvely nedves nyálkahártyáján jutott be, akkor az ellenállás a nedves, de egészséges bőr ellenállásának csak a fele. Egy vastag, elszaruso- dott tenyér vagy talp ellenállása a vékonyabb bőrrészekénél 100-szor is nagyobb lehet. A bőrön áthaladó elektromos áram energiájának nagy része itt vész el, mivel itt a legnagyobb az ellenállás. Ha magas a bőr ellenállása, akkor az áram be- és kilépési helyénél nagy kiterjedésű égési sérülések alakulhatnak ki, a közbülső szövetek elszenesedésével. A belső szövetek ellenállásuktól függően szintén égési sérülést szenvedhetnek.
A sérülés kiteljedtségének megítélésében döntő fontosságú, hogy milyen úton haladt át az áram a testen. Az áram leggyakoribb belépési pontja a kéz, a második helyen a fej áll. A kilépési pont leggyakrabban a láb. Mivel a két kar, illetve a kar és a láb között haladó áram áthaladhat a szivén is, ezért ez sokkal veszélyesebb, mintha csak az egyik combból a talaj felé haladt volna. A fejen áthaladó áram epilepsziás rohamot, agyvérzést, légzésbénulást, pszichés elváltozásokat (rövidtávú emlékezetzavart, személyiségzavart, ingerlékenységet és alvászavart), valamint különféle szívritmuszavarokat is okozhat. A szemben okozott károsodások a szemlencsék elhomályosulásához (szürkehályoghoz) vezethetnek.
Fontos a károsodás időtartama. Minél tovább tartott az áramütés, annál több szövet károsodik. Ha valaki képtelen elengedni az áramforrást, súlyos égési sérüléseket szenvedhet. A villámcsapás sújtotta embereknél ritka a külső vagy belső égés, mivel olyan gyorsan zajlik az esemény, hogy az áram anélkül halad át a testen, hogy kiterjedtebb égési sérülést okozna. Mindenesetre a villámcsapás képes a keringés és a légzés megbénítására és az agyban lévő idegsejtek károsítására is.
A tünetek az elektromos áram jellemzőinek összhatásától függnek. Az áramütés okozta ijedtség és meglepetés hatására eleshet az érintett, vagy akár erőteljes izom-összehúzódások jöhetnek létre. Áramütés vezethet ficamok, törések és tompa sérülések kialakulásához is. Eszméletvesztés, légzésbénulás és szívmegállás szintén bekövetkezhet. Az elektromos áram okozta égés jól kivehető rajzolatot adhat a bőrön, és érintheti a mélyebben fekvő szöveteket is.
A nagyfeszültségű áram teljesen elpusztítja a be- és kilépési pontok között elhelyezkedő szöveteket, nagy izomrészek égési sérüléséhez vezetve. Más, súlyos égésekhez hasonlóan itt is nagymértékű folyadék- és sóveszteség lép fél, néha veszélyesen alacsony vérnyomást eredményezve. A károsodott izomrostokból mio- globin szabadul fel a vérben, majd a vizeletbe jutva a vesék károsodásához és veseelégtelenség kialakulásához vezethet.
Ha valaki vizes, könnyen éri áramütés. Ilyen például, ha beleejti a hajszárítót a kádba vagy belelép egy olyan pocsolyába, amibe egy leszakadt elektromos vezeték lóg. Ezekben az esetekben annyira lecsökken a bőr ellenállása, hogy szívmegállás következhet be anélkül, hogy égési sérülés is kialakulna. Ha a sziv- megállás után nem kezdik meg azonnal az újraélesztést, az áldozat meghal.
Villámcsapás nyomán csak ritkán alakulnak ki égési sérülések a be- és kilépési pontoknál, valamint ritka az izmok károsodása vagy a mioglobin megjelenése a vizeletben. Kezdetben előfordulhat átmeneti tudatzavar és eszméletvesztés, amit néha kóma követhet, de általában ezek az állapotok órákon vagy napokon belül megszűnnek. Villámcsapáskor a leggyakoribb halálok a szívmegállás és a légzésbénulás.
Az elektromos hosszabbítót szájukba vevő kisgyermekeknél az ajkak és a száj egészének égési sérülése fordulhat elő. Ez nemcsak az arc maradandó torzulását okozhatja, hanem a fogak, az állkapocs és az arccsontok fejlődését is károsíthatja. A gyermeket az égési sérülések kezelésében jártas sebészen kívül fogszabályzó szakorvosnak vagy szájsebésznek is meg kell vizsgálnia. További veszélyforrás, hogy a sérülés után 7-10 nappal, a var leválásakor súlyos vérzés indulhat az ajakban fütó valamely verőérből.
Alapvetően fontos az elektromos áram veszélyeinek megismertetése és ezek figyelembevétele. Az elektromos készülékek kialakításának, felszerelésének, valamint üzemeltetésének ellenőrzésével elkerülhetőek az otthoni és munkahelyi balesetek. Azokat a készülékeket, amelyek közvetlen érintkezésbe kerülhetnek az emberi testtel, megfelelően le kell földelni, és csak olyan áramkörbe szabad csatlakoztatni, ami érintésvédelmi megszakítóval van felszerelve. Könnyen beszerezhetők olyan kiváló érintésvédelmi megszakítók, amelyek már 5 mA-es áramszivárgásnál is kioldanak.
1340
Balesetek és sérülések
A villámcsapás elkerüléséhez be kell tartani az észszerű óvintézkedéseket: nagyobb viharok, villámlások idején kerülni kell a nyílt területeket, sportpályákat, és tanácsos védett helyre húzódni – lehetőleg nem egy különálló fa alá vagy fémfedelű kisházba, mivel ezek vonzzák a villámokat. A furdőzőknek ki kell jönniük a medencéből vagy a tóból. Az autók belseje ebből a szempontból teljesen biztonságos.
A kezelés során a sérültet eltávolítják az áramforrástól, ha szükséges, újraélesztéssel helyreállítják a szívműködést és a légzést, majd ellátják az égési és egyéb sérüléseket.
A sérült az áramforrástól legbiztonságosabban a megszakító vagy a kapcsoló lekapcsolásával, illetve a készülék tápkábelének kihúzásával választható el. Ha valószínűleg nagyfeszültségű vezetékről van szó, akkor az áram lekapcsolásáig senki sem érintheti meg az áldozatot. Sok segítő szándékú ember sérült meg, miközben a sérültet próbálta kiszabadítani. Nehéz megkülönböztetni a nagyfeszültségű vezetékeket az alacsony fe- szültségűektől, különösen a lakáson kívül.
Ha már meg lehet érinteni a sérültet, akkor az elsősegélynyújtónak ellenőriznie kell, hogy rendben van-e a légzés és a pulzus. Ha a sérült nem lélegzik és nincs érezhető pulzusa, akkor azonnal meg kell kezdeni az újraélesztését. Az elsősegélynyújtó vagy kórházi személyzetnek ellenőriznie kell, hogy a sérült szenvedett-e törést, ficamot vagy tompa sérülést, esetleg gerincsérülést. Ha kiterjedt izomkárosodás alakult ki, akkor a mioglobin károsíthatja a veséket, s ennek megelőzésére nagy mennyiségű folyadékot juttatnak a sérült szervezetébe.
A villámcsapások áldozatait gyakran meg lehet menteni az újraélesztéssel. A gyors beavatkozás döntő, de az újraélesztést még azoknál is meg kell kísérelni, akik látszólag régebben halottak, ugyanis akiknél elérhető, hogy maguktól lélegezzenek, majdnem mindig meggyógyulnak.
Folyamatos elektrokardiogrammal (EKG) követik a sérült szívműködését. Ha az áram valószínűleg a szivet is érte, akkor a megfigyelést 12-24 órán keresztül folytatják. Ha a sérült eszméletlen volt, vagy fejsérülést is találtak, akkor számítógépes rétegvizsgálattal (CT) állapíthatók meg az agy esetleges károsodásai.

A sugársérülés a szövetek sugárzás okozta károsodása.
A sugárzás természetes vagy mesterséges forrásból származó hullámok vagy nagy energiájú részecskék árama. A rövid ideig tartó, de nagy energiájú sugárzás éppúgy képes szöveti károsodást okozni, mint az elhúzódó kis energiájú. A sugárzás néhány mellékhatása hamar elmúlik, míg mások idült betegségek kialakulásához vezetnek. A nagy sugáradag hatásai már az eseményt követő percekben vagy napokban nyilvánvalóvá válhatnak. A késői hatások megjelenésére hetekig, hónapokig vagy akár évekig is várni kell. A nemi szervek sejtjeiben lévő genetikai örökítőanyag károsodása csak akkor jelenik meg, ha a sugárzásnak kitett embernek később gyermeke születik, ilyenkor ugyanis nagy a születési rendellenességek valószínűsége.
Régen csak a röntgen és a természetes radioaktív anyagok – amilyen az uránium és a radon – tartoztak az ártalmas sugárforrások közé. Az orvosi vizsgálatokhoz ma használt röntgenkészülék működése sokkal kevesebb sugárzással jár, mint a múltban. Manapság a leggyakoribb nagy energiájú sugárforrások az orvosi kezelések során, a laboratóriumokban, az iparban és az atomerőművekben használt mesterséges radioaktív anyagok.
Nagy mennyiségű radioaktív sugárzás érte a környezetet pl. 1979-ben a pennsylvaniai Three Mile Island atomerőműből és 1986-ban Ukrajna Csemobilban lévő reaktorából. A Three Mile Islandon bekövetkezett baleset nem járt súlyosabb sugárveszély kialakulásával,
Sugársérülések
1341
valójában az erőmű másfél kilométeres körzetén belül élők kissé alacsonyabb sugárterhelést kaptak, mint amekkora – normális körülmények között – egy év alatt, röntgensugárzás formájában éri az embereket. Ezzel szemben a csernobili erőmű környékén élők jóval nagyobb sugárzásnak voltak kitéve. Több, mint 30 ember halt meg, a sebesültek száma pedig jóval magasabb volt ennél. A baleset következtében Európán kívül Ázsiában és az Egyesült Államokban is megnövekedett a háttérsugárzás.
Az atomenergia birtokbavétele óta eltelt 40 év alatt a radioaktív sugárzásból eredő súlyos sérülések száma – Csernobilt nem számítva – hozzávetőleg 35 volt, ösz- szesen 10 halálos áldozattal. Ezen balesetek közül egyik sem állt atomerőművekkel kapcsolatban. Az Egyesült Államokban működő atomerőműveknek szigorú szövetségi előírásokat kell teljesíteniük, amelyek rendkívül alacsony szinten állapítják meg a kibocsátható radioaktív anyagok mennyiségét.
A sugárzás mérésére több, különböző mértékegységet használnak. A röntgen-egységgel (R) a levegőben mérhető sugárzás írható le. A gray (Gy) a sugárzásnak kitett szövetben vagy anyagban elnyelődött energiamennyiség mértékegysége. Bizonyos fajta sugárzások nagyobb mértékben érintik az élő szervezeteket, mint a tárgyakat: a sievert (Sv) segítségével megadható, hogy az emberi testre gyakorolt hatásuk mekkora elnyelt energiamennyiségnek felel meg.
A sugárzás károsító hatása a sugáradagtól (dózistól), a behatás időtartamától és a sugárzás intenzitásától függ. Egy adott nagyságú, rövid idő alatt egy adagban megkapott sugárdózis halált okozhat, míg ugyanennek a dózisnak hetekre, hónapokra elosztva esetleg alig van mérhető hatása. Az összdózis és a sugárzás intenzitása együtt határozza meg a sejtek örökítőanyagára gyakorolt közvetlen hatást.
A sugárzás intenzitásán azt értik, hogy egy adott idő alatt mekkora dózis éri a szervezetet. A mindenhol meglévő természetes háttérsugárzás alacsony, évi 1-2 millisievert intenzitású, ennek nincs kimutatható hatása a szervezetre. A sugárzás hatása az idők során azonban felhalmozódik: minden újabb adag az előzőkhöz adódva növeli az összdózist és ennek megfelelően több hatással is számolni kell. Nagyobb intenzitású, illetve nagyobb dózisú sugárzás esetén a kimutatható hatások valószínűsége is növekszik.
A sugárzás hatása attól is függ, hogy a test mekkora részét érte a behatás. Például az esetek többségében
Éves sugárterhelés az Egyesült Államokban
| Forrás | Átlagos dózis (millisievert) |
| Természetes háttérsugárzás | 0,82 |
|
Orvosi tevékenység
(pl. röntgen) |
0,77 |
| Fegyverkísérletek | 0.04-0.05 |
| Atomenergia-ipar | 0,01 alatt |
| Kutatás | 0,01 vagy alatta |
| Kereskedelmi termékek | 0.03-0.04 |
| Légi utazás | 0,005 |
| Sugárkezeléshez használt anyagok szállítása | 0,0001 |
| Egyéb | 0.15 |
| Összesen | 1,84 |
halálos, ha az egész testfelszínre elosztva 6 gray-nél nagyobb dózisú sugárzás éri a szervezetet, viszont – rákos daganat sugárkezelésénél – ennek 3-4-szerese sem jár komolyabb károsodással, ha csak egy kis területet sugároznak be. Lényeges a sugárzás szervezeten belüli eloszlása is. A gyorsan osztódó sejteket tartalmazó testrészek – a csontvelő és a belek – érzékenyebbek a sugárzásra, mint a lassabban osztódó sejtekből állók, pl. az inak és az izmok. A daganatok sugárkezelése során minden lehetséges módon védik a test érzékenyebb részeit, így nagy sugárdózisokat lehet használni.
A sugárzás okozta sérülések két csoportra oszthatók: heveny (azonnali) és idült (késői) károsodásokra. A sugársérülés heveny tünetcsoportjai több szervet is érinthetnek.
1342
Balesetek és sérülések
Az agyi tünetek rendkívül magas (30 gray feletti) összdózisnál jelentkeznek, és halált okoznak. A kezdetben jelentkező hányingert, hányást kedvetlenség, álmosság és néha kóma kialakulása követi. Ezekért a tünetekért valószínűleg az agyvelő gyulladása a felelős. Néhány órán belül remegés, görcsök és járásképtelenség fejlődik ki, majd beáll a halál.
A gyomor-bélrendszeri tünetek kissé alacsonyabb, de még mindig igen nagy (4 gray vagy ennél is nagyobb) összdózis esetén alakulnak ki. A tünetek súlyos hányingerből, hányásból, valamint komoly kiszáradást okozó hasmenésből állnak. Kezdetben ezeket a tüneteket a gyomor-bélhuzam nyálkahártyáját alkotó sejtek pusztulása okozza. Később a nyálkahártya fogyásához bakteriális fertőzések is társulnak, és végül a tápanyag felszívásáért felelős sejtek teljes pusztulása után a károsodott területről – általában nagy mennyiségű – vér folyik el a belek üregébe. A sugársérülés után általában 4—6 nappal új sejtek képződhetnek, viszont még ebben az esetben is valószínű, hogy a beteg a 2-3 héttel később kialakuló csontvelő-elégtelenség áldozatává válik.
A vérképzőszervi tünetek a csontvelőt, a lépet és a nyirokcsomókat – a vérsejtek termelésének elsődleges helyeit érintik. Általában 2-10 gray nagyságú összdózisú sugárzás elszenvedését követően alakulnak ki, kezdetben étvágytalansággal, közönyösséggel, hányingerrel és hányással. Ezek a tünetek a sugársérülés után 6-12 órával a legsúlyosabbak, és 24—36 óra múltán teljesen megszűnhetnek. Ezen tünetmentes periódus alatt a nyirokcsomókban, a lépben és a csontvelőben lévő vérképző sejtek száma folyamatosan csökken, ami végül súlyos vörösvértest és fehérvérsejt hiányhoz vezet. Gyakran vezet súlyos fertőzések kialakulásához a védő szerepet játszó fehérvérsejtek számának csökkenése.
Ha a sugárzás összdózisa 6 gray felett volt, akkor a gyomor-bélrendszeri és vérképzőszervi tünetek általában halálhoz vezetnek.
Heveny sugárbetegség alakul ki – különösen a hasi részen – sugárkezelést kapott betegek egy kis részénél. Tünetei a következők: hányinger, hányás, hasmenés és étvágytalanság, valamint fejfájás, általános rossz közérzet és emelkedett pulzusszám. A tünetek általában néhány órán vagy napon belül megszűnnek. A jelenség magyarázata nem ismert.
A beültetett készülékekből, esetleg külső forrásból származó elhúzódó vagy ismételt sugárártalmak nőknél a havi vérzés elmaradását és libidó csökkenést, to
vábbá mindkét nem esetében csökkent nemzőképességet okozhatnak. Szürkehályog alakulhat ki, és csökkenhet a vörösvértestek, a fehérvérsejtek és a vér- lemezkék száma. Nagy dózisú, de csak kis testfelületet érintő sugárzás hatására hajhullás, bőrsorvadás, nyílt sebek (fekélyek) és hegesedés, valamint csillag-alakú vénarajzolatok (a bőrfelszín alatti kitágult erekből álló kis területek) alakulhatnak ki. Idővel hámsejtekből kiinduló bőrrák is előfordulhat. Bizonyos radioaktív anyagok, például rádium-sók fogyasztása után több évvel csontrák léphet fel.
Jóval a rákellenes sugárkezelés befejezése után is előfordulhat a sugárzásnak kitett szervek súlyos károsodása. Rendkívül nagy sugárdózis elszenvedése után 6 hónappal (lappangási idő) hanyatlásnak indulhat a veseműködés, amihez vérszegénység és magas vérnyomás társulhat. Nagy mennyiségű sugárzás hatása felhalmozódva – fájdalmas állapotot jelentő – izomsorvadást és mészlerakódást okozhat a besugárzott izomban. Nagyon ritkán ezek az elváltozások rosszindulatú izomdaganat kialakulásához vezetnek. Tüdőrák sugárkezelésekor tüdőgyulladás alakulhat ki, nagyobb dózisok hatására súlyos hegesedés jöhet létre, ami halált is okozhat. A sziv és az azt körülvevő kötőszövetes zsák (a szívburok) gyulladását okozhatja a szegycsont és a mellkas kiterjedt besugárzása. A gerincoszlopot ért sugárdózisok összeadódó hatásának következménye végzetes, bénulást okozó károsodás lehet. A has – nyirokcsomó-, here- vagy petefészekrák miatt alkalmazott – kiterjedt besugárzása a belek idült fekélyes megbetegedéséhez, hegesedéséhez és átfúródásához vezethet.
A sugárzás megváltoztatja az osztódó sejtek örökítőanyagát. Az ivarszerveken kívüli sejteknél ezek a változások a sejtfejlődés zavarát idézhetik elő, pl. rák vagy szürkehályog formájában.
A sugárzásnak kitett petefészkek és herék esetében a laboratóriumi állatok ivadékai között megnőtt a genetikai rendellenességek (mutációk) száma, de emberek esetében ez a hatás nincs bizonyítva. Néhány kutató szerint a sugárzásnak egy bizonyos dózis (küszöb) alatt nincs káros hatása, míg mások úgy vélik, hogy a petefészkeket és a heréket ért bármekkora sugárzás káros lehet. A tények pontos ismerete híján a legtöbb szakértő minden, az orvosi gyakorlatban használt, illetve foglalkozási ártalomként szereplő sugárzás lehető legalacsonyabb szinten tartását javasolja. Betegség vagy mutáció kialakulásának valószínűsége 1 gray nagyságú sugárdózis elszenvedését követően 1:100, és egy embert évente átlagosan csak kb. 0,002 gray sugárzás ér.
Sugársérülések
1343
Sugársérülés gyanúja áll fenn azoknál, akik sugárkezelést kaptak, vagy előzőleg egy baleset során sugárzásnak voltak kitéve, és ezt követően alakult ki náluk betegség. Azt, hogy valóban sugárzás okozta-e a betegséget, célzott vizsgálattal sem lehet biztosan megállapítani, bár a duzzanatok és a szervi rendellenességek vizsgálatára sokféle módszer áll rendelkezésre. A beteg kilátásait a kapott dózis nagysága és intenzitása határozza meg, valamint az, hogy a sugárzás mely testrészeit érte. A sérülés súlyosságáról további információk nyerhetők a vér és a csontvelő ismételt vizsgálataival.
Agyi és gyomor-bélrendszeri tünetek esetén a diagnózis egyértelmű, a beteg kilátásai igen rosszak. Az agyi tünetek kialakulása után órákon vagy napokon belül, míg gyomor-bélrendszeri tüneteknél 3-10 nap után áll be a halál, bár néhány esetben pár hetes túlélés is előfordul. A vérképzőszervi tünetek gyakran 8-50 nap után okoznak halált, ez bekövetkezhet a 2.^1. hét körül kialakuló súlyos fertőzés, vagy a sérülés után 3-6 héttel előforduló jelentős vérzések miatt.
Elhúzódó, idült sugársérüléseknél, amikor maga a kiváltó esemény ismeretlen vagy elkerülte a figyelmet, nehéz vagy akár lehetetlen a diagnózis felállítása. Ha felmerül a sugársérülés gyanúja, akkor az orvos egy lehetséges munkahelyi baleset nyomát keresve utánanézhet ezeknek a sugárszennyeződéseket számon tartó szövetségi vagy állami intézmények adattárában. A sejtek örökítőanyagát tartalmazó kromoszómákat rendszeres időközönként megvizsgálva, az orvos sugársérülésekre jellemző elváltozásokat kereshet. Mindamellett előfordul, hogy ezek a vizsgálatok nem vezetnek döntő eredményre. Sugárártalom elszenvedése után rendszeres szemészeti ellenőrzés során megvizsgálják, hogy nem alakult-e ki szürkehályog.
Ha a bőr radioaktív anyaggal szennyeződött, akkor bő vízzel vagy – ha rendelkezésre áll – külön e célra készült oldattal kell lemosni. A kis, szúrásszerű sebeket akkor is erőteljesen le kell tisztítani, ha a súrolás fájdalommal jár, mivel így távolítható el minden radioaktív részecske. Ha a beteg nemrég radioaktív anyagot nyelt le, akkor meg kell hánytatni. Az igen nagymértékű radioaktív sugárzásnak kitett betegeknél folyamatosan figyelik a kilélegzett levegő és a vizelet radioaktivitását.
Mivel a heveny agyi tünetek kialakulása mindig halálhoz vezet, ezért ebben az esetben a kezelés célja megfelelő közérzetet biztosítani a fájdalom, a szorongás és a légzési nehézségek csökkentésével. A görcsrohamok megfékezésére nyugtatószereket adnak.
A hasi sugárkezelés következtében fellépő heveny sugárbetegség tünetei a kezelés előtt adott hányáscsillapítókkal csökkenthetők.
A gyomor-bélrendszeri tünetek nyugtatok és hányáscsillapítók alkalmazásával, valamint kímélő étrendet tartva enyhíthetők. Ha szükséges, akkor pótolni kell az elvesztett folyadékmennyiséget. Ismételt vérátömlesztések és antibiotikumok alkalmazásával a betegek életben tarthatók az első 4-6 nap alatt, amíg új sejtek nem kezdenek képződni a gyomor-bélhuzamban.
Vérképzőszervi tünetek esetén az elpusztult vérsejteket vérátömlesztéssel pótolják. A fertőzések megelőzésére tett erőfeszítések közé tartozik az antibiotikus kezelés és a szigorú elkülönítés, melynek célja, hogy a beteg ne kerülhessen kapcsolatba más, esetleg kórokozókat hordozó emberekkel. Néha csontvelő-átültetésre kerül sor,A de ennek eredménye bizonytalan, hacsak donorként, vagyis csontvelő szövetet átadóként nem áll rendelkezésre egypetéjű ikertestvér.
A hosszú ideig tartó sugárterhelés késői hatásainak kezelése a radioaktivitás forrásának eltávolitásával kezdődik. Bizonyos radioaktív anyagok – a rádium, a tórium és a sugárzó stronciumizotópok – eltávolíthatók olyan gyógyszerek segítségével, amelyek megkötik ezeket az anyagokat, és velük együtt kiválasztódnak a vizelettel. Ezek a szerek azonban csak akkor igazán hatékonyak, ha a baleset után rövid időn belül alkalmazásra kerülnek. A kialakult rákos daganatokat és fekélyeket sebészi úton távolítják el, illetve állítják helyre. A sugárzás következtében fellépő fehérvérűség kezelése ugyanaz, mint más eredet esetén – kemoterápia.B Az elvesztett vérsejtek vérátömlesztéssel pótolhatók, de csak átmenetileg, mivel a sugárzás következtében károsodott csontvelő gyógyulása nem valószínű. A kialakult meddőség nem gyógyítható, de a nemi hormonok alacsony szintjét előidéző kóros petefészek-, illetve hereműködés hormonpótlással kezelhető.
▲ lásd a 836. oldalt
■ lásd a 765. oldalt
1344
![]()
FEJEZET
A szervezet izzadással, lihegéssel, didergéssel, valamint a bőr és a belső szervek vérkeringésének átcsoportosításával általában képes szűk határok között tartani a testhőmérsékletet mind hideg, mind meleg időben. Mindemellett a túlságosan nagy vagy sokáig tartó meleg hőháztartási zavarokat okozhat: hőkimerülést, hőgutát és görcsöket.
Az izzadás hűtő hatását csökkentő magas páratartalom, valamint az izmok hőtermelését fokozó tartós erőkifejtés következtében megnő a hőháztartási zavarok kialakulásának valószínűsége. Az idősebbek, a nagy súlyfelesleggel rendelkezők és az alkoholisták különösen hajlamosak erre, valamint azok, akik bizonyos – hisztamingátló és elmegyógyászatban használatos – gyógyszereket, alkoholt és kokaint fogyasztanak.
A magas hőmérséklet okozta megbetegedések a józan észre hallgatva megelőzhetők. Példának okáért kerülendő a nagyon meleg vagy rosszul szellőző helyen történő fárasztó munkavégzés, és fontos a megfelelő ruházat viselése. Az izzadsággal elvesztett folyadék és só pótolható enyhén sós ételek és italok – paradicsomié vagy hideg húsleves – fogyasztásával. Több, a kereskedelemben kapható ital (pl. az Egyesült Államokban a Gatorade) különösen nagy mennyiségben tartalmaz sót. Ha elkerülhetetlen a meleg környezetben történő munkavégzés, akkor ajánlatos sok folyadékot fogyasztani és a bőrt hideg vízzel bepermetezve hűteni.
Hőkimerülés sokáig tartó magas külső hőmérséklet hatására alakul ki, amikor az izzadással járó folyadékvesztés miatt kifáradás, alacsony vérnyomás és néha ájulás következik be.
Nagy meleg hatására a verítékezéssel túl sok folyadékot veszíthet a szervezet, különösen kemény fizikai munka vagy testmozgás közben. A folyadékvesztéssel együtt sókat (elektrolitokat) is veszít a szervezet, ami károsítja a keringést és az agyműködést. Ezeknek a folyamatoknak a végeredményeként hőkimerülés alakulhat ki. Bár a hőkimerülés súlyos állapotnak látszik, valójában ritkán az.
A fontosabb tünetek közé tartozik a fokozódó fáradtság, gyengeség, szorongás és az erős izzadás. Előfordul, hogy egyhelyben állva ájulás környékezi a be
teget, mivel a vér a lábak – meleg miatt kitágult – ereiben halmozódik fel. A szívverés lelassul és erőtlenné válik, a bőr sápadt, hideg és nyirkos, a beteg zavarodottá válik. A folyadékvesztés következtében csökken a vér térfogata, esik a vérnyomás, ami a beteg hirtelen elgyengüléséhez, ájulásához vezethet. A tünetek alapján a hőkimerülés általában felismerhető.
A kezelés legfontosabb része az elvesztett folyadék és só pótlása. Általában elég, ha a beteg vízszintes helyzetben vagy a fejét a többi testrészénél mélyebben tartva fekszik, és közben hideg, enyhén sós italt kortyolgat. Néha vénán keresztül kell folyadékot juttatni a szervezetbe. A beteg állapota hűvös helyre kerülve javul. A folyadékpótlást követően gyakran gyors és teljes felépülés következik be. Ha a kezelés ellenére sem emelkedik a vérnyomás és a szívverés is lassú marad, akkor valamely egyéb betegségre kell gondolni.
A hőguta hosszantartó, igen nagy meleg hatására kialakuló, életveszélyes állapot, amikor a beteg képtelen megfelelő mértékben verítékezni ahhoz, hogy testhőmérséklete csökkenjen.
Ez az állapot a legtöbb esetben gyorsan alakul ki, és azonnali, erélyes kezelést igényel. Ha valaki kiszáradás következtében nem képes eleget verítékezni ahhoz, hogy lehűtse a szervezetét, akkor a testhőmérséklete veszélyesen magasra emelkedhet, ez hőgutát okozhat. Bizonyos betegségek, pl. a szkleroderma és a cisztás fibrózis csökkentik a verítékezési képességet, így nagyobb a hőguta kialakulásának kockázata.
A hőguta gyorsan kialakulhat, és nem minden esetben előzik meg figyelmeztető jelek – fejfájás, szédülés és fáradtság. A verítékezés általában – de nem mindig – csökken. A bőr forró, kipirult és általában száraz. A pulzusszám (a szívverések gyakorisága) gyorsan elérheti a percenkénti 160-180 ütést, szemben a normálisnak mondható percenkénti 60-100 összehúzódással. A légzésszám általában emelkedik, de a vérnyomás csak ritkán változik. A testhőmérsékletet a végbélben kell mérni, értéke gyorsan 40-41 °C-ig emelkedik, lángoló érzést keltve. A beteg zavarodottá válhat és gyorsan el
Hidegártalmak
1345
veszítheti eszméletét vagy görcsrohamok alakulhatnak ki.
Ha nem kezdik azonnal kezelni, a hőguta tartós károsodásokat vagy halált is okozhat. A 41 °C-os hőmérséklet igen súlyos állapot, fél fokkal magasabb érték már gyakran halálhoz vezet. Gyorsan kialakulhatnak a belső szervek, pl. az agy maradandó károsodásai, ezek következtében gyakran meghal a beteg. A nagyon idős és a betegségtől legyengült szervezetű emberek – ideértve az alkoholistákat is – hajlamosak a legrosszabb kimenetelre. A hőguta általában a tünetek alapján felismerhető.
A hőguta sürgős ellátást, azonnali életmentő beavatkozást igénylő állapot. Ha a beteget nem lehet azonnal kórházba szállítani, akkor a várakozás ideje alatt hideg vízbe mártott ruhákba vagy ágyneműbe kell bugyolál- ni vagy akár jéggel is lehet hűteni. A kórházban a testhőmérséklet folyamatos figyelésével elkerülhető a túl- hűtés. A görcsrohamok megfékezéséhez gyógyszereket kell adni intravénásán. Súlyos hőguta után néhány napig ágynyugalom javasolt. A testhőmérséklet néhány hétig szabálytalanul ingadozhat.
A meleg okozta görcsök nagy melegben végzett fizikai munka által kiváltott verítékezés következtében kialakult erőteljes izom-összehúzódások.
A meleg okozta görcsök hátterében nagymértékű folyadékveszteség és – nátriumot, káliumot, valamint magnéziumot tartalmazó – sók vesztése áll. Ennek oka a megerőltető munkavégzés miatti izzadás. A meleg okozta görcsök mindennaposak a fizikai dolgozók – a géptermi munkások, acélgyári dolgozók és a bányászok – között. A hegymászók és síelők többrétegű ruházata elrejtheti az erős verítékezést is.
A görcsök gyakran hirtelen alakulnak ki a kezekben, a lábszárakon vagy a lábfejekben; általában fájdalmasak és munkaképtelenné teszik az embert. Az izmok kemények, feszesek és nehezen emyednek el.
A meleg okozta görcsök megelőzhetők és kezelhetők sós italok vagy ételek fogyasztásával. Ritkán vénán keresztül folyadék- és sópótlásra van szükség. A meleg okozta görcsök sótablettákkal többnyire megelőzhetők, de gyakran izgatják a gyomrot. Túl sok sót fogyasztva folyadékvisszatartás (ödéma) alakulhat ki.

A bőrt és az alatta lévő szöveteket a vérkeringés állandó hőmérsékleten tartja. A vér hőmérsékletét pedig a táplálék elégetése során a sejtekben keletkezett energia biztosítja. A folyamathoz állandó táplálék- és oxigén-utánpótlás szükséges.
A testhőmérséklet csökkenésével jár, ha hidegbe kerülve nő a bőr hőleadása, ha akadályozott a vérkeringés, vagy ha csökken a tápanyag- és oxigén-utánpótlás. Fokozott a hidegártalmak kialakulásának kockázata elégtelen táplálkozás esetén, valamint akkor, ha – nagy magasságban – nem áll rendelkezésre megfelelő meny- nyiségű oxigén.
Általában még rendkívül hideg időben sem jön létre károsodás, ha a bőr, a kéz- és lábujjak, a fülek, valamint az orr védve van, és csak rövid ideig éri őket köz
vetlenül a hideg levegő. Ha hosszabb ideig tart a hideg hatása, akkor a szervezet automatikusan beszűkíti a bőr, az ujjak, a fülek és az orr kisereit, ezáltal megnövelve az életfontosságú szervek, az agy és a szív vérellátását. Ennek a védekező mechanizmusnak azonban ára is van: azok a testrészek, amelyekbe kevesebb vér jut, gyorsabban kihűlnek.
A hidegártalmak elkerülése egyszerű: tudni kell, hogy mi okozza a veszélyt, és fel kell készülni rá. Több rétegű, lehetőleg gyapjúból készült ruházat vagy tollal, esetleg műszállal bélelt kapucnis kabát és szélálló dzseki még a legkeményebb körülmények között is védelmet nyújt. Mivel a fejbőrön keresztül sok hőt veszít az ember, fontos a meleg sapka. Elegendő táplálék és ital fogyasztása is segít a megelőzésben.
1346
Balesetek és sérülések
A hidegártalmak közé tartozik a kihűlés, ami veszélyes mértékű, az egész szervezetre kiterjedő lehűlést jelent, valamint a fagyás, amelynek során a súlyossági foktól függően a felszíni rétegek károsodnak, de akár szövetelhalás is kialakulhat. A fagydaganat és a lövész- árokláb kialakulásáért is a hideg felelős.
A kihűlés kórosan alacsony testhőmérsékletet jelent.
A kihűlés veszélyének leginkább a fiatal gyermekek és az öregek vannak kitéve. Különösen igaz ez azokra az egyedül élő idős emberekre, akik órákat vagy akár napokat töltenek egy hideg szobában, lassan zavarttá és magatehetetlenné válva. A kihűlt idős emberek fele még a megtalálásuk előtt vagy röviddel azután meghal. Mindemellett a fiatal, erős és egészséges embereknél is előfordulhat.
Kihűlés akkor alakul ki, ha a szervezet gyorsabban veszíti a hőt, mint ahogy azt a táplálék égetésével pótolni tudja. A hideg levegő – általában a szél – konvek- cióval, vagyis légáramlással von el hőt a szervezettől. Hideg kövön vagy fémlapon ülve a melegebb testből hő vezetődik el a hidegebb részek felé. Ugyanez a helyzet, ha valakinek nedves a ruhája. A fedetlen bőr – különösen a fejen – sugárzással és a veríték párolgása során veszít hőt.
Hideg vízbe kerülve gyakran következik be kihűlés, ez annál gyorsabban alakul ki, minél alacsonyabb a víz hőmérséklete. Ha valaki sokáig vízben van, akkor lehet ugyan, hogy nem érzi túl hidegnek, de mégis hőt veszít. Ilyen esetben gyakran figyelmen kívül hagyják a kihűlés kezdeti jeleit. Fontos ismerni a hideg víz veszélyeit, mivel jeges vízben akár már pár perc alatt zavart- ság alakul ki, de ez egy idő után még elfogadható vízhőmérséklet mellett is bekövetkezik.
A kihűlés lassan, fokozatosan alakul ki, így kezdetben sem az áldozat, sem a környezete nem figyel fel rá. A mozdulatok lassúvá és esetlenné válnak, majd megnyúlik a reakcióidő és a tudat elhomályosul, romlik az ítélőképesség, valamint hallucinációk is előfordulnak. A kihűlés áldozata eleshet, elbarangolhat vagy előfordul, hogy egyszerűen lefekszik pihenni, és gyakran így éri a halál. Ha az áldozat vízben van, akkor a halál oka fulladás.
Korai stádiumban elég, ha száraz, meleg ruhát adnak a kihűlt emberre, és nem túl forró italt itatnak vele, de az is megfelelő, ha társával egy hálózsákba bújik. Ha az áldozat eszméletlen, a további hőveszteséget megelőzendő száraz, meleg takaróval kell betakarni, és ha lehet, akkor a mihamarabbi kórházba szállításig meleg helyre kell vinni. Gyakori, hogy a pulzus nem tapintható és a szívhangok sem hallhatók. Ilyenkor nagyon óvatosan kell bánni a beteggel, mert egy hirtelen rázkódás hatására akár halálos szívritmuszavar is felléphet. Ez az oka annak, hogy nem javasolt kórházon kívül újraélesztést végezni, kivéve, ha hideg vízben talált, eszméletlen áldozatról van szó. Mivel a kihűlt, eszméletlen betegek könnyen meghalhatnak, csak kórházban, állandó megfigyelés mellett szabad őket kezelni, így van esélyük a túlélésre. Egy kihűlt ember csak akkor tekinthető halottnak, ha a felmelegítést követően sincsenek életjelei.
Az enyhe fagyási sérülések olyan hidegártalmak, melyek következtében a bőr bizonyos részei megfagynak, de nem alakul ki tartós károsodás.
Enyhe fagyási sérülésnél a bőr fagyott részei fehérek és dermedtek, majd megduzzadnak és fájdalmasak lesznek. Később a bőr – a leégéshez hasonlóan – le- hámlik, a fülek és az orcák hónapokig vagy akár évekig érzékenyek maradhatnak a hidegre, nyilvánvaló károsodás nélkül.
Kezelésként elegendő az érintett terület pár percig tartó felmelegítése, hacsak nem túl nagymértékű a fagyás, ez utóbbi esetben azonban súlyos fagyásként kell kezelni.
A súlyos fagyási sérülés olyan hidegártalom, ami egy vagy több testrész tartós károsodását jelenti.
Súlyos fagyási sérülések kialakulására hajlamosít az érelmeszesedés – a verőerek falának elvékonyodása és megkeményedése – miatt kialakult rossz keringés, valamint az érgörcsök, amiket dohányzás, idegrendszeri megbetegedések és bizonyos gyógyszerek szedése okozhat. Veszélyes a keringést leszorító, túl szoros kesztyűk vagy csizmák viselése is. A legnagyobb veszélynek a fedetlen kezek és lábak vannak kitéve. A fagyási sérülés hátterében a csökkent vérátáramlás és a szövetekben kialakult jégkristályok hatása áll.
Hegyibetegség
1347
A megfagyott bőr duzzadt és fájdalmas, kezdetben vörös, később fekete lesz. Az elfagyott részen lévő sejtek elpusztulnak. A fagyás mértékétől függően az érintett szövet meggyógyulhat, de üszkösödés is kialakulhat.
A sérültet meleg takaróba kell bugyolálni. A fagyott kezeket és lábakat a segélynyújtó által még elviselhető hőmérsékletűnek érzett (38-40 °C-os) vízben kell melegíteni. Nem szabad a fagyott embert tűz mellett felmelegíteni vagy hóval bedörzsölni. Miután az áldozatot biztonságba helyezték, segít, ha forró italt itatnak vele. A fagyott területet óvatosan le kell mosni, meg kell szárítani, majd – miután steril kötszerrel bekötözték – gondosan tisztán kell tartani a fertőzés elkerülése céljából. A fagyás felismerése után azonnal antibiotikumot kell adni a betegnek. Néhány szakértő tetanusz elleni védőoltást is javasol. Szájon át vagy injekcióban adott rezerpinnel kitágíthatok az erek és javítható a fagyott rész vérellátása.
A legtöbb embernél hónapokig tartó, lassú javulás következik be, bár néha sebészi úton kell eltávolítani az elhalt szöveteket. Mivel a fagyási sérülés először nagyobbnak és súlyosabbnak tűnhet, mint később – néhány hét vagy hónap múlva -, ezért az esetleges csonkolásról általában csak azután döntenek, ha a szöveteknek már volt idejük a gyógyulásra.
Gyakran előfordul, hogy az áldozatnak a saját, fagyott lábán kell biztonságba jutnia. Ha a lábat meg lehet óvni a további fagyástól, akkor a legtöbb esetben jobb, ha a még fagyott lábára áll rá a sérült, mintha előbb felmelegítenék. A megfagyott, majd felmelegített láb sokkal sérülékenyebb, különösen durva talajon.
A fagydaganat (pernio) egy korábban elfagyott testrészben jelentkező fájdalmas, hideg vagy égető érzés.
A fagydaganat a hideg hatására jelentkezik. Ehhez néha a legkisebb hideg is elég. Kezelése nehéz, és a daganat évekig megmaradhat.
A lövészárokláb a napokig hideg, nedves zokniban vagy csizmában lévő lábon kialakuló hidegártalom.
A láb sápadt, nyirkos és hideg, a keringése rossz. Ha a betegséget nem kezelik, fertőzés alakulhat ki. A kezelés a láb óvatos felmelegítéséből, megszárításából és megtisztításából áll. Ezután a lábat fel kell polcolni, és szárazon, illetve melegen kell tartani. A betegnek antibiotikumot kell adni, és valószínűleg tetanusz elleni emlékeztetőoltást is. Ritkán ugyan, de ez a fajta sérülés a kezeken is kialakulhat.

A hegyibetegség, nagy tengerszint feletti magasságon, oxigénhiány miatt kialakuló állapot. A betegség több formát ölthet, amelyek egymásba átalakulhatnak.
Nagy magasságban a levegő nyomása csökken, a ritkább levegőben pedig kevesebb a hasznosítható oxigénmolekula. Ez több módon is hatással van a szervezetre: emelkedik a légzésszám (a percenkénti légvételek száma), a légvételek mélyebbekké válnak, ennek hatására felborul a vérben és a tüdőben lévő gázok egyensúlya, ami a vér kémhatását lúgos irányba tolja el, és megváltozik a nátrium- és káliumsók eloszlása a sejtekben. Végül a szövetek és a vér víztartalma is átrendeződik. Ezek a hegyibetegség legfontosabb okai.
Nagy magasságban a vér kevesebb oxigént tartalmaz, aminek következtében a bőr, az ajkak és a körmök kékes árnyalatúvá válhatnak (cianózis). Néhány hét eltelte után a szervezet több vörösvértest termelésével „igyekszik növelni” a szövetek oxigénellátását.
A hatás mértéke attól függ, hogy milyen gyorsan és milyen magasra került a beteg. Kevés látható jel alakul ki 7000 láb (2134 m) magasság alatt, de gyors emelkedés után 9000 lábon (2743 m) a tünetek már igen gyakoriak. A legtöbb ember néhány nap alatt képes alkalmazkodni még a 10.000 láb (3048 m) magassághoz is, de hetekre is szükség lehet, ha ennél jóval nagyobb magasságról van szó.
1348
Balesetek és sérülések
Heveny hegyibetegség alakul ki a legtöbb tengerszinten élő embernél, ha 1-2 napon belül közepes tengerszint feletti magasságra (8000 láb = 2438 m) kerülnek. Légszomjuk van, gyors a szívverésük és köny- nyen kifáradnak. A betegek 20%-ánál fejfájás, hányinger, hányás és alvászavarok is jelentkezhetnek. Nehéz munka hatására a tünetek rosszabbodnak. A legtöbb embernél napokon belül javulás következik be. Ez a jóindulatú betegség ritkán több egyszerű kényelmetlenségnél, fiatalokon gyakoribb, előfordulása a kor előrehaladtával csökken.
Nagy magasságon fellépő tüdővizenyő (tüdőödéma), azaz folyadék felhalmozódása a tüdőkben – a kevésbé súlyos – heveny hegyibetegséget követően alakulhat ki. Kialakulásának kockázata valamivel nagyobb azoknál, akik eleve nagy magasságban élnek, és 7-10 nap után térnek ide vissza egy tengerszint közelében fekvő helyről. Különösen igaz ez a gyermekekre. Azoknál, akik már egyszer átestek ezen a betegségen, sokkal valószínűbb egy újabb hasonló roham kialakulása, és akár egy enyhe légúti fertőzés – nátha, torokgyulladás, hörghurut – is növeli a kockázatot. Ez a fajta tüdővizenyő sokkal gyakoribb férfiaknál, mint nőknél. Általában a magas helyre kerülést követően 24-96 órával alakul ki, és 9000 láb (2743 m) alatt szokatlan.
A légszomj sokkal súlyosabb, mint a heveny hegyibetegségnél: már a legkisebb erőfeszítés is komoly fulladást eredményez. Gyakori a kezdetben száraz, kaparó, de később gyakran habos váladékot produkáló köhögés. Ez a váladék igen nagy mennyiségű, gyakran rózsaszín vagy akár véres is lehet. Hőemelkedés is kialakulhat. A nagy magasságon fellépő tüdővizenyő gyorsan romlik, néhány órán belül enyhe betegségből életveszélyes állapot alakulhat ki.
A nagy magasságban fellépő agyduzzadás (agyödéma) a hegyibetegség legsúlyosabb formája. A magasan fekvő helyre kerülést követően 24—96 órán belül léphet fel minden előzmény nélkül, heveny hegyibetegség, esetleg nagy magasságon kialakuló tüdővizenyő előzheti meg. Ennél a betegségnél az agyon belül folyadék halmozódik fel. Korai figyelmeztető jel a bizonytalan járás és az ügyetlenné vált ujj és kézmozdulatok. A heveny hegyibetegségben előfordulónál jóval súlyosabb fejfájások jelentkezhetnek. A halluciná- ciók csak kissé később jelentkeznek, de a beteg általában nem ismeri fel ezeket. Minél nagyobb a tengerszint feletti magasság, annál jobban romlik az ítélő- és felfogóképesség. A tünetek az alkoholfogyasztás hatásához hasonlóak. Az enyhe agyduzzadás órákon belül életve
szélyes betegséggé fejlődhet. Ha valakinél felmerül a nagy magasságban kialakuló agyduzzadás lehetősége, azonnal alacsonyabban fekvő helyre kell szállítani.
Magassági vizenyő (a kezek és a lábak, valamint ébredéskor az arc duzzanata) gyakran alakul ki kirándulóknál, hegymászóknál és síelőknél. Részben a sók szervezeten belüli eloszlásának nagy magasságon bekövetkezett megváltozása okozza, bár a tengerszinten végzett nehéz munka is járhat a só- és a vízeloszlás változásával.
A nagy magasságban fellépő retinavérzések (kis pontszerű bevérzések a szemgolyó hátsó részén lévő ideghártyán) már közepes magasságba kerülve is kialakulhatnak. Ez az állapot ritkán jár tünetekkel, és magától meg is szűnik, kivéve abban a ritka esetben, ha a vérzés a retina éleslátásért felelős középső részén történik. Ekkor kis vak területet lát az illető. Ritkán felléphet az egyik vagy mindkét szemen homályos látás, de akár vakság is; ezek egyértelműen a migrén nem típusos megjelenési formái, és alacsonyabb fekvésű helyre kerülve azonnal elmúlnak.
A félheveny hegyibetegség igen szokatlan állapot, amit kínai szülők közepes tengerszint feletti magasságban világra hozott, vagy születésük után ide került gyermekeiről közöltek. Előfordul a több héten vagy hónapon keresztül 20.000 láb (6096 m) felett állomá- soztatott katonák között is. Ezt az állapotot szívelégtelenség okozza, nagy mennyiségű folyadék felhalmozódásával a tüdőkben, a hasüregben és a lábakban. A beteg alacsonyabb helyre szállítás után meggyógyul, erre életmentő beavatkozásként szükség is van.
Az idült hegyibetegség (Monge-kór) fokozatosan, több hónap vagy év után alakul ki néhány magas helyen élő embernél. A tünetek légszomjból, aluszékony- ságból és különböző helyeken jelentkező fájdalmakból állnak. A lábakban és a tüdőkben alvadt vérrögök keletkezhetnek, és szívelégtelenség léphet fel. Az idült hegyibetegség akkor alakul ki, ha a szervezet túl sok vörösvértest képzésével túlkompenzálja az oxigénhiány hatását. Ha az illetőt nem viszik alacsonyabban fekvő helyre, nyomorékká válik és meghal.
A hegyibetegség megelőzésének legjobb módja, ha lassan növelik a magasságot, 2 nap alatt érve el a 8000 lábat (2438 m), és minden további 1-2000 lábra (300-600 m) egy-egy napot hagyva. Jobb egyéni tempót tartani, mint merev menetrendet követni. Félúton további egy napos pihenőt beiktatva tovább csökkenthető a kockázat. A fizikai erőnlét sokat számít, de nem
Fuldoklás
1349
jelent teljes biztonságot nagy magasságban. A megérkezést követő egy-két napban ajánlott tartózkodni a nehéz munkától. A felvett folyadékmennyiség növelése és a só, illetve a sós ételek kerülése hasznos lehet, bár jótékony hatásuk még nem bizonyított. Nagy magasságban csak nagyon óvatosan szabad alkoholt fogyasztani. Minden, itt megivott alkoholtartalmú ital, két hasonló, tengerszinten elfogyasztott adag hatásával ér fel, és a túl sok alkohol hatása hasonlít a hegyibetegség bizonyos formáihoz.
Indulás előtt kis adag acetazolamidot vagy dexame- tasont bevéve, majd a kúrát megérkezés után is még néhány napig folytatva minimálisra csökkenthetők a heveny hegyibetegség tünetei. Azoknak, akiknél korábban már előfordult nagy magasságban tüdővizenyő, az orvos nifedipint írhat fel. Az ibuprofen más gyógyszereknél hatékonyabban enyhíti a hegyibetegséghez kapcsolódó fejfájásokat. Hasznos lehet, ha az ember naponta többször, de egyszerre csak kis mennyiséget eszik, és ekkor is inkább magas szénhidrát tartalmú táplálékokat, mintha ritkábban, de nagymennyiségű ételt fogyaszt.
A heveny hegyibetegség enyhe formái általában 1-2 napon belül elmúlnak kezelés nélkül is, legfeljebb az iz- zadással és a szapora légvétellel elvesztett folyadék pótlására lehet szükség. A fejfájás ibuprofen szedésével és több folyadék fogyasztásával enyhíthető. Súlyosabb állapotban acetazolamid, dexametason, esetleg mindkettő együttes alkalmazása általában kedvező hatású.
Mivel a nagy magasságban kialakuló tüdővizenyő életveszélyes formát is ölthet, a beteget állandó megfigyelés alatt kell tartani. Ágynyugalom és oxigén adása gyakran hatásos, de ha nem vezet eredményre, a beteget késedelem nélkül alacsonyabban fekvő helyre kell szállítani. A nifedipin hatása azonnal kialakul, de csak néhány óráig tart, és nem helyettesítheti a súlyos beteg elszállítását alacsonyabban fekvő helyre.
A szintén életveszélyes, nagy magasságban fellépő agyduzzadás kortikoszteroidokkal, pl. dexametasonnal kezelhető, de súlyosabb esetben már a kezelés megkezdésekor intézkedni kell a beteg elszállításáról. Ha a nagy magasságban kialakuló tüdővizenyő vagy agyduzzadás súlyosbodik, az elszállítás késleltetése a beteg halálához vezethet.
Az elszállítás után, a hegyibetegség minden formája gyors javulást mutat. Ha ez elmarad, más okot kell keresni a tünetek hátterében.
Ha az elszállítást nem lehet azonnal megoldani, használható olyan eszköz, amivel az alacsonyabban fekvő helyeken uralkodó nagyobb légnyomás utánozható. Az eszköz (túlnyomásos zsák) valójában könnyű anyagból készült sátor vagy zsák, amihez egy kézzel működtetett pumpa csatlakozik. Miután a beteget belehelyezték, légmentesen lezárják a zsákot, és a pumpa segítségével megemelik a belső légnyomást. A beteg 2-3 órán keresztül a zsákban marad. Ez az eljárás igen hasznos, ideiglenes megoldás. Legalább olyan jó, mint az oxigénterápia, ami hegymászás közben gyakran nem megoldható.

A fuldoklás hosszú időre víz alá merült embereknél fellépő, de halálhoz nem vezető súlyos oxigénhiány.
Ha valaki sokáig víz alatt van, vérének oxigéntartalma jelentősen lecsökken. A légutak elején lévő gége izmai görcsösen összehúzódva megakadályozzák a levegő átjutását. Végül a víz átjut a gégén, és kitölti a tüdőket, így azok képtelenek oxigént juttatni a vérbe. A tüdők bizonyos részei összeeshetnek, tovább csökkentve a vér oxigénnel való feldúsításának lehetőségét.
Azoknak a túlélését, akik hosszú ideig voltak hideg víz alatt, a búvárreflex teszi lehetővé, melyet először
tengeri emlősöknél figyeltek meg. Ezt a reflexet a tüdőkbe került hideg víz hatása váltja ki: lelassul a szívműködés, a kezek, a lábak, valamint a belek ereiből át- csoportosítódik a vérkeringés a szív és az agy területére, így védve ezeket az életfontosságú szerveket. Ezenkívül a hideg víz lehűti a test szöveteit. Mivel az így lehűlt szervezetnek kevesebb oxigénre van szüksége, megnő a túlélési idő.
A fuldoklás súlyosan károsíthatja a tüdőket, mivel az így kialakult légzési elégtelenség csökkenti a létfontosságú szervek oxigénellátását, s az elkövetkező órák-
1350
ban-napokban ez jelenti a legnagyobb problémát A ful- doklás következményeként a vér térfogata és összetétele is megváltozhat. A sós tengervíz ozmotikus (szívó) hatására folyadék lép ki a vérből a tüdőkbe, az édesvíz közvetlenül a tüdőt károsítva vezet ugyanilyen irányú folyadékmozgáshoz. A tüdőkbe került édesvíz viszont megnövelheti a vér térfogatát, felboríthatja a kémiai egyensúlyt, valamint a vörösvértestek károsodását is okozhatja.
Az agy, a szív és a tüdő maradandó károsodása nélküli túlélésben kulcsszerepet játszik, hogy az áldozat mennyi ideig volt víz alatt, milyen hőmérsékletű volt a víz, milyen hamar kezdték el az újraélesztést, valamint az, hogy hány éves az illető (a búvárreflex gyermekkorban élénkebb). Az életben maradás feltétele a légzés és a tüdő működésének azonnali helyreállítása, ezáltal biztosítva az életfontosságú szervek vérellátását.
Ha az áldozat nem lélegzik, azonnal szájból szájba történő lélegeztetést kell kezdeni, ha szükséges, akár már a vízben. Ha nincs észlelhető szívműködés, úgy az újraélesztést a szívre is ki kell terjeszteni (kardiopul- monális újraélesztés, CPR).
Mivel a búvárreflex lecsökkentheti az oxigénigényt, még akkor is mindent meg kell tenni az áldozat újraélesztése érdekében, ha 1 óránál tovább volt a víz alatt. Az áldozatot úgy kell elhelyezni, hogy a feje a testénél mélyebben legyen, mert így kifolyhat a víz. Ha lehet-
Balesetek és sérülések séges, el kell távolítani minden légzést akadályozó idegentestet – homokot, leveleket – a légutakból. Ha a víz hideg volt, az áldozat kihűlhetett, ami szintén kezelésre szorul, a
Minden fuldokló kórházi ellátást igényel. Az újraélesztést a kórházba szállítás alatt is folytatni kell. Az intézeti ellátásra még akkor is szükség van, ha az áldozat időközben visszanyeri az eszméletét, mivel az oxigénhiány tünetei nem mindig jelentkeznek azonnal. A beteg szigorú megfigyelésével biztosítható, hogy a felmerülő problémákat késedelem nélkül orvosolni lehessen.
A kórházban az ellátás kezdetben a tüdők intenzív kezelésére összpontosul, így biztosítva, hogy megfelelő mennyiségű oxigén kerüljön a vérbe. Néhány embernek csak egy egyszerű oxigénmaszkra van szüksége, míg mások lélegeztetőgépre szorulnak. A lélegeztetőgépet gyakran használják a tüdők összeesett részeinek levegővel való újratöltéséhez. A légutak görcsét gyógyszerek adásával lehet megakadályozni. A kezelés része lehet a vér kémiai egyensúlyának helyreállítása vénába adott oldatok segítségével. A tüdőgyulladás csökkentése érdekében kortikoszteroidot adnak, a fertőzéseket antibiotikumokkal kezelik. Az elpusztult vörösvértestek pótlásához vérátömlesztésre is szükség lehet. Néhány esetben nagy nyomású (hi- perbárikus) kamrában kivitelezett oxigénterápiára is sor kerülhet. Még ha mindent megtesznek is a beteg érdekében, néhány esetben mégis maradandó agykárosodás alakul ki.

A mélytengeri búvárkodás és a légzőkészülékkel végzett merülés kapcsán felmerülhet olyan orvosi probléma – légembólia és dekompressziós betegség -, ami azonnali kezelés híján halált is okozhat. Ezeknek a betegségeknek a hátterében a víz alatt uralkodó magas nyomás áll, így olyanokat is érinthet, akik nagynyomású levegővel töltött alagutakban vagy keszonban (víz alatti munkákhoz használt harang) dolgoznak.
Á lásd az 1346. oldalt
A vízben uralkodó magas nyomásért a magasabban lévő vízrétegek súlya felelős csakúgy, mint ahogy a szárazfoldön is a feljebb lévő levegő súlyától jön létre a légnyomás. A búvárok gyakran a (lábban vagy méterben megadott) mélységgel vagy az atmoszférában számolt abszolút értékkel fejezik ki a víz alatti nyomást. Az abszolút nyomásérték a víz – 10 m mélységben 1 atmoszférát jelentő – súlyából, és a vízfelszínen mért légnyomás (1 atmoszféra) összegéből adódik. A 10 m mélyen járó búvárra tehát 2 atmoszféra nyomás – a felszíni kétszerese – nehezedik. Minden további 10 méteres merülés a nyomást újabb 1 atmoszférával növeli.
Búvárbalesetek
1351
Ha a testen kívüli nyomás emelkedik, ezzel együtt emelkedik a vér és a szövetekben uralkodó nyomás is, de a légtartalmú üregekre – pl. a tüdőre, a légutakra és a középfülre – ez nem feltétlenül igaz. Az utóbbiak nyomása akkor egyenlítődik ki a környezetével, ha a búvár levegőt vesz, pl. a búvárruhából vagy a légzőkészülékből.
A búvármaszkban és a búvárszemüvegben lévő levegő nyomása is megváltozhat. A maszkban az orron keresztül odajutott levegő egyenlíti ki a nyomást. A búvárszemüvegen belül a nyomás nem egyenlíthető ki, mivel ez az alacsonyabb belső nyomás következtében tapad a szemek köré, és úgy hat mint egy szívóharang. A nyomáskülönbség hatására a szem felszíne alatt fekvő erek kitágulnak, belsejükből folyadék szivárog ki, majd felrepednek és vérzések indulnak belőlük. Az ilyen nyomáskülönbség okozta állapotra a búvárok a „prés” kifejezést használják.
A nyomáskülönbség a középfülben is fellép. Ha a középfület a garat hátsó részével összekötő fülkürt nem nyílik megfelelően – nyelésnél és ásításnál nem hallatszik pattanás -, akkor a középfül nyomása a külső fülben uralkodónál kisebb maradA A középfület a külső fültől elválasztó dobhártya ily módon nyomás alá kerül, bedomborodik, és ha elég nagy a nyomás, át is szakad, fájdalmat és halláscsökkenést okozva. A beszakadt dobhártya általában meggyógyul, de közben gyakran középfülgyulladás lép fel.
Ha a csupasz fejjel hideg vízben tartózkodó búvár dobhártyája beszakad, akkor a középfülbe áramló hideg víz súlyos, forgó jellegű szédüléshez^ tájékozódási zavarhoz és hányingerhez vezet. A következményes hányás a búvár fulladását okozhatja. A szédülés csökken, amint a középfülbejutott víz testhőmérsékletre melegszik.
A középfülön belüli nyomás változása érintheti – a hallásért és az egyensúlyérzésért felelős – belső fület is. Ez a kiegyenlítetlen nyomás magyarázza, hogy a felmerülés megkezdésekor a búvárok néha szédülést tapasztalnak. Ritkán az is előfordulhat, hogy a belső és középfül közötti hártya átszakad, és a belső fülben lévő folyadék elfolyik. Ebben az esetben a maradandó hatások kialakulásának megelőzéséhez azonnali sebészi beavatkozásra van szükség.
Füldugót viselve olyan légtér alakul ki a dobhártya és a dugó között, aminek nyomása nem egyenlítődik ki a külvilágéval. Emiatt búvárkodás közben tilos füldugót viselni.
A nyomáskülönbség hasonló hatással van az orrmel- léküregekre, ami arcfájdalmat és fejfájást okozhat. Ha
a fülekben és az orrmelléküregekben lévő levegő nyomása elzáródás miatt nem tud kiegyenlítődni, akkor nyálkahártya-duzzanatot csökkentő szerek alkalmazásával ideiglenesen szabaddá tehető az orr, a fülkürt és a melléküregek. Ennek ellenére általában valamilyen sérülést okoz, ha ilyen állapotban többször is lemerül valaki.
A levegő térfogatának változásai
A test belsejében lévő levegő térfogatának változása szintén orvosi problémák forrása lehet. A nyomás növekedésével a levegő összenyomódik, térfogata csökken. Fordítva: a nyomást csökkentve a levegő kitágul. Példának okáért, ha a nyomás kétszeresére nő (10 m mélyre merülve), akkor a levegő térfogata a felére csökken, illetve a nyomást a felére csökkentve (10 m mélyről felmerülve) a levegő térfogata a kétszeresére nő. Ha tehát a búvár 10 méter mélyen teleszívja a tüdejét levegővel, és úgy emelkedik a felszínig, hogy közben nem tud akadálytalanul kilélegezni, akkor a levegő térfogat a kétszeresére nőve túltágítja a tüdőket, ami néha halált is okozhat. Ez magyarázza, hogy miért tilos a légzőkészüléket használó búvároknak felmerülés közben visszatartani a lélegzetüket. A víz alatt belélegzett levegőt felmerülés közben teljesen ki kell lélegeznie – még akkor is, ha csak egy úszómedence fenekéről való folszállásról van szó.*
Mivel nagyobb nyomáson a levegő összenyomódik, ezért a víz alatt vett levegőben a felszíninél sokkal több molekula található. A 20 m mélységben (3 atmoszféra nyomáson) vett levegőben például háromszor annyi molekula van, mint a felszínen, emiatt a palackban lévő levegő is háromszor olyan gyorsan fogy ki. Következésképp minél mélyebbre merül egy búvár, annál gyorsabban használja el a levegőtartalékát.
Mivel az összenyomott levegő sűrűbb, vagyis több molekulát tartalmaz, mint a felszínen lévő, a búvárnak nagyobb erőfeszítésébe kerül a légvétel. Emiatt a légzés nehezebb és mélyebb. Néhányan képtelenek a széndioxidot megfelelően kilélegezni, ami így felszaporodik a vérben és pillanatnyi eszméletvesztéseket okozhat.
▲ lásd az 1005. oldalt
El lásd a 298. és az 1010. oldalt
* lásd az 1353. oldalt
1352
Balesetek és sérülések
A parciális nyomás hatása
A levegő főleg nitrogénből és oxigénből, valamint kis mennyiségben jelenlévő más gázok keverékéből áll. Minden gázra jellemző – a koncentrációjából és a teljes légnyomásból adódó – parciális nyomás (résznyomás). Példának okáért az oxigén koncentrációja a levegőben 21%, tehát az oxigén parciális nyomása a felszínen 0,21 atmoszféra. Mélyebbre kerülve az oxigén koncentrációja nem változik, de parciális nyomása a légnyomással együtt nő. Az oxigén parciális nyomása 2 atmoszféra nyomáson a felszínen mértnek kétszerese.
A legtöbb gáz szervezetre gyakorolt hatása a parciális nyomás függvénye. A nagy parciális nyomású oxigén például ártalmas lehet (oxigénmérgezés). A 0,5 atmoszféra parciális nyomású oxigént tartalmazó levegő belégzése már kevesebb, mint egy nap után is a tüdő károsodását okozhatja. A még magasabb parciális nyomású oxigén az agyat is károsíthatja. Ha az oxigén parciális nyomása 2 atmoszférához közelít az epilepsziához hasonló görcsrohamok alakulhatnak ki, különösen nagy erőkifejtés hatására.
Nagy parciális nyomású nitrogén belégzése nitrogén-narkózist (kábultság) okoz, ez az állapot leginkább az alkoholmámorra hasonlít. Ez a hatás a sűrített levegőt használó legtöbb búvárnál már 30 méteres mélységben is.észrevehető, míg 90 méter mélyen (kb. 10 atmoszféra nyomáson) a munkaképesség teljes elveszté
séhez vezet. Mivel a héliumnak ilyen hatása nincs, ezért a nagyon mély merüléseknél nitrogén helyett ezt a gázt használják az oxigén hígítására. Ebben a keverékben az oxigén arányát csökkenteni kell, hogy parciális nyomása a mérgező szint alatt maradjon.
Azok a búvárok, akik légzőkészülék használata helyett inkább visszatartják lélegzetüket, merülés előtt gyakran erőltetett belégzéseket végeznek, ezzel nagy mennyiségű széndioxidot lélegeznek ki, de csak kevéssé növelik meg a vér oxigéntartalmát. Ez a manőver az alacsony széndioxid-szint miatt lehetővé teszi, hogy sokáig a víz alatt maradva nagy távot ússzanak le. Ennek ellenére ez a módszer egyben veszélyes is. mert a búvár kifogyhat az oxigénből és eszméletét vesztheti mielőtt a széndioxid-szint elég magasra emelkedne ahhoz, hogy felmerülésre és levegővételre késztesse.
A lélegzetvétel hosszú ideig történő visszatartása mély merüléseknél még kockázatosabb, mert a tüdőben lévő oxigén csaknem teljes mértékben elhasználódik. A felmerülés közben a vérben maradt oxigén parciális nyomása olyan mértékben lecsökkenhet, hogy a búvár még azelőtt elveszítheti eszméletét, hogy elegendő oxigént tudna belélegezni. Valószínűleg ez magyarázza a levegőjüket visz- szatartva búvárkodó emberek fulladásos halálát.
A visszaforgatásos rendszerű légzőkészülékek csökkentik a szükséges gázmennyiséget, így teszik lehetővé, hogy a búvár tovább maradhasson víz alatt. Erre példa a zárt levegő-visszaforgatásos légzőkészülék, ami a kilégzett levegőt lélegezteti be újból, és csak friss oxigént kever hozzá. A szükséges friss oxigén csak a belélegzett levegő kb. 5%-a, és ez mélyebbre kerülve sem nő, így a legtöbb merülésnél kevesebb gázra van szükség. A visszaforgatásos rendszerű légzőkészülékek egyik legnagyobb hátránya, hogy a búvár által az oxigénfogyasztással közel azonos mennyiségben termelt széndioxidot kémiai anyaggal kell elnyeletni. Ha az elnyelt gáz mennyisége nem elegendő, akkor az újra
belégzett levegőben a széndioxid felszaporodik. Az a búvár, aki ezt – a légvételek sűrűbbé válásából, vagy a légszomjból – nem veszi észre, elveszítheti az eszméletét.
A széndioxid rendellenesen magas szintje (széndioxid-mérgezés) pillanatnyi eszméletvesztéseket és az éberségi szint csökkenését okozhatja. Néhány embernél azért halmozódik fel a széndioxid, mert munkavégzés közben nem emelkedik meg kellő mértékben a légzésszámuk. A széndioxid magas szintje növeli az oxigénmérgezés hatására kialakuló görcsrohamok valószínűségét és súlyosbítja a nitrogén okozta kábultságot. Azoknál a búvároknál, akiknek a merülést követően
Búvárbalesetek
1353
gyakran fejfájásuk van, vagy a többiekkel versengve szándékosan kevés levegőt használnak, valószínű a széndioxid-felhalmozódás.
A búvárkodást a hideg és a rossz látási viszonyok is megnehezíthetik, és problémát jelenthetnek az erős vízáramlatok, amelyek miatt nagyobb erőkifejtésre van szükség. A víz alatt gyorsan létrejöhet kihűlés, A. ami esetlen mozgást és rossz ítélőképességet okoz. A hideg víz hatására az arra hajlamos egyéneknél halálos szívritmuszavarok léphetnek fel. A szennyezett levegő miatt kialakuló szénmonoxid-mérgezés cselekvőképtelenné teheti, de akár meg is ölheti a búvárt. A szénmonoxid-mérgezés tünete lehet hányinger, fejfájás, gyengeség, esetlenné vált mozgás és a szellemi működés zavarai. A gyógyszerek, az alkohol és minden más élvezeti szer előre nem látható hatást válthat ki merülés közben.
A légembólia (gázembólia) a vérben lévő buborékok miatt létrejött érelzáródás. A buborékok általában a tüdőben lévő, felmerülés közben a csökkenő nyomás hatására kitágult levegőből származnak.
Légembóliában a tüdőben lévő levegő túltágítja a tüdőt, és közben buborékok formájában bejut az erekbe is. Ha a buborékok elzárják az agyat ellátó ereket, súlyos, gutaütéshez hasonló károsodás alakulhat ki. A légembólia sürgős ellátást igénylő betegség, a búvárok halálának legfőbb oka.
A légembólia leggyakoribb oka a felmerülés közben visszatartott levegő, általában a levegőtartalék kifogyása miatt. Pánikba esve a búvár elfelejtheti kilélegezni az emelkedés során egyre inkább szétáradó levegőt a tüdejéből. Légembólia akár úszómedencében is kialakulhat, ha az illető külső forrásból levegőt vesz a víz alatt, és nem lélegzi ki, miközben feljön a felszínre.
A legjellemzőbb tünet a hirtelen kialakult eszméletvesztés görcsökkel vagy anélkül. Néha a tünetek kevésbé súlyosak, a zavartságtól vagy nyugtalanságtól a részleges bénulásig terjedhetnek.
A tüdők túltágítása a levegőt bepréselheti a szív körüli szövetek közé (mediasztinális emfizéma) vagy akár a bőr alá is (szubkután emfizéma). Néha a folfújt tüdő megrepedhet, így levegő juthat a köztük és a mellkasfal közt elhelyezkedő térbe (pneumotorax). Emiatt a tüdő összeesik, heves légszomjat és mellkasi fájdalmat okozva. Véres köpet vagy a szájban lévő véres hab tüdőkárosodást jelez.
A felmerülés közben vagy röviddel ezután eszméletét vesztett búvárnak valószínűleg légembóliája van, amely azonnali kezelést igényel. A légembóliát szenvedett beteget azonnal magas nyomás alá kell helyezni, így a légbuborékok összenyomódnak és feloldódnak a vérben. Erre a célra több kórházban is rendelkezésre áll egy túlnyomásos (rekompressziós vagy hiperbárikus) kamra. Az áldozatot a lehető leggyorsabban ilyen kórházba kell szállítani, és közben jól illeszkedő arcmaszkon keresztül oxigént kell kapnia. Repülés közben még alacsony magasságon is csökken a légnyomás, ami a légbuborékok kitágulásához vezet, de ennek ellenére indokolt lehet a légi úton történő szállítás, ha ezzel értékes időt lehet megtakarítani.
A dekompressziós vagy más néven keszonbetegség olyan állapot, ahol a vérben és a szövetekben oldott gázok buborékokat képezve elzárják a vér útját, vagy más módon okoznak fájdalmat és egyéb tüneteket.
A buborékok akkor alakulhatnak ki, mikor az illető egy nagyobb nyomású helyről kisebb nyomásúra ér, például a búvárkodás végén felmerül.
A búvár vagy egy nagy nyomású helyen dolgozó ember légzés közben több oxigént, nitrogént és egyéb gázt vesz fel. Mivel az oxigén folyamatosan felhasználódik a szervezetben, ezért általában nem halmozódik fel. A nitrogén és az egyéb gázok azonban oldódnak a vérben, valamint a szövetekben, és ott fel is halmozódnak. Csak egyetlen módon távozhatnak el: a vérből a tüdőbe kerülnek, majd innen kilélegzi őket az ember – éppen fordítva, mint ahogy bekerültek a szervezetbe -, de ehhez a folyamathoz idő kell. Ahogy – felmerülés közben – csökken a külső nyomás, túl alacsonnyá válhat ahhoz, hogy oldott állapotban tartsa a gázokat, így buborékok képződhetnek a vérben és a szövetekben.
A búvár azáltal, hogy korlátozza a szervezetében lévő oldott gázok mennyiségét, általában megelőzheti a veszélyes buborékok kialakulását. Ezt úgy lehet elérni, hogy csak adott mélységig merül le és csak rövid ideig tartózkodik lent, így elkerülhető, hogy szüneteket kelljen iktatni a felmerülésbe. (Ezt a fajta felmerülést a bú-
▲ lásd az 1346. oldalt
1354
Balesetek és sérülések
várok „egyenes felszállásnak” vagy megállás nélküli felmerülésnek nevezik). Ha ezeket a határokat túllépi a búvár, akkor felmerülés közben – egy megbízható útmutató adatait követve – meghatározott mélységeknél adott időre meg kell állnia. Ilyen útmutató az Egyesült Államok tengerészeiének búvárkodást kézikönyvé-ben található dekompressziós táblázat. A táblázat ajánlásait követve lehetővé válik a feleslegben lévő nitrogén ártalmatlan távozása.
Ritkán alakul ki dekompressziós betegség, ha a búvár betartja a megállás nélküli felmerülésre vonatkozó idő- és mélységkorlátokat, illetve ezeket túllépve a táblázatnak megfelelően tart szüneteket a felmerülésben. Mindemellett a búvár mélység- és időérzéke nem feltétlenül pontos. Sok búvár úgy gondolja, hogy a táblázat nagy biztonsági ráhagyással készült, és nem követi pontosan az előírásokat. Újabban már nagyobb ráhagyással számolt adatokon alapuló táblázatok és búvárkodást segítő számítógépprogramok készülnek, de itt is előfordul helytelen használat. Mivel a legtöbb táblázat és számítógépprogram a nők és az idős emberek számára nincs megfelelően kikísérletezve, ezért nekik fokozott óvatossággal kell ezeket használniuk. Sok búvár az előírt szüneteken kívül 5 méterrel a felszín alatt még egy pár perces biztonsági megállót is tart.
Többszöri lemerülés is okozhat dekompressziós betegséget. Mivel minden merülés után marad felesleges gázmennyiség a szervezetben, ennek mennyisége minden alkalommal nő. Ha az egyes merülések közötti idő 12 óránál rövidebb, akkor a felgyülemlett gáz hatásainak figyelembevételéhez megfelelő útmutatót kell használni. A búvárkodást kézikönyvek ehhez is közölnek táblázatokat.
A magaslati helyeken végzett búvárkodás, valamint a búvárkodás utáni repülés különleges óvintézkedéseket igényel. Példának okáért több napos búvárkodás után javasolt 24 órán keresztül a tengerszinten maradni, mielőtt repülőre ülne vagy magasabban fekvő helyre utazna az illető.
A leggyakoribb tünet a fájdalom, melyet dekompressziós fájdalomnak szoktak nevezni. Általában a kar vagy a láb valamelyik ízületében, illetve annak közelében jelentkezik, de gyakran előfordul, hogy nem lehet pontosan meghatározni a helyét. A fájdalom jellegének meghatározása is nehéz lehet: gyakori a „mély” fájda-
lásd az 1010. oldalt
lom említése, és az, hogy a beteg úgy érzi, „mintha fúrnák a csontját”. Máskor a fájdalom éles és jól behatárolható. Kezdetben általában enyhe vagy közepesen erős, de folyamatosan erősödve igen súlyossá is válhat. A fájdalmas terület általában nem érzékeny, nem gyulladt, és mozgatásra sem erősödnek a panaszok.
Az idegrendszeri tünetek az enyhe zsibbadtságtól az agyműködés zavaráig terjedhetnek. A gerincvelő különösen sérülékeny, és a látszólag enyhe tünetek – a kar vagy a láb gyengesége vagy zsibbadása – is maradandó bénuláshoz vezethetnek, hacsak nem kezdik azonnal oxigén és nyomáskamra segítségével kezelni. A betegség a középfület is érintve, súlyos szédülést okozhat A
A kevésbé gyakori tünetek közé tartozik a viszketés, a bőrkiütések megjelenése és a teljes kimerültség. A bőrön megjelenő foltok ritka tünetnek számítanak, de olyan súlyos állapot előjele vagy annak kísérő tünete, amely túlnyomásos kamrában végzett kezelést tesz szükségessé. A hasi fájdalom a buborékképződés következménye, de a deréktájon érzett övszerű terület fájdalma a gerincvelő károsodására utal.
A dekompressziós betegség makacs fájdalommal és súlyos mozgáskorlátozottsággal járó késői következménye a csontszövet károsodása (fertőzés nélküli csontelhalás), különösen a váll- és csípőízület területén. Ezek a károsodások sokkal gyakoribbak a nagy légnyomású környezetben dolgozó embereknél, mint a búvároknál, mivel ők hosszabb ideig vannak kitéve a nyomás hatásának, és dekompressziós betegségüket nem mindig kezelik. Már egyszeri, nem megfelelően végzett nyomáscsökkentés is ilyen károsodásokat okozhat, és ezek az évek során tovább romlanak. A tünetek jelentkezésekor már késő megelőző intézkedéseket alkalmazni.
A maradandó idegrendszeri elváltozások, amilyen a részleges bénulás is, általában a gerincvelő-károsodás késői vagy nem megfelelő kezeléséből adódnak. Mindemellett néha olyan súlyos a károsodás, hogy megfelelő kezeléssel sem érhető el eredmény. Néhány embernél a túlnyomásos kamrában végzett többszöri oxigénterápia gyógyulást eredményezhet. A dekompressziós betegség következtében kialakult gerincvelő-károsodások gyógyhajlama sokkal jobb, mint a hasonló, de más eredetű betegségeké.
A dekompressziós légzőszervi betegség következtében fellépő fulladás ritka, de veszélyes állapot, hátterében a tüdő ereinek buborékok okozta kiterjedt elzáródása áll. Ez a betegség néhány esetben magától is elmúlhat, de azonnali túlnyomásos kamrában végzett kezelés híján gyorsan halálos kimenetelű keringés-ösz- szeomlás is kialakulhat. Korai tünet a mellkasi disz- komfortérzés és a mély légvétel vagy dohányfüst hatására bekövetkező köhögési kényszer.
Búvárbalesetek
1355
A búvárkodásra való alkalmasság
Bizonyos fizikai és szellemi állapotokban fokozott a búvárkodás közben kialakuló balesetek és sérülések kockázata, emiatt a leendő búvárok egészségi állapotát egy búvárkodásban jártas orvosnak kell felmérnie. A hivatásos búvárokat további orvosi vizsgálatoknak vethetik alá, vizsgálhatják például a tüdő- és szívműködést, a munkabíró-képességet, valamint a hallást és a látást, végül a csontok megrönt- genezésére is sor kerülhet. Feltétlenül szükséges a búvárok megfelelő kiképzése és edzése.
A szív- és érrendszer megfelelő állapota A nagy erőkifejtéshez, például a levegőtartályok mozgatásához és a kimerítő úszáshoz szükséges
Szívritmuszavarok
Típusát és eredetét ki kell vizsgálni, mert ez a hirtelen halál gyakori oka
A pitvarsövény fejlődési rendellenessége (szívhiba)
Megnöveli a légbuborékok agyba jutásának kockázatát (légembólia)
Tüdőbetegségek, pl. asztma, tüdőciszták, tüdőtágulás és korábban kialakult légmell Könnyebben előfordulhat, hogy levegő reked a testüregekben, megnő a légembólia kockázata Az orr és melléküregeinek idült nyálkahártya-duzzanata, lyukas dobhártya A légnyomás kiegyenlítődésének nehézsége, magas fertőzésveszély
Megfázás vagy allergia következtében eldugult orr
A gyógyulásig a búvárkodást kerülni kell
Epilepszia, ájuiásos rohamok, inzulinfüggő cukorbetegség
Fokozott az eszméletvesztés és csökkent éberség kockázata
Testi fogyatékosságok
Megítélésük attól függ, hogy az illető mennyire képes saját maga ellátására és búvártársai segítésére
Indulatos viselkedés, balesetre való hajlam
A búvár és társai sérülésének fokozott kockázata
Túlsúly
Gyenge állóképességgel és a dekompressziós betegség nagyobb kockázatával társul
Idős kor
Kockázat szempontjából kivizsgálandó, különös tekintettel a szív- és tüdőbetegségekre, nagyobb fogékonyság a dekompressziós betegségre
W Terhesség
Születési rendellenesség vagy vetélés kockázata
Nem
A nők fogékonyabbak a dekompressziós betegségre
Álmosságot okozó gyógyszerek
Csökkent éberség, súlyosbítja a nitrogén okozta kábultság (nitrogén-narkózis) tüneteit
Alkohol vagy kábítószer
Csökkent ítélőképesség, ügyetlenség
Dekompressziós betegség kialakulásakor túlnyomásos kamrában végzett kezelésre (rekompresszióra) van szükség. A kamrán belül fokozatosan emelik a légnyomást, aminek a hatására összenyomódnak, majd feloldódnak a buborékok. Ennek következtében helyreáll a szövetek normális vér- és oxigénellátása. A nyomást ezután fokozatosan, szünetek közbeiktatásával csökkenteni kezdik, így biztosítva elég időt arra, hogy a többlet gázmennyiség a szervezetből következmények nélkül távozzék.
A beteg túlnyomásos kamrába szállítása sokkal fontosabb, mint bármely, útközben elvégezhető vagy életveszély okozása nélkül későbbre halasztható tevékenység. Az elszállítással akkor sem szabad késlekedni, ha enyhék a tünetek, mert idővel sokkal súlyosabb problémák merülhetnek fel. A túlnyomásos kamrába helyezés valószínűleg mindig kedvező hatású, függetlenül attól, hogy a beteget milyen messzire kell szállítani, és hogy ez mennyi időt vesz igénybe. A kezelés, még ha feleslegesnek bizonyul is, jóval kevesebb kockázatot rejt magában, mintha más módszerek hatásában bízva pró
1356
Balesetek és sérülések
bálnák elkerülni a túlnyomásos kamra használatát. A szállítás alatt jól illeszkedő maszkon keresztül oxigént kell adni, biztosítani kell a folyadékbevitelt, továbbá rögzíteni kell ennek mennyiségét a folyadékvesztéssel és az életjelek alakulásával együtt. Sokk kialakulásával is számolni kell, különösen azokban a súlyos esetekben, amikor késlekednek a kezelés megkezdésével.
A mentőknek, a rendőrségnek és maguknak a búvároknak is tudniuk kell, hogy a környéken hol található legközelebb túlnyomásos kamrával felszerelt kórház, ismerniük kell annak a jelentőségét, hogy milyen fontos a beteget a lehető leghamarabb ide eljuttatni, valamint fontos, hogy megfelelő konzultációs lehetőség álljon rendelkezésre. Ez utóbbi hiányában életmentő lehet a Helyi Búvárszövetség segélyhívószáma.
A légembólia és a dekompressziós betegség azonnali kezelésének elmulasztása súlyos, maradandó károsodások kialakulásának felesleges kockázatát vonja maga után.
A viszketésre, bőrkiütésekre és teljes kimerültségre panaszkodó búvárokat nem szükséges túlnyomásos kezelésnek alávetni, de megfigyelés alatt kell tartani őket, mert súlyos problémák merülhetnek fel. Szorosan illeszkedő maszkon keresztül adott 100%-os oxigén enyhítheti a tüneteket.
A nagy magasságban kialakult dekompressziós betegség következtében fellépő fulladás nem minden esetben rendeződik a beteg alacsonyabban fekvő helyre szállításával. Ilyen esetben túlnyomásos kamrában végzett azonnali kezelés alkalmazása indokolt.

egészségügyi problémák
A repülés több egészségügyi problémát is okozhat, illetve súlyosbíthatja ezeket, de csak ritkán teszi lehetetlenné az utazás e módját. Ilyen, a repüléssel összeegyeztethetetlen állapot a tbc okozta tüdőkárosodás: a légmell, továbbá a fertőző betegségek és például a tíz napnál frissebb bélműtétek, amikor a levegő térfogatának már kis mértékű növekedése is szövetkárosodást okozhat. Bizonyos esetekben előre eltervezett és gondosan kivitelezett, elővigyázatossági intézkedésekre van szükség. Ha például valakinek a vastagbelét a hasfalra vezették ki, nagyobb zsákot kell viselnie és nem szabad megvárnia ennek megtelését.
A repülés során felmerülnek a légnyomásváltozásokkal, a csökkent oxigénkoncentrációval, a légörvényekkel, valamint az időeltolódással (jet lag) és a szellemi-fizikai stresszel kapcsolatos problémák.
A mai korszerű repülőgépek utasterében a légnyomás (kabinnyomás) az 1500-2500 m magasságban mért légköri nyomással egyezik meg. Ilyen körülmények között a testüregekben – a tüdőkben, a középfül-
a lásd az 1005. oldalt
ben, az orrmelléküregekben és a belekben – rekedt levegő térfogata mintegy 25%-kal nő. Néha ennek következtében bizonyos egészségügyi problémák – mint amilyen a tüdőtágulás, a fiilkürt-elzáródás és az orr- melléküregek idült gyulladása – súlyosbodhatnak. Különösen súlyossá akkor válhatnak ezek a betegségek, ha baleset következtében leesik a kabinnyomás, illetve azokon a kisebb repülőgépeken, amelyek utastere nincs légmentesen szigetelve.
Repülés során igen gyakori a fülekben jelentkező feszítő érzés. Ez annak kapcsán alakul ki, hogy a fülön kívüli és belüli nyomás különbsége megnő, ami a dobhártya megfeszüléséhez vezet. Végül a fülkürt (a középfület az orrüreg hátsó részével összekötő járat) megnyílása teszi lehetővé a levegő be-, illetve kijutását, és így kiegyenlítődhet a középfülben lévő nyomás. Allergia vagy felső légúti gyulladásos megbetegedések miatt kialakult duzzanat és folyadékgyülem azonban elzárhatja a fulkürtöt, de a visszatérő fertőzések következtében fellépő hegesedés következménye is lehet részleges elzáródás. Ily módon megszorulhat a középfül üregében lévő levegő, ami nyomásérzést, fájdalmat és ún. aerootitiszt, vagyis középfül ártalmat okozhat^ ritkán még a dobhártya is átszakadhat. Hasonló módon az orrmelléküregekben is rekedhet levegő, ami az arc fájdalmasságával járhat.
A repüléssel kapcsolatos egészségügyi problémák
1357
A panaszok enyhíthetők vagy akár meg is előzhetők, ha az utas leszállás közben gyakran nyel vagy ásít, illetve ha repülés előtt vagy alatt nyálkahártya-duzzanatot csökkentő gyógyszert vesz be. Mivel a gyermekek különösen fogékonyak az aerootitisz kialakulására, esetükben ajánlott rágógumit rágni, keménycukrot szopogatni vagy valamilyen italt inni fel- és leszállás alatt, így késztetve őket nyelésre, a csecsemőket pedig meg lehet szoptatni vagy cumit lehet adni a szájukba.
A kabinon belül viszonylag alacsony a légnyomás, emiatt az oxigénkoncentráció is csökkent, ami különböző problémák fonása lehet. Az alacsony oxigénszint különösen hátrányosan érinti azokat, akik súlyos tüdőbetegségben – tüdőtágulatban vagy cisztás fibrózisban – szívhibában, súlyos vérszegénységben, anginás panaszoktól, sarlósejtes vérszegénységben vagy valamilyen veleszületett szívfejlődési rendellenességben szenvednek. Megfelelő oxigénellátás biztosításával általában számukra is biztonságossá tehető a repülés. A légitársaságok az utazás megkezdése előtt legalább 72 órával bejelentett igény esetén biztosítják az oxigént. Szívroham után 10-14 nappal a beteg általában már szállítható repülőgépen. Légzőszervi megbetegedések esetén repülés közben nem ajánlatos a dohányzás és az alkoholfogyasztás, mert ezek hatására súlyosbodnak a csökkent oxigénkoncentráció hatásai. Általában elmondható, hogy aki gyalog meg tud tenni 100 métert, illetve lépcsőn fel tud menni egy emeletre, az képes a repülőgép utasterében uralkodó állapotok elviselésére anélkül, hogy oxigénadásra szorulna.
A légörvények hatására légibetegség alakulhat ki, de sérülés is bekövetkezhet. Azok számára, akik hajlamosak légibetegségre, hasznos lehet dimenhidrinát tartalmú tabletta vagy a bőrtapasz formájában kapható szkopolamin alkalmazása. Ezek a szerek azonban mellékhatásokat is okozhatnak, különösen idős kor esetén, bár ez a tapaszok felhelyezése során ritkábban fordul elő. A sérülések elkerülése céljából ezeknek az utasoknak a repülés alatt mindvégig ajánlatos bekapcsolva tartaniuk a biztonsági övüket.
A több időzónát is átszelő, gyors utazás fokozott fizikai és szellemi igénybevétellel jár. A problémák az étkezések és az alvás időpontjának már az utazás előtt való fokozatos eltolásával enyhíthetők. Néhány gyógyszer szedési idejét módosítani kell, a megadott napi időpontok helyett inkább az egyes adagok bevétele közötti időt kell figyelembe venni, pl. „8 óránként egyet”,
és nem „reggel, délben, este egyet”. Azok a cukorbetegek, akik tartós hatású inzulinra vannak beállítva, a több napig tartó teljes akklimatizálódásig visszatérhetnek a normál, gyorshatású inzulinkészítmények alkalmazásához. Ehhez az utazást megelőzően orvosi segítséggel össze kell állítaniuk egy táblázatot az étkezések és a gyógyszerelések időpontjairól, valamint magukkal kell vinniük egy vércukorszint-meghatározó készüléket is.
Időeltolódás okozta alvászavarokban jótékony hatású a melatonin, az alvás és ébrenlét ciklusát szabályozó hormon. Ennek kedvező hatása az előírt szedési idők pontos betartásával biztosítható. Mivel a melatonin inkább gyógyszerhatású termékként, semmint orvosságként kerül forgalomba, ezért – szemben a receptre kapható orvosságokkal – a gyártó cég utasításait nem vetik alá olyan alapos vizsgálatnak, és az egyes készítmények minősége is igen eltérő lehet.
A repüléstől való félelem és a zárttériszony szorongást okozhat. Néhány esetben a hipnózis és a viselkedésterápia eredményes lehet. Nyugtató szedésével csökkenthető a repülés előtt és közben jelentkező félelem.
Mivel néhány erőszakos és beszámíthatatlan elmebeteg viselkedése veszélyessé válhat, ezért ezek az emberek csak kísérővel utazhatnak, és indulás előtt esetleg nyugtatok alkalmazása is indokolt.
A szívritmusszabályzók (pacemakerek), a fémből készült művégtagok, beültetett fémlemezek és szegek problémát okozhatnak az elrejtett fegyverek kiszűrésére használt repülőtéri fémdetektoroknál, bár az újabb típusú ritmusszabályzóknál ez már nem fordul elő. A biztonsági ellenőrzés megkönnyítése céljából azoknak, akiknek ilyen eszközt ültettek a testébe, ajánlott erről szóló orvosi igazolást is magukkal vinniük.
Ha valaki sokáig egy helyben ül, fokozott a vérrögök kialakulásának a veszélye a láb ereiben. A Különösen nagy ennek kockázata terhes nőknél és azoknál, akik vérkeringési zavarban szenvednek. Javítja a vér áramlását, ha 1-2 óránként körbesétálják az utasteret, és ülés közben néha megfeszítik, majd elernyesztik a láb izmait.
Az utastér alacsony (kb. 5%-os) páratartalma miatt kialakuló kiszáradást megfelelő mennyiségű folyadék fogyasztásával és az alkoholtartalmú italok kerülésével lehet megelőzni, ez utóbbiak hatása ugyanis inkább
A lásd a 166. oldalt
1358
Balesetek és sérülések
kedvezőtlen. A kontaktlencsét viselő embereknek a száraz levegő miatt gyakran kell nedvesítő folyadékot használniuk.
Előzetes bejelentés esetén mód van arra, hogy az utas különleges összetételű – alacsony só- vagy zsírtartalmú, esetleg cukorbetegek számára készült (diabetikus) – ételt kapjon az út alatt.
A gyógyszereket lehetőleg a kézipoggyásszal kell szállítani, mert a repülőtéren leadott csomagok elveszhetnek, ellophatják őket vagy lemaradhatnak a repülőgépről. A gyógyszereket eredeti dobozukban kell tartani. Azoknak az utasoknak, akiknek kábító fájdalomcsillapítókat vagy bármilyen nagy mennyiségű gyógyszert, esetleg injekciós fecskendőket kell maguknál tartaniuk, javasolt erről szóló orvosi igazolást vinniük a biztonsági ellenőrzés és a vámvizsgálat esetleges kellemetlenségeinek elkerülése céljából. Az utazóknak ajánlatos magukkal vinniük az orvosi vizsgálatok és kezelések zárójelentéseit arra az esetre, ha otthontól távol betegednének meg. Ha valaki ismert, eszméletvesztéssel járó megbetegedésben, pl. epilepsziában szenved, helyes ha jelző karperecét vagy nyakláncot visel.
Az egészséges terhes nők a 8. hónap végéig minden további nélkül repülhetnek. A veszélyeztetett terheseknek ehhez először fel kell keresni orvosukat, és az ő beleegyezését kell kérniük. A 9. hónapban a repüléshez általában 72 óránál nem régebbi orvosi igazolás szükséges, amin szerepel a szülés várható időpontja. A biztonsági övét a combokra kell fektemi és nem a hasra, mert az a méh sérülését okozhatja.
A 7 naposnál fiatalabb újszülöttek nem utazhatnak repülőgépen. Idült betegségekben – szívfejlődési rendellenességben, tüdőbetegségekben és vérszegénységben – szenvedő gyerekekre ugyanazok a szabályok vonatkoznak, mint a hasonló betegségben szenvedő felnőttekre. A repüléssel kapcsolatban nincs felső korhatár.
A légitársaságok méltányolandó erőfeszítéseket tesznek a mozgássérült utasok megfelelő elhelyezésére. A kereskedelmi járatokon gyakran tolószékek és hordágy számára is van hely; ha mégsem, akkor mentőrepülővel való szállításra van szükség. Bizonyos légitársaságok olyan betegek szállítását is vállalják, akiknek különleges eszközökre – infúziós készülékre vagy lélegeztető gépre – van szükségük, amennyiben szakképzett ápoló kíséri őket, és legalább 72 órával az indulás előtt erről tájékoztatják a társaságot.
Repüléssel kapcsolatos információkat és tanácsokat a nagyobb légitársaságok egészségügyi részlegétől lehet kapni.
A külföldre utazók millióiból hozzávetőlegesen minden harmincadik ember szorul betegség vagy sérülés következtében orvosi ellátásra. Gyomor-bélrendszeri fertőzéseket okozhat a fertőzött víz – ideértve a jeget is – és a különféle italok, valamint a nyers vagy nem megfelelően elkészített ételek fogyasztása. Az alkalmi szexuális kapcsolatok a világszerte elterjedt AIDS-fertőzés, illetve az egyéb nemi úton terjedő betegségek veszélyét rejtik magukban. A külföldi utazás során a közlekedési balesetek – különösen éjszaka – és a vízbefulladás a leggyakoribb halálok. A kockázati tényezők országonként és területenként mások és mások. ((Magyarországon az ezzel kapcsolatos információk beszerezhetők: „Johan Béla” Országos Epidemiológiai Központ, Nemzetközi Oltóhely, tel.: 215-07-56; Haynal Imre Egészségtudományi Egyetem, Trópusi szakambulancia, tel.: 340-91-49.))
Vannak olyan egészségbiztosítások amelyek külföldön nem érvényesek, és gyakori, hogy még megfelelő biztosítás megléte esetén is nagy összegű letétet kémek a kórházak. Az utazási irodáknál és néhány hitelkártya-társaságnál többfajta balesetbiztosítás is köthető, némelyik szükség esetén a sürgős hazaszállítást is vállalja. Külföldön a megfelelő orvosi ellátást biztosító orvosok címei több szervezettől beszerezhetők, a konzulátusok is segítséget nyújtanak a sürgősségi orvosi ellátás biztosításában.
A külföldi országokba induló embereknek megfelelő védőoltásokban kell részesülniük. Általában elmondható, hogy amennyiben az út 3 hétnél hosszabb, vidéki területeket is érint vagy fejlődő ország az úti cél, illetve várhatóan helyi lakosokkal kell együtt dolgozni, akkor alapos ilyen irányú előkészületekre van szükség. Az oltási követelmények gyakran változnak. Néhány védőoltást már az út előtt 2 12 héttel be kell adni, ezért időben kérni kell őket. Az oltási követelményekkel kapcsolatos információk több különböző helyen is rendelkezésre állnak.
A mérgezés a mérgező anyagok szervezetbe jutásakor kialakuló káros hatások együttese. A mérgező anyagot lenyelhetik, belélegezhetik, de bőrre, szembe vagy – a szájban, a hüvelyben és a hímvesszőn lévő – nyálkahártyára kerülve is felszívódhat.
A több mint 12 millió ismert vegyi anyag közül kevesebb, mint 3000 okozza a gondatlanságból eredő („véletlen”) vagy szándékos mérgezések többségét. Mindemellett szinte bármely nagy mennyiségben fogyasztott anyag mérgező lehet. A mérgezések hétköznapi okozói a gyógyszerek, a kábítószerek, a háztartási és a mezőgazdaságban alkalmazott vegyi anyagok, a növények, valamint az ipari anyagok és élelmiszer adalékanyagok. A A sikeres kezelés szempontjából döntő fontosságú a méreg azonosítása és veszélyességének meghatározása. A különböző anyagok által okozott mérgezésekkel kapcsolatos információk a legközelebbi toxikológiai centrumban szerezhetők be. ((Magyarországon: Péterfy Sándor utcai Kórház és Rendelőintézet Alsó erdősori Részleg, Sürgősségi Belgyógyászati és Klinikai Toxikológiai Osztály, tel.: 321-52-15; Egészségügyi Toxikológiai Tájékoztató Szolgálat, tel.: 215-37-33))
A mérgezés lehet baleset, de szándékos emberölési vagy öngyilkossági kísérlet következménye is. A gondatlanságból eredő mérgezés szempontjából különösen veszélyeztetettek a 3 évnél fiatalabb gyerekek, az idős emberek (téves gyógyszerbevétel tudatzavar miatt), a kórházban ápoltak (gyógyszertévesztések), és az iparban dolgozók (mérgező anyagok hatása).
A tünetek a méregtől, a lenyelt mennyiségtől és a mérgezett szervezetének bizonyos tulajdonságaitól függnek. Néhány méreg hatása igen gyenge, és csak többszöri fogyasztás után vagy nagy adagban okoz gondot. Mások olyan erősek, hogy egy bőrre került cseppjük is súlyos károsodásokat okozhat. Az, hogy egy adott anyag mérgező-e valakire, függhet az illető öröklött tulajdonságaitól is. Néhány, a legtöbb esetben ártalmatlan anyag mérgező lehet bizonyos genetikai információt hordozó emberek számára. Az életkortól is függhet, hogy egy anyagból mennyinek kell a szervezetbe kerülnie a mérgezés kialakulásához. Egy gyermeknél például sokkal több paracetamol hatására alakul csak ki betegség, mint egy felnőtt esetében. A ben- zodiazepin nevű nyugtató egy meghatározott adagja idősebb emberek számára már mérgező lehet, de középkorú felnőtteknél semmilyen problémát nem okoz.
A tünetek lehetnek enyhék, de zavaróak – ilyen a viszketés, a száj szárazság, a homályos látás és a fájdalom. Máskor viszont súlyosak, erre példa a zavartság, a kóma, a szívritmuszavarok, a nehézlégzés és a fokozott nyugtalanság. Bizonyos mérgek másodperceken belül tüneteket okoznak, megint másoknál erre órákat vagy akár napokat is kell várni. Néhány mérgező anyag esetében csak kevés nyilvánvaló tünet jelentkezik egészen addig, amíg a méreg maradandó károsodást nem okoz az életfontosságú szervek – a máj és a vese – működésében. így hát a mérgezések tünetei legalább olyan sokfélék, mint a mérgek maguk.
A mérgezési központ, vagy a mentők értesítése után a mérgezett családtagjai vagy munkatársai megkezdhetik az elsősegélynyújtást, addig is, amíg megérkezik a szakképzett segítség. Meg kell állapítani, hogy az áldozat lélegzik-e, illetve van-e szívműködése, majd – ha szükséges – meg kell kezdeni az újraélesztést. Mivel a méreg ismeretében végezhető a legeredményesebb kezelés, a méreg tartályát vagy az áldozat hányadékát meg kell őrizni és át kell adni az orvosnak.
Ha a méreg nem ismert, az orvos laboratóriumi vizsgálatokkal próbálja meghatározni a fajtáját. Vérvizsgálat is célhoz vezethet, de ebből a szempontból a vizeletminta vizsgálata a legmegfelelőbb. Az orvosok a szondán keresztül leszívott gyomortartalmat is elküldhetik laboratóriumi vizsgálatra, illetve a méreg kimutatására.
Ha az áldozat mérgező anyagot nyelt le, rövid időn belül meg kell hánytatni, kivéve azt az esetet, ha a méreg ezzel még több károsodást okoz. Nem ajánlott hánytatást végezni, ha a gyomorba éles tárgyak, illetve valamilyen kőolaj származék, lúg vagy sav került. Ha az illető aluszékony, eszméletlen vagy görcsrohamai vannak, a hánytatást szintén kerülni kell, mert megfulladhat. A leggyakrabban használt hánytatószer az ipekaku- ána-szirup, megfelelő adagolása az üvegen van feltüntetve. Ennek hiányában szappanos víz is használható.
A kórház egészségügyi személyzete más módszerekkel távolítja el a mérget a gyomorból. Az orron vagy szájon át csövet vezetnek a gyomorba, majd ezen keresztül vízzel kimossák azt (gyomormosás). Aktív szenet a gyomorban lévő csövön keresztül is adhatnak, de
lásd az 516. és az 519. oldalt
1360
Balesetek és sérülések
| Gyakori mérgek* | |
| Háztartási és mezőgazdasági vegyszerek | Gyógyszerek |
| Alkohol (tisztítószer) | Minden nagy dózisban bevett gyógyszer |
| Ammónia | |
| Benzin | Növények |
| DDT | A nárcisz hagymája |
| Dezodorok | Bürök |
| Fagyásgátló | Diffenbachia |
| Fehérítőszer, klór | Gyűszűvirág |
| Festékoldók | Nadragulya |
| Gyomirtószerek | |
| Kerozin | Ipari vegyszerek |
| Körömragasztó | A vadmeggyből készült szirup (cianid) |
| Körömlakk, körömlakk-lemosószer | Arzén |
| Lakkok | Higany |
| Lefolyótisztítók | Oldószerek |
| Lúgok | Sztrichnin |
| Molyirtók | |
| Mosogatószerek | Élelmiszerek |
| Ólomtartalmú festékek | Alkoholtartalmú italok (etanol) |
| Parfümök, kölnik, borotválkozás utáni szerek | Fertőzött ételek (ételmérgezés) |
| Ragasztók | Néhány gomba (gombafajta) |
| Rovar- és rágcsálóirtók | Vaspótlók |
| Samponok | |
| Szájöblítők | Egyéb |
| Szörtelenítöszerek | Szénmonoxid (kipufogógáz, széngáz. |
| Tisztító folyadékok | kazángáz, mocsárgáz) |
| Tüzelőanyagok | |
| Vécécsésze-tisztítók | |
| • Nagy mennyiségben fogyasztva majdnem minden anyag mérgező lehet. A legfrissebb információkért fel keli venni a kapcsolatot | |
| egy Toxikológiai Mérgezési Központtal. | |
a beteg tabletta formájában akár le is nyelheti. Ez az anyag a méreg jelentős részét megköti, és ezáltal megakadályozza felszívódását a vérbe.
Ha valaki mérgesgázt lélegzett be, a lehető leggyorsabban ki kell menteni az adott helyről, lehetőleg a friss levegőre. A mentőszemélyzet általában rögtön oxigént ad a mérgezettnek.
Kémiai anyag kiömlése esetén az összes beszennyeződött ruhadarabot – a cipőket és a zoknikat is – azonnal el kell távolítani. A bőrt alaposan le kell mosni és – amennyiben ide is került az anyagból – ki kell öblíteni a szemeket. A segélynyújtóknak vigyázniuk kell, hogy őket magukat ne érje szennyeződés.
Miután a méreg már felszívódott a gyomor-bélhu- zamból, a bőrről vagy a tüdőkből, gyorsan szétterjed az egész szervezetben. A legtöbb mérget végül a máj ár
talmatlanítja, vagy a vesék választják ki a vizelettel. Az orvos, miközben igyekszik meggyorsítani a méreg ártalmatlanítását és kiválasztását, próbálja semlegesíteni az okozott károsodásokat is.
A folyadékháztartás egyensúlyban tartása és a vizelet biztosítása céljából általában infúzióban folyadékot adnak a betegnek. Ehhez gyenge savakat vagy bázisokat keverve növelhető a vizelettel kiválasztott méregmennyiség. Vénán keresztül beadhatnak olyan kémiai anyagot is, ami megkötve az adott mérget semlegesíti azt, és segít az eltávolításában. Ilyen anyagok leginkább a nehézfémek, pl. az ólom esetében állnak rendelkezésre. A vérben visszamaradt méreg eltávolításához dialízisreA (művesekezelésre) lehet szükség.
Ha megfelelő ellenméreg áll rendelkezésre, akkor ezt a lehető leggyorsabban be kell adni. Példának okáért a digoxin okozta mérgezésben digoxinellenes antitesteket lehet adni, míg a morfium és heroin túladagolása esetén naloxon áll rendelkezésre.
▲ lásd az 597. oldalt
Mérges marások és csípések
1361
Mérgezéseknél gyakran további kezelésre van szükség, ez a kialakult tünetektől és a méregtől függ. A barbiturátok, a morfium és a heroin túladagolása következtében gyakori a légzésleállás, ami lélegeztetőgép használatát teszi szükségessé. A nyugtatok, a szénmon- oxid, az ólom és néhány más – az idegrendszer működését gátló – anyag okozta mérgezés következménye
gyakran az agy duzzadása (agyödéma). Az agyduzzadás leküzdésére kortikoszteroidokat (mellékvesekéreg- hormon származékokat) és mannitolt adnak. A mérgezés következtében veseelégtelenség alakulhat ki, ami súlyosabb esetben dialízist vagyis művesekezelést tesz szükségessé.

Bizonyos állatok marásukkal vagy szúrásukkal mérget juttathatnak a szervezetbe. Ezek az állatok általában csak abban az esetben harapnak, illetve csípnek, ha provokálják vagy valamilyen módon megzavaiják őket.
Az Egyesült Államokban mintegy 25 mérgeskígyó- faj honos. Az üregi viperák (csörgőkígyók, rezesfejű kígyók és gyapotszájú kígyók), a korallkígyók és néhány hátsó méregfogas faj (kolubridák). Bár évente több mint 45.000 embert marnak meg mérgeskígyók az Egyesült Államokban, kevesebb mint 8000-et jelentenek be és kevesebb mint 15 végződik halállal. A halálos kimenetel zömében a gyermekek, idősek, a nem vagy nem megfelelően kezeltek, illetve a mérgeskígyókkal foglalkozó vallásos szektatagok esetében fordul elő. Az Egyesült Államokban előforduló mérgeskígyó marások 70%-át és a halálesetek zömét csörgőkígyók okozzák. Az összes többi mérgeskígyó marás zömét a rezesfejű kígyók, illetve kisebbrészt a gyapotszá- júak okozzák. A korallkígyók a marások kevesebb mint 1%-ában szerepelnek. Állatkertekben, kígyófarmokon és amatőr vagy hivatásos gyűjtőknél előforduló importált kígyók körülbelül évi 15 marást okoznak.
((Magyarországon két mérgeskígyófaj él: a rákosréti, illetve a keresztes vipera. Az előbbi nagyon ritka, ma a Hanságban és a Kiskunságban található. A keresztes vipera főként a Zempléni-hegységben, Tokaj környékén és Felső-Tisza vidékén, valamint Zala és Somogy határán él. Hazánkban az Állami Népegészségügyi és Tisztiorvosi Szolgálat minden megyében kijelöli, mely kórházakban kell készenlétben tartani kígyómarás elleni szérumot. Ezek kombinált, úgynevezett háromértékű gyógyszerek, amelyek három különböző viperafajta mérgeit semlegesítik.))
A mérgeskígyók marása nem mindig vezet mérgezéshez. A viperafélék marásainak kb. 25%-ában valójában nem kerül méreg a sebbe, ez az arány a kobráknál és a korallkígyóknál kb. 50%. A kígyóméreg több – káros hatású – fehérjéből álló összetett keverék, mely közvetve vagy közvetlenül minden nagyobb szervrendszerre ártalmas hatást fejthet ki.
A csörgőkígyók és az egyéb viperafélék mérge elpusztítja a harapás környékén a szöveteket, károsítja a vérsejteket, meggátolja a véralvadást és az erek falát elroncsolva lehetővé teszi, hogy folyadék szivárogjon ki rajtuk keresztül. Ezek az elváltozások belső vérzésekhez, légzőszervi, szív-, és veseelégtelenség kialakulásához vezethetnek. A korallkígyó mérge az idegrendszer működésére hat, míg a harapás körüli szöveteket alig károsítja.
A viperafélék harapásának tünetei igen különbözőek lehetnek a kígyó méretétől és fajtájától, a befecskendezett méreg mennyiségétől és erősségétől, a harapás helyétől, valamint az áldozat életkorától és testsúlyától függően. A megmart egyén korábban fennálló egészségügyi problémái is fontos szerepet játszanak. A legtöbb harapás a kézen és a lábon fordul elő. A csörgőkígyók, gyapotszájú és rezesfejű kígyók harapását követően a méreg bejutása azonnal fájdalmat okoz; a duzzadás 10 percen belül alakul ki. Ezek a tünetek ritkán késlekednek 20 -30 percnél tovább. A fájdalom az enyhétől egészen az igen súlyosig terjedhet. A mérgeskí- gyó-harapást az egyéb tünetek mellett a fognyomokról, a bőrpírról, a fájdalomról, a duzzanatról és az ujjakban vagy a száj körül fellépő bizsergésről és zsibbadásról lehet felismerni. A csörgőkígyók néhány fajának harapása után fémes vagy gumiszerű ízt érezhet az áldozat.
Kezelés nélkül a duzzanat órákon belül továbbterjedhet az egész karra vagy a lábra. Az érintett területen
1362
Balesetek és sérülések
lévő nyirokcsomók is megduzzadhatnak és fájdalmasak lehetnek. Esetleges további tünetek: láz, hidegrázás, általános gyengeség, szapora, de gyenge pulzus, verítékezés, valamint hányinger, hányás. Nehézlégzés is kialakulhat, különösen a Mojave-csörgőkígyó marása után. Fejfájás, homályos látás, a szemhéjak lógása és szájszárazság egyaránt megjelenhet.
A viperafélék harapása után kialakuló közepes és súlyos mérgezések általában 3-6 órával a marás után kialakuló bőrkárosodást okoznak. A seb környékén a bőr feszes és fakó, a harapás területén 8 órán belül hólyagok alakulhatnak ki, melyek gyakran vérrel telnek meg. Kezelés nélkül a harapás körül kiterjedt szövetkárosodás jöhet létre, a környező erekben pedig vérrögök képződhetnek.
Sok viperaféle mérge, különösen a csörgőkígyóé gátolja a véralvadást: vérzések indulhatnak a fogínyből, és vér jelenhet meg a hányadékban, a székletben és a vizeletben. A véralvadási vizsgálatok rendellenes értékeket mutathatnak, és a vérlemezkék (a vér véralvadásért felelős alkotóelemei) száma jóval a normális alá eshet.
A korallkígyó harapása általában nem, vagy csak kis mértékben okoz fájdalmat és duzzanatot. A fő tünetek az idegrendszer működési zavarai. A marás körüli terület bizsereghet, a közeli izmok gyengesége is előfordul. Ezután az izmok működésének rendezetlensége és súlyos általános gyengeség alakulhat ki. A további tünetek közé tartoznak a látászavarok, a fokozott nyálelválasztás, valamint a beszédzavarok és a nyelési nehézség. Néha igen nagymértékű légzési rendellenességek is felléphetnek.
A mérges kígyó marása azonnali orvosi ellátást igénylő sürgős eset. A kezelés megkezdése előtt a mentőszemélyzetnek meg kell próbálnia kideríteni, hogy valóban mérges kígyó marásáról van-e szó, és került-e méreg a sebbe. Ha ez nem következett be, akkor a sebet egyszerű szúrt sebként kell kezelni, ami alapos kitisztítást és tetanusz elleni emlékeztető védőoltást jelent.
Azok számára, akiket vipera mart meg, a lehető legteljesebb nyugalmat kell biztosítani, ezen kívül melegen kell tartani, és azonnal a legközelebbi egészségügyi intézménybe kell szállítani őket. A sérült végtagot lazán kell rögzíteni, és a szív magasságánál alacsonyabban kell tartani. A gyűrűket, órákat és a szoros ruhákat el kell távolítani, valamint ajánlott az élénkítő hatású szerek kerülése is. Sawyer-szívó (elsősegélynyújtásra tervezett, a marásból a mérget eltávolítani képes szívókészülék) helyezhető a sebre 5 percen belül, majd ezt a kórházba szállítás alatt 30-40 percig fent kell hagyni.
A legtöbb marás kezelésénél fontos szerepe van a megfelelő ellenméregnek – a kígyóméreg hatásait ellensúlyozó anyagnak. Az ellenmérget vénán keresztül
adják be. Tetanusz elleni emlékeztető védőoltást is adnak, és néha antibiotikumokra is szükség lehet.
A korallkígyók harapásának általános kezelése megegyezik a viperaféléknél leírtakkal. Ha légzési problémák alakulnak ki, lélegeztetőgép segítségére lehet szükség. Ellenméreg adása is szükséges lehet, ilyenkor a korallkígyó mérge ellen előállított szert használnak.
A kígyómarások esetén, különösen gyerekeknél és időseknél, értesíteni kell a Toxikológiai Központot. A külföldről behozott kígyók okozta harapások esetén a helyi állatkert vagy a Toxikológiai Központ adhat kezelési tanácsot. Ezeken a helyeken tudják, hogy hol lehet ellenméreghez jutni, és listájuk van a kígyómarások kezelésében jártas orvosokról is.
Mérges gyíkok okozta harapások
Csak két mérgező harapású gyíkfaj ismert. Ezek a mexikói gyöngyösgyík, valamint a Gila-szömy, amely Arizonában, a mexikói Sonorában és a környező területeken honos. Ezeknek a gyíkoknak a mérge mind összetételét, mind hatását tekintve közel áll bizonyos viperafajokéhoz.
Gyakori tünet a fájdalom, a duzzanatok kialakulása, a harapás körüli terület elszíneződése és a duzzadt nyirokcsomók. Gyengeség, verítékezés, szomjúság, fejfájás és fülcsengés (tinnitusz) is jelentkezhet. Súlyosabb esetekben a vérnyomás is leeshet.
A kezelés hasonló a viperaféléknél leírtakhoz. Ilyen esetben nem áll rendelkezésre megfelelő ellenméreg.
Majdnem minden pókfaj mérgező. Szerencsére a legtöbb faj esetében a méregnyúlvány túl rövid vagy törékeny az emberi bőr átfúrásához. Mindazonáltal az Egyesült Államokban legalább 60 pókfaj hozható ösz- szefüggésbe emberek megcsípésével. Az országban nem őshonos fajokat gyümölcsökön, zöldségeken és más árukon hurcolják be külföldről. Bár az Egyesült Államok területén élő tarantellapókot veszélyesnek tartják, harapásaik az embernél nem okoznak komoly károsodást. Átlagosan évente kevesebb, mint 3 halálesetet okoz pókcsípés az Egyesült Államokban, legtöbbször gyerekek az áldozatok.
Csak kevés pókmérget tanulmányoztak behatóbban. Ezekről az derült ki, hogy enzimekből és más – különféle szervezeti reakciókat kiváltó – fehérjékből tevődnek össze.
A feketeözvegy pók csípése általában éles, tűszúrás- szerű fájdalommal jár, később a csípés körüli területen
Mérges marások és csípések
1363
tompa, kissé zsibbasztó fájdalom alakul ki. A has, a vál- lak, a hát és a mellkas görcsös fájdalmai és izommerevsége is jellemző lehet. További tünet a nyugtalanság, szorongás, verítékezés, fejfájás és szédülés, valamint a szemhéjak lógása és duzzanata, illetve bőrkiütések megjelenése, viszketés, súlyos légzési zavarok, hányinger és hányás, továbbá fokozott nyálelválasztás és gyengeség. A csípés körüli bőrterület melegebb lehet.
A barna remetepók csípése enyhe, vagy legalábbis nem azonnal jelentkező fájdalommal jár. A csípést követő 1 órán belül akár súlyos fájdalom is kialakulhat, ami az egész sérült területre kiterjedhet. A csípés körüli bőrterület kivörösödik és viszkethet is. A viszketés az egész testfelszínen jelentkezhet. Egy hólyag is keletkezhet, amit szabálytalan gyűrű alakú vörös bőrterület vesz körbe. A jelenség kezdetben céltáblaszerű lehet. A hólyag később megduzzad, vérrel telik meg és felszakad, fekélyt hozva létre, ami nagy, kráterszerű heggel gyógyul. Hányinger, hányás, fájdalmak, kimerültség, hidegrázás, verítékezés, a vérkép eltérései és veseelégtelenség is kialakulhat, de a csípés csak ritkán halálos.
Az egyetlen használható elsősegély a feketeözvegy pók csípése esetén, ha a fájdalom csillapítására jégkockát tesznek a sebre. A 16 évnél fiatalabb és 60-nál idősebb embereket és azokat, akiknek magas vérnyomásuk és szívbetegségük van, kórházban kezelik. Súlyos mérgezés esetén a pókmérget semlegesítő ellenmérget adnak. A légzési nehézségek és a különösen magas vérnyomás is kezelésre szorulhat. Az izomfájdalmak és görcsök oldására olyan gyógyszerek adhatók, amelyek elernyesztik az izmokat. Az enyhe fájdalmak forró fürdővel enyhíthetők, míg súlyos esetben kábító fájdalomcsillapítót lehet alkalmazni.
A barna remetepók csípése után a sebre helyezett jégkocka enyhítheti a fájdalmakat. A gyulladások csökkentésére kortikoszteroidokat vagyis mellékvesehormon készítményeket adnak. Ellenméreg még nincs kereskedelmi forgalomban.
A kialakult fekélyeket naponta egyszer peroxiddal kimossák és háromszor benedvesítik, szükség esetén az elhalt szövetrészek kimetszhetők. A legtöbb esetben csak erre van szükség.
hangyacsípések
Ezek a csípések igen gyakoriak az Egyesült Államok teljes területén. Az emberek átlagosan testtömegük minden kilogrammjára számítva 20 csípést képesek elviselni. Eszerint egy átlagos felnőtt több, mint 1000 csípést is kibír, míg egy gyermeket már 500 szú-
Mérges pókok
Feketeözvegy pókok és a rokon fajok
Barna remetepókok és a rokon fajok Ugrópókok
Tarantellák (nem honosak az Egyesült Államokban)
Csapdapókok
Banánpókok
Farkaspókok
Fonalvetö pókok
Zöld hiúzpókok
Futópókok
Fésűslábú pókok vagy ál-feketeözvegy pókok Narancsszínű argiopesz
Óriás rákpókok
Rákpókok
Amaurobiidák
Vadászpókok
rás is megölhet. Mindemellett, az arra fogékony embereknél már egyetlen szúrás is allergiás sokkot (anafi- laxiás reakciót)” és így halált tud okozni. Az Egyesült Államokban minden évben 3-4-szer annyian halnak meg méhcsípés következtében, mint kígyómarás miatt. A többszörös szúrások miatt ritkán bekövetkezett haláleset oka szívműködési zavar vagy keringés-összeomlás. A méhek egyik agresszívebb fajtája, az ún. afrikai gyilkos méhek Dél-Amerikából észak felé terjeszkedve már elértek néhány déli államot. Áldozatukra rajokban támadva ezek a méhek többi társuknál súlyosabb reakciókat tudnak okozni.
A déli országrészben, különösen a Mexikói-öböl partjainál a tűzhangyák okoznak minden évben több ezer csípést. A tűzhangyáktól fertőzött városi területeken élő emberek 40%-a szenved el minden évben csípéseket, és legalább évi 30 haláleset írható ezeknek a rovaroknak a számlájára. A tűzhangya csípése általában azonnali fájdalommal jár, vörös duzzanat alakul ki, s ez 45 percen belül megszűnik. Ezután egy hólyag marad vissza, 30 70 óra után felszakad, és gyakran el is fertőződik. Néha nem hólyag, hanem egy vörös, duzzadt, viszkető folt alakul ki. Allergiás sokk (életveszé-
A lásd a 828. oldalt
1364
Balesetek és sérülések
lyes anafílaxiás reakció, amikor a vérnyomás esik és a légutak elzáródhatnak) az emberek kevesebb, mint 1%-ánál lép fel. Némelyik ideg különálló gyulladása is bekövetkezhet, és epilepsziás rohamok is előfordulhatnak.
A méh, a darázs, a lódarázs és a tűzhangya csípését követően a fullánk a bőrben maradhat. Ezt ajánlatos inkább óvatos kaparással eltávolítani, mert kihúzása és csipesz használata még több méreg bejuttatásához vezet. A csípés helyére jégkockát helyezve enyhíthető a fájdalom. Gyakran segít egy antihisztamint, fájdalomcsillapítót és kortikoszteroidot tartalmazó kenőcs alkalmazása. Azoknak, akik allergiásak a csípésekre, ajánlott antihisztamin-tablettákat és adrenalinnal teli fecskendőt maguknál tartani, mert ezzel megelőzhető az allergiás sokk (anafílaxiás reakció) kialakulása.
Azok, akik méhcsípés miatt már átestek egy súlyos allergiás rohamon, deszenzibilizációs kezelésnek vethetik alá magukat, amivel megelőzhető hasonló rohamok jövőbeli kialakulása. Ez a kezelés abból áll, hogy az allergiás reakciót kiváltó anyagot kis mennyiségben többször ismételve bejuttatják a szervezetbe, amíg a kiváltott reakciók meg nem szűnnek.
Az Egyesült Államokban a leggyakoribb csípéseket okozó rovarok a pappatácsi-szúnyogok, a böglyök, a moszkitók, a bolhák, a tetvek és a poloskák. Ezek egy része vérszívásból él. Az említett rovarok csípése a nyálukban lévő alkotóelemek miatt okoz szövetizgalmat. A rovarok csípése különböző reakciókat válthat ki a kis dudortól kezdve egészen a nagy duzzanattal társuló fájdalmas fekélyekig. A legsúlyosabb eset akkor alakul ki, ha az illető allergiás a csípésre, vagy a csípés valamilyen fertőzést okoz. Azok számára, akik erre allergiásak, a csípés néha végzetes is lehet.
A rovart gyorsan el kell távolítani. A csípés helyét meg kell tisztítani, és be kell kenni antihisztamint, fájdalomcsillapítót és kortikoszteroidot tartalmazó kenőccsel, így enyhíthető a viszketés és a fájdalom, valamint csökkenthető a gyulladás is. Azoknak, akik allergiásak a rovarcsípésre, azonnal orvoshoz kell fordulniuk, vagy a maguknál tartott antihisztamin-tablettákat és az adrenalinnal előre megtöltött fecskendőt kell használniuk.
4 lásd a 880. oldalt
A kullancsok igen sok betegség (pl. a Lyme-kórt okozó baktérium) 4 hordozói, és néhány fajuk mérgező is. Néhány északon élő faj csípése kullancs okozta agyvelőgyull adást eredményezhet, ennek tünetei az étvágytalanság, levertség, izomgyengeség, mozgászavar, a szem akaratlan oldalirányú elmozdulásai (szemteke- rezgés), egyre súlyosbodó, a lábaktól felfelé terjedő bénulás. A légzésért felelős izmok is megbénulhatnak. A Mexikóban és az Egyesült Államok délnyugati részén honos pajaroello-kullancs csípése nyomán gennyel teli hólyagok alakulhatnak ki, amelyek felszakadva nyílt fekélyeket hoznak létre, s később bevarasodnak. A fekélyek körüli terület duzzadt és fájdalmas lehet.
Az atkák igen gyakoriak, bőr alatt lévő lárváik erősen viszkető kiütéseket, rühességet és több más betegséget okozhatnak. A csípés körüli szövetekre gyakorolt hatások különböző mértékűek lehetnek.
A kullancsokat a lehető leggyorsabban ki kell szedni. Az eltávolításhoz a legmegfelelőbb a területet petróleum-zselével, vagy más, a rovar számára irritáló anyaggal bekenni, vagy a kullancsot csipesz segítségével úgy kihúzni, hogy közben körbe forgatjuk. Ha a kullancs feje bennmaradt, el kell távolítani, mert elhúzódó gyulladást okozhat és a mélyebben fekvő szövetekbe kerülhet.
A kullancs okozta agyvelőgyulladásban esetleg nincs szükség kezelésre, de a légzés károsodása esetén oxigénterápia és lélegeztetőgép használata ajánlott. A pajaroello-kullancs csípését le kell tisztítani, nedvesen kell tartani, és az elhalt bőrt szükség esetén el kell távolítani. Súlyos esetben kortikoszteroidokkal csökkenthető a gyulladás. Gyakori a fekélyek elfertő- ződése, de ezek az antibiotikumos kenőcsre jól reagálnak.
Az atkafertőzéseket permetrin tartalmú kenőccsel vagy lindan oldattal kezelik. Ezután néha kortikoszte- roid-kenőcs alkalmazásával csökkentik a viszketést, amíg az összes atka el nem tűnik a bőrből.
csípései
A nagyobb százlábúak fájdalmas csípést tudnak okozni, seb körüli duzzanattal és bőrpírral. A közeli nyirokcsomók is megdagadhatnak, de általában nem alakul ki szöveti károsodás vagy fertőzés. A tünetek ritkán tartanak 48 óránál tovább. Az ezerlábúak nem csípnek, hanem a bőrt izgató mérget választanak ki, ami súlyos esetben szövetelhalást is okozhat.
Mérges marások és csípések
1365
A csípésre helyezett jégkocka általában csökkenti a fájdalmat. Az ezerlábú mérgező váladékát bő vízzel és szappannal le kell mosni a bőrről, ehhez alkohol nem használható. Bőrreakciók megjelenésekor kortikoszteroid tartalmú kenőcs használható. Ha a szem is érintett, úgy azt azonnal bő vízzel ki kell öblíteni, és a szembetegségekben használatos, kortikoszteroidot és fájdalomcsillapítót tartalmazó kenőcsöt kell alkalmazni.
Az Eszak-Amerikában honos skorpiófajok közül majdnem mindegyik viszonylag veszélytelennek mondható. A csípéseik által okozott tünetek az esetek többségében csak fájdalomra, duzzanatra és a sérülés környékének fokozott érzékenységére, melegségére korlátozódnak. Azonban az Arizonában, Új-Mexikó- ban és a Colorado folyó Kalifornia felőli oldalán élő egyik skorpiófaj (Centruroides exilicauda) mérge jóval veszélyesebb. Szúrása azonnali fájdalommal, néha a seb környékének zsibbadásával és bizsergésével jár. Duzzanat ritkán alakul ki. A gyerekek feszültté, nyugtalanná válnak, a fejen, a nyakon és a szemeken akaratlan, véletlenszerű mozgások lépnek fel. Felnőtteknél felgyorsul a szívverés, megemelkedik a légzésszám és a vérnyomás is. Izomgyengeség alakulhat ki, a mozgások rendezetlenné válhatnak. Fokozott nyálelválasztással szövődött nehézlégzés az életkortól függetlenül kialakulhat.
A legtöbb észak-amerikai skorpió csípése nem igényel különleges kezelést. A fájdalom a sebre helyezett jégkockával vagy antihisztamint, fájdalomcsillapítót és kortikoszteroidot tartalmazó kenőccsel enyhíthető. A csípés következtében kialakult izomgörcsöket és magas vérnyomást esetleg gyógyszerrel kell kezelni. Fontos a teljes ágynyugalom. Az első 8-12 órában nem szabad semmit enni. Azoknak, akik nem reagálnak megfelelően a kezelésre, és akiknél igen súlyos reakciók alakulnak ki, ellenmérget kell adni. Ez különösen gyerekekre vonatkozik.
és marásai
A tüskésráják évente kb. 750 csípésért felelősek az észak-amerikai partok mentén. A tüskésráják mérge a farok hátoldalán elhelyezkedő egy vagy több tüskében található. A sérülések általában akkor következnek be, ha az óvatlan ember zavaros vízben gázolva rálép a tüskésrájára. A rája felfelé és előrefelé csapva a farkával beledöfí a tüskéket az áldozat lábába. A tüske burka ekkor felreped, és a méreg bejut a sebbe, azonnali és súlyos fájdalmat okozva.
A fájdalom 90 percen belül éri el teljes intenzitását: korlátozódhat csak a seb környékére, de gyakran előfordul, hogy rövid idő alatt máshová is szétterjed. Kezelés nélkül a fájdalom gyakran ezután is megmarad, és csak a következő 6-48 órában szűnik meg fokozatosan. Gyakori az eszméletvesztés, gyengeség, hányinger és szorongás is. Sokkal ritkább a nyirokcsomók duzzanata és érzékenysége, valamint hányás, hasmenés, verítékezés és kiterjedt görcsök jelentkezése. Úgyszintén nem gyakori a hónalj és az ágyék környékén jelentkező fájdalom és a nehézlégzés. A tüske által okozott seb általában fogazott szélű és bőven vérzik. A tüske burkának darabjai a sebben maradhatnak, növelve az el- fertőződés lehetőségét. A seb pereme gyakran elszíne- ződik és kismértékű szövetkárosodás léphet fel. A környező területek gyakran duzzadtak.
A tüskésráják és a legtöbb más hal által okozott végtagsérülést sós vízzel kell lemosni. Ha láthatók, akkor el kell távolítani a méregtüske sebben maradt részeit. A sérült végtagot 30-90 percre a lehető legforróbb, még éppen elviselhető hőmérsékletű vízbe kell meríteni. Az elsősegélynyújtás késlekedése esetén súlyos fájdalmak alakulhatnak ki. Ebben az esetben az orvos helyi érzés- telenítővel elzsibbaszthatja a területet és fájdalomcsillapítót is adhat. Fontos felkeresni egy orvost, aki a sebet előbb alaposan kitisztítja és átvizsgálja, tetanusz elleni védőoltást, illetve szükség esetén antibiotikumokat ad, majd összevarrja a sebszéleket.
Néhány puhatestű is – a csigák, a polipok és a két- kagylósok (ehető kagylók, osztrigák és fésűkagylók) – mérgező hatású. Az észak-anrerikai vizekben honos csigafajok közül egyedül a kaliforniai kúposcsiga (Conus californicus} veszélyes. Csípése fájdalmas, a seb környékének duzzanatát, vörösségét és bizsergését okozza. Az Észak-Amerikában előforduló polipfajok csípése ritkán okoz komoly sérülést. A bénulásos kagylómérgezés oka olyan kétkagylósok (ehető kagylók, kékkagylók) fogyasztása, amelyek korábban egy dino- flagellata nevű mérgező tengeri egysejtűvel táplálkoztak,A
Úgy tűnik, az elsősegélyként alkalmazott eljárások nem befolyásolják érdemben a kúposcsiga és a polipok okozta csípések tüneteit. A kúposcsiga tövisének szúrása sokkos állapotot okozhat, ami a keringés és a légzés intenzív támogatását igényli.
A tengerisünök és néhány rokon faj bár mérgező, de az emberre ritkán ártalmas. Leggyakrabban a tengerisünöket kívülről borító tüskék törnek bele a bőrbe, és ezek okozzák a szövetkárosodást és a gyulladást. Ha
A lásd az 520. oldalt
1366 _______ ______………..
nem távolítják el őket, a tüskék mélyebbre kerülhetnek, idült gyulladást okozhatnak vagy beékelődhetnek egy csontba, esetleg idegbe. Fájdalmassá válhatnak az ízületek és az izmok, valamint bőrkiütések jelenhetnek meg.
A tengerisünök tüskéit azonnal el kell távolítani. A tüske megtalálásában a bemeneti nyílás kékes elszíneződése segíthet. Mivel az ecet oldja a legtöbb tengerisün tüskéjét, ezért ecetes ecsetelések és borogatások önmagukban is elegendőek lehetnek a tüske eltávolításához. A szúrás körüli területet letisztítják, és antihisz- tamint, fájdalomcsillapítót, valamint kortikoszteroidot tartalmazó kenőccsel kezelik. A törékeny tüskék eltávolításához az orvosnak néha kis metszést kell ejtenie a bőrön.
A tömlöbelüek, pl. a korallpolipok, a tengeri rózsák, a medúzák és a hólyagmedúzák fejlett fullánkkal bírnak, ami képes átütni a bőrt. Ezekből a fullánkokból különösen az állatok karjain található sok, egy kar érintése is több ezer szúrással járhat. A keletkező károsodás az állatfajtól függ. Általában párhuzamos sorokban elhelyezkedő, kis, kidomborodó kiütések jelennek meg, néha a környező terület pírjával. A fájdalom súlyos lehet, viszketés gyakran előfordul. A kiütésekből gennyel telt hólyagok alakulhatnak ki, majd ezek felfakadhatnak. A további esetleges tünetek: gyengeség, hányinger, fejfájás, izomfájdalmak és görcsök, valamint könnyezés, orrfolyás, erős verítékezés. Előfordul
Balesetek és sérülések a pulzusszám megváltozása, és légvételre erősödő mellkasi fájdalom. A hólyagmedúzák csípése már az Egyesült Államokban is okozott halált.
Bár többfajta módszert is javasolnak a tömlöbelüek okozta csípések kezelésére, a seb tisztántartásán kívül általában nincs egyéb tennivaló. Néha ecetes vagy szalmiákszeszes ecsetelést alkalmaznak. Az Egyesült Államokban a fájdalom csillapítására bőrpuhítókat (pl. papaint), szódabikarbónát, bórsavat, citrom- vagy fügelevet, alkoholt és sok más anyagot használnak. A javasolt terápia a következő:
- A sérült területre tengervizet (nem édesvizet) kell önteni.
- Az állat kaijait arra alkalmas eszközzel vagy gu- mikesztyüs kézzel el kell távolítani.
- A sérült területet félig vízből, félig ecetből álló keverékkel kell ecsetelni 30 percig.
- A sérülésre lisztet vagy szódabikarbónát kell szórni, majd egy éles késsel óvatosan le kell kaparni.
- A területet újból ecettel kell ecsetelni.
- Antihisztamint, fájdalomcsillapítót és kortikoszteroidot tartalmazó kenőcsöt kell alkalmazni.
A súlyosabb reakciók oxigénterápiát vagy egyéb, a légzést segítő beavatkozást tehetnek szükségessé. Az izomgörcsöket és a súlyos fájdalmakat vénába adott gyógyszerekkel csökkentik. Bizonyos ausztráliai fajok esetében van ellenméreg, de ezek nem hatásosak az észak-amerikai fajok okozta tünetek kezelésében.
1367
| 1. 1997. évi CLIV. Törvény az egészségügyről | 1367 |
| II. Súlyok és mértékegységek | 1376 |
| III. Gyakori ovosi vizsgálatok | 1377 |
| IV. Egyes gyógyszerek kereskedelmi nevei | 1385 |
| V. Ki és mikor hívhatmentőt? | 1393 |
VI. Információs szolgáltatást és segítségnyújtást biztosító szervezetek 1394
FÜGGELÉK I.
az egészségügyről*
Az Országgyűlés
- a lakosság egészsége iránt érzett felelősségétől áthatva,
- attól a meggyőződéstől vezérelve, hogy az egyén egészségéhez fűződő érdeke és jólléte elsőbbséget kell élvezzen, továbbá, hogy az orvostudomány fejlődésének eredményeit a jelen és a jövendő nemzedékek javára kell felhasználni,
- annak tudatában, hogy az egészség az egyén életminőségének és önmegvalósításának alapvető feltétele, amely döntő hatással van a családra, a munkára és ezáltal az egész nemzetre,
- tekintettel arra, hogy az egészség fejlesztését, megőrzését és helyreállítását az egészségügy eszközrendszere csak a szociális ellátórendszerrel, valamint a természeti és épített környezet védelmével, illetve a társadalmi és gazdasági környezettel együttesen, továbbá az egészséget támogató társadalmi gyakorlattal és politikával kiegészülve képes szolgálni,
- figyelemmel a bekövetkezett tudományos, technikai, etikai és társadalmi, valamint a jogrendszert érintő változásokra, továbbá nemzetközi kötelezettségeinkre, az egészségi állapot megőrzésének és javításának ösz- szetett feltételrendszerét meghatározó alábbi törvényt alkotja meg:
*A törvényt az Országgyűlés az 1997. december 15-i ülésnapján fogadta el.
- Fejezet
A TÖRVÉNY CÉLJA, ALAPELVEI ÉS HATÁLYA
- Cím
A törvény célja
- § E törvény célja
- elősegíteni az egyén és ezáltal a lakosság egészségi állapotának javulását, az egészséget befolyásoló feltétel- és eszközrendszer, valamint az annak kialakításában közreműködők feladatainak meghatározásával,
- hozzájárulni a társadalom tagjai esélyegyenlőségének megteremtéséhez az egészségügyi szolgáltatásokhoz való hozzáférésük során,
- megteremteni annak feltételeit, hogy minden beteg megőrizhesse emberi méltóságát és önazonosságát, önrendelkezési és minden egyéb joga csorbítatlan maradjon,
- meghatározni – a szolgáltatók jogállásától és az ellátások fedezetétől függetlenül – az egészségügyi szolgáltatások általános szakmai feltétételeit, színvonalának garanciáit,
- biztosítani az egészségügyi dolgozók és a szolgáltatást nyújtó intézmények védelmét jogaik és kötelezettségeik meghatározásával, valamint az egészség
1368
Függelék
ügyi szolgáltatás’ sajátos jellegéből fakadó garanciális jellegű intézkedésekkel,
fi lehetővé tenni az egyéni és a közösségi érdekek harmonikus érvényesülését, a mindenkori népegészségügyi célok elérését, a szükséges erőforrások előteremtését, optimális felhasználását és az egészségtudományok fejlődését.
- Cím
Alapelvek
- § (1) Az egészségügyi szolgáltatások és intézkedések során biztosítani kell a betegek jogainak védelmét. A beteg személyes szabadsága és önrendelkezési joga kizárólag az egészségi állapota által indokolt, e törvényben meghatározott esetekben és módon korlátozható.
- Az egészségügyi szolgáltatások igénybevétele során érvényesülnie kell az esélyegyenlőségnek.
- Az egészségi állapot javításának elsődleges eszköze az egészség megőrzése és a betegségek megelőzése.
- Az egészségügyi szolgáltatások alapvető szakmai feltételrendszere tulajdon- és működtetési formától független, kizárólag a szolgáltatás szakmai tartalmán alapul.
- Az egészségügyi intézményrendszer szakmai ellátási szintekre tagolt felépítése és működése emberközpontú, az eltérő jellegű és súlyosságú megbetegedésben szenvedők egészségi állapota által meghatározott szükségletekhez igazodik, valamint tudományos tényekre alapozott és költséghatékony eljárásokon alapul.
- Cím
Fogalommeghatározások
- § E törvény alkalmazásában
- beteg: az egészségügyi szolgáltatásokat igénybe vevő vagy abban részesülő személy;
- kezelőorvos: a beteg adott betegségével, illetve egészségi állapotával kapcsolatos vizsgálati és terápiás tervet meghatározó, valamint ezek keretében beavatkozásokat végző orvos, aki a beteg gyógykezeléséért felelősséggel tartozik;
- egészségügyi ellátás: a beteg adott egészségi állapotához kapcsolódó egészségügyi szolgáltatások ösz- szessége;
- egészségügyi dolgozó: az orvos, a fogorvos, a gyógyszerész, az egyéb felsőfokú egészségügyi szakképesítéssel rendelkező személy, továbbá a beteg ellátását végző vagy az abban közreműködő egészségügyi szakképesítéssel rendelkező személy;
- egészségügyi szolgáltatás: minden olyan tevékenység, amelynek célja az egyén egészségégének megőrzése, továbbá a megbetegedések megelőzése, korai felismerése, megállapítása, gyógykezelése, életveszély elhárítása, a megbetegedés következtében kialakult állapot javítása vagy a további állapotromlás megelőzése céljából a beteg vizsgálatára és kezelésére, gondozására, ápolására, egészségügyi rehabilitációjára, a fájdalom és a szenvedés csökkentésére, továbbá a fentiek érdekében a beteg vizsgálati anyagainak feldolgozására irányul, ideértve a gyógyszerek, gyógyászati segédeszközök, gyógyfurdőellátások kiszolgálását, a mentést és betegszállítást, a szülészeti eljárást, az emberi reprodukcióra irányuló különleges eljárásokat, a művi meddővétételt, valamint az emberen végzett orvostudományi kutatásokat is;
fi egészségügyi szolgáltató: a tulajdoni formától és a fenntartótól függetlenül minden, egészségügyi szolgáltatás nyújtására az egészségügyi hatóság által kiadott működési engedély alapján jogosult jogi személyjogi személyiség nélküli szervezet és minden olyan természetes személy, aki a szolgáltatást saját nevében nyújtja;
- egészségügyi intézmény: a jogi személyiséggel rendelkező, valamint a fekvőbeteg-szakellátást nyújtó jogi személyisséggel nem rendelkező egészségügyi szolgáltató;
- egészségügyi hatóság: az Állami Népegészségügyi és Tisztiorvosi Szolgálat (a továbbiakban: ÁNTSZ) illetékes szerve;
- sürgős szükség: az egészségi állapotban bekövetkezett olyan változás, amelynek következtében azonnali egészségügyi ellátás hiányában a beteg közvetlen életveszélybe kerülne, illetve súlyos vagy maradandó egészségkárosodást szenvedne;
fi veszélyeztető állapot: az az állapot, amelyben az azonnali intézkedés hiánya a beteg vagy más személy életét, testi épségét vagy egészségét közvetlenül fenyegető helyzetet eredményezne, illetőleg a környezetére közvetlen veszélyt jelentene;
k) vizsgálat: az a tevékenység, amelynek célja a beteg egészségi állapotának felmérése, egészségének megőrzése, a betegségek, illetve kockázatuk felderítése, a konkrét betegség(ek) meghatározása, prognózisuk, változásuk megállapítása, a gyógykezelés eredményességének, valamint a halál bekövetkeztének és a halál okának megállapítása;
- beavatkozás: azon megelőző, diagnosztikus, terápiás, rehabilitációs vagy más célú fizikai, kémiai, biológiai vagy pszichikai eljárás, amely a beteg szervezetében változást idéz vagy idézhet elő, továbbá a holttesten végzett vizsgálatokkal, valamint szövetek, szervek eltávolításával összefüggő eljárás;
1997. évi CLIV. Törvény az egészségügyről
1369
m) invazív beavatkozás: a beteg testébe bőrön, nyálkahártyán vagy testnyíláson keresztül behatoló fizikai beavatkozás, ide nem értve a beteg számára szakmai szempontból elhanyagolható kockázatot jelentő beavatkozásokat;
n) életmentő beavatkozás: sürgős szükség esetén a beteg életének megmentésére irányuló egészségügyi szolgáltatás;
o) életfenntartó beavatkozás: a beteg életének mesterséges módon történő fenntartására, illetve egyes életműködéseinek pótlására irányuló egészségügyi szolgáltatás;
p) egészségügyi dokumentáció: az egészségügyi szolgáltatás során az egészségügyi dolgozó tudomására jutó, a beteg kezelésével kapcsolatos egészségügyi és személyazonosító adatokat tartalmazó feljegyzés, nyilvántartás vagy bármilyen más módon rögzített adat, függetlenül annak hordozójától vagy formájától;
q) szakképesítés: az adott tevékenység folytatására jogosító, Magyarországon szerzett, valamint a külföldön szerzett és Magyarországon honosított, illetve elismert, alap-, közép- és felsőfokú szakképzésben, az egyetemi vagy főiskolai szintű alapképzésben, valamint az egyetemi és főiskolai végzettségű egészségügyi dolgozók felsőfokú szakirányú szakképzése során megszerzett szakképzettség;
r) közeli hozzátartozó: a házastárs, az egyeneságbeli rokon, az örökbefogadott, a mostoha- és a nevelt gyermek, az örökbefogadó, a mostoha- és a nevelőszülő, a testvér, valamint az élettárs;
s) magyar állampolgár: a magyar állampolgársággal, továbbá az illetékes hatóság által kiadott, a Magyar Köztársaság területére érvényes letelepedési engedéllyel rendelkező nem magyar állampolgárságú, valamint a külön jogszabály értelmében menekültnek minősülő személy.
- Cím
A törvény hatálya
- § (1) E törvény hatálya kiterjed a Magyar Köztársaság területén
- tartózkodó természetes személyekre,
- működő egészségügyi szolgáltatókra,
- folytatott egészségügyi tevékenységekre.
- Törvény a természetes személyek egyes csoportjai tekintetében az e törvényben foglaltaktól eltérő szabályokat állapíthat meg.
- Ha jogszabály másként nem rendelkezik, e törvény rendelkezéseit a személyes gondoskodást nyújtó szociális intézmények által nyújtott egészségügyi szolgáltatások vonatkozásában is megfelelően alkalmazni kell.
II. Fejezet
A BETEGEK JOGAI ÉS KÖTELEZETTSÉGEI
- Cím
Az egyén szerepe
- § (1) Az egészségüggyel kapcsolatos társadalmi kötelezettségek az egyén saját és környezet egészségi állapotáért viselt felelősségével együtt biztosítják a lakosság egészségének védelmét és egészségi állapotának javítását.
- Mindenki köteles tiszteletben tartani mások jogait egészségük megőrzéséhez és védelméhez, a betegségek megelőzéséhez és a gyógyuláshoz.
- Mindenkinek
- joga van olyan ismeretek megszerzéséhez, amelyek lehetővé teszik számára az egészsége megőrzésével és fejlesztésével kapcsolatos lehetőségei megismerését, valamint megfelelő tájékoztatáson alapuló döntését az egészséggel kapcsolatos kérdésekben,
- joga van tájékoztatást kapni az egészségügyi szolgáltatók által nyújtott egészségügyi ellátások jellemzőiről, azok elérhetőségéről és az igénybevétel rendjéről, továbbá a betegeket megillető jogokról és azok érvényesíthetőségéről,
- saját egészségi állapotáért a tőle elvárható módon felelősséggel kell tartoznia,
- kötelessége tartózkodni minden olyan magatartástól és tevékenységétől, amely a társadalmilag elfogadható kockázati szinten felül, köztudottan mások egészségét veszélyezteti,
- kötelessége – a tőle elvárható módon – segítséget nyújtani és a tudomása szerint arra illetékes egészségügyi szolgáltatót értesíteni, amennyiben sürgős szükség vagy veszélyeztető állapot fennállását észleli, illetve arról tudomást szerez.
- Cím
A betegek jogai és kötelezettségei
Az egészségügyi ellátáshoz való jog
- § Minden betegnek joga van sürgős szükség esetén az életmentő, illetve a súlyos vagy maradandó egészségkárosodás megelőzését biztosító ellátáshoz, valamint fájdalmának csillapításához és szenvedéseinek csökkentéséhez.
- § (1) Minden betegnek joga van – jogszabályban meghatározott keretek között – az egészségi állapota
1370
Függelék
által indokolt, megfelelő, folyamatosan hozzáférhető és megkülönböztetés nélküli egészségügyi ellátáshoz.
- Megfelelő az ellátás, ha az az adott egészségügyi szolgáltatásra vonatkozó szakmai és etikai szabályok, illetve irányelvek megtartásával történik.
- Folyamatosan hozzáférhető az ellátás, ha az egészségügyi ellátórendszer működése napi 24 órán keresztül biztosítja annak igénybevehetőségét.
- Megkülönböztetés nélküli az ellátás, ha az egészségügyi szolgáltatás nyújtása során nem történik hátrányos megkülönböztetés a betegek között társadalmi helyzetük, politikai nézeteik, származásuk, nemzetiségük, vallásuk, nemük, szexuális irányultságuk, koruk, családi állapotuk, testi vagy értelmi fogyatékosságuk, képzettségük és minden más egyéb, az egészségi állapotukkal össze nem függő ok alapján.
- § (1) A betegnek joga van az állapota által szakmailag indokolt szintű egészségügyi szolgáltató és – ha jogszabály kivételt nem tesz – a választott orvos egyetértésével az ellátását végző orvos megválasztásához, ameny- nyiben azt az egészségi állapota által indokolt ellátás szakmai tartalma, az ellátás sürgőssége vagy az ellátás igénybevételének alapjául szolgáló jogviszony nem zárja ki.
- Az (1) bekezdés szerinti orvosválasztás joga a fekvőbeteg-gyógyintézetben az intézet működési rendjének megfelelően gyakorolható.
- A beteg bármely, a kezelőorvos által megállapított diagnózissal, illetőleg javasolt terápiával, valamint fekvőbeteg-gyógyintézetből történő tervezett elbocsátásával kapcsolatban kezdeményezheti más orvos által történő vizsgálatát.
- § (1) Amennyiben a beteg az adott egészségügyi szolgáltatónál nem részesíthető az egészségi állapota által indokolt legrövidebb időn belül a szükséges ellátásban, tájékoztatni kell őt arról, hogy az adott ellátás mely egészségügyi szolgáltatónál biztosítható.
- A beteget várólistára kell helyezni, ha
- az ellátás más egészségügyi szolgáltatónál nem biztosítható, vagy
- az (1) bekezdés szerinti esetben a beteg nem fogadja el a más egészségügyi szolgáltatónál történő ellátását.
- A várólistára helyezés esetén a beteget a várakozás okáról és annak várható időtartamáról, illetve esetleges következményeiről tájékoztatni kell.
- A várólistán a sorrend kialakítása, valamint a beteg kiválasztása egységes, ellenőrizhető, nyilvánosságra hozott szakmai szempontok szerint, a várólistán szereplő betegek egészségi állapota által indokoltan és hátrányos megkülönböztetés nélkül történik. Ennek ellenőrzésére a beteg írásbeli meghatalmazása alapján a betegjogi képviselő is jogosult.
- A várólista az adott egészségügyi ellátásra várakozó beteget egészségügyi és személyazonosító adatait, valamint a kiválasztásukat indokoló körülményeket tartalmazza.
Az emberi méltósághoz való jog
- § (1) Az egészségügyi ellátás során a beteg emberi méltóságát tiszteletben kell tartani.
- A betegen – e törvény eltérő rendelkezésének hiányában – kizárólag az ellátásához szükséges beavatkozások végezhetők el.
- Az ellátás során a beteg jogainak gyakorlásában csak az egészségi állapota által indokolt ideig – törvényben meghatározott – mértékben és módon korlátozható.
- A beteg személyes szabadsága – ellátása során – fizikai, kémiai, biológiai vagy pszichikai módszerekkel vagy eljárásokkal kizárólag sürgős szükség esetén, illetőleg a beteg vagy mások élete, testi épsége és egészsége védelmében korlátozható. A beteg korlátozása nem lehet büntető jellegű, és csak addig tarthat, ameddig az elrendelés oka fennáll.
- Korlátozó módszerek vagy eljárások alkalmazását – ha e törvény kivételt nem tesz – a beteg kezelőorvosa írásban rendeli el, megjelölve azok indítékát és alkalmazásuk időtartamát. Állandó orvosi felügyelet hiányában – kivételesen indokolt esetben – ideiglenesen szakápoló is elrendelheti a korlátozást. A korlátozásról a kezelőorvost haladéktalanul értesíteni kell, akinek azt tizenhat órán belül írásban jóvá kell hagynia. Ennek hiányában a korlátozást meg kell szüntetni.
- A beteget csak méltányolható okból és ideig szabad várakoztatni.
- A beteg ellátása során szeméremérzetére tekintettel ruházata csak a szükséges időre és a szakmailag indokolt mértékben távolítható el.
A kapcsolattartás joga
- § (1) A (2)—(7) bekezdésekben foglalt jogokat a beteg a fekvőbeteg-gyógyintézetben meglévő feltételektől függően, betegtársai jogainak tiszteletben tartásával és a betegellátás zavartalanságát biztosítva gyakorolhatja. Ennek részletes szabályait – e jogok tartalmának korlátozása nélkül – a fekvőbeteg-gyógyintézet házirendje határozza meg. A házirend a (2)—(7) bekezdésekben foglaltakon túl további jogokat is megállapíthat.
- A beteg fekvőbeteg-gyógyintézeti elhelyezése során jogosult más személyekkel akár írásban, akár szóban kapcsolatot tartani, továbbá látogatókat fogadni. A beteg megtilthatja, hogy a gyógykezelésének tényét vagy a gyógykezelésével kapcsolatos egyéb infor-
1997. évi CLIV. Törvény az egészségügyről
1371
mációt más előtt feltárják. Ettől csak a gondozása érdekében, közeli hozzátartozója vagy a gondozására köteles személy kérésére lehet eltekinteni.
- A súlyos állapotú betegnek joga van arra, hogy az általa megjelölt személy mellette tartózkodjon. Cselekvőképtelen beteg esetén a fenti személy megjelölésére a 16. § (l)-(2) bekezdésében meghatározott személy is jogosult. E bekezdés alkalmazásában súlyos állapotú az a beteg, aki állapota miatt önmagát fizikailag ellátni képtelen, illetve fájdalmai gyógyszerrel sem szüntethetők meg, illetőleg pszichés krízishelyzetben van.
- A kiskorú betegnek joga van arra, hogy szülője, törvényes képviselője, illetőleg az általa vagy törvényes képviselője által megjelölt személy mellette tartózkodjon.
- A szülő nőnek joga van arra, hogy az általa megjelölt nagykorú személy a vajúdás és a szülés alatt folyamatosan vele lehessen, a szülést követően pedig arra, hogy – amennyiben ezt az ő vagy újszülöttje egészségi állapota nem zárja ki – újszülöttjével egy helyiségben helyezzék el.
- A beteg – törvény eltérő rendelkezése hiányában – jogosult saját ruháinak és személyes tárgyainak a használatára.
Az intézmény elhagyásának joga
- § (1) A betegnek joga van az egészségügyi intézményt elhagyni, amennyiben azzal mások testi épségét, egészségét nem veszélyezteti. E jog csak törvényben meghatározott esetekben korlátozható.
- A beteg távozási szándékát a kezelőorvosnak bejelenti, aki ezt a tényt a beteg egészségügyi dokumentációjában feltünteti.
- Amennyiben a beteg az egészségügyi intézményt bejelentés nélkül hagyja el, a kezelőorvos ezt a beteg egészségügyi dokumentációjában feltünteti, továbbá, ha a beteg állapota indokolja, az intézmény elhagyásának tényéről értesíti az illetékes hatóságokat, valamint cselekvőképtelen, illetve korlátozottan cselekvőképes beteg esetén a törvényes képviselőt.
- A beteg egészségügyi intézményből történő elbocsátásáról a beteget, illetőleg hozzátartozóját tájékoztatni kell, lehetőség szerint legalább 24 órával a tervezett elbocsátását megelőzően.
- Cselekvőképtelen beteg esetén az (1) bekezdés szerinti jog a törvényes képviselő egyetértésével gyakorolható.
A tájékoztatáshoz való jog
- § (1) A beteg jogosult a számára egyéniesített formában megadott teljes körű tájékoztatásra.
- A betegnek joga van arra, hogy részletes tájékoztatást kapjon
- egészségi állapotáról, beleértve ennek orvosi megítélését is,
- a javasolt vizsgálatokról, beavatkozásokról,
- a javasolt vizsgálatok, beavatkozások elvégzésének, illetve elmaradásának lehetséges előnyeiről és kockázatairól,
- a vizsgálatok, beavatkozások elvégzésének tervezett időpontjairól,
- döntési jogáról a javasolt vizsgálatok, beavatkozások tekintetében,
- a lehetséges alternatív eljárásokról, módszerekről,
- az ellátás folyamatáról és várható kimeneteléről,
- a további ellátásokról, valamint
- a javasolt életmódról.
- A betegnek joga van a tájékoztatás során és azt követően további kérdezésre.
- A betegnek joga van megismerni ellátása során az egyes vizsgálatok, beavatkozások elvégzését követően azok eredményét, esetleges sikertelenségét, illetve a várttól eltérő eredményt és annak okait.
- A cselekvőképtelen és korlátozottan cselekvőképes betegnek is joga van a korának és pszichés állapotának megfelelő tájékoztatáshoz.
- A betegnek joga van megismerni az ellátásában közvetlenül közreműködő személyek nevét, szakképesítését és beosztását.
- A tájékoztatáshoz fűződő jogok gyakorlásához szükséges feltételeket a fenntartó biztosítja.
- A betegnek joga van arra, hogy számára érthető módon kapjon tájékoztatást, figyelemmel életkorára, iskolázottságára, ismereteire, lelkiállapotára, e tekintetben megfogalmazott kívánságára, valamint arra, hogy a tájékoztatáshoz szükség esetén és lehetőség szerint tolmácsot vagy jeltolmácsot biztosítsanak.
- § (1) A cselekvőképes beteg a tájékoztatásáról lemondhat, kivéve, ha betegsége természetét ismernie kell ahhoz, hogy mások egészségét ne veszélyeztesse. Ha a beavatkozásra a beteg kezdeményezésére és nem terápiás célból kerül sor, a tájékoztatásról való lemondás csak írásban érvényes.
- A cselekvőképes betegnek joga van írásban vagy egyéb hitelt érdemlő módon kijelölni azt a személyt, ♦ akit helyette tájékoztatni kell.
1372
Függelék
- A tájékoztatás joga a beteget akkor is megilleti, ha beleegyezése egyébként nem feltétele a gyógykezelés megkezdésének.
Az önrendelkezéshez való jog
- § (1) A beteget megilleti az önrendelkezéshez való jog, amely kizárólag törvényben meghatározott esetekben és módon korlátozható.
- Az önrendelkezési jog gyakorlása keretében a beteg szabadon döntheti el, hogy kíván-e egészségügyi ellátást igénybe venni, illetve annak során mely beavatkozások elvégzésébe egyezik bele, illetve melyeket utasít vissza, figyelembe véve a 20. §-ban előírt korlátozásokat.
- A betegnek joga van arra, hogy a kivizsgálását és kezelését érintő döntésekben részt vegyen. Az e törvényben foglalt kivételektől eltekintve bármely egészségügyi beavatkozás elvégzésének feltétele, hogy ahhoz a beteg tévedéstől, megtévesztéstől, fenyegetéstől és kényszertől mentes, megfelelő tájékoztatáson alapuló beleegyezését (a továbbiakban: beleegyezését) adja.
- A beteg (3) bekezdésben foglalt beleegyezését szóban, írásban vagy ráutaló magatartással megadhatja, kivéve, ha e törvény eltérően nem rendelkezik.
- Az invazív beavatkozásokhoz a beteg írásbeli vagy – amennyiben erre nem képes – két tanú együttes jelenlétében, szóban vagy más módon megtett nyilatkozata szükséges.
- A beteg a beavatkozás elvégzéséhez való beleegyezését bármikor visszavonhatja. A beleegyezés alapos ok nélküli visszavonása esetén azonban kötelezhető az ennek következtében felmerült és indokolt költségek megtérítésére.
- § (1) A cselekvőképes beteg – ha e törvény eltérően nem rendelkezik – közokiratban, teljes bizonyító erejű magánokiratban vagy – írásképtelensége esetén – két tanú együttes jelenlétében megtett nyilatkozattal
- megnevezheti azt a cselekvőképes személyt, aki jogosult helyette a beleegyezés, illetve a visszautasítás jogát gyakorolni, illetve, akit a 13. § alapján tájékoztatni kell,
h) az a) pontban meghatározott személy megjelölésével vagy anélkül a (2) bekezdés szerinti személyek közül bárkit kizárhat a beleegyezés és a visszautasítás jogának helyette történő gyakorlásából, illetve a 13. § szerinti tájékoztatásból.
- Amennyiben a beteg cselekvőképtelen, illetve korlátozottan cselekvőképes és nincs az (1) bekezdés
- pontja alapján nyilatkozattételre jogosult személy, a beleegyezés és a visszautasítás jogának a (4) bekezdésben foglalt korlátok közötti gyakorlására – az (1) be
kezdés b) pontjában foglaltak figyelembevételével – a megjelölt sorrendben az alábbi személyek jogosultak:
- a beteg törvényes képviselője, ennek hiányában
- a beteggel közös háztartásban élő, cselekvőképes
ba) házastársa vagy élettársa, ennek hiányában
bb) gyermeke, ennek hiányában be) szülője, ennek hiányában
bd) testvére, ennek hiányában
be) nagyszülője, ennek hiányában
bj) unokája;
- a b) pontban megjelölt hozzátartozója hiányában a beteggel közös háztartásban nem élő, cselekvőképes
ca) gyermeke, ennek hiányában
eb) szülője, ennek hiányában
- testvére, ennek hiányában
cd) nagyszülője, ennek hiányában
ce) unokája.
- Az egy sorban nyilatkozattételre jogosultak ellentétes nyilatkozata esetén a beteg egészségi állapotát várhatóan legkedvezőbben befolyásoló döntést kell figyelembe venni.
- A (2) bekezdés szerinti személyek nyilatkozata – kizárólag a 13. §-ban foglalt tájékoztatást követően – a kezelőorvos által javasolt invazív beavatkozásokhoz történő beleegyezésre terjedhet ki. E nyilatkozat azonban – a 20. § (3) bekezdése szerinti eset kivételével – a beavatkozással fölmerülő kockázatoktól eltekintve nem érintheti hátrányosan a beteg egészségi állapotát, így különösen nem vezethet súlyos vagy maradandó egészségkárosodáshoz. A nyilatkozatról a beteget cselekvőképessé válását követően azonnal tájékoztatni kell.
- Az egészségügyi ellátással kapcsolatos döntésekben a cselekvőképtelen, illetve korlátozottan cselekvőképes beteg véleményét a szakmailag lehetséges mértékig figyelembe kell venni abban az esetben is, ha a beleegyezés, illetve a visszautasítás jogát a (2) bekezdés szerinti személy gyakorolja.
- § (1) A beteg beavatkozásokba történő beleegyezését vélelmezni kell, ha a beteg egészségi állapota következtében beleegyező nyilatkozat megtételére nem képes, és
- a 16. § (1) bekezdés a) pontja szerinti személy nyilatkozatának beszerzése késedelemmel járna;
- invazív beavatkozások esetén akkor, ha a 16. §
- bekezdés a) pontja vagy a 16. § (2) bekezdése szerinti személy nyilatkozatának beszerzése késedelemmel járna és a beavatkozás késedelmes elvégzése a beteg egészségi állapotának súlyos vagy maradandó károsodásához vezetne.
- A beteg beleegyezésére nincs szükség abban az esetben, ha az adott beavatkozás vagy intézkedés elmaradása
1997. évi CLIV. Törvény az egészségügyről
1373
- mások – ideértve a 24. hetet betöltött magzatot is – egészségét vagy testi épségét súlyosan veszélyezteti, továbbá
- ha – a 20-23. §-okra is figyelemmel – a beteg közvetlen életveszélyben van.
- § (1) Amennyiben egy invazív beavatkozás során annak olyan kiterjesztése válik szükségessé, amely előre nem volt látható, az erre irányuló beleegyezés hiányában a beavatkozás kiterjesztése – a (2) bekezdés szerinti eset kivételével – csak akkor végezhető el, ha
- azt sürgős szükség fennállása indokolja, vagy
- ennek elmaradása a beteg számára aránytalanul súlyos terhet jelentene.
- Amennyiben a beavatkozás (1) bekezdés szerinti kiterjesztése a beteg valamely szervének vagy testrészének elvesztéséhez vagy funkciójának kieséséhez vezetne, a beavatkozás kiterjesztése – az abba történő beleegyezés hiányában – csak közvetlen életveszély fennállása esetén vagy az (1) bekezdés b) pontja szerinti esetben végezhető el.
- § (1) A beteg írásbeli beleegyezése szükséges bármely – a beavatkozással összefüggésben – életében eltávolított sejtjének, sejtalkotórészének, szövetének, szervének, testrészének – egészségügyi ellátásával ösz- sze nem függő – bármilyen célú felhasználásához. Nem kell a beteg beleegyezése ezen anyagok szokásos módon történő megsemmisítéséhez.
- A betegnek – e törvény keretei között – joga van arra, hogy halála esetére rendelkezzen a holttestét érintő beavatkozásokról. E törvény rendelkezései szerint megtilthatja, hogy holttestéből szervet és szövetet gyógyítás, kutatás vagy oktatás céljából távolítsanak el.
Az ellátás visszautasításának joga
- § (1) A cselekvőképes beteget – a (2)-(3) bekezdésekben foglaltakra tekintettel, illetőleg a (6) bekezdésben foglalt eset kivételével – megilleti az ellátás visszautasításának joga, kivéve, ha annak elmaradása mások életét vagy testi épségét veszélyeztetné.
- A beteg minden olyan ellátást, amelynek elmaradása esetén egészségi állapotában várhatóan súlyos vagy maradandó károsodás következne be, csak közokiratban vagy teljes bizonyító erejű magánokiratban, illetve írásképtelenség esetén két tanú együttes jelenlétében utasíthat vissza. Ez utóbbi esetben a visszautasítást az egészségügyi dokumentációban rögzíteni kell, amelyet a tanúk aláírásukkal hitelesítenek.
- A betegség természetes lefolyását lehetővé téve az életfenntartó vagy életmentő beavatkozás visszautasítására csak abban az esetben van lehetőség, ha a be
teg olyan súlyos betegségben szenved, amely az orvostudomány mindenkori állása szerint rövid időn belül – megfelelő egészségügyi ellátás mellett is – halálhoz vezet és gyógyíthatatlan. Az életfenntartó, illetve életmentő beavatkozás visszautasítása a (2) bekezdés szerinti alaki előírások betartásával történhet.
- A (3) bekezdés szerinti visszautasítás csak akkor érvényes, ha egy háromtagú orvosi bizottság a beteget megvizsgálja és egybehangzóan, írásban nyilatkozik arról, hogy a beteg döntését annak következményei tudatában hozta meg, illetve, hogy a (3) bekezdés szerinti feltételek fennállnak, továbbá a beteg az orvosi bizottság nyilatkozatát követő 3. napon – két tanú előtt – ismételten kinyilvánítja a visszautasításra irányuló szándékát. Amennyiben a beteg nem járul hozzá az orvosi bizottság vizsgálatához, a kezelés visszautasítására vonatkozó nyilatkozata nem vehető figyelembe.
- A (4) bekezdés szerinti bizottság tagjai a beteg kezelőorvosa, egy – a beteg gyógykezelésében részt nem vevő -, a betegség jellegének megfelelő szakorvos, valamint egy pszichiáter szakorvos.
- A beteg nem utasíthatja vissza az életfenntartó vagy életmentő beavatkozást, ha várandós és előre láthatóan képes a gyermek kihordására.
- A (2)—(3) bekezdések szerinti visszautasítás esetén meg kell kísérelni a beteg döntése hátterében lévő okok – személyes beszélgetés alapján történő – feltárását és a döntés megváltoztatását. Ennek során a 13. § szerinti tájékoztatáson túl ismételten tájékoztatni kell a beavatkozás elmaradásának következményeiről.
- A beteg a visszautasításra vonatkozó nyilatkozatát bármikor, alaki kötöttség nélkül visszavonhatja.
- § (1) Cselekvőképtelen és korlátozottan cselekvőképes beteg esetén a 20. § (2) bekezdése szerinti ellátás nem utasítható vissza.
- Amennyiben cselekvőképtelen és korlátozottan cselekvőképes beteg esetén a 20. § (3) bekezdése szerinti ellátás visszautasítására kerül sor, az egészségügyi szolgáltató keresetet indít a beleegyezés bíróság általi pótlása iránt. A kezelőorvos a bíróság jogerős határozatának meghozataláig köteles a beteg egészségi állapota által indokolt ellátások megtételére. Közvetlen életveszély esetén a szükséges beavatkozások elvégzéséhez bírósági nyilatkozatpótlásra nincs szükség.
- A kezelőorvos a (2) bekezdésben foglalt kötelezettsége teljesítése érdekében – szükség esetén – igénybe veheti a rendőrhatóság közreműködését.
- A (2) bekezdésben meghatározott nyilatkozat pótlására irányuló eljárás során a bíróság nemperes eljárásban soron kívül jár el. Az eljárás tárgyi költségmentes. Ha e törvényből, illetve az eljárás nemperes jellegéből más nem következik, a bírósági eljárásban a
1374
Függelék
Polgári perrendtartásról szóló 1952. évi ÍII. törvény szabályait kell megfelelően alkalmazni.
- § (1) A cselekvőképes személy – későbbi esetleges cselekvőképtelensége esetére – közokiratban visz- szautasíthat
- a 20. § (1) bekezdése szerinti egyes vizsgálatokat, beavatkozásokat,
- a 20. § (3) bekezdése szerinti beavatkozásokat, valamint
- egyes életfenntartó, életmentő beavatkozásokat, ha gyógyíthatatlan betegségben szenved és betegsége következtében önmagát fizikailag ellátni képtelen, illetve fájdalmai megfelelő gyógykezeléssel sem enyhít- hetők.
- A cselekvőképes személy – cselekvőképtelensége esetére – közokiratban megnevezheti azt a cselekvőképes személyt, aki az (1) bekezdés szerinti jogát helyette gyakorolhatja.
- Az ( l )-(2) bekezdés szerinti nyilatkozat abban az esetben érvényes, ha pszichiáter szakorvos – egy hónapnál nem régebbi – szakvéleményben igazolja, hogy a személy döntését annak lehetséges következményei tudatában hozta meg. A nyilatkozatot kétévente meg kell újítani, és azt a beteg bármikor – cselekvőképességére, illetve alaki kötöttségre tekintet nélkül – visszavonhatja.
- A (2) bekezdés szerinti cselekvőképes személy beavatkozást visszautasító nyilatkozata esetén a 20. §
- bekezdése szerinti bizottság nyilatkozik, hogy
- az (1) bekezdésben foglalt feltételek fennállnak, továbbá
- a (2) bekezdés szerinti személy döntését annak következményei tudatában hozta meg.
- § (1) A 20. § (3) bekezdése szerinti beavatkozás megszüntetésére, illetve mellőzésére csak abban az esetben kerülhet sor, ha a beteg erre irányuló akarata világosan és meggyőző módon kideríthető. Kétség esetén a beteg később tett, személyes nyilatkozatát kell figyelembe venni; ennek hiányában az életfenntartó, illetve életmentő beavatkozás elvégzéséhez történő beleegyezését vélelmezni kell.
(2) A beteget, illetve a 22. § (2) bekezdés szerinti személyt az ellátás visszautasítása során nem szabad semmilyen eszközzel döntésének megváltoztatására kényszeríteni. A beteg a 20. § (3) bekezdése szerinti beavatkozás visszautasítása esetén is jogosult szenvedéseinek enyhítésére, fájdalmainak csökkentésére irányuló ellátásra.
Az egészségügyi dokumentáció megismerésének joga
- § (1) A beteg jogosult megismerni a róla készült egészségügyi dokumentációban szereplő adatait, illetve
joga van ahhoz, hogy – a 135. í-ban foglaltak figyelembevételével – egészségügyi adatairól tájékoztatást kérjen.
- Az egészségügyi dokumentációval az egészségügyi szolgáltató, az abban szereplő adattal a beteg rendelkezik.
- A beteg jogosult
- a gyógykezeléssel összefüggő adatainak kezeléséről tájékoztatást kapni,
- a rá vonatkozó egészségügyi adatokat megismerni,
- az egészségügyi dokumentációba betekinteni, valamint azokról a saját költségére másolatot kapni,
- az egészségügyi intézményből történő elbocsátásakor zárójelentést (137. §) kapni,
- egészségügyi adatairól indokolt célra – saját költségére – összefoglaló vagy kivonatos írásos véleményt kapni.
- A beteg jogosult az általa pontatlannak vagy hiányosnak vélt – rá vonatkozó – egészségügyi dokumentáció kiegészítését, kijavítását kezdeményezni, amelyet a kezelőorvos, illetve más adatkezelő a dokumentációra saját szakmai véleményének feltüntetésével jegyez rá. A hibás egészségügyi adatot az adatfelvételt követően törölni nem lehet, azt úgy kell kijavítani, hogy az eredetileg felvett adat megállapítható legyen.
- Amennyiben a betegről készült egészségügyi dokumentáció más személy magántitok-védelméhez való jogát érintő adatokat is tartalmaz, annak csak a betegre vonatkozó része tekintetében gyakorolható a betekintési, illetve a (3) bekezdésben említett egyéb jogosultság.
- Cselekvőképtelen személy dokumentációjába való betekintési joga a 16. § (l)-(2) bekezdései szerinti személyt illeti meg.
- A beteg jogosult az adott betegségével kapcsolatos egészségügyi ellátásának ideje alatt az általa meghatározott személyt írásban felhatalmazni a rá vonatkozó egészségügyi dokumentációba való betekintésre, illetve arra, hogy azokról másolatot készíttessen.
- A beteg egészségügyi ellátásának befejezését követően csak a beteg által adott teljes bizonyító erővel rendelkező magánokiratban felhatalmazott személy jogosult az egészségügyi dokumentációba való betekintésre, és arról másolat készítésére.
- A beteg halála esetén törvényes képviselője, közeli hozzátartozója, valamint örököse jogosult a halál okával összefüggő vagy összefüggésbe hozható, továbbá a halál bekövetkezését megelőző gyógykezeléssel kapcsolatos egészségügyi dokumentációba betekinteni, valamint azokról – saját költségére – másolatot kapni.
- Az egészségügyi és a hozzájuk kapcsolódó személyes adatok kezelésének és védelmének részletes szabályait külön törvény állapítja meg.
1997. évi CLIV. Törvény az egészségügyről
1375
Az orvosi titoktartáshoz való jog
- § (1) A beteg jogosult arra, hogy az egészségügyi ellátásban részt vevő személyek az ellátása során tudomásukra jutott egészségügyi és személyes adatait (a továbbiakban: orvosi titok) csak az arra jogosulttal közöljék, és azokat bizalmasan kezeljék.
- A betegnek joga van arról nyilatkozni, hogy betegségéről, annak várható kimeneteléről kiknek adható felvilágosítás, illetve kiket zár ki egészségügyi adatainak részleges vagy teljes megismeréséből.
- Az érintett beteg egészségügyi adatait annak hozzájárulása hiányában is közölni kell, amennyiben ezt
- törvény elrendeli,
- mások életének, testi épségének és egészségének védelme szükségessé teszi.
- Az érintett beteg hozzájárulása nélkül a beteg további ápolását, gondozását végző személlyel közölni lehet azokat az egészségügyi adatokat, amelyek ismeretének hiánya a beteg egészségi állapotának károsodásához vezethet.
- A betegnek joga van ahhoz, hogy vizsgálata és gyógykezelése során csak azok a személyek legyenek jelen, akiknek részvétele az ellátásban szükséges, illetve azok, akiknek jelenlétéhez a beteg hozzájárult, kivéve, ha a törvény másként nem rendelkezik.
- A betegnek joga van ahhoz, hogy vizsgálatára és kezelésére olyan körülmények között kerüljön sor, hogy azt beleegyezése nélkül mások ne láthassák, illetve ne hallhassák, kivéve, ha a sürgős szükség és a veszélyeztető állapot esetén ez elkerülhetetlen.
- A betegnek joga van megnevezni azt a személyt, akit fekvőbeteg-gyógyintézetbe történő elhelyezéséről, egészségi állapotának alakulásáról értesíthetnek, illetve joga van bármely személyt ebből kizárni. Abeteg által megnevezett személyt a fekvőbeteg-gyógyintézet köteles értesíteni a beteg elhelyezéséről és annak megváltoztatásáról, valamint egészségi állapotának jelentős mértékű változásáról.
A beteg kötelezettségei
- § (1) A beteg az egészségügyi szolgáltatás igénybevételekor köteles tiszteletben tartani az erre vonatkozó jogszabályokat és intézményi rendet.
(2)A beteg – amennyiben ezt egészségi állapota lehetővé teszi – köteles az ellátásában közreműködő egészségügyi dolgozókkal képességei és ismeretei szerint az alábbiak szerint együttműködni:
a) tájékoztatni őket mindarról, amely szükséges a kórisme megállapításához, a megfelelő kezelési terv elkészítéséhez és a beavatkozások elvégzéséhez, így különösen minden korábbi betegségéről, gyógykezelé
séről, gyógyszer vagy gyógyhatású készítmény szedéséről, egészségkárosító kockázati tényezőiről,
- tájékoztatni őket – saját betegségével összefüggésben – mindarról, amely mások életét vagy testi épségét veszélyeztetheti, így különösen a fertőző betegségekről és a foglalkozás végzését kizáró megbetegedésekről és állapotokról,
- a népjóléti miniszter rendeletében foglalt fertőző betegségek esetén megnevezni azon személyeket, akiktől a fertőző betegséget megkaphatta, illetve akiket megfertőzhetett,
- tájékoztatni őket minden, az egészségügyi ellátást érintő, általa korábban tett jognyilatkozatáról,
- a gyógykezelésével kapcsolatban tőlük kapott rendelkezéseket betartani,
j) az egészségügyi intézmény házirendjét betartani,
- a jogszabály által előírt térítési díjat megfizetni,
- jogszabályban előírt személyes adatait hitelt érdemlően igazolni.
- § (1) A beteg és hozzátartozói jogaik gyakorlása során kötelesek tiszteletben tartani más betegek jogait.
- A beteg és hozzátartozói jogainak gyakorlása nem sértheti az egészségügyi dolgozóknak törvényben foglalt jogait.
- A betegjogok gyakorlásának módját – e törvény keretei között – az intézmény házirendje szabályozza.
3. Cím
A beteg jogainak érvényesítése
- § Az egészségügyi szolgáltató köteles a beteget
- egészségi állapotától függően – a felvételekor, illetőleg az ellátás előtt tájékoztatni a betegjogokról, azok érvényesítésének lehetőségeiről, illetve az intézmény házirendjéről. E rendelkezés megfelelően alkalmazható az önrendelkezési jog gyakorlására jogosult egyéb személy vonatkozásában is.
A beteg panaszainak kivizsgálása
- § (1) A beteg jogosult az egészségügy ellátással kapcsolatban az egészségügyi szolgáltatónál, illetve fenntartójánál panaszt tenni.
(2) Az egészségügyi szolgáltató, illetve a fenntartó köteles a panaszt kivizsgálni, és ennek eredményéről a beteget 10 munkanapon belül írásban tájékoztatni. A panaszjog gyakorlása nem érinti a betegnek azon jogát, hogy a külön jogszabályokban meghatározottak szerint
- a panasz kivizsgálása érdekében – más szervekhez forduljon. Erre a körülményre a szolgáltató köteles a beteg figyelmét felhívni.
1376
Függelék
- A panasz kivizsgálásának részletes szabályait az egészségügyi szolgáltató belső szabályzatban rögzíti.
- A panaszokat nyilván kell tartani és a panasszal, illetve annak kivizsgálásával összefüggő iratokat 5 évig meg kell őrizni.
A betegjogi képviselő
- § (1) A betegjogi képviselő a (2)—(5) bekezdésekben foglaltaknak megfelelően ellátja a betegek e törvényben meghatározott jogainak védelmét, és segíti őket e jogaik megismerésében és érvényesítésében.
- A betegjogi képviselő tevékenysége különösen az alábbiakat foglalja magába:
- segíti a beteget az egészségügyi dokumentációhoz való hozzájutásban, azzal kapcsolatos megjegyzések, kérdések feltételében,
- segít a betegnek panasza megfogalmazásában, kezdeményezheti annak kivizsgálását,
ej a beteg írásbeli meghatalmazása alapján panaszt tehet az egészségügyi intézmény vezetőjénél, fenntartójánál, illetve – a beteg gyógykezelésével összefüggő ügyekben – eljár az arra illetékes hatóságnál, és ennek során képviseli a beteget,
- rendszeresen tájékoztatja az egészségügyi dolgozókat a betegjogokra vonatkozó szabályokról, azok változásáról, illetve a betegjogok érvényesüléséről az egészségügyi intézményekben.
- A betegjogi képviselő egyedi ügyekben kizárólag a betegtől kapott meghatalmazás keretei között járhat el.
- A betegjogi képviselő a tevékenysége során az egészségügyi szolgáltató működésével kapcsolatban észlelt jogsértő gyakorlatra és egyéb hiányosságokra köteles felhívni a szolgáltató vezetőjének, illetve fenntartójának figyelmét és azok megszüntetésére javaslatot tesz. A felhívás eredménytelensége esetén a betegjogi képviselő jogosult az illetékes szervhez, illetve személyhez fordulni.
- A betegjogi képviselő kiemelten kezeli az életkoruk, testi vagy szellemi fogyatékosságuk, egészségi ál
lapotuk, illetve társadalmi-szociális helyzetük miatt kiszolgáltatott helyzetben lévők betegjogi védelmét.
- § (1) A betegjogi képviselő – az ellátás zavartalanságát nem veszélyeztetve – illetékességi körében jogosult:
- az egészségügyi szolgáltató működési területére belépni,
- a vonatkozó iratokba betekinteni,
- az egészségügyben dolgozókhoz kérdést intézni.
(2) A betegjogi képviselő köteles a betegre vonatkozó orvosi titkot megtartani, és a beteg személyes adatait a vonatkozó jogszabályok szerint kezelni.
- § (1) A betegjogi képviselő az ANTSZ megyei (fővárosi) intézetének szervezeti keretei között működik.
(2) A betegjogi képviselő nem állhat azzal az egészségügyi szolgáltatóval munkavégzésre irányuló jogviszonyban, amely az általa képviselendő betegek részére egészségügyi szolgáltatást nyújt.
- § (1) Az egészségügyi szolgáltató biztosítja, hogy a betegek és hozzátartozóik a betegjogok képviseletét ellátó személy(ek) kilétét és elérésük módját megismerhessék.
(2) Az egészségügyi szolgáltató vezetője 10 munkanapon beiül, a fenntartó 30 munkanapon belül – ha a fenntartó önkormányzati képviselő-testület vagy közgyűlés, a soron következő testületi ülésen – érdemben megvizsgálja a betegjogi képviselő észrevételeit és azzal kapcsolatos állásfoglalásáról őt tájékoztatja.
A közvetítő tanács
- § (1) A beteg és az egészségügyi szolgáltató között felmerülő jogviták peren kívüli megoldására a felek együttesen kezdeményezhetik a jogvita közvetítői eljárás keretében történő rendezését.
(2) A közvetítői tanács összetételét, a közvetítői eljárás rendjét külön törvény szabályozza.

A laboratóriumi vizsgálatok során a különböző minták pontos mennyiségének meghatározása nélkülözhetetlen az eredményes orvosi munkához, például a pontos diagnózis fölállításához. A vizsgált anyagtól függő
en a mérések egysége más és más lehet. Általában a metrikus rendszert használják, mellyel a tömeg, térfogat és hosszúság is mérhető, és a 10-es szám szorzóin alapszik. A grammok tömeget jelölnek, vagyis a mért
Gyakori orvosi vizsgálatok
1377
testben lévő anyag mennyiségét, mely kapcsolatban áll a súllyal, azzal a különbséggel, hogy ez utóbbit a gravitáció is befolyásolja. A liter térfogatot (vagyis azt a teret, melyet egy test elfoglal), a méter pedig hosszúságot jelöl.
A 10-es szám valamely szorzóját jelölő előtagot a szótőhöz (méter (m), liter (1), gramm (g)) lehet kapcsolni. Gyakran használt előtagok a kiló (k), a deci (d), a centi, a milli (m) és a mikro (p).
Más mértékegységek más tulajdonságokat jelölnek. Ilyen a mól, mely arra utal, hogy egy anyagban hány részecske (molekulák, ionok) található. Függetlenül attól, hogy milyen anyagról van szó, az 1 mol- nyi mennyiség mindig ugyanazt a számú részecskét jelenti. Az azonban már az anyag jellemzője, hogy molnyi mennyisége hány gramm tömegű. Egy anyag molnyi mennyiségének a tömege egyenlő a grammban kifejezett atom-, illetve molekulatömegével. A
kalcium molekulatömege például 40, tehát 1 molnyi kalcium tömege 40 g. Az osmol (osm), illetve mil- liosmol (mosm) arra utal, hogy adott mennyiségű folyadékban hány részecske van. Az aequivalens (aeq), és milliaequivalens (maeq) azt mutatja meg, hogy adott anyag milyen mértékben képes másik anyaggal kötődni. Egy milliaequivalens durván egy millios- mollal egyenlő.
A mértékegységek átváltására képleteket használnak. Ugyanaz a mennyiség több mértékegységben is kifejezhető. A kalcium mennyisége a vérben például kb. 10 milligramm egy deciliterben (mg/dl), 2,5 milli- mol egy literben (mmol/1), vagy 5 milliaequivalens egy literben (maeq/1). ((Az Európában általánosan használt mértékrendszerben (Nemzetközi Mértékrendszer, Systéme Intemationale, Sí) hacsak lehet, millimol/1- ben adják meg az anyagok mennyiségét.))
A mértékegységek előtagjai a metrikus rendszerben
| Előtag | 10 hatványai | Összehasonlítás | |
| kilo (k) | 1000 | 1 kilométer (km) = 1000 méter (m) | 1 m = 0,001 km |
| deci (d) | 0,1 | 1 deciliter (dl) = 0,1 liter (I) | 1 l = 10 dl |
| centi (c) | 0,01 | 1 centiméter (cm) = 0,01 m | 1 m = 100 cm |
| milli (m) | 0,001 | 1 milliliter (ml) = 0,001 I | 1 I = 1000 ml |
| mikro (p) | 0,000001 | 1 mikroliter (pl) = 0,000001 I | 11 = 1 millió pl |

Számos laboratóriumi vizsgálat széles körben elérhető. Sok közülük kifejezetten egyes betegségcsoportok vizsgálatára való. A könyvben a speciális vizsgálatok leírása általában a megfelelő betegségnél található. Sok vizsgálatot azonban, több szakterületen, és az általános gyakorlatban egyaránt alkalmaznak.
A szűrővizsgálatok betegségek felderítésére akkor használatosak, ha a betegség fennállásának kevés vagy semmi jele nincs. A szív- és érrendszeri betegség tüneteinek fellépése előtt végzett vér koleszterinszint meghatározás például megmutatja, hogy a vizsgált személynél mekkora a valószínűsége a betegség kifejlődésének. Ezeket a vizsgálatokat azonban ilyen betegség
1378
Függelék
re utaló tünetekkel nem rendelkező egyéneknél végzik. A hasznos szűrővizsgálat pontos, viszonylag olcsó, kicsi a kockázata, és alig vagy nem okoz kellemetlenséget, és kevés a szövődménye.
Diagnosztikus vizsgálatokat viszont olyankor végeznek, ha betegség fennállása valószínűsíthető. Súlyos szívbetegség gyanúja esetén például az orvos szívkatéterezést javasolhat. Ez a vizsgálat szűrésre alkalmatlan lenne, hiszen költséges, szövődmények léphetnek fel, és kellemetlen. Mindezek ellenére azonban az így nyert információ értéke nagyobb, mint amilyen a kockázatok mértéke, amennyiben a betegség súlyosságának megítélése szükséges.
Minden vizsgálatnak, legyen az szűrő, vagy diagnosztikus jellegű, megvan a kockázata. Ez a kockázat lehet mindössze annyi, hogy rendellenes eredmény esetén további vizsgálatok szükségesek, de lehet a beavatkozás során elszenvedett sérülés is. Az orvosok mérlegelik a várható eredmény fontossága, és a kockázat mértéke közötti arányt.
Egyetlen vizsgálat sem tökéletesen pontos. Néha egészségesekben is kóros eredmények születhetnek (álpozitív eredmény). Néha a vizsgálati eredmény hibásan negatív (álnegatív eredmény). A vizsgálatok szenzitivitásuk és specificitásuk szerint rangso- rolhatóak. Az előbbi pozitív eredmény nyerését jelenti a betegség fennállásakor, az utóbbi pedig negatív eredmény valószínűségét a betegség hiányában. Kicsi a valószínűsége, hogy a nagyon szenzitív teszt nem
mutatja ki a bajt a beteg embernél, előfordulhat azonban, hogy egészséges esetben is pozitív eredményt ad. Ellenkezőleg, nagy specificitású vizsgálat általában nem ad pozitív eredményt egészséges embernél, de adhat negatívat betegnél. A szenzitivitás és specificitás okozta problémák nagyrészt kiküszöbölhetők több, különböző vizsgálat egyidejű alkalmazásával. Szenzitív teszttel kapott pozitív AIDS eredmény esetén például, a mintát újra vizsgálják, nagy specificitású eljárással.
A rutinszerűen végzett vértesztek sokszor fél- revezetőek, és sok fejtörést és pluszköltséget okoznak. Automata berendezések, pl. sorozat-analizátor automata (SMA – Sequential Multiple Analyzer) használatakor, a hibásan pozitív minták száma nagy. Legalább az emberek felénél fordul elő véletlenszerűen hibásan pozitív eredmény, ha 12 (SMA-12), és kétharmaduknál, ha 20 (SMA-20) tesztet végeztek. Mivel az orvosok nem tudhatják, hogy a hibás eredmény valóban hibás-e, ezért pozitív esetekben a vizsgálat megismétlése, vagy más vizsgálat elvégzése szükséges.
A normális eredmények mindig két határérték közé eső tartományon belül helyezkednek el, mely tartományt a lakosság átlagértékeiből számolták ki. Az egészséges lakosság 95%-ának az értékei ezen határértékek közé esnek. A egyes laboratóriumok esetében az egészséges tartományt illetően kisebb eltérések lehetnek.
Gyakori orvosi vizsgálatok
1379
Vérvizsgálatok
| A vizsgálat tárgya | Normál tartomány (Hagyományos mértékegységben*) |
| Alkohol (etanol) | 0 mg/dl (a 0,1 mg/dl feletti értékek általában intoxi- kációra utalnak) |
| Alkalikus | 50-160 egység/l (maga- |
| foszfatáz | sabb gyermekekben és idősekben) |
| Amiláz | 53-123 egység/liter |
| Ammónia | 15-50 mg nitrogén/dl |
| Aszkorbinsav | 0,4-1,5 mg/dl |
| A-vitamin | 30-65 pg/dl |
| A vörösvértestek átlagos hemoglobin-koncentrációja (MCHC) | 32-36% hemoglobin/sejt |
| A vörösvértestek átlagos hemoglobintartalma (MCH) | 27-32 pg/sejt |
| Átlagos vörös- vértest-térfogat (MCV) | 76-100 pm3 |
| Bikarbónát (széndioxid tartalom) | 18-23 maeq/l |
| Bilirubin | Direkt: 0,4 mg/dl Teljes: 1,0 mg/dl-ig |
| CD4 sejtszám | 50CM500 sejt/pl |
| Cöruloplazmin | 15-60 mg/dl |
|
Fehérje:
Összfehérje |
6,0-8,4 g/dl |
| Albumin | 3,5-5,0 g/dl |
| Globulin | 2,3-3,5 g/dl |
| Fehérvérsejtszám (WBC) | 4300-10800 sejt/pl/mm3 |
| Foszfatáz (savas) | 0-3 egység/dl (Bodansky- |
| prosztatából származó | egység) |
Hematokrit Férfiban: 45-52%
Nőben:37-48%
| A vizsgálat | Normál tartomány |
| tárgya | (Hagyományos |
| mértékegységben*) |
Hemoglobin Férfiban: 13-18 g/dl
Nőben: 12-16 g/dl
| Húgysav | 3,0-7,0 mg/dl |
| Ionok | Lásd a különböző teszteknél: rutinszerűen vizsgálják a kalcium, klorid, nátrium, kálium, magnézium értékét |
| Kalcium | 8,5-10,5 mg/dl (kissé magasabb gyermekekben) |
| Kálium | 3,5-5,0 maeq/l |
| Kreatinin | 0,6-1,2 mg/dl |
| Kreatin kináz (CK vagy CPK) | Férfiban: 38-174 egység/l Nőben: 96-140 egység/l |
| Kreatin kináz izoenzimei | Az MB 5%-a, vagy kevesebb |
| Klorid | 98-106 maeq/l |
| Lipáz | 10-150 egység/l |
| Magnézium | 1,5—2,0 maeq/l |
| Májfunkciós tesztek | Teljes bilirubin, alkalikus foszfatáz fehérje (albumin és összfehérje), transzami- názok (alanin és aszpartát), protrombin |
| Nátrium | 135-145 maeq/l |
| Ólom | 40 pg/dl, vagy ennél kevesebb (gyermekekben sokkal alacsonyabb) |
| Ozmolalitás | 280-296 mosm/vízkg |
| Oxigénnyomás | 83-100 Hgmm |
| Oxigén telítettség (szaturáció, artériás) | 96-100% |
Pajzsmirigy 0,5-5,0 pegység/ml
serkentő
hormon (TSH)
(folytatás a következő oldalon)
1380
Függelék
Vérvizsgálatok (Folytatás)
| A vizsgálat tárgya | Normál tartomány (Hagyományos mértékegységben*) | A vizsgálat tárgya | Normál tartomány (Hagyományos mértékegységben*) |
| Piroszölösav | 0,3-0,9 mg/dl | Szervetlen | 3,0-4,5 mg/dl |
| Prosztata spéci- | 0-4 ng/ml (a szintje a korral | foszfor | |
| fikus antigén (PSA) | nő) | Tejsav (laktát) | Vénás: 4,5-19,8 mg/dl Artériás: 4,5-14,4 mg/dl |
| Réz | Teljes: 70-150 pg/dl | Tejsav dehidrogenáz | 50-150 egység/l |
| Sav-bázis | 7,35-7,45 | ||
| egyensúly (pb) | Teljes vörösvér- sejtszámláiás (CBC) | Lásd a különböző teszteknél: hemoglobin, hematokrit, sejt-hemoglobin koncentráció, sejttérfogat, trombocitaszám. fehérvérsejtszám | |
| Sorozatanalizátor (SMA): SMA-6 (6 teszt) | Lásd az egyes teszteket: bikarbónát, klorid, vércukor, kálium, nátrium, urea | ||
| SMA-12 (12 teszt) | nitrogén
Lásd az egyes teszteket: bikarbónát, kalcium, klorid, koleszterin, kreatinin, vércu- |
Transzaminázok:
Alanin (ALT) Aszpartát (AST) |
1-21 egység/l
7-27 egység/l |
| Trombocitaszám | 150.000-350.000/ml | ||
| kor, alkalikus foszfatáz, kálium. nátrium, transzaminá- | Urea nitrogén (BÚN) | 7-18 mg/dl | |
| SMA-20 (20 teszt) | zok (alanin és aszpartát), urea nitrogén | Vas | 60-160 pg/dl (magasabb férfiakban) |
| Lásd az egyes teszteket: fehérje (albumin), bikarbónát, bilirubin (direkt és indi- | Vaskötő kapacitás 250-460 pg/dI > | ||
| Vércukor | Ehgyomri: 70-110 mg/dl | ||
| rekt), kalcium, klorid, koleszterin, kreatinin, gamma glutamiltranszferáz, vércu- | Vörösvértest süllyedés (ESR, WE) | Férfiban: 1-13 mm/óra Nőben: 1-20 mm/óra | |
| kor, tejsav dehidrogenáz, | Vértartalom | A testsúly 8,5-9,1 %-a | |
| magnézium, alkalikus foszfatáz, kálium, összfehérje, nátrium, transzaminázok (alanin és aszpartát), urea nitrogén, húgysav | Vérzsírok: Koleszterin
Trigliceridek |
225 mg/dl-nél kevesebb . (40-49 éves korban, a szintje korral nő) 40-200 mg/dl (férfiakban | |
| Széndioxid | 35-45 Hgmm | magasabb) | |
| nyomás | Vörösvértestszám | 4,2-5,9 millió/pl/mm3 | |
| Szénmonoxid | Az összhemoglobin kevesebb, mint 5%-a | (RBC) | |
* A hagyományos mértékegységek konverziós faktor alkalmazásával nemzetközi egységekre átválthatok.
Gyakori orvosi vizsgálatok
1381
| Vizsgálati eljárások | |||
| Az eljárás | A vizsgált testrész | Leírás | További információ (oldalszám) |
| Amniocentézis | A méhben az embriót körülvevő folyadék | A folyadék elemzése, az embrió esetleges rendellenességének kimutatására. | 1134, 1135 (ábra) |
| A szív terheléses vizsgálata | Szív | Fizikai terhelés alatt a szív működésének vizsgálata. | 76 |
| A szív ultrahangos vizsgálata (echokardiográfia) | Szív | A szív felépítésének és működésnek felderítése. | 76 |
| Auszkultáció (hallgatódzás fonendoszkóppal) | Szív | Abnormális szívhangok felderítése hallgatócsövei. | 72 |
| Az emésztőrendszer tükrözése (endoszkópia) | Emesztorendszer | Az emésztőrendszer közvetlen vizsgálata üvegszálás optikával. | 485 |
| Báriumos rtg- vizsgálat | Nyelőcső, gyomor, patkóbél, bélrendszer | Rrt-vizsgálat, fekélyek, daganatok és más betegségek kimutatására | 484, 486 |
| Bőrallergiás tesztek | Általában a kar vagy a hát területén | Allergia vizsgálata. | 823 |
| Csontvelővizsgálat | Szegycsontból, vagy a csípőcsontból eltávolított csontvelőminta | Vérsejtképzés mikroszkópos vizsgálata. | 737 |
| CT (komputertomográfia) | Bármely testrész | Számítógépek röntgen vizsgálat, különböző szerkezeti elváltozások kimutatására. |
76, 161, 286,
559, 592 |
| EEG (elektroen- kefalográfia) | Agy | Az agy bioelektromos tevékenységének vizsgálata. | 287 |
| Egészségügyi kaparás, méhkaparás (kürettázs és dilatáció) | Méh és méhnyak | A méh belfelszínét borító szövet mikroszkópos vizsgálata elváltozások felismerése céljából. |
|
| EKG (elektro- kardiográfia) | Szív | A szív bioelektromos működésének vizsgálata. | 73, 74 (ábra) |
| (EMG) elektromiográfia | Izmok | Az izmok elektromos tevékenységének rögzítése. | 287 |
| Epeúttükrözés (endoszkópos retrográd kolangio- pankreatográfla (ERCPj) | Epeutak |
Az epeutak röntgenvizsgálata 559 (ábra),
sugárfogó kontrasztanyagnak üveg- 560 szálas optikával rendelkező eszközzel az epeutakba történő juttatása után. (folytatás a következő oldalon) |
|
1382
Függelék
| Vizsgálati eljárások (Folytatás) | |
| Az eljárás A vizsgált testrész Leírás | További információ (oldalszám) |
Érfestés (angiog- A testben lévő bármely ve- Olyan röntgenvizsgálat, mely az erek 78, 161, 287, ráfia, arteriográfia) rőér, leggyakrabban az agy, elzáródását vagy sérülését mutatja 592
a szív, a vese erei, az aorta, ki.
és az alsó végtag erei
| Fluoroszkópia (Röntgenátvilágítás) | Emésztőrendszer, szív, tüdők | Folyamatos röntgenvizsgálat, mely működés közben mutatja a szerveket. | 76, 484 |
| Gerinccsapolás Gerincfeltöltés (mielográfia) |
Gerincfolyadék
Gerincoszlop |
A gerincfolyadék vizsgálata.
A gerincoszlop röntgen- vagy CT- vizsgálata kontrasztanyag befecskendezése után. |
286, 374 (ábr.)
287 |
| Hallásvizsgálat (audiometria) | Fül | Hallásvizsgálat, különböző hangerősségekkel és frekvenciákkal. | 999 |
| Hascsapolás (paracentézis) | Hasüreg | Hasüregi folyadék lebocsátása tőn keresztül, vizsgálat céljából. | 486 |
| Hörgőtükrözés (bronchoszkópia) | Légutak, hörgők | A légutak és hörgők közvetlen vizsgálata üvegszálás optikával. | 162 |
| Intravénás urográfia | Vesék, vizelet-elvezető rendszer | A vesék és a vizeletelvezető rendszer röntgenvizsgálata vénába adott sugárfogó anyag beadása után. | 591 |
| Korionboholy- mintavétel | Méhlepény (placenta) | Minta mikroszkópos vizsgálata, az embrió betegségeinek kimutatására. | 1135 |
| Kromoszómavizsgálat | Vér | Genetikai betegségek felderítése, vagy az embrió nemének meghatározása. | 1131 |
| Laparoszkópia | Hasüreg | Közvetlen megtekintés hasüregi elváltozások kórismézése és kezelése céljából. | 486, 1073 (táblázat) |
| Mammográfia | Emlők | Röntgenvizsgálat az emlőrák kimutatására | 1099 |
| Mágneses rezonancia (MRI) vizsgálat | A test bármelyik része | Mágneses képalkotó eljárás bármely szerkezeti elváltozás vizsgálatára. |
77, 161, 286,
593 |
| Mediasztinosz- kópia | Mellkas | A mellkas tüdők közötti területének közvetlen megtekintése. | 163 |
| Mellkascsapolás (torakocentézis) | Mellkasfolyadék | A mellkasfolyadék lebocsátása tűvel, rendellenességeinek kimutatására. | 161 |
(folytatás a következő oldalon)
Gyakori orvosi vizsgálatok
1383
Vizsgálati eljárások (Folytatás)
| Az eljárás | A vizsgált testrész | Leírás | További információ (oldalszám) |
| Méhnyakból végzett szövettani mintavétel (konizáció) | Méhnyak | A méhnyakból vett, kúp alakú szövetminta, lásd biopszia. | 1072 (táblázat) |
| Méhnyak-tükrözés (kolposzkópia) | Méhnyak | A méhnyak felszínének közvetlen vizsgálata nagyító berendezéssel. | 1072 (tábl.) |
| Méhtükrözés (hiszteroszkópia) | Méh | A méh belfelszínének közvetlen vizsgálata üvegszálás optikával. | 1072 (táblázat) |
| Oftalmoszkópia (szemtükrözés) | Szem | A szem látórész rendellenességeinek felismerése. | 1047 (ábra) |
| Papanicolaou- teszt | Méhnyak | A méhnyakról lekapart sejtek vizsgálata mikroszkóp alatt, rák felismerése céljából. | 1071 (ábra), 1073 |
| Perkután transz- hepatikus kolan- giográfia (PTC) | Máj, epeutak | A máj és az epeutak röntgenvizsgálata kontrasztanyag májba fecskendezését követően. |
560 |
| Pozitron emissziós Agy és szív tomográfia (PÉT) | Radioaktív sugárzáson alapuló képalkotó eljárás működési zavarok felismerésére. | 77, 287 | |
| Reflexvizsgálatok | Inak | Az idegműködés rendellenességeinek vizsgálata. | 285 |
| Retrográd urográfia | Húgyhólyag, húgyvezetékek | A hólyag és a húgyvezetékek röntgenvizsgálata sugárfogó anyag közvetlen bejuttatása után. | 592 |
| Spirometria | Tüdő | A tüdők működésének vizsgálata készülékbe fújt levegővel. | 160 (ábra) |
| Szcintigráfia | Több szerv a testben | Radioaktív sugárzás mérése útján | 77 |
egyes szervek felépítésének, működé-
| sének és véráramlásának vizsgálata. | |||
| Széklet-vér vizsgálat (Weber) | Széklet | Vér székletből történő kimutatására szolgáló vizsgálat. | 487 |
| Szigmoidosz- kópia | Végbél és a vastagbél alsó szakasza | Közvetlen megtekintés polip vagy rák felismerésére. | 485 |
| Szívkatéterezés | Szív | A szív működésének, és szerkezetének vizsgálata. | 78 |
(folytatás a következő oldaton)
1384
Függelék
| Vizsgálati eljárások (Folytatás) | |||
| Az eljárás | A vizsgált testrész | Leírás | További információ (oldalszám) |
| Szövettani mintavétel (biopszia) | A test bármely szövete | Az eltávolított szövetminta mikroszkópos elemzése daganatok és más rendellenességek kimutatására. |
162, 560, 593, 796 (táblázat),
1072 (tábl.) |
| Terheléses szívvizsgálat | Szív | Ritmus- és ingervezetési zavarok, valamint a szívizom oxigénellátásának vizsgálata terheléskor. | 75 |
| Timpanometria | Fül | A középfül impedanciájának (nyomási ellenállásának) meghatározása, mely segít a halláscsökkenés okainak felderítésében. | 999 |
| Torakoszkópia | Tüdő | A tüdők közvetlen vizsgálata optikai eszközzel. | 163 |
|
Tüdőfunkciós
vizsgálatok |
Tüdő | A tüdő légtartó-, légcserélő-képessé- gének, valamint oxigén- és széndioxid kicserélő képességének vizsgálata. | 159 |
| Ultrahangvizsgálat | Bármely testrész | Szerkezeti és működésbeli eltérések kimutatása ultrahanggal. |
161, 287,
486, 557, 592, 1133, 1143 (ábra) |
| Vastagbéltükrözés (kolonoszkópia) | Vastagbél | A vastagbél közvetlen vizsgálata üvegszálás optikával. | 485 |
| Venográfia | Vénák | A vénák röntgenvizsgálata elzáródás felismerésére. | 592 |
| Vérnyomásmérés | Általában a karon .. | Magas és alacsony vérnyomás meghatározása. | 115 |
| Vérvizsgálatok | Általában a karból vett vérből | A vérben található alkotóelemek meghatározása a szervek működésének megítélésére, és különféle betegségek kórismézésére és követésére. |
558, 591,
736, 1134, ■1375 |
| Vizeletvizsgálat | Vizeletből | A vizelet kémiai vizsgálata fehérje, cukor, ketontestek és vörösvértestek kimutatására. | 590 |
|
*Rtg = Röntgen
“kontrasztanyag = Rtg-árnyékot adó (ún. sugárfogó) folyadék |
|||
1385
Egyes gyógyszerek kereskedelmi
nevei
A kereskedelembe kerülő, receptre kapható gyógyszerek ún. kereskedelmi (szabadalmi, márka vagy speciális) nevet kapnak, amely megkülönbözteti őket aszerint, hogy kizárólagosan melyik gyártó termeli és forgalmazza azokat. Az Egyesült Államokban ezeket a neveket rendszerint védjegyként bejegyzik a Szabadalmi Hivatalban, ami a bejegyzést kérőnek bizonyos törvényes jogokat biztosít a névhasználat vonatkozásában. Kereskedelmi nevet jegyezhetnek be olyan terméknek, mely egy aktív hatóanyagot tartalmaz, adalékanyaggal, vagy anélkül, vagy olyan terméknek, melyben két vagy több aktív hatóanyag van.
Annak a gyógyszernek, amelyet több vállalat forgalmaz, több márkaneve lehet. Egy bizonyos országban gyártott, de több országban forgalmazott gyógyszernek szintén több neve lehet, a különböző országokban.
E könyvben, amikor csak lehet, a generikus (nem szabadalmazott) nevek fordulnak elő. Tekintettel azonban arra, hogy a kereskedelmi gyógyszemeveket gyakran használják és könnyebben azonosíthatók lehetnek, a következő táblázatban a könyvben előforduló és ABC rendbe állított legtöbb generikus gyógyszer számos márkaneve is szerepel.
Az alábbi felsorolásban – kevés kivétellel – csak azok a kereskedelmi nevek szerepelnek, amelyek alatt a gyógyszerek Magyarországon forgalomban vannak. A felsorolás egyáltalán nem teljes, és nem is törekedtünk arra, hogy valamennyi gyógyszer összes kereskedelmi nevét megemlítsük. Néhány alábbi gyógyszer még kísérleti fázisban van, és jóváhagyott gyógyszer
ként a közeljövőben kerülhet kibocsátásra. Az a tény, hogy egy gyógyszerkészítmény szerepel a listán, nem jelenti azt, hogy a használata jóvá van hagyva, és nem nyújt arra sem garanciát, hogy az illető szer hatásos vagy biztonságos. Számos gyógyszert csak generikus néven hoznak forgalomba. Amennyiben az alábbi felsorolásban egy ilyen gyógyszer kereskedelmi neve szerepel, az semmiképpen nem jelenti a gyári névvel megjelölt készítmény támogatását vagy előnyben részesítését a generikus gyógyszemévvel jelölt változattal szemben.
Amikor az orvos dönt arról, hogy milyen gyógyszert írjon fel, saját ítélőképességére kell hagyatkoznia, mert minden beteg állapota egyénileg mérlegelendő. Az orvosi kutatások eredményei és a klinikai tapasztalatok is folyamatosan nyújtanak hasznosítható új információkat, amelyek befolyásolják a választható kezelési módot, és a legkedvezőbb terápiás eljárásokra vonatkozóan a szakemberek nem mindig értenek egyet.
A beteg számára az a leghasznosabb, ha alaposan tájékozódik az általa szedett gyógyszerekről, és nem habozik az orvost, ápolónőt vagy a gyógyszerészt megkérdezni. Ha nem vényköteles gyógyszert szed, mindig olvassa el a dobozon feltüntetett ismertetőt, illetve a csomagoláson belül elhelyezett betegtájékoztatót. Ha ezekkel kapcsolatban valakinek kérdése merülne fel, gyógyszerészhez vagy orvoshoz kell fordulnia, akit tájékoztatni kell a szedett nem vényköteles gyógyszerekről.
Gyógyszerek neve
| Hatóanyagok | Márkanevek |
| Acebutolol* | SECTRAL* |
| Acetaminofen | Lásd Paracetamol |
| Acetazolamid | HUMA-ZOLAMID |
| Acetilcisztein | ACC, FLUIMUCIL, MUCOBENE, SOLMUCOL, SPUTOPUR |
| Acetofenazin* | TINDAL* |
| Hatóanyagok | Márkanevek |
| Acetohexamid* | DYMELOR* |
| Acetohidroxamát’ | LITHOSTAT* |
| Aciklovir | CIKLOVIR, HERPESIN, TEL- VIRAN, VIROLEX, ZOVIRAX, |
| ACTH | Lásd TETRACOSACTIL |
| Adenozin | ADENOCOR, VITACIC, VITAPHACOL |
Magyarországon nincs forgalomban
(folytatás a következő oldalon)
1386
Függelék
Gyógyszerek neve (Folytatás)
| Hatóanyagok | Márkanevek |
| Akarbóz | GLUCOBAY |
| Albuterol | Lásd Salbutamol |
| Allopurinol | HARPAGIN, HUMA- PUROL, MILURIT, PURINOL |
| Alprazolam | XANAX |
| Amantadin | VIREGYT-K |
| Amfotericin-B | AMBISOME, AMPHOCIL, FUNGIZONE |
| Amikacin | AMIKIN, LIKACiN |
| Amilorid | AMILORID COMP, AMILOZID-B |
| Aminofillin | AMINOPHYLLINUM RETARD, DIAPHYLLIN |
| Aminokapronsav | ACEPRAMIN |
| Amiodaron | CORDARONE |
| Amitriptilin | TEPERIN |
| Amlodipin | NORVASC |
| Amoxapin* | MOXADIL* |
| Amoxicillin | AMOGAL, AMOXIL, AMOXICILLIN, HUMAMOXIN, OSPAMOX |
| Amoxicillin-klavulánsav | AKTIL, AUGMENTIN |
| Ampicillin | AMPICILLIN, PENSTABIL, PENTREXYL, SEMICILLIN, STANDACILLIN |
| Anisindion* | MIRADON* |
| Antralin* | ANTHRA-DERM* |
| Arany | AUROPAN, TAUREDON |
| Aszparagináz | LEUNASE |
| Asztemizol* | HISMANAL* |
| Atenolol | ATENOLOL, ATENOBENE, ATEHEXAL, ATENOMEL, BLOKIUM, TENORMIN |
| Atovaquon* | MEPRON* |
| Auranofin | AUROPAN |
| Azatioprin | IMURAN |
| Azitromicin | SUMAMED |
| Aztreonam* | AZACTAM* |
| Baclofen | BACLOFEN, LIORESAL |
| Beclometason | ALDECIN, BECLOCORT |
| Benazepril | LOTENSIN |
| Benzonatát* | TESSALON* |
| Benztropin* | COGENTIN* |
| Bepridil* | VASCOR* |
| Beractant* | SURVANTA* |
| Betametazon | CELESTONE, DIPROSA- LIC, DIPROPHOS, GARA- SONE, VIPSOGAL |
| Hatóanyagok | Márkanevek |
| Betanecol* | URECHOLIN* |
| Betaxolol | BETOPTIC, LOKREN |
| Bisacodil | LAXBENE |
| Bisoprolol | CONCOR |
| Bitolterol* | ASMALEN* |
| Bleomicin | BLEOCIN |
| Bretilium | BRETYLATE |
| Bromfeniramin* | DIMETANE* |
| Bromokriptin | BROMOCRIPTIN, PARLODEL |
| Budesonid | APULEIN, BUDESONID, PULMICORT, RHINOCORT |
| Bumetanid* | BUMEX* |
| Bupropion* | WELLBUTRIN* |
| Buspiron | ANXIRON, SPITOMIN |
| Buszulfan | BUSULFAN |
| Butokonazol* | FEMSTAT* |
| Butorfanol* | STADOL*, TNB* |
| Carteolol* | TEOPTIC* |
| Cefaclor | CECLOR, CEFACLOR, CECLORETTA |
| Cefadroxil | DURACEF |
| Cefalexin | CEPHALEXIN, KEFLEX, OSPEXIN, PYASSAN, SERVISPOR |
| Cefapirin* | CEFADYL* |
| Cefazolin | KEFZOL, TOTACEF |
| Cefixim | SUPRAX |
| Cefoperazon | CEFOBID |
| Cefprozil* | CEFZIL* |
| Cefradin* | ANSPOR, VELOSEF* |
| Ceftazidim | FORTUM |
| Ceftriaxon | ROCEPHIN |
| Cefuroxim | CEXIM, ZINNAT, ZINACEF |
| Ciklandelát* | CYCLOSPASMOL* |
| Ciklizin* | VALÓID* |
| Ciklobenzaprin* | FLEXERIL* |
| Ciklofoszfamid | CYTOXAN, ENDOXAN |
| Ciklopentolát | HUMAPENT |
| Ciklosporin | SANDIMMUN |
| Cimetidin | CIMEHEXAL, CIMETIDIN, HISTODIL |
| Ciprofloxacin | CIPROBAY, CILOXAN |
| Ciproheptadin A | PERITŐL |
| Ciszplatin | CISPLATIN, PLATIDIAM |
| Cita rabin | ALEXAN, CYTOSAR |
| Cizaprid | COORDINAX |
| Dakarbazin | DACARBAZIN |
| Daktinomicin* | COSMEGEN* |
| (folytatás a következő oldalon) | |
‘Magyarországon nincs forgalomban
Egyes gyógyszerek kereskedelmi nevei
1387
Gyógyszerek neve (Folytatás)
| Hatóanyagok | Márkanevek |
| Danazol | DANOL, DANOVAL |
| Dantrolen | DANTALEN |
| Daunorubicin | DAUNOBLASTINA |
| Deferoxamin | DESFERAL |
| Demedocikltn* | DECLOMYCIN* |
| Desipramin* | NORPRAMIN* |
| Dexametason | AUXISON, DEXABENE, DEXAPOLCORT N, DEXATOPIC, ORADEXON, TOBRADEX |
| Dexklorfeniramin | SESIDYN |
| Dextrometorfan | RHINOVAL-C |
| Dezmopresszin | ADIURETIN, MINIRIN |
| Diazepam | DIAZEPAM, SEDUXEN, STESOLID |
| Diazoxid* | HYPERSTAT* |
| Diciklomin* | BENTYL* |
| Didanozin* | VIDEX* |
| Dietilpropion* | TEPANIL* |
| Difendiol* | VONTROL* |
| Difenhidramin* | BENANDYL*, NYTAL*, SOMINEX* |
| Difenoxilat | REASEC |
| Diflunisal* | DOLOBID* |
| Digoxin | DIGOXIN |
| Dihidrotachisterol | AT 10, TACHYSTIN |
| Diklofenak | ARTHROTEC, CATAFLAM. DICLAC, DICLOFENAC, FLAMERIL, FLECTOR EP, HUMA-DIFENAC, NACLOF, OLFEN, VOLTAREN |
| Dikloxacillin* | DYNAPEN* |
| Diltiazem | BLOCALCIN, DILRENE, DILTAN, DILZEM |
| Dinoproston | ENZAPROST, PREPIDIL, PROSTIN E2 |
| Dipiridamol | CURANTYL |
| Dipivefrin | D-EPIFRIN |
| Diszulfiram | ANTABUS, ANTAETHYL |
| Divalproex | Lásd Valproát |
| Dizopiramid | PALPITIN |
| Docusate* | GOLACE* |
| Dopamin | DOPAMIN |
| Dornáz alfa | PULMOZYME |
| Dorzolamid | TRUSOPT |
| Doxazozin | CARDURA |
| Doxepin* | SINEQUAN* |
| Hatóanyagok | Márkanevek |
| Doxiciklm | DOXYCYCLIN, DOXYHEXAL, HUMA- DOXYLIN, DOXYPHARM, MICRODOX, SERVI- DOXYNE, TENUTAN, VIBRAMYCIN |
| Doxorubicin | ADRIBLASTINA, PALLAGICIN |
| Dronabinol* | MARINAOL* |
| Droperidol | DROPERIDOL |
| Echotiofat* | EDECRIN* |
| Edrofonium* | TENSILON* |
| Enalapril | ENAP, EDNYT, RENITEC, CO-RENITEC |
| Enoxacin* | PENETREX* |
| Enoxaparin | CLEXANE |
| Epoetin alfa | EPREX |
| Ergokalciferol | CALDEA |
| Eritromicin | AKNEMYCIN, ERYC, ERYTHROTROP, ERYTH- RAN, ILOSONE, MEROMY- CIN, SERVITROCIN |
| Estazolam* | PROSOM* |
| Etacrinsav | UREGYT |
| Etambutol | SURAL |
| Etidronát* | DIDRONEL* |
| Etodolac* | LODINE* |
| Etretinát | TIGASON |
| Ezüst szulfadiazin | FLAMMAZINE, IALUGEN PLUS |
| Famciklovir | FAMVIR |
| Famotidin | QUAMATEL |
| Felodipin | PLENDIL |
| Fenacemid* | PHENURONE* |
| Fenazopiridin* | PYRIDIUM* |
| Fenelzin* | NARDIL* |
| Fenilefrin | COLDREX, NEO-CITRAN, NEO-SYNEPHRIN, RHINOPRONT, VIBROCIL |
| Fenitoin | DIPHEDAN, PHENHY- DRAN, EPANUTIN |
| Fenfluramin* | PONDERAX* |
| Fenobarbital | SEVENAL |
| Fenoprofen* | NALFON* |
| Fenoxibenzamin* | DIBENZYRAM* |
| Fensuximid* | MILONTIN* |
| Fentanil | DUROGESIC, FENTANYL |
| Fentermin* | lONAMIN* |
| Fentolamin | REGITINE |
| (folytatás a következő oldalon) | |
‘Magyarországon nincs forgalomban
1388
Függelék
Gyógyszerek neve (Folytatás)
| Hatóanyagok | Márkanevek |
| Filgrastim | NEUPOGEN |
| Finasterid | PROSCAR |
| Fitomenadion | KONAKION, CENTRUM |
| Flecainid* | TAMBOCOR* |
| Flucitozin* | ANCOTYL* |
| Fludrokortizon | ASTONIN-H, FLUDROCORTISON |
| Flufenazin | MODITEN DEPÓT |
| Flukonazol | DIFLUCAN |
| Flunizolid* | NASALIDE* |
| Fluocinolon | ECZIL, FLUCINAR, SYNALAR |
| Fluoxetin | DEPREXIN, FLOXET, PRAXIN, PROZAC |
| Fluoximesteron | HALOTESTIN |
| Flurandrenolid* | CORDRAN* |
| Flurazepam* | FLUZEPAM* |
| Flurbiprofen | ANSAID, FLUGALIN, OCUFLUR |
| Fluvasztatin | LESCOL |
| Foszinopril | MONOPRIL |
| Furoszemid | FÜRÖN, FUROSEMID |
| Gabapentin | NEURONTIN |
| Ganciklovir | CYMEVENE |
| Gemfibrozil | GEVILON, INNOGEM, MINILIP |
| Gentamicin | GARAMYCIN, GARASONE, GENTAMYCIN, SEPTOPAL, VIPSOGAL |
|
Glibenklamid
(gliburid) |
GILEMAL, GLUCOBENE, GLIBENCLAMID |
| Glipizid | MINIDIAB |
| Granisetron | KYTRIL |
| Grizeofulvin | GRISEOFULVIN |
| Guaifenezin | RELAXIL-G |
| Guanabenz* | WYTENSIN* |
| Guanadrel* | HYLOREL* |
| Guanfacin | ESTULIC |
| Halazepam* | PAXIPAM* |
| Haloperidol | HALOPERIDOL |
| Haloprogin* | HALOTEX* |
| Hidralazin* | APRESOLINE* |
| Hidroklorotiazid* | AMILORID COMP, AMILOZID-B, CO-RENI- TEC, ENAP-HL, ERPOZID, HYPOTHIAZID, LOTENSIN HCT |
‘Magyarországon nincs forgalomban
| Hatóanyagok | Márkanevek |
| Hidrokortizon | CHLOROCID-H, HYDRO- CORTISON, HYDRO- ADRESON, LATICORT, OTOSPORIN, OXYCORT, PIMAFUCORT, SOLU-CORTEF |
| Hidromorfon* | DILAUDID* |
| Hidroquinon* | ELDOQUIN* |
| Hidroxikloroquin* | PLAQUENIL* |
| Hidroxiprogeszteron* | PROGESZTERON* |
| Hidroxiurea | LITALIR |
| Hidroxizin | ATARAX |
| Ibuprofen | DOLGIT, HUMA-PROFEN, IBUPROFEN, IBUTOP |
| Idoxuridin | OFTAN IDU |
| Imipramin | MELIPRAMIN |
| Indapamid* | TANDIX* |
| Indometacin | ELMETACIN, INDOMETACIN |
| Inzulin | HUMULIN, HUMALOG, INSULIN |
| Ipratropium | ATROVENT, BERODUAL |
| Isradipin | LOMIR |
| Izoetarin* | BRONKOSOL* |
| Izoniazid | ISONICID, RITAZID |
| Izoprenalin | ISUPREL |
| Izoszorbid | CARDONIT, HUMA- SORBIDE, ISMN, ISDN, ISO-MACK, ISOSPAN, MONO-MACK, OLICARD, RANGIN, SORBIMON, SORBONIT |
| Izotretionin | ROACCUTAN |
| Kalcifediol* | CALDEROL* |
| Kanamicin* | KANTREX* |
| Kapsaicin | CAPSODERMA, NICOFLEX |
| Kaptopril | ACEOMEL, CAPTOPRIL, HUMA-CAPTORIL, TENSIOMIN |
| Karbamazepin | AZEPAL, CARBAMAZEPIN, FINLEPSIN, NEUROTOP, TEGRETOL, TIMONIL, STAZEPINE |
| Karbenicillin | CARBENICILLIN |
| Karmustin | BICNU |
| Ketokonazol | NIZORAL |
| Ketoprofen | FASTUM, PROFENID |
| Ketorolac* | TORADOL* |
(folytatás a következő oldalon)
Egyes gyógyszerek kereskedelmi nevei
1389
Gyógyszerek neve (Folytatás)
| Hatóanyagok | Márkanevek |
| Kinidin | CHINIDINUM SULFU- RICUM, CHINIDIN |
| Klaritromicin | KLACID |
| Klemastin | TAVEGYL |
| Klindamicin | DALACIN. KLIMICIN |
| Klofibrát* | MISCLERON* |
| Kloftazimin* | LAMPRENE* |
| Klomifen | CLOSTILBEGYT |
| Klomipramin | ANAFRANIL |
| Klonazepam | ANTELEPSIN, CLONAZE- PAMUM, RIVOTRIL |
| Klonidin | ARUCLONIN, CATAPRESS* |
| Klorambucil | LEUKERAN |
| Kloramfenikol | CHLOROCID |
| Klorazepat* | TRANXENE* |
| Klordiazepoxid | CHLORDIAZEPOXID, ELENIUM, LIBRIUM |
| Klorfeniramin* | CHLOR-TRIMETON* |
| Klormezanon* | TRANCOPAL* |
| Klorotrianizen | TACE |
| Klorpromazin | HIBERNAL |
| Klorpropamid* | DIABINESE* |
| Klortalidon | ATENOLOL COMP, BLOKIUM DIU, HUMA- THALIDONE, HYGROTON |
| Klotrimazol | CANDIBENE, CANESTEN |
| Kloxacillin* | TEGOPEN* |
| Klozapin | ALEMOXAN, LEPONEX |
| Kolestipol | COLESTID |
| Kolesztiramin | QUESTRAN |
| Kortikotropin (ACTH) | Lásd TETRACOSACTIL |
| Kortizol | Lásd HYDROCORTISONE |
| Kosintropin* | CORTROPHIN* |
| Kromoglikat | CROMOLYN, INTAL, OPTICROM, STADAG- LICIN, TALEUM, DUOTEC |
| Kvazepam* | DORAL* |
| Kvinakrin | ATABRINE |
| Kvinapril | ACCUPRO |
| Kvinetazon* | HYDROMOX* |
| Labetalol | TRANDATE |
| Laktulóz | DUPHALAC, LAEVOLAC, LACTULOSE |
| Lamotrigin | LAMICTAL |
| Lanzoprazol | LANSONE |
| Levamizol | DECARIS |
| Levodopa | DOPAFLEX |
| ‘Magyarországon nincs forgalomban | |
| Hatóanyagok | Márkanevek |
| Levodopa-karbidopa | CARBIDOPA-LEVODOPA, DUELLIN, SÍNEMET |
| Levotiroxin(T4) | EUTHYROX, JODTHYROX, L-THYROXIN, THYREOTOM |
| Lidokain | LIDOCAIN |
| Lindán | JACUTIN |
| Liotironin(T3) | THYREOTOM |
| Lítium | LITHICARB, LITHIUM- KARBONAT |
| Lizinopril | LISOPRESS, PRINIVIL |
| Lomefloxacin* | MAXAQUIN* |
| Loperamid | IMODIUM |
| Loratadin | CLARITINE |
| Lorazepam* | ATIVAN* |
| Loszartan | COZAAR |
| Lovasztatin | MEVACOR |
| Loxapin* | LOXITANE* |
| Mafenid* | SULFAMYLON* |
| Maprotilin | LUDIOMIL, MAPROLU |
| Mazindol | TERONAC |
| Mebendazol | VERMOX |
| Meklizin* | ANTIVERT* |
| Medroxiprogeszteron | FARLUTAL, PROVERA, DIVITREN |
| Mefenamsav | POVUMEL |
| Mefenitoin* | SACERNO* |
| Megestrol | MEGACE |
| Mekloretamin* • | MITOMEN* |
| Melfalan | ALKERAN |
| Menadion | GEROVIT, MAALOX 2DC |
| Menotrofin | HUMEGON, PERGONAL |
| Meperidin | Lásd Petidin |
| Meprobramát | ANDAXIN |
| Mercaptopurin* | PURINETHOL* |
| Mesalazin | PENTASA, SALOFALK |
| Mesoriazidin* | SERENTIL* |
| Métádon | DEPRIDOL |
| Metamfetamin* | AKTEDRON* |
|
Metandrostenolon=
Metdilazin* |
NÉRÓBÓL* |
| Metaproterenol* | ALUPENT* |
| Metaraminol* | LEVOCOR* |
| Metenamin | MANDELAMIN, BILAGIT |
| Metformin | MERCKFORMIN |
| Meticillin* | AZAPEN* |
| Metildopa | DOPEGYT |
| Metilfenidat | RITALIN |
| Metilprednizolon | MEDROL, METYPRED, SOLU-MEDROL |
(folytatás a következő oldalon)
1390
Függelék
| Gyógyszerek neve (Folytatás) | |||
| Hatóanyagok | Márkanevek | Hatóanyagok | Márkanevek |
| Metiltesztoszteron* | ORETON* | Nitrofurantoin | NITRFURANTOIN |
| Metimazol | METHOTYRIN | Nitroprusszid* | NIPRIDE* |
| Metizergid* | DESERIL* | Nizatidin | AXID, NAXIDIN |
| Metokarbamol* | ROBAXIN* | Noradrenalin* | NQRADRENALIN* |
| Metoklopramid | CERUCAL, PASPERTIN | Norfloxacin | NOLICIN |
| Metolazon* | MYKROX* | Nortriptilin* | AVENTYL* |
| Metoprolol | BETALOC, HUMA- | Ofloxacin | TARIVID |
| METOPROL, METO- | Oktreotrid | SANDOSTATIN | |
| PROLOL, METOHEXAL | Olsalazin | DIPENTUM | |
| Metotrexát | METHOTREXAT, TREXAN | Omeprazol | LOSEC, OMYPREX |
| Metotrimeprazin* | LEVOPROME* | Ondaszetron | EMETRON,ZOFRAN |
| Metoxalen | GEROXALEN | Ösztrogének | CYCLO-MENORETTE, |
| Metronidazol | KLION | DERMESTRIL, ESTRA- | |
| Metsuximid* | CELONTIN* | FÉM,ESTRADERM, | |
| Mexiletin | MEXITIL, RITALMEX | MIKROFOLLIN, | |
| Mezlocillin* | BAYPEN* | PREMELLA, SYSTEN | |
| Mikonazol | KLION-D, MYCOSOLON | Oxacillin | PROSTAPHLIN |
| Milrinon* | PRIMACOR* | Oxaminiquin* | VANSIL* |
| Minociklin* | KLINDAMYCIN* | Oxandrolon* | OXANDRIN* |
| Minoxidil | LONITEN, REGAINE | Oxaprozin* | DAYPRO* |
| Mitomicin C | MITAMYCIN-C | Oxazepam* | SERAX* |
| Mitotan* | LYSODREN* | Oxibutinin | DITROPAN, UROXAL |
| Mizoprosztol | CYTOTEC | Oximetazolin | AFRIN, NASIVIN |
| Moexipril* | UNIVASC* | Oximetolon* | ANADROL* |
| Molindon* | MOBAN* | Oxitocin | OXYTOCIN |
| Morfin | M-ESLON, MST CONTI- | Paklitaxel | TAXOL |
| NUS, MORPHINUM | Pamidronát | AREDIA | |
| HYDROCHLORICUM | Pankrelipáz | COTAZYM FORTE, | |
| Nabumeton | RELIFEX | DIGESTIF RENNIE, | |
| Nadolol* | BETADOL* | DIPANKRIN, KREON, NEO- | |
| Nafcillin* | UNIPEN* | PANPUR, PANZYTRAT | |
| Nalbufin | NUBAIN | Papaverin | PAPAVERINUM HYDRO- |
| Nalidixsav | NEVIGRAMON | CHLORICUM, BILAGIT, | |
| Naloxon | NARCANTI | MERISTIN | |
| Naltrexon | REVIA | Paracetamol | BEN-U-RON, |
| Nandrolon | NEROBOLIL, RETABOLIL | EFFEKALGAN, MEXALEN, MEXAVIT, PANADOL, PARACETAMOL, RUBOPHEN, TALVOSILEN | |
| Naproxen | APRANAX, HUMA-NAP- ROX, NAPROSYN, SERVINAPROX | ||
| Nedokromil | TILADE | Paromomicin* | HUMATIN* |
| Nefazodon* | SERZONE* | Paroxetin | SEROXAT |
| Neosztigmin | STIGMOSAN | Penbutol* | LÉVÁTÓL* |
| Penicillamin | BYANODINE | ||
| Nifedipin | ADALAT, CORINFAR, CORDAFLEX, HUMA- NIFEDIN, NIFEDIPIN | ||
| Pentamidin* | PENTAM* | ||
| Pentazocin* | TALWIN* | ||
| Pentobarbital* | NEMBUTAL* | ||
| Nikardipin* | CARBENE* | ||
| Nikotin | NICOTINELL, NICORETTE | Pentoxifillin | AGAPURIN, CHINOTAL, ANGIOPURIN, PENTOXI- FYLLIN, TRENTAL, PENTILIN |
| Nimodipin | NIMOTOP | ||
| Nisztatin | NYSTATIN | ||
| ‘Magyarországon nincs forgalomban | (folytatás a következő oldalon) | ||
Egyes gyógyszerek kereskedelmi nevei
1391
Gyógyszerek neve (Folytatás)
| Hatóanyagok | Márkanevek | Hatóanyagok | Márkanevek |
| Pergolid | PERMAX | Rifabutin | MYCOBUTIN |
| Perpfenazin* | TRILAFON* | Rifampicin | RIFAMED, RIFAZIN, |
| Petidin | DOLARGAN | TUBOCIN | |
| Pindolol | HUMA-PINDOL, VISKEN, | Rimantadin* | FLUMADINE* |
| VISKALDIX | Riszperidon | RISPERDAL | |
| Piperacillin | PIPRIL, TAZOCIN | Ritodrin | PRE-PAR |
| Pipobroman* | VERCYTE* | Spectinomicin | TROBICIN |
| Pirantel* | ANTIMINTH* | Spironolacton | HUMA-SPIROTON, |
| Piridosztiqmin | MESTINON | SPIROLONE | |
| Pirimetamin | TINDURIN | Stanozolol | STROMBA |
| Piroxikam | ERAZON, FELDENE, | Stavudin | ZERIT |
| HOTEMIN, HUMA-PIRO- CAM, PIRORHEUM, | Szalbutamol | HUMA-SALMOL, SALBUTA- MOL, VENTOLIN, VOLMAX | |
| PIROXICAM | Szalmeterol | SEREVENT | |
| Plicamicin* | MITHRACIN* | Szalszalat* | DISALCID* |
| Pravastatin | LIPOSTAT | Szargramosztin* | LEUKINE* |
| Prazepam* | CENTRAX* | Szecobarbital* | SECONAL* |
| Praziquantet | CESOL | Szelegilin | JUMEX |
| Prazozin | MINIPRESS | Szelénium | SELSUN |
| Prednizolon | DI-ADRESON, KLISMA- | Szertralin | ZOLOFT |
| CORT, PREDNISOLON, ULTRACORTENOL | Szimetikon | ESPUMISAN, METEO- SPASMYL, SAB SIMPLEX | |
| Prednizon | RECTODELT | Szimvasztátin | ZOCOR |
| Primidon | SERTAN | Szomatrem | SOMATONORM |
| Probenecid* | BENEMID* | Szomatropin | GENOTROPIN, HUMA- |
| Probukol | ALCOLEX | TROPE, NORDITROPIN, | |
| Prociklidin | KEMADRIN | SAIZEN | |
| Prokain | PROCAINUM HYDRO- | Szotalol | SOTALOL, SOTALEX |
| CHLORICUM, HEMORID | Sztreptokináz | KABIKINASE, STREPTASE | |
| Prokainamid* | PROCAINAMID* | Szulfametoxazol+ | CO-TRIMOXAZOL FORTE, |
| Prokarbazin | NATULAN | trimetoprim | SUMETROLIM |
| Proklorperazin* | COMPAZINE* | Szulfaszalazin | SALAZOPYRIN |
| Promazin* | SPARINE* | Szucralfát | ALUSULIN, SUCRALBENE, |
| Prometazin | PIPOLPHEN, TARDYL | ULCOGANT, VENTER | |
| Propafenorf | PROPAFENON, PRO- | Szulfinpirazon* | ANTURANE* |
| PARYT, RYTHMONORM | Szulfizoxazol* | GANTRISIN* | |
| Propantelin* | PRO-BANTHINE* | Szulindak* | CLINORIL* |
| Proparakain* | OPTHETIC* | Szumatriptan | IMIGRAN |
| Propiomazin* | LARGON* | Szuprofen* | PROFÉNÁL* |
| Propoxifen* | DARVON* | Takrin* | TAGAMÉT* |
| Propranolol | HUMA-PRONOL, INDE- | Takrolimusz* | PROGRAF* |
| RAL, PROPRA, PROPRA- | Tamoxifen | TAMOXIFEN, ZITAZONIUM | |
| NOLOL, STOBETIN | Temazepam | SYGNOPAM | |
| Protriptilin* | VIVACTIL* | Teofillin | EGIFILIN, EUPHYLONG, |
| Pszeudoefedrin* | AFRINOL* | THEOPHTARD, THEOSPI- | |
| Ramipril* | ALTACE* | REX, RETAFYLLIN | |
| Ranitidin | HUMA-RANIDIN, PYLORID, | Terazoszin | HYTRIN |
| ULCERAN,ZANTAC | Terbutalin | BRICANYL | |
| Ribavirin | VIRAZOLE | Terfenadin | TELDANE, CARADONEL |
| ‘Magyarországon | nincs forgalomban | (folytatás a következő oldalon) |
1392
Függelék
Gyógyszerek neve (Folytatás)
| Hatóanyagok | Márkanevek |
| Tesztolakton | TESLAC* |
| Tesztoszteron | ANDRIOL |
| Tetanusz immunglobulin | TÉTIG 500 |
| Tetraciklin | TETRÁN |
| Tetrakozaktid | CORTROSYN DEPÓT, SYNACTHEN-DEPO |
| Tiabendazol | MINTEZOL |
| Tietilperazin | TORECAN |
| Ttkarcillin* | TICAR* |
| Tiklopidin | TICLID |
| Timolol | ARUTIMOL, CUSIMOLOL, TIMOPTIC, TIMPILO |
| Tioridazin | MELLERIL |
| Tiotixen* | NAVANE* |
| Tirotropin | AMBIMOR* |
| Tobramicin | BRULAMYCIN, TOBRADEX |
| Tocainid* | TONOCARD* |
| Tolazamid* | TOLINASE* |
| Tolazolin* | DIVASCOL* |
| Tolbutamid* | ORINASE* |
| Tolnaftát | ATHLETE’S FOOT, CHINO- FUNGIN, DIGIFUNGIN |
| Tometin* | TOLECTIN* |
| Torsemid* | DEMADEX* |
| Tramadol* | ULTRÁM* |
| Tranilcipromin* | PARNATE* |
| Trazodon* | DESYREL* |
| Tretinoin | VERRA-MED, RETIN-A |
| Hatóanyagok | Márkanevek |
| Triamcinolon | ALKCEMA, DELPHICORT, FTOROCORT.KENALOG, POLCORTOLONE |
| Triamteren | TRIAMTEREN |
| Triazolam* | HALCION* |
| Trifluoperazin | TERFLUZINE |
| Triflupromazin* | VESPRIN* |
| Trifluridin | TRIHERPINE |
| Trihexifenidil* | PARKOPAN* |
| Trimeprazin* | TEMARIL* |
| Trimetadion* | TRIDION* |
| Trimetobenzanud’ | TIGAN* |
| Trimipramin | SAPILENT |
| Trometamol | THIOCTACID |
| Tropicamid | MYDRUM, MYDRACYL |
| Valaciklovir | VALTREX |
| Valproát | CONVULEX, DEPAKINE CHRONO, EVERIDEN, ORFIRIL |
| Vankomicin | VANCOCIN |
| Vazopresszin* | PITRESSIN* |
| Venlafaxin | EFECTIN |
| Verapamil | CHINOPAMIL, ISOPTIN, VERAPAMIL, VERPAMIL |
| Vidarabin | VIRA-A |
| Vinblasztin | VINBLASTIN |
| Vinkrisztin | VINCRISTIN |
| Warfarin* |
COUMADIN*
(hasonló SYNCUMAR) |
| Zacitabin | HIVID |
| Zidovudin | RETROVIR |
| Zolpidemin | STILNOX |
‘Magyarországon nincs forgalomban
1393
A magyar Országos Mentőszolgálat hivatalos ajánlása
Mentés szükségessége esetén bárki – állampolgárságtól és egészségbiztosítási jogviszonytól függetlenül – hívhat mentőt a Magyar Köztársaság területén.
Milyen esetekben hívhatunk mentőt mentés céljából?
Minden esetben, amikor a beteg azonnali egészségügyi ellátásra szorul:
- ha életveszély, vagy annak gyanúja áll fenn (eszméletlen állapot, ájulás, bármilyen eredetű súlyos vérzés, stb.);
- baleset, sérülés, bármilyen eredetű mérgezés esetén;
- megindult szülés, illetve a fennálló terhesség alatt bekövetkező rendellenesség miatt;
- ha erős fájdalom, vagy más riasztó panasz, illetve tünet észlelhető (pl. fulladásérzés, nehézlégzés; csillapíthatatlan hányás, szédülés, beszédzavar, végtagbénulás, stb.);
- ha olyan magatartászavart észlelünk, mely során a beteg saját maga, vagy mások életét veszélyezteti.
A mentők hívószáma az ország ege’sz területe’n
(minden vezetékes és mobil telefonról):
104
1999-től egységes sürgősségi hívószám bevezetésére kerül sor Magyarország területén is (112), de a 104-es közvetlen hívószám megmarad. Ezt elsősorban akkor hívjuk, ha egyidejűleg a mentőkre és/vagy a tűzoltókra és/vagy a rendőrségre is szükség van.
Mentőhívás esetén az alábbi kérdések szerint tegyük meg a bejelentést:
- Mi történt? (a sérülés, rosszukét bekövetkezte: pl. összeesett, eszméletlen; szívbeteg fullad; magasból
esett, gépkocsi elgázolta; motorkerékpárral fának ütközött, stb.)
- Hol történt? (pontos cím; ennek hiányában a helyszín megközelíthetősége)
- Hányán sérültek, illetve betegedtek meg?
- Milyen sérülés, panasz vagy tünet észlelhető? (pl. földön fekszik, lábát fájlalja; sápadt, verejtékes; fullad, nyugtalan, ajkai elkékültek; földön fekszik, görcsöl, szája habzik)
- A bejelentő neve és telefonszáma (szükség lehet a bejelentő visszahívására, pl. pontatlan cím esetén!)
- Várjunk a mentésirányító esetleges kérdéseire (a történtek pontosítása érdekében fontos!), és csak ezután tegyük le a telefonkagylót.
Ha nem mentést igénylő heveny megbetegedést észlel a beteg lakásán, hívja a háziorvost vagy az orvosi ügyeletet. A beteg vizsgálata alapján az orvos eldönti, hogy szüksége van-e a betegnek gyógyintézeti beutalásra és betegszállításra; ha igen, az orvos a szükséges intézkedéseket megteszi.
Nem sürgősségi betegszállítást térítésmentesen csak orvos rendelhet betegszállítási utalvány kitöltésével. A betegszállítás annak térítésmentes, aki érvényes egészségbiztosítással (TÁJ számmal) rendelkezik. Ennek hiányában a szállításért térítési díjat kell fizetni. A betegszállítási igényt a területileg illetékes mentőállomáson a megrendelő orvos vagy az általa megbízott egészségügyi dolgozó jelentheti be.
1394
segítség nyújtást biztosító szervezetek
Az alábbiakban a központi egészségügyi intézmények és szervezetek címeinek és telefonszámainak felsorolása után az egyes kórképek szerint alfabetikus sorrendben a non-profit segítségnyújtást biztosító szervezetek és alapítványok, illetve vezető intéz
mények részleges listáját közöljük, a teljesség igénye nélkül, elérhetőségükkel együtt. További információk nyerhetők az egészségügyi dolgozóktól, gyógyszertárakból, telefonkönyvekből, valamint az internetről is.
KÖZPONTI EGESZSEGÜGYI INTÉZMÉNYEK ÉS SZERVEZETEK
ÁNTSZ, Fővárosi
1138 Budapest, Váci út 174.
Tel.: 329-0940
ÁNTSZ Főv. Int Központi Ágygazdálkodási osztálya (KÁNY)
1393 Budapest, Bajcsy-Zsilinszky út 76.
Tel.: 311-6000
Fax: 331-5774
Belszervi Betegek és Rokkantak Országos
Egyesülete
1122 Budapest, Városmajor u. 7-9.
Tel/Fax: 355-0370
Levélcím: 1426 Budapest, Pf. 45.
Egészségügyi Minisztérium
1051 Budapest, Arany J. u. 6-8.
Tel.: 332-3100
Fax: 302-0925
Egészségügyi Toxikológiai Tanácsadó Szolgálat
- Budapest, Nagyvárad tér 2.
Tel.: 215-3733
Glanz és Társa Bt. (Internet Szolgáltató)
1021 Budapest, Budakeszi út 37/b.
Tel.: 394-5595
e-mail: www.pro-patiente.hu
„Johan Béla” Országos Közegészségügyi Intézet
- Budapest, Gyáli út 2-6.
Tel.: 215-2250
LÁNC Egészségkárosodott Emberek
Szervezeteinek Szövetsége
1132 Budapest, Váci út 14. IV./4.
Tel./Fax: 349-2716
Tel.: 302-4014
e-mail: Ianc@mail.c3.hu
Internet: http://www.c3.hu/~lanc
Medinfo (Országos Orvostudományi Információs Intézet és Könyvtár, Orvosi Könyvesbolt)
1088 Budapest, Szentkirályi utca 21.
Tel.: 338-4133; 266-6789
Fax:266-9710
e-mail: medinfo@medinfo.hu
Nemzeti Egészségvédelmi Intézet
1062 Budapest, Andrássy út 82.
Tel.: 332-7380
Fax: 331-6112
Országos Mentőszolgálat Főigazgatósága, Alarm Centrum
1134 Budapest, Róbert K. krt. 7.
Tel.: 350-6931; 350-0388
Fax: 350-6830
AGYKÁROSODÁS
Agykárosodott Csecsemők Gyógykezelése Neurohabilitáció Alapítvány
- Budapest, Mártonhegyi út 6.
Tel.: 356-4922/83, 457-0161
Fax: 375-6058
Híd az Agysérültekért Egyesület
1156 Budapest, Páskomliget u. 63. X. 40.
Tel.: 418-5224
STROKE Alapítvány
1077 Budapest, Rózsa u. 8.
Tel.: 342-5909
AIDS
AIDS – Segélyhely
1113 Budapest, Karolina út 35/b. Tel.: 466-9283
Információs szolgáltatást és segítségnyújtást biztosító szervezetek
1395
AIDS Szolgálat 1085 Budapest, Mária u. 41.
Tel.: 338-2419 1052 Budapest. Petőfi S. u. 17-19.
Tel.: 338-4555
Bőr- és Nemikórtani Klinika 1085 Budapest, Mária u. 41.
Tel.: 210-4874
HIV-pozitiv Gyermekekért Alapítvány 1097 Budapest, Gyáli út 5-7.
Tel.: 455-8100
Fax: 455-8254
Magyar AIDS Alapítvány
1035 Budapest, Vörösvári út 1.
Tel.: 388-9761
Plusz, Magyarországi HIV-pozitívakat Segítő Alapítvány
1097 Budapest, Gyáli út 5-7.
Levélcím: 1450 Budapest, Pf. 29.
Tel.: 455-8100
Fax: 455-8254
ALKOHOLIZMUS
Alkoholizmus Ellenes Klubok Országos Szövetsége
1041 Budapest, Pécsi Sándor sétány 711/3.1. 32.
Tel.: 380-4864, 370-4184
Központi Alkoholelvonó Intézet
1084 Budapest, Aurora u. 22-28.
Tel.: 333-6730
Névtelen Alkoholisták
Levélcím: Budapest, 1399, Pf. 701/439.
Budapest, VII. Hársfa u. 40. fszt. 5.
Tel.: 267-9348, 267-9209
Országos Egészségvédelmi Tanács, Alkoholtanácsadó Szolgálat
1051 Budapest, Arany J. u. 6-8.
Tel.: 332-3100
Fax: 302-0925; 269-1876
Újrakezdés Alapítvány
1053 Budapest, Arany János u. 6-8.
Tel.: 332-3100
ALLERGIA ÉS ASZTMA
„Együtt a parlagfű ellen” Alapítvány
7030 Paks, Gesztenyés u.11.
Tel./Fax: 06-75-312-009
Alapítvány a Légúti Beteg Gyermekekért
- Budapest, Ezüstfenyő tér 1.
Tel.: 208-5572
Allergiás Gyermekekért Alapítvány
1121 Budapest, Mártonhegyi út 6.
Tel.: 457-0161
Fax: 375-6058
Asztmás Betegek Országos Szövetsége
1126 Budapest, Szoboszlai út 2-4. (TESZ székház) Levélcím: 1360 Pf. 8.
Tel.: 355-1049
Asztmás és Allergiás Gyermekek Budapesti Egyesülete
1192 Budapest, Hungária út 33/2.
Tel.: 06-30-9-644-283
Fax: 378-0544
Magyar Allergiás Gyermekekért Alapítvány
1121 Budapest, Mártonhegyi út 6.
Levélcím: 1531 Budapest, Pf. 39.
Tel/Fax: 356-4922
Magyar Táplálékallergia Munkaközösség Egyesülete
1124 Budapest, Tornaija u. 21.1. 1.
Tel.: 376-6988, 376-8678
ORFI Allergológiai Alapítvány
- Budapest, Frankéi L. u. 25.
Tel.: 206-5358
ALZHEIMER-KÓR
Feledékenyek Rokonainak Társasága 1071 Budapest, Damjanich u. 14.
Tel.: 321-7121
Memória Alapítvány
1025 Budapest, Törökvész u. 95-97/c Tel.: 356-1258
AUTIZMUS
Autisták Érdekvédelmi Egyesülete
1161 Budapest, Kossuth L. u. 16.
Tel.: 405-4731
Fax: 405-3863
Autizmus Alapítvány és Kutatócsoport
1089 Budapest, Delej u. 24-26.
Tel.: 334-1123; 210-4364
Iskola Ambulancia
Tel.: 334-1123; 210-4364
1396
Függelék
Serdülőház
1089 Budapest, Korányi S. u. 14.
Tel.: 334-1189; 314-2859
Osteoporosis Társaság
1104 Budapest, Szentimrei út 21. II. p. III. 11.
Tel.: 261-2671
BŐRBETEGSÉGEK
Lupus (SLE) Egyesület
1152 Budapest, Egres sor 4.
Tel.: 306-6433
Magyar Psoriasisos Betegek Egyesülete
(psoriasis = pikkelysömör)
- Budapest, Gyorskocsi u. 24. III. 14.
Tel.: 201-6614
CISZTIKUS FIBRÓZIS
CF Egyesület
Budapest, II. Mártonhegyi út 6.
Tel.: 358-4922
Országos Cisztás Fibrózis Egyesület
1124 Budapest, Bürök u. 15.
Tel./Fax: 202-6361; 369-4051
CUKORBETEGSÉG
Cukorbetegek Budapesti Egyesülete
1074 Budapest, Hársfa u. 43.
Tel.: 341-7053
Diabéteszes Gyermekek és Ifjak Országos Szövetsége (DIGYIOSZ)
4400 Nyíregyháza, Korányi Frigyes út 43.
Tel.: 06-42-444-369
1108 Budapest, Lenfonó u. 8. VI./25.
Tel.: 261-7490
Magyar Cukorbetegek Országos Szövetsége (MACOSZ)
5700 Gyula, Budapest krt. 49. III./18.
Mobil: 06-30-472-266
Ifjúsági Tagozat: 1243 Bp., Pf.: 727.
e-mail: macoszif@c3.hu
CSALÁDTERVEZÉS
Család Alapítvány
1037 Budapest, Táborhegyi lépcső 11. Tel.: 250-4595
CSONTRITKULÁS
Nemzeti Oszteoporózis Alapítvány 1023 Budapest, Frankéi Leó u. 38-40.
Tel./Fax: 355-2779
DADOGÁS ÉS MÁS BESZÉDHIBÁK
Demoszthenész Beszédhibások és Segítőik Országos Érdekvédelmi Egyesülete 1023 Budapest, Rómer Flóris u. 47.
Tel.: 316-7678
Seneca Beszédstúdió
Kommunikációs-fejlesztő és Logopédiai Szakrendelő Kft.
1111 Budapest, Bercsényi u. 14. Fsz./1.
Tel.: 385-2282
DOWN-KÓR
„Down dada” Szülői Szolgálat
1134 Budapest, Tétényi út 132.
Tel.: 208-5622; 208-5316; 206-6465
Down Alapítvány
1145 Budapest, Amerikai út 14.
Tel.: 363-6353
Down Egyesület
1086 Budapest, Király u. 72. III./22.
Tel./Fax: 341-0675
Mobil: 06-30-755-392
Református Egyház Bethesda Gyermekkórháza 1143 Budapest, Ilka u. 57.
Tel.: 343-1626
EMÉSZTŐSZERVI ZAVAROK
OREX Gasztroenterológiai Alapítvány
1085 Budapest, Csepreghy u. 1.
Tel.: 338-4232
Fax: 269-9348
EPILEPSZIA
Magyar Epilepsziával Élők Szervezete 1028 Budapest, Hidegkúti út 71.
Tel.: 376-5671
ÉRTELMI FOGYATÉKOSSÁG
Értelmi Fogyatékosok Szüleinek és Segítőinek Országos Érdekvédelmi Egyesülete, ÉFOÉSZ 1051 Budapest, Október 6. u. 22.
Tel/Fax: 311-6415, 302-2660
Információs szolgáltatást és segítségnyújtást biztosító szervezetek
1397
Értelmi Sérültek és Segítőik Országos Szövetsége, ÉSOSZ
1062 Budapest, Eötvös u. 25/a
Tel.: 312-6657
INKONTINENCIA
l.sz. Gyermekklinika Nefrológiai Osztály
1083 Budapest, Bókay u. 54.
Tel.: 266-0120/2667
GERJNCBETEGSÉGEK
IZOMBETEGSÉGEK
Ortopédiai Gyógytornász Munkacsoport 1089 Budapest, Üllői út 86.
Tel.: 210-0720/1154
HALLÁSKÁROSODÁS
Jeltolmácsolás-Szolgálat
1068 Budapest, Benczúr u. 21.
Tel.: 339-8857; 342-1989
Siketek és Nagyothallók Országos Szövetsége, SINOSZ
1068 Budapest, Benczúr u. 21.
Tel.: 351-0432; 351-0433; 351-0434
Fax: 342-1989
Siketek-Vakok Országos Egyesülete
Budapest, XIV. Ajtósi Dürer sor 39.
Tel.: 343-9645, 343-9406
Szülők a Hallássérült Gyermekekért Alapítvány
1221 Budapest, Gerinc u. 116.
Tel.: 226-2352
HÁZI ÁPOLÁS – GONDOZÁS
Kék-Kereszt Bt. Otthonápolási Szolgálat 1148 Budapest, Mogyoródi út 67.
Tel./fax: 251-5749
Szent Imre Háziorvos Szövetkezet
XVIII., Budapest, Bercsényi M. u. 73.
Tel.: 295-4995; 291-3210
HEMATOLÓGIA
A Vérzékeny Betegekért Alapítvány 1137 Budapest, Radnóti Miklós u. 41. V/2.
Tel.: 329-5939
IMPOTENCIA
MOBILIS Alapítvány az Izomsorvadásos Betegekért
6000 Kecskemét, Batthyány u. 19.
Tel/Fax: 76-320-915
Mozdulat Alapítvány az Izomsorvadásos Gyermekekért
9707 Szombathely, Csók István u. 24.
Tel.: 94-315-519
Myasthenia Gravis Egyesület
1025 Budapest, Őzgida u. 22/a
Tel.: 326-6287
KÁBÍTÓSZFÜGGÖSÉG
Drog Ambulancia
1135 Budapest, Jász u. 84-88.
Tel./Fax: 340-8768; 329-1209/114, 120, 125
Drog Tájékoztató Központ
1184 Budapest, Thököly út 2-4.
Tel.: 290-2571
Drog-kórházi Terápia Nyirő Gyula Kórház
Alkohológiai osztály
1134 Budapest, Lehel u. 59.
Tel.: 270-0711
Drogmegelőzési Módszertani Központ és
-Ambulancia
- Budapest, Erőmű u. 8.
Tel.: 466-6461
Drog-Stop Egyesület
Tel.: 270-2766
Telefonszolgálat – éjjel-nappal
Tel.: 267-3344
Drogtelefon
Tel.: 349-1129
Andrológiai Magánrendelés 1025 Budapest, Kapy u. 43. Tel.: 275-9554
KORASZÜLÖTTEK
Beteg Koraszülöttekért (Peter Cerny) Alapítvány 1126 Budapest, Királyhágó u. 1-5.
Tel.: 356-65-22/346, vagy 379
1398
Függelék
LELKI SÉRÜLÉS ES MEGELŐZÉS
Alapítvány A Lelki Sérült Gyermekekért
Vadaskert Kórház és Szakambulancia
1021 Budapest, Hűvösvölgyi út 116.
Tel.: 275-00-08
Tel/Fax: 275-1461
Anyaoltalmazó Alapítvány (Átmeneti Anya- és Gyermekotthon)
1201 Budapest, Török F. u. 257.
Tel.: 283-0194; 285-5513; 283-4274
ÉLET Mentálhigiénés Egyesület
- Budapest, Fillér út 11.
Tel.: 212-4529
Esély Budapest – Fővárosi Gyermek és Ifjúsági
Alapítvány
1134 Budapest, Pattantyús u. 4.
Tel./Fax: 320-7744
Fehér Kereszt Gyermekvédő Alapítvány
1077 Budapest, Rottenbiller u. 26.
Tel.: 338-2888
Fővárosi Egészségnevelési Központ,
Telefondoktor-Szolgálat
(17-8 h-ig) hétvégeken éjjel-nappal
Tel.: 317-2111
Gabonamag Gyermek- és Ifjúságsegítő
Alapítvány
1213 Budapest, Sáska u. 32.
Tel.: 420-8777; 420-8778
Gyermeklánc Alapítvány
1061 Budapest, Paulay Ede u. 44.
Tel.: 351-7278
KAPOCS Ifjúsági Önsegítő-Szolgálat
1146 Budapest, Zichy M. u. 14.
Tel.: 251-7266/120; 132 http://www.elender.hu/pecsa e-mail: pecsa@elender.hu
Kék Vonal Gyermek- és Ifjúsági Telefonos
Lelkisegély-Szolgálat
Tel.: 06-80-9-505-525
Krízis Alapítvány Gyermekotthona
1225 Budapest, Nagytétényi út 266.
Tel./Fax: 226-8961
e-mail: krizis@c3.hu
Magyar Máltai Szeretetszolgálat
1126 Budapest, Szarvas Gábor u. 58-60
Tel.: 202-6688; 355-0444
Nemzeti Gyermek- és Ifjúsági Közalapítvány 1145 Budapest, Amerikai út 96.
Tel.: 06-80-9-200-027
Országos Gyermekvédő Liga
1074 Budapest, Hársfa u. 43. II./15.
Tel.: 351-7084
POSITIV Magatartásproblémás Gyermekek Szüleinek Egyesülete
1065 Budapest, Horánszky u. 7. II./20.
Tel.: 337-9864
SOS – Gyermekfalu Magyarországi Egyesülete 1025 Budapest, Felsőzöldmáli út 53.
Tel.: 325-9481; 325-9412; 325-9316
Fax: 325-9409
MÁJBETEGESÉGEK
Magyar Májbeteg Gyermekekért Alapítvány
5700 Gyula, Budapest krt. 5.
Tel/Fax: 66-361-686
Májbetegekért Alapítvány
1097 Budapest, Gyáli út. 5-7
Tel.: 455-8100
MEDDŐSÉG
Kaáli Intézet Ambuláns Nőgyógyászat
1125 Budapest, Istenhegyi út 54/a
Tel.: 202-2802; 202-2388
Nyírő Gyula Kórház
1135 Budapest, Lehel u. 59.
Tel.: 270-2377
Szent János Kórház
1125 Budapest, Diósárok út 1.
Tel.: 458-4500
MOZGÁSKORLÁTOZOTTSÁG
A Reumás Gyermekekért Alapítvány
Levélcím: 1755 Budapest, Pf. 104.
Tel.: 30-403-839
Fax: 24-374-437
Bechterew Szekció
1101 Budapest, Rákóczi út 28. VIII./25.
Tel.: 378-1653
Dávid Egyesület (Achondroplasia Egyesület) Kis Emberek Társasága
- Budapest, Bercsényi u. 9.
Tel.: 393-03-00; 26-363-018
Információs szolgáltatást és segítségnyújtást biztosító szervezetek
1399
Mozgáskorlátozottak Egyesületeinek Országos Szövetsége
- Budapest, San Marco u. 28.
Tel/Fax: 388-5529, 388-2387
ORFJ Gyógysarok (Gyógytorna videokazetták)
1023 Budapest, Árpád fejedelem u. 7.
Tel.: 215-4203, 326-2652
MUKOPOLISZACHARIDÓZIS
Mucopoliszacharidosis Társaság
1121 Budapest, Ráth György u. 27.
Tel.: 363-2835
Lelki Egészségvédő Alapítvány
1064 Budapest, Izabella u. 46.
Tel.: 384-1961; 342-3130/4015
Neurózis Ambulancia
1015 Budapest, Toldy F. u. 29.
Tel.: 356-6738; 06-23-335-941
Part Műhely
- Budapest, Tűzkő u. 4. II. 9.
Tel.: 246-0592; 246-0610; 397-5212 http ://members.tripad.com/~partmuhely e-mail: partmuhely@hotmail.com
ÖREGEDÉS
Első Magyar Alapítvány az Idősekért az Egészségért és a Kultúráért
1055 Budapest, Kossuth L. tér 13/15.
Tel.: 311-7293
PSZICHIÁTRIAI BETEGSÉGEK
ÉGISZ, a Lelki Betegek Családi Egyesülete 1021 Budapest, Hűvösvölgyi út 116.
Levélcím; 1484 Budapest, Pf. 1582.
Tel.: 394-5922
Élet Mentálhigiénés Egyesület
1013 Budapest, Attila u. 47.
Tel.: 212-4529
Tel./Fax: 316-8525
Lelki elsősegély: 212-1027
Hippocampus Intézet 1031 Budapest, Nánási u. 67.
Tel.: 388-6865; 430-8339; 430-8340
Fax: 430-8342
www.datanet.hippocampus e-mail: hippocampus@datanet.hu
KÉSZ Egyesület
Korlátozottan Cselekvőképes Emberek
Hozzátartozóinak Egyesülete 1095 Budapest, Mester u. 73. V. 23. Tel/Fax: 215-7882
KIÚT Pszichiátriai Önsegítő Egyesület
Nyíró Gyula Kórház 1053 Budapest Kálvin tér 2. Tel/Fax: 318-8259
Lélek-Hang Egyesület (Pszichiátriai Önsegítő Közösség)
1072 Budapest, Klauzál u. 31. Fsz. 6.
Tel./Fax: 268-9917
RÁK ÉS TUMOROK
A Rák Ellen Az Emberért, A Holnapért Társadalmi Alapítvány
- Budapest, Ráth Gy. u. 7-9.
Tel: 355-1371
Fax: 356-9136
Egészség Forrás Alapítvány
1132 Budapest, Csanády u. 24.
Tel.: 350-4412
Live Again Rákellenes Alapítvány
1055, Budapest, Fáik Miksa u. 4.
Tel./Fax: 269-6088, 352-0675
Magyar ILCO Szövetség (Hasi sztómával élő betegek szövetsége)
7400 Kaposvár, Szent Imre u. 14. I. em. Levélcím: 7400 Kaposvár, Pf. 259.
Tel/Fax: 82-315-122/118, 82-427-971
Magyar Rákellenes Liga
1122 Budapest, Kékgolyó u. 13. VI. ép. I. em. 1.
Levélcím: 1507 Budapest, Pf. 7.
Tel/Fax: 202-4017
Magyar Rákellenes Liga
1122 Budapest, Ráth György u. 7-9.
Tel.: 202-4017; 355-4411/531
Rák lelkisegély-szolgálat
Tel.: 212-2631
Liga tel.: 212-9255
Rákbetegek Országos Szövetsége
1121 Budapest, Kékgolyó u. 13.
Tel/Fax: 202-7175
Rákellenes Laser Alapítvány
- Budapest, Zsíroshegyi út 118.
Tel.: 376-8066
Fax: 275-8452
1400
Függelék
Támaszadó Szolgálat
- Budapest. Laktanya u. 2.
Tel.: 367-5133
Fax: 367-5144
Varázsvölgy Gyógyító Centrum 1021 Budapest, Modori u. 14/a.
Tel.: 274-2109; 274-2110
Fax: 274-3051 e-mail: kricsfa@elender.hu
SÉRÜLTEK REHABILITÁCIÓJA
SM Klub
Levélcím: 1131 Budapest, Övezet u. 10.
Tel.: 208-1378
S.M. Koordinációs Tanács
1032 Budapest, Bécsi út 211.
Tel.: 367-4629
TANULÁSI NEHÉZSÉGEK
Diszlexia Egyesület, Védőszárny Szövetség 1088 Budapest, Baross u. 15.
Tel.: 317-73-29
Balesetet Szenvedett Emberért Alapítvány 1081 Budapest, Fiumei út 17.
Tel.: 333-7599
Fax:333-0966
Égett Gyermekek Javára Alapítvány
1124 Budapest, Tamási Áron u. 54.
Tel.: 395-4401
SÜRGŐSSÉG
Intenzív Kezelést Igénylő Gyermekek Megmentéséért Alapítvány 1089 Budapest, Üllői út 86.
Tel.: 133-0718
Fax: 133-4553
SZERVÁTÜLTETÉS
Magyar Transzplantáltak Kulturális és Sport Egyesülete
1095 Budapest, Tinódi u. 2.
Tel.: 216-4528
Tel./Fax: 340-2172
SZÍV ÉS ÉRBETEGSÉGEK
Egészséges Szívért Alapítvány 1096 Budapest, Haller u. 27.
Tel.: 215-5743
Magyar Szív Alapítvány
1067 Budapest, Szobi u. 3.
Tel.: 269-4249
SZKLERÓZIS MULTIPLEX
Magyar SM Társaság
2000 Szentendre, Dália u. 9.
Tel.: 26-317-143
Zöld szám: 06-80-402-402
TÁPLÁLÁS
A Társadalom Egészségéért Alapítvány
1123 Budapest, Alkotás u. 44.
Tel./Fax: 214-5734
A Társadalom Egészségért Alapítvány Fittségi Vizsgálat és Tanácsadás
- Budapest, Győri u. 13.
Tel.: 214-5734
TERHESSÉG ÉS SZÜLÉS
Baba – Mama Klub
1097 Budapest, Vaskapu u. 23-29. Tel.: 215-0876
Terhességi Segítőszolgálat
- Budapest, Kassák L. u. 17. Tel.: 349-0992
UTAZÁSI MEDICINA
Szent László Kórház Klinikai Védőoltási Szaktanácsadó
1097 Budapest, Gyáli u. 5-7.
Tel.: 455-8100
e-mail: oltinfo@c.3.hu
VAKSÁG ÉS LÁTÁSI PROBLÉMÁK
A Látásért Alapítvány
1054 Budapest, Podmaniczky Frigyes tér 4.
Tel ./Fax: 331-0765
Cseppkő, Látássérültek Országos Egyesülete
1094 Budapest, Tompa u. 10.
Tel/Fax: 215-8710
DPR Egyesület
(Csőlátás és farkasvakság)
5700 Gyula, Zsinór u. 9.
Tel/Fax: 66-362-333
Információs szolgáltatást és segítségnyújtást biztosító szervezetek
1401
Láthatatlan Kollégium Alapítvány 1051 Budapest, Október 6. u. 13. I. em.
Tel/Fax: 214-6956
e-mail: ic.oflce@ela.hu
Rősler – Morgányi Alapítvány
1051 Budapest, Arany János u. 6-8.
Tel.: 332-3100
Schulek Vilmos Alapítvány
1085 Budapest, Mária u. 39.
Tel.: 266-0513
Siketek-Vakok Országos Egyesülete
Budapest, XIV. Ajtósi Dürer sor 39.
Tel.: 343-96-45, 343-94-06
Szembetegek Országos Egyesülete 1098 Budapest, Dési Huber u. 23.
Tel./Fax: 377-3487
Vakok és Gyengénlátók Klubja
3600 Ózd, Nemzetőr u. 10.
Tel.: 06-48-477-250; 06-48-470-123
Vakok és Gyengénlátók Országos Szövetsége 1146 Budapest, Hermina u. 47.
Tel.: 321-0440
Fax: 343-7028
Vizus Alapítvány a látássérültekért
1141 Budapest, Öv u. 106/a
Tel.: 220-2029
VELESZÜLETETT RENDELLENESSÉGEK
A Végtaghiányos Gyermekekért Alapítvány 1164 Budapest, Cement u. 6.
Tel.: 400-0799
Halmozottan Sérültek Szülői Szövetsége 2600 Vác, Honvéd u. 16.
Tel/Fax: 27-310-863; 27-345-351
Hasadék Centrum Alapítvány
1075 Budapest, Madách tér 6.
Levélcím: 1025 Budapest, Pusztaszeri u. 14. Fax: 269-6625
Laktóz Érzékenyek Társasága
1047 Budapest, Bródy Imre u. 13.
Tel/Fax: 233-2013
Lisztérzékenyek Egyesülete
- Budapest, Palánta u. 11.
Tel/Fax: 326-0770
Magyar Hemofilia Egyesület
1132 Budapest, Váci út 14. IV./4.
Tel.: 251-0763; 302-4014
Fax: 349-2716
Magyarországi PKU Egyesület
1025 Budapest, Cserje u. 14. I. emelet
Tel/Fax: 326-0571
Tel.: 345-0614
Rett Syndroma Alapítvány
1222 Budapest, Kisfaludy u. 7.
Tel/Fax: 227-95-29
Mobil: 20-9433-836
Spina Bifida Társaság
1053 Budapest, Vámház krt. 16.1. 6/a
Tel.: 337-1038
VESEBETEGSÉGEK
Magyar Vese – Alapítvány
1089 Budapest, Nagyvárad tér 4.
Tel.: 210-0100
Vesebetegek Országos Szövetsége 1032 Budapest, Föld u. 57.
Tel./Fax: 388-6514; 368-4002 e-mail: vorsz@mail.c3.hu
1403
Megjegyzés: A dőltbetüs oldalszámok illusztrációkra vagy táblázatokra vonatkoznak.
Javasoljuk, hogy először a közismert magyar kifejezéseknek megfelelően keressék a szavakat; a latin szavakat pedig fonetikus írásmód szerint. A latinos-görögös (orvosi) írásmódban a leggyakrabban a következő betűk cserélődnek fel: s – sz; c vagy eh – k; ph – f; oe vagy e – ö; ae – é; s – z; y – i.
Technikai okok miatt előfordulhat, hogy a megadott oldalhoz képest a címszót az előző oldal alján, illetve a következő oldal tetején találják meg.
A, Á— —
A-vitamin (retinol), 1376
elégtelenség, 650, 651, 655
többlet, 650, 651, 655-656
Abétalipoproteinémia, 683
Abortusz, 1128-1129, 1153
spontán (lásd Vetélés)
Abrupció piacenté (placentaleválás), 1156-1157, 1157 Abszcesszus, 856-859 (lásd még Tályog)
Abúzus (visszaélés) vegyi anyagokkal (lásd Alkohol, fogyasztás és részegség; Gyógyszerek, élvezete; Narkotikumok)
ACE (angiotenzin konvertáló enzim) gátlók
magas vérnyomásban, 118
szívelégtelenségben, 89-90
Acetaminofen, 25, 56, 58, 292
mérgezés, 1324
Acetilszalicilsav (lásd Aszpirin)
Acetohexamid, 722
Achilles-ín
burzitisze (nyálkatömlö gyulladása), 258-259, 259 gyulladása (tendinitisze), 265-266 nyálkatömlő-gyulladása (burzitisze), 258-259, 259 tendinitisze (gyulladása), 265
Acidózis, 676
cukorbetegségben (diabétesz mellituszban), 154, 718, 723 diabétesz mellituszban (cukorbetegségben), 154, 718, 723 Fanconi-szindrómában, 616
metabolikus, 676-678, 677
respiratórikus, 678
vese tubulusok betegsége által okozott, 613-614, 614 veseelégtelenségben, 596
Aciklovir, 457, 850
ACTH (adrenokortikotropin) (lásd Kortikotropin)
Adakozás (donáció), vér-, illetve szervadás
szerv/szövetátültetéshez, 832-833
vérátömlesztéshez, 738-739, 739
Ádámcsutka, 704, 704
Addikció, 440-454 (lásd még Gyógyszerek, élvezete)
Addison-kór, 712-714
Adenoid vegetáció, 997, 998
Adenokarcinóma (lásd Rák)
Adenoma
agyi, 379, 379
hepatocelluláris, 577
máj, 577
Adenozin, 74
Adenózis, hüvelyi, 1090
Adrenalin, 5
alacsony vércukorszint (hipoglikéma) esetén, 725 anafilaxiában, 829
csalánkiütésben, 830
szívelégtelenségben, 88
Adrenokortikotropin (ACTH) (lásd Kortikotropin) Adrenoleukodisztrófia, 321
Adrenomieloneuropátia, 321
Adson-teszt, 335
Adsztringensek, nagyfokú izzadásban, 971-972
Aerobic tánc, 275-276
Aerofágia (levegő nyelés), 527
Aerootitisz (barootitisz média), 1005-1006, 1006, 1365
Aeroszolos termékek
általános helyettesítői, 51
inhalációja, 452, 453, 454
Afázia, beszéd- vagy megértés képtelenség, 361-362, 362 Aferezis, 740
Afta (sztomatitisz aftóza), 456 910-911,946, 981 Agammaglobulinémia, X-kromoszómához kötött (Bruton- féle), 819-820
Aganglionózis (Hirschsprung-betegség), 1231
Ageuzia, 344
Aggódás, általános szorongásban, 396
Agnózia, 362
Agonista, gyógyszerek, 32, 33
Agorafóbia (nyílt tértől való félelem), 399
Agráfia, 362
Agresszió
mániában, 408
személyiségi zavarokban, 426-429
Agy
~i aneurizma, okozta vérzés, 355-357
alacsony vércukorszint hatása az ~ra, 725 állományi és -körüli vérzés, 355-357, 356, 359-360, 1332 alvásközpont zavart működése, 304-305
Alzheimer-kórban, 366-369
beékelődés (hemiáció), 358, 381
bilirubin felhalmozódás az -bán (magikterusz), 1202, 1212
biológiája, 278-279, 279, 23\,356
biopsziája, 381
ciszták, 326
daganatai, 379-383, 379, 381, 382
fejfájás az ~ kapcsán, 294, 295
demielinizáció (elvelőtlenedés) az -bán, 318-322, 319-321
1404
Tárgymutató
Agy (folytatás)
duzzanata
gutaütésben/sztrókban, 353
hegyi betegségben, 1348-1349 sérülésben, 357-358
EEG (elektroenkefalográfia), 287, 1378
elbutulásban (demencia), 365-369, 366, 368 (lásd még Demencia)
elektroenkefalográfia (EEG), 287, 1378 elvelötlenedés (demielinizáció) az ~ban, 318-322, 319-321
embólia, 352-353
eredetű bénulás (lásd Little-kór)
éretlen újszülötteké, 1201
fertőzései, 372-378
agyhártyagyulladás, 373-376, 377 agyvelőgyulladás, 376, 923-924 gerinccsapolás (lumbálpunkció) -ben, 374 lumbálpunkció (gerinccsapolás) -ben, 374 parazitás, 378
poliovírus, 1274-1275
veszettség, 920-922
görcsrohamban (lásd Görcsrohamok) gutaütésben/sztrókban, 350-355 gyulladása (lásd Agyvelőgyulladás; Agyvelőbántalom) halál, 372
hemiáció (beékelődés), 358, 381
hiánya (anenkefália), 1234
hőközpont, 843
károsodás (lásd Agy, sérülései)
keringése, 286, 350-352, 351
kiboltosulása a koponyán át (enkefalokele), 1234 kicsi (mikrokefália), 1234
lacerációja (szakításos sérülése), 359
láz (lásd Agyvelőgyulladás) légzőközpont az -bán, 151 malária hatása az ~ra, 898-899, 899 rák, 380-383
~ba áttétet adó daganatok, 380, 383
paraneopláziás szindrómák hatásai az ~ra, 798 rázkódás, 359
gyermekekben, 1331-1333
utáni tünetek, 359
rendellenességei, 277-386 (lásd még az egyes betegségeket)
atetózis -ben, 313
B ]-vitamin-hiányban, 658
chorea -ben, 313
disztónia -ben, 314-315, 315
fejfájás -ben (lásd Fejfájás(ok))
görcsroham -ben (lásd Görcsrohamok) mozgás-koordinációs zavarok —ben, 318
Reye-szindrómában, 1280-1281
sérülései, 357-363
agyrázkódás, 359, 1331-1333
elektromos, 1339
gyermekkorban, 1330-1333, 1331
Little-kór, 1311-1312
magikteruszban, 1212
Agy (folytatás)
sérülései (folytatás)
okozta rendellenességek, 361-363, 362, 363
sugárzás okozta, 385-386, 1341-1343 tudatállapot változás, 370
zúzódás, 359
sérv (enkefalokele), 1234
szakításos sérülése (lacerációja), 359 szifilisz hatása az ~ra, 939, 940 tályog, 377-378 törzs, 279, 281
beékelődése (hemiációja), 358, 381
hemiációja (beékelődése), 358, 381 traumája (lásd Agy, sérülései) tumorok (daganatok), 379 veleszületett fejlődési rendellenességei, 1234-1236 vérzés, 355-357, 356, 359-360, 1332 vizsgálóeljárások, 286-288 zúzódások (kontuzió), 359
Agy és gerincvelő
—i folyadék (lásd Likvor)
ciszták, 326
fertőző betegségei, 372 rendellenességek, 1234
Agyalapi mirigy (hipofízis), 694, 695, 696-699, 697 ábrázolása, 700 daganatai, 381
akromegália -bán, 701-702
Cushing-szindróma -bán, 714-715
kezelése, 701, 702
tejfolyás -bán, 702-703
többszörös belső elválasztású mirigy daganatokban, 727-728, 727
elégtelen működése, 699-701, 700
gyermekekben, 1295-1296 jóindulatú mirigydaganatok, 379 működésének eltérései
diabétesz inszipiduszban, 703-704 gyermekekben, 1294-1296 korai serdülés -ben, 1257-1258
törpenövés és agyalapi mirigy elégtelenség, 1295 túlműködése, 701-702
üres töröknyereg szindrómában, 699
Ágybavizelés, 587, 633, 1249-1250, 1249 Ágyéki gerinc túlerőltetése, 268, 269 Ágyéki-keresztcsonti idegfonat (lumboszakrális plexus), 334, 335
Agyhártya, 279, 280, 281
eredetű daganat (lásd Meningeomák)
gyulladás, 373-376, 377
-hoz társuló fejfájás, 296
aszeptikus, 376, 377
bakteriális, 373-374
gerinccsapolás -bán, 374
gombás, 375
idült, 375-376, 377
liszteriózisban, 862-863 meningococcus okozta, 878 mumpszban, 1272
Tárgymutató
1405
Agyhártya (folytatás)
gyulladás (folytatás) pneumococcus okozta, 877 tuberkulózis okozta, 888-890 újszülöttekben, 1218 vérbajban, 940
vírusos, 376, 377, 924-925
kiboltosulás, 1235, 1236
Agyi angiográfia (érfestés), 287
elektromos hullámok, mérése (lásd
Elektroenkefalográfia)
érfestés (angiográfia), 287
katasztrófa (lásd Agy, vérzés)
ultrahangvizsgálat (echoenkefalográfia), 286 Agyi-szindróma, sugárbaleset kapcsán, 1341-1343 Agyidegek
rendellenességei, 340-342, 341
vizsgálata, 283, 284
XII. agyideg, nyelv alatti ideg, vizsgálata, 284 Agykamratágulat (hidrokefalusz), 1235-1236 Agykéreg általános bénulása (neuroszifilisz), 940 Agymagvak feletti terület sérüléséből származó bénulás, 317-318
Agyvelőbántalom
krónikus progresszív traumás (ökölvívók demenciája), 366-367
májbetegség következtében, 564-565 sugárterápiában, 386
szubakut spongioform (Creutzfeldt-Jakob-betegség), 366, 922
Wemicke-Korzakov, 363, 444, 658
Agyvelőgyulladás, 376
arbovírus okozta, 923-924
bárányhimlőben, 1271
kanyaróban, 1266
kullancs okozta, 376
mumpszban, 1272 rózsahimlőben, 1269
szubakut szklerotizáló panenkefalitisz (SSPE), kanyarót követően, 376, 1267-1268
veszettségben, 920-922
AIDS (lásd HIV-fertőzés)
Ajak, 1068-1069, 1069
berepedezése (keilózis), napsugárzás okozta, 477 daganatai, 477
duzzanata, 459
elváltozások, 459
felületi rendellenességek, 460
gyulladása (cheilitis), 460
hámlás, 460
hasadék (nyúlajak), 1232, 1233
kozmetikai célú megnagyobbítása, 460
rákos megbetegedése, 477 sérülése, 459
sömör (herpesz labiális), 456-457, 467, 468, 916-917 színelváltozásai, 460
Ajkak, a száj és a nyelv rendellenességei, 455
Ájulás (eszméletvesztés)
alacsony vérnyomás és az ~, 108-110
Ájulás (folytatás)
gyakorlótéri ájulás (szinkope), 109 szívbetegségekben, 71
tudatállapot változás ~ban, 370
vizeletürítéssel, 108
Akalázia, 490-491
Akaratlan mozgások, nyugtalan lábak (akatizia), 305 Akarbóz, 722, 722
Akatizia (akaratlan mozgások, nyugtalan lábak), 305 Akkomodáció
elvesztése (presbiopia), 1026, 1028
presbiopia (-elvesztése), 1026, 1028
távollátóknál, kancsalságban, 1314-1315
Akne, 965, 972-974, 973
Akrocianózis, 136
Akromegália, 701-702
Aktinomikózis, 885
Aktív szén, mérgezésben, 1359
Aktivitás, túlzott gyermekkori, 1251
Akupunktúra, 293
Akusztikus neuróma, 384, 1012
Akut (lásd még az egyes kórképek szerint)
fertőző hasmenés, 1222
haránt mielitisz, 326
intermittáló porfiria, 689
limfoid (limfoblasztos) leukémia (ALL), 765-767, 766 mieloid (mielocitás, mielogenikus, mieloblasztos, mielomonocitás) leukémia (AML), 766, 767-768 stressz betegség, 402
szívburokgyulladás, 104
Ál
daganat az agyban, 382
efedrin, 25, 59
elbutulás, 367
érzékelés, paresztézia, 336
hermafroditák, 1237, 1297-1298
korai serdülés, 1257-1258
köszvény (kalcium pirofoszfát dehidrát lerakodási betegség), 245-246
membrán diftériában, 1260
membrános bélgyulladás (antibiotikum miatt), 533-534 szőrtüszőgyulladás (befelé növekvő szakáll), 976 tömlő, hasnyálmirigy, 507
Alacsony és magas
foszfátszint, 674
kalciumszint, 672
káliumszint, 670
magnéziumszint, 675
nátriumszint, 668-669
Alacsony nyiroksejt vérszint, 763, 763, 764
Alacsony születési súlyú csecsemők, 1148
Alacsony
termet, 1295, 1308-1309
vércukorszint, 723, 724-726
ájulás, eszméletvesztés -ben, 108-109 csecsemőkben, 1203, 1213 cukorbetegség kezelésében, 723 gyógyszerei, 722, 722 terhességben, 1170
1406
Tárgymutató
Alacsony (folytatás)
vérnyomás, 107-110, 108 gutaütésben/sztrókban, 353 hőártalmakban, 1344-1345 kiszáradásban (dehidráció), 665 nagyfokú vérzésben, 742 nefrózis-szindrómában, 605 sokkban, 111-112, 860-861 ortosztatikus (felálláskor), 110, 318 vérzsírszintek (hipolipoproteinémiák), 682 Alanin transzamináz (ALT), 558, 1376 Alapsejtes bőrrák (bazalioma), 992 Albers-Schönberg-szindróma (márványcsont-betegség), 1309 Albert-szindróma, 258, 259
Albinizmus, 988
Albumin, vér, 1376
hiánya, alacsony kalciumszint mellett, 672, 672
szint mérése, májbetegségekben, 558
Albuterol, 32
Aldoszteron, 695
hiánya, gyermekekben, 1297-1298 többlet (hiperladoszteronizmus), 715-716 Alexia, 361
Alfa-fotoprotein
májbetegségekben, 558 mint tumormarker, 792-793 születés előtti diagnosztikában, 1134 Alfa-talasszémia, 751 Alfa-tokoferol (E-vitamin) hiány, 651, 656-657 többlet, 651, 657
Alfa j-antitripszin hiány, 178, 570
Alkalikus foszfatáz, 558, 1376
Alkalmazkodási zavar, gyermekkorban, 1320 Alkalózis
metabolikus, 677, 678 respiratórikus, 678-679 savközömbösítő szerek okozta, 498-499 Alkiláló szerek, kemoterápiában, 802 Alkohol, vér, 1375
alacsony vércukorszint (hipoglikémia), 724 alultápláltság, 647 amnézia (emlékezetkihagyás), 363 emlékezetkihagyás (amnézia), 363 fogyasztás és részegség, 442-445, 442, 443 gyógyszerek kölcsönhatása és ~, 27 hasnyálmirigy-gyulladás, 505, 507-508 hipoglikémia (alacsony vércukorszint), 724 magaslati betegség és ~, 1349 májbetegségek, 566-569, 568 megváltozott tudatállapot, 370 megvonásos tünetegyüttes, 444 nikotinsav hiány, 659 öngyilkos magatartásforma, 413 pankreatitisz, 505, 507-508 szájrák, 476 terhességben, 1150, 1171, 1214 toxikus látásgyengülés, 1053
Alkoholizmus, 442
ALL (akut limfoid/limfoblasztos leukémia), 765-767, 766 Állatok
harapása (lásd Harapás)
okozta betegségek
anthrax, 863
brucellózis, 864-865
Creutzfeldt-Jakob-kór, 922
hantavírus fertőzés, 925-926
lépfene, 863
leptospirózis, 881
limfocitás koriomeningitisz, 924-925 macskakarmolási betegség, 867 patkányharapási láz, 881-882 pestis, 866-867
rabies, lyssa, 920-922
toxokariázis, 904-905 toxoplazmózis, 1220-1221 tularémia, 865-866, 865 veszettség, 920-922
Állcsonttörések, 475
Allen-teszt, 335
Allergének, 823-824
Allergia és allergiás reakciók, 823-832
asztma (lásd Asztma)
atópiás dermatitisz, 961-962
bronchopulmonális aszpergillózis, 188-189 csalánkiütés, 829-830
étel-, 827-828, 828
fizikai hatásra jelentkező, 831
fizikai terhelés kiváltotta ~, 832
glutén- (cöliákia), 536-537, 1208-1209
gombás fertőzés okozta, 979
gyógyszerek vivőanyagaival szemben, 50 gyógyszerekkel szemben, 45 immunglobulin E, 811-812
intersticiális pneumonitisz, 186, 187, 186 inzulin okozta, 722
késői reakciók -bán, 186
kezelése, 823-825, 825
konjunktivitisz, 826-827
kontakt dermatitisz, 959-960, 959
kontrasztanyaggal szemben, 829 kötőhártya-gyulladás, 826-827 masztocitózis, 831
nátrium glutamát, 520
öröklött angioödéma, 830-831 ormyálkahártya-gyulladás, 825-826 orrpolip-bán, 1015-1016, 1015 pollen ~, 825-826
rinitisz, 825-826
rovarcsípés okozta, 1363-1364
Schönlein-Henoch purpura, 754
tavaszi kötőhártya-gyulladás, 1039
tej-, 1209
tesztek, 823, 1380
típusai, 185-186, 823, 825-832
tubulointersticiális nefritisz, 608
Tárgymutató
1407
Allergia és allergiás reakciók (folytatás) tüdőbetegségek, 185-190 vértranszfúzió során, 741
Állízület, 470, 471 betegségei, 470-474, 472
Állkapocs (mandibula)
alatt mirigy, 459
cisztái, 478
csomós, aktinomikózisban, 885
daganatai, 478
duzzanata, mumpszban, 1271-1272, 1272 ízület, 470, 471
betegségei, 470-474, 471, 472 lazaság, 473 merevsége, tetanuszban, 883-884 összeszoritása, 471 rágóízület (temporomandibuláris ízület) rendellenességei, 470-471, 471, 472
rákos megbetegedése, 478
törései, 475
túlnövése, akromegáliában, 701 veleszületett fejlődési rendellenességei, 474, 1233
Allograftok (homograft), bőr, 1337
Allopurinol, 245
Álmatlanság, 301-302
gyermekek ~a, 1248 gyógyszerei, 63 idősekben, 41
Álmok, 301, 30/, 305
gyermekeké, 1248
Álmosság, 303-304
Álnegatív és álpozitív eredmények, 794, 1374
Alopecia (kopaszság), 975-976
Alport-szindróma, 619
ALS (amiotrófiás laterálszklerózis), 331-332
Alsó nyelőcsőgyürű, 488
ALT (alanin transzamináz), 558, 1376
Altatószerek (hipnotikumok), 302 hozzászokás -hoz, 447-448 idős embereknél, 41 recept nélkül kapható, 63
Alulfejlett balkamra szindróma, 1229
Alultápláltság, 644
csecsemők -a, 1208
éhezés -bán, 648-649 fehérjeenergia elégtelenség, 649-650 rizikófaktorok, 645, 646-647 tápanyag adása -bán, 647-648 tápláltság megítélése -ben, 644-646
Alumínium-klorid, nagyfokú izzadásban, 971-972
Alumínium, savkötőkben, 62, 499
Aluszékonyság, 303
Alvadás, 751-753, 752 (lásd még Véralvadást gátló szerek;
Véralvadék, vérrög)
allergiás purpuréban, 754
disszeminált intravaszkuláris koagulációban, 760 gyógyszerek hatása az ~ra, 753 (lásd még Véralvadást gátló szerek)
hemofiliában, 759
Alvadás (folytatás)
hemolítikus, urémiás szindrómában, 757 könnyű zúzódáskor, 753-754 kötőszöveti betegségekben, 754 mélyvénás trombózisban, 142-143 öröklődő hemorrágiás teleangiektáziában, 754 orrvérzésben, 1013-1014, 1014 trombocitopéniában, 754-757, 755 vérlemezkék működészavarában, 757-758, 758 zavarai, 751-760
-nak okai, 753
~ra való hajlam, 166, 754-757, 755 keringő véralvadásgátlók a -bán, 760 Alvadási faktorok
elleni antitestek, 759
hiánya, 752, 759
pótlása (vérátömlesztéssel), 740
Alvajárás, 305, 1248
Alvás
fázisai, 301, 301
igény, 300
légszomj – közben, 154
légzésleállás – alatt, 160, 304-305 légzésvizsgálatok – alatt, 160 monitorozása (poliszomnográfia), 304 rendellenességei, 300-305, 302, 304 depresszióban, 405
fibromialgia szindrómákban, 250-251 gyermekekben, 1248
túl mély vagy túl gyakori, 303-304
utáni szédülés, 1010 vizsgálatok, 160 zavarok, 300, 305, 1248
Alvási apnoe szindróma, 304
bénulás, 303-304
légzésleállás szindróma, 160, 304-305 ritmus megfordulása, 302
Alveoláris sejtes karcinóma (rák), 210
Alveolusok, 150, 150, 151
asztmában, 174
gyulladása (alveolitisz), 186-187, 186 krónikus obstruktív tüdőbetegségekben, 177-180 Alzheimer-kór, 366-369
Amalgám tömés, 464
Amaníta phalloides (gyilkos galóca, gomba) mérgezés,
519-520
Amantadin, 850
influenzában, 915-916
Parkinson-kórban, 317
Ambliopia (lásd Látásgyengülés)
Amenorrhoea, 1087-1088
Amfetamin (Ecstasy, speed), 449-450
élvezet, 449-450
típusú függőség, 449
Amfotericin B, 375, 851
Amil-nitrit, 452, 453, 454
Amiláz, 506, 1375 Amiloidózis, 690-691
Amino-glutetimid, 1106
1408
Tárgymutató
Amino-kapronsav, 830
Aminoglikozidok, 848
Aminosavak, metabolizmusa, betegségei, 1293-1294
anyagcserezavarai, 1293
cisztinuriában, 615-616
Hartnup-betegségben, 617
Amiotrófiás laterálszklerózis (AL; Lou Gehrig-betegség), 331-332
Amitriptilin, idős betegek kezelésében, 40
AML (akut mieloid leukémia), 766, 767-768
Ammónia, 1375
belégzése, okozta tüdőbetegség, 184-185
Amnézia {lásd Memória)
Amniocentézis, 1134-1135, 1135, 1377
Amnion
folyadék (lásd Magzatviz)
zsák, 1138, 1138
Amőbiázis (amőbás fertőzés), 896-897
Amőboma, 896
Amputáció
fantom fájdalom, 289
veleszületett, 1234
Anabolikus szteroidok, 1258-1259, 1258
Anaerob fertőzések. 882-885, 883 (lásd még az egyes fertőzések szerint)
Anafilaktoid reakciók, 829
Anafilaxia, 186, 823, 828-829
ételallergia kapcsán, 827
rovarcsípés okozta-, 1363-1364
terhelés kiváltotta ~, 832
Analgetikumok (lásd Fájdalomcsillapító szerek) Anatómia, 1-7
agy, 278-279, 279, 356
agyalapi mirigy, 696-699, 697
aorta, 137
appendix, 482, 483
artéria karotisz, 351
betegségek és, 6-7
bőr, 950-951, 950
burza, 214
csikló, 1068-1069, 1069
csipőbél, 481
csontok, 214, 216-217
csontváz, 214, 216-217
duodénum, 480-482, 494
éhbél, 481
emésztőrendszer, 480-481, 482-483, 483-484
emlő, 1096
endometrium, 1070
epehólyag, 481, 482, 483, 483, 555, 556, 557, 580
epeutak, 481, 482, 483, 483, 555, 556, 557
epiglottisz, 997, 998
erek, 68
féregnyúlvány, 482, 483
fogak, 462
fül, 995-997, 996
fultőmirigy, 459
garat, 480, 482, 997, 998
gégefedő, 997, 998
Anatómia (folytatás)
gerincvelő, 280, 281, 322, 324, 325 gyomor, 480, 482, 494 hasnyálmirigy, 481,482, 483, 504, 505 here, 1055, 1056
herezacskó, 1055, 1056 hímvessző, 1055-1057, 1056 húgycső, 1056, 1056 húgyhólyag, 586, 588 húgyvezeték, 586, 588 hüvely, 1068-1069, 1069, 1070 ideggyökök, 280
idegrendszer, 278-282, 279-281 perifériás, 282, 330, 331, 334, 335 ileum, 481
immunrendszer, 807
inak, 214 introitusz, 1068 izmok, 214, 216-217 ízületek, 214, 215 jejunum, 481 karfonat, 334, 335 kisajkak, 1068-1069, 1069 klitorisz, 1068-1069, 1069 koleciszta (lásd Epehólyag) kólón, 482, 483-484, 483 láb, 256
látóhártya, recehártya, 1046 légutak, 150-152, 150-152 lép, 785, 785 máj, 481,482, 555-556, 556 mandulák, 997, 998 méh, 1069-1070, 1070 méhkürt, 1070, 1070 méhnyak, 1069, 1070, 1071 méhnyálkahártya, 1070 mellékvese, 712, 713 mirigyek, 693-694, 694, 695 nagyajkak, 1068-1069, 1069 nemzőszervek
férfi, 1055-1057, 1056
női, 1068-1074, 1069-1074
női szeméremtest, 1068-1069, 1069 nyaki verőér, 351 nyálkatömlő, 214 nyálmirigyek, 459 nyelőcső, 480, 482, 487 nyombél, patkóbél, 480-481,494 Oddi-szfinkter, 483 ondóhólyag, 1056, 1056 ondóvezeték, 1056, 1056 orr, 997-998, 997 orrmandula, 997, 998 orrmelléküregek, 997, 998, 1016 özofágusz, 480, 482, 487 pajzsmirigy, 704, 704 petefészek, 1070, 1070 plexus brachiálisz, 334, 335 prosztata, 1056, 7056
Tárgymutató
1409
Anatómia (folytatás)
retina, 1046
sejt, 1, 2-3, 4 száj, 480, 482 szem, 1026-1027, 1026, 1027, 1044, 1044 szervrendszerek, 4-6, 5 szív, 68-69, 69, 70, 1225
ingerületvezető rendszere, 79, 80 terhességben, 1140 szűzhártya, 1069, 1069 temporomandibuláris ízület, 472 térd, 215 torok, 480, 482, 997, 998 tüdő, 150-152, 150-152 vastagbél, 482, 483-484, 483 végbél, 482, 483, 484, 485, 500 vékonybél, 480-481, 482 vese, 586, 588, 589 vezikula szeminálisz, 1056, 1056 vizeletvezető rendszer, 586, 588, 589 vulva, 1068-1069, 1069
Ancylostoma duodenale (bányaféreg, fonalféreg), 902, 903 Andersen-szindróma, 1292
Androgén(ek)
hiánya, gyermekkorban, 1297-1300 túltermelődése, 714
gyermekkorban, 1298 policisztás ovárium szindrómában, 1091-1092 Anémia (vérszegénység) fajtái, 742-751
ájulás ~ban, 108 apiasztikus, 761 autoimmun, 747-748 csecsemőkben, 1210-1211, 1211 csökkent vörösvértest termelés esetén, 743-746, 743, 744 gyógyszer okozta ~, 44
hemoglobin rendellenességekkel kapcsolatos, 749-751 hemolítikus, 743, 746-751, 749 immun-mediált, 747-748 krónikus betegségekben, 746 lépmegnagyobbodás és ~, 747, 786
leukémiában, 766-769 limfómában, 772-775 megaloblasztos, 745-746 mielofibrózisban, 783-784 nagyfokú vérzés kapcsán, 742, 743 okai, 743
paroxizmális (rohamokban jelentkező) éjszakai hemoglo- binuria, 748
rohamokban jelentkező (paroxizmális) éjszakai hemoglo- binuria, 748
sarlósejtes 749-751, 749, 1130, 1162 talasszémiában, 751 terhességben, 1154-1155, 1162 vashiányos ~, 661, 743-744, 744, 1211 vesebetegségben, 597, 604 vészes vérszegénység, 652, 660, 745 vitaminhiányban, 745-746
Anenkefália, 1234
kockázati tényezők, 1132-1133
Anenkefália (folytatás)
szülés előtti diagnosztikája, 1134
Anesztézia (lásd Érzéstelenítés és altatás)
Aneurizma
agyi, agyvérzés – következtében, 355-357
aorta, 71, 137-139, 137
Marfan-szindrómában, 1306-1307
máj artéri a ~, 574
szív, 129
Angi(o)- (lásd Ér-)
Angina, 121-125, 122, 123, 126 (lásd még Mellkas, fájdalom)
Ludwig-szindróma, 457
Angiofibroma, juvenile, az orron, 1313
Angiográfia (arteriográfia), 1377
cerebrális (agy), 287
koronária (szív), 78, 123
pulmonális (tüdő), 161, 167
vizeletelvezető rendszer, 592
Angioma, 990-991
Angioödéma
ajakduzzanat ~ban, 459
csalánkiütéssel, 829-830
öröklött, 830-831
Angioplasztika (lásd Érplasztika)
Angioszarkóma, májban, 579
Angiotenzin, 114, 114, 695
Angiotenzin konvertáló enzim (ACE) gátlók
magas vérnyomásban, 118
szívelégtelenségben, 89-90
Angolkór, 616-617, 656
Angyalpor (fenciklidin), 452
Anhedónia, az élet élvezetére való képtelenség, 436 Ankilózis, 473
Anomia, 361
Anorexia nervoza, 415-416, 648-649, 648
Anozmia, 344
Antacid (savkötő) szerek, 61-62, 62
gyomorégésben, 491-492
időskorban, 64-65
peptikus fekélybetegségben, 498-499
vajúdás és szülés alatt, 1175
Antiaritmiás gyógyszerek, 81
Antibiotikumok, 847-850 (lásd még az egyes antibiotikumoknál és betegségeknél)
bakteriális rezisztencia, 195
betegségmegelőzést célzó használata, 852, 934
HIV-fertőzötteknél, 932
újszülöttek kötőhártya-gyulladásánál, 1216
fogszuvasodás esetén, 464
kiválasztása, 847, 852
kombinált használata, 852
mellékhatásai, 848-850, 852, 1012
okozta felülfertőződés, 933
okozta kolitisz, 533-534
okozta vastagbélgyulladás, 533
peptikus fekélyben, 499
szepszisben, 860
terhességben, 1170
1410
Tárgymutató
Antibiotikumok (folytatás) vérmérgezésben, 860
Antidepresszánsok, 389, 406-407, 407 alvási rendellenességekben, 302 generikus készítmények, 51 gyermekkorban, 1319 időskorban, 40 pánik rohamban, 398
Parkinson-kórban, 317
szorongásban, 397
terhességben, 1170
Antidiuretikus hormon (vazopresszin), 695, 698-699 diabétesz inszipiduszban, 615, 703-704 kóros szintje, 699
nátrium háztartás egyensúlyában, 667-668, 668 vízháztartás egyensúlyában, 665, 666
Antiepileptikumok (epilepszia elleni szerek), 348-350, 349 terhességben, 1169
Antigének, 808, 813, 814 daganat, rákban, 792-793 kapcsolódása antitestekkel (immunkomplexek) allergia esetén, 186 képződés mechanizmusa, 815 vesegyulladásban, 601, 603-604
prosztata specifikus, 793, 794, 795 szövetpárositáshoz, szövetátültetéshez, 833
Antihipertenzív gyógyszerek (lásd Magas vérnyomás gyógyszerei)
Antihisztaminok
~ra adott kóros reakció, 26 allergiában, 824-825, 825, 826, 827 altatókban, 63 időskorban, 40, 64-65 köhögéscsillapítókban, 153 masztocitózisban, 831 mellékhatásai, 825
rovarcsípésben és viszketésben, 1364
vény nélkül kapható ~, 59, 59
Antikoaguláns szerek (lásd Véralvadást gátló szerek)
Antikolinerg szerek, 41, 41 asztmában, 176 időskorban, 41
Parkinson-kórban, 317
Antikonvulzív szerek (lásd Epilepszia elleni szerek)
Antimetabolitok, 802
Antipszichotikumok, 389, 438, 438
generikus készítmények, 51 időskorban, 40
Tourette-szindrómában, 313
Antiszociális személyiség, 427
Antitestek, 808, 811-812, 811 (lásd még Immunglobulinok) alvadási faktor ellenes ~, 759
autoimmun (lásd Autoimmun betegségek) Basedow-kórban, 706-707 daganatellenes ~, 792-793
Goodpasture-szindrómában, 189 hemolítikus anémiában, 747-748
HÍV ellenes ~, 930-931
inzulin ellenes ~, 725
Antitestek (folytatás)
kapcsolódása antigénekkel (immunkomplexek) allergia esetén, 186 képződés mechanizmusa, 815 vesegyulladásban, 601, 603-604
kötőszöveti betegségekben, 226
mitokondriális, 558
plazmasejt betegségekben, 779-781
rák gyógyításában, 793-794
reumatoid artritiszben, 227
Rh, terhességben, 1143, 1155-1156
saját szervezet/szövet ellenes ~ (lásd Autoimmun betegségek)
Sjögren-szindrómában, 234-235
szelektív hiánya, 820
szisztémás lupusz eritematózusban (SLE), 231-232 vérképzőszervi betegségekben, 747-748, 779-781 vesebetegségekben, 601, 603-604
Antitimocita globulin, 762-763 aj-antitripszin hiány, 178, 570
Antrakózis (szénbányászok pneumokoniózisa), 181-182, 182 Antrax (lépfene), 863
Anusz (lásd Végbélnyílás)
Anxietasz (lásd Szorongás)
Anxiolitikumok (lásd Szorongásoldó gyógyszerek) Anyagcsere
a szénhidrát ~ zavarai, 1290-1293, 1292
betegségek, 1290
eredetű lúgosság (metabolikus alkalózis), 677, 678 eredetű savasság (metabolikus acidózis), 676-678, 677 gyógyszer, kábítószer, 30-31,34-35, 37 ionok (lásd az egyes ionoknál)
kalcium, 671-674, 672
koleszterin, 679-684, 680-682
rendellenességek, 664-691
gyermekekben, 1290-1294, 1292
sav-bázis egyensúly, 676-678, 677
zsír, 679-684, 680-682
Anyajegyek, névuszok (bőrfoltok, lencsék), 989-990 angiomatózus (éreredetű), 990-991 Bizmut-szubszalicilát, 499 éreredetű (angiomatózus), 990-991
festékes, melanintartalmú (pigmentózus), 989-990 pigmentózus (festékes, melanintartalmú), 989-990 pitiriázis rozea-ban, 958
Anyarozsmérgezés, 519-520
Anyatej, kóros termelődése (galaktorrea), 702-703
okozta sárgaság, 1212-1213
Aorta, 137
aneurizma, 71, 137-139, 137
disszekció, 71, 139-141, 140
elzáródása, 130-133, 131, 132
Fallot-tetralógiában, 1229, 1229
koarktáció (szűkület), 1228
Marfan-szindrómában, 1306-1307
pulmonális artériával való kapcsolata, 1226, 1227 ruptura (szakadás), 138-139
szakadás (ruptura), 138-139
szűkület (koarktáció), 1228
Tárgymutató
1411
Aorta (folytatás)
transzpozíció, 1228-1229
Aortabillentyű, 69
elégtelenség (inszufficiencia), 96-97
inszufficiencia (elégtelenség), 96-97 mixomatózus elfajulása, 96-97 rendellenességei, 96-98, 121, 1226-1227 sztenózis (szűkület), 97-98, 1226-1227 szűkület (sztenózis), 97-98, 1226-1227
Apgar-féle beosztás, 1191
Aplasztikus anémia, neutropéniában, 761
Apnoe, 154
alvási ~, 160, 304-305
koraszülötteknél, 1205-1206
Apoplexia (lásd Agy, vérzés)
Appendicitisz (lásd Féregnyúlvány-gyulladás)
Appendix vermiformisz (lásd Féregnyúlvány)
Apprehenzió (lásd Szorongás)
Apraxia, 361, 362
Arachnoidea, 356
Áram, elektromos, okozta sérülések, 1338-1340
égési sérülések, 1335-1338
Áramlási sebesség, légzési, 159-160, 160
Áramlási térfogat mérése, légzési, 160
Áramütés okozta sérülések, 1338
Arany tömőanyagok, fogtömés. 464
Arany vegyületek, reumatoid artritisz kezelésére, 229
Aranyér, aranyeres csomó, 500-501
terhességben, 1144
Arbovírus fertőzés, 923-924
Arc (lásd még Fül; Szem; Száj; Orr)
akromegáliában, 701-702
fájdalom
Bell-féle bénulásban, 341-342
rágóízület (temporomandibuláris ízület) kóros működésében, 471. 472
trigeminus neuralgiában (háromosztatú ideg fájdalom), 340-341
holdvilág ~, mellékvese fokozott működésekor, 715 rendellenességei, 1232, 1233, 1308
újszülötteké, 1192
Archenteronok, mérgezőek, 1366
Arcideg
bénulás (Bell-féle bénulás), 341-342, 241
fülbetegségek hatása az ~re, 1011
vizsgálata, 284
Arcizmok
bénulása, Bell-féle bénulásban, 341-342, 341 gyengesége, 309, 333
Parkinson-kórban, 316
Arénavírus fertőzés, 924-926
Argentínai vérzéses láz, 925
Aritmiák, 79-87, 80
elektromos balesetekben, 1338-1340
extraszisztolék (pitvari rendellenes ütések), 82
kálium vérszint zavaraiban, 670-671 kamrafibrilláció (remegés), 85-86
kamrai rendellenes ütések (extraszisztolék), 84-85
kamrai tachikardia, 85
Aritmiák (folytatás)
katéter eltávolításkor, 84
mitrális billentyű prolapszusban, 95
pitvar-kamrai blokk (vezetés-leállás), 86 pitvarfibrilláció (remegés), 82-83 pitvari lebegés, 82-83
pitvari rendellenes ütések (extraszisztolék), 82
pitvari tachikardia, 82
remegés (pitvarfibrilláció), 82-83
sokk terápiája, 81
szinuszcsomó betegségben, 86-87
Wolff-Parkinson-White-szindrómában, 84 Amold-Chiari-szindróma, 1236 Arousal, szexuális izgalom, 421 Árpa (hordeolum), 1036
Artéria
dorsalis pedis (lábháti ütőér), 132
gyulladás (lásd Arteritisz)
karotisz (lásd Karotisz)
mesenteria elzáródás, 130-132, 131
Artériák
aneurizmái, 138
angioplasztikája, 134
biológiája, 68
érplasztikája, 134
görcse, 135-136
gyulladása
óriássejtes (temporális) arteritisz, 238, 240 poliarteritisz nodoza, 238, 239 Takayasu-betegség, 238
temporális (óriássejtes) arteritisz, 238, 240
koszorúerek (lásd Koszorúerek)
meszesedése (lásd Érelmeszesedés) perifériás ~, elzáródása, 130-136, 131, 132
Artériás vérgázelemzés, 160-161
Arteriográfia (lásd Angiográfia)
Arteriolák, 68
Raynaud-betegségben és Raynaud-jelenség kapcsán, 136 Arterioszklerózis (lásd Érelmeszesedés) Arteriovenózus fisztula, 146-147
dialízisben, 598, 600
Arteriovenózus maiformáció
agyban, 355
emésztőrendszerben, 543-544
gerincben
gerincvelő kompresszió, 323
vérömleny, 327
Arteritisz
óriássejtes (temporális), 238, 240
poliarteritisz nodozában, 238, 239
Takayasu ~, 238
temporális (óriássejtes), 238, 240
Artritisz, 218
álköszvényben, 245-246 degeneratív/elfajulásos (oszteoartritisz), 224-225 fertőzéses (szeptikus), 247-248
kevert kötőszöveti betegségekben, 235-236 köszvényben, 244-245
lábujjaké, 259-260
1412
Tárgymutató
Artritisz (folytatás)
Lyme-kórban, 880-881
oszteoartritisz (degeneratív/elfajulásos), 224-225 Pneumococcus okozta, 877
pszoriázisban, 230-231, 957-958
Reiter-szindrómában, 241 -242
reumás lázban, 1303-1304
reumatoid, 227-230, 228, 473 terhességben, 1165
szeptikus (fertőzéses), 247-248 temporo-mandibuláris ízületé, 472-473 tuberkulotikus, gümőkóros, 888 visszatérő polikondritiszben, 237-238
Artrogripózis multiplex kongenita, 1234
Artrózis, 224-225
állkapocsízület -a, 472-473
lábujjak -a, 260
Aspiráció
mekonium- (magzatszurok), 1206-1207 tüdőgyulladás, 200
AST (aszpartát transzamináz), 558, 1376
Ásványok, 653-655 (lásd még az egyes ásványi anyagoknál, pl. Vas, Cink)
nyomelemek, 643-644 szükséglet, 643, 653-655
Aszcitesz, 564
eltávolítása (paracentézis, haspunkció, hascsapolás), 486
Aszeptikus meningitisz, 376, 377
Aszfixiofília, 420
Aszkariázis (orsóférgesség), 901-902
Aszkorbinsav (C-vitamin), 1375
hiány, 652, 660-661
gyermekekben, 1289-1290
többlet, 652, 661
Aszparagináz, 802
Aszpartám, terhességben, 1171
Aszpartát transzamináz (AST), 558, 1376
Aszpergillóma, 935
Aszpergillózis
allergiás bronchopulmonális, 188-189
immunhiányos állapotokban, 935
szinuszok -a, 1017 tüdőgyulladás -bán, 199
Aszpirin, 55-56, 57, 291-292 anginában, 124
Kawaszaki-szindrómában, 1283 mérgezés, 1324-1325
okozta fiilkárosodás, 1012
reumatoid artritiszben, 228-229, 1305
Reye-szindróma és 1280-1281
szívroham esetén, 128, 129 terhességben, 1170
Asztigmia (lásd Szemtengelyferdülés)
Asztma, 173-177, 174, 175, 177
allergiás bronchopulmonális aszpergillózisban, 188-189 bányászok -ja (szénbányászok pneumokoniózisa), 181- 182, 182
fizikai aktivitás által kiváltott, 832
foglalkozási-, 182, 183-184
Asztma (folytatás)
kardiáié, 154 pékek -ja, 828 szívasztma, asztma kardiáié, 154 terhességben, 1165
Asztrocitóma, 379, 380, 381
Átáramlási vizsgálat a tüdőn, 161
Ataxia-teleangiektázia, 318, 821
Ataxia
Friedreich-féle, 318 központi idegrendszeri bénulásban, 1312 Atelektázia, 172
Ateroembóliás vesebetegségek, 610
Aterómák, 119, 119
koszorúerek megbetegedéseiben, 121, 125 okozta vesebetegség, 610-611
Ateroszklerózis (lásd Érelmeszesedés)
Atetózis, 313
Huntington-kórban, 313-314, 314
Áthidalás, sönt vízfejűség kezelésére, 1236
Atípusos névuszok (rendellenes anyajegyek), 989-990
Atípusos tüdőgyulladás, 197
Atkák, 982, 1364
Átlagos korpuszkuláris hemoglobin (MCH), 1375
Átlagos korpuszkuláris hemoglobin koncentráció (MCHC), 1376
Átlagos vörösvértest térfogat (MCV), 736. 1376
Átmeneti elégtelen vérellátással járó roham (TIA), 350-352, 351
Átmeneti hipogammaglobulinémia, csecsemőkorban, 821
Átmeneti iszkémiás roham, 350
Átmeneti légzésmegállás (lásd Apnoe)
Átmeneti sejtes rák, 638
Átmeneti teljes amnézia, 363
Átmeneti vérelégtelenségi roham, TIA, agyi tünetek, 350- 352, 351
Atomerőművek, sugárzás -bői, 1340-1341
Atópiás ekcéma, 961
Atópiás betegségek, 186, 823 dermatitisz (bőrgyulladás), 961-962
Átrium (lásd Pitvar)
Atrófia (sorvadás)
bőr, 951
gerinc eredetű (spinális) izom-, 340
izom, 331-332
Leber-féle örökletes optikus ~, 321-322 peroneusz izom, 339-340
spinális (gerinc eredetű) izom-, 340
Atrófiás gyomorhurut, 494, 496
Atrófiás rinitisz, 1015
Átszámítási táblázatok, súly és mértékegységekre vonatkozók, 1371-1373
Áttét (lásd még Rák) a tüdőbe, 210, 212 agyba, 380, 383 csontba, 224 emlőből, 1106-1107 gerincvelőbe, 383 gyomorból, 550
Tárgymutató
1413
Áttét (folytatás)
karcinoid, 730-731
kimutatása, 795
magas kalciumszint, 673
májba, 579
nyakba, 1023-1024
prosztatából, 1060-1061
tünetmentes időszak -tel, 800
Audiometria, 999, 1377
Auditoros agytörzsi kiváltott válasz, 1000
Aura, migrénes fejfájásban, 297
Aurikula (lásd Fülkagyló)
Auszkultáció (lásd Hallgatódzás)
Autizmus, pszichés fejlődés zavara, fogyatékosság, 1316-1317
Auto-kinetózis, gyógyszerei, 62-63, 63
Autoantitestek (lásd Autoimmun betegségek)
Autóbaleset, gyermeksérülések, 1329-1330
Autograft, bőr, 1337
Autoimmun betegségek, 226 (lásd még az egyes betegségeknél)
allergiás purpura, 754
általános változékony immunhiányban, 820 Eaton-Lambert-szindróma, 334 elsődleges biliáris cirrózis, 569 Goodpasture-szindrómában, 189-190
Graves-kórban, 706-707
Guillain-Barré-szindróma, 338-339
hemolítikus anémia, 747-748
hepatitisz, 573-574 hólyagképződés, 967-969 idegfonat betegségei, 334-335 ismeretlen eredetű lázban, 1280 kötőszöveti betegségekben, 226 lupusz, 231-233
májgyulladás, 573-574
miaszténia grávisz, 333-334 pajzsmirigygyulladás, 709-710 poliglanduláris (több mirigyre kiterjedő) hiány szindrómák, 729
reumatoid artritisz, 227-230
szkleroderma, 233-234
szklerózis multiplex, 318-321, 319, 320
tireoiditisz, 709-710
trombocitopénia, 756
Autoimmun reakciók, 747, 816
Autológ (saját vérrel történő) vérátömlesztés, 740
Autóülések, gépjárművekben, 1330
Azatioprin, Crohn-betegségben, 529
Azbesztózis, 182-183, 182
Azonnali típusú túlérzékenység (lásd Anafilaxia)
Azonos helyen megjelenő gyógyszerkiütés, 965 Azoospermia, 1114
Azotémia, 595-597, 596
AZT (zidovudin), 851, 932, 1277, 1278
Aztreonam, 849
B
B-2-mikroglobulin daganat, 793 B-limfociták
biológiája, 734, 735, 763, 810
hiánya
súlyos többszörös immunhiányos betegségben, 820 Wiskott-Aldrich-szindrómában, 820 X-kromoszómához kötött agammaglobulinémiában, 819-820
leukémiája, 768-769
limfómája, 776
vizsgálata, immunhiányban, 818
B|-vitamin (tiamin) elégtelenség, 363, 651, 657-658 Bj 2-vitamin (kobalamin) elégtelenség, 652, 660, 744 Bj 2-vitamin (kobalamin) hiány, 652, 660 B |2-vitamin-hiányos anémia, 745
B2-vitamin (riboflavin), 652, 658-659
B2-vitamin (riboflavin) elégtelenség, 652, 658-659 B6-vitamin (piridoxin)
elégtelensége, 652, 659
többlete, 652, 660
Bába, szülésznő, 1172
Babeziózis, 901
Babinski tünet (reflex), 285 Bacilus-fertőzések, 861-873
dizentéria (shigellózis), 872-873
Gram-negatív, 863-873, 864, 865, 871
Gram-pozitív, 861-863
shigellózis (dizentéria), 872-873
Bagasszózis, 186
Bakteriális fertőzések, 1259 (lásd még az egyes fertőzéseknél, illetve kórokozóknál)
agyhártyagyulladás, 373-374
anaerob, 882-885
bacilus okozta, 861-873
bőr, 853-856, 976-979
kokkusz okozta, 873-878
meningitisz, 373-374
pneumonia, 194-200 spirocheták okozta, 878-882 tüdőgyulladás, 194-200
Bakteriális túlburjánzási szindróma, 524 Bakteriémia (lásd Baktériumvérűség) Bakteriémia és szeptikus sokk, 859 Baktériumnövedékek szívbelhártya-gyulladásban, 101 Baktériumok
a vérben (lásd Baktériumvérűség)
alakja, formája, 861, 862
antibiotikum rezisztenciája, 195
aspirációja, 200
Gram-negatív, 863
Gram-pozitív, 861
Baktériumvérűség, 859-860
endokarditiszben, 101-104, 102
gonorreában, 942 gyermekekben, 1263
1414
Tárgymutató
Baktériumvérűség (folytatás)
Staphylococcusok okozta, 874 szívbelhártya-gyulladásban, 101-104, 102
Balanitisz xerotika obliteránsz, 1057
Balanopostitisz, 1057
Baleset okozta sérülések, 322
Balesetek (lásd Sérülések)
Ballonkatéterezés
és billentyűplasztika, 96, 98
koszorúerek angioplasztikájában, 78, 125, 126
Bányaféreg, fonalféreg (Ancylostoma duodenale), 902, 903
Bányászok tüdőbetegsége, 180-183, 182
Bárányhimlő, 1267, 1270-1271
immunizáció (védettség) kialakítása, 1200
övsömör, herpesz zoszter ~t követően, 918-919, 918 fülön, 1010, 1011 szaruhártyán, 1041-1042
Barbiturátok
alvászavarokban, 302
függőség -tói, 448-449 időskorban, 41
mellékhatásai, 26
szorongásban, 397
Baritózis, 185
Báriumos röntgenvizsgálatok, 484, 486, 1377
peptikus fekélyben, 498
Barlangos érdaganat, 991
Barlangos test, 1055
Bámulás, bőr, 987, 988
Baromfitenyésztő tüdő, 186
Barotitisz média (aerootitisz), 1005-1006, 1006, 1365
Barr-testek, 7-8
Barrett-szindróma, 491, 492
Barrier típusú fogamzásgátló eszközök, 1122
Bartonella fertőzések
macskakarmolási betegség, 867 volhiniai láz, 894
Bartter-szindróma, 617
Baseball könyök, 270-271, 270, 271
Basedow-kór (Graves-betegség), 706-707 terhességben, 1164-1165 újszülöttekben, 1297
Basedow-kór (toxikus diffúz golyva), 706-707
Bazális ganglionok (idegdúcok), 279 rendellenességei, 313, 315-317, 377
Bazálsejtes rák, 992-993
Bazofil sejtek, 734, 735
Beágyazódás (implantáció), terhességben, 1137-1138, 1137
Bechterew-kór, 243
Becker-féle izomdisztrófia, 308-309
Befelé növekvő szakáll (ál-szőrtüszőgyulladás), 976
Befordult szemhéj, 1037
Beh^et-szindróma, 242-243
Beilleszkedési problémák, pszichés zavarok és ~, 388
Bejei (endémiás szifilisz), 878-879
Bejei (nem szexuálisan terjedő szifilisz), 878-879
Bél, belek (lásd még Emésztőrendszer; Vastagbél; Vékonybél; és egyes szervek)
elzáródás
Bél, belek (folytatás)
elzáródás (folytatás)
haldoklókban, 19 terhességben, 1167
epekövek -ben, 580-581
fertőzés hatása a -re, 842
hangok, 511-512, 546
lágyéksérvben, 1062-1063, 1064
mechanikus elzáródása, 545 vérszegénysége (iszkémia), 130-132, 131 Bél influenza (utazók hasmenése), 518-519 Bél nyirokereinek tágulata, 538
Bélbántalom, glutén (cöliákia, sprue), 536-537, 1208-1209 Bélben oldódó (enterosolvens) gyógyszerek, 30, 55 Bélbetüremkedés (intusszuszcepció), 545-546, 546 Bélcsavarodás, 545-546, 546
Belégzés
élvezeti szerek ~e, 452, 453, 454
inhalálandó gyógyszerek, 29
pára-, köhögésben, 153
por-, foglalkozási tüdőbetegségekben, 180-185, 182
sípoló légzés (stridor) -ben, 153
Belek (lásd Emésztőrendszer; egyes szervek)
Belek mozgászavarai, 521
Bélelzáródás (lásd Ileusz) Bélfertőzés, lázzal
nem-tifoid Salmonella fertőzések, 871-872, 871
Salmonella typhi, 871-872, 871
Bélfodri verőér elzáródása, 130-132, 131
Bélhangok, 546
Bélhűdés, 546
Bélhurut (lásd Enteritisz)
Bélkorgás (borborigmus), 511-512
Bell-féle bénulás, 341-342, 341 Belladonna alkaloidok, időskorban, 40
Bélmétely, 906
Bélmozgások
akaratlan (inkontinencia), 1250-1251, 1250 inkontinencia, 324, 525
gyermekeknél, 1250-1251, 1250
mechanizmusa, 484
rendellenességei, 521-527, 524 (lásd még Székrekedés;
Hasmenés)
diszkézia (fájdalmas székelés), 523
fájdalmas székelés (diszkézia), 523 vastagbél renyheség, 522-523
újszülöttekben, 1193, 1208-1209 Bélrendszeren keresztüli (enterális) táplálás, 647 Bélrendszeri nyirokértágulat (intesztinális limfangiektázia), 538
Belső agykamratágulat (hidrokefalusz), 1235
Belső magzatburok, 1138, 1138
Belső nemi szervek, 1069
Belső szemgyulladás, 1045
Belsőfül betegségek, 996, 1009-1012, 1011 Belső fül gyógyszer okozta károsodásai, 1012 Bence-Jones-fehérjék, 780
Benignus (lásd Jóindulatú)
Benőtt köröm a lábujjon, 260
Tárgymutató
1415
Benőtt szakállszőrök, 976
Benövő szőrszálak, 976
Bénulás (paralízis)
a peroneus ideg – 337
a radiális ideg -a, 337 agydaganatokban, 380 agyi-, 1311-1312 agytörzsi ~, 331-332 általános – (neuroszifilisz), 940 arcideg ~, Bell-fél, 341-342, 341 Bell-féle – (arcideg), 341-342, 341 bezártsági állapot, 372 botulizmusban, 517
elektromos sérülések következtében, 1338-1340 Guillain-Barré-szindrómában, 338-339 gyermekbénulás (polio), 1274-1275
elleni védőoltás, 1200
hangszalag-, 1020-1021, 1020
kullancs csípés következtében, 1364 narkolepsziában, 303-304
nervus medianus – (kéztőcsatoma-szindróma), 336-337 periodikus, 310
pszeudobulbáris ~, 331-332
„szombat esti” ~, 337 szupranukleáris ~, 317-318 ulnáris ideg -,337
veszettség következtében, 920-922
Bénulásos bélelzáródás, 546-547
Bénulásos idegi szifilisz, 940
Benzodiazepinek
alvászavarokban, 302 függőség, 448-449 szorongásban, 396, 397
Benzokain, 60-61, 153
Beöntés
bárium, 486
vastagbél renyheségben, 522-523
Beriberi, 651, 658
Berillózis, 182, 183
Bemard-Soulier-szindróma, 758
Bemstein (savperfüziós) vizsgálat, 485, 491
Besugárzás (lásd Sugárterápia)
Beszéd
agysérülésben, 361-362, 362
autizmusban, 1316-1317 görcsös hangvesztés, 315 hangalkotási zavarban, 318 hangszalag bénulásban, 1020, 1020 hangszalag hiányban, 1022 nyelőcsői ~, 1022
szegényes ~, szkizofréniában, 436
Beszédhang hallásküszöb audiometria, 999
Beszékelés, 1250
Beszűrődéses tüdőbetegségek, 190-194, 191 Béta-adrenerg receptor agonisták, 175-176 Béta-blokkolók, 32
anginában, 124
magas vérnyomásban, 118 pajzsmirigy-túlműködésben, 708
Béta-karotin, 656
Béta-melanocita-serkentő hormon, 698 Béta-talasszémia, 751
Betametazon, 954
Beteg szinuszcsomó szindróma, 86-87
Betegség kiújulása nélküli túlélési idő, rákos megbetegedésekben, 799, 800
Betegség beképzelése, 394-395, 1322
Betegség okozta trombocitopéniák, 756
Bevérzések a bőrön (petechiák), 753-754
Bevillanás a múltból, flashback, 401-402, 452
Bevonószerek, a fog felszínére, 464
Bezártsági („locked-in”) állapot, 372
Bifokális, 1029
Bikarbónát (szódabikarbóna), 62, 498-499
Bikarbónát (vérben), 1375
csökkenése, acidózisban, 677-678
túlsúlya, acidózisban, 678
Bilirubin, 1375
az agyban (magikterusz), 1202, 1212
sárgaságban (lásd Sárgaság)
szint mérése, májbetegségekben, 558
Billentyűk
szív (lásd Szív, billentyü(k))
véna ~, 141, 142, 145
Billentyűplasztika
aortaszűkület esetén, 98
kéthegyű billentyűszükület esetén, 96
Biofeedback (biológiai visszacsatolás), 293, 472
Biológiai visszacsatolás (feedback), 293, 472 Biológiai-egyenérték vizsgálatok, 49
Biopszia, 1377
agy, 381
bőr, 951
csontvelő, 737, 737
emlő, 1101-1102
külső női nemi szervek, 1072
máj, 560
méh, 1072
méhnyak, 1072, 1110
méhnyálkahártya, 1072
mellhártya, 162
nyelőcső, 490
nyirokcsomó, 771-772
tüdő, 163
vékonybél, 535
vese, 593
Biotin, 652
hiány, 660
Biotinhiány, 660
Bipoláris hangulati betegség (mániás-depressziós betegség), 409-410
Birka májmétely, 906
Bisszinózis (gyapot-pneumokoniózis), 182, 184 Bitót foltok, 655
Bituminózis (szénbányászok pneumokoniózisa), 181-182,
182
Bizsergés (paresztézia), 336
mellkas kimeneti szindrómában, 335-336
1416
Tárgymutató
Bizsergés (folytatás)
polineuropátiában, 338
Biztonság
gépjárművekben, gyermekeknek, 1330
gyógyszerek -ossága, 26-27, 43, 53-54
Biztonsági öv, gyermekeknek, 1330
Blasztociszta, 1137-1138, 1137
Blasztomikózis (Gilchrist-betegség), 199, 910 Blasztos krízis, 769
Blefaritisz (szemhéjgyulladás), 1035-1036
Blefarospazmus, 315
Blount-szindróma, 1302
BMI (testtömeg index), 645, 686
Böfögés, 527
Bogarak (lásd Rovar(ok))
Bögöly (szarvaslégy)-láz (tularémia), 865-866, 865 Boka
rándulás, 254-256, 255
törés, 256-257
Bokaficam, 254-256, 255
Bokszolok elbutulása (demenciája), 366-367
Bolhák, okozta murin (egér) tífusz, 893
Bolíviai vérzéses láz, 925
Bolygóideg
ájulásnál, 108-109
ingerlése
pitvari tachikardiában, 82 Wolff-Parkinson-White szindrómában, 84 vizsgálata, 284
Bomlasztó viselkedés, 1321
Boncolás, 21
Bonctan (lásd Anatómia)
Bőnye/fascia gyulladás, 854
Bőr
átültetés, 837, 1337-1338
bamítása, 987, 988
betegségei, 949-994
~nek következményei a szervezetben, 952 -nek látható megnyilvánulásai, 951-952, 951 elleni helyi gyógyszerek, 952-954, 954 felületes, 955-959
vizsgálatai, 951
biológiája, 950-951, 950
biopsziája, 951
cianózis (bőr kékes elszíneződése) Fallot-tetralógiában, 1229 légzési rendellenességekben, 156-157 végtagok-, 136
cukorbetegség hatásai -re, 719, 720
daganatai, 989-994, 993
égések (lásd Égések)
elektromos ellenállása, 1338-1339
ellátó idegek, 325
faggyúmirigyek, betegségeik és ~, 972-974, 973 fekélyei, 951
cukorbetegségben, 719, 720 felfekvések, 969-970, 969 láb-, 134
limfogranuloma venereum, 943
Bőr (folytatás)
fekélyei (folytatás)
mélyvénás trombózis esetén, 143 pangás okozta ~, 963 sánker esetén, 942-943 tularémiában, 865-866, 866 végbélnyílás -,501
vérbajban, 939
felfekvésekben, 969-970, 969
fertőzései, 853-856
bakteriális ~, 853-856, 976-979
gombás ~, 979-982
parazitás ~, 982-983, 983
vírusos ~, 984-985
gyógyszer felszívódás – keresztül, 29 gyógyszerei, 952-954, 954 gyulladása, 964-967, 965
haldokló ~e, 20
hegesedése (CREST szindróma), 234 hideg okozta sérülések, 1345-1347 hólyagok (lásd Hólyagok) láb keringési zavaraiban, 133-134, 134 leprában, 891-892
lupusz eritematózusban, 231
mint a fertőzés gátja, 842
mycosis fungoides, 778
napfény hatása a -re
paraneopláziás szindrómában, 798 pigmentzavarai, 988-989 pszeudoxantoma elasztikumban, 1307 rákja, 992-994, 993
fülben, 1004
hímvesszőn, 1058
napfény és ~, 987
vulva, 1112
rétegei, 950, 950
rugalmas –
Ehlers-Danlos-szindrómában, 1305-1306 kutisz laxa-ban, 1307-1308
sárga szín (sárgaság), 560-561, 571-572 száraz ~, 956
szarkoidózisa, 193
színe
kék (lásd Bőr, cianózis) rendellenességei, 988-989 szívbetegségben, 72
tályogja, 856
terhességben, 1141, 1159-1160 tesztek
allergia kimutatására, 823, 1380
kontakt bőrgyulladás vizsgálatára, 960 tuberkulózis kimutatására, 889 tetoválás, 990 újszülött ~e, 1192 üszkösödés, 854-855
verejtékezés, zavarai, 970-972, 971 viszketése (lásd Viszketés)
Bőr és a bőr alatti szövetek fertőzései, 853
Bőr felületes megbetegedései, 955
Tárgymutató
1417
Bőr festéktartalmának zavarai, 988
Bőr károsodása miatti festékhiány, 989
Borborigmus (bélkorgás), 511-512
Bordaközi izmok, 151-152
Bordetella pertussis fertőzés (szamárköhögés), 1200, 1261- 1263, 1262
Borderline személyiség, 428
Bőrgyógyászati helyi kezelés, 952
Bőrgyulladás (ekcéma), 959-964, 959
ételallergiában, 827
fülön, 1003
sömörszerű ~ (dermatitisz herpetiformis), 968-969 száj körüli, 974
visszértágulatban, 144
Bőrhorzsolás, 951
Bőrkeményedések és tyúkszemek, 956
Bőrkiütés, 965
az újszülött ~e, 1193
eritéma infekciózumban, 1267, 1269-1270 ételallergiában, 827
glukagont termelő daganatban, 510 gyógyszerektől, 964-967, 965 Hartnup-betegségben, 617 izzadságkiütésben, 970, 971 kanyaróban, 1266, 1267
Kawaszaki-szindrómában, 1281-1283, 1282
lichen plánuszban, 958-959
Lyme-betegségben, 880
övsömörös vírusfertőzésekben, 1267, 1270-1271 pitiriázis rozeában, 958
rozeola infantumban, 1267, 1269
rózsahimlőben, 1267, 1268-1269 terhességben, 1159-1160
túlérzékenységi bőrgyulladásban, 961-962 vérbajban, 939
Bőmedvesítő gyógyszerek, 953
Borogatások, 293
Bőrön át folytatott elektromos idegingerlés, 293, 472
Bőrön keresztül végzett epeút-festéses röntgenvizsgálat, 559, 560, 1379
Bőrönd könyök, 270-271, 270, 271
Bőrrákok, 992
Borrelia fertőzések
febrisz rekurrensz (vissztérő láz), 879-880
Lyme-kór, 880-881
visszatérő láz (febrisz rekurrensz), 879-880
Borsóka-betegség (cysticercosis), 378, 905, 907
Börtályog (karbunkulus), 856, 977
Börtön láz (lásd Tífusz)
Bőrüszök (bőrgangréna), 854
Bőrvérzések
allergiás (Henoch-Schönlein purpura), 754 gyógyszerektől, 965
idiopátiás trombocitopéniás, immun trombopéniás purpura, ITP ~, 756
terhességben, 1166
kialakulása, 753-754
trombotikus trombocitopéniás ~, 757
Bőséges verejtékezés, 971, 972
Botulizmus, 334, 516-518, 883, 883
Bowen-kór, 993
Bowman tok, 586, 588, 589
Bozóttífusz, 894
Bradikardia, 86-87
Bradikardia-tachikardia-szindróma, 86-87
Bright betegség (lásd Vesegyulladás)
Broca afázia, 362, 362
Brómhidrózis, 971
Bromokriptin, 317, 702-703
Bronchiektázia (lásd Hörgőtágulat)
Bronchiolusok (kis hörgők), 150, 150, 151, 173, 185 fertőződése, 1274
Bronchitisz (lásd Hörghurut)
Bronchoalveoláris lavage, öblítés, 163
Bronchogén karcinóma (rák), 210
Bronchopulmonális aszpergillózis, 188-189
Bronchopulmonális diszplázia, 1207
Bronchoszkópia, 162-163, 162, 1377
Bronchusok (lásd Hörgők)
Brown-Séquard-szindróma, 386
Brucellózis, 864-865
Bruton-féle (X-kromoszómához kötött) agammaglobu- linémia, 819-820
Bruxizmus (fogcsikorgatás), 471
Bubó, pestisben, 866
Bubópestis, 866-867
Budd-Chiari-szindróma, 575-576
Buerger-kór, 135
Buffalo-púp, 715
Bulimia, késztetés rohamszerű, túlzott táplálkozásra, 416-417
Bulimia nervosa, 416
Bullák (lásd Hólyagok)
Bullózus keratopátia, 1042
Bullózus pemfigoid, 968
Bullózus szaruréteg-bántalom, 1042
BÚN (vér urea nitrogén), 591, 1376
Bűntudat, poszttraumás stressz betegségben, 402
Burjánzó retinabetegség cukorbetegségben, 1048-1049 Burkitt-limfóma, 778
Burza (lásd Tömlők)
Burzitisz, 251
Buspiron, 396, 397
Búvár reflex, 1349-1350
Búvárbalesetek, 1350-1356, 1352, 1355
Búvárkodás
alkalmasság -hoz, 1355
túlnyomás -bán, 1005-1006, 1006 kapcsán szerezhető sérülések, 1350-1356, 1352, 1355
Bűvös gomba, 451 -452
Búza allergia, 827-828
Bűzös izzadás, 971
Bűzös lehelet (halitózis), 458, 513
Bypass műtét
koszorúereken (szív), 125
portális hipertenzióban, 563-564
1418
Tárgymutató
![]()
C… (lásd még K.„)
C-vitamin (aszkorbinsav), 1375 elégtelensége, 652, 660-661, 746
gyermekekben, 1289-1290 többlete, 652, 661
C-vitamin-hiány és -többlet, 661
C-vitamin-hiányos anémia, 746
Cl inhibitor (gátló) hiány, 830-831
Ca-EDTA/edetát kalcium diszodium, 1327
Café au Iáit (tejeskávé-szerű) foltok, 384
Calymmatobacterium granulomatis, 943-944 Campylobacter fertőzések, 514, 868
Cannabis (lásd Marihuána)
Caplan-szindróma, 181
Carpal tűnnél szindróma, 336-337
Cauda equina, 280
Cauda equina szindróma, 243
CD4 limfociták, 927, 1375
Cefalosporinok, 848
Cellulitisz (lásd Laza kötőszöveti gyulladás)
Celsius-Fahrenheit egyenértékek, 1373
Cerebellum (lásd Kisagy)
Cerebrális (lásd Agy)
Cerebrotendinózus xantomatózis, 684
Cerebrovaszkuláris katasztrófa (lásd Agy, vérzés)
Cerebrum, 278-279, 279
Cémagiliszta (strongiloidiázis), 906
Cerumen (fiilzsír), 1002, 1003
Cervix uteri (lásd Méhnyak)
Cestoda (galandféreg) fertőzések, 905, 905, 906, 907-908
Ch… (lásd még K…)
Chalazion (jégárpa), 1036
Chancre, lágyfekély (ulkusz molle)
száj, 457
szifiliszben, 939
Chancroid (lásd Lágyfekély)
Charcot-íziiletek, 248-249, 338
Charcot-Marie-Tooth betegség (peroneális izomsorvadás), 339-340
Chédiak-Higashi-szindróma, 758
Cheyne-Stokes légzés, 154
Chlamydia fertőzések okozta
kötőhártya-gyulladás (konjunktivitisz), 1216 limfogranuloma venereum, 943
méhnyak-gyulladás (cervicitisz), 944-945, 945 papagáj láz, 198
trachoma, 1038-1039 tüdőgyulladás, 197-198
Chol- (lásd Kol-, Epe-)
Chorea (vitustánc), 313
Huntington-féle, 313-314, 314
Sydenham, 313, 1304
Christmas-betegség (hemofília B), 759
Cianózis
Fallot-tetralógiában, 1229
légzési rendellenességekben, 156-157
végtagi, 136
Ciguatera mérgezés, 519-520
Ciklikus neutropénia, 761
Ciklizin, 63
Ciklobenzaprin, idősekben, 41
Ciklofoszfamid, 230
Ciklosporin, 230
Ciklotímiás betegségek, 409-410
Cimetidin, 25
idősekben, 40
peptikus fekélyben, 499
Cink
elégtelenség, 654, 662 többlet, 654, 662
Cipő, sport, 262
Ciproheptadin, idősekben, 40
Cirkumcízió (lásd Körülmetélés)
Cirrózis (májzsugor), 567-569, 568
primer biliáris, 569
Ciszta(ák)
agy, 326
állkapocs, 478
emlő, 1095
faggyús (sebaceus), 974
gerincvelő, 326
keratin tartalmú, 974
petefészek, terhességben, 1166 vese, 618, 618, 619
Cisztadenokarcinóma (tömlős mirigyrák), 509
Cisztás fibrózis, 201-204, 1209
Cisztinuria, 615-616
Cisztitisz (lásd Húgyhólyaggyulladás)
Cisztográfia, 592
Cisztokele (lásd Húgyhólyagsérv)
Cisztoszarkóma fdlodesz, 1108
Cisztoszkópia, húgyhólyagrákban, 638-639
Citokinek, 808, 812, 813
Citomegalovírus fertőzés, 916
HIV-fertőzésben, 930
immunhiányos állapotokban, 936-937 terhességben, 1163
újszülöttekben, 1220
Citotoxikus (sejtekre mérgező hatású) gyógyszerek (lásd Kemoterápia)
Citotoxikus reakciók, 186
CK-MB enzim, 127
Clavus (tyúkszem), 956-957
Clidinium, 40
CLL (krónikus limfoid leukémia), 766, 768-769
Clonorchiasis (hal métely), 906
Clostridium fertőzések, 883-884, 883
antibiotikum okozta vastagbélgyulladás, 533-534 botulizmus, 516-518
ételmérgezés, 518
gangréna, 854-855
Clostridium perfringens okozta ételmérgezés, 518
Cluster típusú fejfájás, 295, 297-298
CML (krónikus mieloid leukémia), 766, 769-770
Coccusok okozta fertőzések, 873-878, 877 (lásd még az egyes fertőzéseket)
Tárgymutató
1419
Coenurosis, 378
Cöliákia (sprue), 536-537, 1208-1209
Combcsont (femur)
Legg-Calvé-Perthes-kórban, 1309-1310
problémák, gyermekekben, 1301-1302, 1302
Combcsont, problémái gyermekkorban, 1301-1302, 1302
Legg-Calvé-Perthes betegségben, 1309-1310 Combfeszítő izom tomáztatása, 269 Combizom, sérülése, 267, 268
Comedo (mitesszer, pattanás), 972-974, 973
Condyloma acuminatum (hegyes függöly), 948
Condyloma latum (széles fuggöly), 939 Conn-szindróma, 716
COPD (krónikus obstruktív tüdőbetegségek), 177-180 Corti-féle szerv (szőrsejtek a fülben), 996-997 Cöruloplazmin, 1375
Corynebacterium fertőzések
diftéria, 1259-1261
eritrazma, 979
Coryza (lásd Nátha, egyszerű meghűlés)
Coup contrecoup sérülések (ütés ellenütés sérülések),
357-358
Coxiella burnetii fertőzések (Q láz), 894
CPR (kardiopulmonális reszuszcitáció) (lásd még Újraélesztés)
áramütés során, 1340
kamraremegésben (ftbrilláció), 86
Crack kokain (cigarettával szívható), 450-451
Creatinin clearance vizsgálat, 591
CREST-szindróma, 234
Creutzfeldt-Jakob betegség, 366, 922
Cri du chat szindróma, 1238
Cricopharingeális izomgyűrű mozgászavara, 488 Crohn-betegség (regionális bélgyulladás), 528-530, 528 Cryptococcus, tüdőgyulladásban, 199
Cryptorchismus (lásd Rejtett heréjűség) Cryptosporidiózis, 514, 930
CT vizsgálat (lásd Számítógépes rétegvizsgálat)
Cukor túlérzékenység, 535
Cukor(k) (lásd még Glukóz)
a vizeletben, 591, 718
alacsony vércukorszintben, 726
anyagcseréje, rendellenességei, 717-726
gyermekekben, 1290-1293, 1292
elégtelen felszívódása, 1209
fogszuvasodás -tói, 463
intolerancia, 535-536
vérszintek (lásd Vércukorszint)
Cukorbetegség, 717-723
acidózis -ben, 154, 677, 718, 723
érelmeszesedés -ben, 120
idült hasnyálmirigy-gyulladásban, 507
inzulin-függő (I. típus), 718
ketoacidózis -ben, 154, 677, 718, 723
kezelése, 720-723, 722, 723
hasnyálmirigy átültetés -ben, 836
szájon át szedhető gyógyszerekkel, 41, 722, 722, 1170 lábápolás -ben, 133-134, 134 nefrózis-szindróma -ben, 606
Cukorbetegség (folytatás)
nem-inzulin-fiiggő (II. típus), 718
neuropátia (idegbántalom) -ben, 338 orrmelléküreg-gyulladás (szinuszitisz) -ben, 1017 retinopátia -ben, 719, 720, 723, 1048-1049
szemészeti problémák (retinopátia) -ben, 719, 720, 723, 1048-1049
szövődményei, 719-720, 719, 723 terhességben, 1142, 1148, 1163-1164
cukorbetegség szűrése ~, 1142
nagy csecsemők -ben, 1203-1204
- típus (inzulin-függő), 718
- típus (nem-inzulin-függő), 718 vakság-ben, 1028, 1028, 1048 vizsgálata, 720
Cukorbetegség által okozott retinakárosodás (diabéteszes retinopátia), 1048
Cukorbetegség ellenes gyógyszerek (lásd Diabétesz ellenes gyógyszerek)
Cukorbetegség elleni szájon át szedhető gyógyszerek, 722, 722
terhességben, 1170
Cukorbetegség okozta vesebetegség, 719, 720 Cukorvizelés, 614-615
Cutan larva migrans, 983
Cutis laxa, 1307
Cystadenocarcinoma, 509 Cysticercosis (borsóka-betegség, sertésgalandféreg), 378,
. 905,907
Cystosarcoma phyllodes, 1108
Cytomegalovirus fertőzés, 936
— Cs
Család
beteg gyermek -ja, 1243-1244
dementálódott (elbutult) beteg -ja, 368 genetikai betegségek előfordulása a -bán, 1129-1130 haldoklók -ja, 21-22
hirtelen csecsemőhalál hatása a ~ra, 1215
mint szerv adó (szervátültetéshez), 832, 836 öngyilkosság hatása a ~ra, 414-415, 1320-1321 rák kockázati tényezői és a ~, 790 szellemi egészség (épelméjűség) és a ~, 388 vajúdás és szülés, 1172
Családterápia, 390
Családtervezés, 1119-1129 (lásd még Fogamzásgátlás és fogamzásgátlók; Orális fogamzásgátlók)
meddővé tétel -ben (sterilizáció), 1126-1128, 1127 művi vetélés -ben (abortusz), 1128-1129
Csalángöb, 829-830, 951
Csalánkiütés, 829-830, 951
gyógyszer okozta, 965
kolinerg, 831 terhességben, 1159-1160
Csamokvíz, 1026, 1049, 1049
Császármetszés, 1148, 1184
Csatornatisztító szerek, okozta mérgezés, 1325-1326
1420
Tárgymutató
Csecsemő leszoktatása a szopásról, 1195
Csecsemő(k)
agyhártyagyulladása, 1218
alacsony testhőmérséklet -ben, 1213 átmeneti szapora légzése, 1205 B típusú májgyulladása, 1219-1220 Basedow-kórja, 1297
bélproblémái, 1208-1209
betegségei, 1243, 1244
bilirubin emelkedett szintje -ben, 1212-1213 botulizmusa, 516-518
bronchopulmonális diszpláziája, 1207 citomegalovírus fertőzése, 1220 cukorbeteg anyák ~i, 1163-1164, 1203-1204 egészséges újszülöttek, 1190-1200 első ellátása, 1190-1192, 1191 első néhány nap, 1192-1193, 1193 mérete, 1192
reflexei, 1193, 1193
vizsgálata, 1190, 1192
első ellátása (születést követően), 1190-1192, 1191 elválasztása (szoptatástól), 1195
emésztési zavarai, 1208-1210
epeút veleszületett elzáródása -ben, 1232
éretlen ~, 1201-1202, 1202 (lásd még Vajúdás és szülés, koraszülés)
fizikai jellemzői, 1202 ideghártya-bántalom (retinopátia) -ben, 1207-1208, 1289
légzésmegállás (apnoe) -ben, 1205-1206 nekrotizáló enterokolitisz (elhalással járó bélgyulladás)-ben, 1209-1210
respiratórikus disztressz szindróma -ben, 1204-1205 etetése, táplálása, 1194-1195, 1208-1209 (lásd még Szoptatás)
-vei kapcsolatos problémák, 1208-1209 fejlődése
értelmi, 1198-1199, 1198
fizikai, 1196-1197, 1197-1198, 1198 magatartás, viselkedés, 1198-1199, 1198 fertőzései, 1216-1223, 1277 (lásd még az egyes fertőzéseket)
fetális alkohol szindrómája, 1214
gonococcus okozta kötőhártya-gyulladása, 1038 görcsrohamai ~, 1215
gyógyszerek hatása a-re, 1171, 1175, 1215 gyógyszert élvező (narkomán) anyák ~i, 1214-1215 halála, 1145, 1148, 1152, 1215, 1243
hányása, 1208
hasmenése, 1208-1209, 1222-1223
helyzete a bölcsőben, 1191, 1215
hemolitikus betegségei, 1151, 1156, 1210-1211, 1211 herpesz szimplex vírus fertőzése, 1163, 1219 hirtelen halála (SIDS), 1215
HIV-fertőzése, 1277 ideghártya-bántalma (retinopátia), 1207-1208 immunizációja (védőoltása), 1199-1200, 1200 izomgyengeség (miaszténia) -ben, 333 kalcium csökkent szintje -ben, 1213-1214
Csecsemő(k) (folytatás)
kisvérköri nyomásemelkedés (pulmonális hipertenzió) -ben, 1206
kokain fogyasztók ~i, 1150-1151, 1214
kólikája, 1210
kötelék, kapcsolat -kel, betegségben, 1243 kötőhártya-gyulladása, 1039, 1216
kromoszóma rendellenességei, 1237-1240, 1239 légmell (pneumotorax) -ben, 1207 légzési problémái, 1179, 1204-1207 légzésmegállása (apnoe), 1205-1206 liszteriózis-ben, 1218
lupusz (bőrfarkas) megjelenése -ben, 1165 magikterusza, 1212
magzatszurok (mekonium)-ben, 202, 1193, 1203, 1206-1207
mérete, 1192, 1202-1204
nátrium emelkedett szintje -ben, 1214
nedves tüdő szindróma, 1205
nekrotizáló enterokolitisz (elhalással járó bélgyulladás) -ben, 1209-1210
növekedési zavara, 1245
pajzsmirigy csökkent működése -ben, 1296 pajzsmirigy fokozott működése -ben, 1297 peptikus fekélye, 1287-1288 policitémia-ben, 1211-1213
reflexei, 1193, 1193
respiratórikus disztressz -ben, 1204-1205
rózsahimlője (rubeola), 1218
sárgasága, 1212-1213, 1212
skorbut-ben, 1289-1290
szeborreás dermatitisze, 962 székrekedése, 1209 szepszis -ben, 1217 szifilisze, 1221-1222 szilárd táplálék -nek, 1195-1197 szülés utáni gondozása, 1177 szülési sérülései, 1204 születése (lásd Vajúdás és szülés) szűrővizsgálatok —korban, 1199 terhességi korhoz képest kis súlyú ~, 1148, 1202-1203 terhességi korhoz képest nagy súlyú ~, 1163, 1203-1204 toxoplazmózisa, 1220-1221
tuberkulózisa, 1222
tüdőgyulladása, 1217-1218
túlérett, túlhordott-, 1152, 1179, 1202, 1203
veleszületett fejlődési rendellenességek (lásd Veleszületett fejlődési rendellenességek)
vércukor (glükóz) emelkedett szintje -ben, 1213 vércukor csökkent szintje -ben, 1213 vérszegénysége, 1210-1211 vérzéses betegségei, 1289
vitaminhiánya, 657, 1289-1290
vizsgálata, 1190, 1192
Csecsemőkori átmeneti hipogammaglobulinémia, 821
Csecsemőkori görcsök, 346
Csecsemőkori gyermekbénulás (poliomielitisz), 1274-1275 immunizációja (védőoltása), 1200
Csecsemőkori skorbut, 1289
Tárgymutató
1421
Csecsemőmirigy, 809, 812
daganatai, miaszténia gráviszban, 333 hiány, DiGeorge anomáliában, 821 -822
Csecsemőmirigy eltávolítása, 708
Csecsemőtápszer, Tejkeverék, cumisüveg tápláláshoz, 1194 Csecsnyúlvány-gyulladás, 1008
Cseppek
fül-, 1003
szem-
glaukómában (zöldhályogban), 1050 használata, 1036
mint műkönny, 1039-1040 újszülötteknek, 1038
Csiga, fülben (kochlea), 996, 996, 1000
Csigák, mérges ~, 1365
Csigolyagyulladás, merevséget okozó, 243
Csigolyák, 280
deformitásai
rizikófaktorai, 1132-1133
születést megelőző diagnózisa, 1134 degenerációja, 325-326 nyitott gerinc ~ban, 1235, 1236 porckorong repedés a – között, 328-330, 329 sérüléseinek szintje, 324, 325 törései, 323, 325
Csigolyamerevség, nyaki, 325-326
Csikló, 1068-1069, 1069
Csípések
mérgező, 1361-1366, 1366
rovar, 828-829
Csípő artériák, 132, 132
Csípő- és combcsont rendellenesség, 1301
Csípő
Legg-Calvé-Perthes kórban, 1309-1310
problémák, gyermekekben, 1301-1302, 1302 törései, 219
veleszületett csípőficam, 1233
vizsgálata, újszülöttekben, 1192
Csípőbél, 481
Csípőbél kacs, 630
Csípőbél-végbél összeszájadzás, 532
Csípőbélgyulladás (lásd lleitisz)
Csípőficam, 1302, 1302
Csíra, kórokozó (lásd Mikroorganizmusok)
Csírasejtes daganatok, 379
Csók-betegség (mononukleózis infekcióza), 919-920
Csökkent agyalapi mirigy működés, 699-701, 700, 1295-1296
Csökkent, alacsony hőmérséklet, 1346 újszülöttekben, 1346
Csökkent bétalipoprotein vérszint, 682-683
Csökkent foszfátszint, 653, 674
Csökkent gammaglubulin vérszint, csecsemőkben, 821
Csökkent kalciumszint, 653, 672-673, 672
magas foszfátszint mellett, 675
újszülöttekben, 1213-1214
Csökkent kálium vérszint, 653, 670
Bartter-szindrómában, 617
periodikus bénulásban, 310
Csökkent lipoprotein vérszint, 682-683
Csökkent magnézium vérszint, 653, 672, 675
Csökkent mellékvese-működés, 712
Csökkent nátriumszint, 653, 668-669, 668
Csökkent nemi vágy rendellenesség, 422
Csökkent oxigénkoncentráció, 1357
Csökkent pajzsmirigymüködés, 706, 708-709 gyermekekben, 1296-1297 terhességben, 1164-1165
Csökkent pigmentáció, 988-989
Csökkent vér széndioxidszint, 108-109
Csökkent vörösvértest képzés, 743
Csokoládé, allergia, 827-828
Csőlátás, 1050
Csomóeltávolítás, emlőrákban, 1102, 1103
Csomók, köszvényben, 244-245
Csomók
bőrcsomók, 951
dermatofibróma, 992
eritéma nodozumban, 967
granuloma annulare-ban, 967
hangszalagon, 1019, 1020
pajzsmirigyben, 707, 710
Csomós áll, aktinomikózisban, 885
Csont(ok)
~ba áttétet adó daganatok, 224 akromegáliában, 701-702 biológiája, 214, 216-217
D-vitamin rezisztens rachitiszben, 616-617
D-vitamin-hiányban, 656
daganatai, 222-224
mielóma multiplexben, 779-781
graftjai, transzplantátumai, 837
gyulladása, oszteomielitisze, 246-247, 874 halló-, 996, 996
oszteogenezis imperfektában, 1234 oszteokondrodiszpláziában, 1308-1309 oszteokondrózisban, 1309 oszteomielitiszben, 246-247, 874
oszteopetrózisban, márványcsont-betegségben, 1309 oszteoporózisban, 218-220, 219, 1078
Paget-kórja, 221-222 paraneopláziás-szindrómák hatása ~ra, 798 rák, 223-224, 673
rendellenességei, 214, 218-224, 246-247
daganatok, 222-224
Gaucher-kórban, 683
gyermekkorban, 1300-1311
sportsérülésekben, 261-272 veseelégtelenségben, 596-597
Schlatter-Osgood-betegségben, 1301-1311 sűrűsége, denzitása, 220
szkoliózisban, 1300-1301
törései (lásd Törések)
tuberkulózisa, 889
veleszületett fejlődési rendellenességei, 1233-1234. 1233
Csont- és izomrendszer, 214, 216-217 (lásd még csont, ízület, izom sportsérülései)
rendellenességei (betegségei), 214, 218
1422
T árgymutató
Csont- és izomrendszer (folytatás) rendellenességei (betegségei) (folytatás) gyermekekben, 1300-1311, 1301, 1302, 1310
Csontheg (kallusz), 956-957
Csontnyúlványok a sarkon, 257
Csontok daganatai, 222
Csontok és ízületek fertőzései, 246
Csontritkulás (oszteoporózis), 218 Csontszarkóma, 223
Csonttörési vagy Dandy-láz (Dengue láz), 924 Csontvelő
aspirációja, 1377
átültetés, transzplantáció, 836-837 kemoterápiát követően, 805 leukémiában, 767
mielóma multiplexben, 779-781 non-Hodgkin limfómában, 777-778 biopsziája, 737, 737 fibrózisa, 783-784, 783 immun szerepe, 809 mieloproliferatív betegségei, 782-785, 783 nyerése, kemoterápiát megelőzően, 805 rák (lásd Leukémia) sugársérülése, 1342 vizsgálata, 737-738, 737, 762 vörösvértest képződés a -ben, 734, 735, 736 Csontvelőgyulladás, 246-247, 874 Csoportos viselkedési zavar, gyermekekben, 1321 Csoportterápia, 390
alkoholistáknak (Névtelen Alkoholisták), 445 személyiségi zavarokban, 429
Csörgőkígyó marás, 1361-1362 Csúcsáramlásmérő, 160, 174-175 Csuklás, 312
Csukló
erősítő gyakorlatok, 271
kéztőcsatoma szindróma, 336-337
Csuszamlásos rekeszsérv, 492-493, 493
——_ D
D és C (dilatáció/tágítás és curettage/kaparás), 1073, 1074, 1378 (lásd még Kürettázs)
D és E (dilatáció/tágítás és evakuáció/kiürítés), művi vetélésben, 1128
D-vitamin rezisztens angolkór, 616-617
D-vitamin-hiány és -többlet, 656
D-vitamin-rezisztens angolkór, 616
D-vitamin
csontsűrűségben, 218
elégtelensége, 651, 656, 672
többlete, 651, 656
D2-vitamin (ergokalciferol), 656
D3-vitamin (kolekalciferol), 656
d4T (stavudin), 851, 932, 1277
Daganatantigének, 792
Daganatok (lásd még Rák)
agy ~, 379-383, 379, 381, 382
Daganatok (folytatás)
agy (folytatás)
fejfájás ~ban, 294, 295
agyalapi mirigy ~, 381, 701 akromegáliában, 701-702
Cushing-szindrómában ~, 714-715 fejfájás -ben, 702-703
többszörös endokrin daganatokban, 727-728, 727 ajak ~, 477
állkapocs ~, 478
bőr ~, 989-994, 993
csecsemőmirigy ~, 333
csont ~, 222-224
csontvelő ~, mielóma multiplexben, 779-781 emésztőrendszeri ~, 549-554, 551, 554
karcinoid ~, 730-731
epeúti ~, 584
Ewing ~, 223
fül ~, 1004
gége ~, 1022, 1313
gének, 11-12
gerincvelő ~, 323, 325, 383-384
gyermekkorban, 1283-1285
gyomor ~, 549-551, 551
hallóideg ~, 1012
hangszalag ~, 1022 hasnyálmirigy ~, 508-510
többszörös endokrin daganatokban, 727
here ~, 1062
hímvessző -, 1058
hólyag ~, 638-639
húgycső ~, 639
húgyvezeték ~, 638
idegrendszer-, 378-386, 379, 381, 382 gyermekekben, 1284
többszörös endokrin daganatokban, 727, 728
íny ~, 477
karcinoid ~, 730-731
kötőhártya -, 1040
máj ~, 577-579
mandula ~, 1021-1022
markerek, jelzők, 792-793
mellékpajzsmirigy ~, 727-728, 727
mellékvese, 714-716
feokromocitóma, 716-717
többszörös endokrin daganatokban, 727, 728 mellhártya ~, 208 mint antigének, 792-793
nyálmirigy -, 477
nyelőcső ~, 549
nyelv ~, 476
orr-, 1313
orrgarat-, 1021
őssejt ~, 379
pajzsmirigy ~, 710-711
többszörös endokrin daganatokban, 727-728, 727 száj ~, 476-478 szájpad ~, 458, 477 szem ~, 1045
Tárgymutató
1423
Daganatok (folytatás)
szemhéj 1037
szív ~, 99-101, 100
többszörös endokrin daganatokban
tobozmirigy 379, 381
tüdő 210-212 (lásd még Tüdő, rákos megbetegedése) vastagbél ~, 551, 552-554, 554 végbél ~, 551, 552-554, 554 vékonybél ~, 551, 551
vese ~, 637-638 vizeletelvezető rendszer ~, 637-639
Wilms 1283-1284
Daganatokkal összefüggő tünetcsoport, 210-211, 384-385, 797, 798
Daganatos betegségek előfordulási gyakorisága, 791
Dajkaterhesség, 1118-1119
Dakriocisztitisz (lásd Könnytömlő-gyulladás)
Dakriosztenózis (lásd Könnycsatoma-szűkület)
Danazoi, 1094, 1094
Dandy-szindróma, 1012
Dapson, 969
Darabos-szilánkos törések, 252
Darázscsípés, 1363-1364
ddC (zalcitabin), 851, 932, 1277
ddl (didanozin), 850, 932, 1277
Decubitus (felfekvés), 969-970, 969
Defekáció (Székelés) (lásd Bélmozgások)
Defibrilláció, 81, 83
Deformitások (lásd Szülési sérülések)
Degeneratív artritisz (oszteoartritisz, artrózis), 224-225 temporomandibuláris (rágó) ízületben, 472-473
Dehidráció (lásd Kiszáradás, vízveszteség) Déjerine-Sottas-betegség, 339-340 Dekompressziós betegség, 1353-1356
Dekortikáció (kéregtelenités, illetve kéregműködés megszűnése), 208
Delaviridin, 932
Deléciós-szindrómák, 1238-1239
Delírium (önkívületi állapot), 364-365
és demencia elkülönítése, 364, 366
és pszichózis összehasonlítása, 365 haldoklókban, 20
mániában, 408
okai, 364, 364
Delírium és a demencia, 364
Delírium tremens (DTs), 444
Demencia, 365-369, 366, 368
Alzheimer-féle, 366-369
bokszolok -ja, 366-367 Creutzfeldt-Jakob-betegségben, 922 és delírium elkülönítése, 364, 366
HTV-fertözésben, 930
multi-infarkt ~, 366-369
okai, 14-15
Demielinizáció (elvelötlenedés), 318-322, 319-321, 330
Dendrit (lásd Idegsejtnyúlvány)
Dengue láz (csonttörési vagy Dandy-láz), 924
Dent(o)- (lásd Fog-)
Dentál higiéné (lásd Szájhigiénia)
Dependens (függő) személyiség, 428
Deperszonalizációs betegség, 434-435
Depresszánsok
és a gyógyszerfuggöség, 441
idősekben, 41
nyugtalanságban, 397
Depresszió (levert lelkiállapot), 402-407, 404, 407
és testi betegségek elkülönítése, 391 gyermekekben, 1318-1319, 1318 gyógyszerei (lásd Antidepresszánsok) haldoklókban, 20
lappangó, rejtett, 391 mániás-depressziós betegségben, 409-410 öngyilkos magatartás -bán, 412 szülés utáni, 1185
Depresszió az élethelyzet miatt, 403
Depresszió és mánia, 402
Dermatitisz (lásd Bőrgyulladás)
Dermatitisz herpetiformisz, 968
Dermatofibróma, 992
Dermatofiton okozta kiütés, 979
Dermatofitózis (gombás bőrfertőzés), 979-982 Dermatomák, 325
Dermatomiozitisz, 236-237, 385
Dermisz (lásd Irha)
Desquamativ gingivitisz (hámlásos fogínygyulladás), 467, 468
Desquamativ intersticiális pneumonia, 190
Deszenzibilizáció (immunterápia), 824
méhcsípés allergiában, 1364
Dexametason szuppressziós teszt, 714, 715
Dexklorfeniramin, 40
Dextrán, 167
Dextrometorfán, 60, 60, 153
Dezintegrációs (leépüléses) betegség, gyermekkorban, 1317
Dezodorok (szagtalanító szer), nagyfokú izzadásban, 971- 972
Dezodorok belégzése, inhalációja, 452, 453, 454 Dezorganizált (széteső) szkizofrénia, 437 Dezoxiribonukleinsav (DNS), 7, 8, 12
a rák kifejlődésében, 789-790
Diabétesz ellenes gyógyszerek
generikus készítmények, 51 időskorban, 41
inzulin, 721-722
szájon át szedhető vércukorszint csökkentők, 722, 722 terhességben, 1170
Diabétesz inszipidusz, 703-704
emelkedett nátriumszint ~ban, 669
és diabétesz mellitusz elkülönítése, 717 nefrogén (vese eredetű), 615
Diabétesz mellitusz (lásd Cukorbetegség)
Diafragma (lásd Rekeszizom)
Diagnosztikai vizsgálóeljárások, 1374, 1377-1380 Diagnosztikus eljárások, 590
Dialízis, 597-601
arteriovenózus fisztula -hez, 146 hemodialízis, 597-599, 599, 600 peritoneális (hasűri) ~, 597-599, 600, 601
1424
Tárgymutató
Dialízis (folytatás) peritoneális (hasűri) (folytatás)
hashártyagyulladás -ben, 548
Diaré (lásd Hasmenés)
Diasztolé, 68
Diazepam, 25, 397
idősekben, 41
DIC (disszeminált intravaszkuláris koagulopátia, kiterjedt
éren belüli alvadás, vérzésekkel), 760, 760
Diciklomin, 40
Didanozin (ddl), 850, 932, 1277 Diéta (lásd még Etel(ek); Táplálás)
akne és a ~, 972
cöliákiában (sprue), 536-537
Crohn-betegségben, 529 cukorbetegségben, 720-721 dialízisben, 597-598 divat (hóbort), 646-647 eliminációs ~, ételallergiában, 828 étkezési piramis -hoz, 643, 644 fenilketonuriában, 1294 fogszuvasodás megelőzése és a ~, 463 gáztermelő, 527 gyomor-bél gyulladásban, 515 irritábilis bél szindrómában, 526 kifekélyesedő vastagbélgyulladásban (kolitisz ulceróza), 532
nefrózis-szindrómában, 607
rák kockázati tényezői és a ~, 550, 553, 791 rosttartalmú – (lásd Rost, étkezési) súlycsökkenés, 686-687 terhességben, 1143-1144 vasforrás a -bán, 743 veseelégtelenségben, 596 vesekő kialakulásának megelőzésére, 628-629
Diétát segítő gyógyszerkészítmények, 60-61, 61 Dietilstilbösztrol, 1112, 1169
Difenhidramin
alvászavarban, 63, 302
idősekben, 40, 41
mozgási betegségben (kinetózisban), 62, 63 Differenciált fehérvérsejt számlálás, 736 Diffúziós kapacitás, tüdő, 160
Diftéria, 1259-1261
immunizációja (védőoltása), 1200, 1200 DiGeorge-szindróma, 821-822 Digitálisz és digoxin, 24, 32, 89 Digitus (lásd Ujjak; Lábujjak)
Dilatáció/tágítás és curettage/kaparás (D és C), 1073, 1074, 1378 (lásd még Kürettázs)
Dilatáció/tágítás és evakuáció/kiürítés (D és E), 1128 Dilatatív kongesztív kardiomiopátia, 90-91 Dimenhidrinát
alvászavarokban, 302
kinetikus/mozgási betegségekben, 63
Dimerkaprol, 1327 2,5-Dimethoxy-4-metilamfetamin, 451 -452
Dinamikus pszichoterápia, 390
Dinoflagelláták, halmérgezés – miatt, 519-520
Dió, allergia a ~ra, 827-828
Diphyllobothriasis (széles galandféreg), 907-908 Dipiridamol, 40, 74
Diplopia (kettős látás), 1314
Disszekció (szétválás), aortáé, 71, 139-141, 140
Disszeminált intravaszkuláris koaguláció (DIC) (konzump- ciós koagulopátia), 760, 760
Disszociativ amnézia, 430
Disszociatív kóros kóborlás, 431
Disszociativ önazonosság-zavar, 432
Disszociatív rendellenességek, 430
Diszfágia (nyelési zavar), 487-488
Diszfágia lusoria, 488
Diszfázia (szavak kiejtésének zavara), 362
Diszfónia (hangképzés zavara), 315
Diszfunkcionális méhvérzés, 1090
Diszgráfia (írászavar), 362
Diszhidrózis (hólyagcsás bőrkiütés), 960-961
Diszkézia (fájdalmas székelés), 523
Diszkóid lupusz eritematózus, 231
Diszlexia (olvasási zavar), 361, 1253-1254, 1253
Disznóhús szalagféreg, 905, 907
Disznóhús, trichinózis -tói, 902-904
Diszozmia (szaglási zavar), 344
Diszpareunia (fájdalmas közösülés), 424-425
Diszpepszia (emésztési zavar), 511-512, 511
gyógyszerei, 61-62, 62
Diszpnoé (nehéz légzés) (lásd Légzés, nehezítettsége) Díszszemle ájulás, 109
Disztimiás depresszió (kóros lehangoltság és depresszió), 405
Disztónia (izomtónus rendellenessége), 314-315, 315 Disztrofin hiány és defektus, 308-309
Diszulfiram, 445
Diuretikumok (lásd Vizelethajtó szerek) Divalproex, 410
Divertikulitisz (divertikulum gyulladás), 539-541, 539,
540
Divertikulózis, 538-539
epehólyag, 581
Divertikulum (lásd még Divertikulum gyulladás;
Divertikulózis)
definíciója, 538
húgyhólyag, 1237
Meckel ~, 1288
nyelőcső ~, 492
Divertikulum gyulladás (divertikulitisz), 539-541, 539, 540 Dizartria (szótagolási/artikulációs zavar), 318, 361-362 Dizentéria, vérhas (lásd még Hasmenés)
amőbás, 896-897
bacilláris (shigellózis), 872-873
Dizgeuzia (ízérzési rendellenesség), 344
Dizmenorrea (menstruáció zavara), 1086-1087
Dizmetria (távolságbecslési zavar), 318
DNS (dezoxiribonukleinsav), 7, 8, 12
rák kifejlődésében, 789-790
Dobhártya, 996, 996
fertőzései, 1006, 1008-1009
perforációja (átfúródása), 1004-1005
Tárgymutató
1425
Dobhártya (folytatás)
kilyukadása, kilyukasztása, 1004-1005 idült középfülgyulladás során, 1008-1009 Dobhártya gyulladás, 1006
Dobverőujj, 157, 157
Dohány
rágása, szájrák, 476
Dohányzás
azbesztózis és 182-183
crack, kokain szívása, 450-451
dohányos folt, 476
dohányosok szájpadlása, 458
és Buerger-kór, 135
és érelmeszesedés, 120
és koszorúér-betegség, 128
és krónikus elzáródásos tüdőbetegség, 178, 179
és szájrák, 476
és terhesség, 1149-1150, 1171
fenciklidin szívása, 452
gyógyszerlebomlás ~ mellett, 37
hatásai a magzatra, 1149-1150
magas vérnyomás és ~, 117
marihuána szívása, 449, 1150, 1171 szívelégtelenség és ~, 89
tüdőrák és ~, 209
DÓM (2,5-dimetoxi-4-metilamfetamin), 451-452
Domináns (meghatározó) gének, 9-10, 9
Dongaláb, 1233, 1234
Dopamin hiány
choreában, 313
Parkinson-kórban, 315-317, 317
Doppler vizsgálat
artéria karotisz – vizsgálata, 287
perifériás artériák elzáródásos megbetegedéseiben, 133
szívbetegségekben, 76
Douglas-űr punkció, 1073
Down-szindróma, 1237-1238
az anya kora és a ~, 1132
születés előtti diagnózisa, 1131
Doxepin, 40
Doxilamin, 63
Drenálás, drenázs (váladék kivezetése)
mellűri folyadéké, 206-207
tályogé, 856, 857
testhelyzeti (poszturális) ~, 158-159
Dronabinol, 449
DSM (Elmegyógyászati Betegségek Diagnosztikai és Statisztikai Kézikönyve), 388
Duchenne- és Becker-típusú izomdisztrófia, 308-309
Dugóhúzó nyelőcső, 489
Dühroham, 1247
Duktális (kivezetőcsatoma) rák, emlőben, 1097, 1104
Duktusz arteriózusz (Botalli), perzisztens (nyitva maradt duktusz arteriózusz), 1170, 1206, 1226, 1227
Duktusz cisztikusz, 483, 556
Duktusz hepatikus (májvezeték), 483, 556
Duktusz nazolakrimális elzáródása, 1034
Dülmirigy (prosztata), 1056, 1056
Duodenum {lásd Nyombél, patkóbél)
Dura mater (kemény agyburok), 356
Duzzadás (ödéma), vizenyö
a belek nyirokértágulata esetén, 538
a nyirokrendszer elzáródásakor, 147-148
a szaruhártya -a, 1042
agyi-
hegyi betegség esetén, 1348-1349
sérülést követő, 357-358 szédülést követően, 353 akut nefritiszben, 603 az ajak -a, 459 az alsó végtag -a, mély vénás trombózis esetén, 142-143 az íny ~, 467-468 fogorvosi kezelés után, 475 Hodgkin-kórban, 772
kígyómarást követő 1361-1362 látóidegfő – (papillaödéma), 1051-1052
Na+ többlet esetén, 667 nefrózis-szindrómában, 605 non-Hodgkin-limfómában, 775 nyálmirigyek -a, 459 pangásos bőrgyulladásban, 963 sportsérülésekben, kezelésük, 262-263 szemhéj ~, 1035 szemüreg szöveteinek ~a, 1034 szívelégtelenség esetén, 88 terhesség alatt, 1144, 1158-1159 tüdő – {lásd Tüdővizenyő)
E, É
E-vitamin (alfa-tokoferol) elégtelensége, 651, 656-657 gyermekekben, 651, 656-657 többlete, 651, 657
E-vitamin-hiány, 1289
Eaton-Lambert-szindróma, 211, 334, 385
Ebola vírus, 925
Echinococcosis {Echinococcus fertőzés), 378, 906 Echinococcus-tömlő (echinococcosis), 906 Echoenkefalográfia (agyi ultrahang), 286 Echokardiográfia (szívultrahang vizsgálat), 1378 Echolalia, 313
Ecstasy (amfetamin), 449-450
Ecthyma gangrenosum (pseudomonas fertőzés), 867-868 Édes íz érzékelése, 343, 344
Edward-szindróma (18-as triszómia), 1239
EEG (elektroenkefalográfia), 287, 1378 epilepsziában, 347-348, 348 ultrahanggal, 286
Égések, 1335-1338
esetén használatos kötések, 1336-1337 nap okozta, 985-987, 986 száj és nyelőcső, 1325-1326
szem, 1032
Egész éven át tartó (perenniális) rinitisz, 826
Egészséges újszülöttek és csecsemők, 1190
1426
Tárgymutató
Egyéb elsődleges (primer) daganatok, 100
Egyéb elsődleges májrákok, 578
Egyéb szájüregi sebek, fekélyek és kinövések, 457
Egyensúly, szédülésben, 298-300, 299
Egyensúly
félkörös ívjáratok és ~, 996, 997
vizsgálata, 299
zavarok, 1009-1010
vertigo, 298-300, 299
Egyetlen foton kibocsátásos számítógépes tomográfia, SPECT, 287
Egyiptomi szemgyulladás (trachoma), 1038-1039
Egyszerű részleges görcsök, 347
Egyszerű törések, 252
Együttélési kapcsolat, 841
Együttműködés (betegé) gyógyszeres kezelés során, 46-47,
47, 48
Éhbél, 481
Éhezés, 648-649, 648
Éhínség, 648-649, 648
Ehlers-Danlos-szindróma, 1305-1306
Ehrlichiosis, 894
Éhség (lásd Étvágy)
Ejakuláció (lásd Magömlés)
Éjszakai ágybavizelés, 1249
Éjszakai felriadás, 305, 1248
Éjszakai hemoglobin vizelés, 748
Éjszakai vizelés, 587
Éjszakai-evők szindrómája, 685
Ekcéma (dermatitisz), 959-964, 959
étel allergiában, 827
fül-, 1003
herpetikum, 917 visszértágulatban, 144
EKG (lásd Elektrokardiográfia)
Eklampszia (rángógörcs eszméletvesztéssel), 1158-1159
Ektópiás kortikotropin szindróma, 714
Ektropium (kifordult szemhéj), 1037 „Elárasztás”/„szembesítés” (viselkedésterápia egy formája)
agorafóbia kezelésében, 399
fóbiák (-iszony) kezelésében, 400 kényszemeurózisokban, 401 pánik betegségben, 399
Elefantiázis, 148
Elégtelen antidiuretikus hormon működés szindróma,
SIADH, 668, 668
Elégtelenség, szívbillentyűké (inszufficiencia)
aorta, 96-97
mitrális (kéthegyű) billentyű, 93, 94, 95 trikuszpidális (háromhegyű) billentyű, 98
Elektroenkefalográfia (EEG), 287, 1378 epilepsziában, 347-348, 348 ultrahanggal, 286
Elektrofiziológiás vizsgálatok, 75, 1378
Elektroforézis
DNS elemzésben, 12
makroglobulinémiában, 781
sarlósejtes vérszegénység kimutatásában, 750
Elektrokardiográfia (EKG-vizsgálat), 73, 74, 1378
Elektrokardiográfia (EKG-vizsgálat) (folytatás)
szívrohamban, 127
tartós ambuláns, 75, 123
Elektrokochleográfia, 1000
Elektrokonverzió (lásd Kardioverzió)
Elektrokonvulziós terápia (elektrosokk-kezelés), 389, 407 Elektrolarinx (gégemikrofon), 1022
Elektrolitok, 667, 667 (lásd még az egyes anyagokat) mérése, 737
normál értékei, 1375
vesztése, dehidráció során (kiszáradáskor), 665 Eiektromiográfia, 287-288, 472, 1378 Elektromos sérülések, 1338-1340
égési sérülések, 1335-1338
Elektromos sokk, kardioverzió céljából, 81
Elektronikus magzati szívműködés megfigyelés, 1174, 1175 Elektrosokk-kezelés, 389-407
Élénkítők, 406-407, 407
Élesztőgomba fertőzés (lásd Kandidiázis)
Élettartam, 12
Elfolyás, magzatvíz (terhességben), 1172, 1174, 1178 Elhalás
kérgi, 611
zsír, 1193
Elhalással járó fekélyes ínygyulladás, 468-469
Elhízás, 685-687
a cukorbetegség -bán, 720
csecsemők-a, 1208
érelmeszesedés ~ban, 120
magas vérnyomás -bán, 117
mellrák rizikója és az ~, 1098
rohamszerű étkezés az -bán, 417
serdülőkorban, 687
szívelégtelenség -bán, 89
Elhúzódó szülés, 1179
Eliminációs (elvonásos) diéta, 828
ELISA vizsgálat HIV-fertőzésben, 930-931
Elkülönülés, deperszonalizációs betegségben, 434-435 Ellenállás
baktériumok -a, antibiotikumok ellen, 195
betegségekkel szemben (lásd Immunrendszer, Védőoltás) elektromos ~, 1338-1339
gyógyszerekkel szemben, 33
Ellenkező dac rendellenesség, 1321
Ellenméreg, savó, kígyóharapásban, 1362
Ellenszerek, ellenanyagok
kígyóméreg ellen, 1362
mérgezésben, 1360
Ellentétes nemű öltözködés (transzvesztitizmus), 419 Elliptocitózis, 749, 749
Elmaradottság, szellemi, 1240-1243, 1241
Down-kórban, 1237-1238
Elme-test összjáték pszichoszomatikus betegségekben, 390-391
Elmeállapot felmérése, 282, 283 Elmebaj (lásd Pszichés zavarok) Elmebetegség és társadalom, 388
Elmebetegségek kezelése, 389
Elmebetegségek osztályozása és kórisméje, 388
Tárgymutató
1427
Elmeegészségügyről általában, 388
Elmegyógyászati Betegségek Diagnosztikai és Statisztikai
Kézikönyve (DSM), 388
Elméletek az öregedésről, 12
Elmerülés, fuldokláskor, 1349-1350
Elnyújtott hatású gyógyszerkészítmények, 30
Élő végrendelet, 17
Előesés
a köldökzsinór ~e, 1182
a szív kétosztatú (mitrális) billentyűjének ~se, 71, 95, 1161
végbél ~, 503
Elölfekvő lepény (placenta praevia), 1157
Elölfekvő méhlepény, 1157-1158, 1157
Előrehaladás a rákfejlődésben, 789
Előtej (kolosztrum), 1194
Elpirulás, elvörösödés
karcinoid-szindrómában, 730-731
változó korban (menopauzában), 1078-1079
Elsődleges epeút hegesedés, 569
Elsődleges rosszindulatú csontdaganatok, 223
Elszarusodó laphámrák (spinalioma), 993
Elszarusodó réteg, 955
Elszigetelődés
pszichés (lásd Depresszió)
szociális, személyiségzavarokban, 426-428
Elszíneződés, körömé, 260
Eltűnt here szindróma, 1299
Elutasítás
félelem az -tói, konfliktuskerülő személyben, 428 Elválasztás okozta szorongás gyermekekben, 1246, 1321 Elvelőtlenedés (demielinizáció), 318-322, 319-321, 330 Elvonás
alkohol ~, 444
altatóktól, 448
amfetaminok -a, 450
görcsök -tói, 345
gyógyszerek ~, 440
megszakított közösülés magömlés előtt, 1124 narkotikumoktól, 446-447
Elvonásos (eliminációs) diéta, 828
Elzáródás egyéb okai, 488
Elzáródásos alvási légzéskimaradás, 304-305
Elzáródásos nehéz légzés, 154
Elzáródásos verőérbetegség
koszorúér (lásd Koszorúerek, betegségei)
perifériás, 130-136, 131, 132
Embólia
agy-, 352-353
aorta elzáródásban, 130-133, 131
lég-, búvárkodás közben, 1353
magzatvíz-, 1182
mély vénákból, 141-142
okozta szívinfarktus, 127 szivbelhártya-gyulladásban, 103 szívüregi mixómából (kocsonyás daganat), 100 tüdő-, 142, 165-168, 166 (lásd még Tüdőembólia) vese-, 608-610, 610-611
zsír-, okozta gutaütés/sztrók, 352
Embolizáció, vérköpés okaként, 156
Embrió(k)
átültetése, mesterséges megtermékenyítés különböző módozataiban, 1118-1119
érzékenysége fejlődési rendellenesség irányában, 1167 fejlődése, 1070, 1138-1139, 1138
Emelkedett húgysavszint, 244-245
Emelkedett kalciumszint, 653, 673-674, 799
Emelkedett kilomikronszint, 681
Emelkedett lipoproteinszintek, 681-682 Emelkedett magnéziumszint, 653, 675-676 Emelkedett makroglobulin vérszint, 781 Emelkedett nátriumszint, 653, 669-670, 669 újszülöttekben, 1214
Emelkedett testhőmérséklet, 36
Emelkedett vér zsírszint, 679-682, 682
okai, 680
Emelkedett vérfoszfátszint, 653, 674-675
Émelygés (lásd Hányinger és hányás) Emésztés, 480-481
Emésztési zavar, 511-513 (lásd még Gyomorégés; Hányinger és hányás)
gyógyszerei, 61-62, 62
okai, 511
Emésztőrendszer
—i vérzés (lásd Vérzés, emésztőrendszeri) betegségei, 479-554 (lásd még az egyes részek betegségeit, pl. Nyelőcső; Gyomor) csecsemőkben, 1208-1210 gyermekekben, 1285-1288, 1286 haldoklókban, 19-20 porfiriában, 689 sürgősségi állapotok, 541-548, 542, 544, 546 vizsgálata, 484-487
biológiája, 2, 480-481,482-483, 483-484 terhességben, 1141
Campylobacter okozta fertőzése, 868 daganatai, 549-554, 551, 554 karcinoid, 730-731
divertikulum az -ben (lásd Divertikulum) égési sérülése, fölmaródása, 1335-1338 emésztési zavar (lásd Emésztési zavar) felszívódási zavar az -ben, 534-538, 535 fertőzései (lásd Gyomor-bélgyulladás) gyógyszer felszívódás az —ben, 28 gyógyszerek hatásai az -re, 42 gyulladásos megbetegedései, 527-532, 528, 530 nemi betegségei (STD), 948 rákos megbetegedése, 549-554, 551, 554 karcinoid, 730-731 stádiumbeosztása, 796
szűrése, 795 vérzés —ben, 542 sugárzás hatása a -re, 1342, 1343 veleszületett rendellenességei, 1229-1232, 1230 vizsgálata, 484, 542-543
Emésztőrendszeri megbetegedések diagnosztikai vizsgálatai,
484
Emezis (lásd Hányinger és hányás)
1428
Tárgymutató
Emfizéma
alfaj-antitripszin hiányban, 570
krónikus elzáródásos tüdőbetegségben, 177-180 mediasztinális (gátori), légembóliában, 1353 Emlékezőképesség (lásd Memória)
Emlékfelidézés (lásd Memória)
Emlő betegségei, 1095
Emlő megnagyobbodás (ginekomasztia), férfiakban, 1107 Emlő negyedének eltávolítása, 1102, 1103
Emlő röntgenvizsgálata (mammográfía), 794, 795, 1099-1101, 1379
Emlő
biopszia, 1101-1102
ciszták, 1095
eltávolítása (masztektómia), 1102, 1103-1104 fájdalom, 1095
fejlődése, 1075, 1255, 1256 fertőződése, 1096, 1187 fibrocisztás megbetegedése, 1095-1096 helyreállító műtété, 1104-1105, 1105
mammográfiás vizsgálata, 794, 795, 1099-1101, 1379 önvizsgálata, 1100-1101
Paget-kórja, 994, 1107-1108
rák, 1096-1107, 1097-1103, 1105
férfiaké, 1107
kialakulásának kockázati tényezői, 790, 1097-1099, 1098
ösztrogénpótló kezelés és az emlőrák, 1079-1080 sebészeti kezelése, 1102, 1103-1104 stádium beosztása, 796 szűrése, 795, 1099-1101
rendellenességei, férfiakban, 1107
sebészete, 1102, 1103-1105
tályog, 1096
tejtermelése, 1185-1186
váladékozás, 1096
vérbősége, 1195
vizsgálata, 1071, 1099, 1100-1101
Emlőbimbó Paget-kórja, 1107
Emlöbimbó váladékozása, 1096 Emlőfájdalom, 1095
Emlőgyulladás, 1187
Emlőgyulladás és az emlőtályog, 1096 Emóció (lásd Érzelem)
Empiéma (testüregi gennygyülem), 206-208
Pneumococcus okozta, 877
szubdurális (keményagyhártya alatti), 378
Encopresis (széklet-visszatartási képtelenség), 1250-1251, 1250
Endarterektómia, karotisz, 352
Endémiás szifilisz (bejei), 878-879
Endémiás tífusz, 894
Endocitózis, 808
Endoftalmitisz (belső szemgyulladás), 1045 Endogén depresszió, 403
Endokarditisz (lásd Szívbelhártya-gyulladás)
Endokrin mirigyek, 693
Endokrin rendszer (lásd Mirigyek; Hormon(ok)) Endokrin rendszer és hormonjai, 693
Endokrin szabályozás, 694
Endometriózis, 1092-1095, 1093, 1094
Endometrium (lásd Méhnyálkahártya)
Endorfmok, 32, 698
Endoszkópia, 485-486, 543, 1378
peptikus fekélyben (gyomor-, nyombéltükrözés), 498 végbél (végbéltükrözés), 500
Endoszkópos retrográd kolangio-pankreatográfia (ERCP), 559, 560, 1378
epekövességben, 582 hasnyálmirigy-gyulladásban, 506
Endotoxin (lipopoliszacharid), 863
Énekes (hangszalag) csomók, 1019, 1020
Énekescsomók, 1019
Energia
fehérjekalória alultápláltság, 649-650
igény, 642, 644
táplálékban, 642
Enkefalinok, 698
Enkefalitisz (lásd Agyvelőgyulladás)
Enkefalográfia, 287, 1378
epilepsziában, 347-348, 348
ultrahanggal, 286
Enkefalokele (agysérv), 1234
Enkefalomielitisz (agyvelő- és gerincvelő-gyulladás), 376
Enkefalopátia (lásd Agyvelőbántalom)
Entamoeha histolytica fertőzés, 896-897
Enterális (bélrendszeren keresztül) táplálás, 647
Enteritisz (bélhurut) (lásd még Gyomor-bélgyulladás) nekrotizáló (elhalással járó), 883, 883 regionális (Crohn-betegség), 528-530, 528
Enterobacteriaceae fertőzések, 869-873, 871
Enterobiázis (végbélgiliszta), 906, 1278-1279 Enterokolitisz, nekrotizáló, 1209-1210
Enterosolvens (bélben oldódó) gyógyszerek, 30, 55 Entropium (befordult szemhéj), 1037
Enurezis (ágybavizelés), 587, 633, 1249-1250, 1249
Enyhe fagyási sérülés, 1346
Enyhe fokú mánia, 407-409, 408, 409
gyermekekben, 1319
Enzimek
cukor emésztésben, 535-536
emésztő ~, 480-481
gyógyszerek hatása az -re, 33
hem szintézisben, hiányuk, porfiriában, 687-690 máj-, 558
piroszőlősav metabolizmusban, 1293
szénhidrát metabolizmusban, hiányuk, 1290-1293, 1292 szívinfarktusban, 127
Eozinofil gasztritisz (gyomorhurut), 494-496
Eozinofil granuloma (hisztiocitózis X), 191
Eozinofil pneumonia (tüdőgyulladás), 187-188
Eozinofil sejtek, 734, 735, 764-765
Eozinofil sejtes tüdőgyulladás, 187
Eozinofília, 764
Eozinofilia-mialgia (izomfájdalom) szindróma, 764-765 Epe, 481,483, 557,580
kolesztázis (elfolyási akadály), 561-562
Epehólyag és az epeutak, 481
Tárgymutató
1429
Epehólyag
betegsége, 580-584, 581, 584
terhességben, 1166
biológiája, 481, 482, 483, 483, 555, 556, 557, 580 divertikulózisa, 581
eltávolítása (kolecisztektómia), 582
fertőződése, gyulladása (kolecisztitisz), 582-583 kolecisztográfia (epehólyag röntgenfelvétel), 581 kövek (lásd Epekövek)
szamóca epehólyag (koleszterolózis), 581 vizsgálata, 557, 559-560
Epekövek, 557, 580-582
epehólyag-gyulladásban, 582-583
felderítése, 557
okozta hasnyálmirigy-gyulladás, 504-507
Ependimoma, 379
Epepangás, 561
Eperanyajegy, 991
Epesavak és epesavas sók, 483, 580
~at megkötő gyógyszerek, 682
Epeutak és a hasnyálmirigy röntgen ábrázolása endoszkópos módszerrel (ERCP). 559, 560, 1378
epekövességben, 582
hasnyálmirigy-gyulladásban, 506
Epeutak gyulladása, 570
Epevezeték-daganatok. 584
Epevezeték
-ben kő (koledocholitiázis), 580-583
atréziája, 1232
biológiája, 481, 482, 483. 483, 555, 556, 557, 580 cirrózisa, zsugorodása. 569
daganata, 584
elzáródása, 584
gyulladása, 570
rák, 578-579, 584
veleszületett elzáródása, 1232
vizsgálata, 557, 559-560, 559
Epidermisz (felhám), 950
Epidermolitikus hiperkeratózis, 956
Epididymis (mellékhere), 1055, 1056
Epididymo-orchitis (mellékhere-heregyulladás), 1063
Epidurális érzéstelenítés, vajúdás és szülés közben, 1176 Epidurális vérömleny, 1331-1332
Epidurális vérzés, 355, 356, 360
Epifízis, elcsúszás, 1302, 1302
Epiglottisz (gégefedő), 150, 150, 997, 998
Epiglottitisz (gégefedő-gyulladás), 1264-1265
Epikondilitisz, 269-271,270, 271
Epilepszia, 346-350, 348, 349
anyai ~, okozta veleszületett fejlődési rendellenességek, 1169
sérülést követő – (poszttraumás), 361
tudatzavar -bán, 370
Epilepszia elleni szerek (antiepileptikumok), 348-350, 349 terhességben, 1169
Epilepsziás rosszullét, elhúzódó, 347
Epinefrin (lásd Adrenalin)
Episiotomia (gátmetszés), 1177
Epispadiasis (felső húgycsőhasadék), 1237
Epistaxis (orrvérzés), 1013-1014, 1014 angiofibrómában, 1313
Episzkleritisz (ínhártyagyulladás), 1040
Epstein-Barr vírusfertőzések
Burkitt-limfómában, 778 mononukleózis infekciózában, 919-920
Ér-eredetű jóindulatú daganat, 578
Erb-féle bénulás, 1204
Erb-féle izomdisztrófía (sorvadás), 309
ERCP (endoszkópos retrográd kolangio-pankreatográfia), 559, 560, 1378
epekövességben, 582 hasnyálmirigy-gyulladásban, 506
Érdaganat (hemangioma), 991
Érdaganat, 990-991
Erek egyéb betegségek következtében kialakuló rendellenességei, 577
Erekció (merevedés), hímvesszőé, 1056-1057 hiánya (impotencia), 1061, 1065-1066 tartós, kóros, nem szűnő (priapizmus), 1058, 1058
Érelmeszesedés, 118-120, 119 gutaütés/sztrók és ~, 352-353 hiperlipidémia és ~, 681-682 koszorúerek-ben, 121-122, 122 perifériás artériáké, 130 retinopátia-ben, 1047
Érelmeszesedés okozta retinabántalom (arterioszklerotikus retinopátia), 1047
Érés (lásd Serdülőkor)
Érfestés (lásd Angiográfia)
Ergokalciferol (D2-vitamin), 656
Érgomoly, 586, 589
Ergotamin, 297
Érgyulladás, 238, 238
Wegener-granulomatózisban, 189
Érhártya, 1044, 1044
melanómája (festékes daganat), 1045
Érhártyagyulladás, 1044-1045, 1044
Eriszipelasz (orbánc), 853, 977
Eriszipelotrikózis, 861-862
Eritéma exszudatívum multiforme, 966
Eritéma infekciózum (ötödik betegség), 1267, 1269-1270
Eritéma multiforme, 966-967
Eritéma nodozum, 238, 967
Eritrazma, 979
Eritroblasztózis fötálisz, 1210-1211, 1211
Eritrociták (lásd Vörösvértestek)
Eritrocitózis (policitémia), 782-783, 783
Eritroplákia (vörös foltok a szájban), 458, 477
Eritroplázia, Queyrat-féle, 1057-1058
Eritropoetikus protoporfíria, 690
Eritropoetin, 695, 782
Erőnlét (fitness), 272-276 búvárkodáshoz, 1355
Erős vérzés, 742
Erősítő torna, 262
csuklóizmok ~, 271 lábszárizmok ~, 266 medenceizom ~, 424, 634
1430
Tárgymutató
Erősítő torna (folytatás)
térd 268
váll ~, 272
vasztusz medialis 268
Eróziók (kimaródás, hámhiány)
bőr, 951
gyomor nyálkahártya, 496
Erozív gasztritisz, 494-496
Érplasztika
koszorúereké, 125, 126
végtagi ereké, 134
Ersejtdaganat (hemangioblasztóma), 379, 379
Értágítók
magas vérnyomásban, 118
szívelégtelenség esetén, 89-90
Értágulás, sokk értágulásban, 111-112
Értágulatokkal járó idült bőrgyulladás, 974
Értelmi fejlődés, csecsemőké, 1198-1199, 1198
Értelmi fogyatékosság, 1240
Eructatio (böfögés), 527
Erythema infectiosum, 1269
Erzékcsalódás, szkizofréniában, 436
Érzékelés
hallási ~ (lásd Hallás)
íz ~, 342, 343, 344, 480
rendellenességei, 342, 344
látás (lásd Látás)
szag ~, 342, 343, 344, 997-998, 997
vizsgálata, 284
szédülés, forgás (lásd Szédülés)
Érzékelési képtelenség, 362
Érzékeny pontok, fibromialgia szindrómában, 250-251 Érzékenység
allergénekkel szemben (lásd Allergia és allergiás reakciók)
vizsgálatok ~e, 1374
Érzelem, érzelmek
okozta testi tünetek, 390-391
rendellenességei (lásd Pszichés zavarok) túlzott, 427
Érzelmi izgalom, mániában, 408
Érzéstelenítés és altatás
helyi, 293
lokális, 293
során kialakuló malignus hipertermia, 36
vajúdás és szülés alatti, 1175-1176
Érzetfókuszáló technika, 423, 1066
Érző neuropátia, 385
Érzőidegek, 280, 281, 322
vizsgálata, 285
Escherichia coli, gyomor-bél gyulladásban, 514, 515-516, 869-870
Esotropia (konvergáló kancsalság), 1314-1315, 1315
Esszenciális tápanyagok, 642
Esszenciális zsírsavak, 642-643
hiánya, gyermekekben, 1290
ESWL-ultrahangos kőzúzás, 628, 628
Észak-amerikai blasztomikózis, 910
Eszméletlenség, 369, 370, 371-372
Eszméletlenség (folytatás) agysérülésnél, 358 haldokló ~e, 20
Eszméletvesztés (lásd Ájulás) Etakrinsav, okozta fulkárosodás, 1012 Etambutol, 849, 890
Étel és Gyógyszerminősítő Intézet (FDA, [USA]), 24 biztonságossági vizsgálatok, 43 elfogadott lista, 50 jóváhagyási eljárás (törzskönyvezés), 49-50
Étel(ek) (lásd még Diéta; Táplálás) -ben lévő vitaminok, 651-652 -bői származó szalagférgek, 905, 905, 906, 907-908 adalékanyagok, okozta allergia és túlérzékenység, 827 allergia, 827-828, 828 elleni túlérzékenység (intolerancia), 827-828, 828 emészthetetlen része, 642 felöklendezése (regurgitáció), 512-513, 1208 felszívódási zavara (lásd Felszívódási zavar) gázképződés, 527 lenyelése (lásd Nyelés) nyelőcső működése és az ~, 489 okozta brucellózis, 864-865 okozta fulladás, félrenyelés, 200 okozta hasmenés, 514, 524 okozta hastífusz, 870-871 okozta kolera, 869 okozta mérgezés (lásd Ételmérgezés) okozta Salmonella fertőzés, 514, 871-872 okozta trichinózis, 902-904 összetevői, 642 szennyezettsége, okozta gyomor-bél gyulladás, 514-520 táplálkozás, —i irányelvek, 643, 644 vágy – után, terhességben, 1144
Ételallergia és -intolerancia, 827
Ételmérgezés
Clostridium botulinum (botulizmus), 516-518 Clostridium perfringens, 518 gomba, 519-520 hal, 519-520 kémiai anyagokkal, 519-520 növények, 519-520
Staphylococcus okozta, 516 tengeri ételek, 519-520
Etilén diklorid, 1328-1329
Étkezési rendellenességek, 415-417 elhízás -ben, 685 gyermekekben, 1247-1248
Etosuximid, 349
Etretinat, 1168
Étvágy
anorexia nervozában, 415-416 csökkentők, 60-61, 61 gyermekkorban, 1247-1248 haldoklóknál, 19-20
Étvágytalanság, pszichés eredetű, 415-416, 648-649, 648 Eustach-kürt, 326, 996, 996
dugulása, okozta fülnyomás, 1005-1006, 1006 „Eutireoid betegség”-szindróma, 705
Tárgymutató
1431
Eutireózisos (normál pajzsmirigy-működésű) betegség szindróma, 705
Évszakos allergiás orrgyulladás, 825-826
Évszakos depresszió, 410
Ewing-szarkóma, 223
Excoriatio (bőrhorzsolás), 951
Exfoliativ dermatitisz (hámló bőrgyulladás), 962-963, 965
Exhaláció (kilégzés), 152
Exhibicionizmus, 420
Exoftalmusz (szemkidülledés), 1034 Basedow-Graves-kórban, 706-707
Exotropia (széttérő kancsalság), 1315
Expektoránsok (köptetők), köhögéscsillapító szerek, 60, 153
Exszudatív hasmenés, 524
Extrakorporális membrán oxigenizátor (testen kívüli membrán oxigenizátor, szív-tüdő készülék), 1206
Extraszisztolé, 84-85
Extrinsic allergiás alveolitisz (túlérzékenységi tüdőgyulladás), 186-187, 186
Extrófia (veleszületett kifordulás), húgyhólyagé, 1237
Ezüst amalgám tömés, fog, 464
Ezüst nitrát szemcsepp, újszülöttekben, 1216
F
Fabry-kór, 684
Faggyúmirigyek, 950 betegségei, 972-974, 973 cisztája, 974
Faggyútömlők, 974
Fagocitózis (sejt-bekebelezés), 815
Fagyás, fagyási gangréna, 1346-1347
Fagycsípés, 1346
Fagydaganat (pemio), 1347
Fájdalmas közösülés (dyspareunia), 424-425
Fájdalmas székelés, 523
Fájdalom, 288-293, 289, 292, 293
arc-
~a háromosztatú idegzsábában, 340-341 állkapocs ízületben, 471, 472
Bell-féle bénulásban, 341-342
artrózisban, 224-225
csont ~, mielóma multiplexben, 779-781 dekompressziós betegségben, 1353-1356 emlő ~, 1095
epehólyag ~, 557, 581, 582-583 fejfájás, 294-298
fekélybetegségben, 496-498 fibromialgia szindrómában, 250-251 fog ~, 462
fogfájás, fogbél-gyulladásban, 466
fül ~, 1007, 1010, 1011
gyaloglás közben, 133 gyógyszer nélküli kezelése, 293 gyógyszerek a ~, ellen, 55-56, 291-293, 292, 293 gyomorégés, 491 -492
haldokló -a, 18-19
hasi ~, 544, 545
Fájdalom (folytatás) hasi (folytatás)
gyermekekben, 1285-1287, 1286 hasnyálmirigy-gyulladásban, 505 hát ~ (lásd Hát, fájdalom) ízületekben (lásd Artritisz) ízületi merevséget okozó csigolyagyulladásban, 243 kar mellkas kimeneti szindrómában, 335-336 kéz ~, 335-336, 336-337 kéztőcsatoma-szindrómában, 336-337 kígyómarás utáni ~, 1361-1362 környéki idegek degeneratív károsodásában, 338 köszvényben, 244-245 közösülés alatt, 424-425 láb ~, 259-260 lábban, járás közben, 133 lábujj ~, köszvényben, 244-245 medencében, 1080, 1081 mellhártyán, 155 mellkasi – (lásd Mellkas, fájdalom) menstruáció alatt, 1086-1087 mielóma multiplexben, 779-781 műtét utáni ~, 290 neuropátiás ~, 289-290, 289 nyaki ~, mellkas kimeneti szindrómában, 335-336 nyelv ~, 461 övsömörben, 918-919, 918 pszichés ~, 290-291 rákos ~, 290 reumás polimialgiában, 239-240 sarok-, Sever-betegségben, 257-258 szívbetegségben, 70-71 tibiális poszterior neuralgiában, 258-259 torok ~, glosszofaringeális neuralgiában, 341 vajúdás, szülés alatt, 1175-1176, 1176 vállfájdalom mellkas kimeneti szindrómában, 335-336 végtagi fantomfájdalom, 289 vesebetegségben, 590 vizelés közben, 587 vizeletelvezető rendszer betegségében, 590, 627 vizsgálat, 289
Fájdalom a talp elülső, párnázott részében, 259 Fájdalom értékelése, 289
Fájdalom menstruáció alatt (dysmenorrhoea), 1086 Fájdalom típusai, 289
Fájdalomcsillapító szerek, 291-293, 292, 293 csont-ízületi gyulladásban, 225 fejfájás esetén, 296 haldoklóknak, 18-19 idős korúaknak, 40 műtét utáni állapotban, 290 oszteoartritiszben, 225 vajúdás és szülés kapcsán, 1175-1176 vény nélkül kapható ~, 55-56, 57-58 Fájdalomcsillapítók belégzése, 452, 453, 454 Fájdalomcsillapítók és gyulladáscsökkentők, 55 Fajfenntartás (lásd még Nemi szervek) asszisztáló technikák, 1118-1119 hormonjai, 1074-1077, 1075, 1076
1432
Tárgymutató
Falciparum malária, 898-899, 898
Fali lebeny, 279, 279
görcsrohamok kiindulása a -bői, 346 sérülése, 361
Fali lebeny károsodásai, 360
Fallosz (lásd Hímvessző)
Fallot-tetralógia, 1229, 1229 Falósejtek, 764, 810, 810 antigén feldolgozásban, 813, 814 rendellenességei, 764 szerepe, 815
Familiáris (örökletes) polipózis, 552-553
Familiáris (örökletes) tremor (remegés), 311 Famotidin, 40, 499
Fanconi-szindróma, 616
Fanszőrzet, 1255, 1256 Fantomfájdalom, 289 Fáradtság
haldoklóban, 20
krónikus fáradtság szindrómában, 920 szívbetegségekben, 71
Farenheit-Celsius egyenértékek, 1373 Farfekvéses szülés, 1175, 1180, 1181
Farmakodinámia, 31
Farmer-tüdő, 186-187, 186
Fasciitis (bőnyegyulladás), 854
Fava bab mérgezés (favizmus), 519-520
Favizmus (Fava bab mérgezés), 519-520 Fegyelmezési problémák, 1246, 1247 „Fehér köpeny” magas vérnyomás, 115 Fehér mitesszer, aknában, 972-974 Fehér pestis (lásd Tuberkulózis) Fehér pulpa, lép -a, 785, 785 Fehér szín
bőr, 988-989
nyelv, 460
száj ~, 458, 477
Fehérje(ék)
Bence-Jones, 780
táplálék ~, 642
megszorítása veseelégtelenségben, 596, 597-598 vér ~, 1376 vizeletben, 590-591
nefrózis-szindrómában, 604-607 terhességben, 1158-1159
Fehérjeenergia alultápláltság, 649-650 Fehérvérsejtek, 762
alacsony – termelés, gyógyszerektől, 44 átömlesztés, 740
biológiája, 734, 735, 736, 761, 810-811, 810 fertőzésben, 841, 843 gennyben, 858-859 mielofibrózisban, 783-784 radioaktív megjelölése, 844-845 rendellenességei, 761-765, 762-764 rosszindulatú betegségei (lásd Leukémia) számlálása, 736, 737, 761, 1376
Fehérvérsejtszám csökkenés (neutropénia), 761-763, 762 Fej (lásd még Agy)
Fej (folytatás)
alakváltozása, születés közben, 1204
kis méretű (mikrokefália), 1234
megnagyobbodása, csontok Paget-kórjában, 221-222 rákos megbetegedése, 1022-1023
sérülései, 357-363
agyi elhelyezkedésű, 360-361 elektromos áram okozta ~, 1339 gyermekekben, 1330-1333, 1331 okozta rendellenességek, 361-363, 362, 363 típusai, 359-360
tudatállapot változás -ben, 370
tályog a ~en, 858
újszülöttek -formája, 1192
Fej és a nyak rákos(daganatos) betegségei, 1022
Fej és a nyak tályogjai, 858
Fejbőr
fejtetű a ~on, 982-983, 983
kopaszító sömöre, 980 kopaszodás, 975-976 szeborreás bőrgyulladása, 962
Fejfájás(ok), 294-298, 295-296
agydaganatban, 295, 380
cluster típusú (rohamokban jelentkező), 295, 297-298 fájdalomcsillapítók -bán, 296
vény nélkül kapható ~, 55-56, 57-58
migrén, 295, 296-297
pókhálóhártya alatti (subarachnoideális) vérzésben, 357 tenziós (izomfeszülés okozta), 294, 295, 296
Fejletlen újszülött, 1148, 1202-1203
Fejlődés, elégtelensége, 1245
Fejlődés zavarai fiatal gyermekekben, 1245
Fejlődés
csecsemőké
értelmi ~, 1198-1199, 1198
testi ~, 1196-1197, 1197-1198, 1198 viselkedés ~, 1198-1199, 1198 gyermekeké
problémái, 1245-1254
regressziója (dezintegrációs betegség), 1317 serdülőké, 1255
Fejlődési rendellenességek, 474
Fejsérülések, 357, 1330
Fejtartással összefüggő szédülés, 1010
Fejtetű, 982-983, 983
Fekély(ek)
bőr ~, 951, 969-970, 969 cukorbetegségben, 719, 720 felfekvés, 969-970, 969 gasztrinómában, 509-510 gyomor (lásd Peptikus fekély) keringészavar, pangás okozta ~, 963 kontakt, 1019-1020, 1020 láb, 143
lábfej ~, 134
limfogranulóma venereumban, 943
nemi szervi ~, 942-943
nyelőcső, 491-492, 496, 498
nyomás okozta – (fölfekvés), 969-970, 969
Tárgymutató
1433
Fekély(ek) (folytatás) nyombél ~ (lásd Fekélyek) peptikus 496-500, 497 gasztrinómában, 509-510 gyermekekben, 1287-1288 sugárterápiától, 495 stressz, 494-496 száj ~, 477 szaruhártya, 1041 tularémiában, 865-866, 866 végbél ~, 501 vérbajban, 939
Fekélyek
fagyási ~, 456-457, 467, 468, 916-917 felfekvések, 969-970, 969 nemi szervi ~
herpesz vírus fertőzésben, 946-947, 947 lágyfekély, 942-943
nyelv 460-461
nyomási ~, 969-970, 969 sánker, 456
száj ~, 456-457, 467, 468, 916-917
Bohrét szindrómában, 242-243 lichen plánuszban, 958-959 szájpadi ~, 458 vérbajban, 939
Fekélyellenes gyógyszerek, 499 időskorban, 40
Fekélyes vastagbélgyulladás, 530-532, 530
Fekélyes végbélgyulladás, 502, 530-532, 530
Fekete halál (pestis), 866-867
Fekete tüdő, 181, 182
Felböfögés (regurgitáció), 512-513 újszülöttekben, 1208
Feledékenység, 366 (lásd még Memória)
Félelem (lásd még Szorongás) gyermekekben, 1251, 1251 meghatározása (definíciója), 395 nyílt tértől való ~, tériszony (agorafóbia), 399 túlzott (fóbia), 399-400, 1251
Félénkség, szociális félelem, 400
Félénkség, társasági fóbia kifejlődése -tői, 400
Felfekvés (decubitus), 969-970, 969
Felhám, 950
Felismerési/megnevezési képtelenség, 361
Félköríves csatornák, 996, 997
Felnőtteknek adott szokásos védőoltások, 846
Felnőttkori légzési elégtelenség szindróma, 164-165, 165
Felső bélfodri verőér, 130-132, 131
Felső gyomor-bél tükrözés, 485-486
Felső gyűjtőér szindróma, 798
Felső húgycsőhasadék, 1237
Felszínes gombás fertőzés, 979
Felszívódási zavar, 534-538, 535
hasmenés -bán, 523-524 hiányos tápláltság -bán, 646
Felületes flebitisz, 143
Felületes pontszerű szaruhártya gyulladás, 1040
Felületes vénagyulladás, 143-144
Felületes visszérgyulladás, 1187
Felülfertőződések, 933
Femorális artéria, elzáródása, 132, 132
Femorális torzió, 1233
Femur (combcsont)
Fenciklidin (angyalpor), 452
Fenciklidin (PCP) függőség, 452
Fenilalaninémia (fenilketonuria), 1293-1294
Fenilefrin, 59
Fenilketonuria (PKU, fenilalaninémia), 1293-1294
Fenilpiruvát okozta oligofrénia, 1293
Fenilpropanolamin
diétában, 60-61, 61 nyálkahártya-duzzanat csökkentésére, 59
Fenitoin, 349
terhességben, 1169
Fenobarbitál, 41, 349
Fenotípus, 9
Fény
érzékenység (fotoszenzitivitás), 831, 987-988 migrén fejfájásban, 297 porfiriában, 688-690
nap (lásd Napfény; UV-fény)
Fényérzékenység, 831, 987-988 migrénes fejfájásban, 297 porfiriában, 688-690
Fényérzékenység okozta bőrreakciók, 987
Fényterápia mániás-depressziós betegségben, 410 újszülöttkori sárgaságban, 1212
Fénytörési hibák (szem), 1028-1030, 1029 műtéti megoldása, 1030
Fénytörési rendellenességek, 1028
Feokromocitóma (kromaffin sejtdaganat), 716-717 magas vérnyomás a -bán, 116-117
többszörös belső el választású mirigy daganata -bán, 727, 728
Ferde nyak (tortikollisz), 249-250, 315, 1233
Ferde nyak, 315
görcsös ~, 249-250 öröklött ~, 1233
Féregnyúlvány, 482, 483
immunszerepe, 809
Féregnyúlvány-gyulladás, 547-548 amőbiázisban, 896 terhességben, 1166
Ferezis, 740, 741
Férfi szaporodási szervrendszere, 1055
Férfi(ak)
~ra vonatkozó egészségügyi témák, 1055-1166 (lásd még az egyes címszavakat, pl. Prosztata)
bizonytalan, kétes nemi szervekkel, 1237, 1297-1298 emlő rendellenességei -bán, 1107
kopaszság -bán, 975-976
meddőség ~ban, 1114-1115 szaporodási/nemző szervrendszer, 1055-1057, 1056 szexualitás zavara -bán, 421-423, 422, 423 1065-1066
Férfias jelleg kialakulása
mellékvese betegségben, 714, 1297-1298
1434
Tárgymutató
Férfias jelleg kialakulása (folytatás)
policisztás petefészek szindrómában, 1091-1092
Férfias mintájú kopaszodás, 975-976
Ferrokelatáz enzim hiány, 690
Fertőzés elleni szerek, 847 Fertőzés kialakulása, 840
Fertőzések, 839-948 (lásd még az egyes fertőzéseket és szerveket)
agy, 372-378, 374, 377
alkalmi (opportunista), 818-819, 930, 934-937 bakteriális (lásd Bakteriális fertőzések) biológiája, 840-845, 841, 842, 844 bőr (lásd Bőr, fertőzései)
csecsemőkben, 1216-1223 (lásd még Fertőzések, gyermekekben)
csont (oszteomielitisz), 246-247, 874 divertikulum, 539-542, 539, 540 elleni immunizáció (védőoltás) (lásd Immunizáció) elleni védekezés, 842-845, 844 (lásd még Immunrendszer)
emlő, 1096, 1187
fogíny, 467-470
fül (otitisz média), 1002-1003, 1006-1009, 1007 gerincvelő, 372-376, 374, 377 gombás (lásd Gombás fertőzések) gyermekekben (lásd még Fertőzések, csecsemőkben) bakteriális, 1259-1265, 1261, 1262 valószínűleg fertőzések által okozott betegségek, 1279-1283, 1280, 1282 végbélgiliszta, 1278-1279 vírusos, 1266-1278
gyomor-bélrendszeri (gasztrointesztinális), 514-520 hasnyálmirigy, 507 hímvessző, 981, 1058
HÍV (lásd HIV-fertőzés) Hodgkin-kórban, 772 húgyhólyag, 622-623, 1187 hüvely, 1081-1083, 1151 idő előtti burokrepedés kapcsán, 1178 idült, krónikus, 818
immunhiányban, 816-819, 818, 933-937, 934 ízületek, 247-248
könnytömlő, 1035
láz -ben, 843-844, 844 lépmegnagyobbodás -ben, 786 limfocitopéniában, 763 máj (hepatitisz), 571-574 másodlagos (felülfertőződés), 933 méh, szülés után, 1186-1187 mielóma multiplexben, 780 mononukleózis, 919-920 nefrózis-szindrómában, 605 neutropéniában, 762 non-Hodgkin limfómában, 775 nyálmirigyek, 459 okozta mánia, 408
orvosi műszerek és kezelés okozta ~, 842 parazitás. 895-908 (lásd még Parazitás fertőzések) peritoneális (hasűri) dialízisben, 601
Fertőzések (folytatás)
sarlósejtes betegségben, 750
száj, 468-469
szem, 1033, 1045, 1246 szemhéj, 1036, 1264 szexuális úton terjedő, 937-948, 938 (lásd még Nemi úton terjedő betegségek)
szív (endokarditisz), 101-104, 102
szülés utáni, 1186-1187 terhességben, 1151, 1162-1163 tüdő (lásd Tüdőgyulladás) vakság-ben, 1028, 1028 vérszegénység -ben, 746 vese (pielonefritisz), 624-625, 1187 Vincent (lövészárok száj), 468-469 vírusos (lásd Vírusos fertőzések) vizeletelvezető rendszer, 620-625, 621, 622 (lásd még Vizeletelvezető rendszer, fertőzései)
Fertőzések megelőzése immunizálással, 845 Fertőzések szervezetre kifejtett hatása, 841
Fertőzések virulenciája, 841
Fertőzéses artritisz, 247-248, 877
Fertőzéses dobhártyagyulladás, 1006
Fertőzéses izületi gyulladás (artritisz), 247-248
Fertőzéses mononukleózis, 919-920
Fertőzéses sokk, 860-861
Fertőzéses szívbelhártya-gyulladás, 101
Fertőzést követő (akut disszeminált) agy- és gerincvelőgyulladás, 321
Fertőzést követő agyvelőgyulladás, 376
Fertőzést követő glomerulonefritisz, 602-603
Fertőző betegségek (lásd Fertőzések)
Fertőző betegségek, 1162
Fertőző betegségek biológiája, 840
Fertőző gyomor-bélhurut, 1263
Festék/pigmentsejtes rák, 993-994, 993
érhártyában, 1045
és anyajegy elkülönítése, 989 rendellenes fejlődésű névuszok és a ~, 989-990 szájban, 476
Fésűkagyló, mérgező, 1365 Feszülő légmell, 208-209
Fetisizmus, 419
Fiatalkori (inzulin függő) cukorbetegség, 718
Fiatalkori (juvenilis) papillomatózis, 1313
Fiatalkori csontritkulás, 219
Fiatalkori reumaszerű ízületi gyulladás, 1304-1305 Fibrátok (fibrinsav származékok), 682
Fibrilláció (remegés)
kamrai, 85-86 pitvari, 82-83
Fibrin
a véralvadásban, 752, 752
oldódása, 753
Fibrinolitikus gyógyszerek (fibrin oldását segítő gyógyszerek), 753
Fibrocisztás emlöbetegség, 1095
Fibrolamelláris rák, 578
Fibróma, méh, 990, 1084-1085
Tárgymutató
1435
Fibróma, méh (folytatás)
terhesség ~val, 1149
Fibromák (rostdaganat)
kondromixoid, 222-223
szív, 100-101
Fibromialgiás szindrómák, 250-251
Fibromiozitisz (izomrostgyulladás), 250-251 Fibroszarkóma (rostos szarkóma), csontban, 223
Fibrózis (rostos elfajulás)
cisztás, 201-204, 1209
csontvelő, 783-784, 783
tüdő, 181, 190-191, 191
Fibrózus (rostos) emlőcsomók, 1095-1096
Fibrózus hisztiocitóma, 223
Fidroadenóma, emlő, 1095-1096
Figyelemzavarok
delíriumban, 364
demenciában (elbutulás), 365-368 koncentrálóképesség zavara, 1251-1253, 1252 rövid ideig tartó koncentrálóképesség, 1251-1253, 1252 Filariázis, 621
Filloquinon (vitamin K;), 651, 657
Filovírus, 925
Fisszura (hasadék, repedés), végbélen, 501 csecsemőkben, 1209
Fisztula
anorektális (végbélből, végbélnyílásból kiinduló), 501-
502
arteriovenózus, 146-147
hemodialízisben, 598, 600
Crohn-betegségben, 528 divertikulum gyulladásban, 540, 540 tracheoözofageális (légcső és nyelőcső közötti), 1230, 1231
vizeletelvezető rendszer, 587
Fitánsav, 684
Fityma, 1055
eltávolítása, körülmetélése (cirkumcízió), 1193 gyulladása (balanopostitisz), 1057 szűkülete (fimózis), 1057
Fizikai hatásra fellépő allergia, 831
Fizikai terheléses teszt, 73-74, 123
Fizikális vizsgálat (lásd még a különböző szerveket) ideggyógyászati vizsgálat során, 283-286, 284, 285 újszülött -a, 1192
Fizikoterápia
állízületi fájdalomra, 471, 472
csont- és ízületi gyulladás esetén, 225 gerincvelő sérülések esetén, 323 izomdisztrófiában, 309
Parkinson-kórban, 317
sportsérülések kezelésében, 263
Flatulencia (fokozott gyomor- és bélgázképződés), 526-527 Flucitosin, 851
Flukonazol, 851
Fluocinolon, 954
Fluoreszcens treponema antitest abszorpciós vizsgálat, 940 Fluorid
fogszuvasodás megelőzésében, 463-464
Fluorid (folytatás)
hiánya, 655, 664 többlete, 655, 664
Fluoridhiány és -többlet, 664
Fluorouracil, 987
Flurazepam, idősekben, 41
Fő hisztokompatibilitási komplex, 808, 812, 815
Fő tápanyagok, 642-643
Fóbiák, 1251
Fóbiás betegségek, 399
Fog(ak), 462
~al kapcsolatos vészhelyzet, 474-475 -sorok rossz, tökéletlen záródása, 473 állkapocstörés kapcsán, 475 beültetése, 474-475 érzékenység a -bán, 462, 466 fájdalom (lásd Fogfájás) fluor túladagoláskor, 664 fogászati kezelés után, 475 fogbélgyulladás, 466 fogfájás (lásd Fogfájás) foggyökér kezelés, 464, 465 foggyökér körüli gyulladásban, 467-470, 469 foghúzás, 465 fogszuvasodás, 461-466, 462-465 kefélése, 463, 468 kivert ~, 474-475 meglazulása, 469-470, 469, 474 őrlése, 471 összeharapás, 471 sérülése, 474-475 sínezése, állkapocs-ízületi fájdalom esetén, 471 tályog, 466 tömése, 464-465 törött ~, 474 vizsgálata, 462
Fogágybetegségek, 467
Fogamzás (lásd Megtermékenyítés) Fogamzásgátlás és fogamzásgátlók a – harmadai (trimeszter), 1139 befecskendezhető-, 1120, 1124 ciklus-naptár módszerek, 1120, 1124 csalánkiütés – alatt, 1159-1160 dohányzás és ~, 1149-1150, 1171 és tizenéves terhesség, 1258 hatékonysága, 1120 implantátumok (bőr alá ültetett hormon kapszulák), 1120, 1124
kiütések – alatt, 1159-1160 magzatkárosító tényezők – alatt, 1224 mechanikus módszerek, 1122-1123, 1123 meddőség, 1114-1119, 1115, 1117 meddővé tétel (sterilizáció), 1126-1128, 1127 méhen belüli (intrauterin) eszközök, 1120, 1125-1126 orális (szájon át szedhető) (lásd Orális fogamzásgátlók) pajzsmirigy betegség és ~, 1164-1165 petevezetékben, 1153-1154, 7/55 reumatoid artritisz – alatt, 1165
1436
Tárgymutató
Fogamzásgátlás és fogamzásgátlók (folytatás)
Rh összeférhetetlensége-ben, 1143, 1148-1149, 1151, 1155-1156
rizikótényezők – alatt, 1148-1151 rózsahimlő ~ alatt, 1218-1219 sebészeti beavatkozás és ~, 1151, 1166-1167 serdülőknek, 1258
szisztémás lupusz eritematózus – alatt, 1165 szoptatás alatt, 1121
típusai, 1119
toxoplazmózis, 1220-1221
tuberkulózis – alatt, 1222
vérbaj – alatt, 1221-1222
Fogamzásgátló implantátumok, 1124
Fogamzásgátló injenkció, 1124
Fogamzásgátló tabletta, 1119
Fogamzásgátlók tablettában szedve, 1119-1122, 1121, 1129 ellenjavallatai, 1121
endometriózisban, 1094, 1094 májadenoma -tói, 577 mellékhatásai, 1121-1122 mellrák rizikója és a ~, 1098 premenstruális szindrómában, 1086 szülés után, 1121, 1186
Fogászati kezeléseket követő szövődmények, 475
Fogászati megelőzés, 468
Fogcsikorgatás (bruxizmus), 471
Fogfájás, 474
fogbélgyulladás esetén, 466
okai, 462
Fogfájdalmak, 474
Foggyökér-hártya betegségek, 467-470, 469
Foggyökér-hártya gyulladás, 469-470, 469
Foghúzás, 465, 475
Fogíny
daganatai, 477
fekélye, 456-457, 467, 468 foggyökérhártya-gyulladásban (periodontitisz), 469-470, 469
fogínygyulladásban (gingivitisz), 467-470, 469 lövészárok száj (Vincent), 468-469 rákos megbetegedése, 477
Fogínygyulladás, 467-468
nekrotizáló (elhaló) fekélyesedő, 468-469 ráterjedése a fog körüli szövetekre, 469-470, 469 Fogkő
eltávolítása, 468
foggyökér körüli gyulladás -tői, 469-470, 469 ínygyulladás -tői, 467
Fogkő eltávolítása, 468 okozta foggyökérhártya-gyulladás, 469-470, 469 okozta fogínygyulladás, 467
Fogkorona körüli gyulladás, 467-468
Foglalkozási ártalmak
búvárbalesetek, 1350-1356, 1352, 1355 tüdő, 180-185, 182
allergiás, 186-187, 186
psittacosis, 198
Foglalkozási ártalmak (folytatás)
tüdő (folytatás)
rák, 209-210
Foglalkozási asztma, 183
Fogó, szülésben, 1177, 1183-1184, 1183
Fogorvos(i)
fogtömés, fogpótlás módozatai, 464-466, 464, 465
kifejezések, 463
vizsgálat, 462
Fogorvosi problémák (lásd Fog(ak)) Fogselyem használata, 463, 468 Fogsorilleszkedés hibája, 473 Fogszuvasodás, 461-466, 462-465 Fogyás
éhezés során, 648-649, 648
étkezési zavarok esetén, 415-417
felső bélfodri verőér elzáródásakor, 131
mérése, szívelégtelenségben, 89 mértékegységek, 1373
mint terhességi rizikó faktor, 1145, 1147 programok, 686-687
újszülött -a, 1192
Fogyasztószerek, 60
Fogzománc, fogszuvasodásban, 461-466, 462-465 Fokozódó agytörzsi bénulás, 331-332 Fokozódó ál-agytörzsi bénulás, 331-332
Fokozódó fibrózis az ún. fekete tüdőben, 181
Fokozódó izomsorvadás, 331-332
Fokozódó rubeola panenkefalitisz, 1269 Fokozódó szupranukleáris bénulás, 317-318 Fokozódó többgócú agyvelősorvadás, 922-923, 930 Fokozott gyomor- és bélgázképződés (flatulencia), 526-527 Fokozott hajlam véraláfutásra, 753
Fokozott lépműködés, 786
Fokozott mellékvesekéreg-működés, 714-715 Fokozott növekedés, serdülőkorban, 1255, 1256 Fokozott pajzsmirigyműködés, 705-708, 706
apatikus, közönyös, 706
Basedow-kórban, 706-707 gyermekekben, 1297 lappangó (rejtett), 706 másodlagos, 707 terhességben, 1164-1165 toxikus göbös golyvában, 707
Fokozott pigmentáció, 988-989
Fokozott szőmövés, 975
Fokozott verejtékezés, 971
Fokozott vörösvértest-pusztulás, 746 Follikuláris (tüszös) rák, pajzsmirigy, 711 Follikulitisz (szőrtüszőgyulladás), 867-868, 977 Follikulus stimuláló (tüsző-serkentő) hormon, 695, 698 Folsav (folát)
hiánya, 652, 660
vérszegénységben, 746
túlsúlya, 660
veleszületett fejlődési rendellenességek megelőzésében, 1224
Folsavhiányos anémia, 746
Folsavtöbblet, 660
Tárgymutató
1437
Foltos (Sziklás-hegyi) láz, 893-895
Foltos ekcéma, 962
Foltos festékhiány, 988-989
Folyadék
hasi (aszcitesz), 486, 564, 564
retenciója (megrekedése) (lásd Duzzadás)
Folyadékegyensúly, 664
Folyadékgyülem (lásd Duzzadás)
Folyadékgyülem, mellűri, 155, 206-208, 207
leszívása, 161-162
rákban, 798
Folyamatos ambuláns elektrokardiográfia, 75, 75
Folyamatos ambuláns peritoneális dialízis, 599
Folyamatos ciklusú peritoneális dialízis, 599, 601
Folyamatos pozitív nyomású lélegeztetés (CPAP), 305 Folyás, váladékozás
emlőbimbó, 1096
hüvelyi, 1081-1083, 1082, 1083 szülés után, 1184 terhességben, 1144
Folyékony összetevők, 734
Fonák teniszkönyök, 269
Fonalszerű (filiform) szemölcsök, 984-985
Foramen ovale (szívpitvarok közti nyílás), apertum (nyitott), 1206
Forbes-betegség, 1292
Forgó érzés (lásd Szédülés)
Foscamet, 850
Foszfát szabályozása, 674
Foszfatázok, 1376
Foszfor és foszfát, 1376
alacsony szintje, 653. 674
csontsűrűség és, 218
forrásai, 653, 675
magas szintje, 653, 674-675
szabályozása, 653, 674-675
Foszgén, 184-185
Fötális (magzati) alkohol szindróma, 444, 1150, 1171, 1214
Fotorefraktív keratektómia, 1030
Fragilis (törékeny) X-szindróma, 1240
Framboesia (yaws), 879
Francia betegség (lásd Vérbaj)
Francisella tularensis fertőzés (tularémia), 865-866, 865
Frenulum (szeméremrés fékje), 1068
Friedreich-ataxia, 318
Frigiditás (szexuális késztetés zavarai, nőkben), 423-424 Friss fagyasztott plazma, átömlesztése, 740
Fruktóz (gyümölcscukor) túlérzékenység (intolerancia), 1291-1292
Fruktozuria, fruktóz a vizeletben, 1292-1293
Fű (marihuána), 449, 1150, 1171
Fuga, pszichogén elkóborlás, 431-432
Függőség
borderline (labilis) személyiségben, 428
gyógyszer-, 440-442, 441 (lásd még Gyógyszerek, élvezete)
Fugu-hal mérgezés, 519-520
Fül
akusztikus neurómái, 348
Fül (folytatás)
betegségei, 995-1012 (lásd még az egyes betegségeket, pl.
Halláskárosodás és süketség) gyermekekben, 1313 szédülés -ben, 298-299, 299 biológiája, 995-997, 996 csengés (tinnitusz), 298, 1005, 1009-1010 Meniére-betegségben, 1009-1010 daganatai, 1004 ekcémája, 1003 eldugulása, elzáródása, 1002 fájdalom (fülfájás), 1007 fertőzései, 867-868, 877, 1002-1003, 1006-1009, 1007 nyomás a -ben légi utazás közben, 1356 okozta sérülés, 1005-1006, 1351 rákos megbetegedése, 1004 sérülései, 1003-1004, 1004-1006 gyógyszerek okozta, 1012 nyomás okozta, 1005-1006 zsír a -ben, 1002, 1003
Fülcseppek, 1003
Fuldoklás
alvási apnoéban, 304-305
idegen test miatt, 200
víz alatt, 1349-1350
Fülfájás, 1007
Fülkagyló (külsőfül), 995-996, 996
betegségei, 1002-1004
Fültőmirigy, 459
-gyei kapcsolatos problémák, 459 kivezetőcsöve, a – tályogja, 858 mumpszban (lásd Mumpsz)
Fülzsír (cerumen), 1002, 1003
Fülzúgás (tinnitusz), 1005, 1009-1010
Funkcionális perifériás artériás megbetegedések, 135 Furoszemid, okozta fülkárosodás, 1012
Furunkulus (kelés), 856, 977
fül, 1002-1003
orr, 1014
Futás
popliteusz tendinitisz futásban, 265 sípcsontsínek -bán, 264-265, 265, 266 térd terhelése – alatt, 266-267, 267 terheléses törések -bán, 263-264, 264 Futószalag terheléses vizsgálatban, 73-74 Futótérd (patellofemorális stressz szindróma), 266-267, 267
G
Gabapentin, 349
Gabonaőrlők betegség, 186
Galaktorrea (tejcsorgás, anyatej kóros termelődése), 702-703
Galaktozémia, 1291
Galambtenyésztők tüdőbetegsége, 186
Galandféreg (cestoda) fertőzések, 905, 905, 906, 907-908
Gallium vizsgálat, Hodgkin-kórban, 772
Gamma-glutamil transzpeptidáz (yGTP), 558
1438
Tárgymutató
Gammaglobulin
hepatitisz B fertőzésben (fertőző májgyulladás), 572-573
HIV-fertőzésben, 1277
limfocitopéniában (alacsony limfocitaszám esetén), 763
Ganciklovir, 850
Gangliozid felhalmozódás, 684
Gangréna, 854-855
bélelzáródásban, 545-546. 546
Buerger-kórban, 135
Garat, 998
Garat és a gége betegségei, 1017
Garat körüli tályog, 1019
Garat mögötti tályog, 1265
Garatbetegségek által okozott nyelészavar, 487
Garatgyulladás, 1017
Gardner-szindróma, 553
Gasztrinoma, 509-510
Gasztritisz (gyomorgyulladás), 494-496
Gasztroenteritisz (.lásd Gyomor-bélgyulladás)
Gasztrointesztinális rendszer (lásd Emésztőrendszer; egyes szervek)
Gasztroözofageális reflux (gyomorsav visszafolyás), 491-492
Gasztroszkópia (gyomortükrözés), 485-486
Gáti blokk, 1175
Gátmetszés, 1177
Gátolt orgazmus, 424
Gátortükrözés (mediasztinoszkópia), 163
Gátortükrözés, 163, 1379
Gaucher-kór, 683
Gaulteria olaj, 1325
Gáz és kémiai expozíció, 184
Gáz(ok)
csere, a tüdőben, 151, 151
emésztőrendszerben, 511-512, 526-527 inhaláció (belégzés), élvezete, 452, 453, 454 mérgező ~, 184-185
nyomásváltozása, búvársérülések és a ~, 1351-1353, 1352 okozta embólia, búvárokban, 1353
parciális nyomása, 1352
vizeletben, 587
Gázáteresztő képesség mérése, 160
Gázképződés, gyomorban, vékonybélben, 526-527
Gázok parciális nyomása, 1352
Gázolaj
inhalációja (belégzése), 452, 453, 454
okozta mérgezés, 1328-1329
Gége, 150, 150, 997, 998 (lásd még Hangszalag) bronchoszkópos vizsgálata, 162-163, 162 daganatai, 1022
gyermekkorban, 1313
elzáródása, 155
gyulladása, 1019
kiboltosulások, 1021
rákja, 1022
Gégefedő, 150, 150, 997, 998
Gégefedő-gyulladás, 1264-1265
Gégekiirtás, 1022
Gégemikrofon, 1022
Gégesérvek, 1021
Gél
fogamzásgátló, 1123
külsőleg használandó gyógyszerekhez, 952
Gén(ek), 7
domináns, 9
klónozása, 12
mitokondriális, 10-11
rákot okozó, 11-12, 789, 790, 1098
recesszív, 8-10, 1130-1131
rendellenességei, 8-12, 9-11
technológiák használata, 12
vizsgálatok, 12
X-kromoszómához kötött ~, 10, 11
Generalizált hámló bőrgyulladás, 962
Generalizált szorongásos betegség, 396
Generikus (nemzetközi) gyógyszerkészítmények, 24, 25,
48-49, 51-52, 52
gyári nevei, 1381-1388
Generikus és az eredeti gyógyszer összehasonlítása, 50
Generikus gyógyszerek kiválasztása, 48, 50
Genetika(i), 7-12, 8-11
gyógyszerre adott válasz és a 34-36
Huntington chorea ~ja, 314
kövérség, elhízás ~ja, 685
rendellenességek, 1129-1136, 1224
családi előfordulása, 1129-1130
kockázati tényezői, 1131-1133, 1132
születés előtti diagnózisuk, 1131-1136, 1132-1133, 1135
szűrése, 1130-1131
Genetikai betegségek szülést megelőző kimutatása, 1131-
1133, 1132-1133
vizsgálatai, 1133-1136, 1135
Genitáliák (lásd Nemi szervek)
Genitális herpesz (lásd Nemi szervek, herpesze)
Genny
a mellüregben (empiéma), 206-208
kelésektől, 977
tályogban, 858-859 (lásd még Tályog)
fog ~, 462, 466
Gennyvérűség, 859-861
Genom, 12
Genotípus, 9
Genu valgum (X-láb) gyermekekben, 1302
Gépi lélegeztetés, 158, 165, 1207
Gépjármű balesetek, 1329
Gépjárművezetés, alkoholfogyasztás és ~, 442, 443
Geriátria (lásd Idős emberek)
Gerinc, 280, 281
hajlatai, 1300-1301, 1301
Scheuermann-betegségben, 1310, 1311 veleszületett, 1233
hematómája, 327
szülési sérülése, 1233
Gerinc eredetű izomsorvadás, 340
Gerinc szűkülete, 328
Gerinccsapolás, 286, 374, 374, 1380
agysérv (beékelődés) ~ során, 381
Tárgymutató
1439
Gerincferdülés (szkoliózis), 1233, 1300-1301,1301
Gerincfolyadék (lásd Likvor)
Gerinchúrdaganat, 379
Gerincoszlop (lásd Gerinc; Csigolyák)
Gerincvelő (lásd még Gerinc)
-ben a mielinhüvely eltűnése, 318-322, 319-321 biológiája, 280, 281, 322, 324, 325
cisztái, 326
daganatai, 383-384
daganatáttét a -ben, 383
elfajulása, 340
fertőzések, 372-376, 374, 3 77
és vérbaj, 940
poliovírussal, 1274-1275
veszettség, 920-922
gyulladása, 326
humán T-sejt vírus fertőzésben, 322, 923 ideggyökei, 280
keringés megállása a -ben, 326-327 kitüremkedése, 1235, 1236
nyitott gerincoszlop mellett, 1235, 1236
nyomása, 323, 325
nyaki spondilosisben, 325-326
porckorong repedés és ~, 328-330, 329
rák, 799
vérömleny a -ben, 327
összenyomatása (kompressziója), 323 sérülése
baleset következtében, 322-323
dekompressziós betegségben, 1354 gyengeség -tői, 306
magassága, 324, 325
neurogén hólyag -ben, 629-630
sugárzástól, 386
sugárterápia alatt, 386
vizsgálata, 286-288
Gerincvelő-festés, 287, 323, 1379
Gerincvelői érzéstelenítés vajúdás és szülés alatt, 1176
Gerincvelői izomsorvadások, 340
Gerincvelői tumorok, 383
Gerincvelői vérömleny, 327
Gesztációs diabétesz (terhességi cukorbetegség), 1163-1164
Giardiázis, 514, 897-898, 897
Gibraltárt láz (brucellózis), 864-865
GIFT (Ivarsejt méhkürtbe ültetése), 1115, 1118-1119
Gilbert-szindróma, 561
Gilchrist-betegség (blasztomikózis), 910
Giliszta fertőzések, 901-908, 903, 905-907, 1278-1279
Gilles de la Tourette-szindróma, 312
Ginekomasztia (emlő megnagyobbodás), férfiakban, 1107 Gingivitisz (lásd Fogínygyulladás)
Gingivosztomatitisz (szájnyálkahártya-fogínygyulladás), her- peszes (hideg fekély), 456-457, 467, 468
Glans penis (makk), 1055
Glaukóma (lásd Zöldhályog)
Glikogéntárolási betegségek, 310, 1291, 1292
Glikolipid felhalmozódás, 684
Glikolizált hemoglobin, 722-723
Glikozuria (cukorvizelés), 614-615
Glioblasztóma multiforme, 379, 380, 381
Gfiómák, 379, 380, 383
Glipizid, 722, 722
Glomerulonefritisz
gyorsan progrediáló, 603-604
heveny (akut posztinfekciózus glomerulonefritisz), 602-603
idült (lassú progresszív), 607 membranoproliferatív, 606 membranózus, 606 mezangiális proliferatív, 606 posztinfekciózus, 602-603
Glomerulopátiák, 601 -607, 602
akut nefritisz szindróma, 602-603
gyorsan progrediáló nefritisz szindróma, 603-604 krónikus nefritisz szindróma, 607 nefrózis-szindróma, 604-607, 605
Glomerulus (érgomoly), 586, 589
Glosszitisz (nyelvgyulladás), 461
Glosszodinia (nyelvfájdalom), 461
Glosszofaringeális ideg, 284, 341
Glosszofaringeális neuralgia, 341
Glukagon, 695, 726
Glukagonóma, 510
Glukocerebrozid felhalmozódás, 683
Glukóz (szőlőcukor)
a vérben (lásd Vércukorszint) tolerancia teszt, 720 vizeletben, 591, 614-615
Glukóz-6-foszfatáz dehidrogenáz, G6PD, 35-36, 749 Glutén enteropátia (cöliákia, sprue), 536-537, 1208-1209 Glyburid, 722, 722
Golfozók disztóniája, 315, 315
Gólyaláb deformitás, 339-340
Golyva, struma
csökkent pajzsmirigy működésben, 708-709 diffúz toxikus (Basedow-kór), 706-707 göbös toxikus, 707
gyermekekben, 1296-1297, 1296
Gomba okozta tüdőgyulladás, 198
Gomba(ák)
bűvös, 451 -452 gombamérgezés, 519-520
Gombaellenes gyógyszerek, 851, 853 gombás bőrkiütésben (tinea), 980 mellékhatásai, 851
tineában (gombás bőrkiütés), 980
Gombás eredetű bőrfertözések, 979
Gombás fertőzések, 908-911, 935-936 (lásd még az egyes fertőzéseket, pl. Kandidiázis)
agyhártyagyulladás (meningitisz), 375
bőr, 979-982
bőrgyulladás (dermatitisz) -ben, 960-961 gyengült védekezőképességű egyénekben, 935-936 gyógyszerei, 851-852, 853
gyomorgyulladás (gasztritisz), 494 kockázati tényezői, 909 körmök, 260
orrmelléküregek (szinuszok), 1017
1440
Tárgymutató
Gombás fertőzések (folytatás)
tüdőgyulladás, 198-199
vizeletelvezető rendszer, 620
Gombás tüdőbetegség (mukormikózis), 936, 1017
Gombaszedő tüdő, 186
Gombóc
dudor, tömörülés a szövetekben (lásd Daganatok) torokban, 513
Gonád (ivarmirigy) (lásd Petefészek; Here) Gonadotrop hormonok, 695, 698
hiánya, 699
Gonadotropin-felszabadítást előidéző anyagok, 1094, 1094
Gondolat, illúziók -bán, 436
Gondolatrohanás, 408
Göndör haj (Menkes) szindróma, 662
Gondozó otthonok, 17
Gonococcus konjunktivitisz, 1038
Gonorrea, 878, 941-942, 942
kötőhártya-gyulladás ~ban, 1038 újszülöttekben, 1216
uretritisz (húgycsőgyulladás) ~ban, 621 Goodpasture-szindróma, 189-190, 604 Görbület, gerinc, 1300-1301, 1301
Scheuermann-kórban, 1310, 1311 veleszületett, 1233
Görcs, összehúzódás
agyi bénulásban, 1311-1312
alacsony Ca2+ szint következtében, 673
Creutzfeldt-Jakob betegségben, 922 csecsemőkorban, 346
D-vitamin-hiányban, 656 emésztőrendszeri, 40 epilepsziában, 347 erek ~e, 135-136
és a végtagi veröerek, 135-136 gyógyszerek ~ ellen, 41
Huntington-betegségben, 313-314, 314 hüvely ~, 425 idegi szifiliszben, 940 izom ~, 268, 269 koszorúerek ~, 127
lázgörcs, 1345
miotóniás miopátiák, 309-310
nyaki ~, torticollisban, 249-250
nyelőcső ~, 489
rekesz ~ (csuklás), 312 szemhéj ~, 315 tetanuszban, 884 veszettségben, 921
Görcsök
hasi ~, gyermekekben, 1285-1287, 1286
hőgutában, 1344-1345 írógörcsök, 314-315 izom-, 311-312 méhenkívüli terhességben, 1154
menstruációs – (dizmenorrea), 1086-1087 vetélésben, 1152
Görcsoldók (spazmolitikumok), 250
időskorban, 41
Görcsös agyi bénulás, 1312
Görcsös állapotok (lásd Görcsrohamok)
Görcsös alsó végtag bénulás, trópusi, 923
Görcsös hangvesztés, 315
Görcsös krupp, 1273-1274
Görcsös vastagbél (irritábilis bél szindróma), 525-526 Görcsrohamok, 345-350, 346, 1215
agydaganat következtében, 380 agyhártyagyulladástól, 373 alkoholmegvonásban, 444 elleni gyógyszerek, 349 epilepsziában, 346-350, 348, 349 láz ~, 346 okai, 345 poszttraumás, 361 salaam (csecsemőkori görcsök), 346 tudatzavarok -bán, 370 újszülöttekben, 1215
Gőz belégzése, 153
Graft-versus-host betegség, 741
Gram-festés, 861
Gram-negatív baktériumok okozta tüdőgyulladás, 196
Gram-negatív fertőzések, 196, 863-873, 864, 865, 871 Gram-pozitív fertőzések, 861-863
Grand mai roham (epilepsziás nagyroham), 347, 348 Grandiózus, nagyszerű, 427, 439
Granulocita kolónia stimuláló faktor, 762, 812
Granulociták (neutrofil), 734, 735
leukémiás, 766, 769-770
Granulocitás (mielocitás, mieloid) leukémia, 766, 769-770
Granuloma annulare (gyűrűs sarjdaganat), 967
Granuloma inguinale (ágyéki sarjdaganat), 943-944 Granulóma(k) (sarjdaganat), 814
eozinofil (hisztiocitózis X), 191
framboesiában, 879
kokcidiodális (kokcidioidomikózis), 199, 909-910 piogén, 991
szarkoidózisban, 192-194
Granulomatózis, Wegener-féle, 189, 240-241
Granulomatózus betegség, idült, 821
Granulomatózus ileitisz (Crohn-betegség), 528-530, 528
Granulomatózus pajzsmirigygyulladás, 710
Gray, mint sugárdózis egység (elnyelt dózis, Gy), 1341 Grippe (influenza) (lásd Influenza)
Grippe (utazók hasmenése), 518-519
Grizeofulvin, 851
Guaifenezin, 60, 153
Guillain-Barré-szindróma, 338-339
Gumi gyűrűzés, aranyér, 501
Gumi óvszerek, 1120, 1122-1123, 1123
Gumiharisnya, rugalmas pólya, 143, 145
Gummák, 939
Gurdély, 538
Gutaütés/sztrók (lásd Agy, vérzés)
Gy
Gyapot pneumokoniózis (bisszinózis), 182, 184 Gyapot-por, inhaláeiója, 182, 184
Tárgymutató
1441
Gyári név, gyógyszereké, 24, 25, 48, 50, 1381-1388
Gyász, közeli hozzátartozó halála, 21-22
Gyengén fejlett (hipoplasztikus) bal szívfél szindróma, 1229 Gyengeség, izom, 306-307, 306, 307
amiotrófiás laterálszklerózisban, 332 Bell-féle bénulásban, 341-342, 341 botulizmus esetén, 334, 517 Brown-Séquard-szindrómában, 386 Eaton-Lambert-szindrómában, 334 fokozódó izomsorvadásban, 332 gerincvelői izomsorvadás során, 340 Guillain-Barré-szindrómában, 338-339 Hodgkin-kórban, 772 idegköteg betegségek miatt, 334-335 időszakos bénulásban, 310 izomdisztrófiában, 308-309 légzési elégtelenség -ben, 158 mellékvese alulműködésben, 713 miaszténia gráviszban, 333-334 örökletes neuropátiák esetén, 339-340 polimiozitisztől, 236-237 rákbetegségben, 385 sportsérülések -ben, 262 szupranukleáris bénulástól, 317-318 tüdőrákban, 211
Gyengeség, korlátozottság, tehetetlenség fizikai, légi utazás során, 1358 haldoklóknál, 20 tanulásban, 1253-1254, 1253
Gyermek bántalmazása és elhanyagolása, 1322
Gyermek büntetése, 1246, 1247 Gyermekágyi időszak, 1184-1188 -bán jelentkező depresszió, 1185 folyamatos ellenőrzés a -bán, 1185 gyermekágyi fertőzések, 1186-1187 méhelőesés a -bán, 1188 vérzés a -bán, 1187-1188
Gyermekbénulás, 1274-1275
elleni védőoltás, 1200 Gyermekbetegek (lásd Gyermekek, Csecsemő(k)) Gyermekek, gyermekkori (lásd még Csecsemő(k)) -kel való visszaélés, 1322-1323
okozta tudathasadásos személyiségzavar, 432-434, 433 agyalapi mirigy betegségei -ben, 1294-1296 alvási zavarok, 1248 anyagcserezavarok, 1290-1294, 1292 betegségei -ben, 1294-1300, 1296, 1299 betegségek, okozta feszültség (stressz) a családban, 1243-1244
bilire szoktatással kapcsolatos gondok, 1249-1251, 1249, 1250
csontelváltozások, 1300-1311 csontváz-izomrendszeri betegségek, 1300-1311, 1301, 1302, 1310
emésztési zavarok -ben, 1285-1288, 1286 étkezési rendellenességek, 1247-1248 fejlődési zavarok, 1245-1254, 1247, 1249-1252 fertőzések
bakteriális, 1259-1265, 1261. 1262
Gyermekek, gyermekkori (folytatás)
fertőzések (folytatás) elleni védettség kialakítása (immunizáció), 1199-1200, 1200
okozta betegségek, 1279-1283, 1280, 1282 vírusos, 1266-1275, 1267, 1272 fóbiák (iszony, félelem), 1251, 1251 fülészeti betegségek, 1313 gondatlanság, hanyagság a -kel szemben, 1322-1323 gyógyszerek és a ~, 45 hasi fájdalom, 1285-1288 here betegségei, 1298-1300 hiányos tápláltság, 1288-1290 HIV-fertőzés -ben, 1275-1278, 1276 hormonális betegségek-ben, 1294-1300, 1296, 1299 immunizációja, 1199-1200, 1200, 1261 ismeretlen eredetű láz, 1279-1280, 1280 ízületi gyulladás, 1304-1305 kapcsolatteremtési zavarok, szülő-gyermek között, 1246 koncentrálóképesség zavara, 1251-1253, 1252 kötőszöveti betegségek, 1305-1311 Little-kór, 1311-1312 mérgezések, 1323-1329, 1324, 1326 növekedési zavar, 1245 orr betegségek, 1313 pajzsmirigy betegségei, 1296-1297 pszichiátriai (elmegyógyászati) problémák, 1315-1322 rák, 1283-1285
Reye-szindróma -ben, 55-56, 915, 1280-1281 sérülések, 1329-1333, 1330, 1331 szellemi fogyatékosság, 1240-1243, 1241 szellemi- és lelkiegészség zavarai, 1315-1322 szemészeti betegségek, 1314-1315, 1315 szexuális érés -ben, 1255-1258, 1256 tanulási nehézségek, 1253-1254, 1253 táplálkozás, 1288-1290 torok betegségei, 1313 túlzott aktivitás, 1251 védőoltása, 1199-1200, 1200 végbélgiliszta (Enterobiázis), 906, 1278-1279 veleszületett fejlődési rendellenességek (lásd Veleszületett fejlődési rendellenességek) viselkedészavarok, 1245-1247, 1247 vitaminhiány -ben, 1289-1290
Gyermekek iránt érzett kóros szexuális vágy (pedofilia), 419-420
Gyermekkorban kezdődő pervazív fejlődési zavar, 1316 Gyermekkori dezintegrációs (leépüléses) pszichózis, 1317 Gyermekkori dezintegrativ megbetegedés, 1317 Gyermekkori görcsök és lázgörcsök, 346
Gyermekkori leépüléses (dezintegrációs) pszichózis, 1317 Gyermekkori rosszindulatú daganatok, 1283
Gyermekkori szkizofrénia, 1317 Gyermekszülés (lásd Vajúdás és szülés) Gyermekülések, gépjárművekben, 1330 Gyík harapás, 1362
Gyilkos galóca gombamérgezés (Amanita phalloides), 519-520
Gyilkos méhcsípések, 1363-1364
1442
Tárgymutató
Gyógyszer beadása, eloszlása és kiürülése, 28 Gyógyszer hatását befolyásoló tényezők, 34 Gyógyszerallergia, 45
Gyógyszerek, 23-66 (lásd még az egyes gyógyszereket)
~re adott válasz, 26, 34-39, 35, 37, 38 adalékanyagok ~hez, 29 alkalmazása, 28-29 allergiás reakciók, 828-829 antibakteriális (baktérium ellenes) ~, 848-850 (lásd még Antibiotikumok)
átjutása a méhlepényen (placentán), 1168 biztonsága, 26-27, 43, 53-54 dinamikája, 25, 31-34, 32, 34 együttműködő készség, 46-47, 47, 48 eloszlása (a szervezetben), 30 eltávolítása (a szervezetből), 30-31 élvezete, visszaélés vele, 27, 440-442, 441, 447-448 alkohol (lásd Alkohol, fogyasztás és részegség) alultápláltság ~ során, 647 altatók, 447-448 amfetamin, 449-450 fenciklidin, 452 hallucinogének (érzékcsalódást előidéző szerek), 451-452
inhaláló/belégzendő szerek, 452, 453, 454 intravénás (visszereken át beadandó), 446 kokain, 450-451, 1150-1151, 1171 marihuána, 449, 1150, 1171 narkotikumok (altató-, érzéstelenítőszerek), 445-447 szorongás oldás, 447-448
terhességben, 1150-1151, 1171, 1214-1215 túladagolás ~ során, 447 vény, recept, 448
elvonási tünetek, 440
farmakodinámiája (gyógyszerhatástan), 25, 28-34, 32 felszívódása, 29-30, 37
függőség -tői, 440-442, 441 (lásd még Gyógyszerek, élvezete)
gombaellenes ~, 851-852, 852-853
gyári nevei, 1381-1388 gyógyszertűrés/-tolerancia, 33, 440 hatása, 25-26
szelektivitása, 31-33 hatásfoka, 33 hatékonysága, 26-27 helyi alkalmazású -, 952-954, 954 hozzászokás -hez, 440-442, 441 (lásd még Gyógyszerek, élvezete)
immunszuppresszív – (lásd Immunszuppressziv gyógyszerek)
kedvezőtlen reakciók (mellékhatások), 26, 42-46, 43, 44, 520
kinetikája (szervezet hatása a gyógyszerre), 25, 28-31, 34 kiválasztása, 31, 37
kockázat/haszon arány ~ használatakor, 43-44 kölcsönhatása, 27, 27, 36-37, 37, 38, 65 mellékhatásai, 26, 42-46, 43, 44, 520 metabolizmusa (anyagcsere), 30-31, 34-35, 37
Gyógyszerek (folytatás)
nemzetközi generikus nevei, hatóanyag szerint, 24, 25, 48-49, 51-52, 52
gyári nevei, 1381-1388
nevei, 24, 25, 48
nemzetközi (hatóanyag szerinti) illetve gyári, 381-1388
okozta alacsony vérnyomás, 110
okozta depresszió, 404, 404
okozta elhízás, 686
okozta enkefalopátia (agyvelőbántalom), 564-565
okozta fényérzékenység, 987-988
okozta fogínygyulladás (gingivitisz), 467
okozta fülkárosodás, 1012
okozta görcsroham, 345
okozta hasmenés, 524
okozta kiütés, 964-965, 965
okozta kontakt dermatitisz, 959-960, 959
okozta magas vérnyomás, 115
okozta mánia, 408
okozta mellűri folyadékgyülem, 207
okozta neuropátia (idegbántalom), 337
okozta neutropénia, 761-762, 762
okozta tudatállapot változás, 370 öngyilkosság -kel, 413-414
orális fogamzásgátlók kölcsönhatása -kel, 1122 öregedés és a ~, 39, 40-41, 41, 45, 64-65 placebók (hatóanyag nélküli tabletták), 38-39, 38 rák kifejlődésében, 790
terhességben, 1143, 1149-1150, 1167-1171, 1168, 1169 tervezés és fejlesztés, 33-34, 49
túladagolása, 45-46
utazás-kel, 1357-1358
vajúdás és szülés kapcsán, 1171
vény nélkül kapható ~, 53-66, 54-55, 57-64 vényköteles – kontra vény nélkül kapható ~, 24
Gyógyszerek bőr alatti alkalmazása, 28
Gyógyszerek bőrön át történő alkalmazása, 29
Gyógyszerek kereskedelmi nevei, 24, 25, 48, 50
– és a gyógyszertani, generikus nevek, 1381-1388 Gyógyszerek nem szájon át történő alkalmazása, 28 Gyógyszerek útja a szervezetben, 25, 28-31, 34 Gyógyszerek vagy kórtünetek okozta szorongás, 397 Gyógyszerhatás szelektivitása/célzottsága, 31 Gyökér reflex, 1193
Gyökércsatoma kezelés, 464, 465
Gyökércsúcs körüli tályogok, 466
Gyökérkezelés, gyökér körüli gyulladásban, 469-470 Gyomor, 480, 549
artériás-vénás összeköttetések a -bán, 543-544 becsövezése, 485
betegségei, 494-500, 497
vizsgálata, 485-486
biológiája, 480, 482,494
daganatai, 549-551, 551 elzáródása
fekélybetegségben, 497
újszülöttekben, 1208
fekély, 496-500, 497
Tárgymutató
1443
Gyomor (folytatás)
fekély (folytatás)
gasztrint termelő daganatban, 509-510 gyermekeknél, 1287-1288 stressztől, 494, 495
sugárterápiától, 495
gyulladása (gasztritisz), 494-496
mosás, mérgezés esetén, 1359
nedv analízis, a ~ban, fekély ~ban, 498
polip, 550
rák, 549-551, 557
rekeszsérvben, 492-493, 493
sav (lásd Sav, gyomor)
sérülése, marásos, 1325-1326
tükrözés, 485-486
vérzés a —ból, 542, 543-544
Gyomor és a nyombél betegségei, 494
Gyomor- és bélhurut, 514
Gyomor-bélgyulladás, 514-520
Campylobacter, 868
gyermekekben, 1263-1264
Salmonella, 871-872
szexuálisan terjedő, 948
Gyomor-bélrendszerből eredő vérzés, 541 Gyomor-bélrendszeri sürgősségi állapotok, 541
Gyomorégés, 491-492
~t enyhítő készítmények, 61-62, 62 gyomorgyulladásban (gasztritisz), 494, 495 terhességben, 1144
Gyomorégés-locsolás, 491-492
Gyomorfájdalom, gyógyszerek ~ ellen, 61-62, 62 Gyomorgyulladás, 494-496
Gyomorhurut, 494
Gyomormosás mérgezésben, 1359
Gyomorsav visszafolyás (gasztroözogafeális reflux), 491-492
Gyomorszájgörcs, 490-491
Gyomortükrözés, 485-486
Gyomorvizsgálat vészes vérszegénységben (pentagasztrin teszt), 745
Gyors lefolyású vesegyulladás, 603-604
Gyors légzés, átmeneti, újszülötteknél, 1205
Gyors szemmozgású alvás (RÉM), 301, 301 Gyulladás (ok), 843
agy (lásd Agyvelőgyulladás; Agyvelőbántalom)
ajak (cheilitis), 460
artériák, 238, 239, 240
bél, 527-532, 528, 530
bőr, 964-967, 965 (lásd még Bőrgyulladás)
csont-, izomrendszeri, gyermekekben, 1303-1305 divertikulum, 539-542, 539, 540
epehólyag, 582-584
epevezeték, 569, 570
féregnyúlvány (appendix), 547-548
fog, 466
fogíny, 467-470, 469
gége, 1019
glomerulusok (lásd Glomerulonefritisz)
gyomor (gasztritisz), 494-496
Gyulladás (ok) (folytatás)
hashártya (lásd Hashártyagyulladás) hasnyálmirigy, 504-507, 506, 507-508 hímvessző, 1057-1058
húgycső (lásd Húgycsögyulladás)
húgyhólyag, 623
hüvely, 1081-1083, 1082, 1083
ín, 253-254
ínhártya, szemfehérje, 1040 ízület, 218 (lásd Artritisz)
Crohn-betegségben, 528-529
kötőhártya (lásd Kötőhártya-gyulladás)
látóideg, 1052, 1053
máj (lásd Májgyulladás)
nyálkatömlő (burza), 251-253
nyelőcső, 491-492
nyelv, 461
nyirokrendszer, 855-856 pajzsmirigy (tireoiditisz), 709-710, 1164-1165 száj, a rák kezelésében, 805 szaruhártya, 916, 1040-1042 szem, allergiában, 826-827
szem érhártyája, szivárvány hártyája, 1044-1045, 1044 szemhéj, 1035-1036
szív
burok, 104-106
reumás lázban, 1303-1304
szívburok, 104-106
szőrtüszők, 867-868, 977
vastagbél (lásd Vastagbélgyulladás) végbél (proctitis), 502, 530-532, 530 vérerek (vaszkulitisz), 189, 238-241, 238 vese (nefritisz), 601-608, 602,605, 619 vulva (női szeméremtest), 1081-1083, 1082, 1083
Gyulladás gátló/csökkentő szerek
bőrre, 954, 954
nem-szteroid (lásd Nem-szteroid gyulladáscsökkentő gyógyszerek)
szteroidok (lásd Kortikoszteroidok) vény nélkül kapható ~, 55-56 Gyulladáscsökkentők, köhögéscsillapítókban, 153 Gyulladásos bélbetegségek, 527-532, 528, 530 Gyümölcscukor (fruktóz) túlérzékenység (intolerancia), 1291-1292
Gyűrű(k), a nyelőcsőben, 488
Gyűrűféreg, 979-980
Gyűrűk, merevedést fenntartók, impotenciában, 1066
H –
H2 antagonisták (H2 receptor gátlók), 499
Hab, fogamzásgátló, 1123
Habzsoló étkezési rendellenesség, 417
Haemophilus fertőzések, 864 agyhártyagyulladásban, 373-375 gégefedő-gyulladásban (epiglottitisz), 1264-1265 lágyfekély, 942-943
tüdőgyulladásban, 196-197
1444
Tárgymutató
Haemophilus fertőzések (folytatás)
védőoltás (immunizáció), 1200
Haemophilus influenzáé okozta tüdőgyulladás, 196
Haglund deformitás (hátsó Achilles-ín nyálkatömlő-gyulla- dás), 258, 259
Hajas sejtes leukémia, 768-769
Hajléktalanság, 388
Hajszálerek, 68
Hajszálértágulatok, 951
öröklődő ~ (Rendu-Osler-Weber-betegség), 577, 754, 1014
Hajtépési mánia, 975-976
Hal galandféreg fertőzés, 907
Hal métely (clonorchiasis), 906
Hal(ak)
okozta fertőzés, 906, 907-908
okozta mérgezés, 519-520
okozta sérülések, 1365-1366
olaj, ~ban lévő esszenciális zsírsavak, 642-643
Halál és haldoklás, 15-22
agyhalál ~ban, 372 csecsemő-, 1215 depresszió -bán, 20 fájdalom-bán, 18-19
öngyilkosság, 411-415, 412, 414, 1319-1321 poszttraumás (súlyos sérülést követő) stressz betegség és a-401-402
terhességben, 1145
újszülött-, 1145, 1148, 1152, 1243 zavartság (konfúzió) -bán, 20
Halálhörgés, 21
Halálos betegség, 15-21 (lásd még Halál és haldoklás)
Halántékcsont, törése, 1012
Halántéki arteritisz (óriássejtes), 238, 240
Halántéklebeny, 279, 279
a -bői eredő görcsrohamok, 346
sérülése, 361
Halántéklebeny károsodásai, 361
Halcinonid, 954
Haldoklás (lásd Halál és haldoklás)
Haldoklás folyamata, 16
Halitózis (bűzös lehelet), 458, 513
Hallás, 996-997, 996
öregedés hatása a ~ra, 13
vizsgálata, 284, 999-1000, 1377
Halláscsökkenés és süketség, 998
Hallásélesség vizsgálat, 999, 1377
Halláskárosodás és süketség, 998-1001, 1001 hallásjavitó segédeszközök, 1000-1001, 1001 hirtelen kialakuló, 1010-1011 korfüggő (presbyacusis), 1011
Meniére-betegségben, 1009-1010 otoszklerózisban, 1009 vizsgálata, 284, 999-1000, 1377 zajártalom okozta, 1011
Hallásvesztés az érzőideg betegsége miatt, 998-999
Hallgatódzás, szív, 1377
Hallgatódzási zörejek, 73
Hallócsontocskák, 996, 996
Hallóideg daganatai, 1012
Hallóideg
daganatai, 1012
herpesz zosztere, 1010, 1011
Hallókészülékek, 1000 Hallucináció
alkoholos, 444
delíriumban (tudat elborulása), 364
gyógyszer okozta (hallucinogének), 441, 451-452 narkolepsziában (napközbeni alvási roham), 303-304 szkizofréniában, 436
Hallucinogén típusú szerek okozta függőség, 451 Hallux (öregujj)
ízületi gyulladása (artritisz), 259-260
köszvény ~on, 244
törése, 257
Halmozott rohamokban jelentkező fejfájás, 297 Halobetazol, 954
Haloperidol, 25
idősekben, 40
mániában, 409
Halpikkelybőrűség, 956 Halvaszülés, 1152-1153
gyakorisága, 1145
terhesség – után, 1148
Hám toxikus eredetű leválása, 965 Hámlás
ajak, 460
bőr -a, 951, 956
általános hámlásos bőrgyulladásban, 962-963 helyi vakarásos bőrgyulladásban, 963-964 leforrázott bőr szindrómában, 978-979 nummuláris bőrgyulladásban, 962 pikkelysömörben, 957-958 pitiriázis rozeában, 958 szeborreás bőrgyulladásban, 962 toxikus epidermális nekrolízisben, 965-966 foggyökerek ~ai periodontitiszben, 469-470 Hámlásos fogínygyulladás, 467, 468 Hámlasztószerek, 957
Hámló bőrkiütés, 962-963, 965 Hand-Schüller-Christian-betegség (hisztiocitózis X), 191 Hang (lásd még Gége)
hangszalag betegségek, 1019-1020, 1020 mesterséges, 1022
változása, 1255, 1256
vizsgálata, 284
Hangképzés zavara, 315 Hangok
a fülben (tinnitusz), 1005, 1009-1010
szív ~, hallgatódzása, 72-73, 1377
Hangszalag, 998, 1020
bénulása, 1020-1021, 1020
csomói, 1019, 1020 eltávolítása, 1022 fiatalkori szemölcsös daganata, 1313 polipjai, 1019, 1020 rákja, 1022
vizsgálata, 1020
Tárgymutató
1445
Hangszalagbénulás, 1020
Hangváltozás (mutálás), 1255, 1256
Hangvilla, 999
Hangyacsípés, 1363-1364
Hansen betegség (lepra), 891-892 Hantavirus fertőzés, 925-926
Hányás (lásd Hányinger és hányás) Hányáscsillapítók, időskorban, 40 Hányinger és hányás, 512 agyhártyagyulladásban, 373 elleni gyógyszerek, 40, 62-63, 63 ételmérgezésben, 516,519-520 étvággyal kapcsolatos betegségekben, 415-417 folyadékvesztés vérhányástól, 665 gyógyszerektől, 520
gyomor-bél gyulladásban, 514-515, 1263-1264 haldoklók -a, 19
hánytatás mérgezésben, 1359 Jamaikai betegségben, 519-520 kemoterápiában, 804
Mallory-Weiss szindrómában, 493 nyelőcsőrepedés -tói, 493 sugárhányás, 1028 terhességben, 1144, 1158 újszülöttek-a, 1194, 1208 utazók ~a, 518-519 vérhányás, 541
Hányingert csökkentő szerek, idősek kezelésére, 40 Haránt gerincvelő-gyulladás (mielitisz transversa), 326 Harapás, marás
-sál terjedő betegségek, 1364 agyvelőgyulladás, 923-924 babeziózis, 900 Lyme-kór, 880-881 malária, 621, 898-899, 899, 900 patkányharapási láz, 881 -882 rabies, 920-922 rickettsia-fertőzés, 893-895, 894 veszettség, 920-922 visszatérő láz, 879-880
atka, 1364 darázs, 1363-1364 gyík, 1362 hangya, 1363-1364 kezelése, 921 kígyó, 1361-1362 kullancs (lásd Kullancs(ok)) lódarázs, 1363-1364 méh, 1363-1364 mérget termelő állat, 1361-1366, 1363 patkány, 881-882 pók, 1362-1363, 1363 rovar, 1363-1364 skorpió, 1365 százlábú, 1364-1365 szúnyog (lásd Szúnyogcsípés(ek)) tengeri állat, 1365-1366
„Harc vagy menekülés” válasz, 5, 88
Harisnya
elasztikus, 143 limfodémában, 148 mélyvénás trombózis megelőzésére, 143 visszerességben, 145
Harisnyanadrág, 143, 145
Három-napos himlő (lásd Kanyaró)
Háromhegyű billentyű, 69 elégtelensége, 98 szűkülete, 98-99
Háromosztatú ideg, 284
Hartnup-betegség, 617
Hártyák, nyelőcsőben, 488
Has
-fali rendellenességek, 1231, 1234
-i fájdalom, 544, 545
gyermekkorban, 1285-1287, 1286 aktinomikózis a -bán, 885 aszcitesz (folyadékszaporulat) a -bán, 564, 564 folyadékszaporulat a -bán (aszcitesz), 564, 564 eltávolítása (paracentézis), 486 paracentézis (eltávolítása), 486 tályog a -bán, 857-858 vizsgálata
folyadék kimutatása, 564 laparotómia (sebészi feltárás), 772 sebészi feltárás (laparatómia), 772 ultrahangos, 486 újszülöttkorban, 1192 zsírszaporulat a -bán, 686
Hascsapolás, 486
Hashajtók, 521-522 bulimiában, 416-417 függőség, 522 hozzászokás -hoz, 522 kórosan fokozott étvágy esetén, 416-417 székrekedésben, 521-522
Hashártyagyulladás, 547
bélelzáródás következtében, és terhességben, 1167 féregnyúlvány-gyulladásban, 546-547 peritoneális dialízisben, 548 pneumococcus okozta ~,877 tuberkulózisos ~, 888
Hashártyán át folytatott vértisztítás (peritoneális dialízis), 548, 597-599, 600, 601
Hashimoto tireoiditisz (pajzsmirigy-gyulladás), 709-710 terhességben, 1164-1165
Hasi aorta
aneurizma, 138-139 elzáródás, 130-133, 131, 132
Hasi aorta és ágai, 130
Hasi fájdalom, 545
Hasi ultrahangvizsgálat, 486
Hasis (lásd Marihuána)
Hasmenés, 523-525 amőbiázisban, 896-897
Clostridium difficile fertőzésben, 533-534
Clostridium perfringens fertőzésben, 518
1446
Tárgymutató
Hasmenés (folytatás)
Crohn-betegségben, 528-529 csecsemőkben, 1208-1209 dehidráció (kiszáradás) -ben, 665-666 Enterobacteriaceae (bélbaktériumok családja) fertőzésekben, 869-873, 871
Escherichia coli fertőzésben, 515-516 ételmérgezésben, 516, 519-520 exszudatív (izzadmányos), 524 felszívódási zavarban, 523-524, 534 gasztroenteritiszben (gyomor-bélgyulladás), 514-520, 1263-1264
irritábilis bél szindrómában, 525-526 karcinoid-szindrómában, 730-731 kifekélyesedő vastagbélgyulladásban (kolitisz ulceróza), 530-532
kolerában, 869 ozmotikus, 523 shigellózisban, 872-873 szalmonellózisban, 872 szekréciós, 523 újszülöttekben, 1222-1223 utazók ~e, 518-519
Hasnyálmirigy, 481
Hasnyálmirigy betegségei, 504 Hasnyálmirigy mirigyrákja, 508 Hasnyálmirigy-gyulladás heveny ~, 504-507, 506 idült -, 507-508 mumpsztól, 1272 okai, 506
Hasnyálmirigy-transzplantáció, 836 Hasnyálmirigy-vezeték, 481, 483, 505 rákos mirigydaganata, 508-509
Hasnyálmirigy áltömlője, 507 átültetés, 834, 836 betegségei, 504-510, 506 biológiája, 481, 482, 504, 505, 694, 695 cisztás fibrózis hatása a -re, 202-204 daganatai, 508-510, 727 gasztrinóma a -ben, 509-510 glukagonómája, 510 inzulinómája, 509 működésének vizsgálata, 535 rákja, 508-509 tályogja, 858 tömlős mirigyrákja, 509
Haspuffadás, 526
Hastífusz, 870-871
Hasüregi folyadék mintavétele, 486, 1379
Hasüregi tályogok, 857
Hasvizkór, 564
Hát (lásd még Gerincvelő, Csigolyák)
biológiája, 280, 281, 324
fájdalom
gerincvelő keringésének zavaraiban, 326-327 gerincvelő-gyulladásban, 326 nyelőcső betegségeiben, 487
Hát (folytatás)
fájdalom (folytatás) porckorong sérülésben, 328-330, 329 terhességben, 1144 törések kapcsán, 219
görbülete, 1233, 1300-1301, 1301 oszteoartritisze, 225
Paget-kórja, 221-222 sérülései, 268, 269, 324 spondilitisz ankilopoetika, 243 súlyemelők -fájdalma, 268, 269 testgyakorlás, 269
törései, 219-220
Hátsó combizmok sérülése, 267
Hátsó sípcsonti idegfájdalom, 258-259
Haverhill láz (patkányharapási láz), 882
Havi ciklus, 1075, 1076, 1077
a terhesség idejének meghatározása, 1139 rendellenessége, 1085-1087, 1085, 1086
Házi, otthoni gondozás haldoklóknak, 17 vajúdás és szülés kapcsán, 1172
Háztartási mértékegységek, 1372
HDL koleszterin, 123, 679-681, 681
Hebefrén szkizofrénia, 437
Heberden csomók, 225
Hegdaganat, 992
Hegesedés (lásd még Fibrózis)
bőr ~, 951
epeút ~e, 569
hajhullás -ben, 975-976 hashártyagyulladásban, 548 keloidok -ben, 992 máj ~e (cirrózis), 567-569, 568 pattanások után, 972-974 pigmentvesztés -ben, 989 szklerodermában, 233-234
Hegesedés, szklerózis
bőrre korlátozódó, 234
egész szervezetet érintő (szkleroderma), 233-234
Hegesítő terápia
aranyér kezelésére, 501 visszértágulatok esetén, 145-146
Hegyes fuggöly (condyloma acuminatum), 948
Hegyibetegség, 1347-1349
Heimlich műfogás, 200
Helicobacter pylori gyomorgyulladásban (gasztritisz), 494, 495 peptikus fekélyben, 496, 499, 1287-1288
HELLP-szindróma, 1159
Helper T-limfociták, 763
Helyi érzéstelenítés a vajúdás és a szülés során, 1176 Helyzeti szédülés, 1010
Hem, 687
Hemaferezis (plazmaferezis), 741
Hemangioblasztóma (érsejtdaganat), 379, 379 Hemangioma (érdaganat), 991
máj ~, 578
Hematokele (vérömleny hereburokban), 1064
Tárgymutató
1447
Hematokrit, 736, 1375
Hematóma (lásd Vérömleny)
Hematuria (vérvizelés), 590, 591 Hemodialízis, 597-599, 599, 600
Hemofilia, 759
Hemofilia B (Christmas-betegség), 759
Hemoglobin (vérfesték)
a vizeletben, paroxizmális (rohamokban jelentkező) éjszakai hemoglobinuriában, 748
glikolizált, 722-723
hiány (lásd Anémia) mérése, 736, 1375 rendellenességek, 749-751, 749
a ~ban, 661
Hemoglobin Aj^ (glikolizált hemoglobin), 722-723 Hemoglobin C betegség, 751
Hemoglobin E betegség, 751
Hemoglobin S-C betegség, 751
Hemoglobinuria, paroxizmális (rohamokban jelentkező) éjszakai, 748
Hemokromatózis, 661-662
Hemolitikus anémia, 743, 746-751, 749
autoimmun, 747-748
mikroangiopátiás, 747
sarlósejtes betegségben, 749-751, 749 Hemolitikus betegség, újszülöttekben, 1151, 1156, 1210- 1211, 1211
Hemolítikus-urémiás szindróma, 757
Hemolízis (lásd Vörösvértestek, roncsolódása) Hemopoetikus szindróma, sugársérülés kapcsán, 1342, 1343 Hemoptoe (vérköpés), 156, 156
Hemorrágia (lásd Vérzés)
Hemorrágiás betegség újszülöttekben, 1289
Hemorrágiás láz, 925, 926
Hemorroid (aranyér, aranyeres csomó), 500-501 terhességben, 1144
Hemosziderózis, 191-192
Hemosztázis (lásd Alvadás)
Hemotorax (mellüregi vérömleny), 206, 208 Henle kacs, 586, 589
Henoch-Schönlein purpura (allergiás purpura), 238, 754 Heparin, 167, 753
Hepatikus artériák (máj verőerek), 556. 575 rendellenességei, 132, 574
Hepatikus enkefalopátia (májkóma), 444, 564-565 Hepatikus vénák (máj vénák), 556, 574, 575
Budd-Chiari-szindrómában, 575-576
Hepatitisz (lásd Májgyulladás)
Hepatoblasztóma, 579
Hepatoceliuláris adenoma, 577
Hepatocelluláris karcinóma (hepatoma), 578 Hepatomegália (májmegnagyobbodás), 562-563
Here
betegségei, gyermekkorban, 1298-1300, 1299 biológiája, 694, 1055, 1056
daganatai, 1062 eltávolítása, 1061, 1062 eltűnt – szindróma, 1299 folyadékgyülem a ~ körül, 1064
Here (folytatás)
gyulladása, 1063, 1272
le nem szállt -, 1299, 1299
megcsavarodása, 1062, 1063
mumpszban, 1272
növekedése, serdülőkorban, 1255, 1256
rákja, 796, 1062
sugárzás hatása a -re, 1342-1343
Here visszeres tágulatai, 1064, 1114
Herecsavarodás, 1062
Heregyulladás és mumpsz, 1272
Herék betegségei, 1298
Herezacskó, 1055, 1056 (lásd még Here)
fertőzései, 1063
rákja, 1062
sérv a -bán, 1062-1063, 1064
Hermafroditizmus, 1237, 1297-1298 Hermansky-Pudlak-szindróma, 758 Hemia és hemiáció (lásd Sérv és sérvképződés) Heroin, 445-447
Herpesz, 1219
Herpesz, gesztációs (terhességben kifejlődő herpesz), 1159 Herpesz labiális (ajaksömör), 456-457, 467, 468, 916-917 Herpesz szimplex vírusfertőzések, 916-918
agyvelőgyulladás (enkefalitisz), 376
nemi szerveken (genitális), 916-917, 946-947 szövődményei, 947 terhességben, 1163
száj (orális), 456-457, 467, 468
szaruhártya, 1041 újszülöttekben, 1219
Herpesz, típusai, 916
Herpesz zoszter (övsömör), 918-919
fülön, 1010, 1011
szaruhártyán, 1041-1042
Herpeszes ujjgyulladás, 917
Herpeszt követő idegfájdalom, 289, 918
Herpeszvírus, 6 fertőzés (rozeola infantum), 916, 1267, 1269 Hers betegség, 1292
Heteroszexualitás, 418
Heveny légzési elégtelenség szindróma, 164-165, 165
Heveny légzési elégtelenség tünetegyüttes (akut respirációs disztressz szindróma), 164
Heveny savós középfülgyulladás, 1007
Heveny veseelégtelenség, 593
Hialin membrán betegség (respiratórikus disztressz szindró
ma), 1204-1205
Hiányos tápláltság, 644-650
alacsony kalcium vérszint —bán, 672
alacsony magnéziumszint -bán, 675
fehérjekalória, 649-650 gyermekekben, 1288-1290 immunhiány -bán, 817 kockázati tényezői, 645, 646-647, 646
magasság-súly táblázat -hoz, 645, 647 tápanyag előírások -bán, 647-648
tápláltsági állapot meghatározása, 644-646
újszülöttekben, 1208
Hiátusz hemia (rekeszsérv), 492-493, 493
1448
Tárgymutató
Hidak, fogorvosi, 465, 465
Hideg környezet
~re való allergia, 831
okozta Raynaud-betegség és Raynaud-jelenség, 136 okozta sérülések, 1345-1347
Hideg-antitest hemolítikus anémia, 748
Hidegártalmak, 1345
Hidralazin, 1161-1162
Hidrofóbia (víziszony) (veszettség), 920-922
Hidrokefalusz (agykamratágulat), 1235-1236 normál-nyomású, 366
Hidrokele (vízsérv a herében), 1064
Hidrokortizon készítmények, 954
Hidromorfon, 292
Hidronefrózis, 594, 625-627, 626
5-Hidroxiindolecetsav, 730-731
Hidroxikloroquin, 229
Hidroximetilbilan szintetáz hiány, 689-690
Hidroximorfon, 292
Hidroxizin, idősekben, 40
Hímvessző, 1055-1057, 7056
a húgycsőnyílás elhelyezkedésének eltérései a ~, 1237 betegségei, 1057-1059, 1058
erekciója, 1056-1057
a hosszasan fennálló ~, 1058, 1058
impotencia, 1061, 1065-1066
torz ~ (Peyronie-betegség), 1058-1059
fertőzései, 981, 1058 {lásd még Nemi úton terjedő betegségek)
gombásodása, 981
gyulladása, 1057
pubertáskorban, 1255, 1256
rákja, 1058
sérülései, 1057
szemölcsei, 948, 1058
Hímvessző, a prosztata és a herék betegségei, 1057
Hioszciamin, idősekben, 40
Hiper-IgE szindróma (Job-Buckley-szindróma), 821 Hiperadrenokorticizmus (fokozott mellékvesekéreg-műkö- dés), 714-715
Hiperaktivitás (fokozott aktivitás), gyermekekben, 1251 Hiperaldoszteronizmus (aldoszteron többlet), 715-716 Hiperbárikus (túlnyomásos) oxigén kezelés, 855, 1337, 1349, 1355-1356
Hiperbilirubinémia {lásd Sárgaság)
Hiperemezis gravidarum (vészes hányás terhességben), 1158
Hipereozinofil szindróma, 764
Hiperfoszfatémia (emelkedett vérfoszfátszint), 653, 674-675
Hiperglikémia (emelkedett vércukorszint), 718 {lásd még Cukorbetegség)
újszülöttekben, 1213
Hiperglikémiás-hiperozmoláris nonketotikus kóma, 719, 723
Hiperhidrózis (bőséges verejtékezés), 971-972
Hiperkalcémia (emelkedett kalciumszint), 653, 673-674, 799
Hiperkalémia, 653, 670-671 {lásd még Kálium, emelkedett vérszintje)
Hiperkilomikronémia (emelkedett kilomikronszint), 681
Hiperkoleszterinémia {lásd Koleszterin, vérszintje, emelkedett)
Hiperlipidémia (emelkedett vér zsírszint), 679-682, 682 okai, 680
Hiperlipoproteinémiák (emelkedett lipoproteinszintek), 681-682
Hipermagnezémia (emelkedett magnéziumszint), 653, 675-676
Hipermetropia (távollátás), 1028-1030, 1029
Hipematrémia (emelkedett nátriumszint), 653, 669-670, 669 újszülöttekben, 1214
Hipemefróma (veserák), 637-638
Hiperozmia (szaglási túlérzékenység), 344
Hiperparatireózis (mellékpajzsmirigy túlműködés), 673-674 Hiperpigmentáció (fokozott pigmentáció), 988-989 Hipersplenia (fokozott lépműködés), 786
Hiperszenzitiv pneumonitisz (allergiás túlérzékenység okozta tüdőgyulladás), 186-187, 186
Hiperszomnia (aluszékonyság), 303
Hipertenzió (fokozott nyomás), 112-118 {lásd még Magas vérnyomás)
fejfájás ~ban, 295
koponyán belüli (intrakraniális), 382 portális, 563-564, 576-577 pulmonális (tüdő), 158
újszülöttekben, 1206
Hipertermia (emelkedett testhőmérséklet), 36
Hipertirepzis (lásd Fokozott pajzsmirigymüködés) Hipertrigliceridémia (lásd Trigliceridek, emelkedett vérszintje)
Hipertrófiás intersticiális neuropátia (Déjerine-Sottas- betegség), 339-340
Hipertrófiás kardiomiopátia, 92
Hipertropia (felfelé kancsalítás), 1315
Hiperurikémia (emelkedett húgysavszint), 244-245 Hiperventiláció (fokozott légcsere), 154-155 ájulás ~ban, 108 alkalózis ~ban, 678-679
Hiperviszkozitási szindróma makroglobulinémiában, 781 mielóma multiplexben, 780 policitémia Verában, 782-783
Hipnózis, 394, 434
Hipobétalipoproteinémia (csökkent bétalipoprotein vérszint), 682-683
Hipochondria (betegség beképzelése), 394-395, 1322 Hipochondriázis, 394
Hipofarinx (garat alsó része), 997, 998
Hipofoszfatémia (csökkent foszfátszint), 653, 674
Hipogammaglobulinémia, csecsemőkben, 821
Hipoglikémia (lásd Alacsony, vércukorszint) Hipogonadizmus, 1298-1300
Hipokalcémia (csökkent kalciumszint), 653, 672-673, 672 magas foszfátszint mellett, 675 újszülöttekben, 1213-1214
Hipokalémia (csökkent kálium vérszint), 653, 670
Bartter-szindrómában, 617
periodikus bénulásban, 310
Hipokapnia (csökkent vér széndioxidszint), 108-109
Hipolipoproteinémia (csökkent lipoprotein vérszint), 682-683
Tárgymutató
1449
Hipomagnezémia (csökkent magnézium vérszint), 653, 672, 675
Hipománia (enyhe fokú mánia), 407-409, 408, 409 gyermekekben, 1319
Hiponatrémia (csökkent nátriumszint), 653, 668-669, 668
Hipopigmentáció (csökkent pigmentáció), 988-989
Hipopituitarizmus (csökkent agyalapi mirigy működés), 699- 701, 700, 1295-1296
Hipospadiasis (alsó húgycsőhasadék), 1237
Hipotalamusz, 279, 694
agyalapi mirigy szabályozásában, 697, 697 hőmérséklet szabályozásban, 843 kóros működése, diabétesz inszipiduszban, 703-704
Hipotenzió (lásd Alacsony, vérnyomás)
Hipotermia (csökkent, alacsony hőmérséklet), 1213, 1346 újszülöttekben, 1346
Hipotireózis (lásd Csökkent pajzsmirigyműködés)
Hipotropia (lefelé kancsalitás), 1315 Hirschsprung-betegség (aganglionózis), 1231
Hirszutizmus (túlzott szőmövekedés), 975
Hirtelen bölcsőhalál, 1215
Hirtelen csecsemőhalál szindróma (SIDS), 1215
Hirtelen megsüketülés, 1010
His-köteg, 79, 80
Hisztamin, 824, 828-829, 831 (lásd még Antihisztaminok) halban, okozta mérgezés, 519-520 karcinoid szindrómában, 730-731
Hisztamin receptorok, 824
Hisztamin2 antagonisták, 499
Hiszterektómia (lásd Méheltávolítás)
Hisztériás személyiség, 427
Hiszteroszalpingográfia (méh és a petevezeték kontrasztanyagos röntgenvizsgálata), 1073, 1117
Hiszteroszkópia (méhtükrözés), 1072, 1117, 1378 Hisztiocitóma, 223
Hisztiocitózis X (Hand-Schüller-Christian-betegség, Letterer-Siwe-betegség), 191
Hisztokompatibilitás (átültetendő szövetek össze- férhetősége), 808
Hisztoplazmózis, 198-199,908-909
Hisztrionikus (színpadias, ripacskodó) személyiség, 427 HIV-fertőzés (humán immundeficiencia vírus fertőzés, AIDS), 926-932, 927, 928
csökkent fehérvérsejtszám (limfocitopénia) -ben, 763 depresszió -ben, 403
elbutulás (demencia) -ben, 376
gombás tüdőgyulladás -ben, 199
gyermekekben, 1275-1278, 1276 hemofíliásokban, 759
herpesz szimplex vírus fertőzés -ben, 917 immunhiány -ben, 816-818, 819 járványtana (epidemiológiája), 926 Kaposi szarkóma -ben, 994 kialakulása, kifejlődése, 926-927 kórisméje, diagnózisa, 930-931 gyermekekben, 1277
megelőzése, 931-932, 931
gyermekekben, 1278
Mycobacterium avium fertőzés -ben, 887, 891
HIV-fertőzés (folytatás)
nefrózis-szindróma -ben, 605
opportunista fertőzések -ben, 930, 933
Pneumocystis carinii tüdőgyulladás -ben, 199-200 terhességben, 1150, 1163, 1276, 1278 terjedése, átvitel, 927, 929, 1276 toxoplazmózis -ben, 900, 901 trombocitopénia -ben, 756 tuberkulózis -ben, 887, 891
vénán keresztüli (intravénás) gyógyszerek használata és a -,446
vizsgálata, vérkészítményekben, 739
HLA (humán leukocita antigén), 808, 812, 833
Hő, magas hőmérséklet
okozta kiütések (lázkiütés, hőkiütés), 970, 971
okozta rendellenességek, hőártalmak, 1344-1345
okozta sérülések (lásd Égések)
szabályozás, 843
Hodgkin-kór, 385, 770-774, 771-774
Hőgörcs, 1344-1345
Hőguta, 1344-1345
Hőháztartás zavarai, 1344
Hőhullám, 1078-1079
Hőkimerülés, 1344
Holter-monitor vizsgálat, 75, 75, 123
Hólyag kiszájaztatása, 630
Hólyagcsás bőrkiütés, 960-961
Hólyagok, bullák, 967-969
bárányhimlőben, 1267, 1270-1271
dermatitisz herpetiformisban, 968-969
égésben, 1336
herpesz gesztációniszban (terhesség alatti herpesz fertőzés), 1159
herpesz szimplex vírusfertőzésben, 456-457, 916-917, 946-947, 947
limfogranuloma venerumban, 943
övsömörben, 918-919
pemfiguszban, 968
tineában, 979-980
Hólyagok
baktériumok kitenyésztésére, 815
bőr, 951
Hólyagos bőrbetegségek, 967
Hólyagos üszők (mola hidatidóza), 1113-1114
Hólyagplasztika (megerősítő), 630
Hólyagrák, 638
Hólyagsérülések, 636
Homeosztázis, 4-5
Hőmérséklet (környezet)
hidegsérülés-tői, 1345-1347
hőmérséklet rendellenesség, 1344-1345
Hőmérséklet (test), 843
alacsony – (hipotermia), 1346
újszülöttekben, 1213
Celsius-Fahrenheit összehasonlítása, 1373
magas – (lásd Láz)
tüszőrepedés megítélésében, 1116, 1124
Homloklebeny, 278-279, 279
görcsrohamok, 346
1450
Tárgymutató
Homloklebeny (folytatás)
sérülései, 360
Homloklebeny károsodása, 360
Homloküreg, 997, 998
Homograft (allograftok), bőr, 1337 Homokmarás, szilikózis -tói, 180-181, 182 Homoszexualitás, 417-418 Hordeolum (árpa), 1036
Horgasfejű galandféreg fertőzés, 905
Hörghurut, 168
idült, obstruktiv (elzáródásos) tüdőbetegségekben, 177-180
influenzában, 915 szilikózisban, 181
Hörgő artéria, embolizációja, 156
Hörgők, 150, 150, 169, 173
-bői kiinduló tüdőrák, 210
asztmában (lásd Asztma)
elzáródása (obstrukciója), atelektáziában, 172 fertőződése (lásd Hörghurut)
obstrukciója (elzáródás), atelektáziában, 172 tágulata (bronchiektázia), 169-172,170, 171 Horgőtágulat, 169-172, 170, 171 Hörgőtágulat (bronchiektázia) és atelektázia (tüdőrész-össze- esés), 169
Hörgőtükrözés (bronchoszkópia), 162-163, 162, 1377 Hörgőtágítók, 153, 175-176
Horkolás, 304-305
Hormon)ok), 693-694, 694, 695, 696 (lásd még az egyes mirigyeket és hormonokat)
betegségek, 693-731, 694, 696 (lásd még az egyes mirigyeket és hormonokat)
gyermekekben, 1294-1300, 1296, 1299
depresszió és a ~, 403, 404 elválasztása, tüdőrákban. 211 generikus hormonkészítmények 52 kopaszság – függése, 975-976 kövérség, elhízás és a ~, 686 nemi – (lásd Nemi hormonok) rák kezelésében, 802-803 Hormonok és szaporodás, 1074 Homer-szindróma, 210 Horogféreg, 902, 903
bőrben (larva migrans), 983 Hospice gondozás, haldoklók ápolása, 17, 21 Hossz, magasság
csecsemőké, diagramm, 1196-1197
egységek, 1372 újszülötteké, 1192
Hosszasan fennálló vegetatív állapot, 358 Hosszú távú memória, 363
Hőterápia, 293
HTLV (lásd Humán T-sejtes limfotróp vírus fertőzés)
Húgy- és ivarszervi rendszer (lásd Nemi szervek; Vizeletelvezető rendszer)
Húgycső, 588, 1056, 1056
daganatai, 639 elzáródása, 587 fertőzései (lásd Húgycsőgyulladás)
Húgycső (folytatás)
hiánya, 1237 prosztata megnagyobbodás hatása a -re, 1059-1060 rákja, 639
sérülései, 636-637
szemölcs, 639
születési rendellenességei, 1237
Húgycsőgyulladás, 621 gombás (kandidiázis) ~, 946 gonococcus-fertőzés utáni ~, 942 gonorreában, 941-942 limfogranulóma venereum, 943 nem gonococcusos ~, 944-945, 945 trichomoniázis, 945-946
Húgycsőhasadék, 1237
Húgyhólyag
biológiája, 586, 588
csökkent működésű, 629-630
daganatai, 638-639 edzése, 634, 1249-1250, 1249
eltávolítása, 639
fájdalom, 590 fertőződése, 622-623
szülés után, 1187
fisztula, divertikulum gyulladásban, 540, 540 gyulladása, 623
inkontinenciája (lásd Visszatartási képtelenség, vizelet) képalkotó eljárások – vizsgálatában, 592
kövek, 627-629, 628
neurogén, 629-630
rák, 638-639
sérülései, 636
szabályozás, zavarai (lásd Visszatartási képtelenség, vizelet)
túlműködő, 629-630
veleszületett fejlődési rendellenességei, 1237 vizsgálata, 590, 594
Húgyhólyaggyulladás, 622-623
szülés után, 1187
Húgyhólyagsérv, vizelet-visszatartási képtelenség -ben, 587
Húgysav, 1376
Húgyutak elzáródása, 625
Húgyutak köves betegségei, 627
Húgyutak sérülései, 635
Húgyúti fertőzések, 620
Húgyvezeték, 586, 588
daganatai, 638 fertőzései, 624 kövek, 590
rákja, 638
sérülése, 635-636
születési rendellenességei, 1236-1237
Hüllők, mérgező, 1361-1362
Humán Génállomány Kutatás, 12
Humán immundeficiencia vírus fertőzés (lásd HIV-fertőzés)
Humán koriongonadotropin, 793
Humán leukocita antigén (HLA), 808, 812, 833
Humán menopauza gonadotropinok, 1116-1117
Humán T-sejtes limfotróp vírus fertőzés, 322, 774, 923
Tárgymutató
1451
Humorális (testnedvi) kezelés, 793-794 Huntington-betegség, 313-314, 314 „Húsevő betegség”, 854
Hüvely
adenózisa, 1090
biológiája, 1068-1069, 1069, 1070
bőrgyulladása, 693-964 fogamzásgátló eszközök, 1123 folyás, 1081-1083, 1082, 1083
szülés után, 1184
terhesség alatt, 1144
gonorreás fertőzése, 941-942 gyulladása, fertőzése (lásd Hüvelygyulladás) izom-összehúzódása, 425 kandidiázisa, 910-911, 946, 981 rákja, 1112-1113
dietilsztilbösztrol és ~, 1169
sipolya, 501-502 szemölcse, 948 trichomoniázisa, 945-946 vérzés a -bői (lásd Vérzés, méh) vizsgálata, 1072-1074
Hüvely és a külső nemi szervek gyulladása, 1081 Hüvelygyulladás, 1081-1083, 1082, 1083
terhességben, 1151
Hüvelytükrözés, 1072, 1110, 1377
Hydrops (folyadékgyülem) (lásd Duzzadás) Hymen (szűzhártya), 424, 1069, 1069
Hyper-IgE szindróma, 821 Hypopituitarismus, 699
— — |, í _
Ibuprofen, 56, 57, 228-229
Ichthyosis (halpikkelybőrűség), 956
ld reakciók, gombás megbetegedésben, 979
Ideg-izom átmenet, 332-334
Ideg-izom kapcsolat betegségei, 332 Idegbetegség okozta fájdalom, 289-290, 289 Idegek (lásd még Agy; Idegrendszer)
~i fájdalom (neuralgia)
agy
betegségei, 340-342, 341
vizsgálata, 283, 284
Bj-vitamin-hiányban, 658 bénulása (lásd Bénulás) betegségei, 330-342 (lásd még Neuropátia) biológiája, 280, 281, 281-282 botulinustoxin hatása az -re, 516-518 cukorbetegségben, 338, 719, 720 daganatai
gyermekekben, 1284
multiplex endokrin neopláziában, 727, 728
Recklinghausen betegségben, 384
diftériában, 1260
érzőidegek, 285, 322
gerinc-izom sorvadásban, 340 gerincidegek, 280, 281, 324-325
Idegek (folytatás)
Guillain-Barré-szindrómában, 338-339 gyengeség, 306, 307 gyógyulása, 330
gyökök, 280
dermatómák, 325
gyökök betegségei, 327-328 összenyomása, 325-326 porckorong sérülésben, 328-330, 329
herpesz szimplex vírus fertőzéseiben, 947 ideg-izom kapcsolódás, 332-334 idegi betegségekben (lásd Ideggyulladás) idegköteg, 334-335 kigyómarásban, 1361-1362
leprában, 891-892
mielin hüvelye, 318-322, 319-321, 330 motoros idegek, 283-322 örökletes betegségei, 339-340 perifériás, 282, 330, 331
betegségei, 330-340, 331, 335-337 porfiriában, 689 rákja, 378, 379, 384-385, 1284 sejtek (neuronok), 281, 282 sérülése, 336-338, 336, 337 szarkoidózisa, 193 szem ~, 1027 szklerózis multiplexben, 318-321, 319, 320 szubakut szklerotizáló panenkefalitiszben, 1267-1268 veszettségvírus az idegekben, 920-922 vizsgálata, 282-288, 283-285
újszülöttekben, 1192
Idegek mielin borítása, 319 betegségei, 318-322, 320, 321, 330
Idegentest
fülben, 1002
légutakban, 200
orrban, 1313 szemben, 1032 végbélben, 503-504
Idegfájdalom hallóideg-fájdalom, 1010, 1011 háromosztatú ideg fájdalma, 340-341 herpesz fertőzést követő idegfájdalom, 289, 918 nyelv-garatideg fájdalom, 341 tibiális poszterior idegfájdalom, 258-259
Idegfonatok (plexuszok) betegségei, 334
Ideggyógyászati vizsgálat, 282-288, 283-285
Ideggyök betegségei, 327
Ideggyulladás
felkari 334-335
szem ~, 1052, 1053
szemgolyó mögötti ~, 1052, 1053
Ideghártya (retina) megbetegedései, 1045
Ideghártya artériájának elzáródása, 1048
Ideghártya vénájának elzáródása, 1048
Idegi ingerületet átvivő anyagok, 4-5, 695
Idegköteg betegsége, 334-335, 335
Idegmérgek, botulinustoxin mint -,516-518
Idegrendszer, 278-282, 279, 280, 281 (lásd még Idegek)
1452
Tárgymutató
Idegrendszer (folytatás)
daganatai, 378-386, 379, 381, 382
környéki idegrendszer, 282
központi (lásd Agy; Központi idegrendszer; Gerincvelő) sugárkárosodása, 385-386
vizsgálata, 282-288, 283-285
Idegsejtek (neuronok), 281, 282
Idegsejtnyúlvány, 281, 282
Idiopátiás (ismeretlen eredetű) trombocitopéniás purpura, ITP, 756
terhességben, 1166
Idiopátiás hipereozinofiliás szindróma, 764
Idiopátiás pulmonális hemosziderózis, 191
Idiopátiás trombocitopéniás purpura (ITP), 756, 1166
Idő előtti burokrepedés, 1178
Időeltolódás, 1357
Időjárás
fagyások, 1345-1347
hőség-betegségek-tói, 1345-1347
Idős (lásd Öregedés)
Idős emberek
~at érintő betegségek, 14-15,14
alultápláltság kockázati tényezői -nál, 646 gondozása (geriátria), 14-15
gyógyszerfogyasztása, 39, 40-41, 41, 47, 64-65
testi felépítés változása, 13, 13
Időskori halláscsökkenés, 1011
Időskori szemölcs, 991
Időskori távollátás, 13, 1026, 1028
Időskorú süketség, 13, 1011
Időszakos bénulás, 310
Időszakos porfiria (porfiria intermittens), 689-690
Időszakos/szakaszos sántítás (klaudikáció intermittens), 70 érelmeszesedésben, 120
lábszár artériák elzáródásában, 133
Idoxuridin, 850
Időzített felszívódású gyógyszerek, 49
Idült betegségek, 746
Idült epehólyag-gyulladás, 583
Idült hasnyálmirigy-gyulladás, 507
Idült hegyi betegség (Monge-kór), 1348
Idült középfülgyulladás, 1008
Idült veseelégtelenség, 595
Ijedtség (lásd Szorongás; Félelem)
Ikrek, szülés, 1181
Ileitisz (csípőbélgyulladás), granulomatózus (ileokolitisz, Crohn-betegség), 528-530, 528
Ileo-anális anasztomózis (csípőbél-végbél összeszájadzás), 532
Ileum (csípőbél), 481
Ileum (csípőbél) kacs, 630
Ileusz (bélelzáródás), 546-547
epekő-, 580-581
kolitisz ulcerózában, 530-531
mekonium- (magzatszurok), 202
Illatosított szoba, belégzés, 452, 453, 454
Illékony oldószerekkel kapcsolatos függőség, 452
Imipenem, 849
Imipramin, 1250
Immun-eredetű anémia, 747-748
Immunglobulin(ok), 808, 811-812, 811 (lásd még Antitestek) hiánya
csecsemőkben, 821
szelektív, 820
X-kromoszómához kötött agammaglobulinémiában, 819-820
plazmasejt betegségben, 779-781
Immunglobulin
B típusú májgyulladásban (hepatitisz B), 572-573
HIV-fertőzésben, 1277 limfocitopéniában, 763
Immunhiány(os) (lásd még HIV-fertőzés;
Immunszuppresszív gyógyszerek) agyhártyagyulladás – állapotokban, 375-376 állapotok, betegségek, 816-822 antibiotikus megelőzés (profilaxis) – állapotokban, 852 ataxia-teleangiektázia, 821 csecsemők átmeneti csökkent gammaglobulin vérszintje,
821
DiGeorge-szindróma, 821-822 fertőzések – állapotokban, 816-819, 818, 933-937, 934 hiper-IgE szindróma, 821 krónikus granulomatózus betegség, 821 krónikus mukokután kandidiázis, 822 okai, 816-817, 817, 934
Pneumocystis carinii tüdőgyulladás -bán, 199-200 rák kialakulásának veszélye – állapotokban, 792-794 súlyos kombinált, 820 szelektív antitest hiány, 820 szerzett, 816-817, 817 szerzett agammaglobulinémia, 820
szinuszitisz -bán, 1017
tünetei, 817-818, 818 veleszületett, 816, 822
Wiskott-Aldrich-szindróma, 820-821
X-kromoszómához kötött agammaglobulinémia, 819-820 Immunhiányos állapotok, 816
Immunitás és immunválasz, 813
Immunizáció (védőoltás), 813, 845-847, 846, 912
Immunkezelés, 793
Immunkomplexek (antigén-antitest komplexek), 186, 815 vesegyulladásban, 601, 603-604
Immunrendszer, 807-816, 808
allergiás reakciókban (lásd Allergia és allergiás reakciók) betegségei, 807-837 (lásd Allergia és allergiás reakciók;
Autoimmun betegségek; Immunhiány(os))
éretlen csecsemők ~e, 1201
összetevői, 808, 810-812, 810, 811
rák és az ~, 792-794
stressz hatása az -re, 390-391 szervátültetésben, 832-837, 833, 834 szuppressziója (lásd Immunhiány(os);
Immunszuppresszív gyógyszerek)
válasza, 812-816, 814
Immunrendszer működésének gátlása (szuppressziója), 833
Immunrendszer részei, 808
Immunszuppresszív gyógyszerek
Crohn-betegségben, 529
Tárgymutató
1453
Immunszuppresszív gyógyszerek (folytatás)
és rák kialakulásának veszélye, 792 fehérvérsejt hiányban, 762-763 kolitisz ulcerózában, 532 kötőszöveti betegségekben, 227 nefrózis-szindrómában, 607 reumatoid artritiszben, 230 szerv/szövet átültetésben, 833-834
Immunterápia
allergia kezelésében, 824, 829
rák kezelésében, 793-794, 805
Impaktáció (beékelődés), székleté, 522-523
Impetigo (ótvar), 976-977
Implantáció (beágyazódás) és a méhlepény fejlődése, 1137 Implantátum(ok) (beültetett anyag/szövet)
emlő, 1104-1105, 1105
fog, 465, 465 fogamzásgátló, 1120, 1124 hímvessző, 1066
Impotencia, 1065-1066
prosztatarák kezelése kapcsán, 1061
In vitro fertilizáció (mesterséges megtermékenyítés), 1118-1119
Inak, 214
betegségei, 253-254, 261-272 gyulladása (lásd íngyulladás) tályogja, kézen, 859
Incus (üllő, hallócsont), 996, 996
Indinavir, 850, 932
Indometacin, idősekben, 40
Indulat által vezérelt cselekvés, 429
Infarktus
agy (lásd Agy, vérzés)
szívizom (lásd Szívinfarktus)
tüdő, 156, 166
vese, 608-610
Infiltratív tüdőbetegségek, 190
Influenza, 914-916
immunizáció -ellen (védőoltás), 846-847 szövődményei, 915
tüdőgyulladás -bán, 198
Influenza, grippe
emésztőrendszeri (intesztinális) (utazók hasmenése), 518-519
légzőrendszeri (lásd Influenza)
Inger inkontinencia, 631, 632, 634
Ingervezető rendszer, szívben, 80 íngyulladás, 253-254
Achilles ~, 265-266
forgató köpeny ~, 271-272, 272
popliteusz ~, 265
Inhaláció (lásd Belégzés)
Inhalációs narkózis (szipózás zacskóból), 452, 453, 454
Inhalálókészülék, 176, 177
ínhártyagyulladás szemen, 1040
Injekció (befecskendezés) allergia kezelésében, 824 élvezeti szereké, 446 gyógyszereké, 28
Injekció (folytatás)
szklerotizáló anyagoké, 145-146
Inkontinencia (lásd Visszatartási képtelenség)
Instabil angina, 122, 124-125, 126
Intelligencia kvociens (IQ)
autizmusban, 1316-1317
értelmi fogyatékosság (mentális retardáció) és az ~, 1240-1243, 1241
Intenciós remegés (tremor), 311
Interferon(ok), 793, 803
-alfa, 812, 850
-béta, 812
Interleukinek, 808, 812
Intersticiális húgyhólyaggyulladás, 623
Interszex állapotok (hermafroditizmus), 1237, 1297-1298
Intestinum (lásd Bél)
Intoxikáció (lásd Mérgezés)
alkohol ~, 442-445, 442, 443
nitrogén ~, búvárkodás kapcsán, 1352
Intracerebrális (agybeli) vérzés, 355, 356
Intrakraniális (koponyaűri) vérömleny, 359-360
Intrakraniális nyomás, 382
Intramuszkuláris (izomba) gyógyszerbeadás, 28
Intraokuláris (szemen belüli) nyomás, 1028, 1028, 1049- 1051, 1049
Intravénás (vénán keresztüli) terápia
gyógyszer beadás – útján, 28 hőártalmakban, 1344-1345 táplálék beadása – útján, 647-648 vajúdásban és szülésben, 1175 vérátömlesztés – során, 738-742, 739-741
Intravénás táplálás, 647
Intravénás urográfia, 1378
Intrinsic faktor, 745
Introitus (bemenet), 1068
Introverzió (pszichés befelé fordulás), 426-428
Intubáció (lásd Tubus, cső, szonda)
Intusszuszcepció (bélbetüremkedés), 545-546, 546 Inversio uteri (méh betürődése), 1188
Inzulin, 695, 717-718, 721
elégtelenség (lásd Cukorbetegség)
emelkedett szintje, következményes alacsony vércukor- szint, 724-725
érzékenység, 712
mérése, 726
pótló terápia, cukorbetegségben, 721-722 rezisztencia, 718, 721-722, 725 termelő daganatok, 509, 725-726
Inzulin-szerű növekedési faktor I (IGF-I), 700 Inzulinóma, 509, 725-726
Ionok, 666-667, 667
Ipekakuána (hánytató) szirup, 520
IQ (lásd Intelligencia kvociens)
Irányított véradás, 740-741
írási rendellenességek agysérülés esetén, 361, 362 írásképtelenség, 362 írászavar, 362
Irha (bőr kötőszöveti rétege), 950
égési sérülései, 1336
1454
Tárgymutató
Iridociklitisz (szivárványhártya-sugártest gyulladás), 1305 Irigység, önzés nárcizmusban, 427
írisz (szivárványhártya), 1026, 1026, 1044, 1044 „írók görcse”, 314-315
Irritábilis bél szindróma, 525-526 Isiász, 328
Iskola
~val kapcsolatos félelmek, 1251
figyelem hiányán alapuló rendellenesség ~ban, 1252- 1253
tanulási nehézségek, 1253-1254, 1253 Ismeretlen eredetű mieloid metaplázia, 784 Ismeretlen eredetű tüdőszövet-hegesedés, 190 Iszkémia (helyi vérszegénység/vértelenség)
perifériás artériák betegségében, 130 szívizom-, anginában, 121-125, 122, 123, 126 vázizmokban, 70
ítélőképesség, elbutulásban (demencia), 365-368 Itrakonazol, 851
IUD (méhen belüli eszközök, spirál), 1120, 1125-1126 Ivarmirigy (lásd Petefészek; Here)
Ivarsejt méhkürtbe ültetése (GIFT), 1115, 1118-1119 IX-faktor hiány, 759 íz, érzékelése, 343
rendellenességei, 342-344 ízeltlábúak (lásd Rovar(ok)) ízérzés, 343, 480
rendellenességei, 342, 344 Izgatószerek (lásd Gyógyszerek, élvezete; Narkotikumok) Izmok, idegek és vérerek, 1026 Izmok, tömlők, inak betegségei, 249
Izom(ok)
abnormalitásai, 1234
agy – kapcsolat, 330, 331 agyi bénulásban, 1311-1312 állkapocs rendellenességekben, 472 anabolikus szteroidok használatakor, 1258-1259, 1258 B,-vitamin-hiányban, 658 beidegzési zavarokban, 331-332 betegségei, 214, 218, 249-251 biológiája, 214, 216-217 dermatomiozitisz, 236-237 edzés és az ~, 273-275 elektromiográfiás vizsgálata, 287-288 eozinofília-mialgia szindrómában, 764-765 fibromialgiában, 250-251 görcsök (lásd Görcsök) görcsök, 311-312, 314-315 gyengesége izomtónus rendellenessége, 314-315, 315 kevert kötőszöveti betegségekben, 235-236 légző-, 151-152 mozgási rendellenességekben, 311-318, 314, 315, 317 Parkinson-kórban, 315-317, 317 polimialgia reumatikában, 239-240 polimiozitiszben, 236-237 sportsérülésekben, 261-272 székelési zavarban, 523 szem, 1026-1027, 1314-1315, 1315
Izom(ok) (folytatás)
tályogjai, 858-859
tesztelése, 287-288, 307
trichinózisa, 902-904
veleszületett idegbetegségekben, 339-340
vérellátási zavara, 70
vizsgálata, 307
Izomba adott gyógyszer, 28
Izomdisztrófia és egyéb izombetegségek, 308
Izomerő mérése, 160
Izometriás tomagyakorlat, 262, 269
Izomfájdalom és izomfeszülés, 471
Izomgörcs (tetánia), 656, 673, 678
Izomgörcsök, 311
Izomgyengeség, 306
Izomhiány, 306
Izomingerlés zavarai, 331
Izomrángás, 312
Izomrelaxánsok idősekben, 41
Izomrostgyulladás, 250-251
Izomsorvadás (atrófia), 331-332
Izomsorvadás (disztrófia), 308-309
Izomtályogok, 858
Izomtónus rendellenessége, 314-315, 315
Izoniazid, 849, 890
Izotópvizsgálat (szcintigráfia), 1379
epehólyag ~, 559
légzési betegségek -a. 161, 167
máj -a, 559 szívbetegségek -a, 77, 123
Izotópvizsgálat, tüdő ~, 167
Izotretinoin, 973-974
terhességben, 1168
ízület(ek)
-be való vérzés, hemofíliában, 759
álköszvényben, 245-246
biológiája, 214, 215
Charcot, 248-249
egyesülése, elmerevedése, veleszületett többszörös artro- gripózisban (artrogripózis multiplex kongenita), 1234
Ehlers-Danlos-szindróma, 1305-1306 fertőződése, 247-248, 877 gyulladása (lásd Artritisz) köszvényben, 244-245
Lyme-kór hatása az -re, 880-881
Marfan-szindrómában, 1306-1307
neuropátiás, 248-249
rágó (temporomandibuiáris), 470-474, 471, 472 Reiter-szindrómában, 241-242
rendellenességei, 214, 218, 224-231, 244-249 (lásd még Artritisz)
spondilózis ankilopoetikában (Bechterew-kór), 242 sport sérülésekben, 261-272
szisztémás lupusz eritematózusban, 231-233 szklerodermában, 233-234
visszatérő sokízületi porcgyulladás (polikondritisz), 237-238
ízületek és kötőszöveti betegségeik, 226
Tárgymutató
1455
ízületi gyulladás (lásd Artritisz) Izzadás (lásd Verejtékezés) Izzadságkiütés, 971, 971 Izzadságmirigyek, 950
J
Jackson-féle görcsroham, 347
Jamaikai, hányásos betegség, 519-520
Japán agyvelőgyulladás, 924
Járás
alvás közben, 305, 1248
fájdalom ~ közben (klaudikáció), 133
koordinálatlan, 318
mint testedzés, 275
Parkinson-kórban, 316
vizsgálata, 285
Járásmód (lásd Járás)
Jarisch-Herxheimer reakció, 880, 941
Járműbalesetek, gyermekek sérülései, 1329-1330
Járványos fültőmirigy-gyulladás, 1271
Járványos gyermekbénulás, 1274
Jávorfa betegség, 186
JC vírus fertőzések, 922-923
Jégárpa (kalazion), 1037
Jejunum (éhbél), 481
Jet lag (a napszaki ritmus időeltolódás okozta felborulása, repülőút kapcsán), 302, 1357
Job-Buckley-szindróma (hiper-IgE szindróma), 821
Jód
hiány, 654, 663-664
csökkent pajzsmirigyműködés (hipotireózis) ~ban, 708-709
pajzsmirigyhormon képzésben, 704
radioaktív
fokozott pajzsmirigy működésben (hipertireózis), 708 pajzsmirigy rákban, 711
terhességben, 1170
túlsúlya, 654, 664
Jogi szempontok, vonzatok
agyhalálban, 372
halállal és haldoklással kapcsolatban, 17, 21
legközelebbi hozzátartozó, értesítendő személy, teljeskörű meghatalmazott, 17
végakarat, 17
Jóindulatú csontdaganatok, 222
Jóindulatú növedékek a bőrön, 989
Jóindulatú pneumokoniózis, 185
Jóindulatú prosztata hiperplázia, 1059-1060
Jóindulatú prosztata-megnagyobbodás, 1059
Jóindulatú, rohamokban, bizonyos helyzetekben jelentkező szédülés, 300
Junin láz (argentínai vérzéses láz), 925 –
Juvenilis (inzulin függő) diabétesz, 718
Juvenilis angiofibróma, orrban, 1313
Juvenilis oszteoporózis, 219
Juvenilis papillomák, 1313
Juvenilis reumatoid artritisz, 1304-1305
K
K-vitamin (phylloquinone), 752
elégtelensége, 651, 657 antiepileptikus gyógyszerektől, 1169
gyermekekben, 1289 K-vitamin-hiány, 657, 1289 K|-vitamin (filloquinon), 651, 657 Ki-vitamin (menaquinon), 657 Kábítószer-függőség és addikció, 440 Kagylók, mérgező, 1365 Kagylók
allergia ~ ellen, 827-828
mérgezés -tói, 519-520
Kalapács (malleus, hallócsontok egyike), 996, 996 Kalapácsujj, 259
Kalcitonin
kalcium szabályozásban, 672
medulláris pajzsmirigyrákban, 711
Kalcium, 1375
~ot tartalmazó savkötők, 62, 62, 498-499
alacsony vérszintje (hipokalcémia), 653, 672-673, 675 okai, 672
újszülöttekben, 1213-1214
csontokban, 214, 218, 220
csontritkulásban, 220
D-vitamin túladagolásban, 656
emelkedett vérszintje (hiperkalcémia), 653, 673-674, 799
források (~ot tartalmazó ételek), 653
háztartás szabályozása, 653, 671 -674
hiperkalcémia (emelkedett szintje), 653, 673-674, 799 hipokalcémia (alacsony szintje), 653, 672-673, 675 Kalcium pirofoszfát dehidrát lerakodási betegség (álkösz- vény), 245-246
Kalcium polikarbofíl, 521
Kalcium szabályozása, 671
Kalcium-csatorna gátlók, 118, 124
Kaliforniai agyvelőgyulladás (enkefalitisz), 923-924 Kálium, 1376
alacsony szintje (hipokalémia), 653, 670 Bartter-szindrómában, 617 periodikus bénulásban, 310
emelkedett vérszintje (hiperkalémia), 653, 670-671 mellékvese elégtelenségben, 712
periodikus bénulásban, 310 veseelégtelenségben, 596, 598
forrásai, 653, 670, 671
funkciója, 670
pótlása generikus készítményekkel, 52
szint szabályozása, 653, 670-671
Kálium szabályozása, 670
Kalkulusz (lásd Kövek)
Kallusz (csontheg), 956-957 Kalória
hiány, 649-650
igények, 642, 644
Kamra, 68, 69
alulfejlődése, 129
megvastagodása, 92, 97
1456
Tárgymutató
Kamra (folytatás)
repedése, 129
Kamrai ektópiás ütések, 84-85
Kamrai extraszisztolé, 84-85
Kamrai fibrilláció, 85-86
Kamrai összehúzódás, korai, 84-85
Kamrai sövény defektusok, 1225, 1226
Kamrai tachikardia, 85
Kamraremegés (fibrilláció), 85
Kancsalság (strabizmus), 1314-1315, 1315
Kancsalság, 1314-1315, 1315
Kancsalság, befelé tekint, 1314-1315, 1315
Kancsalság, széttérő, 1315
Kandidiázis, 910-911
bőr, 980-981
genitális (nemi szerveken megjelenő), 946, 1081, 1083
HIV-fertőzésben, 930
idült mukokután, 822
nemi szerveken megjelenő (genitális), 946, 1081,1083 szinuszokban (pl. arcüregben), 1017 tüdőgyulladásban, 199
Kanyaró (morbilli), 1266, 1267
immunizáció (védőoltás) ~ megelőzésére, 846,1200
Koplik-foltok ~ban, 458, 1266
Kanyarószerű bőrkiütés, 965
Kapcsolatok, gyermek-szülő, problémák a -kai, 1246 autizmusban, 1316-1317
Kapilláris hemangioma (szamóca jel), 991
Kapillárisok (lásd Hajszálerek)
Kaposi szarkóma, 994
emésztőrendszerben, 551
herpeszvírusok -bán, 916
HIV-fertőzésben, 930
Kar idegfonata, 334-335, 335
Kar
amputált, fantomfájdalom, 289
bénulása, szülés közben, 1204
fájdalom a -bán, 335-336
hiánya, 1234
keringési problémái, 133-135
limfödémája, 148
Marfan-szindrómában, 1306-1307
vizsgálata, újszülöttekben, 1192
Karbakol, 32
Karbamazepin
epilepszia kezelésében, 349
mániában, depresszióban, 410
terhességben, 1169
Karbamid, 591, 1376
Karbidopa, 316-317, 317
Karbunkulus (bőrtályog), 856,977
Karcinoembrionális antigén, 554, 792
Karcinogének, 789-791, 790
Karcinóma (lásd még Rák)
alveoláris sejtes, 210
átmeneti sejtes, vesemedencében, 638
bazálsejtes, 993-994
bronchogén (hörgő eredetű), 210
emlő (lásd Emlő, rák)
Karcinóma (folytatás) fibrolamelláris, 578 hepatocelluláris (hepatoma), 578 hepatoma (hepatocelluláris), 578 hipemefróma (vese sejtes), 637-638 hörgő eredetű (bronchogén), 210 méhnyak, 1109-1111, 1110 méhnyálkahártya, 1108-1109, 1109 női nemi szerv (vulva), 1112 petefészek, 1111 pikkelysejtes (squamózus sejtes), 993 squamózus sejtes (pikkelysejtes), 993 vese sejtes (hipemefróma), 637-638 Karcinoid és karciniod szindróma, 730-731 Kardiopulmonális reszuszcitáció (CPR) (lásd Újraélesztés) Kardiopulmonális újraélesztés, 86 elektromos baleset esetén, 1340
Kardiospazmus, 490-491
Kardioverzió, 81 elektrofiziológiás vizsgálat során, 75 kamraremegésben (fibrillációban), 86 pitvarremegésben (fibrillációban), 83
Karfiolfül, 1003
Káriesz (lásd Fogszuvasodás) Karizoprodol, 41
Károsodott immunrendszerű betegek orrmelléküreg-gyulla- dása, 1017
Karotisz (artéria karotisz) biológiája, 351 Doppler vizsgálata, 287 elzáródása
gutaütésben/sztrókban, 352 tranziens iszkémiás attackban, TIA-ban (átmeneti vérellátási zavarban), 351-352
Karotisz szinusz ingerlés, 82, 84 Karunkula (kis hús), húgycsövi, 639 Kasztrálás, 1061, 1062 Kataplexia, 303-304
Katarakta, 1042-1043, 1043 galaktozémiában, 1291 okozta vakság, 1028,1028 veleszületett, 1236
Katatón szkizofrénia, 437
Katekolaminok, feokromocitómában, 716-717 Katéter(ezés)
hasűri (peritoneális) dialízishez, 599, 601 húgyúti, 630
húgyhólyagsérülésben, 636 okozta bakteriémia, 860 májbiopsziában, 560 peritoneális (hasüri) dialízishez, 599, 601 szív, 78
billentyűplasztikában, 96, 98 koszorúerek érplasztikájában, 125, 126 Kauzalgia, 289-290
Kávé-ültetvényeken dolgozók tüdeje, 186 Kavemózus hemangioma, 991 Kavemózus szinusz trombózis, 1033 Kawaszaki-szindróma, 1281-1283, 1282
Tárgymutató
1457
Kedélybetegségek (lásd Depresszió; Mánia) Kefálhematoma, 1192 Kegel-féle gyakorlatok, 424, 634
Kehely, vese, 588, 589
Keilitisz (ajakgyulladás), 460
Keilózis (ajakberepedezés), napsugárzás okozta, 477 Kelés, fúrunkulus, 856, 977, 1002-1003, 1014 Keleti ló-enkefalitisz (agyvelőgyulladás), 923-924 Kellemetlen szájszag, 513
Keloidok, 992
Kemény agyburok, 356
Kemény agyhártya alatti genny gyülem, 378 Kémiai anyag okozta ételmérgezés, 519 Kemikáliák okozta pneumonitisz, tüdőgyulladás, 200 Kemotaxis, 808
Kemoterápia, 802-803, 802, 803
alkalmazása, 803 csontvelő-átültetés során, 805, 836 dózis-intenzitás/nagydózisú, 805 emlőrák kezelésében, 1105-1107 fej-nyaki rák kezelésében, 1023 gyógyszerei, 802
Hodgkin-kórban, 773, 774 kombinált kezelésben, 803-804, 804 leukémiában
akut limfoid, 766-767
akut mieloid, 767-768
krónikus limfoid, 769
krónikus mieloid, 770 méhrák kezelésében, 1109 mellékhatásai, 804-805 mentő-kezelés ~ban, 805, 836 mielóma multiplexben, 780-781 non-Hodgkin-limfómában, 776-778, 777 nyaki rákok kezelésében, 1023 rezisztencia (ellenállás) a -ra, 799-800 terhességben, 1167 tüdőrák kezelésében, 212 vastagbélrák kezelésében, 554
Kender por, 182, 184
Kéndioxid, 184-185
Kengyel (fülben), 996, 996 Kengyelcsont (fülben), 996, 996 Kengyelizom (fülben), 996
Kénhidrogén, hidrogén szulfid, 184-185 Kenőcsök, 952 napvédő (napozó krémek), 986 szem-, használatuk, 1036
Kénsav, mérgezés, 1325-1326 Kényszerbetegség, 400-401 Kényszeres személyiség, 428 Keratektómia (szaruhártyarészlet-kimetszés/eltávolítás), 1030
Keratintartalmú ciszták, 974
Keratitisz (lásd Szaruhártya-gyulladás) Keratoacanthoma, 992
Keratoconus (szaruhártyakúp), 1042
Keratokonjunktivitisz szikka (száraz szaruhártya-kötőhártya- gyulladás, száraz szem), 1034, 1039-1040
Keratokonjunktivitisz szikka (folytatás)
Sjögren-szindrómában, 234-235
Keratokonjunktivitisz vemálisz, 1039
Keratokonus, 1042
Keratolitikumok (hámlasztószerek), 957
Keratomalacia (szaruhártya-lágyuiás), 1042
Keratomalacia (xeroftalmia), 1042
Keratopátia (szaruhártya-bántalom), 1042
Keratosis pilaris, 956
Keratotomia (szaruhártya műtéti bemetszése), 1030
Keratózis (szarusodás), szeborreás, 991-992
Keratózis pilaris (szőrtüszők körüli szarusodás), 956 Keresztesvipera, 1361
Kergemarha-kór, 922
Kérgi elhalás (kortikális nekrózis), 611
Keringés
agy, 286, 350-352, 351
gerincvelő, 326-327
szív, 68, 69
terhességben, 1140
tüdő (pulmonális), 68, 69
vénákban, 141
zavarok, 130-136
Keringészavar okozta bőrgyulladás, 963
Keringő antikoagulánsok (alvadásgátló anyagok) rendellenességei, 760
Keringő vérzéscsillapítók, 760
Kemikterusz (magikterusz), 1202, 1212
Kérődzés, 512-513
Kerozin, okozta mérgezés, 1328-1329
Keserű iz, érzékelése, 343, 344
Keshan-betegség, 663
Késleltetett ejakuláció, 422
Késleltetett reakció, allergiában, 186
Késői nemi érés, 1254
Keszonbetegség (nyomásesés okozta fájdalom), 1353-1356
Kéthegyű billentyű elégtelensége, 93
Ketoacidózis, 718, 723
Ketokonazol, 851
Ketonok, vizeletben, 591
Ketoprofen, 56, 57
Kétosztatú szívbillentyű, 69 (lásd még Mitrális billentyű)
Kettős fotonabszorpciós denzitometria, 220
Kettős látás (diplopia), 1314
Kevert kétpólusú állapot, 410
Kevert kötőszöveti betegség, 235-236
Kéz (lásd még Ujjak; Csukló)
akrocianózisa (szederjessége), 136
bőrgyulladása (dermatitisz), 960-961
fájdalom, mellkas kimeneti szindrómában (nyaki borda szindróma), 335-336
gyakori (kényszeres) -mosás, 401
hidegártalom sérülései, 1346-1347
nagyfokú izzadás a ~en, 971
remegés (tremor), 316
tályog a ~en, 859
tő csatorna szindróma (carpal tűnnél szindróma), 336-337 ulnáris idegbénulás hatása a -re, 337
Kezek és lábak krónikus ekcémája, 960
1458
Tárgymutató
Kéztőcsatoma szindróma, 336-337
Kifekélyesedő vastagbélgyulladás, 530
Kifordult szemhéj (ektropium), 1037
Kifózis (púposság), 1310, 1311
Kígyók, mérges 1361-1362
Kihűlés, 1346
Kilégzés, 152
Killer (ölő) sejtek, 763, 810-811, 810 rákterápiában, 793
Kilomikron, 681
Kilotorax (mellűri nyirokgyülem), 206, 208
Kimerülés, magas hőmérsékleten, 1344
Kínai étterem-szindróma (MSG túlérzékenység), 520 Kinolonok, 848
Kis hörgők (bronchiolusok). 150, 150, 151, 173, 185
Kisagy
beékelődése, 358 betegségei, mozgáskoordinációs zavarok, 318 biológiája, 279, 281
félheveny elfajulása (szubakut degenerációja), 385 szubakut degenerációja (félheveny elfajulása), 385 Kismedence
fájdalom a -ben, 1080, 1081 izmai, azok tomáztatása, 269, 424 sérülése, 636
tályog a -ben, 857, 1084 vizsgálata nőben, 1071-1074
Kismedencei gyulladás, 1083
Kisugárzó fájdalom, 288
Kisvérköri magas vérnyomás, 158 újszülöttekben, 1206
Kiszáradás kezelésére, oldatok, 515
Kiszáradás, vízveszteség, 665-666, 665 ájulás-kapcsán, 108 diabétesz inszipiduszban, 615 gasztroenteritiszben (gyomor-bélgyulladás), 515 gyermekekben, 1263
hasmenés során, 524 hipematrémia-bán, 1214 légi utazáskor, 1357
mellékvese csökkent működésekor, 712 terhességben, 1158
Kitágult visszerek (lásd Tágult visszerek)
Kitágult visszerek kitépése, 145
Kiterjedt nyelőcsőgörcs, 489
Kiütések
gyógyszerektől, 965 keratózis piláriszban, 956 mitesszerek, 972-974, 973
rozaceában, 974
Kiütéses tífusz (visszatérő láz), 879-880
Kiváltott válaszok (potenciálok), 287, 320
Klaudikáció (sántítás), 70 érelmeszesedésben, 120 intermittens (időszakos sántítás), alsóvégtagi artériák elzáródásakor, 133
Klaudikáció intermittens (időszakos/szakaszos sántítás), 70 Klebsiella fertőzések, 870
Klienscentrikus terápia (pszichoterápia), 390
Klimaktérium (menopauza), 1077-1080, 1079
Klindamicin, 849
Klinefelter-szindróma, 1240, 1298-1299
Klitorisz (lásd Csikló)
Kloazma (melazma, májfolt, terhességi barnás bőrelszíneződés), 989, 1141
Klobetazol, 954
Klomifen, 1116
Klonidin, 447
Klónozás, gének, 12
Klór, belégzése, 184-185
Klorálhidrát, 302
Kloramfenikol, 849
Klordiazepoxid, időskorban, 41
Klorfeniramin, időskorban, 40
Klorid, 653, 1375
Klorpromazin, időskorban, 40
Klorpropamid, 41, 722, 722
Klorzoxazon, időskorban, 41
Klozapin, 26-27, 438, 438
Koaguláció (lásd Véralvadék, vérrög; Alvadás)
Koarktáció aorté (aortaszűkület), 1228
Kobalamin (B12-vitamin), hiány, 652, 660
vészes vérszegénységben, 745
Kobra marás, 1361-1362
Kochlea (csiga a fülben), 996, 996, 1000
Kochleáris implantátum, 1001, 1001
Kodein, 292
függőség, 445-447
köhögéscsillapítókban, 60, 153
Kodomináns öröklésmenet, 10
Koenzim-A reduktáz gátlók, 682
Koffein
fejfájásban, 296, 297
magzatokra kifejtett hatása, 1171
Kognitív viselkedésterápia, 390
Köhler-csontbetegség, 1311
Köhögés
asztmában, 174
bronchitiszben, 168
cisztás fibrózisban, 202 csillapító szerek, 60, 60, 153 eszméletvesztés ~ közben, 108 idegen test eltávolításkor, 180 krónikus obstruktív tüdőbetegségekben, 178 légzési rendellenességekben, 152-153 mellhártyagyulladásban, 206
szamárköhögésben (pertusszisz), 1261-1263, 1262 szilikózisban, 180-181
tüdőrákban, 210
vér-, 156, 156
Koitusz interruptusz (megszakított közösülés), 1124
Kokain, 450-451
terhességben, 1150-1151, 1171
Kokain típusú függőség, 450
Kokcidioidomikózis (sivatagi láz), 909-910 tüdőgyulladásban, 199
Kolangio-pankreatográfia, endoszkópos retrográd, 559, 560, 1379
Tárgymutató
1459
Kolangio-pankreatográfia, endoszkópos retrográd (folytatás) epekövességben, 582
hasnyálmirigy-gyulladásban, 506
Kolangiográfía
műtéti, 559, 560
perkután transzhepatikus (bőrön keresztül, májon át), 559, 560, 1379
Kolangiokarcinóma, 578-579
Kolangitisz, primer szklerotizáló, 570
Kolchicin, 244-245
Köldök, gondozása, újszülöttekben, 1193
Köldökvérmintavétel, 1136
Köldökzsinór, 1168
átvágása és leszorítása, 1177, 1190, 1191
csonkja, 1193
előesése, 1182
vérvétel a -ból, 1136
Kolecisztektómia (epehólyag eltávolítás), 582
Kolecisztitisz, 582-584
Kolecisztográfia, 581
Koledocholitiázis (közös epevezetékkő), 580-583
Kolekalciferol (Dyvitamm), 656
Kolektómia (vastagbélkimetszés), 554
Kolelitiázis (lásd Epekövek)
Kolera, 523, 869
Koleszcintigráfia, 559
Kolesztanol akkumuláció, 684
Kolesztázis (az epefolyás akadályozottsága), 561-562
Koleszterin, 1375
epekövekben, 580
HDL, 679-681, 681 képződése a májban, 556 kötődése lipoproteinekhez, 679 LDL, 679-681, 681, 682 mellűri izzadmányban, 206 szerepe, 679 vérszintje
emelkedett, 120; 679-682, 680, 682 érelmeszesedés és a ~, 120 ideális, 679-680, 681 koszorúerek betegségei és a ~, 123 normálértéke, 1375
VLDL, 679-682, 681, 682
Wolman-betegségben, 684
Koleszterin és más zsírok rendellenességei, 679
Koleszteatóma, 1009
Kólika
epe- (epegörcs), 557, 581, 582-584 újszülöttekben, 1210
vese- (vesegörcs), 627
Kolin-szalicilát, 58
Kolinerg urtikária (csalánkiütés), 831
Kolitisz (lásd Vastagbélgyulladás)
Kólón (lásd Vastagbél)
Kolonoszkópia (lásd Vastagbéltükrözés)
Kolorektális rák, 553-554, 554
Kolosztómia (műtéti vastagbélsipoly)
divertikulitiszben, 540
Kolosztómia (folytatás)
kifekélyesedő vastagbélgyulladásban (kolitisz ulceróza), 532
széklet-visszatartási képtelenségben, 525 vastagbélrákban, 554
Kolosztrum (előtej), 1194
Kolposzkópia (lásd Hüvelytükrözés)
Kóma, 369, 370, 371-372
cukorbetegségben ~, 719, 723
diabéteszes -,719, 723
máj- (hepatikus), 444, 564-565
nem-ketotikus hiperglikémiás-hiperozmoláris -,719, 723 pajzsmirigy csökkent működésekor (hipotireózisban), 709 Reye-szindrómában, 1281
Komplement rendszer, 808, 812, 822
Kompresszió, és búvár sérülések, 1350-1356, 1352
Kompressziós betegség (légzőrendszeri dekompressziós betegség), 1354
Kompressziós törések, 252
Kompulzív viselkedés, 400-401
Komputertomográfia (CT) (lásd Számítógépes rétegvizsgálat)
Koncentráció
delíriumban, 364
koncentrálóképesség zavarában, 1251-1253, 1252
Kondom, gumióvszer, 1120, 1122-1123, 1123 Kondroblasztóma, 222
Kondróma (porcdaganat), 222
Kondromalacia, térdkalácsé (patella), 1302
Kondromixoid fibróma, 222-223
Kondroszarkóma, 223
Konfliktus kerülő személyiség, 428
Konfliktushelyzetek leküzdése
elégtelen, 426-430, 427, 429
védekező mechanizmusok – során, 430-435, 433
Konfúzió, zavarodottság
delíriumban, 364
haldoklóknál, 20
tudathasadásos állapotban, 432
Kongenitális betegségek (lásd Veleszületett fejlődési rendellenességek; Kromoszómák, rendellenességei; Genetika(i), rendellenességek)
Kongesztiv szívelégtelenség, 87-90 (lásd még Szívelégtelenség)
Konizáció (kúp biopszia), 1072, 1378
Konjunktiva (lásd Kötőhártya)
Konjunktivitisz (lásd Kötőhártya-gyulladás)
Könny és könnyrendszer, 1027, 1027, 1034, 7035
Bell-féle bénulásban, 342
betegségei, 1034-1035
fertőzései, 1035
Sjögren-szindrómában, 234-235
száraz szaruhártya és kötőhártya-gyulladás, 1039-1040 Könnycsatoma-elzáródás, 1034-1035 Könnycsatoma-szükület, 1034-1035 Könnytömlő-gyulladás, 1035
Könnyzacskó fertőzése, 1035
Konstriktív perikarditisz, 106
1460
Tárgymutató
Kontakt dermatitisz, 959-961, 959
Kontakt ekcéma, 959
Kontakt fekély, 1019-1020,1020
Kontaktlencse, 1029-1030
okozta sérülések, 1032
Kontrakciós terheléses tesztek, 1174
Kontrasztanyagok
~ra adott allergiás reakció, 829 okozta veseelégtelenség, 592
Konfúziók (zúzódások), agyi, 359
Konverziós betegségek, 394
gyermekekben, 1321-1322 kontra konverziós tünetek, 392
Konverziós tünetek, 391-392
Konvulziók (lásd Görcsrohamok)
Könyök
tenisz-, 269-271, 270, 271
ulnáris ideg sérülése a – magasságában, 337
Konzumpciós koagulopátia (disszeminált intravaszkuláris koaguláció), 760, 760
Kőolaj, 521
Kőolaj származékok belégzése, 452, 453, 454 mérgezés-tói, 1328-1329
Koordináció (mozgás összerendezettség) rendellenességei, 318 vizsgálata, 285
Kopaszság (alopecia), 975-976
Köpet
felköhögése, 152-153
köptetők, 60
tuberkulózisban, 887
vér a-be, 156,156, 192
Koplalás
alacsony vércukorszint (hipoglikémia) -bán, 724 éhezés -bán, 648-649, 648
Koplik-foltok, 458, 1266
Koponya
daganatai, 379, 379
és agysérv, 1234
törés, 359
gyermekekben, 1331-1332 halántékcsont, 1012
Koponyatartás, 1180-1181, 1180
Koponyaűri nyomás, 382
Koponyaűri vérömleny, 359-360, 356
Koponyaűri vérzés, 355
Köptetők, köhögéscsillapító szerek, 60, 153
Korai burokrepedés, 1178
Korai kamrai összehúzódás, 84-85
Korai magömlés, 421 -422
Korai menopauza, 1078, 1088-1089
Korai serdülés, 1257-1258
Korall, okozta sérülés, 1366
Koraszülés, 1178 (lásd még Koraszülöttek)
Koraszülöttek, 1148, 1201-1202 (lásd még Vajúdás és szülés, koraszülés)
légzésleállás, 1205-1206
nekrotizáló enterokolitisze, 1209-1210
Koraszülöttek (folytatás)
respiratórikus disztressz szindrómája, 1204-1205 retinabetegsége, 1207-1208 testi elváltozásai, 1202 tüdőhörgi elégtelensége, 1207 vérszegénysége, 1210-1211
Koraszülöttek légzésszünete (apnoe), 1205 Koraszülöttek retinopátiája, 1207
Kordoma, 379
Kórelőzmény, 282 Koreoatetózis, 1312 Korion (lásd Magzatburok) Korion boholy biopszia, 1135-1136, 1377 Korlátozások, gépjárművekben, gyermekeknek, 1330 Körmök elszíneződése, 260
Komea (lásd Szaruhártya)
Környéki idegek, 282, 330, 331
betegségei, 340-342, 341 vizsgálata, 283, 284
betegségei, 330-340, 331, 335-337
Környéki neuropátia, 336
Környéki verőerek elzáródásos betegségei, 130-136,131, 132
Környezeti tényezők
allergiában, 831
hegyi betegségben, 1347-1349 hidegártalom okozta állapotokban, 1345-1347 hőártalom okozta állapotokban, 1344-1345 hörghurutban, 168, 171 normál flóra és a ~, 840 öregedés és a ~, 13-14 rákban, 790-791, 790 tüdőbetegségekben, 180-185,182
Koroid (lásd Érhártya)
Köröm(ök)
betegségei, 260 fertőzései, 978, 980, 981
Köröm-patella szindróma, 619
Köröm-térdkalács szindróma, 619-920 Körömágygyulladás, 978
Körömgombásodás, 260 Körömszálka, 978
Korona, fogakra, 465-466, 465 Koronária (lásd Koszorúerek) Kóros aluszékonyság, 303 Kóros félelmek, 399-400
gyermekek ~i, 1251
Kóros soványság, 648
Korpa (szeborreás dermatitisz), 962
Korpa, 521
Korpusz kavemózum (barlangos test), 1055
Korpusz luteum (sárgatest), 1077
Korpusz spongiosum (szivacsos test), 1055 Korrekciós lencsék, 1029-1030
Korrigáló lencsék, 1029
Kortikális nekrózis (vesekéreg-elhalás), 611 Kortikoszteroidok
asztmában, 176
bőrbetegségekben, 954, 954
Tárgymutató
1461
Kortikoszteroidok (folytatás)
Crohn-betegségben, 529 fokozott termelődése, 714-715 generikus szerek, 51 hemolítikus anémiában, 748 hiánya, 712-714
gyermekekben, 1297-1298 hólyagos megbetegedésekben, 968 idiopátiás trombocitopéniás purpuréban, 756 kifekélyesedő vastagbélgyulladásban (kolitisz ulceróza), 532
kötőszöveti megbetegedésekben, 227, 229-230 mellékvese csökkent működésekor, 713-714 nefrózis-szindrómában, 607
okozta mellékvese szuppresszió, 712 orrspray, allergiás rinitiszben, 826 reumatoid artritiszben, 229-230 szerepe, 695
szklerózis multiplexben, 321
Kortikotropin (ACTH), 695, 698 hiánya, 700
stimulációs teszt, mellékvese-elégtelenség diagnózisában, 713
túlsúlya, 714-715
Kortizol (lásd Kortikoszteroidok)
Körülmetélés, 1193
Korzakov-szindróma, 363, 444
Koszorúér trombózis (lásd Szívinfarktus)
Koszorúér-plasztika, 125, 126
Koszorúerek (szívkoszorú-verőerek), 68-69, 70 angiográfiája (érfestése),78 angioplasztikája, 125-126, 126 betegségei, 121-125 (lásd még Szívinfarktus) angina -ben, 121-125, 122, 123, 126 Kawaszaki-szindrómában, 1281-1283, 1282 ösztrogén pótló terápia és a ~, 1078 ritmuszavarok -ben, 81-82
görcse, 127
izotópos vizsgálata, 77 zsírlerakódás a -ben, 122
Koszorúerek bypass műtété (CABG), 125
Köszvény, 244-245
elleni gyógyszerek, 51
Köszvény és álköszvény, 244
Kötőhártya, 1026
daganatai, 1040 fertőződése (lásd Kötőhártya-gyulladás)
Kötőhártya-gyulladás (konjunktivitisz), 1037-1039 allergiás, 826-827 gyermekekben, 1264
Reiter-szindrómában, 241-242 újszülöttekben, 1216
Kötőszövet, 4, 226
betegségek, 226-243
gyermekekben, 1303-1311 törékeny erek -ben, 577, 754 cukorbetegség hatása a -re, 719
Kötőszöveti rendellenességek, 754
Kövek
Kövek (folytatás)
epehólyag ~, 557, 580-582, 582-583 epeúti – (koledocholitiázis), 580-582 hólyag ~, 627-629, 628 nyálmirigyben, 459 vese ~, 590, 615-616, 627-629, 628 vizeletelvezető rendszerben, 615-616, 627-629, 628 Kövérség (obezitás) felnőttkorban, 685 Következményes alacsony vércukorszint, 724-725 Középfül, 996, 996
betegségei, 1004-1009, 1005, 1006, 1007 Középfül és a belső fül betegségei, 1004 Középfülgyulladás, 877, 1006-1009, 1007 Középső lebeny szindróma, 172 Középsugaras vizelet (tiszta vizeletminta vétele), 591, 591 Közérzet, hangulat, 1314 Közlekedés, légi (lásd Légi közlekedés) Kozmetikumok, okozta kontakt dermatitisz, 959-960, 959 Közönséges nátha (lásd Nátha, egyszerű meghűlés) Közönséges szemölcs, 984-985
Közönséges változó immunhiányos állapot, 820 Közös epevezeték, 483, 556
Közös epevezetékkő (koledocholitiázis), 580-583 Közösülés
-sel kapcsolatos problémák, 421-425, 422, 423 és az impotencia, 1065-1066
szülés után, 1186
Központi idegrendszer (lásd még Agy; Gerincvelő) biológiája, 278-281, 279, 280 diagnosztikus vizsgálatai, 286-288 vírusfertőzése, 920-923
Kőzúzás
epekövességben, 582 vesekövességben, 628, 628
Kreatin kináz, 127, 1375
Kreatinin, 1375
Kreatinin kináz, 308
Kretenizmus, 1296-1297 Krioglobulinémia,781 Kristály lerakódás
álköszvényben, 245-246 köszvényben, 244-245
Krízis telefonszolgálat, öngyilkosok számára, 414 Kromaffin sejtdaganatok (feokromocitóma), 716-717 Kromolin, 176, 826
Kromoszómák
elemzése, 1237, 1377
inverziója, 1131
Philadelphia ~, leukémiában, 770
rák kialakulásában, 789-790 rendellenességei, 7-8, 1224, 1237-1240 családi kórelőzmény (anamnézis), 1129-1130 deléciós szindróma, 1238-1239 hordozók szűrése, 1130-1131 kockázati tényezői, 1131 szülést megelőző kimutatása (prenatális diagnózis), 1131-1136, 1132-1133, 1135
triszómiás rendellenességek, 1239 vizsgálata, 1133-1136, 1135
1462
Tárgymutató
Kromoszómák (folytatás)
szex- (lásd Nemi kromoszómák; X-kromoszóma; Y-kro- moszóma)
transzlokációja, 1131
Krónikus bőr és nyálkahártya (mukokután) kandidiázis, 822
Krónikus fáradtság szindróma, 920
Krónikus granulomatózus betegség, 821
Krónikus légúti szűkület, krónikus, aspecifikus légzési betegség, KALB, 177-180
Krónikus limfoid leukémia (CLL), 766, 768-769
Krónikus meningitisz, 375
Krónikus mielocitás (mieloid, mielogenikus, granulocitás) leukémia, 766, 769-770, 783
Krónikus mukokután kandidiázis, 822
Krónikus nefritisz szindróma, 607
Krónikus obstruktív tüdőbetegség, 177
Krónikus szívburokgyulladás, 106
Krupp, 1273-1274
Kukorica diéta, 659
Külföldre utazók (lásd Utazók)
Kullancs(ok), 1364
babeziózis -tói, 900 kullancs bénulás -tói, 1364
Lyme-kór-tói, 880-881 rickettsia betegség -tói, 893-895, 894 Sziklás-hegyi foltos láz -tói, 893-895 visszatérő láz -tói, 879-880
Kullancs- és atkacsípés, 1364
Különbségtétel, hallásban, 999
Külső föl (fülkagyló), 995-996, 996 betegségei, 1002-1004
Külső fülgyulladás (otitis extema), 867-868, 1002-1003
Külső nemi szervek, 1068
Kúp biopszia (konizáció), 1072
Kúpok
fogamzásgátló kúpok, 1123 gyógyszerek kúpok formájában, 29 vastagbél mozgási renyhesége esetén, 522-523 Kürettázs (méhkaparás), 1073, 1074, 1378 méhnyaki (endocervikális), 1072 művi vetéléskor (abortusz kapcsán), 1128-1129 Kussmaul-légzés, 154 Kúszóhártya, 1040
Kúszólárva (larva migrans)
bőrben, 983 zsigerekben (toxokariázis), 904-905
Kutisz laxa, 1307-1308
Kvarcpor, 180-181, 182
Kwashiorkor (fehérjekalória alultápláltság), 649-650
L
L-alfa-acetilmetadol, 447
La Crosse agyvelőgyulladás, 924
Láb, 256
akrocianózisa, 136
alaki zavarai, gyermekekben, 1302 amputált, – fantom fájdalma, 289
Láb (folytatás)
„bemerülő” (immerziós) láb, 1347
bőrgyulladása (dermatitisz), 960-961
Buerger-kórban, 135
deformitásai
gyermekekben, 1301-1302, 1302 veleszületett, 1233, 1234
dongaláb, 1233, 1234
fagydaganata (pemio), 1347
fájdalom, gyaloglás közben, 133
fekélye, 143
gombás fertőződése (dermatofitózis), 979-980 gyengesége, 339-340
hidegártalom okozta sérülései, 1346-1347
isiász (ülőidegzsába), 328
keringési zavara, 133-134, 134
keringési zavarok -bán, 70, 120, 132-135, 132, 134 Köhler-féle (sajkacsont) aszeptikus csontelhalás, 1311 lábfejlelógás, 309, 328, 337, 339-340
limfödéma -bán, 147-148
lipödéma-bán, 148
lúdtalp, 1302
mélyvénás trombózis-bán, 141-143, 142, 1187 nagyfokú izzadása, 971-972
nyugtalan ~, 305
pangásos bőrgyulladása, 963
Raynaud-betegség és Raynaud-jelenség, 136 rendellenességei, 254-260, 255-257, 259 gyermekekben, 1302
sípcsont fájdalom, 264-265, 265, 266
szemölcs a ~on, 984-985
törései, 256-257, 263-264, 264
tyúkszem a ~on, 956-957
ütőerei (artériái), 132
veleszületett fejlődési rendellenességei, 1233, 1234 visszerei (vénái), 141
visszértágulat (varikozitás), 144-146, 145 zsibbadás, 336
Lábfej rendellenességei, 1302
Lábfejlelógás, 309, 328, 337, 339-340
Lábgombásodás, 979-980
Lábháti ütőér (artéria dorsalis pedis), 132 Labirintgyulladás, 298
Lábközépcsontok, 256, 263-264, 264 Labor-automatával végzett vizsgálatok, 1374, 1376 Laboratóriumi vérvizsgálatok, 736
Lábszár
Basedow-Graves-kórban, 707
fájdalom rögzítésekor, illetve gipszelésekor, 264-265, 265, 266
Lábszárizmok sérülései, 264
Lábujj-körmök
körüli fertőzések, 978
rendellenességei, 260
Lábujjak
ízületi fájdalom a ~on, 259-260
megdagadása (dobverő ujj), 157
Morton neuróma a ~on, 259
öregujj (hallux)
Tárgymutató
1463
Lábujjak (folytatás)
öregujj (folytatás)
ízületi gyulladása, 259-260
köszvény a ~on, 244
törése, 257
Raynaud-betegség és Raynaud-jelenség, 136 sérülései, 256-257
szederjesség a ~on, 136
tyúkszem a ~on, 956-957
Labyrinthitis (labirintgyulladás), 298
Laceráció (szakítás, tépés)
agyi, 359
nyelőcső, 493
szem, 1031
vese, 635, 636
Lágy agyhártya, 356
Lágy kontaktlencse, 1029-1030
Lágyék
sérv, 1062-1063, 1064
tinea (gombás fertőzés). 979-980
Lágyfekély (ulkusz molle). 942-943
Lakrimális rendszer (lásd Könny és könnyrendszer) Laktáció (lásdmég Szoptatás)
tartós fennállása (galaktorrea), 702-703
Laktát (tejsav) acidózis. 677
Laktát (tejsavas só), vérben, 1375
Laktát tejsav dehidrogenáz
mérése, májbetegségekben, 558
mint tumor marker, 793
normál szintje, 1375
Laktóz intolerancia, 535-536
hasmenés ~ban, 514, 523, 1209
Laktulóz, májkómában, 565
Lamaze-féle módszer, természetes szülésvezetésben, 1176 Lamivudin (3TC), 850, 932, 1277
Lamotrigin, 349
Landouzy-Déjerine-féle izomdisztrófia, 309
Láng névusz, 990
Lansoprazol, 499
Laparoszkópia (hasűri tükrözés, hasfalon át)
emésztési zavarokban, 486 epehólyag-eltávolításban, 582
meddőségben, 1117
petevezeték lekötésében, 1126-1127
reproduktív rendszer ~ja, 1073
Laphámsejtes rák, 993
Lapostetű (pediculosis, tetvesség), 982-983, 983 Laringektómia (gégekiirtás), 1022
Laringitisz (gégegyulladás), 1019
Laringokele, 1021
Larinx (lásd Gége)
Larva migrans (kúszólárva)
bőrben, 983
zsigerekben (toxokariázis), 904-905
Lárvajáratok okozta bőrkiütés, 983
Lassa láz, 925
Lassú szívverés, 86-87
Látás (lásd még Szem)
agy duzzadásban, 382
Látás (folytatás)
élesség, 1028
fénytörési hibák hatására, 1028-1030, 1029 glaukómában, 1050
hályogban, 1043
javítása, 1029-1030, 1029
kor hatása a ~ra, 13, 1026, 1028
koraszülöttek retinabetegségében, 1207-1208 makuláris degenerációban, 1045-1046
örökletes látóideg-sorvadásban, 321-322 szklerózis multiplexben, 319-320 vesztés, 1027-1028, 1028, 1050 vizsgálata, 284, 1028
Látásgyengülés
kancsalságban, 1314
mérgezés okozta, 1053
strabizmusban, 1314
Látóideg, 1026, 1026, 1051,1052
betegségei, 1051-1053,1052
vizsgálata, 284
Látóideg-sorvadás, 321-322
Látóidegfő gyulladása, 1052, 1053
Látóidegfő vizenyője, 1051-1052
Lavage (öblítés), broncoalveolaris, 163
Láz, 843-845
görcsroham ~as állapotban, 346
ismeretlen eredetű ~, 844-845
gyermekekben, 1279-1280
okai, 844-845, 844
Pel-Ebstein, 771
szülés után, 1186-1187
terhességben, 1151
Laza állkapocs (hipermobilitás), 473
Laza kötőszöveti gyulladás (cellulitisz), 853-854, 977-978 mandulák, 1018-1019
orbitális (szemgödri), 1033, 1264
periorbitális (szemgödör körüli), 1264
szemgödör körüli (periorbitális), 1264
szemgödri (orbitális), 1033, 1264
szövetpusztulás ~ban (nekrotizáló fasciitis), 854
Lázcsillapító gyógyszerek, 845
Lázhólyagok (herpesz vírus fertőzésben), 456-457, 916-917 Lázkeltők, 844
LDL koleszterin, 679-681, 681, 682
koszorúerek betegsége és az ~, 123
Lebegés, pitvari, 82-83
Léber-féle öröklődő optikus atrófia, 321-322
Leboyer-féle módszer, természetes szülésvezetésben, 1176
Leégés naptól, 985-987, 986
Lefektetési problémák, gyermekeknél, 1248
Légcső (trachea), 150, 150
elzáródása, 155
sipolya, 1230, 1231
Légcső, 150, 150
elzáródása, 155
sipolya, 1230, 1231
Légcső-nyelőcső sipoly, 1022, 1230, 1231
Légcsőmegnyitás, 155
Légembólia, 1353
1464
Tárgymutató
Legg-Calvé-Perthes-kór, 1309-1310
Léggátor (pneumomediasztinum), 1207
Légi közlekedés
búvárkodást követően, 1354
elővigyázatossági rendszabályok ~ előtt, 1357-1358 félelem a -tői, 399, 1357
túlnyomás a – során, 1005-1006, 1006 légibetegség, 298-300, 299, 1357 elleni gyógyszerek, 62-63, 63 nyomásváltozások a – során, 1356 oxigénhiány a -ben, 1357 során fellépő időeltolódás, 302, 1357
Légionárius betegség, 197
Légkondicionálással kapcsolatos tüdőbetegségek, 186 Legközelebbi hozzátartozó, értesítendő személy, teljes körű meghatalmazott a gyógykezeléssel kapcsolatban, 17 Légmell (pneumotorax), 208-209
újszülöttekben, 1207
Légnyomáscsökkenés okozta dekompressziós légzési betegség, 1354
Légnyomásváltozások, 1356
Légörvények, 1357
Légszomj (lásd Légzés, nehezítettsége) Légtelenség, tüdőben (lásd Atelektázia) Légutak (lásd még a részeit pl. Orr; Garat) asztmában, 173,174 betegségei, 149-212
-nek kórisméje, 159-164, 160, 162 légzésterápiája, 158-159 obstruktív (lásd Légutak, elzáródása) tünetei, 152-158, 156-158 biológiája, 150-152, 150, 151, 152 égési sérülése, 1337 elzáródása, 173-180,174, 175, 177
alvási apnoéban, 304-305 diftériában, 1259-1261 epiglottitiszben, 1264-1265 félrenyelt tárgy által, 200 gégefedőporc-gyulladásban, 1264, 1265 légzési elégtelenségben, 158 gyulladásos megbetegedése, 168-169
Légutak szűkületével vagy elzáródásával járó (obstruktív) betegségek, 173
Légúti idegentest okozta tüdőgyulladás, 200
Légzés (lásd még Belégzés)
~i stridor (sípoló légzés), 155
botulizmusban, 518
búvárkodás közben, 1351-1353, 1352 csecsemőkben, éretlenekben, 1204-1205 csücsörített ajakkal való ~, 159 elzáródással járó (idült obstruktív) tüdőbetegségekben, 178
felületes, 172, 206
gyors – (hiperventiláció), 154-155 hiperventilációs alkalózis, 678-679 hangszalagbénulás és a ~, 1021 idült obstruktív (elzáródással járó) tüdőbetegségekben, 178
lassult, 678
Légzés (folytatás)
megállás, 154
alvás közben, 160, 304-305
éretlen koraszülöttekben, 1205-1206
nehezítettsége, nehéz légzés
asztmában, 174 azbesztózisban, 182-183 haldokláskor, 19 kövérekben, 686
légzőszervi betegségekben, 154-155 szilikózisban, 181 szívbetegségben, 71 szívelégtelenségben, 88 szívinfarktusban, 127 tüdőembóliában, 166 tüdőrákban, 210
nehéz légzés (lásd Légzés, nehezítettsége)
nem megfelelő ~, 157-158,158 1
papírzacskóba, szorongás, hisztériás roham esetén, 679
periodikus (Cheyne-Stokes), 154
rákban, 798
szabályozása, 151-152,152 *
tanulmányozása, vizsgálata, 160
terhességben, 1140-1141
típusok, 154-155 újszülöttekben, 1179-1205 zihálás, asztmás légzés, 155
Légzéses alkálibőség, 678-679
Légzéses savbőség, 678
Légzési acidózis, 678
Légzési alkalózis, 678
Légzési betegségek (lásd még Tüdőgyulladás)
gyermekekben, 1272-1274
vírusos, 198, 913-916, 914, 915 (lásd még Influenza) 1
Légzési disztressz szindróma, 1204
Légzési elégtelenség, 157-158, 158
Légzési teszt, 557
Légzésjavító kezelés (respirációs terápia), 158 i
Légzészavarok, 1179
Légzőrendszer (lásd Légutak; Tüdő)
Légzőrendszer működése, 151
Lehangoltság, rosszkedv (lásd Depresszió)
Leiomióma, nyelőcső, 549
Lélegeztető terápia, 158-159
cisztás fibrózisban, 204
Lélegzet, lehelet (lásd még Légzés)
bűzössége (halitózis), 458, 513
Lélek és test kölcsönhatása, 390
Lelki tényezők haldoklás során, 21
Lemezes hámlás, pszoriázisban, 957-958
Lemezmoszat, 1128
Lemosószerek, 952
Lencse, 1026, 1026
homály (katarakta), 1042-1043, 1043
vakság – következtében, 1028, 1028 veleszületett, 1236
látást javító (korrekciós) ~, 1029-1030, 1032 mesterséges, 1043
Lenpor, 182, 184
Tárgymutató
1465
Lép, 785, 785, 809
betegségei immunhiányban, 817
eltávolítása, 785-786, 787
megnagyobbodása, 747, 786, 786
fertőző mononukleózisban, 919-920
krónikus limfocitás leukémiában, 768-769
májkapu véna magas vérnyomásban (portális hiperten- zióban), 563
sarlósejtes vérszegénységben, 750 vérszegénységben, 747 vörösvértest elváltozásokban, 749
repedése, 787
tályog, 858
vizsgálata, 786-787
Lép verőerei, 132
Lép vörös pulpája, 785, 785
Lépfene (antrax), 863
Lepra (Hansen betegség), 891-892
Lépszakadás, 787
Leptospirózis, 881
Leskelődők (voyeurizmus), 420
Leszbionizmus (női homoszexualitás), 417-418 Leszoritódás, bél, 545-546, 546
lágyéksérvben, 1063
Letterer-Siwe betegség (hisztiocitózis X), 191
Leukémia (fehérvérűség), 765-770
akut limfocitás (limfoblasztos), 765-767, 766
akut mieloid (mielocitás, mieloblasztos, mielomonocitás), 766, 767-768
fogínygyulladás ~ban, 467, 468
granulocitás (mielocitás, mieloid), krónikus, 766, 769- 770, 783
hajas sejtes, 768-769
krónikus limfoid, 766, 768-769
krónikus mielocitás (mieloid, granulocitás), 766, 769-770 Leukocita észteráz, 591
Leukocita(k) (lásd Fehérvérsejtek)
Leukoenkefalopátia, progresszív, multifokális, 922-923, 930 Leukoplakia (fehér foltok a szájban), 458, 477
Levegő, lég
embólia, búvárkodással kapcsolatban, 1353 emésztőrendszerben (flatulencia, bélgázképződés), 526- 527
lenyelése, 527
mellkasban (pneumotorax), 208-209
nyomásváltozások
-kai kapcsolatos fiilproblémák, 1005-1006, 1006 búvársérülések és a 1351-1353, 1352 repülés közben, 1356
újszülöttekben, 1207
Levegőnyelés (aerofágia), 527
Levélbolha, 521
Levodopa, 316-317, 317
Levorfanol, 292
Leyden-Möbius izomdisztrófia, 309
Leydig-sejtek, hiánya, 1299
Lézer, szem fénytöréshibák sebészetében, 1030 Lhermitte-jel, 386
Lichen plánusz, 458, 958-959
Lichen ruber planus, 958
Lichen szimplex krónikus (lokalizált karmolásos börgyulla- dás), 963-964
Lichenifikáció, 951
Liddle-szindróma, 617-618
Lidokainos szájöblítés, 456-457
Ligamentumok (lásd Szalagok)
Likvor
agyburoksérvben (meningokele), 1235, 1236 biológiája, 281
és agykamratágulat (hidrokefalusz), 1235-1236 minta vétele, 286, 374, 374
Limfadenitisz (nyirokcsomó-gyulladás), 855
Limfangiektázia (nyirokértágulat), belekben, 538
Limfangiográfia (lásd Nyirokerek kontrasztanyagos röntgenvizsgálata)
Limfangioma (nyirokérdaganat), 991
Limfangitisz (nyirokérgyulladás), 855-856
Limfoblasztos (akut limfoid) leukémia, 765-767, 766
Limfociták (nyiroksejtek) (lásd még B-limfociták; T-limfociták)
alacsony vérszintje (limfocitopénia), 763, 763, 764 biológiája, 734, 735, 763, 763, 810-811, 810
CD4, 927,1375
HIV-fertőzése, 927
képződése, 785
rákos ~ (lásd Nyirokszövet daganat) szerepe, immunizációban, 813 vizsgálata, immunhiányban, 818-819
Limfocitás (limfoblasztos) leukémia
heveny (akut), 765-767, 766
idült (krónikus), 766, 768-769
Limfocitás koriomeningitisz, 924-925
Limfocitás tireoiditisz (limfocitás pajzsmirigy-gyulladás), 710
Limfocitopénia (alacsony nyiroksejt vérszint), 763, 763, 764 Limfödéma (nyirokpangás okozta vizenyő), 147-148 Limfogranuloma venereum (ötödik nemi betegség), 943 Limfoid intersticiális tüdőgyulladás, 190-191
Limfokinek aktiválta „killer” sejtek, 793
Limfóma (lásd Nyirokszövet daganat)
Lineáris (egyenes vonalú) gyorsító, 801
Linkomicin, 894
Linolénsav hiány, gyermekekben, 1290
Linolsav hiány, gyermekekben, 1290
Lipáz, 506, 1375
Lipid(ek) (lásd Zsír)
Lipidózis, 683-684
Lipödéma (bőr alatti zsír és folyadékgyülem), 148
Lipodisztrófia, intesztinális (Whipple kór), 537-538
Lipoma (zsírdaganat), 990
Lipopoliszacharid (endotoxin), 863
Lipopoliszacharid, baktériumokban, 863
Lipoproteinek (zsír tartalmú fehérje), 679, 681
alacsony vérszintje, 682-683
gátlók (inhibitorok), 682
HDL, 123, 679-681, 681
LDL, 123, 679-681, 681, 682
magas vérszintje, 679-681
1466
Tárgymutató
Lipoproteinek (folytatás)
magas vérszintje (folytatás) csökkentése, 682 okai, 680 örökletes, 681-682
VLDL, 679-682, 681, 682
Liquor amnii {lásd Magzatvíz)
Lisztériózis (Listeria okozta fertőzés), 862-863
újszülöttekben, 1218
Litiázis (lásd Kövek)
Lítium, 409, 410
Litotripszia (lásd Kőzúzás)
Little-kór, 1311-1312
Lizergsavas dietilamid (LSD), 451-452
Ló enkefalitisz (agyvelőgyulladás), 923-924
Lobbanékony (impulzív) viselkedés
instabil (borderline) személyiség, 428
koncentrálóképesség zavarában, 1251-1253, 1252 „Locked-in” (bezártsági) állapot, 372
Lódarázscsípés, 1363-1364
Löffler féle szívbelhártya-gyulladás, 764 Löffler-szindróma, 188
Lokalizált karmolásos bőrgyulladás (lichen szimplex krónikus), 963-964
Lombik megtermékenyítés (in vitro), 1118-1119
Lorenzo olaj, 321
Lou Gehrig-betegség (amiotrófiás laterálszklerózis), 331-332
Lovastatin, hatása, 33
Lövészárok betegség (Vincent-fertőzés), 468-469
Lövészárok láb (vizes lehűlés), 1347
Lövészárok láz, 894
LSD (Lizergsavas dietilamid), 451-452
Lúdtalp, 1302
Ludwig-féle angina, 457
Lúg(ok) (lásd még Alkalózis)
okozta égési sérülés, 1325-1326, 1335-1338
okozta mérgezés, 1325-1326
Lumbágó (lásd Hát, fájdalom)
Lumbálpunkció (gerinccsapolás), 286, 374, 374, 1380 agysérv (beékelődés) ~ban, 381
Lupusz eritematózus
bőr (diszkóid, bőrfarkas), 231
szisztémás, 231-233, 232
keringő alvadásgátlók, 760
nefrózis-szindróma ~ban, 606 terhességben, 1165
Luteális (ovuláció utáni) szakasz, menstruációs ciklusban,
1076, 1077
Lyme-kór, 880-881
Lyssa (rabies, veszettség), 920-922
M
Maceráció (felázás), bőré, 953
Machupo vírus, 925
Macskakarmolási betegség, 867
Macskanyávogás szindróma, 1238
Madártenyésztők tüdőbetegsége, 186
Magányos-agresszív magatartászavar gyermekekben, 1321
Magas nátriumszint, 669
Magas testalkat, Marfan-szindrómában, 1306, 1307
Magas vérnyomás, 112-118
aldoszteron túltermelésben, 715-716
amfetamin okozta ~, 450
aorta aneurizma és disszekció -bán, 138-141, 140
diagnózisa (kórisméje), 115-117
elleni gyógyszerek, 117-118
előfordulási gyakorisága, 112
érelmeszesedés ~ban, 120
esszenciális, 114
fejfájás ~ban, 295
feokromocitómában, 716-717
kezelése, 117-118
generikus gyógyszerek -bán, 51
idősekben, 40
sürgősségi állapotokban, 118
kórjóslata (prognózisa), 117 következményes (másodlagos), 114, 115, 118 Liddle-szindrómában, 617-618
malignus (rosszindulatú), 113, 611-612
malignus nefroszklerózisban (rosszindulatú vesezsugorodás), 611-612
multi-infarkt demenciában, 366-369
okai, 114-115, 115
osztályozása, 116
PCP okozta ~, 452
portális vénában, 563-564, 576-577
retinopátia (szemideghártya-bántalom) -bán, 1047-1048 szisztolés, 113
terhességben, 1151, 1158-1159, 1161-1162 típusai, 113
tüdőben, 158
újszülöttekben, 1206
tünetei, 115
veseartéria szűkületben, 132
veseelégtelenségben, 595-596
Magas vérnyomás a májkapu gyűjtőér-rendszerében, 563
Magas vérnyomás által okozott retina-elváltozás (hipertenzív retinopátia), 1047
Magas vérnyomás gyógyszerei
generikus készítmények, 51 időskorban, 40
magzatra gyakorolt hatásuk, 1171
terhességben, 1161-1162
Magas vérzsírszint (hiperlipidémia), 680
Magasfeszültségű elektromos áram, okozta sérülések, 1335- 1340
égések, 1335-1338
Magatartásterápia, 390
ágybavizelőknek, 1249, 1250
autistáknak, 1317
vizelet inkontinenseknek, 634
Magatartászavarok, 1245, 1321
Magikterusz, 1202, 1212
Mágikus gondolkodás, 426-427
Mágneses rezonancia vizsgálat (MRI), 1379
agy ~a, 286
Tárgymutató
1467
Mágneses rezonancia vizsgálat (folytatás)
idegrendszer -a, 286
légzőrendszeri betegségekben, 161
máj ~a, 560
szívbetegségekben, 77
vizeletelvezető rendszer -a, 593
Magnézium, 1375
-tartalmú savkötők, 62, 499
alacsony vérszintje (hipomagnezémia), 653, 675 források, 653
magas vérszintje (hipermagnezémia), 653, 675-676 szabályozása, 653, 675-676, 1375
Magnézium szalicilét, 58
Magnézium szulfát, 1178-1179
Magnéziumhiány és -többlet, 663
Magömlés, 1056-1057
első, 1255
késői, 422
korai, 421-422
retrográd (visszafelé irányuló), 1114
Magzat (fötusz)
~i szívhangok, 1140, 1179
alkohol hatása a ~ra, 444, 1150, 1171, 1214
anyai cukorbetegség hatása a ~ra, 1163-1164
fej deformálódása, 1204
genetikai rendellenességek a -bán, 1131-1136, 1132- 1133, 1135
gyógyszerek hatása a ~ra, 1167-1171,1168, 1169 hemolítikus betegsége, 1156, 1210-1211, 1211 megfigyelése (monitorozása), 1174-1175, 1174 megjelenés, magzatfekvés, magzattartás, 1175, 1179- 1181, 1180
méhen kívüli terhességben, 1154
mozgások, 1140
Rh-összeférhetetlenség (inkompatibilitás), 1143, 1148- 1149, 1151
trombocitopénia -bán, 1166
túlérett/túlhordott 1152, 1179
ultrahangos vizsgálata, 1133-1134, 1142, 1143 vérmintavétel -ból, 1136, 1174
Magzatburok, 1138, 1138
Magzatburokrepedés, 1172, 1174
idő előtti ~, 1178
Magzati alkohol szindróma, 1214
Magzatszurok, 1193, 1203
aspirációja, 1206-1207
okozta bélelzáródás, 202
Magzatvíz, 1138, 1138
-zel kapcsolatos problémák, 1151
elfolyása, szülés közben, 1172, 1174
embólia, 166, 1182
mennyisége, és szülési rendellenességek, 1224 mintavétel, 1134-1135, 1135, 1377
Máj eredetű agyi működészavar, 564
Máj ereinek betegségei, 574
Máj- és az epebetegségek diagnosztikus vizsgálatai, 557 Máj
-funkciós próbák, 557, 558, 559-560, 559, 1375 agyvelőbántalomban, 564-565
Máj (folytatás)
alfa|-antitripszin hiány és a ~, 570 alkohol hatása a ~ra, 444, 566-567 áttétek (metasztázis) a ~ba, 579 karcinoid, 730-731 vastagbélrákból, 554
átültetése, 834, 835 betegségei
klinikai jellemzői, 560-566, 561, 564 terhességben, 1165
biológiája, 481, 482, 555-556, 556 biopsziája, 560 cirrózisa, 567-569, 568 daganatai, 577-579 elégtelensége, 370, 565-566 emelkedett portális nyomásban (portális hipertenzióban), 563-564
enzimei, 558 epepangásban (kolesztázis), 561-562 éretlen csecsemők -a, 1202 fertőzések hatása a ~ra, 842 glikogén felhalmozódás a -bán, 1291, 1292 gyógyszer anyagcsere a -bán, 30,31,36,37 gyógyszerek mérgező hatása a ~ra, 44. 56 gyulladása (lásd Májgyulladás) hasvízkórban (aszcitesz), 564, 564 hemangiomája, 578 hepatomája (májsejtrák), 578 immunfunkciója, 809 megnagyobbodása, 562-563 paracetamol mérgezése, 56 primer biliáris cirrózisa, 569 primer szklerotizáló kolangitisze, 570 rákos megbetegedése, 578-579 Reye-szindrómában, 1280-1281 sárgaságban, 560-561 szarkoidózisa, 193 szisztémás (egész szervezetre kiteijedő) betegségek hatása a ~ra, 577
tályog, 858 amőbás, 896-897 vérellátása, 556, 556, 574, 575 rendellenességei, 574-577, 575 vérrög, véralvadék a májerekben, 132 vizsgálata, 563 zsír-, 566, 567
Májbetegség klinikai megjelenési formái, 560
Májfolt, 989 Májgyulladás alkoholos, 567 autoimmun, 573-574 heveny (akut), 571-573 elleni védőoltás (immunizáció), 846, 1199, 1200 idült (krónikus), 573-574 májrák -bán, 578 terhességben, 1165, 1219-1220 újszülöttekben, 1219-1220 vizsgálata, vérkészítményekben, 739
Májkapu véna, 556, 575
1468
Tárgymutató
Májkapu véna (folytatás)
magas vérnyomás a ~ban, 563-564, 576-577 véralvadékok a ~ban, 576-577
Májkapu véna és nagyvérkör közötti összeköttetés, 563-564
Májkapu véna kóros keringése okozta agykárosodás, 564-565
Májkapu véna magas vérnyomás (portális hipertónia), 563-564
májkapu véna trombózis esetén, 576-577
Májkóma (hepatikus enkefalopátia), 444, 564-565
Májmegnagyobbodás, 562-563
Májsejtböl kiinduló jóindulatú daganat, 577
Májsejtrák, 578
Májtranszplantáció, 835
Májvéna elzáródásos betegsége, 574-575
Májverőér rendellenességei, 574
Májvezeték, 483, 556
Májzsugor (cirrózis), 567-569, 568
Makk, 1055
Makrofágok (lásd Falósejtek)
Makroglobulinémia (emelkedett makroglobulin vérszint),
781
Makrolid antibiotikumok, 848
Makrotápanyagok, 642
Makrovegyületek, ásványi anyagok, 661 (lásd még az egyes vegyületeket)
Makula (folt bőrön), 951
Makula (folt szemben), 1026, 1026 elfajulása, 1045-1046
vakság és a ~, 1028, 1028
Makulopapuláris (göbcsés-foltos) kiütés, 965
Maiabszorpció (lásd Felszívódási zavar)
Malária (mocsárláz), 621, 898-900, 898-900 vizeletelvezető rendszer, 621
Malária vivax, 898-899, 898
Malátával dolgozók tüdőbetegsége, 186
Maiformáció (lásd Veleszületett fejlődési rendellenességek)
Malignitás, rosszindulatúság (lásd Rák)
Malignus (rosszindulatú) fibrózus hisztiocitóma, 223
Malignus hipertenzió (rosszindulatú magas vérnyomás), 113, 611-612
Malignus hipertermia (életveszélyes láz, gyógyszer/altatás mellékhatásaként), 36
Malignus nefroszklerózis, 611-612
Malleus (kalapács) (hallócsont), 996, 996
Mallory-Weiss-szindróma, 493
Málnanyelv, 1282
Malnutrició (lásd Hiányos tápláltság)
Malokklúzió (hibás fogsorilleszkedés), 473
Máltai láz (brucellózis), 864-865
Maltóz túlérzékenység (intolerancia), 535-536
Mammográfia (emlő röntgenvizsgálata), 794, 795, 1099- 1101, 1379
Mandulagyulladás, 1018
Mandulák, 997. 998
daganatai, 1021-1022
fertőzései, 1018-1019 immunfunkciója, 809 rákja, 1021, 1022
Mandulákat körülvevő kötőszövet gyulladása és tályogok kialakulása, 1018
Mandulatályog, 1018-1019
Mangán, 654, 663
Mánia, 407-409, 408, 409
gyermekekben, 1319
Mániás-depressziós betegség (bipoláris hangulati betegség), 409-410
Mániás-depressziós betegség, 409-410
gyermekekben, 1319
Manometria (nyomásmérés), 485
Marazmus (fehéijekalória alultápláltság), 649-650 Marburg vírus, 925
Marfan-szindróma, 1306-1307
Marhagalandféreg, 905, 905
Marihuána, 449
terhességben, 1150, 1171
Marihuána típusú függőség, 449
Markerek, daganatoké, 792-793
Maró hatású szerek, okozta sérülések, 492, 1325-1326 Marószerek
okozta égési sérülés, 1335-1338
okozta mérgezés, 1325-1326
Márványcsont-betegség (oszteopetrózis, Albers-Schönberg- szindróma), 1309
Más szervek átültetése, 837
Másodlagos glaukóma, 1051
Mastalgia (emlőfájdalom), 1095
Maszkulinizáció (férfi nemi jegyek kialakulása)
mellékvese rendellenességeiben, 1297-1298
policisztás ovárium szindrómában, 1091-1092
Masztitisz (emlőgyulladás), 1187
Masztocitózis, 831
Masztoiditisz (csecsnyúlvány-gyulladás), 1008
Maszturbáció (önkielégítés), 417
Matracok, felfekvés megelőzésére, 970
Maxilla (lásd Állkapocs)
Mazochizmus, 420
McArdle-betegség, 1292
MDMA (amfetamin), 449-450
Mechanikus fogamzásgátló módszerek, 1122-1123, 1123 Meckel-divertikulum, 1288
Meddőség (infertilitás), 1114
Meddőség, terméketlenség, 1114-1119, 1115, 1117 Medencegyulladás, 548, 1083-1084
Mediasztinoszkópia (gátortükrözés), 163, 1379
Medikáció (lásd Gyógyszerek)
Mediterrán láz (brucellózis), 864-865
Mediterrán vérszegénység (talasszémia), 751, 1133 Medroxiprogeszteron, 1120, 1125
Medulláris cisztás betegség, 619
Medulláris rák, pajzsmirigy, 711, 727-728, 727
Medulláris szivacsvese, 619
Medulloblasztoma, 379, 380
Medúza, 1366
Megakariociták, 783, 784-785
Megakolon (tágult vastagbél)
toxikus, 531-532
veleszületett (Hirschsprung-betegség), 1231
Tárgymutató
1469
Megaloblasztos vérszegénység, 745-746
Megaözofágusz (tágult nyelőcső), 490-491
Meghűlés gyógyszerei, 56
Megindítás, szülésé, 1182-1183
Megkeményedés, ereké (lásd Érelmeszesedés) Megkívánás (nem tápláléké), 743, 1144 Megrepedt lágyéksérv, 1062-1063, 1064
Megszakított közösülés (koitusz interruptusz), 1124 Megtermékenyítés, 1069-1070, 1136-1137, 1137
~re alkalmas legvalószínűbb időszak, 1124
mesterséges ~ formái, 1118-1119 Megtermékenyítési eljárások, 1118 Megvastagodásos szívizom-elfajulás (hipertrófiás kar- diomiopátia), 92
Méh
átfúródása IUD által, 1126
bemetszése császármetszés során, 1184
biológiája, 1069-1070, 1070
blasztociták beültetés a -be, 1137-1138, 1137
defektusai, terhesség a -ben, 1149
eltávolítása (hiszterektómia)
nyakrák miatt, 1111
rák miatt, 1109
sterilizáció esetén, 1128
endometriózis, 1092-1095, 1093, 1094
fertőzései, szülés után, 1186-1187
fibroidjai, 1084-1085, 1149
görcsök (dizmenorrea), 1086-1087
kifordult ~, 1188
méhen belüli fogamzásgátló szerkezet felhelyezése, 1120, 1125-1126
mérete, a terhesség kora és ~, 1139
mintavétel a -bői, 1072
összehúzódás
szülés után, 1184-1185
vajúdás alatt
rákja, 1108-1109, 1109 ösztrogén pótló terápia és ~, 1079-1080, 1079 stádiumbeosztása, 796
szűrése, 795
vérzés a -bői (lásd Vérzés, méh)
vizsgálatai, 1072-1073, 1074, 1117
Méh betűrődése, 1188
Méh és a petevezeték kontrasztanyagos röntgenvizsgálata, 1073, 1117
Méhcsípés, 1363-1364
okozta anafilaxia, 828-829
Méheltávolítás
fibrómában, 1085
meddővé tétel kapcsán (sterilizáció), 1128
méhnyakrákban, 1111
méhrákban, 1109
Méhen belüli eszközök (spirál, IUD), 1120, 1125-1126 Méhen kívüli terhesség, 1153-1154,1155
Méhkaparás (méhnyaki kürettázs), 1072
Méhkürt (petevezeték, Fallopp-csatoma), 1070, 1070 betegségei, meddőség -ben, 1117, 1117 gyulladása (medencei gyulladásos megbetegedések), 1083-1084
Méhkürt (folytatás)
lekötése, 1126-1127,1127
megtermékenyítés a-ben, 1137, 1137
rákos megbetegedése, 1113
terhesség a-ben, 1153-1154, 1155
vizsgálata, 1073
Méhlepény, 1157, 1168
~en, átmenő gyógyszerek, 1168
elölfekvő ~, 1157-1158, 1157
hibás működése
kis csecsemők a -tői, 1202-1203
túlérett magzatok esetén, 1179
leválása, 1156-1157, 1157
megszülése, 1173, 1177
szerkezete, 1137-1138, 1138
vérzés a -bői, súlyos, 1187-1188
visszamaradt részei, 1188
Méhnyak
biológiája, 1069, 1070, 1071
biopsziája, 1072, 1110
elégtelensége, terhességben, 1149
gyulladása (cervicitisz)
Chlamydia okozta, 944-945, 945
limfogranuloma venereumban, 943
rák, 1109-1111,1110
stádiumbeosztása, 796
szűrése, 794, 795
rendellenességei, 1118
szülés közben, 1172, 1173, 1174, 1179
tágulata, 1128
vizsgálata, 1073-1074
Méhnyak-nyák közösülés utáni vizsgálata, 1118
Méhnyaki kürettázs (méhkaparás), 1072
Méhnyálkahártya, 1070
a menstruációs ciklusban, 1075, 1076, 1077 biopszia, 1072
rákos megbetegedése, 1108-1109, 1109
Méhtestrák, 1108
Méhtükrözés, 1072, 1117,1378
Méhvérzés, 1182
Méhvérzés, hormonális zavarok következtében, 1090-1091
Meklizin, 63
terhességben, 1169
Mekonium (lásd Magzatszurok)
Mekonium aspirációs szindróma, 1206
Melanin (pigment), 988-989
Melanocita stimuláló hormon, 698
Melanociták (festék/pigmentsejtek), 950
anyajegy képződés —ból, 989-990
Melanoma (lásd Festék/pigmentsejtes rák)
Melanoma malignum (lásd Festék/pigmentsejtes rák)
Melatonin, a napszaki ritmus időeltolódás okozta felborulásának (jet lag) kezelésére, 1357
Melazma (terhességi foltok), 989, 1141
Meleg antitest hemolítikus vérszegénység, 747-748
Meleg okozta görcsök, 1345
Mellbimbó
Paget-kóija, 1107-1108
szoptatásban, 1195
1470
Tárgymutató
Mellbimbó (folytatás)
váladékozása, 1096
Mellékhatások, gyógyszerek, 26, 42-46, 43, 44
Mellékhatások típusai, 42
Mellékhere, 1055, 1056
Mellékhere-heregyulladás, 1063
Mellékpajzsmirigy, 694, 695
daganatai multiplex endokrin neopláziában, 727-728, 727 Mellékpajzsmirigy hormon
csontsűrűség és a ~, 218
működése (feladatai), 695
szerepe a kalcium anyagcserében, 672, 672 túlsúly, magas kalciumszint, 673-674 Mellékpajzsmirigy túlműködés, 673-674 Melléküreg(ek), 997. 998, 1016
nyomás hatásai, búvárkodás során, 1351
Mellékvese
betegségei, gyermekkorban, 1297-1298
biológiája, 694, 695, 712, 713
daganatai
aldoszteron termelő, 715-716
elégtelen működése, 712-714
kortikoszteroid termelő, 714-715
többszörös endokrin daganat részeként, 727, 728 feokromocitóma, 716-717 túlműködése, 714-716
Mellékvesekéreg-eiégtelenség, 712-714
Mellhártya, 150
a ~ mezoteliómája azbesztózisban, 182-183 betegségei, 205-209, 205-207 fájdalma, 155, 205
gyulladása, 205-206, 206
mintavétel a ~bó 1, 162
vizsgálata, mellüreg tükrözés, 163
Mellhártya betegségei, 205
Mellhártya dörzszörej, 206
Mellhártyagyulladás, 205-206, 206
Mellkas
fájdalom
aorta disszekcióban, 140
aorta szűkületben, 97
érelmeszesedésben, 120
koszorúerek megbetegedéseiben, 121-125, 122, 123, 126, 127
légzőszervi betegségekben, 155 mellhártyagyulladásban, 205-206
mint konverziós tünet (pszichoszomatikus betegségekben), 391-392
nyelőcső megbetegedéseiben, 487 szívburokgyulladásban, 104 szívinfarktusban, 127
képalkotó eljárások
légzőszervi rendellenességekben, 161 szívbetegségekben, 76 levegő a ~ban (pneumotorax), 208-209
újszülöttekben, 1207
nyomás, légszorulás (lásd Légzés, nehezítettsége) rendellenességei, 1234 vizsgálata, 72
Mellkas kimeneti szindróma, 335-336
Mellkas megnyitás, 163-164
Mellkascsapolás (punkció), 161-162, 1380 Mellkasfal
fájdalom, 155 rendellenességek, légzési elégtelenségben, 158
Mellkasi aorta, aneurizmája, 139
Mellkasi cső, mellkascsövezés, 206-207, 209
Mellkasi fájdalom, 155
Mellkasi folyadékgyülem, 206
Mellkasi képalkotó vizsgálatok
Mellkasi műtét (torakotómia), 163
Mellkasi szindróma, sarlósejtes vérszegénységben, 750
Mellkastükrözés (torakoszkópia), 163
Mellrák, 1096
Mellüreg tükrözés, 163, 1380
Mellüregi folyadék, 155, 206-208, 207
leszívása, 161-162
rákban, 798
Mellüregi vérömleny (hemotorax), 206, 208
Mellűri nyirokgyülem (kilotorax), 206, 208
Mélytengeri búvár sérülés, 1350-1356, 1352, 1355
Mélyvénás trombózis, 141-143, 142
Membranoploriferatív glomerulonefritisz, 606 Membranózus glomerulonefritisz, 606
Memória
agysérülésben, 362-363, 363
delíriumban, 364
disszociatív emlékezethiány, 430-431 disszociativ személyiségzavarban, 432-434, 433 elbutulásban (demencia), 365-368 halántéklebeny sérülésben, 361
Korzakov-szindrómában, 363, 444 pszichogén elkóborlás során, 431-432 visszatérő, 430-431
Menaquinon (Vitamin K2), 657
Menarche (a változás kora), 1075, 1255, 1256
Ménétrier-betegség, 494-496
Meniére-betegség, 298, 1009-1010
Meningeomák, 379-380, 379, 381, 382, 383
Meningococcus fertőzések, 878
Meningokele (lásd Agyhártya, kiboltosulás)
Meningovaszkuláris neuroszifilisz, 940
Menkes-szindróma, 662
Menopauza (változás kora), 1077-1080, 1079 fájdalmas közösülés ~ után, 424-425 korai, 1078, 1088-1089 utáni csontritkulás, 219-220
Menopauzát követő oszteoporózis, 219-220
Menstruáció (lásd Havi ciklus)
Menstruáció elmaradása, 1087-1088
Menstruációs ciklus, 1075, 1076, 1077 rendellenességei, 1085-1088, 1085, 1086
Menstruációt megelőző szindróma, 1085-1086, 1086 Mentő terápia, 805, 836
Meperidin, 40, 292
Meprobamat, 41, 302
Mercaptopurin, 529
Mércével ellátott belélegeztető, 176,177
Tárgymutató
1471
Méregtelenítés (detoxikáció), alkoholizmusban, 445
Merevedés, hímvesszőé, 1056-1057
hiánya (impotencia), 1061, 1065-1066
tartós, kóros, nem szűnő (priapizmus), 1058, 1058 Merevség, izom, 315-317, 317
Merevség
oszteoartritiszben, 225
polimialgia reumatikában, 239-240
tetanuszban, 884
Mérgek, biológiaiak, toxinok
bakteriális ~, 841, 863
Clostridium difficile ~, 533-534
diftériában, 1259-1261 ételekben
botulinustoxin, 516-518
Clostridium perfringens -.518 gyomor-bélgyulladás -töl. 514 kémiai -,518-519
Staphylococcus -.516
hal 519-520
tetanusz ~, 884
vérmérgezéses sokkban, 860-861
Mérges gomba mérgezés, 519-520
Mérges gyíkok. 1362
Mérges harapások és csípések, 1361-1366, 1363
Mérges kagylók, 1365
Mérges kígyók marása, 1361
Mérges marások és csípések, 1361
Mérgezés, 1358-1360, 1360
-töl származó gyomor-bélgyulladás, 514
A-vitamin ~, 655-656
aszpirin, 1324-1325
B6-vitamin ~, 660
C-vitamin ~, 661
D-vitamin ~, 651, 656
ételek (lásd még Ételmérgezés)
fluorid ~, 655, 664
gomba ~, 519-520
gyakori, – okozó termékek, 1360 gyermekek ~e, 1323-1329, 1324, 1326 gyógyszer ~, 45-46
haltól, 519-520
jód ~, 654, 664
mangán ~, 654, 663
maró szerek okozta, 1325-1326
megelőzése, 1324
mérges gomba -,519-520
metabolikus acidózis -töl, 677
molibdén ~, 654, 663
neuropátia -tői, 337
niacin ~, 659
növényi anyagoktól, 519-520
ólom ~, 1326-1327, 1326
paracetamol, 1324
ptomain – (lásd Ételmérgezés)
réz, 654, 662-663
szelén ~, 654, 663
szénhidrogén-, 1328-1329
tengeri ételektől, 519-520
Mérgezés (folytatás)
vas ~, 654, 661-662, 1327-1328
vérmérgezés, 856, 859-861
Mérgező tölgy, 959-960, 959
Mértékegységek táblázata, 1371-1373
Mesterséges (csecsemő) táplálás, 1194
Mesterséges hangképzés, 1022
Mesterséges könny, 1039-1040
> Mesterséges megtermékenyítés (in vitro fertilizáció), 1118-1119
Mesterséges megtermékenyítés, 1115
Mesterséges menopauza, 1078
Meszkalin, 451-452
Metabolikus acidózis (anyagcsere eredetű savasság), 676-678, 677
Metabolikus alkalózis (anyagcsere eredetű lúgosság), 677, 678
Métádon, 292, 447
Metamfetamin, 449-450
Metaxalon, 41
Mételyek, 906-907
Métely férgek, vérmétely, 907
Metformin, 722, 722
Metil szalicilát mérgezés, 1325
Metilcellulóz, 521
Metildopa, 40, 1161-1162
Metiléndioximetamfetamin (MDMA), 449-450 Metilfenidat, 1252-1253
Metimazol, 707-708
Metokarbamol, 41
Metotrexat, 230, 958
Metrikus rendszer, 1371-1373
Metronidazol, 849
Crohn-betegségben, 529
Trichomonas fertőzésben, 945-946
Mezangiális proliferatív glomerulonefritisz, 606
Mezőgazdasági munkások
bisszinózisa, 182, 184
foglalkozási asztma, 182, 183-184
túlérzékenység okozta nem fertőző tüdőgyulladása, 186-187, 186
Mezotelióma, 182-183
Mialgia (izomfájdalom), 764-765
Miaszténia grávisz, 333-334
terhességben, 1166
Mielitisz, transzverza, 326
Mielocitás leukémia, 766, 769-770
Mielofibrózis, 783-784, 783
Mielográfia, 287
Mieloid leukémia (mielocitás, mieloblasztos, mielomono- citás), 766, 767-768
Mielokele, 1235, 1236
Mielóma multiplex (lásd Plazmasejtes rosszindulatú daganat)
Mielopátia (gerincvelő-betegség)
humán T-limfocitás vírusfertőzésekben, 322, 923 sugárterápiában, 386
Mieloproliferativ betegségek, 782-785, 783
Mifepriston (RU-486), 1128
1472
Tárgymutató
Migrénes fejfájás, 295, 296-297
Mikroangiopátiás hemolítikus vérszegénység, 747 Mikroásványok, 654-655, 661-664
Mikrobák (lásd Mikroorganizmusok)
Mikrokefália, 1234
Mikroorganizmusok, 840-841, 841
Mikrotápanyagok, 643-644
Miliariázis, 970, 971
Miliáris tuberkulózis, 889
Minimális glomeruláris lézió, 606
Minőségi vérkép, 736
Miofasciális fájdalom szindróma, 250-251
Mioklónusz, 312
Miómák, 1084
Miopátia (lásd Izom(ok))
miotóniás, 309-310
mitokondriális, 309
Miotónia kongenita, 309-310
Miotóniás disztrófia, 309-310
here elégtelen működése -bán, 1299
Mirigybántalom, hüvelyi, 1090
Mirigyek
agyalapi mirigy (lásd Agyalapi mirigy)
betegségeik, 693-731 (lásd még az egyes mirigyeket és hormonokat)
biológiája, 693-694, 694, 695
együttes elégtelen működésük, 727-728, 727 mellékpajzsmirigy, 694, 695, 727-728, 727 mellékvese (lásd Mellékvese) nyálmirigy, 459, 459 pajzsmirigy (lásd Pajzsmirigy)
Misoprostol, 499
Mitesszer, pattanás (comedo), 972-974, 973
Mitokondriális antitestek, 558
Mitokondriális gének, 10-11
Mitokondriális izomelfajulás, 309
Mitrális billentyű, 69
elégtelensége, 93, 94, 95
előesése (prolapszus), 71,95
rendellenesség terhességben, 1161
szűkülete, 94, 96
Mittelschmerz, 1077
Mixödéma, 708-709
Mixómák, 99-100, 100
Mocsári láz (leptospirózis), 881
Mocsárláz (lásd Malária)
Mogyoró-allergia, 827-828
Mola hidatidóza (hólyagos üszög), 1113
Mola, üszög, anyajegy
bőr, 989-990
hidatidiform, 1113-1114
Mól, mint mértékegység, 1371
Molekula, 808
Molibdén, 654, 663
Molibdénhiány és -felesleg, 663
Molluszkum kontagiózum, 985
Monge-kór (idült hegyi betegség), 1348
Mongolizmus
Moniliázis (lásd Kandidiázis)
Monoaminooxidáz gátlók, 397, 406, 407
Monocita betegségek, 764
Monociták, 734, 735
rendellenességei, 764
Monokli, pápaszem-vérzés, 1031
Monoklonális antitestek, 776-777
Monoklonális gammopátiák, 779-781
Mononeuropátia (egy ideget érintő betegség), 306, 336-337, 337
Mononukleózis, 919-920
Mononukleózis infekcióza, 919-920
Monosodium glutamát (MSG), 520
Montezuma átka (utazók hasmenése), 518-519
Morbilli (kanyaró), 1266, 1267
Morfin, 291, 292
receptorai, 32
szívinfarktusban, 128
Moro reflex, 1193
Morton neuróma, 259
Motoros (Broca) afázia, 362, 362
Motoros neuropátia, 339-340
Mozgás összerendezettség (koordináció)
Mozgás
agy-izom kapcsolat ~ban, 330, 331 rendellenességek, 311-318, 314, 315, 317, 362
Mozgásrendezettségi zavar (lásd Ataxia)
Mozgászavarok, 311
Mozgató idegek, 280, 281, 322 vizsgálata, 283
MRI (lásd Mágneses rezonancia vizsgálat)
MSG túlérzékenység (kínai étterem-szindróma), 520
Mucocele, 459
Mukopoliszacharidózis, 1308
Mukormikózis, 936
orrmelléküregekben, 1017 tüdőgyulladásban, 199
Multiplex endokrin neoplázia szindrómák, 726
Mumpsz, 459, 1271-1272, 1272
elleni oltás, 846, 1200 heregyulladás ~ban, 1063
Münchausen-szindróma, 393
Munkahelyi betegségek (lásd Foglalkozási ártalmak) Murin-tífúsz, 893
Mustárgáz, 802
Muszkarin mérgezés, 519-520
Mutálás (hangváltozás), 1255, 1256
Műtét utáni fájdalom, 290
Műtétet követő fertőzések, 874
Műtéti beavatkozás a terhesség során, 1166
Mycobacterium, 886
Mycobacterium leprae fertőzések (lepra), 891-892
Mycobacterium tuberculosis fertőzés (lásd Tuberkulózis)
Mycoplasma pneumoniae tüdőgyulladás, 197-198
Mycosis fungoides, 778
Myringitis, 1006
Tárgymutató
1473
N
TV-acetiltranszferáz, 23, 34
Nagy evészet, 416-417, 685
Nagy verőerek felcserélődése, 1228-1229
Nagyartériák, áthelyeződése (transzpozíciója), 1228-1229
Nagyothallás (lásd Halláskárosodás és süketség) Naltrexon, 445, 447
Napfény
ajakkárosodás -tői, 460,
aknéban, 973
allergia -el szemben, 831 bőrkárosodás -tői, 985-988, 986, 987
D-vitamin elégtelenség, és – 656 érzékenység a -re, 831, 987-988 porfiriában, 688-690
és rák fejlődés, 790
pikkelysömör kezelésében. 958
Naproxen, 56, 57
Napsugárzás hosszú távú hatásai, 987
Napszúrás, 1344-1345
Napvédő faktor, naptejek -a, 986
Nárcisztikus személyiség, 427
Narkoanalizis, 394
Narkolepszia, 303-304
Narkotikum függőség, 445
Narkotikumok, 291, 292
haldoklók kezelésére, 19
hozzászokás, 445-447
újszülöttekben, 1214-1215
terhességben, 1170
Nátha (ormyálkahártya-gyulladás)
allergiás ~, 825-836
nem allergiás ~, 913, 1015
Nátha, egyszerű meghűlés. 913-914 gyógyszerei, 56, 59-60, 59, 60 megelőzése, 914
Nátrium, 1376 (lásd még Só)
alacsony vérszint (hiponatrémia), 653, 668-669, 668 diéta, művesekezelésben, 598
magas vérszint (hipematrémia), 653, 669-670, 669 újszülöttekben, 1214
szabályozása, 667-668
Nátriumklorid (só), 666
Necator americanus, 902, 903, 983
Nedokromil, 176
Nefritisz, 601
Nefritisz szindróma
gyors lefolyású, 603-604
heveny, 602-603
idült, 607
Nefroblasztóma (Wilms tumor), 1283-1284
Nefrogén diabétesz inszipidusz, 615
Nefronok, 586, 588, 589
Nefrózis-szindróma, 604-607, 605
Nehéz légzés, 154
Neisseria fertőzések, 878
agyhártyagyulladás, 373-375
gonorrhoea, 941-942, 942
Nekrotizáló bélgyulladás, 883, 883
Nekrotizáló enterokolitisz, 1209-1210
Nekrotizáló fasciagyulladás, 854
Nekrotizáló fasciitis, 854
Nekrotizáló sialometaplasia, 457-458
Nelson-szindróma, 715
Nem fertőzéses eredetű szívbelhártya-gyulladás, 104
Nem szexuálisan teijedő szifilisz (bejei), 878-879
Nem trópusi sprue (cöliákia), 536-537, 1208-1209 Nem-Hodgkin limfóma, 776
Nem-szteroid gyulladáscsökkentő gyógyszerek, 291-292,
293
köszvényben, 245
kötőszöveti betegségekben, 226-227, 228-229
recept nélküli ~, 55-56
reumatoid artritiszben, 228-229
terhességben, 1170
Némaság, 362
Nemi aktus
fogamzásgátlás a ~ alatt (lásd Fogamzásgátlás és fogamzásgátlók; Orális fogamzásgátlók)
problémái, 421-425, 422, 423
szülés után, 1186
Nemi betegség, 937-948, 938 (lásd még HIV-fertözés)
Nemi betegség laboratóriumi, tesztje: VDRI vérbaj vizsgálatára, 940
Nemi érdeklődés, 417-418
Nemi érés (lásd Serdülés)
Nemi érés (pubertás), 1075
Nemi erőszak, 420
Nemi hormonok
és a menstruációs ciklus, 1076
és szaporodás, 1074-1077,1075, 1076 hermafroditákban, 1237
menstruáció előtti szindrómában, 1085-1086
mint fogamzásgátlók (lásd Orális fogamzásgátlók) terhességben, 1141, 1168-1169 transzszexualizmusban, 419
Nemi identitás zavarai, 418-419
Nemi izgalom zavara nőknél, 423
Nemi kromoszómák, 7-8
abnormalitásai, 10, 11
defektusai, Tumer-szindrómában, 1239 hermafroditákban, 1237
inaktivációja, 7-8
Nemi szervek (lásd még az egyes szerveknél, pl. Hímvessző)
bizonytalan, kétes, 1237, 1297-1298
Candida fertőzése, 946
éretté válása (lásd Serdülés)
fertőzései
szexuális úton teijedő, 937-948, 938, 1163 (lásd még
HIV-fertőzés; Vérbaj)
védőgátjai, 843
gyulladása
Behpet szindrómában, 242-243
Reiter-szindrómában, 241-242
herpesze, 916-917, 946-947
szövődményei, 947
terhességben, 1163
1474
Tárgymutató
Nemi szervek (folytatás)
hím 1055-1057, 1056
interszexuális ~, 1237, 1297-1298
női, 1068-1074, 1069-1074
rákja, 1108-1114, 1109, 1110
vizsgálata, 1070-1074, 1071-1074
szemölcsei, 948, 984-985
vizsgálata, újszülöttekben, 1192
Nemi úton terjedő bélfertőzések, 948
Nemi úton terjedő betegségek, 937-948, 938 (lásd még HIV- fertőzés)
serdülőkorban, 1258
terhességben, 1163
Neostigmin, 333
Nervus hipoglossus (XII. agyideg, nyelv alatti ideg), vizsgálata, 284
Nervusz medianusz bénulás (kéztőcsatoma-szindróma), 336-337
Neurinómák
akusztikus neurinóma, 384, 1012
Morton ~, 259
többszörös endokrin daganatokban, 727, 728
Neuritisz retrobulbárisz, 1052
Neuroblasztóma, 1284
Neurodermatitisz, 963-964
Neurofibromatózis, 384
Neurogén hólyag, 629-630
Neuronok (idegsejtek), 281, 282
Neuropátia
cukorbetegség okozta ~, 338. 719, 720
egy ideget érintő idegrendellenesség, 306, 336-337, 337 érző ~, 385
gyógyszertől, 337
heveny felszálló ~ (Guillain-Barré-szindróma), 338-339 idült, visszatérő, 339
ízületi betegség ~ban, 248-249
környéki idegrendellenesség, 336-338, 337
örökletes, 339-340
rákos betegségben, 385
több ideget érintő ~, 337-338, 337
Neuroszifdisz, 939, 940
Neurotikus viselkedés (lásd Pszichés zavarok)
Neutrofd granulociták, 734, 735, 761, 808, Wf810 fertőzésekben, 841, 843
neutrofílek alacsony száma, 761-763, 762, 805
Neutropénia (fehérvérsejtszám csökkenés), 761-763, 762 kemoterápiában, 805
sugárterápia során, 805
Nevető gáz (nitrogén oxid), 452, 453, 454
Nevirapin, 932
Névtelen Alkoholisták segélyszolgálata, 445
Névuszok (lásd Anyajegyek)
Niacin (nikotinsav)
hiánya, 652, 659
többlete, 652, 659
Niemann-Pick-kór, 683-684
Nitrátok, 124
Nitritek
a vizeletben, 591
Nitritek (folytatás)
belégzése, 452, 453, 454
Nitrofúrantoin, 849
Nitrogén, 1352
Nitrogén dioxid, 184-185
Nitrogén oxid belélegzése, 452, 453, 454
Nitroglicerin
anginában (mellkasi szorítófájdalomban), 124
nyelv alá helyezendő tablettában, 29 szívelégtelenségben, 90
Nizatidin, 40, 499
Nő(k)
~re vonatkozó speciális egészségügyi témák, 1067-1188 (lásd még az egyes címszavakat, pl. Terhesség) bizonytalan, kétes nemi szervekkel, 1237, 1297-1298 kopaszodása, 975-976
szexualitás zavara -ben, 422, 423-425, 423 Nocardiosis, 934
Noduláris szklerózis Hodgkin-kórban, 771
Nőgyógyászat, 1067-1188 (lásd még az egyes címszavakat, pl. Terhesség)
Nőgyógyászati kivizsgálás, 1070
Női gát, 1068-1069, 1069
Női homoszexualitás (leszbionizmus), 417-418
Női nemi szervek rákja, 1108
Női nemi szervrendszer, 1068
Nokardiózis, 934-935
Non-Hodgkin limfóma (lásd Nyirokszövet daganat) Noonan-szindróma, 1299
Noradrenalin szívelégtelenségben, 88
Normál-nyomású vízfejűség, 366
Növekedés, fejlődés
csecsemőkori, 1196-1197, 1197-1198,1199
elmaradása (retardációja)
agyalapi mirigy rendellenes működésében, 1295 újszülöttekben, 1148
hiánya, elmaradás, 1245
kamaszkori, 1075, 1255
Növekedés zavarai, 1245
Növekedési hormon, 695, 698
hiány, 699, 1295-1296
mérése, 700
többlet, akromegáliában, 701-702
Növekedési zóna
elcsúszása, combcsonton, 1302, 1302
Legg-Calvé-Perthes kórban, 1309-1310
Növényi alkaloidák, 802
NSAID (lásd Nem-szteroid gyulladáscsökkentő gyógyszerek)
5’-Nukleotidáz, 558
Nummularis dermatitisz, 962
Ny
Nyák felköhögése, 152-153 gyomorban, 480 köptetök, 60
Tárgymutató
1475
Nyák (folytatás) felköhögése (folytatás) mucoviscidosisban, 202-204 véres köhögés, 156, 156 méhnyaki, 1069, 1118
Nyak agyhártyagyulladásban, 373 gerinccsatorna szűkület a nyakon, 325-326 gerincsérülés a nyakon, 324, 325 görcsei, 249-250, 315
mellkas kimeneti szindrómában, 335-336 merevnyak, 373
összeroppant porckorong, 329-330 oszteoartritiszben, 225
rákja, 1022-1024
tályogja, 858
Nyaki fonat, 334, 335
Nyaki spondilózis, 325-326
Nyakizomgörcs, 249-250
Nyákoldók, 153
Nyál, 459, 480
veszettség vírusa a -ba. 920
Nyálkahártya kandidiázis. 822
Nyálkahártya, mint fertőzés elleni védőréteg, 842-843
Nyálkatömlő-gyulladás, 251-253
Achilles-ín, 258. 259
sarokcsonti, 257
Nyálmirigyek, 459, 459 (lásd még Fültőmirigy) betegségei, 459
daganatai, 477 rákja, 477
Sjögren-szindrómában, 234-235
Nyálmirigyek elváltozásai, 459
Nyelés
akaláziában, 490-491
bárium, 484 beidegzési zavar esetén. 331-332 fájdalom ~ közben, 487 hangszalagbénulás és 1021 levegő ~ 527 mechanizmusa, 480
nyelési nehézség (diszfágia), 487-488 nyelőcsőgörcs esetén, 489-490 nyelőcsőgyűrű esetén, 488 nyelőcsőhártya, 488
nyomás kiegyenlítésére, légiutazás közben, 1356
Nyelési zavar, 487-488
Nyelőcső hártyák, 488
Nyelőcső nyálkahártyájának szakadása és repedése, 493
Nyelőcső simaizomzatának ellazulási képtelensége, 490
Nyelőcső tasakok, 492
Nyelőcső, 549
akalázia, 490-491
atrézia, a -veleszületett teljes vagy részleges hiánya, 1230, 1231
Barrett -,491, 492 betegségei, 487-493, 489, 493 vizsgálata, 484-485 biológiája, 480, 482, 489
Nyelőcső (folytatás)
biopsziája, 490 daganatai, 549 divertikulum (kiöblösödés), 492 elzáródás, 488-489 endoszkópiája (tükrözés), 485 fekély, 491-492, 496, 498 gombócérzés a -ben, 513 gyomortartalom visszafolyása a szájba (regurgitáció), 512-513
újszülöttekben, 1208 hártya, háló a -ben, 488 izomgyűrűk a -vön, 488 izomműködés zavara a -ben, 487-488 kiöblösödések (divertikulum), 492 kiterjedt görcse, 489-490 kompressziója (összenyomása), 488 Mallory-Weiss-szindróma, 493 marószerek okozta sérülése, 492, 1325-1326 nyelési nehézség és a ~, 487-488 rákos megbetegedése, 488-489, 549 rekeszizomsérv és a ~, 492-493, 493 sav visszafolyás a -be (reflux), 491-492 sipoly, 1230, 1231 szakadás (laceráció), 493 szakadás (ruptura), 493 tágulata, 490-491 vérzés, 542
visszértágulata, 543, 563-564, 576-577 Nyelőcső-beszéd, 1022 Nyelv, 455
betegségei, 460-461 daganatai, 476 gyógyszeralkalmazás a – alatt, 29 ízérzőmezők a ~en, 343, 344 málna 1282 rákja, 476 „szőrös” ~, 460
Nyelv alatti gyógyszeradagolás, 29
Nyelv alatti mirigy, 459 Nyelv(i), problémák agysérülésben, 361-362, 362 autizmusban, 1316-1317 diszlexiában, 1253-1254, 1253
Nyíláskészítés hólyagba, 630 légcsövön, 155 vastagbélen (lásd Vastagbél)
Nyílt tértől való félelem (agorafóbia), 399
Nyílt törések, 252 Nyirok, 147, 809 Nyirokcsomók
biológiája, 147, 807, 809 biopsziája, Hodgkin-kórban, 771-772 emlőrákban, 1103, 1104 fertőző mononukleózisban, 919-920 gyulladása (lymphadenitis), 855 HIV-fertőzésben, 929 Hodgkin-kórban, 771-773, 773
1476
Tárgymutató
Nyirokcsomók (folytatás) kötőszöveti gyulladásban (cellulitisz), 853-854 krónikus limfocitás leukémiában, 768-769 macskakarmolási betegségben, 867 non-Hodgkin-limfómában, 774-776, 775 nyak rákos megbetegedésében, 1023-1024 pestisben, 866 tuberkulózisa, 889 tularémiában, 865-866, 865
Nyirokérdaganat, 991
Nyirokerek kontrasztanyagos röntgenvizsgálata, 772 Nyirokérgyulladás, 855-856
Nyirokértágulat, belekben, 538 Nyirokpangás okozta vizenyő, 147-148 Nyirokrendszer, 147, 770, 807, 809 (lásd még Nyirokcsomók)
erei, 809 gyulladása (limfangitisz), 855-856 rákos megbetegedése (lásd Nyirokszövet daganat) rendellenességei, 141, 147-148, 147
Nyirokszövet daganat, 770-778 generalizált exfolativ dermatitisz (testszerte megjelenő hámlással járó bőrgyulladás) ~ban, 962-963 Hodgkin-limfóma, 770-774, 771-774 non-Hodgkin-limfóma, 774-778, 775, 777
Burkitt, 778 csont, 223-224 mycosis fimgoides, 778 nyelőcső, 549 vékonybél, 551 stádium beosztása, 796
Nyitott duktusz arteriózusz, 1170, 1226, 1227 magas kisvérköri vérnyomás ~ban, 1206
Nyitott gerinccsatorna, 1235, 1236 rizikófaktorai, 1132-1133 születés előtti diagnózisa, 1134
Nyitott zugú glaukóma, 1050
Nyomás
búvárkodás és ~, 1350-1356, 1352,1355 felfekvések, 969-970, 969 fülben, 1005-1006, 7006 légi utazás és ~, 1356
Nyomásesés okozta fájdalom (keszonbetegség), 1353-1356 Nyombél, patkóbél, 480-481, 494
elzáródás, 497 fekély, 496-500, 497 gasztrinomában, 509-510 gyermekekben, 1287-1288
Nyomelemek, 643-644
Nyugalmi tremor (remegés), 311
Nyugtalan lábak tünetcsoportja, 305
Nyugtatok, 302, 397
Nyugtatok
idősekben, 41
légi utazás alatt, 1357 szorongásban, 397
Nyúlláz (lásd Tularémia)
Nyúltvelőbénulás, 331-332
o, ó
Ó-láb, 1302
Obstruktív (elzáródásos) légúti betegség, 177-180 (lásd még Asztma)
Obszesszív-kompulzív betegség, 400
Oddi záróizom, 483, 559, 583
Odontoma, 478
Odvasság (káriesz), fogak, 461-466, 462-465
Oe… (lásdF…)
Oftalmia neonatorum (újszülöttek kötőhártya-gyulladása),
1216
Okkult vérzés, 487, 742, 795, 1379
Olajok, esszenciális zsírsavak, 642-643
Oldószerek
belélegzése, 452, 453, 454
égések-tői, 1335-1338
mérgezés, 1328-1329
Oligodendrocitóma, 379
Oligodendroglióma, 380, 381
Ólom
mérgezés, 1326-1327, 1326
vérben, normál értékek, 1375
Olvasási képtelenség, 361
Olvasási problémák, 1253-1254, 1253
agysérülésben, 361
Olvasási zavar, 361, 1253-1254,1253
Omeprazol, 33, 499
Omfalokele, 1231
Ondó (sperma), 1055-1057
vér az -bán, 590
vizsgálata, 1115
Ondóciszta (spermatokele), 1064
Ondóelvezető, 1056, 7056
Ondógátlók (fogamzásgátlók), 7720, 1123, 7723 Ondóhólyag, 1056, 7056
Ondóvezeték egy részének eltávolítása, 1126-1127
Onichomikózis, 260
Onkogének, 11-12
Ónvegyületek, belélegzése, 185
Oocita, 1071, 1075
Opioidok (lásd Narkotikumok)
Opportunista fertőzések, 818-819, 934-937
HIV-fertőzésben, 930
Orális fogamzásgátlók, 1122
Orbáné, 853, 977
Orbitális cellulitisz, 1033
Orgazmus, 421 (lásd még Magömlés)
fájdalom ~ közben, 424-425
gátolt ~, 424
Óriás divertikulum, 539
Óriásgyík harapás, 1362
Óriásnövés, 702
Óriássejtes pajzsmirigygyulladás, 710
Óriássejtes (temporális) arteritisz, 238, 240
Óriássejtes daganatok, 223
Orosz tavaszi-nyári agyvelőgyulladás, 924
Orr, 997-998, 997
betegségei, 1013-1017, 1014, 1015
Tárgymutató
1477
Orr (folytatás)
betegségei (folytatás) gyermekekben, 1313
daganatai, 1313 folyás, 1015
allergiás orrgyulladásban, 825-826
orrspray-k, 59-60 vesztibulitisze, 1014
Orr-gyomor szonda, 485
Orrdugulást csökkentő szerek, dekongesztánsok, 59-60, 153
Orrfolyás, nátha, 825-826, 913, 1015
Orrgarat, 997, 998
daganatai, 1021
Orrkövek, 1313
Orrmelléküreg-gyulladás (szinuszitisz), 1016-1017, 1016 és fogfájás, 474 fejfájás -bán, 295
szinusz kavemózus trombózis -ben, 1033
Orrmelléküregek, 997, 998, 1016 (lásd még Orrmelléküreg- gyulladás)
búvárkodás közben. 1351
Ormyálkahártya nem allergiás gyulladásai, 1015 Orrpolipok, 1015
Orrsövény kilyukadása, 1013
Orrsövény ferdülés, 1013
Orrtörés, 1013
Orrtomác gyulladása, 1014
Orrvérzés, 1013-1014, 1014
angiofibrómában, 1313
Orsóalakú (fuziform) aneurizma, aorta, 138
Orsógiliszta fertőzés, 901-905, 903, 906
Országúti balesetek kapcsán létrejött gyermeksérülések, 1329-1330
Ortopéd cipő, 262
Ortopnoe (súlyos nehéz légzés, a beteg ülve kapkodja a levegőt), 154
Ortosztatikus (testhelyzettől függő) alacsony vérnyomás, 110 Shy-Drager-szindrómában, 318
Ortosztatikus fehérjevizelés, 591
Ortosztatikus hipotenzió, 110
Osgood-Schlatter-betegség, 1310-1311
Oszteogenezis imperfekta, 1234
Oszteokondrodiszpláziák, 1308-1309
Oszteokondroma, 222
Oszteokondrózis, 1309-1311, 1310
Oszteóma, 223, 379, 379
Oszteomalacia, 656
Oszteomielitisz, 246
Oszteopetrózis (márványcsont betegség), 1309
Oszteoporózis, 218-220, 219, 1078
Oszteoszarkóma, csontszarkóma, 223, 379, 379 Otoszklerózis, 1009
Ótvar, 976-977
Ótvaros bőr szindróma, 978-979
Ovale malária, 898-899, 898
Óvintézkedések és reakciók, 741
Ovo-lacto vegetáriánusok, 646
Óvszerek (kondomok), 1120, 1122-1123, 1123
Ovuláció rendellenességei, 1115
Oxibutinin, 41
Oxigén terápia
akut légzési elégtelenségben, 165
dekompressziós betegségben, 1355-1356
idült elzáródásos tüdőbetegségben, 179
légzési elégtelenségben, 158
magas nyomású (hiperbárikus) ~, 855, 1337, 1349, 1355-1356
szívinfarktusban, 128
vízbefulladástól kimentettnél, 1350
Oxigén
csere a tüdőben, 151, 151
elégtelenség (lásd még Iszkémia)
agyvérzésben (lásd Agy, vérzés)
cianózis-ben, 156-157
embrióban, 1203
hegyi betegségben, 1347-1349
heveny légzési elégtelenségi szindrómában, 164-165 kisvérköri magas vérnyomásban, 1206 légi közlekedés során, 1357
légzési elégtelenség, 157-158, 158
tudati eltérések -ben, 370
vízbefulladás előtt, 1349-1350
magasnyomású 855, 1337, 1349, 1355-1356 mérése a vérben, 160-161
mérgezés, 1352
koraszülöttek retinabetegsége -tői, 1207-1208
parciális nyomása, 1352, 1376
szállítása a vérben, 68, 69
Oxikodon, 292
hozzászokás, 445-447
Oximetazolin, 60
Oximetria, 161
Oximorfon, 292
Oxitocin, 695, 699
szülés megindításához, 1174, 1182-1183
szülést követő vérzés kezelésére, 1187-1188
Ozmolalitás vér, 1376
Ozmotikus gyógyszerek, 521
Ozmotikus hasmenés, 523
Ózonréteg, 986
Ö,Ő
Öblítés (hüvelyi), 1082
Öblítés, külső hallójáraté, 1002, 1003
Ödéma (lásd Duzzadás)
Öklendezés (lásd Hányinger és hányás)
Önbizalom, problémái. 428
Öngyilkos magatartás, 411-415, 412, 414
depresszióban, 405
gyermekek ~e, 1319-1321, 1319
haldokló ~e, 18
Öngyújtó folyadék, belégzése, 452, 453, 454
Önkéntelen székelés, 525
Önkielégítés, 417
Önkívületi állapot (delírium), 364-365
Önromboló magatartás, 411-415, 412, 414
1478
Tárgymutató
Ördögi kör (circulus vitiosus) kezelhetetlen viselkedés során, 1247
Öregedés, programozott, 12-13
Öregedés
-kori változások, 12-15, 13. 14
és a gyógyszerek, 39, 40-41, 41, 45
Öregedő szervezet, 12
Öregkori csontritkulás, 219
Öregkori remegés, 311
Öregujj (lásd Hallux)
Öröklés, 9-10, 10, ll (lásd még Genetika(i))
Örökletes angioödéma, 830
Örökletes neuropátiák, 339
Öröklődés, 9-10, 10. 11 (lásd még Gén(ek))
Öröklődő betegségek (lásd még Genetika(i); és az egyes betegségeket)
Öröklődő hemorrágiás teleangiektázia, 754
Öröklődő, magas lipidszinttel járó betegségek (herediter hiperlipidémiák), 681
Öröklődő vérzéses értágulatok (Rendu-Osler-Weber-beteg- ség), 754
Őrület (lásd Pszichés zavarok)
Öserdei sárgaláz, 924
Őssejt a csontvelőben, 782, 783, 783
Őssejtek, 734, 735, 736
Összehúzódások, kontrakciók
izom-
disztóniában (izomtónus rendellenességben), 314-315, 315
disztrófia miotonikában, 309-310
epilepsziás rohamban. 347
görcsben, 311-312
méh-
szülés közben (lásd Vajúdás és szülés) szülés után, 1184-1185
Ösztönző légzésterápia, 159
Ösztrogén, 695
-pótló terápia, 1078-1080
emlőrák kockázati tényezői és az ~, 1098
csontsűrűség (denzitás) és az -,218, 220 menstruációs ciklusban, 1076, 1077 prolaktinómában, 702-703 stressz inkontinencia (vizelet-visszatartási képtelenség) esetén, 634
Ösztrogén ellenes szerek, rákban, 802-803, 1106
Ötödik betegség (eritéma infekciózum), 1267, 1269-1270 Ötödik nemi betegség, 943
Övsömör (herpesz zoszter), 918-919
fül ~, 1010, 1011
szaruhártya ~, 1041-1042
Özofágusz (lásd Nyelőcső)
. – _P
4p-szindróma, 1238-1239
5p-szindróma, 1238
P-hullám, 74
P-450 enzim rendszer, 36
PABA napvédők, 986
Pacemaker
mesterséges ~, 81
beteg szinuszcsomó szindrómában, 87 repülőtéri biztonsági vizsgálatoknál, 1357 természetes ~, 79, 86-87
Paget-kór
bőr -, 994
csont ~, 221-222
mellbimbó ~, 1107-1108
Pajaroello kullancs csípésben, 1364
Pajzsmirigy
alulműködése (hipotireózis), 706, 708-709 gyermekkorban, 1296-1297 terhesség alatt, 1164-1165
Basedow-Graves kórban, 706-707 betegségei
gyermekkorban, 1296-1297, 1296 kidülledt szemek -ben, 1034 terhesség alatt, 1164-1165 tünetei, 14-15, 706. 706 biológiája, 694, 695, 704, 704 daganatai, 710-711
többszörös belső elválasztást! mirigy daganataiban, 727-728, 727
eltávolítása, 708
pajzsmirigy gyulladáskor, 709-710
tireotoxikus krízisben, 707
„Eutireoid” betegség, 705 gyógyszerek, terhesség alatt, 1170 gyulladása (tireoiditisz), 709-710 hormonjai (lásd Pajzsmirigy hormonjai) rákja, 710-711
többszörös belső elválasztású mirigy daganatban, 727-728, 727
túlműködő (hipertireózis), 705-708, 706 gyermekkorban, 1297 terhesség alatt, 1164-1165
vizsgálata, 705
Pajzsmirigy hormonjai, 695, 704-705 (lásd még Tireoidea- stimuláló hormon)
elégtelensége (hipotireózis), 706, 708-709 gyermekkorban, 1296-1297 terhesség alatt, 1164-1165
helyettesítése, 708, 709
jód a ~ban, 663-664
terhesség alatt, 1164-1165
túlsúlya (hipertireózis), 705-708, 706
gyermekkorban, 1297
terhesség alatt, 1164-1165
Pajzsmirigy szemölcsös rákja, 710-711
Panenkefalitisz (az egész agyállományra kiterjedő gyulladás) félheveny szklerotizáló ~, 376, 1267-1268 progresszív rubeolás ~, 1269
Pánikrohamok és pánikbetegség, 397-399, 398 feokromocitómában (a mellékvese velőállományának daganatában), 716-717
Pantoténsav, 652
Pap-teszt, Papanicolaou-féle festés, 1071, 1072, 1073, 1110
Tárgymutató
1479
Pap-teszt, Papanicolaou-féle festés (folytatás) alkalmazási területe, 795, 1110 eredményei. 1110
Papagájkor (psittacosis), 198
Papillaödéma, 1051
Papillitisz, 1052
Papillomavírus fertőzések, 948, 984-985
Papulák (bőrgöbök), 951
Para-aminobenzoesav (PABA) napvédők, 986
Paracetamol (lásd Acetaminofen)
Parafamunkás tüdő (suberosis), 186
Parafiliák. 419-420
Parainfluenza vírus, 198
Paralitikus ileusz, 546-547
Paraneopláziás szindrómák. 384
Paraneopláziás tünetegyüttes. 797
Paranoia
személyiségzavarban. 426 szkizofréniában, 437
Párásító, 153, 1273
Paraszomniák, 305
Páratartalom, hőártalmak és a ~. 1344
Parazita fertőzések. 895
Parazitás bőrfertőzések. 982
Parazitás fertőzések. 895-908 (lásd még az egyes fertőzéseknél)
agy ~e, 378 bőr ~, 982-983, 983 eozinofília -ben. 764 rák kialakulása -ben, 791 vizeletelvezetö rendszer ~. 621
Paresztézia (bizsergés), 336
Parkinson-kór, 315-317, 317
Paronychia (körömszél körüli gennyes gyulladás), 978, 981
Paroxizmális noktumális hemoglobinuria, 748
Paroxizmális pitvari tachikardia. 82
Parvovirus. 1267. 1269-1270
Passzívan agresszív személyiség, 428-429
Patau tünetcsoport (13-as triszómia), 1239
Patella (térdkalács), 215
Patellofemorális stressz szindróma (futótérd), 266-267, 267
Patkánybolha tífusz, 893
Patkányharapási láz (Haverhill láz), 881-882
Patkánytífusz, 893
Patkóbél (lásd Nyombél, patkóbél)
Patkóvese, 1236
Pattanás, mitesszer, 972-974
PCP (fenciklidin), 452
Pedofília (gyermekek iránt érzett kóros szexuális vágy), 419-420
Pékek asztmája, 828
Pel-Ebstein láz, 771
Pellagra, 652, 659
Pemfigoid (pemfigus-szerű), 968
Pemfigusz (hólyagképződéssel járó bőrbetegség), 968
Pendred-szindróma, 1296
Penészgombák belégzése, 186-187, 186
Penicillamin
ólommérgezésben, 1327
Penicillamin (folytatás)
reumatoid artritiszben, 229
Penicillin(ek), 26, 848
vérbajban, 941
Pénisz (lásd Hímvessző)
Pentazocin, 40, 292
Pentózuria (pentózvizelés), 1293
Pentózvizelés (pentózuria), 1293
Pepszin, 480, 496
Peptid, 808
Peptikus fekély, 496-500, 497 gasztrinómában, 509-510 gyermekekben, 1287-1288 gyógyszerek következtében, 44 szövődményei, 497
Perenniális allergiás rinitisz, allergiás orrgyulladás, 826
Pergolid, 317
Perifériás artériák betegségei, 130
Perifériás fekélyes szaruhártyagyulladás, 1042
Perifériás ulcerativ keratitisz, 1042
Periodikus paralízis, 310
Periodontitisz, 469
Periódusos vagy szakaszos légzés, 154
Perisztaltika (féregszerű gyűrűs mozgás a táplálék továbbítására)
bél –
a – erőtlensége, 522-523
leállítása, 546-547
nyelőcső ~, 489
betegségei, 489-490
Peritoneális dialízis (hashártyán át folytatott vértisztítás), 548, 597-599, 600, 601
Perléche, a szájzug berepedése, 981
Pemio (fagydaganat), 1347
Peroneális idegbénulás, 337
Peroneális ínhüvelygyulladás, 255
Peroneális izomsorvadás (Charcot-Marie-Tooth betegség), 339-340
Peroneusz idegbénulás, 337
Pertusszisz (szamárköhögés), 1261,1263, 1262
Pesszárium (fogamzásgátló), 1120, 1123, 1123
Pestis (fekete halál), 866-867
Pestis minor, 867
Petefészek, 694, 695, 1070, 1070
a változás korában, 1077-1078, 1088-1089
cisztái terhességben, 1166 eltávolítása, sterilizálás céljából, 1128 hibás fejlődése Tumer-szindrómában, 1239 menopauza, a – működésleállása, 1077-1078, 1088-1089 peték a -ben, 1075
policisztás betegsége, 1091-1092
rákja, 1111
-ának stádiumbeosztása, 796
vizsgálat – irányában, 795
stimulációja termékenység elősegítésére, 1116, 1117, 1118
sugárzás hatása a -re, 1342-1343
vizsgálata, 1074
Petefészek ciklusa, 1075, 1076, 1077
1480
Tárgymutató
Petesejtek, 1071,1075
érése, kiszabadulása (lásd Tüszőrepedés) megtermékenyítése (lásd Megtermékenyítés) Petevezeték (lásd Méhkürt)
Petevezeték lekötés, 1126-1127, 1127
Petevezeték terhesség, 1153-1154, 1155 Petevezeték-gyulladás (kismedencei gyulladás), 1083-1084 Petevezető rákja, 1113
Petevezető rendellenességei, 1117
Petit mai görcsök, 347, 348
Peutz-Jeghers-szindróma, 553
Peyer-plakkok, 809
Peyote, 451-452
Peyronie-kór, 1058-1059
Ph… (lásd még F…)
pH, 1375
mérése a nyelőcsőben, 485
testfolyadékok -ja, 676
Ph (vegyhatás)
véré, 1375
vizeleté, 591
Philadelphia kromoszóma, 770
Pick-betegség, 366
Pigmentált csalánkiütés, 831
Pigmentsejtek, 950
anyajegy képződés -bői, 989-990
Pigmentsejtes rák (melanoma), 993
Pigmentzavarok, 712-713, 988-989
Pikkelysömör, 957-958
Pikkelysömör-artritisz, 230-231
Pilokarpin iontoforézis, izzadság teszt, 203
Pilonidális betegség, 502-503
Pinguecula, 1040
Pinta, 879
Piogén granulomák, 991
Piomiozitisz, 859
Piorrea, gennycsorgás (periodontitisz), 469-470, 469
Piramis, táplálék, 643, 644
Pirazinamid, 849, 890
Piridostigmin, 333
Piridoxin (vitamin Bg)
hiány, 652, 659
többlet, 652, 660
Piroszőlősav és piruvát
anyagcsere rendellenességei, 1293
normálértékei. 1376
Pirula (lásd Fogamzásgátlás és fogamzásgátlók) Piruvát-anyagcserezavarok, 1293
Pisilés (lásd Vizelés)
Pitiriázis rozea; bőrbetegség, 958
Pitiriázis verzikolor, 981
Pitvar, 68, 69
daganatai, 99-100, 100
Pitvarfibrilláció (remegés), 82-83
Pitvari ektópiás ütés, 82
Pitvari lebegés (flatter), 82-83
Pitvari rendellenes ütések, extraszisztolék, 82
Pitvari szeptumdefektus, 1225, 1226
Pitvari tachikardia, 82
Pitvarkamrai csomó, 80, 86
Pitvarlebegés és -remegés, 82
PKU (fenilketonuria), 1293-1294
Placebó, 38
Placenta (lásd Méhlepény)
Placentaleválás (abrupció piacenté), 1156-1157, 1157 Plakkok
bőr ~
lichen plánuszban, 958-959 pikkelysömörben, 957-958
érelmeszesedéses ~, 119, 119, 121 fogászati -461, 462, 463 fogvesztés -tói, 469 ínygyulladás -tói, 467-468
Plasmodium fertőzések (malária), 621, 898-899, 899, 900 Plazma, 734
átömlesztése, 740
cseréje (plazmaferezis). 741, 757
Plazma reagin gyorsteszt, vérbaj vizsgálatára, 940
Plazmaferezis, 741, 757
Plazmasejtek
betegségei, 779-781 gyomorgyulladás és 494-496
Plazmasejtes rosszindulatú daganat, 223, 779-781 amiloidózis -bán, 691
Plazmocitóma, plazmasejt daganat, 779-781
Pleuritisz, 205
Plexus cervikális, 334, 335
Plexusz brachiálisz (lásd Anatómia, karfonat) Plummer-Vinson-szindróma. 488
Pneumatikus harisnya
mélyvénás trombózis megelőzésére, 143 nyirokpangás esetén. 148 visszerességben, 145
Pneumocisztisz okozta tüdőgyulladás, 199
Pneumococcus (Streptococcus pneumonitis} fertőzések, 877-878, 877
elleni védettség kialakítása, 847
okozta agyhártyagyulladás, 373-375
okozta tüdőgyulladás, 195-196
Pneumocystis carinii okozta tüdőgyulladás, 199-200, 930, 1277
Pneumokoniózis (a tüdő porbelégzéses betegsége) jóindulatú ~, 182, 185 szénbányászok-, 181-182, 182
szerves por – (hiperszenzitív pneumonitisz), 186-187, 186
Pneumomediasztinum (léggátor), 1207
Pók vénák, 146
Pók „anyajegy”, 991
Pókcsípés, 1362-1363, 1363
Pókhálóhártya alatti vérzést (szubarachnoideális vérzés), 355-357, 356
Poliarteritisz nodóza, 238, 239
Policisztás ovárium szindróma, 1091
Policisztás petefészek szindróma, 1091-1092
Policisztás vesebetegség, 618, 618
Policitémia (eritrocitózis), 782-783, 783
Policitémia (vörösvértest túlszaporodás), 782, 783, 783
Tárgymutató
1481
Policitémia (folylaláxj
újszülöttekben. 1211-1212
Policitémia vera (valódi policitémia), 7X2
Poliglanduláris hormonhiányos szindrómák, 729
Polimeráz láncreakció. 12
Polimialgia reumatika, 239-240
Polimiozitisz, 236-237
rákban, 385
Polimiozitisz és dermatomiozitisz. 236
Polincuropátia (sok ideg károsodása). 337-338, 337 rákban. 385
Poliómavírus fertőzés, 922-923
Poliót követő szindróma, 1275
Polipcsipések, 1365
Polipeptid antibiotikumok. 848
Polipok (jóindulatú nyálkahártya-daganatok) családi ~, 552-553
gyomor ~. 550 hangszalag ‘, 1019. Injn óit—. 1015-1016. 1015 vastagbél ~, 552-553 végbél ‘. 552-553
Poliszomnográfia iai\a» monitorozás), 304
Poliuria (nagy mennyiségű vizelet ürítése) agyalapi mirigy eiegtelenségben. 703-704 cukorbetegségbe”..
diabétesz inszipidusztxtn. 615
Pollinózis, 825-826
Pólyázás, újszülött -a. ‘ 1 i
Pomfolix. 960-96-
Pompe-betegség. 3: < . .’2??
Popliteusz íngyuiladas. 265
Por
ásványi. 185
azbeszt, 182-1×3.
berilliuin tanaim?. ”?. is7
gyapot. 18’2. 184 kvarc, 180-181. / 82 okozta asztma, (82. 183-18- szén, 181-182, 2,8’2 szerves, 186-187, 136 Porc körüli gyulladás. 100?
Porc
átültetés. 837
oszteoartritiszhen, 224-225 oszteokondrodiszpíáziában. 1308-1309 térdben. 215
visszatérő többszörös porcgyulladasban. 237-238
Porcdaganat (kondróma), 222
Porchártya gyulladás (perikondritisz), 1003 Porckorong(ok)
csigolyaközti – degenerációja, spondilózisban, 325-326 kiszakadása 328-330. 329
Porenkefália. 1235
Porfiria, 687-690
Porfiria inlerinittens (időszakos porfiriaj, 689-690
Porfiria kutánea tarda, 688
Porfobiiínogén deamináz elégtelenség. 689-690
Porlasztókészülék asztmában. 176 kruppban, 1274
Porok, 952, 953
Portális véna trombózisa. 576
Poststreptococcális glomerulonefritisz, 602-603 Poszttraumás stressz betegség. 401
Poszturális (ortosztatikus) hipotenzió, 110
Poszturális drenázs légzési elégtelenségben, 158-159
Pót (marihuána), 449, 1150. 1171
Potter-szindróma, 1236
Pozitron emissziós tomográfia, PÉT, 77, 287, 1379 szívbetegségben, 77-78
Pozitronemissziós tomográfia. 77
Praceclampsia és eclampsia, 1158
Prednizon, prednizolon
Crohn-betegségben, 529
fekélyes vastágbélgyulladásban, 532 mellékvese elégtelenségben, 713-714 polimialgia reumatikában, 240 polimiozitiszben, 2.37
Premenstruációs tünctegyiittes. 1085
Prcnatális diagnosztika, 1131
Prenatális szűrővizsgálatok és méhen beliiii diagnosztika, 1133
Priapizmus, 1058
Primer biliáris májzsugor, 569
Primer laterálszklerózis. 331-332
Primer szklerotizáló kolangitisz, 570
Primidon, 349
Pnon fertőzések. 366
Próbactkezéses vizsgálat, ételallergiában, 828
Progeszteron és progesztin, 695
beültetett fogamzásgátlókban, 1.124 endometriózisban, 1094, 1094 méhen belüli fogamzásgátlóval. I 125-1126, 1125 méhrákban, 1109
menstruációs ciklusban, 1076, 1077 ösztrogén kiegészítő kezelésben, 1079
Programozott öregedés teóriája, 12-13
Progresszív multifokális leukoenkcfalopátia, 922
Progresszív rubeola panenkefalitisz, 1269
Progresszív szupranukleáris bénulás, 317
Prolaktin, 695
elégtelenség, 700 túltermelés, tejfolyás –ben, 702-703
Prolaktmóma, 702-703
Prometazin, 40
Propantelm, 4(>
Propiltiouracil, 707-70?
Propoxifen, 40, 292
Prosztaglandin gátló szerek, 55
Prosztaglandinok abortuszban, 1128-1129
Prosztata (dülmirigy), 1056, 1056
eltávolítása. 1060. 1061 gyulladása, 1061-1062 jóindulatú túlburjánzása. 1059-1060 megnagyobbodás, 590, i 059-1060 rákja. 796, 1060-106 i
1482
Tárgymutató
Prosztata (folytatás)
tályogja. 858
vizsgálata, 590, 1059, 1060
Prosztata specifikus antigén, PSA, 793, 794, 795, 1059, 1060, 1376
Prosztatagyulladás, 1061-1062
Prosztatarák, 1060
Prosztatikus foszfatáz, 1376
Proteáz gátlók, 932 Proteoszomák, 815
Proteus fertőzések, 870
Protoporfirin felhalmozódás, 690
Protrombin idő, 558
Prune-belly-szindróma, 1234 Pseudomonas fertőzés, 867-868
Pseudoxanthoma elasticum, 1307
Psilocibin, 451 -452
Psittacosis (papagáj-kór), 198
Pszeudobulbáris (ál-agytörzsi) bénulás, progresszív, 331-332 Pszeudohipoparatireoidizmus alacsony kalciumszintben, 672 Pszeudokolinészteráz, 23-24, 34
Pszeudoxantoma elasztikum, 1307
Pszichés befelé fordulás, 426-428
Pszichés fájdalom, 290-291
Pszichés hozzászokás gyógyszerekhez, 440, 441
Pszichés inkontinencia, 632, 633-634
Pszichés székrekedés, 522
Pszichés zavarok, 387-454
áttekintése, 388-389, 389
beilleszkedési zavarok, 430-435, 433 depresszió (lásd Depresszió) érzékcsalódások, téveszmék ~ban, 439 étkezési rendellenességek, 415-417 gyermekekben, 1315-1322, 1317-1320 gyógyszer, illetve kábítószer függőség, 440-454, 441-443, 448, 453
hallucinogének okozta, 451 -452 mánia, 402-410, 404, 407-409
gyermekekben, 1319
öngyilkos magatartás, 411-415, 412, 414 gyermekekben, 1319-1321, 1319
pszichés eredetű fájdalom. 290-291
pszichoszomatika, 390-392, 391 szkizofrénia, 435-439, 438
gyermekekben, 1317-1318, 1317 személyiségzavarok, 426-430, 427, 429 szexuális zavarok, 417-420, 421-425, 422, 423 szomatikus, 392-395, 393
gyermekekben, 1321-1322
szorongás, 395-402, 396-398
Pszichiátriai betegségek (lásd Pszichés zavarok)
Pszichogén rossz szájszag, 513
Pszichológiai kérdések
elhízásban, 685
fájdalomban, 290-291,293 gombócérzés esetén, 513 gyermekbetegségben, 1243-1244
gyermekek visszatérő hasi fájdalmában, 1286-1287 hányinger- és hányásban, 512
Pszichológiai kérdések (folytatás) impotenciában, 1065-1066 meddőség kezelése során, 1119 művesekezelés során, 598 rákszűrés során, 794 székrekedésben, 522 terhességben, serdülőkorban, 1258 vakaródzástól származó bőrgyulladásban, 963-964 változás korában, 1078 vetélésben, 1129
Pszichomotoros görcsök (teljes, részleges). 347 Pszichopata személyiség, 427
Pszichoszexuális zavarok, 417-420 Pszichoszomatikus betegségek, 390-392, 391 testi, 392-395, 393
Pszichoterápia, 389-390, 389 depresszió kezelésére, 407 disszociációs személyiségzavar során, 434 fájdalom ellen, 293 mániás-depressziós betegségben, 410 pánikbetegségben, 399 szkizofréniában, 439
Pszichotikus viselkedés (lásd Pszichózis; Pszichés zavarok) Pszichózis, 435 (lásd még Pszichés zavarok) depresszióban, 405
Korzakov-amnéziában, 444 összevetése a delíriummal, 365 rövid ~, 436 szkizofréniában, 435-439, 438
Pszoralének, 958
Pszoriázisos ízületi gyulladás, 230 Ptomain mérgezés (lásd Ételmérgezés) Pubertás (lásd Serdülés)
Puffadás, felfúvódás, 527
Pufferek, sav-bázis egyensúly szabályozásában, 676 Puhatestűek, 1365
Pulmonális alveoláris proteinózis, 192
Pulmonális billentyű, 69
Fallot-tetralógiában, 1229, 1229 szűkülete, 99, 1227-1228
Pulmonális hipertenzió, 1206
Pulpitisz, 466
Pulzus
értékelése szívbetegségben, 72 hiánya, 133, 135
Pupilla, 1026, 1026
Púposság (kifózis), 1310, 1311
Pusztulák, 951
PUVA terápia, 958
Pylorus szűkület újszülötteknél, 1208
Q
Q láz (Coxiella burnetii fertőzések), 894
QRS-komplexus (EKG görbén), 74
Queyrat-féle eritroplázia, 1057-1058
Tárgymutató
1483
R
Rabdomióma, a szív daganata, 100-101
Rabies, 920
Radiális idegbénulás, 337
Radioallergosorbens teszt (RAST), 823
Radiológia (lásd Röntgenvizsgálat)
Radiológiai vizsgálatok, 76
Ragályos betegségek (lásd Fertőzések)
Rágás, 470
Ragasztók, hígítók, oldószerek élvezete, 452, 453, 454
Rája csípés, 1365
Rák, 789-805
~ot okozó gének, 11-12
—ot okozó kémiai anyagok (karcinogének), 790-791, 790 agy, 380-383
ajak, 477
állkapocs, 478
áttétek (lásd Áttét)
azbesztózisban, 182-183
bőr, 992-994, 993 (lásd még Bőr, rákja)
csont, 222-224
csontvelő (lásd Leukémia)
depresszió és a 404
diagnózisa, 794-797, 795, 796
emésztőrendszer. 549-554, 551, 554 (lásd még Emésztőrendszer, rákos megbetegedése)
emlő, 1096-1107. 1097-1103, 1105, 1107 (lásd még Emlő, rák)
epevezetékekben. 578-579, 584
fájdalom -bán. 290
fej, 1022-1023
fejlődése, 789-790
fogíny, 477
fül, 1004
gége, 1022
gerincvelő, 383-384
gyermekekben, 1283-1285
gyomor, 549-551, 551
hangszalag, 1022
hasnyálmirigy, 508-509
multiplex endokrin neopláziában, 727
here, 796, 1062
herezacskó, 1062
hímvessző, 1058
HIV-fertőzésben, 930
húgycső, 639
húgyhólyag, 638-639
húgyvezeték, 638
hüvely, 1112-1113, 1169
idegfonat rendellenességek ~ban, 334-335
ideghártya (retinoblasztóma), 1284-1285
immunkezelése, 793-794, 805
immunrendszer és a ~, 792-794, 817 járványtana, 791
kalcium szint -bán, 673
karcinoid (rákszerű), 730-731
kemoterápiája, 802-803, 802, 803 (lásd még Kemoterápia)
Rák (folytatás)
kezelése, 799-805 (lásd még Kemoterápia, Sugárterápia) immunterápiája, 793-794, 805
kialakulása, 789
kimutatása, 794
kockázati tényezők – kialakulásában, 790-791
kólón, 553-554, 554
láz ~ban, 1280
máj, 578-579
mandulák, 1021-1022
megelőzése, 805
méh, 1108-1109 (lásd még Méh, rákja)
méhkürt, petevezeték, 1113
méhnyak, 1109-1111, 1110
stádiumbeosztása, 796
szűrése, 794, 795
méhnyálkahártya, 1108-1109, 1109
metasztázis (lásd Áttét)
multiplex endokrin neoplázia szindrómában, 727, 728 női szeméremtest (vulva), 1112
nyak, 1022-1024
nyálmirigy, 477
nyelőcső, 210, 488-489, 549
nyelv, 460, 476
nyirokpangás ~ban, 147 nyirokrendszer (lásd Nyirokszövet daganat) orális (szájon át szedendő) fogamzásgátlók használata és a~, 1122
orrgarat, 1021
pajzsmirigy, 710-711
multiplex endokrin neopláziában, 727-728, 727 paraneopláziás szindróma -bán, 210-211, 384-385, 797, 798
patológiás törések ~ban, 252
petefészek, 1111 stádiumbeosztása, 796 szűrése, 795
plazmasejt, 779-781
polimiozitisz -bán, 236-237
prosztata, 796, 1060-1061
rákszerű, 730-731
retinoblasztóma (ideghártya), 1284-1285
stádium beosztása, 795-797, 796
Hodgkin-kórban, 772, 773 non-Hodgkin-limfómában, 776
sugárterápiája, 800-801,801, 803-804, 804 (lásd még Sugárterápia)
sürgősségi helyzet ~ban, 797-799
száj, 457, 476-478
szájon át szedendő (orális) fogamzásgátlók használata és a~, 1122
szájpadlás, 458, 477
szem, 1045, 1284-1285
szívburokgyulladás ~ban, 105-106 szövődményei, 797-799, 798 paraneopláziás-szindrómák, 210-211, 384-385, 797, 798
szűrése, 794-795, 795
tüdő, 209-212 (lásd még Tüdő, rákos megbetegedése)
1484
T árgymutató
Rák (folytatás)
vastagbél, 553-554, 554
vastagbél, 553-554, 554
kifekélyesedő vastagbélgyulladásban (kolitisz ulceróza), 531
kolitisz ulcerózában (kifekélyesedő vastagbélgyulladás), 531
szűrése, 795
végbél, 553-554, 554, 795
vékonybél, 551, 55/
karcinoid, 730-731
vérsejtek (lásd Leukémia)
vese, 637-638
gyermekekben, 1283-1284
vizelet citológia, 593 vizeletelvezető rendszer, 637-639 vizsgálata, 794-797, 795, 796 vulva (női szeméremtest), 1112
Rákellenes gyógyszerek (lásd Kemoterápia)
Rákos áttétek a nyakon, 1023
Rákos daganatok csontáttétei, 224
Rákosréti vipera, 1361
Rákszűrés, 794
Ramsay-Hunt-szindróma (a fül övsömöre), 1010, 1011 Ramus circumflexus (a koszorúér rendszerben), 70 Ráncok, bőr, 987
Rángógörcs eszméletvesztéssel, 1158-1159
Ranitidin, 40, 499
Rapidan progresszív nefritisz szindróma, 603
RAST (radioallergosorbens teszt), 823
Ravasz ujj, 251
Raynaud-betegség és Raynaud-jelenség, 136
Reaktív ízületi gyulladás, Reiter-szindrómában, 241-242
Recept nélkül kapható gyógyszerek, 24, 53-66 altatók, 63 elővigyázatosság a -kel, 63-66 és a receptre kapható gyógyszerek, 24, 53, 54, 55 fájdalomcsillapítók, 55-56, 57-58 gyulladáscsökkentők, 55-56 idősebbek számára, 64-65 megfázás ellen, 56, 59-60, 59, 60 savkötők, 61-62, 62 táplálék-kiegészítők, 60-61, 61 tengeribetegség kezelése -kel, 62-63, 63 történelmi háttere, 53
Receptorok, 808
gyógyszer ~, 32. 32
Receptre kapható gyógyszerek
hozzászokás, 447-448, 448
Recesszív gének, 8-10, 9-11 hordozójának felismerése, 1130-1131
Reed-Sternberg sejtek, 770-771, 771
Reflex szimpátiás disztrófia, 289-290
Reflex
búvár ~, 1349-1350
gerincsérülésekben, 322
kereső, 1193
köhögési ~, 152-153
mélyín ~, 285
Reflex (folytatás)
Moro ~, 1193
szopó ~, 1193 tejtermelést kiváltó ~, 1195
térd ~, 285, 285
újszülött —ei, 1193 vizsgálata, 285, 285, 1379
Refsum-betegség, 684
Reggeli betegség, 1144, 1158
Regionális bélgyulladás (Crohn-betegség), 528-530, 528
Regurgitáció (felböfogés), 512-513
Rehabilitáció
agyvérzést követően, 354-355
az alkoholizmusban, 445 szívbetegek -ja, 130 szkizofrének -ja, 438-439
Rehabilitációs gondozás, / 7
Reiter-szindróma, 241-242
Rejtett bakteriémia, 1263
Rejtett heréjűség, 1299, 1299
Rejtett vérzés vizsgálata, 487
Rekedtség gégegyulladásban (laringitisz), 1019 gégerákban, 1022
Rekeszizom (légző izom), 150-152. 152 görcse (csuklás), 312 sérv
hiátusz hemia, 492-493. 493 újszülöttekben, 1231 tályog, 857
Rekeszsérv (hiátusz hernia), 492-493, 493 Rekompresszió, dekompressziós betegségben, 1354-1355 Relaxációs technikák, vajúdás és szülés alatt, 1176
RÉM fázis alvás (gyors szemmozgás), 301, 301 Rémálmok, 305, 1248
poszttraumás stressz okozta állapotban, 401-402 Remegés (tremor), 311
Parkinson-kórban, 315-317, 317
Renális glükozuria, 614
Renális tubuláris acidózis, 613-614, 614
Rendellenes anyajegyek (atípusos névuszok), 989-990
Rendellenes erekből származó vérzés, 543
Rendellenes szülés, váll, 1181 Rendu-Osler-Wcber-betegség (öröklődő vérzéses értágula- tok), 754
májbetegségek -ben, 577 orrvérzés -ben, 1014
Renin, 695
Renin angiotenzin aldoszteron rendszer, 114, 114, 695 Repülés (lásd Légi közlekedés)
Respiratórikus disztressz szindróma (hialin membrán betegség), 164-165, 165
újszülöttekben, 1204-1205
Respiratory syncytial vírus, 198, 1272-1273
Restriktív kardiomiopátia, 92-93
Restriktív nehéz légzés, 154
Részegség, 442-445, 442, 443
Részleges görcsök, 347
Retikulociták, 736-737
Tárgymutató
1485
Retikulum sejtes szarkóma, 223-224
Retina, 1026, 1026, 1045, 1046
betegségei, 1045-1049 degenerációja (lásd Retinitisz pigmentóza; Retinabetegség)
leválás, 1031. 1046
magas vérnyomás hatásai a ~ra, 115
makuláris degenerációja, 1045-1046
rákja (retinoblasztóma), 1284-1285 vérzése, hegyi betegségben, 1348
Retinaartéria, elzáródása, 1048
Retinabetegség
cukorbetegség okozta ~. 719, 720, 723, 1048-1049 érelmeszesedés következtében kialakuló ~, 1047 korai 1207-1208
magas vérnyomás okozta ~, 1047-1048 túlburjánzásos ~, 1048
Retinavéna, elzáródása. 1048
Retinitisz pigmentóza. 1047
Retinoblasztóma, 1284-1285
Retinoidok, 805
Retinol (A-vitamin). 1376
elégtelenség. 650, 651, 655
túlsúly, 651. 655-656
Retinsav, 972-973
Retrobulbáris ideggyulladás, 1052, 1053
Retroperitoneális (hasüreg mögötti) tályog, 857-858 Retrovírusok, 927
Reuma (lásd még Artritisz; Reumás artritisz)
sivatagi ~ (kokcidioidomikózis). 199, 909-910
Reuma faktor, 228, 1305
Reumás artritisz, 227-230, 228
állízület ~e, 473
fiatalkori ~, 1304-1305
terhességben, 1165
Reumás láz. 1303-1304
kéthegyű (mitrális) billentyű szűkülete, —bán, 96 terhesség —bán, 1160-1161
visszafolyás a billentyűnél ~ban, 93
Reumás polimialgia, 239
Reumatoid artritisz, 227, 1165
Reverz transzkriptáz gátlók. 932
Reverz trijódtironin, 705
Reye-szindróma, 55-56, 915, 1280-1281
Réz. 1375
hiánya, 654, 662
intrauterin eszközökben, 1125-1126, 1125
túlsúlya, 654. 662-663
Rezerpin, 40
Rezes arcbőr, 974
Rh faktor, terhességben, 1143, 1148-1149, 1151, 1155-1156
Rh-inkompatibilitás, 1155
Rh(l immunglobulin, 1156
Rh(). Rh összeférhetetlenségben, 1156
Ribavirin, 850
Riboflavin (B2-vitamin), 652, 658-659
Riboflavin (B,-vilamin) elégtelenség, 652, 658-659
Ribonukleinsav (RNS), 7
R1CE kezelés, sportsérüléseknél, 262-263
Rickettsia fertőzések, 893-895, 894
Rickettsia himlő, 894
Rifampin, 850, 890
Rimantadin, 851, 915-916
Rinocerebrális mukormikózis, 936
Rinofima (rozacea), 974
Ritmus módszer, családtervezésben, 1120, 1124
Ritmus, szív
abnormális ~, 79-87, 80, 670-671 (lásd még Aritmiák) áramütés után, 1338-1340
Ritonavir, 851, 932
Rituális szertartások, rítusok
autizmusban, 1316-1317
kényszeres rögeszmékben, 401
Rizikófaktorok a terhesség alatt, 1149
Rizikófaktorok a terhesség előtt, 1145
RNS, 7
Robbanás, okozta hallásvesztés, 1011
Rohamokban jelentkező pitvari szapora szívverés, 82 Röntgen
hasi ~, 486
mellkas ~, 76, 161
terápiás – (lásd Sugárterápia)
Röntgenátvilágitás, 1378
nyelőcsőbetegségekben, 484
szívbetegségekben, 76
Röntgenterápia (lásd Sugárterápia)
Röntgenvizsgálat, 486
epehólyag betegségekben, 559-560
májbetegségekben, 559-560, 559
szívbetegségekben, 76
tuberkulózisban, 889
tüdőbetegségekben, 161
vesebetegségekben, 591-593
Rooming in, újszülöttekben, 1177
Roseola infantum, 1269
„Rossz” utazás, hallocinogéntól. 451-452
Rosszindulat, ellenséges érzelem, 426
Rosszindulatú magas vérnyomás (malignus hipertenzió), 113,611-612
Rosszindulatú nefroszklerózis, 611,612
Rost, étkezési, 642
divertikulózisban, 539
irritábilis vastagbél szindrómában, 526
székrekedés megelőzésében, 521
Rostdaganat (fibróma)
Rostos csomók a mellben, 1095
Rotátor köpeny, ingyulladása, 271-272, 272
Rotátor tendinitisz, 271
Rovar(ok) (lásd még az egyes rovarokat)
csípés, 828-829, 1363-1364
tűiben, 1002
marás, 1364
Rovarirtószerek, okozta ételmérgezés, 520
Rövidlátás. 1028-1030, 1029
Rozeola infantum (herpeszvírus 6 fertőzés). 916. 1267, 1269 Rozeolás (rózsafoltos) újszülött. 1267, 1269
Rózsafüzér nyelőcső, 489
Rózsahámlás, 958
1486
Tárgymutató
Rózsahimlő, 1267, 1268-1269 progresszív panenkefalitisz -tói, 1269 terhességben, 1163, 1218-1219 védőoltás – ellen, 846, 1200, 1219 veleszületett-, 1218-1219
Rózsakertész betegség (sporotrichózis), 911
RU-486 (mifepriston), 1128
Rüh, 982
Rühatka, 951
s
S… (lásd még Sz..)
Saját anyag felismerése, immunrendszer, 812 zavara (lásd Autoimmun betegségek)
Saját flóra, 840
Saját vérrel történő (autológ) transzfúzió, 740
Sajtmosó tüdő, 186
Salaam epilepszia (csecsemőkori görcsök), 346 Salakanyagok, 521
Salmonella fertőzések gyomor-bélgyulladás, 514 nem tífuszos 871-872, 871 rizikója, 871 tífusz, 870-871
Samponok
bőrtisztitó 953
korpás hajra, 962
tinea verzikolor kezelésére, 981-982
San Joaquin láz (kokcidioidomikózis), 199, 909-910
Sankroid (lágyfekély), 942
Sántítás (klaudikáció), 70
Saquinavir, 851, 932
Sárga szín, bőrben, bilirubin miatt (lásd Sárgaság)
Sárgafolt elfajulása (makula degeneráció), 1045
Sárgaláz, 924
Sárgaság, 560-561
anyatej, 1212-1213
fertőzéses/spirocheták által (leptospirózis), 881 hasnyálmirigy adenokarcinómában, 508-509 Hodgkin-kórban, 772
máj gyulladásban, 571-572 újszülöttekben, 1211, 1212-1213, 1212 éretlen, 1202 hemolítikus betegségekben, 1211
Sárgatest, 1077
Sárgatest hormon, 695, 698
hiánya, 699, 1295 menstruációs ciklusban, 1076, 1077 Sarjadzógomba-fertőzés, 980 Sarkantyú, sarok, 257, 257 Sarlósejtes anémia, 749
Sarlósejtes vérszegénység, 749-751, 749 szűrővizsgálat – irányában, 1130 terhességben, 1162
Sarok
nyálkatömlő-gyulladása (burzitisz)258, 259 sarkantyú, 257, 257
Sarok (folytatás)
Sever betegségben, 257-258
Sav (lásd még Acidózis)
gyomor, 480
nyelőcsőbe való visszafolyás, 491-492
okozta gyomorhurut, 494-496
okozta nyelőcső sérülés, 488-489
okozta peptikus fekély,496-500, 497
mérgezés, 1325-1326
okozta égési sérülés, 1335-1338
Sav-bázis egyensúly, 676-679, 677
Savanyú foszfatáz, 1376
Savanyú íz, 343, 344
Savas visszafolyás, 491
Savkötő (antacid) szerek, 61-62, 62
Savkötő és emésztésjavító gyógyszerek, 61 Savperfüziós (Bemstein) vizsgálat, 485, 491 Schatzki gyűrű, 488
Scheuermann-kór, 1310, 1311
Schilling-teszt, 745
Schirmer-teszt, 235, 1039
Schistosomiázis, 907
agyi ~, 378
húgyúti ~, 621
Schwannomák, 379, 379, 384
gerincvelő -ja, 384
vesztibularis ~, 1012
Scrapie, 922
Seb, botulizmus -ben, 516-518
Sebészet, műtét
fájdalom a ~i beavatkozás után, 290
rák ~, 800, 801, 803-804, 804
szem töréshibájának korrekciójára, 1030 szürkehályog, 1043 terhességben, 1151, 1166-1167
Secobarbital, 41
Segély- és információforrások, 1388-1402
Sejt(ek)
DNS -ben való elhelyezkedése, 8
felépítése, 1. 2-3, 4
receptorok a – felszínén, 32, 32
típusai, 1,3, 4
vér (lásd Nát, sejtek; Vörösvértestek; Fehérvérsejtek)
Sejt-közvetítette reakciók, 186
Sejtes összetevők, 734
Sejtferezis, 741
Selegilin, 317
Sequoiosis, 186
Serdülés, 1075, 1255, 1256
késleltetett
agyalapi mirigy alulműködésben, 1295
lányok ~e, 1088
korai ~, 1257-1258
tökéletlen – androgén elégtelenségben, 1298
Serdülőkor (lásd még Serdülés)
anabolikus szteroidok élvezete -bán, 1258-1259, 1258 depresszió -bán, 1318-1319 fogamzásgátlás-bán, 1258
növekedés és fejlődés, 1255
Tárgymutató
1487
Serdülőkor (folytatás)
öngyilkosság-bán, 1319-1321, 1319 terhesség ~ban, 1258
Serratia fertőzések, 870
Sérülések, 1335-1366
agy (lásd Agy, sérülései) allergiás reakciókban, 831 búvár, 1350-1356, 1352, 1355 égési, 1335-1338
nap okozta, 985-987, 986
szem, 1032
elektromos, 1335-1338, 1338-1340
fej (tósdFej, sérülései)
fog, 466, 474-475
fül, 1003-1004, 1011
fuldoklás, majdnem vízbefülás, 1349-1350 gerincvelő, 306, 322-323, 324-325 gyermekekben, 1329-1333, 1330, 1331 harapott (lásd Harapás)
hát, 268, 269
heveny stressz betegség -ben, 402 hidegártalom, 1345-1347 hímvessző, 1057-1058
hőártalom, 1335-1338, 1344-1345 húgycső, 636-637
húgyhólyag, 636 húgyvezeték, 635-636 ideg, 336-338, 336, 337 kamaszkorban, 1255 lép, 787
megelőzése, 273
megelőzése, gyermekekben, 1330 mérgezésben (lásd Mérgezés)
nap, 985-987 nyelőcső, 493 nyelv, 460 sport, 261-272
sugár(zás), 1340-1343, 1341
szem, 1031-1032
szülési, 1204
trauma utáni stressz betegség és a ~, 401 -402 vese, 594, 635, 636
villámlás, 1338-1340 vizeletelvezető rendszer, 635-637, 636 zúzódások, véraláfutások -ben, 753-754
Sérv és sérvképződés
agy- 358, 381
kizáródott, 545-546, 546
lágyék-, 1062-1063, 1064 rekesz- (hiátusz hemia), 492-493, 493 rekesz-, újszülöttekben, 1231
Sever-kór, 257-258
Sézary-szindróma, 768-769 Sheehan-szindróma. 700
Shigellózis, 514, 872-873 Shv-Drager-szindróma, 318
Sialometaplázia, nekrotizáló, 457-458 Sicca-szindróma, 235
SIDS (hirtelen csecsemőhalál szindróma), 1215
Sievert, 1341
Sífutó gépek, 276
Silótöltők betegsége, 185
Simafejű galandféreg fertőzés, 9005
Sípoló légzés, 155
Sírás
elválasztási nyugtalanságban, 1246
kólikában (bélgörcs), 1210
macskanyávogás szindrómában, 1238
Sitosterolemia, 684
Sivatagi láz/reumatizmus (kokcidioidomikózis), 199,
909-910
Sjögren-szindróma, 234-235
Skarlát, 876-877
Skorbut, 652, 661
gyermekekben, 1289-1290
Skorpiócsípések, 1365
SLE (lásd Szisztémás lupusz eritematózus)
SMA tesztek (laboratóriumi automaták), 1374, 1376
Só (nátriumklorid), 666
alacsony szintje (hiponatrémia), 653, 668-669, 668 cisztás fibrózisban, 202, 203
forrásai, 653
gargalizálás, megfázáskor, 59
hőgörcs megelőzésében, 1345
magas szintjei (hipernatrémia), 653, 669-670, 669 magas vérnyomásban, 117
mellékvese elégtelenségben, 712
szint szabályozása, 667-668
szívelégtelenségben, 88-89
Só(k) (általános) (lásd Elektrolitok; az egyes anyagok)
Sodoku (patkányharapás láz), 882
Sóegyensúly, 666
Sokk (elektrosokk) terápia, 389, 407
Sokk, 111-112
áramütés, sérülések -tói, 1335-1340
fertőzéses ~, 860-861
kiszáradásban, 665, 666
toxikus sokk szindróma, 875
Solanin mérgezés, 519-520
Sorvadás (lásd Atrófia)
Sós íz érzékelése, kimutatása, 343, 344
Sósav, a gyomorban, 480
Southem biot teszt, 12
Spanyolgallér (a szűk fityma a makk mögé szorul), 1057
Spasztikus tortikollisz, 249
Spazmolitikumok (görcsoldók), 250
SPECT, 827
Spectinomicin, 850
Speed (amfetamin), 449-450
Sperma (ondó), 1055-1056
rendellenességek, terméketlenség, 1114-1115 Spermatokele (ondóciszta), 1064
Spermavezeték, herecsavarodás ~en, 1062, 1063 Spirillum mimis, patkányharapási láz, 882
Spirocheta okozta sárgaság (leptospirózis), 881 Spirocheták, 861, 862
fertőzések, 878-882 (lásd még Vérbaj)
Spirometria, 159-160, 160, 1380
1488
Tárgymutató
Spirometria (folytatás)
asztmában, 174-175
ösztönző, 159
Spironolacton, 1092
Spondilitisz ankilopoetika, 243
Spontán légmell. 208-209
Spontán vetélés és halvaszülés, 1152
Sporotrichózis (rózsakertész betegség), 911
Sportok
anabolikus szteroidok használata, 1258-1259, 1258 sérülések, 261-272
Achilles-ín gyulladás. 265-266
boka, 254-256, 255
forgatóköpeny ingyulladás, 271-272. 272 futótérd, 266-267, 267
hát, 268, 269
horzsolások, 267, 268
lábtörések, 263-264, 264
megelőzése, 273-275
sípcsontsínek. 264-265, 265, 266
teniszkönyök, 269-270. 270, 271 térdkörüli íngyulladás. 265
Sportsérülések, 261
Spray termékek belélegzése. 452, 453, 454
Sprue (eöliákta). 536-537. 1208-1209
nem trópusi (cöliákia), 536-537, 1208-1209
trópusi, 537
St. Louis agyvelógyulladas. 923-924
Stádium meghatározás
Hodgkin-kór, 772, 77.?
rák, 795-797, 796
Staphylococcus fertőzések, 873-875
ételmérgezés, 516
forrázott bőr szindróma, 978-979
kelések. 856, 977. 1002-1003, 1014
ótvar, 975-977
toxikus sokk szindróma. 875
tüdőgyulladás, 196
Stavudin, 851, 932
Steinert betegség (miotóniás disztrófia), 309-310 Stein-Lcventhal-szindróma (policisztás ovárium), 1091-1092 Sterilizáció (művi meddővé tétel), családiénezes céljából.
1126-1128. 112′
Stevens-Johnson-szindróma. 965, 966
Siill-bctegség, 227. 1304
Stimuláló szerek
depresszióban. 406-407
és gyógyszerfúggőseg. 441
figyelemhianyos betegségben, 1252-1253
renyhe bélműködésbcn székrekedés során, 522
STP (2,5-dimethoxy-4-metilamfetamin), 451 -452 Strabizmus (kancsalság), 1314-1315, 1315
Slreptobacillus momlijbrmh:, patkányharapási láz, 882 Streptococcus fertőzések, 875-877
akut vesegyulladás szindróma – után, 602-603 nyirokérgyulladás, 855-856
orbánc, 977
ótvar, 976-977
reumás láz ~ után. 1303-1304
Streptococcus fertőzések (folytatás)
Streptoccocus okozta torokgyulladás, 876-877 szövetroncsolódás -bán (nekrotizáló fasciitis), 854 tüdő ~e, 195-196
Streptococcus pneumoniae fertőzések (lásd Pneumococcus fertőzések)
Streptococcusok okozta fertőzések, 875
Stressz inkontinencia, 631-632, 632, 634
Stressz teszt, 73-74, 1380
Stressz törések a lábon, 263-264, 264
Stressz
akut reakciók -ben, 402
állkapocsízület fájdalma -ben, 471 családi a gyermek betegsége során. 1243-1244 depresszió -ben, 403 dialízis -ben, 598
disszociativ rendellenességekben, 430-435, 433 étkezési szokások -ben, elhízás -ben. 685 gyermekekben, 1320 gyomorgyulladás -ben. 494-495 haldoklóban, 20
irritábilis bél szindróma. 525-526 magas vérnyomás -ben. I 14-115 poszttraumás betegség ~t követően, 401-402, 1320 szervi tünetek -tői, 390-391 szkizofrénia -ben, 436 szorongás -ben, 395 tenziós fejfájás, 294. 295. 296 visszatérő hasi fájdalom -ben. 1285-128“. 1286
Stridor, 155
Strongiloidiázis. 906
Stupor (szellemi és testi gátoltsagi, 369, 370, 371-372 Stupor és kóma. 369
Suberosis (parafamunkások tüdőbetegsége), 186 Succinylcholm. 35-36
Sudeck-sorvadás. 255-256
Sugárkezelés. 800
Sugársérülések, 1340
Sugárterápia, 800-801.801, 803-804, 804 agyalapi mirigy daganat kezelésére, 702. 703 eredményei, 801 fejen lévő rákok ellen, 102? gyomorgyuHadás -tói, 495 llodgkin-kór miatt folytatott -. 773 idegrendszeri károsodás -tói. 385-386 mellékhatásai, 804-805 mellrák kezelésére, I 103-1104 mieióma multiplex kezelésére ~, 780 nem-! lodgkin limfóma kezelésére 776 nyaki rákok kezelésére ~, J023 pajzsmirigyrák kezelésére, 710 sérülések -tói, 1340-1.343. 134Í tüdőrák kezelésére, 2’2 vastagbélrák kezelésére, 554
Sugártest, 1044. 1044
Sugárzás (lásd még Sugárterápia)
évi sugárdózis, 1341
rák növekedése és ~, 790-791
serülések -tói, 385-386, 1340-1343, 1341
Tárgymutató
1489
Sugárzás (folytatás)
sugárbetegség, I342, 1343
Sugárzó gázok, 185
Sugárzó jódizotópok
pajzsmirigy túlműködésben, 708 pajzsmirigyrákban, 711 terhesség során, 1170
Súly (test)
csecsemők ~a, táblázatok, 1196-1197
és ~ magasság viszonya, normál értékek táblázata, 645,
647
gyarapodás, terhesség alatt. 1143
kontrollja, segédeszközök, 60-61, 61
túlsúly (lásd Elhízás)
vesztés
Súlyemelők betegsége. 268, 269
Súlyok és mértékegységek. 1371-1373
Surfactant elégtelenség. 172, 1204-1205
Sürgősség, vizelésnél. 587
Sürgősségi ellátást igénylő fogászati problémák, 474
Sydenham chorea. 313, 1304
![]()
Szabad-gyök elmélet, öregedésé, 13
Szabadalmi védettség, 49
Szabálytalan anyajegy, 989
Szadizmus, 420
Szaglás, 343, 997-998, 997
rendellenességei. 342, 344
vizsgálata, 284
Szaglás, érzés hiánya, 344
Szaglási és ízérzési zavarok, 342
Szaglási túlérzékenység. 344
Szaglóideg, 284, 997, 997
Szagok
erős izzadás, 971-972
érzékelése, rendellenességei, 342-344
száj, 458, 513
Száj
B2-vitamin-hiány hatásai. 658-659
betegségei, 455-459. 459
biológiája, 455, 480, 482
égései, 1339
fekélyei, 456-458
Behyet-szindrómában, 242-243 herpesz fertőzésben, 456-457, 916 lichen plánuszban. 958-959
gyulladása rák kezelése során, 805
herpcszvírus fertőzés, 456-457, 467, 468, 916-917 kandidiázisa, 910-911, 981
körüli bőrgyulladás, 974
rákja, 476-478
száj daganatai, 476-478
szájsebészet szövődményei, 475
száraz ~, 234-235, 459
színváltozásai, 458
veleszületett rendellenességei, 1232. 1233
Száj (folytatás)
vérzés fogászati kezelés után, 475
Száj körüli bőrgyulladás, 974
Szájbűz, 458
Szájhigiénia
bűzös lehelet és a ~, 513 fogszuvasodásban, 463 ínygyulladás megelőzésében, 468
Szájpadhasadék, 1232, 1233
Szájpadlás, 455
daganatai, 477 elváltozásai, 457-458 hasadék, 1232, 1233 rákja, 477 színbeli változások a ~on, 458
Szájüreg, a garat és a nyelőcső, 480
Szájüregi herpeszfertözések. 456
Szájüregi rákok és egyéb daganatok, 476
Szájvizek, 464
Szájzár (tetanusz), 883-884 immunizáció (védőoltása) – megelőzésére, 846
Szakáll
befelé növő szálak, 976 megjelenésének ideje, 1255, 1256 tinea, 980
Szakításos törés, 252
Szalagférgek
disznó ~, 905. 907 echinococcosis, 906 hal ~, 907-908 marha ~, 905, 905 törpe ~, 906
Szalagok. 214
boka, sérülései, 254-256, 255
gyengesége, okozta sportsérülések, 262 térd, 215
Szalicilátok, 58 (/á.s<//„ég Aszpirin) mérgezés, 1324-1325
Szalicilsav, 985
Szamárkőhőgés (Bordelella pertussis fertőzés), 1200, 1261-1263, 1262 elleni védőoltás, 1200
Számítógépes rétegvizsgálat (komputertomográfia). 1378 agy ~a, 286 hasnyálmirigy-gyulladásban, 506 idegrendszer ~a, 286
légzési rendellenességekben, 161
máj -a, 559-560
„single” fotonemisszió. 287 szívbetegségekben, 76 tüdőrákban, 211 vizeletelvezető rendszer ~a, 592
Szamóca alakú anyajegy, 991
Szamóca jel (kapilláris hemangioma), 991
Száraz bőr, 956
Száraz száj
haldoklókban, 19
Sjögren-szindrómában, 234-235
1490
Tárgymutató
Száraz szem (keratokonjunktivitisz sicca). 1034, 1039-1040, 1042
Száraz üreg, foghúzás után, 475
Szárító szerek, bőrre, 953
Szarkoidózis, 192-194
Szarkóma
agyi, 380
csont (oszteoszarkóma), 223
Ewing, 223
gerincvelő, 383
Kaposi. 557, 916, 930, 994
retikulum sejtes, 223-224
Szaruhártya (kornea), 1026, 1026
átültetése, 833
deformitások (torzulások), 1042 fertőződései, 1040-1042 gyulladása, 1040, 1042 sebészi kezelése, 1030
sérülései, 1032
Szaruhártya bemetszés, sugárirányú, 1030
Szaruhártya herpesz szimplex fertőzése, 1041 Szaruhártya-bántalom, 1042
Szaruhártya-elfajulás, 1042
Szaruhártya-gyulladás
felületes pontszerű (keratitisz punctata), 1040 herpesz szimplex vírus, 916, 1041
széli kifekélyesedő (perifériás ulceratív), 1042 Szaruhártya-lágyulás, 1042 Szaruhártyafekély, 1040
Szaruhártyakúp, 1042
Szaruhártyarészlet kimetszés/eltávolítás, 1030
Szarusodás, faggyútúlképződéssel járó, 956
Szavak kiejtésének zavara, 362
Százlábú csípés, 1364-1365
Szcintigráfia (lásd Izotópvizsgálat)
Szeborreás bőrgyulladás, 962
Szeborreás dermatitisz (korpa), 962
Szeborreás ekcéma, 962
Szeborreás keratózis, 991 -992
Szeder epehólyag, 581
Szederjesség (cianózis), 156
Szédülés, 298-300, 299
alacsony vérnyomás és ~, 108
búvárkodás során, 1351
gyógyszerektől, 1012
Meníére-betegségben, 1009-1010
övsömörtől, 1010
testhelyzettől függő, 1010
vesztibuláris neuronitiszben, 1010
Szegycsont (sztemum), 150
Székelés (lásd Bélmozgások)
Széklet-visszatartási képtelenség, 1250-1251, 7250
Széklet
amőbák a -ben, 896-897
besűrűsödése, 522-523
giliszták a -ben, 901-908, 903, 905-907
hasmenésben
kialakulása, 483
lágyítók, 501, 521
Széklet (folytatás)
salakanyag-növelö szerek, 521 székrekedésben (lásd Székrekedés) továbbítása (lásd Bélmozgások) vér a -ben, 541-542
zsír a -ben (szteatorrea, zsírszéklet), 534, 562
Szekréciós hasmenés, 523
Székrekedés, 521-523
csecsemőkben, 1209
fájdalmas székeléskor (diszkézia), 523 haldoklókban, 19
irritábilis bél szindrómában, 525-526 pszihogén, 522
Szelektív antitesthiány, 820
Szelektív szerotonin visszavételt gátló szerek (SSRI), 397, 406, 407
Szelénhiány és -felesleg, 663
Szelénium, 654, 663
Széles fuggöly (condyloma latum), 939
Széles galandféreg (diphyllobothriasis), 907-908
Szellemi elmaradottság, 1240-1243, 1241
Down-kórban, 1237-1238
gyermekek beilleszkedési zavaraiban, 1317
Szellemi és testi gátoltság (stupor), 369, 370, 371-372 Szellemi igénybevétel, 1357
Szélütés (sztrók), 350, 352-355, 353
és az átmeneti vérhiányos attak elkülönítése (TIA), 350-352, 351
fogamzásgátlóktól, 1122
hőguta, 1344-1345
ismétlődő ~, elbutulás, 366-369 magas vérnyomásban, 117 megelőzése, 352
tudatzavar -bán, 370
utáni rehabilitáció. 354-355
vérzéses, 355-357, 356
Szélütés és egyéb agyi érbetegségek, 350
Szem (lásd még Látás)
-betegségek, 1025-1053
A-vitamin-hiányban, 651, 655 éretlen csecsemőkben, 1207-1208 fejfájás -ben, 295
gyermekekben, 1264, 1314-1315, 1315 Marfan-szindrómában, 1306-1307
-gödör, -üreg (orbita)
betegségei, 1033-1034, 1264
biológiája, 1027, 1027
-izomgyengeség, 333
Bell-féle bénulásban, 342
biológiája, 1026-1027, 7026, 1027 csamokvízkeringés a-ben, 1049, 1049 cukorbetegség hatása a -re, 719, 720, 723 daganatai, 1045
emelkedett nyomás a -ben (glaukóma, zöldhályog), 1028, 1028, 1049-1051, 1049
éretlen csecsemőkben, 1207-1208 fertőződése (lásd még Kötőhártya-gyuiladás) gonorreában, 942 gyermekekben, 1264
Tárgymutató
1491
Szem (folytatás)
fertőződése (folytatás)
kontaktlencse okozta, 1030 gyulladása
allergiában, 826-827
Behfet-szindrómában, 242-243 kidülledés (exoftalmusz), 706-707, 1034 rákos megbetegedése, 1284-1285 rózsaszín – (lásd Kötőhártya-gyulladás) sérülései. 1031-1032, 1351 száraz ~. 234-235, 1034, 1042 szarkoidózisa, 193 védelme, 1027 veleszületett fejlődési rendellenességei, 1236 vizsgálata, 1047
Szembelnyomás, 1028, 1028. 1049-1051, 1049 Szemblasztómák, 385, 1284
Szemcseppek, 1036 glaukómában, 1050 mint műkönny. 1039-1040 újszülötteknek. 1038. 1216
Személyiségzavarok. 426-430, 427, 429 elbutulásban. 365-368 öngyilkos magatartás -bán, 413
Személyre szóló véradás. 740
Szeméremrés fékje (frenulum), 1068 Szemfehérje – (szklera), 1026, 1026 gyulladása. 1040
Szemhéj, 1027. 1027 betegségei. 1034-1037 daganatai. 1037 duzzanata. 1035 égési sérülése. 1032 fertőződései. 1264 görcse, 315 gyulladása (blefaritisz). 1035-1036
Szemhéj be- és kifordulása (entropium és ektropium), 1037 Szemhéj és a könnymirigy rendellenességei, 1034 Szemkenőcs, 1036
Szemkidülledés, 1034
Basedow-Graves-kórban, 706-707
Szemmozgató ideg, 284 Szemölcsök, 984-985 hasi szerveken, 948 száj ~, 457 szeborreás 991-992 talpi ~, 984, 985
Szempillák, 1027, 1027 okozta imitáció, befordult szemhéjnál (entropium), 1037 tetű a ~on, 983
Szemsérülések, 1031 Szemtengelyferdülés, 1030 Szemtükrözés, 1047, 1379 Szemüreg, 1027, 1027 betegségei, 1033-1034 kötőszöveti gyulladása, 1033, 1264
Szemüveg, 1029
Szénaláz, szénanátha, 825-826
Szénbányászok pneumokoniózisa (antrakózis), 181-182, 182
Széndioxid
csere, a tüdőben, 151, 151
kiválasztás, sav-bázis egyensúly szabályozásában, 676 mérése, 160-161
parciális nyomása, 1375
szint csökkenése, ájuláskor, 108-109 hiperventilációban, 155, 678-579
többlet
légzési elégtelenségben, 157 visszalélegzős búvárpalack használatakor, 1352 Szénhidrátok, 642
anyagcseréje (metabolizmusa), rendellenességei (lásd még Cukorbetegség; Alacsony, vércukorszint) gyermekekben, 1290-1293, 1292
Szénhidrogének
inhalációja (belégzése), 452, 453, 454
okozta mérgezés, 1328-1329
Szénmonoxid, 1375
diffúziós kapacitás mérés, 160
mérgezés, 370, 1360
Szent Antal tüze (orbánc), 853, 977
Széntetraklorid, 1328-1329
Szenzoros (Wemicke) afázia, 362, 362
Szeparációs szorongás, 1321
Szeplők, ajkak körül, 460
Szepszis, 1217
Szepszis neonatorum, 1217
Szereplés, félelem —tői, 400
Szereplés, teljesítőképesség
folyamatos mozgást követelő, 362
közönség előtt, lámpaláz, 400
szorongás hatása a -re, 396
Szerotonin gátlók, 397, 406, 407
Szervátültetés
Szerves oldószerek
mérgezések-tői, 1328-1329
okozta égések, 1335-1338
Szerves por okozta pneumokoniózis (hiperszenzitiv pneu- monitisz), 186-187, 186
Szervezet fertőzés elleni védekezése, 842
Szervezet változásai a terhesség alatt, 1140
Szervi elváltozás okozta vérzés, 1089
Szervrendszerek, 2, 4-6, 5
Szerzett agammaglobulinémia, 820
Szerzett immunhiányos szindróma, AIDS (lásd HlV-fer- tőzés)
Szeszes ital (lásd Alkohol, fogyasztás és részegség) Szexuális averzió rendellenesség, 423
Szexuális izgalom, zavarai nőknél, 423-424
Szexuális működés, 421
problémái, 421-425, 422, 423, 1056-1057 terhességben, 1144
Szexuális terápia, 423, 1066
Szexuális visszaélés, 1322-1323
Szexuálisan (nemi úton) terjedő betegségek, 937-948, 938 (lásd még HIV-fertőzés)
Szexualitás és pszichoszexuális rendellenességek, 417 Szezámcsontok, láb, törései, 256
Szezonális allergiás rinitisz, 825
1492
Tárgymutató
Szferocitózis (a vörösvértestek gömb alakja), 749, 749 Szfingomielin felhalmozódás, 683-684
Szfmkterotómia (a záróizom bemetszése), 582
Szidás, gyermek ~, 1246, 1247
Szifilisz, 938
Szigmoidoszkópia, szigmabél-tükrözés, 485-486, 500, 554, 1380
Sziklás-hegységi foltos láz, 893-895
Szilikon emlőprotézisek, 1104-1105, 1105
Szilikózis, 180-181, 182
Szimulálás, betegségszinlelés (Münchausen-szindróma), 393 pszichogén elkóborlás során, 431-432
Szinapszisok, 281, 282
Színeltérések, 458
Szinkópe (idegek kapcsolata) (lásd Ájulás) „Színlelt” betegség, szimulálás (Münchausen-szindróma), 393
Szinoviális (ízületi) folyadék, 214, 215, 247-248 Szinuatriális csomó, 79, 80
Szinusz kavemozusz trombózis, 1033
Szinusz tarszi szindróma, 256
Szinuszcsomó betegség, 86
Szinuszitisz (orrmelléküreg-gyulladás), 1016-107, 1016 Színvakság, öröklődése, 10
Színváltozás
ajkon, 460
bőrön, 988-989
nyelven, 460
szájon, 458
szájpadláson, 458
Szipózás zacskóból, 452, 453, 454
Szippantás, kábítószerek -a, 452, 453, 454
Sziringobulbia, 326
Sziringomielia, 326
Szisztémás lupusz eritematózus, 231-233, 232
keringő antikoagulánsok, 760
ncfrózis a ~ban, 606
terhességben, 1165
Szisztémás szklerózis (szkleroderma), 233-234
Szisztolé, 68
Szisztolés magas vérnyomás, 113
Szitoszterolémia, 684
Szív (lásd még Kardio-)
arailoidózisa, 691
aneurizma, 129
angina, 121-126
aritmiák (ritmuszavarok), 79-87, 80
artériák (lásd Koszorúerek)
átültetés, 90, 834, 835 betegségek, 67-106
diagnózisa, kórisméje, 72-78, 74, 75 fájdalom -ben, 70-71, 121-126 ösztrogén pótló terápia és a ~, 1078 perikardíális (szívburki), 104-106, 105 rehabilitációja, 130 terhességben, 1160-1161 tünetei, 69-71
billentyű(k), 94
-plasztika ballonkatéterrel, 96, 98
Szív (folytatás)
billentyű(k) (folytatás)
betegségei, 87, 93-99, 94, 1161, 1303-1304 cseréje, 95
gyulladása (szívbelhártya-gyulladás, endokarditisz), 101-104, 102
veleszületett rendellenességei, 1226-1228 biológiája, 68-69, 69, 70, 79, 1225
ingerületvezető rostok, 79, 80
terhességben, 1140
bypass műtét, 125
daganatai, 99-101, 100 defektusok, rendellenességek, 1224-1229, 1225, 1227, 1229
diftéria hatása a -re, 1260
elégtelen pumpafunkciója, sokkban, 111-112 elégtelenség, 87-90
aorta inszufficienciában (aortabillentyű elégtelen működésében), 97
B -vitamin-hiányban, 658
légszomj -ben, 71 májbetegségekben, 577 mitrális (kéthegyű) billentyű szűkületben, 96 szívizombántalomban (kardiomiopátia), 90-93 terhességben, 1160-1161 tüdőödéma -ben, 154 veseelégtelenségben, 597 vízfelhalmozódás (retenció) -ben. 666 elektromos sérülése, 1338-1340 érelmeszesedés, 118-120 gyulladása (fertőzése) (lásd Szívbelhártya-gyulladás; Szívburok, gyulladása) hallgatódzás (auszkultáció). 1377 hangok, 1377 hipereozinofil-szindrómában (eozinofília), 764 infarktus (lásd Szívinfarktus) karcinoid szindróma hatása a -re, 730 kardioverziója, 81, 83, 86 katéterezés, 78, 1378
billentyűplasztikában. 96, 98 koszorúér-plasztikában, 125, 126 Kawaszaki-szindróma hatása a -re, 1281-1283, 1282 kongesztív szívelégtelenség (lásd Szív, elégtelenség) koszorúérbetegségek, 121-130, 122, 123, 126, 129 magas vérnyomás hatása a -re. 115-116 magzati ~, monitorozása (figyelése), 1174, 1175 megállás, 85-86 megnagyobbodás, 87, 90-92 rák hatása a -re, 797-798 rákos megbetegedése, 99 rendellenes ingerületvezető rostok, 84 rendellenes ritmusa, aritmiák, 79-87, 80 (lásd még Aritmiák; Szívverés, szívdobogás)
kálium szint zavaraiban, 670-671 ritmus, zavar, 79-87, 80 ruptura (szakadás), 129 sokk kezelése, 81, 83, 86 szarkoidózisa, 193 szívizom (miokardium)
T árgymutató
1493
Szív (folytatás)
szívizom (miokardium) (folytatás)
gyulladás (miokarditisz), 87
kóros működése, 90-93
szakadás, 129
vérellátása (szívkoszorúerek), 68-69, 70 szívizombántalom (kardiomiopátia), 90-93 tuberkulózisa, 888 tüdőrák rátérj édese a ~re, 210 vizsgálata, 72-73
újszülöttekben, 1192
zörejek (lásd Szívzörejek)
Szív gyűjtőerci, 68, 70
Szív-érrendszer (lásd Véredények, vérerek; Szív) Szív-tüdő átültetés, 834. 835-836
Szív-ultrahangvizsgálat, 76
Szivacsos agybetegség (Creutzfeldt-Jakob betegség), 366,
922
Szivacsos test, 1055
Szivacsvelös vese, 619
Szivárványhártya, 1026, 1026, 1044, 1044 Szivárványhártya-sugártest gyulladás, 1305
Szívás
kígyómarás ki -a. 1362 légző traktus le a. 159, 164
Szívbelhártya-gyulladás, 101-104, 102 antibiotikus megelőzése, 852
Löffler-féle. 764
nem fertőzéses eredetű, 104 pneumococcus okozta, 877 reumás lázban, 1303-1304
Szívbetegség, 1160
Szívbetegség diagnózisa, 72
Szívbetegség tünetei, 69
Szívbillentyűk megbetegedései, 93
Szivblokk, 86
Szívburok, 104
defektusai, 104
folyadék felszaporodása a -bán, 797-798 gyulladása (perikarditisz), 70. 104-106, 105 megmerevedése, 87
Szívdobogás-érzés, 71. 79-80 (lásd még Szív, aritmiák) Szívelégtelenség, 87-90 (lásd még Szív, elégtelenség) Szívelégtelenség okozta asztma. 154
Szívfal-merevséggel járó szívizom-elfajulás (restriktív kardiomiopátia), 92
Szívfejlődési rendellenességek, 1224
Szívfrekvencia (lásd Szívverés, szívdobogás) Szívfrekvencia rendellenességei, 1179
Szívinfarktus, 126-130
izotópos képalkotó vizsgálat ~ban, 77 magas vérnyomás betegségben, 117 mitrális inszufficienciában (kéthegyű billentyű elégtelen működésében), 93
sokk ~ban, 112
szövődményei, 129
utáni ritmuszavarok, 82
Szívinfarktust követő rehabilitáció, 130
Szívizom-elfajulás, 90
Szívizom
elégtelensége, 90-93 szakadása, 129
vérellátása (szívkoszorú erek), 68-69, 70
Szívizomgyulladás, 87
Szívkatéterezés, 78
billentyűplasztikában, 96, 98
és érplasztika, 125, 126
Szívmegállás, 85-86
Szívóval végzett méhkaparás, 1128-1129 Szívritmuszavarok, 79
Szívritmuszavart szabályozó gyógyszerek, 81 Szívroham, 126
Szívtamponád, 104, 105, 797-798
Szívtranszplantáció, 835
Szívultrahangvizsgálat, 1378 szívbetegségekben, 76, 123
Szívverés, szívdobogás, 79 ektópiás, extraszisztolé, 84-85 elektrokardiogram, 74 kamrai tachikardiában, 85 kamraremegésben (fibrilláció), 85-86 magzati, 1140, 1179 pitvari tachikardiában, 82 pitvarremegésben és lebegésben (fibrilláció, flutter), 82-83
számfeletti (extra), 82 szinuszcsomó betegségben, 86-87 terhességben, 1140 testmozgás közben, 273 tudatosulása, érzése (palpitáció), 71, 79-80 Wolff-Parkinson-White-szindrómában, 84
Szivzörejek, 72-73
aorta regurgitációban (billentyű-elégtelenség), 97 aortabillentyű szűkületben, 98 mitrális billentyű előesésben, 95 mitrális billentyű szűkületben, 96 mitrális elégtelenségben, 93, 95
trikuszpidális billentyű szűkületben, 99 trikuszpidális elégtelenségben, 98 verőér-visszér sipolyban, 146
Szkizoaffcktív zavarok, 436
Szkizofrénia, 435-439, 438
gyermekekben, 1317-1318, 1317 öngyilkos magatartás ~ban, 413
Szkizofrénia és a téveszmés betegségek, 435 Szkizofréniás jellegű betegségek, 436 Szkizoid személyiség, 426-427, 436
Szkleritisz, 1040
Szkleroderma, 233-234
Szklerózis multiplex, 318-321,319, 320
~hez hasonló betegségek, 321
Szklerózis multiplex és az ideghüvelyek egyéb betegségei, 318
Szkoliózis (gerincferdülés), 1233, 1300-1301, 1301 Szobabicikli, 275
Szobatisztaságra neveléssel járó problémák, 1249-1251, 1249, 1250
Szociális félelem, 400
1494
Tárgymutató
Szociopatás személyiség, 427
Szódabikarbóna (bikarbónát)
mint savkötő, 62
peptikus fekélyben, 498-499
Szójabab, allergia ~ ellen, 827-828
Szőlőcukor (lásd Glukóz)
Szomatizáció (pszichés zavarok testi tünetei), 392-395, 393 gyermekekben, 1321-1322
Szomatoform betegségek, 392
Szomatoform zavarok, 1321
Szombat esti görcs (radiális ideg), 337
Szomjúság, 5
agyalapi mirigy alulműködésben, 703-704 cukorbetegségben, 718 diabétesz inszipiduszban, 615 elmebetegségekben, 703 folyadékvesztéskor, 665, 665 magas nátriumszintek ~ban, 669
Szomorúság (lásd Depresszió)
Szondázás, 485
Szónoki beszéd, 400
Szopóreflex, 1193
Szoptatás, 1194-1195
alatti fogamzásgátlás, 1121
alatti kellemetlen érzés az emlőben, 1185-1186 angolkór ~ során, 656
HÍV terjedése-sál, 1276, 1278
K-vitamin-hiány – során, 657
okozta sárgaság, 1212-1213
tápanyag szükséglet – során, 646
Szőr(zet), 950
eltávolítása, 975
fokozott ~, policisztás petefészek szindrómában, 1091-1092
húzgálása, hajtépdesés, 975-976 rendellenességei, 975-976 szemérem-, 1255, 1256
Szorongás, 395-402
elleni gyógyszerek (lásd Szorongásoldó gyógyszerek) és teljesítmény, 396
gyors légzés -bán, 155
haldoklók esetében, 20
okozta elkülönülés, gyermekkorban, 1246, 1321 pánikrohamban, 397-399, 398 respiratórikus alkalózis, 678-679
Szorongásoldó gyógyszerek, 389, 396, 397
alvászavar kezelésére, 302
hozzászokás -hez, 447-448
időskorban, 41
terhességben, 1170
Szorongásos betegségek, 395
„Szőrös” nyelv, 460
Szőrsejtek, a fülben (Corti-féle szerv), 996-997 Szőrtüszőgyulladás, 965. 972-974, 973
kelés és darázsfészek, 977
piláris keratózisban, 956
Szótagolási/artikulációs zavar (dizartria), 318, 361-362 Szövetátültetés
bőr, 837, 1337-1338
Szövetátültetés (folytatás)
csont, 837
csontvelő (lásd Csontvelő, átültetés) porc, 837
Szöveti egyezés, 833
Szövetközti tüdőgyulladás
allergiás-, 186, 187,186
kémiai ~, 200 túlérzékenységi, 186-187, 186
Szövetmintavétel (biopszia) a mellhártyából, 162 Szövettranszplantáció, 832-837
amiloidózisban, 691
bőr ~, 837
csontvelő -ja, 836-837 fehérvérűségben, 767 kemoterápia után, 805 nem Hodgkin limfómában, 777-778
donorai, 832-833 eredményessége, 834 hasnyálmirigy ~, 834, 836
immunrendszer elnyomása – során, 833-834 kilökődés
immunrendszert elnyomó gyógyszerek – során, 833-834
szövetegyezés és ~, 833
máj ~, 834, 835
porc -a, 837
szaruhártya ~, 833
szív ~, 90, 834, 835 szív-tüdő ~, 834, 835-836 szöveti egyezés és ~, 833 tüdő ~, 834, 835-836 vékonybél ~, 837 vese ~, 834-835, 834
Szövődmények a vajúdás és a szülés során, 1178 Szpondilitisz ankilopoetika, 243
Sztannózis, 185
Sztázis ekcéma, 963
Sztemum (szegycsont), 150
Szteroidok
anabolikus, 1258-1259, 1258 androgén túltermelés, 714 kortiko- (lásd Kortikoszteroidok)
Sztetoszkóp, 72-73
Sztomatitisz aftóza (afta), 456
Sztreptomicin, 890
Szubakut szklerotizáló panenkefalitisz, 1267-1268 Szubarachnoideális vérzés, 356
Szubdurális gennygyülem, 378
Szubdurális vérömleny, 1332
Szubdurális vérzés, 355, 356, 360
Szukralfát, 499
Szukróz intolerancia, 535-536
Szűkület
aorta, 97-98, 1226-1227
gerinc, 328 háromhegyű billentyű 98-99 kéthegyű (mitrális) billentyű ~, 94, 96 tiidőverőér billentyű ~, 99, 1227-1228
Tárgymutató
1495
Szülés (lásd Vajúdás és szülés)
Szülés időpontjának kiszámolása, 1139
Szülés utáni időszak, 1184-1188
Szülési sérülések, 1204
Szülészet (lásd Vajúdás és szülés; Terhesség)
Születésszabályozás, 1119-1128 (lásd még Orális fogamzásgátlók)
Szulfaszalazin, 229, 529
Szulfonamidok, 849
Szulfonilurea gyógyszerek, 722, 722
Szülő-gyermek kapcsolat, szülés után, 1193, 1243
Szülő-gyermek kapcsolat problémái, 1246
Szülőcsatoma (lásd Hüvely)
Szülőotthon, 1172
Szumatripan, 297
Szúnyogcsípés(ek)
arbovírus enkefalitisz -tői, 923-924
dengue láz -tői, 924
malária -tői, 621, 898-899, 899, 900 sárgaláz -tői, 924
Szuppresszor gének, 790
Szuppresszor T-limfociták, 763
Szupraglottitisz, 1264-1265
Szürkehályog (katarakta), 1042
Szűrővizsgálatok, 1374
cukorbetegségre, terhességben, 1142 genetikai betegség hordozók, 1130-1131 rákra, 794-795, 795
emlő ~, 795
méhnyak ~, 794, 795 petefészek ~, 795 prosztata ~, 1060 vastagbél ~, 795
sarlósejtes betegség irányában, 1130
Tay-Sachs betegség irányában, 1130 újszülöttek, 1199
vérbaj irányában, 940
Szuvasodás, fog, 461-466, 462-465
Szűzhártya (hymen), 424, 1069, 1069
T
T-hullám, 74
T-limfociták, 734, 735, 763, 810
alacsony száma, 763, 763, 764
antigén felismerésben, 813, 814
CD4, normál értéke, 7375 fehérvérűségben, 768-769 gyilkos ~, a rák terápiában, 793
HIV-fertőzésben, 927
kombinált, súlyos immunelégtelenségben, 820 limfómája, 776, 778
saját tolerancia, 812 vírusok és ~, 815-816
vizsgálata, immunelégtelenségben, 818-819
Wiskott-Aldrich-szindrómában, 818
T-sejt receptorok, 813, 814
T3 (trijódtironin), 705
T4 (tiroxin), 705
többlet, hipertireózis, 705-708, 706
Tábeszes neuroszifilisz, 940
Tachikardia (gyors szívverés)
kamrai ~, 85
pitvari ~, 82
Tacrin, 368
Taenia saginata (marha szalagféreg), 905, 905
Taenia solium (disznó szalagféreg), 905, 907
Tágulásos pangásos szívizom-elfajulás (dilatált kongesztív kardiomiopátia), 90
Tágult nyelőcső, 490-491
Tágult visszerek, 144-146, 145
herezacskón, 1064, 1114
nyelőcső, 543, 563-564, 576-577 pangásos bőrgyulladásban, 963 terhesség alatt, 1144
végbélben, 500-501
Takayasu arteritisz (verőérgyulladás), 238
Talamusz, 279
Talasszémiák, 751, 1131
Talidomid, 1167-1168
Talkum por, 953
Talliumos vizsgálat, 77
Talpi szemölcsök, 984-985
Tályog, 856-859
agyi, 377-378
aktinomikózisban, 885 anorektális, 501 árpa (szemhéj), 1036 bőr, 856
akne, 972-974, 973
fúrunkulus, 856, 977, 1002-1003, 1014 szőrtüszőgyulladás, 972-974, 973 csapolás, 856, 857 emlő, 1096
fej és nyak, 858
fog, 462, 466 fültőmirigy, 858 garat melletti, 858 garat mögötti, 1265 garat, torok, 858, 1265 gerincvelő, 323, 325 hasi, 857-858 hasnyálmirigy, 858 hasüreg mögötti (retroperitoneális), 857-858 herezacskó, 1063
izom, 858-859
kéz, 859
lép, 858
máj, 858, 896-897
mandula, 1018-1019
medencei, 857, 1084
nyak és fej, 858 parafaringeális, 858, 1019
prosztata, 858 rekesz, 857 retroperitoneális (hasüreg mögötti), 857-858 szemhéj (árpa), 1036
1496
Tárgymutató
Tályog (folytatás)
tüdő, 200-201
ujj, 859
vese, 858
Tamoxifen, 1106
Tamponok, toxikus sokk szindróma -tói, 875
Tánc, aerobic, 275-276
Tangier-kór, 683
Tanulási nehézségek, 1253-1254, 1253
Tanulási zavarok, 1253
Tápanyagigény, 644
Tápanyagok, 642-644
adása. 647-648
csökkent felszívódása (lásd Felszívódási zavar)
Tápanyagok mesterséges bejuttatása, 647
Tapasz
a szem ~, kancsalságban, 1314 gyógyszeralkalmazásra, 29 teszt, allergiás bőrgyulladásban, 960
Táplálás, etetés (lásd még Diéta)
csecsemőké, 1194-1197 (lásd még Szoptatás)
-sel kapcsolatos problémák, 1208-1209 éretlen csecsemőké, 1201
éhezésben, 648-649
emésztőrendszeren keresztüli (enterális), 647 fehérjekalória alultápláltságban, 649-650 szondán keresztüli, 647
vénán keresztüli (intravénás), 647-648
Táplálás, táplálkozás, 642-644. 643 (lásd még Diéta, Étel(ek))
alkoholfogyasztáskor, 443, 444
ásványanyagok a -bán, 661-664
cisztás fibrózisban, 204
csecsemők -a, 1194-1197
csecsemők táplálási nehézségei, 1208-1209
égések során, 1338
éhezés után, 648-649
cs az elhízás (lásd Elhízás)
étkezési piramis, 643. 644
étvággyal kapcsolatos rendellenességekben, 416-417 folyadékegyensúly a -bán, 88, 664-666, 665 haldokló táplálása. 19-20
rendellenességei, 641-687
-nek rizikófaktorai, 645. 646-647, 647 csecsemőkben, 1208-1209 gyermekek ~, 1288-1290 klinikai megjelenése, 645
tünetei, 535
só a -bán (lásd Só)
szoptatás során, 1195
terhességben, 1224
vitaminok a -bán
Táplálási és bélrendszeri problémák, 1208
Táplálkozás áttekintése, 642
Táplálkozási betegségek, 1288
Táplálkozási zavarok, 644, 1247
Tápláltság felmérése, 644
Tarantella csípések, 1362
Tárgyfelismerés agysérülésben, 362
Tarkólebeny, 279, 279
-bői eredő görcsrohamok, 346
Tárolási betegség, 758
Tartós, kóros merevedés, 1058. 1058
Tarui betegség, 1292
Tasakok, fog és az íny között, 469-470, 469
Távollátás (hipermetropia), 1028-1030. 1029
Távollátás, 1028-1030, 1029
Távolságbecslési zavar, 318
Tay-Sachs-betegség, 684
szűrése, 1130
TBC (lásd Tuberkulózis)
3TC (lamivudin), 850, 932, 1277
Technéciumos izotópvizsgálat, 77
Tej-alkáli szindróma, 498-499
Tej
allergia -re, 827-828, 1209
emlő, 1194-1195 (lásd még Szoptatás)
agyalapi mirigy elégtelenségben, 702-703 intolerancia, 535-536
hasmenés -ában, 514. 523, 1209 tejtől kapott brucellózis. 864-865 Tejcsorgás, 702-703
Tejelválasztást indító („letdown”) reflex, 1195
Tejeskávé-szerű (café au Iáit) foltok. 384
Tejmirigyek (lásd Emlő)
Tejtermékek, -kel szembeni túlérzékenység. 535-536 hasmenés -ben, 514. 523
Teleangiktázia-ataxia okozta mozgáskoordinációs zavar, 318,
821
Teljes agyalapi mirigy elégtelensége. 1295
Teljes festékhiány, 988
Teljes túlélési idő rákban, 799
Teljes vér, átömlesztésc, 739
Teljes vérkép. 736, 736, 1375
Teltségérzés, emésztési zavarban, 511-512
Télzöld olaj, mérgezés -tói, 1325
Temporális (óriássejtes) arteritisz, 238, 240
Temporomandibuláris ízület rendellenességei, 470
Tendinitisz és tendovaginitisz, 253
Tcnezmus (fájdalmas, eredménytelen erőlködés székeléskor),
587
Tengeri állatok csípései és marásai, 1365-1366
Tengeri ételek, mérgezés -tői, 519-520
Tengeri rózsák, mérgező, 1366
Tengeri sün, sérülés -tői, 1366
Tengeribetegség, 298-300, 299
recept nélkül kapható gyógyszerek – ellen. 62-63. 63
Tengeribetegség
elleni gyógyszerek, 62-63, 63
és szédülés, 298-300, 299
légi betegség, 1357
Teniszkönyök, 269-270, 270, 271
Teniszváll (forgatóköpeny ingyulladás), 271-272, 272
Tenoszinovitisz, 253-254
Tensor tympani izom, 996
Tenyeres teniszkönyök, 270
Tenyésztés
vérből, 860
Tárgymutató
1497
Tenyésztés (folytatás)
vizeletből, 591
Tenziós fejfájás. 294, 295, 296
Teofillin, I76
Teratogének (torzfejlődést előidéző tényezők), 1224 Terbutalin, II78-II79
Térd, 215
~del kapcsolatos problémák, gyermekekben, 1302 futók ~e, 266-267, 267
Schlatter-Osgood-betegsége. 1310-1311 veleszületett fejlődési rendellenességei. 1233-1234
Térd rendellenességei, 1302
Térdhajlati (popliteális) ín gyulladása, 265 Térdhajlati verőér, 132
Térdin sérülés, 267, 268 Térdizület meniszkusza. 215 Térdkalács (patella). 215 köröm-patella szindrómában, 619-620 lágyulása (kondromalacia). serdülőkorban, 1302 Térdkalács. 215
felpuhulása (kondromalacia), serdülőkorban, 1302 köröm – térdkalács szindróma, 619-620
Térdreflex (patellareflex). 285. 285
Térfogat, egységei. 13~2 Terheléses EKG. ”3
Terhesgondozás. 1141 Terhesgondozó központok, veszélyeztetett terheseknek, 1145 Terhesség. 1136-1144, 1137. 1138, 1143, 1144 (lásd még
Embrió(k); Magzat)
~i arc, 989. 1141
alkoholfogyasztás-ben, 444, 1171, 1214 anyai halál -ben. 1145 asztma -ben. 1165
beágyazódás -ben. 1137-1138, 1137 csalánkiütés – alatt. 1159-1160 cukorbetegség-ben. 1148, 1163-1164
nagy újszülöttek – esetén, 1203-1204 dohányzás és ~, 1149-1150, 1171 Ehlers-Danlos-szindrómában, 1306 eklampsziában, 1158-1159 fertőzések a – alatt, 1162-1-163 fogamzásgátló használata – után, 1121 folsavhiány -ben, 660 gondozás a – során. 1141-1144. 1143, 1144 gyógyszerszedés -ben, 45, 1149-1150, 1167-1171, 1168 biztonságossága, -ben, 1169 gyógyszer abúzus -ben, 442, 446-447, 1150-1151, 1171, 1214-1215
hányinger és hányás – alatt, 1144, 1158 harmadai (trimeszter), 1139 HELLP szindróma -ben, 1159 hepatitisz B -ben, 1219-1220 herpesz -ben, 1159
HIV-fertőzés-ben, 1150, 1163, 1276, 1278 ínygyulladás -ben, 467, 468 kérgt elhalás -ben, 611 kimutatása, 1139-1140 kiütések – alatt, 1159-1160 kokain használata – során, 450-451, 1171, 1214-1215
Terhesség (folytatás) korai burokrepedés -ben, 1178 kormegfontolások -kor, 1145 kormeghatározása, 1139 légi utazás és ~, 1358 magas rizikójú – 1145-1152, 1146-1148 magas vérnyomás-ben, 1158-1159, 1161-1162 magzatkárosító tényezők – alatt, 1224 májbetegség a – alatt, 1165 meddőség, 1114-1119, 1115, 1117 megakadályozása (lásd még Fogamzásgátlás és fogamzásgátlók) megtermékenyítés méhen belüli fogamzásgátló eszköz és ~, 1126 méhen kívüli ~, 1153-1154, 1155 méhlepény rendellenességei, 1156-1158, 1/57 mellrák rizikója és ~, 1098 miaszténia grávisz és a -, 1166 mola hidatidóza-ben, 1113-1114 pajzsmirigy betegség és ~, 1164-1165 petevezetékben, 1153-1154, 1155 policisztás petefészek szindrómában. 1092 precklampszia-bán, 1158-1159 reumatoid artritisz – alatt, 1165
Rh összeférhetetlensége-ben, 1143, 1148-1149, 1151, 1155-1156
rizikótényezők – alatt, 1148-1151 rózsahimlő – alatt, 1218-1219 sebészeti beavatkozás és -, 1151, II66-1167 serdülőkorban, 1258 szisztémás lupusz eritematózus – alatt, 1165 szívbetegség -ben, 1160-1161 szövődményei, 1152-1160, 1153-1155, 1157 anyai betegségektől, 1160-1167 táplál(koz)ás a – alatt, 646, 1224 testi változások – alatt, 1140-1141 többes iker ~, 1152 toxoplazmózis, 1220-1221 trombocitopéniás purpura -ben, 1166 tuberkulózis – alatt, 1222 túlhordott ~, 1152, 1179, 1202 üszög – 1113-1114 védőoltások – alatt, 1169 vérbaj – alatt, 1221-1222 vérszegénység, 1154-1155, 1162 vesebetegség és ~, 611, 1162 vizsgálata, 1141-1142
Terhesség alatti kábítószer fogyasztás, 1214 Terhességben kifejlődő herpesz (herpesz gesztációs), 1159 Terhességi foltok (melazma), 989, 1141
Terhességi korhoz képest nagy súlyú csecsemők, 1203-1204 Terhességi szövődmények, 1151
Terhességi szövődményt okozó betegségek, 1160 Terhességi vészes hányás, 1158
Terhességmegszakítás (művi vetélés; művi abortusz), 1128 Termékenységgel kapcsolatos problémák, 1114-1119, 1115, 1117
Természetes gyermekszülés, 1176
Természetes gyilkos sejtek (NKC). 808, 810-811. 810
1498
Tárgymutató
Termográfia, emlőé, II01
Terpénhidrát, 153
Testedzés elkezdése, 272
Testedzés és erőnlét, 272
Testen kívüli membrán oxigenizátor, szív-tüdő készülék (Extrakorporális membrán oxigenizátor), 1206
Testi hozzászokás gyógyszerekhez, 440, 441 Testmagasság-testtömeg táblázat, 645, 647
Testmagasság
csecsemőké, diagramm, 1196-1197 méterrendszerű megfelelőik, 1373 mint terhességi kockázati tényező, 1147
Testmozgás által kiváltott allergiás reakciók, 832
Testmozgás, gyakorlatok, fizikai aktivitás, terhelés, 272-276 (lásd még Sportok)
ájulás, eszméletvesztés ~ közben, 108
allergiás reakció ~ közben, 832 bemelegítés – előtt, 262, 274 csont-izületi gyulladásban, artrózisban, 225 csuklóizmok erősítését szolgáló ~, 271 cukorbetegségben, 720 előnyei, 272
érelmeszesedés és a ~, 120 erősítő (lásd Erősítő torna) hátsérülések megelőzésében, 269 hipoglikémia -kor, 724
Kegel-féle, 424, 634
kinyújt, erőltet, 274-275
krónikus eizáródásos tüdőbetegségekben, 179 lábszárizmok erősítését célzó ~, 266 légszomj – közben, 154
levezetés, lazítás ~t követően, 262, 275
nagyfokú, 415-417, 1088 nehéz-könnyű elv, 274 perifériás artériák eizáródásos megbetegedéseiben, 133 porckorongsérvben, 329-330
rágóízület működészavarában (temporomandibuláris ízület diszfunkciójában), 472
sérülések ~ közben, 261
megelőzése, 273-275
szívinfarktus rehabilitációjában, 130
térdín megerősítését célzó, 268
terhességben, 1144
vasztusz mediálisz (comb belső oldalának izma) erősítését célzó ~, 268
Testtömeg index (BM1), 645, 686
Testüregi gennygyülem (empiéma), 206-208
Teszt(ek), vizsgálat)ok)
Adson, 335
agyidegek ~, 283, 284
agyműködés ~, 286-288
Allén, 335
allergia, 828
álpozitív és álnegatív eredmények, 794, 1374 autonóm idegrendszer ~, 285-286 az epeutak ~, 557, 559-560, 559 bőrrendellenesség ~, 951-952 diagnosztikus ~, 1374, 1377-1380 egyensúly, 299
Teszt(ek), vizsgálat(ok) (folytatás) elégtelen felszívódás ~, 534-535 elmeállapot ~, 283 emésztési zavarok ~, 484-487 epehólyag ~, 557, 559-560 érzékenysége, 1374 fog pulpa életképességének -jei, 466 gyógyszerek biztonságossági ~, 43 gyomorbetegségek esetén, 485-486 hallás ~, 999-1000 hasnyálmirigy ~, 506, 535 HIV-fertőzés ~, 930-931 ideggyógyászati ~, 283-288 immunelégtelenség -,818-819 izomműködés ~, 307 koleszterin ~, 680, 681 kolitisz ulceróza -jei, 531-532 könnytermelés, 1039 kontakt bőrgyulladás ~, 960 látás ~, 1208 légúti funkció, 159-164, 160, 162 lépmegnagyobbodás ~, 786-787 magzati állapot-, 1174, 1175 májműködés -, 557, 558 méhnyak nyák ~, 1118 mielóma multiplex ~, 780 nyelőcső rendellenességek ~, 484-485 pajzsmirigy működés -jei, 705 prosztata-specifikus antigén, 793, 794, 795, 1059, 1061 rák ~, 792-793, 794-797, 795, 796 reflexek, 285, 285 rossz emésztés -,511 specifikussága, 1374 szemnyomás ~, 1049 szívbetegségek ~, 73-78 szülés előtti ~, 1133-1136, 1135, 1142-1143 tápláltság ~, 644-646 terheléses szívvizsgálat ~, 73-74, 123 terhességi ~, 1139-1140 tüdő működési ~, 159-160, 160, 174-175 újszülötteknél, 1199 vas ~, 744 vékonybél betegségek ~, 485-486 vér-, 736-738, 1375-1376 a donor vérének ~, 739 cukor, 720, 722-723 teljes vérsejtszámlálás, 736 zsírok ~, 680, 681 vérbaj ~, 940-941 vészes vérszegénység esetén, 745 vizelettartási képtelenség -jei, 633 vizeletvezető rendszer -jei, 590-593, 591
Tesztek specificitása, 1374 Tesztoszteron
elégtelensége, gyermekkorban, 1298-1300 gátlói, prosztatarákban, 1061 impotenciában, 1066 mérgezés, 1257 pótlása hipogonádizmusban, 1300
Tárgymutató
1499
Tesztoszteron (folytatás)
túltermelése. 714
Tetánia (izomgörcs). 656, 673, 678
Tetanusz (szájzár). 883-884
Tetanusz, 883-884
elleni immunizálás, 846, 1200
Tetraciklinek, 849
terhességben, 1170
Tetraodon mérgezés, 519-520
Tetű, 982-983, 983
okozta tífusz, 894
okozta visszatérő láz, 879-880
Téveszmével járó betegségek. 439
Thomsen-betegség (miotónia kongenita), 309-310
Tiamin (Bj-vitamin) elégtelenség, 363, 651, 657-658
Tiazid vízhajtók, 118
Tibiális ideg, 258-259
Tibiális verőér, 132
Tic douloureux (trigeminus neuralgia), 340-341
Tic, Tourette-szindrómában. 312-313
Tifoid tularémia. 865
Tífusz jellegű (tifózus I kórképet nem okozó Salmonella fertőzések. 871
Tífusz
járványos 894 kullancs (Sziklás hegyi foltos láz), 893-895 patkány 893
szarvasmarha ~. 894
Tiklopidin, 40
Time-out eljárás, fegyelmezésre, 1246, 1247
Timpanometria. 999-1000, 1380
Timpanoplasztika. 1009
Tinea verzikolor. 981-982
Tinnitusz (fulzúgás). 1005. 1009-1010
Tioridazin, 40
Tiotixen, 40
Tireoidea-stimuláló hormon (TSH), 695, 698, 704-705 elégtelensége, 700
referencia-határai, 1376
Tireotoxikus krízis, 707
Tireotropin-releasing hormon, 704
Tiroxin, 705
többlet (hipertireózis), 705-708, 706
Tiszta vizeletminta vétele (középsugaras vizelet), 591, 591 Tisztítószerek
bőr tisztításához, 953 inhalációja, 452, 453, 454 okozta mérgezés, 1325-1326
Tizenévesek (lásd Serdülőkor)
Több belső elválasztású mirigy elégtelensége, 729
Több belső elválasztású mirigy-daganat okozta tünetcsoport, 726-728, 727
~ban a feokromocitóma, 716-717
~ban a gasztrint termelő daganat, 510
~ban a pajzsmirigyrák, 711
Több mirigyes elégtelenség, 729
Többes személyiségzavar, 432-434, 433
Többgócú agyelhalás miatti elbutulás, 366-369
Tobozmirigy daganat, 379, 381
Tojás, allergia, 827-828
Tolazamid, 722, 722
Tolbutamid, 722, 722
Tolerancia
alkohollal szemben, 443-444
amfetaminnal szemben, 450
fájdalom ~, 288-289
gyógyszerekre, 33, 440
szervezet saját anyagainak ~ja, immunrendszerben, 812
Tömés, fogak, 464-465
Tömlők (burza), 214
Tömlős mirigyrák, 509
Tompa sérülések, 1031
Tónusos-klónusos görcsök, 347
Törések, 252-253
állkapocs, 475
boka, 256-257
csigolyák, 323, 325
csípő, 219
csontritkulásban (oszteoporózis), 219-220, 1078 egyszerű, 252
fogak, 474
halántékcsont, 1012
koponya, 359, 1012
gyermekekben, 1331-1332
láb, 256-257, 263-264, 264
nyílt, összetett, 252
orr, 1013
szemgödör (orbita), 1033
szilánkos, 252
Torok (garat), 150, 150, 480, 482, 997, 998
betegségei, 1017-1022
gyermekekben, 1313
nyelési problémák -ben, 487-488
elzáródása, sípolás – miatt, 155
fájdalom -bán, 341
fertőzései, 876-877
gombócérzés -bán, 513
rákja, 1021
Streptococcus okozta torokgyulladás, 876-877 tályogja, 858
garat mögötti ~, 1265
torokfájás
Torok melletti tályog, 858, 1019
Torokfájás, 1017-1018, 1018
agyhártyagyulladásban, 373
diftériában, 1259-1261
mandularákban, 1021
Streptococcus okozta ~, 876-877
akut vesegyulladás – után, 602-603 reumás láz -után, 1303-1304
Torokgyík (diftéria), 1259
Torokgyulladás, Streptococcus okozta, 876-877
heveny nefritisz – után, 602-603
reumás láz – után, 1303-1304
Töröknyereg, 699
Törött csontok (lásd Törések)
Törött, kilazult és kiütött fogak, 474
Törpeség, 1295, 1308-1309
1500
Tárgymutató
Tortikollisz (ferde nyak), 249-250, 3I5, 1233
Torzió, megcsavarodás
combcsonti 1233
here-, 1062, 1063
Torziós izomtónus rendellenesség, 315
Tourette-szindróma, 312-313
Toxikus ambliopia, 1052
Toxikus diffúz golyva (Basedow-kór), 706-707
Toxikus epidermális nekrolizis, 965-966
Toxikus kopaszság, 975-976
Toxikus látásromlás, 1053
Toxikus megakolon, mérgezéses vastagbéltágulat, fekélyes vastagbélgyulladásban, 531-532
Toxikus noduláris golyva, 707
Toxikus sokk szindróma, 875
Toxikus vastagbélgyulladás, 530-532
Toxokariázis, 904-905
Toxoplazmózis, 900-901, 900
HIV-fertőzésben, 930
terhesség alatt, 1163, 1220-1221 újszülöttkorban. 1220-1221
Trachea (légcső), 150, 150
Trachoma (konjunktivitisz granulóza; egyiptomi szemgyulladás), 1038-1039
Trakciós gurdély a nyelőcsövön, 492
Transzaminázok, 1376
Transzplantáció, 832
Transzszexualizmus, 418-419
Transzvesztitizmus, 419
Trauma {lásd Sérülések)
Traumát követő epilepszia, 361
Traumát követő stressz, 401-402
gyermekekben, 1320
Tremor (remegés), 311
Treponema fertőzése, 878-879 (lásd még Vérbaj)
Treponematosisok, 878
Tretinoin, 972-973
Triamcinolon, 954
Trichinellosis (trichinosis), 902
Trichinózis, 902-904
Trichomoniázis, 945-946, 1081
vizeletelvezető rendszer ~, 621
Trichunasis (ostorgiliszta fertőzés), 901
Triciklikus antidepresszánsok, 406, 407
Trifluridin, 851
Trigeminus idegfájdalom (ncuralgia), 340-341
Trigemínusz-neuralgia, 340
Trigliceridek, 679, 681, 1375
emelkedett vérszintje, 680-682 csökkenése, 682 oka, 680
veseelégtelenségben, 596
Trijódtironin, 705
Trimetadion, terhességben, 1169
Trimetobenzamid, 40
Tripelennamin. 40
Tripla X-szindróma, 1239-1240
Triptofán, 617, 764-765
Triszómia 13 (Patau-szindróma), 1239
Triszómia 18 (Edwards-szindróma), 1239
Triszómia 21 (Down-szindróma), 1237-1238
az anya kora és ~, 1132
szülés előtti diagnózisa, 1131
Triszómia betegségek, 1239 (lásd még Down-szindróma)
Trochleáris ideg („sodorideg”), 284
Trofozoitok, amőbiázisban, 896
Trombicula-lárvák, 1364
Tromboangiitisz obliteránsz (Buerger-kór), 135
Trombocita működés zavar (trombaszténia), 758 Trombocitagátló szerek, 124
Trombociták (lásd Vérlemczkék)
Trombocitémia, 784
Trombocitopénia (alacsony trombocitaszám), 755 Trombocitopéniás purpura idiopátiás, illetve immun ~, 756 terhességben, 1166
trombózisos, 757
Tromboflebitisz, trombózis, vénafal gyulladással, 143-144 szülés után, 1187
Trombotikus trombocitopéniás purpura, 757
Tromboxanok, 758
Trombózis (lásd Véralvadék, vérrög)
koszorúér ~ (lásd Szívinfarktus)
Trombus oldásos terápia, 753
szélütésben, 354
szívinfarktusban, 128
tüdőembóliában, 167-168
veseinfarktusban, 609-610
Tropheryma whippelii, Whipple-kórban, 537-538
Trópusi görcsös paraparézis, 923
Trópusi spasztikus paraparézis (TSP), 923
Trópusi sprue, 537
Tubák, 476
Tuberkulin bőrpróba, 889
Tuberkuloid lepra, 892
Tuberkulózis (gümőkór), 885-891
-hoz hasonló betegségek, 886
ellen védőoltás, 1222
HIV-fertőzésben, 930
kölesszerű ~ (szétszórt), 889
szilikózisban, 181
terhességben, 1222
tüdőn kívüli -, 888, 888
újszülöttekben, 1222
vizsgálata, terhességben, 1142
Tubulointersticiális nefritisz, 607
Tubulointersticiális vesegyulladás, 607-608
Tubulusok, vese-, 586, 589
károsodása, 607-608
Tubus, cső, szonda
fül ~, 1008
mellkasi ~, 206-207, 209
orr-bél ~, 485
orr-gyomor ~, 485
tápláló ~, 647
Tudatállapot megváltozása, 369, 370, 371-372 (lásd még
Kóma; Konfúzió, zavarodottság) agyrázkódásban, 359
Tárgymutató
1501
Tudatállapot megváltozása (folytatás)
agysérülésben, 358
alacsony vérnyomás esetén, 108-110 alkoholfogyasztáskor, 442, 443 fejsérülésben, gyermekekben, 1331-1332 görcsrohamban, 346
haldoklóknál. 20
légzéselégtelenségben, 157 májbetegségekben, 564-565 sürgősségi ellátása, 371-372 szívbetegségekben, 71 terminológiája (szaknyelv), 369
Tudathasadás
~os betegségek, 430-435. 433 mint védekező mechanizmus. 429, 430
Tüdő
‘térfogat csökkentő, helyreigazító műtét, 179 allergiás megbetegedése. 185-190, 186 áramlási sebesség-ben. 159-160, 160 átültetése, 834. 835-836
beszűrődéses (infiltratív) megbetegedései, 190-194, 191
betegsége, 149-212 (lásd még az egyes betegségeket, pl.
Tüdőgyulladás)
beszűrődéses (infiltratív), 190-194, 191 foglalkozási tüdőbetegségek, 180-185, 182 kórisméje (diagnózisa). 159-164, 160, 162 légzésterápiájuk. 158-159 tüneteik. 152-158. 156-158
biológiája, 150-152, 150. 151, 152
terhességben, 1140-1141
biopsziája. 163
cisztás fibrózis. 201-204
diffúziós kapacitása, 160
égési sérülése. 1336, 1337
elégtelensége (atelektázia), 172
embólia a -ben, 142. 165-168. 166 (lásd még Tüdőembólia)
farmerek tüdőbetegsége, 186-187, 186
fekete, 181
fertőződése (lásd Hörghurut; Tüdőgyulladás)
fibrózisa (rostos elfajulás)
fekete tüdőben, 181
ismeretlen eredetű (idiopátiás). 190-191, 191
foglalkozási betegségei, 180-185, 182 gázcsere a -ben, 151
gombatermesztők tüdőbetegsége, 186
gyulladása (lásd Szövetközti tüdőgyulladás) hemosziderózisa, 191-192
hisztoplazmózisa, 908-909
infarktusa
embóliában, 166
vérköpés ~ban, 156
kávémunkások tüdőbetegsége, 186
köhögés és a ~, 152-153
kokcidioidomikózisa, 909-910
légmellben (pneumotorax), 208-209, 1207 légszomj és a 154
leképezése (képalkotó eljárások a ~ vizsgálatában), 161, 166-167
Tüdő (folytatás)
madártenyésztők tüdőbetegsége, 186 magas vérnyomás a -ben, 158 újszülöttekben, 1206
magzatvíz embólia -ben, 1182 majdnem megfulladás hatása a -re, 1349-1350 malátával dolgozók tüdőbetegsége, 186 mellkastükrözés (torakoszkópia), 163 mérések (-funkciók), 159-160, 160 nádfedőmunkások tüdőbetegsége, 186 öblítése, 192
összeesése, 172
újszülöttekben, 1204-1205, 1207 parafamunkások tüdőbetegsége (suberosis), 186 rákos megbetegedése, 209-212
azbeszt okozta, 182-183
mérgező gázok belégzése okozta, 185
stádium beosztása, 796
szűrése, 795
vérköpés -ben, 156
respiratórikus disztressz szindróma, 164-165, 165 sajtmosók tüdőbetegsége, 186 surfactant, 172, 1204-1205 tályog, 200-201
tuberkulózisa, 885-891
túlzott felfúvódása, búvárkodásban, 1353 újszülöttek tüdeje
átlátszó folyadék -ben, 1205
éretlen csecsemő ~, 1201
és respiratórikus disztressz szindróma, 1204-1205 vizsgálata, 1192
véráramlás a -ben, 68, 69 vérköpés és a ~, 156 vérpangás -ben (lásd Tüdőgyulladás; Tüdővizenyő) Tüdő és a légutak megbetegedéseinek diagnosztikus vizsgálatai, 159
Tüdő- és tüdő-sziv transzplantáció, 835
Tüdő véráramlásának képalkotó vizsgálata, 161, 166-167 Tüdő Wegener-granulomatózisa, 189
Tüdőbeszűrődés, eozinofiliával, 187-188
Tüdődaganat, 209
Tüdőembólia, 142, 165-168, 166
érfestés -bán, 161
magzatburok-folyadék okozta ~, 1182 vérköpés-bán, 156
Tüdőgyulladás, 194-200, 195
atípusos ~, 197-198 eozinofil ~, 187-188 gombás ~, 198
Gram-negatív ~, 196
Haemophilus influenzáé ~, 196-197 hámlásos, szövetközti ~, 190 idegen anyag belégzésének következtében, 199 Klebsiella, 870
légiós betegségben, 197
lépfenében, 863
limfocitás szövetközti, 190-191
Noeardia 934-935 papagájkórban, 198
1502
Tárgymutató
Tüdőgyulladás (folytatás)
pneumococcus okozta 195-196, 877-878, 877 Pneumocystis carinii ~, 198-199, 930, 1277 Staphylococcus okozta ~, 196, 874 szénhidrogén mérgezésben, 1329 szövet közötti ~, 190-191
tüdőtályog -bán, 201
tularémiában, 866
újszülöttekben, 1217-1218
vírusos ~, 198
Tüdőhörgőeske-gyulladás (bronchiolitis), 1274 Tüdőkeringés, 68, 69
Tüdőmétely, 907
Tüdőműködés vizsgálata, 159-160, 160, 1379
asztmában, 174-175
Tüdőpestis, 866-867
Tüdőtályog, 200 Tüdőtérfogat és a légáramlás vizsgálata, 159 Tüdő verőér
aorta összeköttetése a 1226, 1227
áthelyeződése, 1228-1229
Tüdővizenyő, 154
magaslati, 1348-1349
szívbetegségben, 71
szívelégtelenségben, 88, 90
Tükör a hüvelyi vizsgálat során, 1071, 1072
Tükrözés (lásd Endoszkópja)
Tularémia (Francisella tularensis fertőzés), 865-866, 865
ulceroglanduláris, mirigyfekélyes, 865 Túlérett csecsemők, 1202, 1203 Túlérzékeny-bél szindróma, 525 Túlérzékenység (lásd Allergia és allergiás reakciók) Túlérzékenységi tüdőgyulladás (extrinsic allergiás alveoli- tisz), 186-187, 186
Túlfolyásos inkontinencia, 632-634, 632
Túlhordás, 1202
Túlhordás és túlérettség, 1179
Túlhordott csecsemők, 1202, 1203
Túlhordott terhesség, 1152, 1179 Túlműködő mellékvese, 714
Túlnyomásos oxigén kezelés, 855, 1337, 1349, 1355-1356 Túlsúlyos egyének (lásd Elhízás)
Túltáplálás, 644
csecsemők -a, 1208
rizikófaktorai, 646-647, 647
tápláltsági állapot megítélése, 644-646
Túltengő orrmandula, 997, 998
Túlzott mennyiségű antidiuretikus hormon szindróma (SIADH), 668, 668, 699
Túlzott szőmövekedés (hirszutizmus), 975
Tünetek konverziója, 391 Tünetmentes (csöndes) szívizom-vérellátási zavar, 121 Tumer-szindróma, 1239
Tüszőfázis (follikuláris fázis), menstruációs ciklusban, 1076, 1077
Tüszőrepedés, 1076, 1077
megakadályozása tablettában szedett fogamzásgátlókkal, 1119
méhnyak nyákja -ben, 1069
Tüszőrepedés (folytatás)
monitorozása, 1116
problémák a -el kapcsolatban, 1115-1117 szülés után, 1186
Tüszőserkentő (follikulus stimuláló) hormon, 695, 698 hiánya, 699
menstruációs ciklusban, 1076, 1077
Tűzfoltok, 990
Tyúkszem (clavus), 956-957 Tzanck-teszt, 951
u, ú
Ujjak (lásd még Kéz)
akrocianózis az ~on, 136
dobverőujj, 157, 157
herpeszes ujjgyulladás, 917 kéztőcsatoma-szindróma hatása az ~ra, 336-337 ravasz (pattanó ujj), 251
Raynaud-betegség és Raynaud-jelenség, 136 szkleroderma, 233-234
tályog az ~on, 859
Ujjgyulladás, herpeszes, 917
Újraélesztés elutasításának elrendelése, 17-18 Újraélesztés
elektromos balesetben, 1340
kamraremegésben (fibrillációban). 86
Újszülött- és csecsemőkori betegségek, 1201
Újszülött- és csecsemőkori fertőzések, 1216 Újszülöttek (lásd Csecsemő(k))
Újszülöttek kötőhártya-gyulladása (oftalmia neonatorum), 1216
Újszülöttkori vizes tüdő szindróma, 1205 Ulkusz molle (lásd Chancre. lágyfekély) Üllő (fülben, inkusz), 996, 996
Ulnárisz idegbénulás, 337 Ultrahangos kőzúzás, 628, 628 Ultrahangvizsgálat, 1380
emlő-, 1101
enkefalográfiával, 286
epehólyag ~, 557
epeutak ~, 557
hasi ~, 486
légzési betegségekben, 161
máj 557
nyaki verőerek, 287
szaporító rendszer ~, 1073
szív ~, 76, 123
terhességben, 1133-1134, 1142, 1143
vizeletelvezető rendszer ~, 592
Unduláló (hullámzó) láz (brucellózis), 864-865
Unna csizmája, 963
Urát kristály lerakódás, 244-245
Urea (lásd Karbamid)
Urea nitrogén (lásd Karbamid)
Urea nitrogén, vérben (BÚN), 591, 1376
Ureaplasma urealyticum fertőzések, 944-945, 945 Urémiás zúzmara, 596
Tárgymutató
1503
Uroflometer (vizeletfolyásmérő), 1059
Urográfia, intravénás, 591-592, 1378 Uroporfirinogén dekarboxiláz elégtelenség, 688-689 Úszás, mint edzés, 275
Úszó, fül, 867-868, 1002-1003
Úszó, váll, 271-272, 272
Utazással kapcsolatos rosszullét gyógyszerei, 62
Utazást megelőző védőoltások, 847
Utazók
~ra leselkedő veszélyek, 1358
egészségügyi biztosítása, 1358 hasmenése (bél influenza). 518-519 hastífusza, 871
immunizálása, 847, 1358
maláriája, 898-899, 899
Uterusz (lásd Méh)
UV-fény (lásd még Napfény)
hiánya, D-vitamin-hiányban, 656
jellemzői, 986
pszoralénnel együtt pikkelysömörben, 958
Uvea (érhártya a szemben), 1044, 1044
Uvea megbetegedései. 1044
Uveitisz, 1044
Uveitisz, érhártyagyulladás. 1044-1045, 1044
ü, ü
Ügyvédi meghatalmazás
tartós egészségügyi ellátásra vonatkozó, 17 Üldöztetés, 436. 439
Üledék, vizeletben, 591
Üreg
száraz, foghúzás után, 475
szem ~, betegségei, 1033-1034, 1264
Üregképződés, 461
Üres sella (töröknyereg) szindróma, 699 Ütés-ellenütés (coup countrecoup) sérülés, 357-358 Üvegionomer fogtömítőanyag, 465
v
Vaginizmus (a hüvely záróizmainak görcse), 425
Vágy, sóvárgás, étel után, terhességben, 1144
Vágy, szexuális, 421
hiánya, 422-423
Vajúdás és szülés, 1172-1177
-bán használt gyógyszerek, 1171
beavatkozások-ben, 1182-1184, 1183
disszeminált intravaszkuláris koagulopátiában, 760, 760 fájdalomcsillapítás -ben, 1175-1176
fejdeformálódás -ben, 1204
iker-, 1181
köldökzsinór előreesés, 1182 koraszülés, 1178-1179
okai, 1151-1152
utáni újabb terhesség, 1148
lassú szülés, fájásgyengeség, 1179
Vajúdás és szülés (folytatás) lehetőségek, 1172 magzat rendellenes helyzete -ben, 1179-1181, 1180 magzatfekvés, magzattartás-ben, 1175, 1179-1181, 1180 magzati szívritmus zavar -ben, 1179 magzatvíz embólia, 1182 megindítása, 1174, 1182-1183 méhvérzés -ben, 1182 monitorozás – közben, 1174-1175, 1174 otthon, 1172 szakai, – lefolyása, 1173, 1175 szövődményei, 1178-1184, 1180, 1183 szülés után, gyermekágy, 1184-1188 természetes, 1176 válltartás -ben, 1181 vizsgálatok -ben, 1174
Vakarási bőrgyulladás, 963-964 Vakaródzás (lásd Viszketés) Vakbélgyulladás (lásd Féregnyúlvány-gyulladás) Vakság, 1027-1028, 1047 okai, 1028, 1028 szín-, 10
Vákum-extrakció, szülésben, 1183-1184, 1183 Vákuum szinuszitisz, 1016
Vákuum-elvű eszközök impotenciában, 1066 szülésnél, 1183-1184, 1183
Választott véradás, 740-741
Váll elakadása, 1181
Váll
íngyulladás a -bán, 271-272, 272 megjelenése, vajúdáskor és szüléskor, 1175, 1180, 1181 mellkas kimeneti szindrómában. 335-336
Vállforgató izom inainak gyulladása, 271-272, 272 Valproát, 349
Változás kora (menopauza), 1075, 1077-1080, 1079, 1255, 1256
Vankomicin, 850
Var/pörk, égési sérülés után, 1337 Várandós anya (lásd Terhesség) Várható életkor, életkilátás, 12 Variáns angina, 122
Varicella zoszter vírus, 1267, 1270-1271
övsömör, 918-919, 918
fül, 1010, 1011 szaruhártya, 1041-1042 védőoltás – ellen, 1200
Varikózus vénák, 144
Vas, 1375
források, 654, 661 hiánya, 654, 661 vérszegénység-bán, 743-744, 744, 1211 okozta mérgezés. 1327-1328 pótlás, 744
idősekben, 41
terhességben, 1143, 1154-1155
szint mérése, 744 túlsúlya (hemokromatózis), 654, 661-662 tüdőben (hemosziderózis), 191-192
1504
Tárgymutató
Vas mérgezés, 1327
Vas-szulfát, 4!
Vasfelhalmozódás, 185 Vashiány és -felesleg, 661 Vashiány okozta nyelési nehézség, 488 Vashiányos anémia, 743
Vaskötő kapacitás, 1375 Vasoxid inhaláció. 185 Vastag- és végbélrák, 553 Vastagbél
arteriovenózus maiformáció, okozta vérzés -ben, 543-544 betegségei (lásd még Bélmozgások, rendellenességei;
Székrekedés; Hasmenés) vizsgálata, 485-487 biológiája, 482, 483-484, 483 Crohn-betegség, 528-530, 528 daganatai, 551, 552-554, 554 divertikulózisa, 538-539 divertikulum gyulladása, 539-541, 539, 540 elzáródása, 545-546, 546 endoszkópiája (tükrözése), 485-486 görcsei (irritábilis ~), 525-526 gyulladásos megbetegedései, 527-532, 528, 530 (lásd még Vastagbélgyulladás) kolitisz ulceróza (kifekélyesedő vastagbélgyulladás), 530- 532, 530 leszorítása, 545-546, 546 megnagyobbodott, 1231 polipjai, 552-553 rákos megbetegedése. 553-554. 554 kolitisz ulcerózában, 531 szűrővizsgálata. 795 renyhesége, 522-523 sipoly (fisztula), 540, 540 változó bélműködés a -ben, 524 vérzése, 542, 553-554 vérzéses vastagbélgyulladás (hemorrágiás kolitisz), 515-516
Vastagbélgyulladás (lásd még Crohn-betegség) antibiotikumokkal-kapcsolatos, 533-534 kifekélyesedő, 530-532, 530 toxikus, 530-532 vérzéses, 515-516
Vastagbélkimetszés (kolektómia), 554 Vastagbéltükrözés, 485-486, 1377 kifekélyesedő vastagbélgyulladásban (kolitisz ulceróza).
531
polip eltávolításban, 552 rákos megbetegedésben. 554
Vaszkulitisz (érgyulladás), 238 Vasztusz medialis izom, 268 Vater, ampulla, 505 Vatcr-papilla, 505
Váz- és izomrendszer betegségei, 1300
Vazomotoros rinitisz, 1015
Vazopresszin (lásd Antidiuretikus hormon) Vazovagális eszméletvesztés, 108-109
VDRL (Nemi betegség laboratóriumi teszt vérbajra), 940 Védekező mechanizmusok
Védekező mechanizmusok (folytatás)
betegségek ellen, 842-845, 844 (lásd még Immunrendszer)
mikroorganizmusoké, 841 pszichológiai ~, 429, 430-435
Védekező rendszer(ek)
a testfelszín mint ~, 6
természetes ~, fertőzések ellen, 6. 842-843
Védőoltás, 814, 845-847, 846, 912 (lásd még Immunizáció) ajánlások -hoz, 846-847
gyermekekben (oltási naptár), 1199-1200, 1200 antitest képződés – során, 811 bronchiektázia megelőzésében, 170-171 diftéria, 1200, 1200, 1260 gyermekbénulás (poliomíelitisz), 1200, 1275 gyermekek-ja, 1199-1200, 1200, 1261 Haemophilus influenzáé, (97,1200 ‘ immunhiányos állapotokban, 934 influenza, 846-847, 915 kanyaró (morbilli), 846, 1200, 1266 krónikus eizáródásos tüdőbetegségben, 179 lépfene (antrax), 863
májgyulladás (hepatitisz), 572, 846, 1199, 1200 mumpsz, 846, 1200
Neisseria meningitidis, 373-375 pneumococcus fertőzések. 196, 847, 878 rózsahimlő (rubeola), 846, 1200, 1219 szamárköhögés (pertusszisz), 1200 terhességben, 1169
tetanusz, 846, 884, 1200
tífusz abdominális, 871
tuberkulózis, 1222
utazók -ja, 847, 1358
veszettség (rabies), 921-922
Vcgans, 646
Végbél
aranyér, 500-501, 1144
berepedése, 501
biológiája, 482, 483, 484, 500
daganatai, 551. 552-554, 554 előesése, 503
gonorreája (kankó), 941-942
gyógyszer alkalmazás a -ben, 29
gyulladása (proctitis), 502, 530-532. 530 idegentestek a -ben, 503-504 polipjai, 552-553
rákja, 553-554, 554, 795
sipolya, 501-502 szemölcsei, 948 tályogja, 501 vérzés a -bői, 542
viszketés, 503
vizsgálata, 500, 1060
Végbélgiliszta (enterobiázis), 906. 1278-1279 Végbélgyulladás, 502
fekélyes 530
Végbélnyílás
aranyér, 500-501, 1144
atrézia, 1231-1232
Tárgymutató
1505
Végbélnyílás (folytatás)
biológiája, -W2. 483. -184. 500 bőrgyulladása. 503. 963-964 dermatitiszc. 503. 963-964 fisszurája. repedése. 501 újszülöttben. 1209
fisztulája. 501-502
idegen test a ‘bán, 503-504
környékének viszketése, 503, 963-964 tályog. 501
veleszületett hiánya, 12.31-1232
t érzés a -ból, 542
\ izsgálata. 500
Vegetarianizmus, 646
Vegetatív idegrendszer, 281
cukorbetegség hatása a -re. 719
kóros működése, 338
v izsgálata, 285-286
Vegetatív állapot. 385. 3’2
Vegetatív depresszió. 405
Végrendelet, végakarat. 17
Végrendelkezés, végakarat. 1 7
Végtag (/«.«/ Kar: Labt
Végtagok kékes elszíneződése, 136
Végtagövi izomdisztrofiak. 309
Vegyhatás (Ph:
Vegyi-, kémiai anyagiok)
inhalációja (belegzesei
~val való visszaélés. függőség, 452, 453, 454 hiperszenziiiv (túl érzékeny) pneumonitiszben, 186-18′.
okozta foglalkozási tűdőbetegsegck. 184-185 okozta égések. 1032. 1325-1326. 1335-1338 okozta kontakt dermatitisz. 959-960, 959 okozta mérgezés. 1358-1360. 1360
ételekben. 519-520
szerves vegyiiletek, 1328-1329
rak kifejlődésében, 790. 791
Vegytisztító folyadékok, okozta mérgezés. 1328-1329 Vékonybél
átültetése. 837
becsövezése. 485
betegségek, vizsgálatuk. 485-486 biológiája, 480-481.482. 534 Crohn-bctegsége, 527-530. 528 daganatai, 551. 55!
elzáródása. 545-546, 546
érfejlődési rendellenességek. 543-544 felszívódási zavara (lásd Felszívódási zavar) giardiázisa. 897-808. 897
gyulladásos betegségei, 527-530. 528 kolerája. 869 leszorítása. 545-546. 546
limfómája, 55 i. 7’75
Meckel-div ertikulum. 1288
nyirokértaguíata, 538
Peyer-plakkok a -ben, 809
rákja, 551, 55 i
karcinoidja, 730-73 i
Vékonybél (folytatás)
szövetmintavétel -bői, felszívódási zavarban, 535 tuberkulózis, 889
tükrözés, 485
vérzés -ben, 542, 543-544
Vékonybél-vastagbélhurut, nekrotizáló, 1209-1210
Veleszületett fejlődési rendellenességek, 1223-1240 (lásd még Genetika(i), rendellenességek)
agy, 1234-1236
alsó végtag, 1233-1234, 1233
anya dohányzása következtében, 1150
anya rubeola fertőzése (rózsahimlő) következtében, 1218-1219, 1269
aortaszűkület, 1228
arcon, 474. 1232, 1233
az anya cukorbetegsége következtében, 1163-1164 csontváz-izomzati, 1232, 1233-1234, 1233 epeút elzáródás, 1232
fejlődési rendellenességet okozó anyagok, 1224 gerinc, 1233
nyitott gerinc (spina bif’ida), 1132-1133, 1235, 1236 gyógyszer okozta. 1167-1171, 1168, 1169 gyomor-bélrendszer, 1229-1232, 1230
immunhiány. 816. 822
interszexuális állapotok. 12.37
kromoszomáiis (lásd Kromoszómák rendellenességei) magzati alkohol szindróma. 444, 1150. 1171. 1214
Meckel-divertikuium, 1288
méhen belüli tényezők (magzatviz mennyisége). 1224 nagy artériák rendellenes elhelyezkedese (transzpozició- ja), 1228-1229
nagy artériák transzpozicioja (rendellenes elhclyezkeoé-
se), 1228-1229
okai, 1223-122-
szem, 1236
szifiliszben, 1221-1222
szív. 1224-1229. .’225. 1227. 1229
táplálkozási tényezők a -ben, 1224
teratogének-ben, 1224
toxoplazmozis okozta, 900. 1220-1221
vese. 613-620, 6/4, 618, 1236-1237
vizeletelvezető rendszer. 1236-12.37
veleszületett rubeola. 1218
Veleszületett szifilisz, 1221
Veleszületett toxoplazmozis, 1220
Velő cisztás betegsége. 619
Velő
mellékvese. 712, 713
vese, 588. 587
Velőcső-zaródást rendellenességek
nyitott gerinccsatorna, 1132-1133. 1235. Í23o szülést megelőző diagnózisa. 1134
Véna cava, 68. 69. 70
Vénácskák, 68
Vénaelzáródási betegség, 57a
venaíestes, röntgenvizsgálathoz. 1380
Vénagyulladás
felületes, 143-144
szülés után, 1187
1506
Tárgymutató
Vénák, 68, 141
artériás sipollyal, 146-147 betegségei, 141-146, 142, 145 billentyűi, 141, 142, 145 eltávolítása, 145 pók ~, 146
szűrők, tüdőembólia megelőzésében, 168 tágult (lásd Tágult visszerek)
Vénás és limfatikus rendszer betegségei, 141
Vénás táplálás, 647-648 Venezuelai ló-enkefalitisz, 924 Ventiláció (lásd még Légzés) mechanikus, 158, 165, 1207
Vény nélkül kapható generikus gyógyszerek, 52
Vény nélkül kapható gyógyszerek. 53
Vér (lásd még Vérzés)
baktérium a -ben (lásd Baktériumvérűség) betegségei, 733-787 (lásd még az egyes betegségeknél is mint pl. Anémia; Vérzés; Leukémia)
biológiája, 734, 735, 736, 736 érvágás, vérlebocsátás, 689 és vérszegénység (lásd Anémia) fertőződése, 841-842, 859-860
újszülöttekben, 1217 gázcsere a-ben, 151, 75/ köhögés, 152-153 köpetben, 156, 156, 192 mieloproliferatív betegségek, 782-785, 783 paraneopláziás szindrómák hatása a -re, 798 plazmasejt betegségek, 779-781 rákos betegsége (lásd Leukémia; Nyirokszövet daganat) rendszabályok vérrel, vérkészítménnyel való munka közben, a vérrel terjedő betegségek terjedésének megelőzése érdekében, 1278
Rh faktor, terhességben, 1143, 1148-1149, 1151, 1155- 1156
sav-bázis egyensúly, 676-679, 677
sejtek (lásd még Vörösvértestek; Fehérvérsejtek) eltávolítása, vérlebocsátással, ferezissel, 741 kemoterápia hatása a -re, 804-805 sugársérülése, 804-805, 1342
szűrése, 586, 588, 589 tisztítása
dialízissel, 597-599, 599, 600
hemoperfuzióval, 741
plazmaferezissel, 741 transzfuzió (lásd Vérátömlesztés) veseelégtelenség hatása a -re, 596, 596 vizeletben (hematuria), 590, 591 vizsgálata, 736-738 , 736, 737
lázas állapotok vizsgálatakor, 844
magzatból, 1174
normál értékek, 1375-1376
terhességben, 1142
vörösvértest hiány (lásd Anémia)
Vér és alkotóelemei, 739
Vér gyűjtése és meghatározása, 738
Vér urea nitrogén (BÚN), 591, 1376 (lásd még Karbamid) Véralkoholszint, 442, 443
Véralvadást gátló szerek, 753 heparin, 167, 753 időskorban, 40 keringő ~, rendellenességek, 760 mély vénás trombózis megelőzése, 143 mitrális billentyű elégtelenségben, 95 szívinfarktusban, 129 terhességben, 1170-1171 vese infarktusban, 609-610 warfarin, 26, 753
Véralvadék, vérrög (trombózis) agy (lásd Agy, vérzés) aortaelzáródásban, 130-133, 131 Budd-Chiari-szindrómában, 575-576 felületes vénák, 143-144 hemosztázisban, 751-753, 752 kezelése, 128, 753 (lásd még Véralvadást gátló szerek) kialakulásának módja, 751-752, 752, 1357 szívelégtelenségben, 90 szívinfarktusban, 129
trombotikus trombocitopéniás purpuréban, 757 májvénákban, Budd-Chiari-szindrómában, 575-576 megelőzése (lásd Véralvadást gátló szerek) mélyvénákban, 141-143, 142, 1187 okozta gutaütés/sztrók (lásd Agy, vérzés) okozta szívinfarktus, 127 oldása, lízise, 128, 753 orális (szájon át szedett) fogamzásgátlók okozta ~, 1122 pitvarremegésben, fibrillációban, 83 szinusz kavemózuszban, 1033 trombocitémiában, 784 tüdőartériák (lásd Tüdőembólia) vérpangás során, 751-753, 752 vese artériák, 608-610 vese vénák, 612-613
Véráram (lásd Keringés) Vérátömlesztés, 738-742
-sel átvitt HIV-fertőzés, 1276 autológ, 740 ferezis, 740, 741 kompatibilis vércsoportok, 740 reakciók, 741 rendszabályok, óvintézkedések -el kapcsolatban, 741 újszülöttek hemolítikus betegségében, 1156, 1211 választott véradás -hoz, 740-741 véradás, -hoz, 738-739, 739
különleges eljárások, 740-741 véralkotók, melyeket ~ra használnak, 739-740 Vérbaj, 938-941
endémiás – (bejei), 878-879 idegrendszerben, 939, 940 sánker -bán, 457 szűrővizsgálat vértranszfúzió előtt, 739 terhességben, 1221-1222 újszülöttek ~e, 1221-1222
Vércukorszint, 717, 1375 alacsony (lásd Alacsony, vércukorszint) emelkedett (lásd Cukorbetegség) inzulinoméban, 509
Tárgymutató
1507
Vércukorszint (folytatás)
mérése, 720, 722-723
terhességben, II63-II64
Véredények, vérerek, 68 (lásd még Artériák, Vénák) aneurizmái, 71, 137-139
biológiája, 68
buborékok a -ben, búvárokban, 1353-1356 cukorbetegség hatása a ~e, 719-720, 719 disszekciója (rétegeinek szétválása), 139-141, 140 érelmeszesedése (lásd Érelmeszesedés) fisztulái, 146-147
flebitisze, 143-144
gyulladása (vaszkulitisz), 189, 238-241,238 máj, 556, 556, 574-577. 575
okkluzív (elzáródó) betegségei. 130-136, 131, 132 rendellenes elhelyezkedése (transzpoziciója), 1228-1229 rendellenességei. 107. 148 (lásd még egyes rendellenességek pl. Magas vérnyomás)
rétegeinek szétválása (disszekciója). 139-141, 140 retinális, 1047-1049
rupturája, 70-71
sérülései, 751-753. ~52
szakadása, 70-71
szem, 1027
szifilisz hatása a -re, 939
törékeny, szakadékony – zúzódása. 753-754 transzpoziciója (rendellenes elhelyezkedése), 1228-1229 trombózisa. 141-143. 142 (lásd még Véralvadék, vérrög) varikozitás (lásd Tágult visszerek) vese, 608-613. 609, 610 visszérgyulladása, 143-144 visszértágulat (lásd Tágult visszerek)
Verejtékezés teszt, 203
Verejtékezés
fokozott-, 971-972
hőterhelés, és ~, 1344-1345
kiszáradás – következtében, 665
rendellenességei, 970-972, 971
Vérellátás megszakadása, 326
Vérerek, 68
Véres jel, szüléskor, 1172
Véres váladék, vajúdás alatt, 1172
Vérfertőzés, 420
Vérgáz analízis, 160-161
Vérhígítók (lásd Véralvadást gátló szerek)
Vérköpés, 156, 156
Vérlemezke hiány, 755-757, 755
Vérlemezke többlet, 783. 784-785
Vérlemezke-működés szerzett rendellenessége, 757 Vérlemezkék, 734, 735
aktivációjuk, -a véralvadásban, 752, 752 átömiesztése, 739-740
gátlószerei, 753
hibás működése, 757-758, 758
kevés (kis) száma, 755-757, 755
hemolítikus urémiás szindrómában, 757 Wiskott-Aldrich-szindrómában, 820-821 roncsolódása, 755
számlálása, 736, 755, 1376
Vérlemezkék (folytatás)
túl nagy száma, 783, 784-785
Vérmérgezés, 856, 859-861
akut légzési disztressz szindrómában, 164-165 szívbelhártya-gyulladás-ben, 101-104, 102 újszülöttek ~e, 1217
Vemális keratokonjunktivitisz, 1039
Vérnyomás
alacsony (lásd Alacsony, vérnyomás)
magas (lásd Magas vérnyomás)
mérése, 115, 133, 1377
osztályozása, 116
szabályozása, 107, 113-114, 113, 114
Verőértágulat (lásd Aneurizma) Vérömleny
aorta, 139-141, 140
gerincvelői (spinális), 327
kemény agyhártya alatti (szubdurális), 360, 1332
kemény agyhártya feletti (epidurális), 360, 1331-1332 koponyán belüli (intrakraniális), 359-360
Vérsüllyedés mértéke, 1375
Vérszegénység (anémiák) (lásd Anémia)
Vertebrális verőerek, szélütés, 351
elzáródása, elhalás -tói, 352
Vérvizelés, 590, 591
Vérvizsgálatok (lásd Vér, vizsgálata)
Vérzés
agy, 355-357, 356, 359-360, 1332
allergiás purpuréban, 754
anémiában, 742
C-vitamin-hiányban, 660-661
csillapítás, 751-753, 752
disszeminált intravaszkuláris koagulopátiában, 760, 760
divertikulózisban, 539-541
emésztőrendszeri, 541-544, 542
divertikulózisban, 539-541
észlelése, 487
nyelőcső, 492, 493, 542, 563-564
okai, 542
peptikus fekélyben, 497
vastagbél, 515-516, 530, 542, 553-554
végbél, 500-501, 542
vékonybél, 542
epidurális, 355, 356, 360
eszméletvesztés, ájulás, 108
fogíny, 467, 469
fogorvosi kezelést követően, 475
gerinccsatornában, 327
gyomor, 495, 497, 542
hemofíliában, 759
hemolítikus-urémiás szindrómában, 757
hüvely (lásd Vérzés, méh)
intracerebrális, 355, 356
intrakraniális, 355-357, 356
K-vitamin-hiányban, 657
újszülöttekben, 1289
kemény agyhártya alatti, 355, 356, 360
kígyóharapás esetén, 1361
köpetben, 156, 156, 192
1508
Tárgymutató
Vérzés (folytatás) koponyán belüli, 355-357, 356 koponyatörés kapcsán, 359 kötőszöveti betegségekben, 754 lépszakadásban, 787 márványcsont-betegségben, 1309 méh, 1089-1091
elölfekvő méhlepény esetén, 1157-1168, 1157 méhenkívüli terhességben, 1154 méhlepényleválásban, 1156-1157, 1157 nagyfokú, szülés közben, 1182 szülés után, 1187, 1188 terhességben, 1151 vetélésben, 1152 menstruációs, 1075, 1076, 1077
rendellenességei, 1085-1088, 1085, 1086 nyelőcső, 492, 493, 542, 563-564 örökletes vérzéses teleangiektáziában, 577, 754 orr, 1013-1014, 1014, 1013 oszteopetrózisban, 1309 peptikus fekélyben, 497 pókhálóhártya alatti, 355-357, 356 Rendu-Weber-Osler-szindróma, 577, 754 sokk -ben, 111-112 szemsérülés kapcsán, 1031 szubarachnoideális, 355-357, 356 szubdurális, 355, 356, 360 szülés után, 1187-1188 terhességben, 1151 (lásd még Vérzés, méh) trombocitopéniában, 755-757, 755 vashiány – ben. 661 vastagbél, 542, 553-554 végbél, 500-501, 542 végbélnyíláson át, 542 vékonybél, 542 véralvadási faktorok zavaraiban, 760 vérlemezkék működéseinek zavarában, 757-758 vérzéses vastagbélgyulladásban, 515-516 vese, 635, 636 veseelégtelenségbcn, 597 vizeletben, 590, 591 von Willebrand betegségben. 757-758, 758
Vérzés elmaradása és rendellenességei, 1087 Vérzéses lázak, 925
Vérzéses vastagbélgyulladás, 515 Vérzési rendellenességek, 751 Vese
ateroembóliás megbetegedése, 610-611 átültetés, 834-835, 834 betegségck/működészavara (lásd még Vese, elégtelenség) anyagcsere ~, 613-620, 614, 618 folyadékkal való túltöltés -ben. 666 káliumszint zavarok -ben, 670-671 magas vérnyomás és. 115, 116 metabolikus acidózis -ben. 677 terhességben. 1162 tünetei, 586-587, 590
veleszületett, 613-620, 614, 618, 1236-1237 vizsgálatai. 590-593. 591
Vese (folytatás)
biológiája, 586, 588, 589
terhességben, 1140
biopsziája, 593
ciszták a -ben, 618-619, 618 cukorbetegség hatása a -re, 719, 720 daganatai, 637-638
Wilms tumor, 1283-1284
dialízis (lásd Dialízis) elégtelen vérellátása, 132, 594 elégtelenség, 593-601
ateroembóliás betegségben, 610-611 emelkedett foszfát szint -ben, 675 heveny (akut), 593-595. 594 idült (krónikus), 595-597, 595, 596 kontrasztanyag okozta, 592 okai, 594, 595 vizsgálata, 594
erek, 608, 610 rendellenességei, 594, 608-613, 609, 610 vérrög a -ben, 132
éretlen újszülöttben, 1202 fájdalom, 590
Fanconi-szindrómában, 616 fertőződése (pielonefritisz), 624-625, 1187 funkciók
vízháztartás egyensúlyában, 665 vizsgálata, 591
Goodpasture-szindrómában, 189-190, 604 gyógyszerkiválasztása, 31
gyorsan progrediáló nefrózis szindrómában, 603-604 gyulladása (nefritisz), 601-608, 602, 605 hantavírus hatása -re, 925-926 hemolítikus-urémiás-szindrómában, 757 hiánya, 1236 hidronefrózis, 625-627, 626 hipemefróma, 637-638 infarktus, 608-610 képalkotó módszerek – ábrázolására, 591-593 kérgi elhalása (kortikális nekrózisa), 611 köröm-patella szindrómában, 619-620 kövek, 590, 615-616, 627-629, 628 malignus (rosszindulatú) nefroszklerózisa, 611-612 medulláris cisztás betegségben, 619 medulláris szivacsos betegségben (szivacsvese), 619 megnagyobbodás (hidronefrózis), 625-627, 626 nefritisz, 601-608, 602, 619 nefrózisa szindrómában, 606-607 paraneopláziás szindróma hatása a -re. 798 policisztás -,618, 618 rákos megbetegedése. 637-638
gyermekekben. 1283-1284 vizelet citológia -ben, 593
renális tubuláris acidózisban, 6)3-614, 614 sav-bázis szabályozásban, 676 sérülése, 635, 636
gyógyszer okozta, 44 tubuláris. 607-608 veseelégtelenség -ben, 594
Tárgymutató
1509
Vese (folytatás) tályog, 858 terhességben. II40. 1162 tuberkulózis. 888. 890 tubulointersticiális nefritiszben, 607-608 tubulusok. 586. 589
károsodása. 607-608 veleszületett fejlődési rendellenességei, 613-620, 614, 61 s. 1236-1237
vérnyomás szabályozásában, 113-114. 114 vizeletpangás a – (hidronefrózis), 625-627. 626 v izsgálata, 590, 594
zuzodás, 635
Vese érbetegségei, 608
k ese eredetű diabétesz inszipidusz. 615
Vese és a húgyutak betegségeinek tünetei, 586
k ese és húgyutak daganatai. 637
kése infarktusa, 608
k ese veleszületett és anyagcsere-betegségei, 613
Vese verőerei, 58<S’
~nek elzáródása. 132, 608-610
Vesebetegség. 1162
Veseelégtelenség (lásd Vese, elégtelenség)
Vesegörcs, 627
Vesegyulladás. 601-608, 602, 624 gyors lefolyású nefritisz szindróma, 603-604 heveny nefritisz szindróma, 602-603 idült nefritisz szindróma, 607 nefrózis-szindróma, 604-607, 605 öröklött (Alport-szindróma), 619 tubulointersticiális, 607-608
Vesék és a húgyvezetékek rendellenességei, 1236
Vesekővesség, 627-629, 628
Vesemedence feltöltéses röntgenvizsgálata, 592, 1380 Vesemedence- és húgyvezetékrák, 638 Vesemedence-gyulladás, 624-625
szülést követő. 1187
Veserák (hipernefróma), 637-638
Vesesejtes rák, 637-638
Vesesérülések, 635
Vesetranszplantáció, 834
Vesevéna-trombózis. 612
Vesevénák, 588
trombózisa, 612-613
Veszélyeztetett terhesség, 1145
Vészes hányás terhességben, 1158
Vészes vérszegénység, 652. 660. 744, 745
Veszettség, 920-922
Vesztibuláris ideggyulladás, 1010
Vesztibuláris neurektómia, 1010
Vesztibuláris neuronitisz, 1010
Vesztibuláris schwannoma, 1012
Vetélés, 1152-1153
kromoszóma rendellenességben 1131-1132 okai, 1154
terhesség ~ után, 1148
í’ibrio cholerae fertőzések, 869
Vidarabin, 851
Vili-faktor hiány, 759
Villámlás okozta sérülések, 1338-1340
Vincent-fertőzés (lövészárok-betegség), 468-469 Viperamarás, 1361-1362
Vírusellenes szerek, 850-851, 852-853
mellékhatásai, 850-851
Vírusfertőzések, 376
Vírusok (lásd még Vírusos fertőzések)
~ra adott immunválasz, 815
jellemzői, 912
Vírusos eredetű bőrfertőzések, 984
Vírusos fertőzések, 912-926 (lásd még az egyes fertőzéseknél)
agy- és gerincvelő-gyulladás, 376
agyhártyagyulladást okozó, 376, 377 agyvelőgyulladás, 376, 923-924
AIDS (lásd HlV-fertőzés)
arbovírusok, 923-924
arénavírusok, 924-926, 925
bőr, 984-985
citomegalovírus, 1220
elleni gyógyszerek, 850-851, 852-853
elleni immunizáció, 912
gyermekekben. 1220, 1266-1275, 1267, 1272 gyomor-bél gyulladásban, 514
gyomorgyulladásban, 494
hantavírus, 925-926
hepatitisz, 571-574, 1219-1220
herpesz, 916-919 (lásd még Herpesz szimplex vírusfertőzések)
HÍV (lásd HlV-fertőzés)
influenza, 914-916
közönséges megfázás, 913-914 központi idegrendszeri, 920-923 légzőrendszeri, 913-916, 914, 915, 1272-1274 mononukleózis, 919-920
nemi úton terjedő
patogenczise, 912
rákfejlődésben, 791
Reye-szindróma ~ után, 1280-1281 szivburokgyulladásban, 104-106, 105 terhesség alatt, 1159, 1163 torokfájásban, 1017-1018, 1018
tüdőgyulladás, 198
vizeletelvezető rendszerben, 620
Vírusos tüdőgyulladás, 198
Viselkedésmód fejlődés, csecsemőkben, 1198-1199, 1198
Viselkedészavar (lásd még Pszichés zavarok)
bomlasztó, 1321
gyermekekben. 1245-1247, 1247, 1321 homloklebeny sérüléstől, 360
Viszcerális larva migrans (toxokariázis), 904-905 Visszacsorgás, visszafolyás
étel ~, 512-513 (lásd még Hányinger és hányás) újszülöttekben. 1208
szívbillentyűkön át
aortabillentyűn, 96-97
háromosztatú billentyűn, 98
kétosztatú billentyűn, 93, 94. 95
Visszaélés
1510
T árgymutató
Visszaélés (folytatás)
gyermekekkel kapcsolatban, 432-434, 433, 1322-1323 gyógyszerrel (lásd Gyógyszerek, élvezete) szexuális, 420, 1322-1323
Visszafelé történő hólyagfestés röntgenvizsgálathoz, 592 Visszafelé történő magömlés, 1114
Visszafelé történő vesemedence festés röntgenvizsgálathoz, 592, 1380
Visszafolyás, sav, 491-492
Visszatartási képtelenség (inkontinencia)
széklet, 525
gerincvelő sérülésben, 324
gyermekekben, 1250-1251, 1250
vizelet, 587, 631-634
gerincvelő sérülésben, 324, 329-330 okai, 631-632, 632 pszichogén, 632, 633-634 stressz, 631-632, 632, 634 sürgető, 631, 632, 634 túlfolyásos, 632-634, 632 vizsgálata, 633
Visszatérő hasi fájdalom, 1285
Visszatérő láz, 879-880
Visszatérő polikondritisz, 237-238
Visszatérő sok porcot érintő gyulladás, 237-238
Viszketés, 955
bőrgyulladásban, 959-964
csalánkiütésben, 830
terhességben, 1159-1160
csillapítása, 953-954
horogféreg fertőzésben, 902
lichen plánuszban, 958-959
májbetegségekben, 561, 562
rühességben, 982
terhességi herpeszben, 1159 tetvességben, 982-983 tineában, 979-980
végbél környéki (anális), 503, 963-964
Viszkető kiütés lábon (horogféreg (Ancylostoma) fertőzés), 902
Vitamin (ok), 650, 651-652
elégtelenség, 650-661 ínygyulladásban, 467 tünetei, 535 vérszegénységben, 745-746
források, 651-652
pótló szerek csecsemőknek, 1194
Vitaminok és ásványi anyagok, 650
Vitiligo, 988-989
Vitustánc (lásd Chorea)
Vitustánc és atetózis, 313
Víz (ételekben)
—tői kapott gyomor-bélgyulladás, 514
csecsemőknek, 1194
fluorozása, 464, 664
hastífusz -tői, 870-871
kolera -töl, 869
korlátozás, 666
megszorítás, veseelégtelenségben, 596
Víz (ételekben) (folytatás)
napi – szükséglet, 643 szükséglet, 664-665
Víz (környezeti)
búvárbalesetek, 1350-1356, 1352, 1355 fuldoklás-ben, 1349-1350
Víz (magzatvíz), elfolyása, 1172, 1174, 1178
Víz (test), 5, 664-666, 665
agyfolyadék többlet, hidrokefalusz, 1235-1236 normál nyomású, következményes elbutulás, 366 hiánya (lásd Kiszáradás, vízveszteség) kiválasztása, 664-665
visszatartása, 88, 666 (lásd még Duzzadás)
Víz alatti balesetek
búvár, 1350-1356, 1352, 1355
Víz-túlterhelés, 666
Vízbefúlás, közel/majdnem, 1349-1350
Vízbemerüléses láb, 1347
Vizelés (lásd még Vizelet)
eszméletvesztés – közben, 108 gyermekkorban, problémái, 1249-1250, 1249 mechanizmusa, 586, 631 rendellenességei, 587
prosztata megnagyobbodás esetén, 1059-1060 szülés után, 1185 újszülöttben, 1193 vizelettartási képtelenség
Vizelésdinamikai vizsgálatok, 633
Vizelet (lásd még Vizelés)
alkotói, 587, 590
cisztin kiválasztás -ben, 615-616 citológiája, 593 cukor a -ben, 718 elvezetése, 639
elzáródás, veseelégtelenség -ben, 594 fehérje a -ben, 604-607, 1158-1159 fruktóz a-ben, 1292-1293 glükóz a -ben, 591, 614-615 hemoglobin a -ben, 748 híg ~, diabétesz inszipiduszban, 615, 703-704 kialakulása, 586 koncentrációja, – mérése, 591 mennyisége, 587 mintagyűjtés, 591, 591 színe, 587, 590
sötét ~, epeút-elzáródásban, 562
tartási képtelenség (lásd Visszatartási képtelenség, vizelet)
tenyésztés, 591 tesztelése, 590-591,591, 1380 gyógyszerekre, 449, 1150 terhességben, 1142-1143 víz a -ben, 590, 591 xilulóz a-ben, 1293 zsákvese (hidronefrózis), 625-627, 626 Vizelet-inkontinencia, 631 Vizeletanalízis
Vizeletelvezető rendszer (lásd még Húgyhólyag; Vese;
Húgycső)
Tárgymutató
1511
Vizeletelvezető rendszer íjolytatást
biológiája, 586. 58<S. 589
daganatai. 63 ”-639
elzáródása. 625-629. 626, 628
fertőzései. 620-625. 621, 622
szülés után. 1187
terhességben. 1151, 1162-1163
kövek. 62~-629. 628
rákja. 637-639 rendellenességei, 585-639 tünetei. 586-587, 590 vizsgálata, 590-593, 591
sérülése, 635-637, 636
Vizeletfolyásmérő (uroflometer), 1059
Vizelethajtó szerek
magas vérnyomásban, 118
okozta fulkárosodás, 1012
okozta kálium vesztés, 670
szívelégtelenségben, 89-90
terhességben, 1162
Vizelettartási képtelenség
Vízfogyasztás, nagy mennyiségű (polidipszia)
agyalapi mirigy elégtelenségben, 703-704 cukorbetegségben. 718
diabétesz inszipiduszban, 615
Vizhajtók (lásd Vizelethajtó szerek)
Víziszony (veszettség). 920-922
Vízmegvonásos teszt, 703-704 Vízmérgezés, 666
szívelégtelenségben, 88
Vízsérv, 1064
VLDL, 679-682, 681, 682
Vokális tic Tourette-szindrómában, 312-313
Völgyláz (kokcidioidomikózis), 199, 909-910
von Gierke-kór, 1292
von Recklinghausen-kór, 384
von Willebrand betegség, 757-758, 758
Vörös szín
íny ~e, 467-468
nyelv ~e. 460-461, 1282
száj ~e, 458, 477
szájpad ~e, 458
Vörösfapor, 186
Vörösvértest massza transzfúziója (vérátömlesztés), 739 Vörösvértest rendellenességek. 748
Vörösvértcst túlszaporodás (policitémia), 782, 783, 783 Vörösvértestek, 734, 735, 736
átömlesztésc, 739-740
babeziózisa, 900
élettartama, 746
fiatal sejtek (retikulociták), számolásuk, 736-737 gömb alakú-, 749, 749
hegyi betegségben, 1347-1349
hemoglobin a -ben
hiány (lásd Anémia)
malária hatásai a -re, 898-899, 899. 900 mechanikus károsodása, 747 mielofibriózisban, 783-784
ovális ~, 749, 749
Vörösvértestek (folytatás)
roncsolódása
hemolítikus urémiás szindrómában, 757
lépben, 785
vérátömlesztés során, 741
vérsejtoldódás során újszülöttekben, 1210-1211, 1211
vérszegénység a -tói, 743, 746-751, 749
sarló alakú ~, 749-751, 749, 1130, 1162
sejtmembrán gyengeség ~, 749
száma, normál tartománya, 1376
többlete, 782-783, 783
újszülöttekben, 1211-1213
vérszegénységben, 743-746, 743, 744
Voyeurizmus, 420
Vulva, 1068-1069, 1069
biopsziája, 1072
eltávolítása, 1112
gyulladása, 1081-1083, 1082. 1083 rákja, 1112
VVT-k (lásd Vörösvértestek)
W
Waldenström makroglobulinémia, 781
Warfarin, 26, 753
születési defektusok -tói, 1170-1171
Waterhouse-Friderichsen-szindróma, 373
WC-re szoktatás, 1249-1251, 1249, 1250
Wegener-granulomatózis, 189, 240-241
Weil-szindróma (leptospirózis), 881
Werdnig-Hoffman-kór, 340
Wemicke (szenzoros) afázia, 362, 362
Wemicke enkefalopátia, 444
Wernicke-Korzakov-szindróma, 363, 658
Western biot teszt, HIV-fertőzésre, 931
Western ló-enkefalitisz, 923-924
Whipple-kór, 537-538
Wilms-tumor (nefroblasztóma), 1283-1284
Wilson-kór, 663-664
Wiskott-Aldrich-szindróma, 820-821
Wohlfart-Kugelberg-Welander-kór, 340
Wolff-Parkinson-White-szindróma, 84
Wolhynia láz (mocsári láz), 894
Wolman-kór, 684
Wood fényben történő vizsgálat, 951
x
X-hez kötött agammaglobulinémia, 819
X-kromoszóma blokkolása. 7
X-kromoszóma
defektusai, 10, 11
inaktivációja, 7-8
Klinefelter-szindrómában, 1240. 1298-1299
törékeny X-szindróma. 1240
tripla X-szindrómában, 1239-1240
Tumer-szindrómában, 1239
1512
Tárgymutató
X-kromoszómához kötött (Bruton-féle) agammaglobu- linémia. SÍ9-820
X-láb (genu valgum), gyermekekben, 1302
X-szindróma, I23
Xantelazma, I037
Xantomatózis, 681-682, 684
Xenograft, bőrátültetés során, 1337
Xeroftalmia (keratomalacia), 1042
Xilometazolin, 60
Xilulóz, 1293
XYY-szindróma. 1240
Zoszter (folytatás)
szaruhártya – e. 1041-1042 Zúgás, tűiben (tinnitusz), 1005
Meniére-betegségben, 1009-1010
Zúzódás, horzsolás, véraláfutás
agy-. 359
könnyű kialakulása, 753-754 vese. 635, 636
Zúzódások (kontúziók), agyi. 359
– —— y—————
Y-kromoszóma, 7, 10
extra (XYY-szindróma), 1240
Yaws (framboesia), 879
Yersinia pestis fertőzések (lásd Pestis)
Yips, 315, 375
— — Z“ —
Zaj okozta halláscsökkenés, 1011
Zaj
fülben (fülzűgás, tinnitusz), 1005, 1009-1010 halláskárosodás-tói, 1011
Zalcitabin (ddC), 851, 932, 1277
Zárt szájú légzés, 159
Zárt zugú glaukóma, 1050-1051
Zárványtestes konjunktivitisz, 1039
Zavartság. szellemi (lásd Pszichés zavarok)
Zenker fele divertikulum. 492
Zidovudin (AZT), 851. 932, 1277. 1278
Zlll. megtermékenyített petesejt beültetése a petevezetékbe, 1118-1119
Zihálás. 155, 174. 210
Zöldhályog. 1049-1051, 1049 vakság-bán, 1028. 1028 veleszületett, 1236
Zollinger-Ellison-szindróma, 510
Zoszter, 918-919. 918
fül ~, 1010, 1011
Zsákszerű aneurizmák (értágulatok) aortán. 138
Zsibbadás polineuropátiában, 338
Zsír
alacsony vérszintje, 682-683
anyagcseréje, defektusa, 683-684
bőr alatti, 950
elhalása (tiekrózisa), újszülöttben, 1193
embólia. 166. 352
emelkedett vérszintje, 679, 680, 682, 682
csökkentése, 681-682, 682
okai, 689
öröklődő, 681-682
veseclégtclenségbcn. 596
esszenciális zsírsavak és a -, 642-643
idősekben. 13
koleszterin (lásd Koleszterin)
lipómában. 990
májban (zsírmáj). 566-567. 567. 1280-128!
normál vérszintje, 681, 1375
sitosterinémia, 684
székletben (szteatorrea). 534, 562
típusai, 679
vesztés, éhezésben, 648
zsíranyagcsere zavarban (lipoidózis), 683-684
Zsirdaganat, 990
Zsírmáj, májzsugorodás és a velük összefüggő reniielienes- ségek. 566
Zsíros széklet, 534. 562
Zsírsavak, esszenciális, 642-643
hiányuk, gyermekekben. 1290
Zsúptetőt építők tüdőbetegsége, 186